Đặt catheter tĩnh mạch trung tâm dưới hướng dẫn siêu âm
Vi Dinh
Ths.Bs Phạm Hoàng Thiên
.Xem và tải file PDF tại đây.
Đặt đường truyền trung tâm là một công cụ thiết yếu mà các nhà cung cấp dịch vụ y tế phải học để chăm sóc những bệnh nhân nặng. Sử dụng siêu âm để hướng dẫn đặt đường truyền trung tâm của bạn có thể giảm thời gian cần thiết để hoàn thành thủ thuật, số lượng biến chứng cơ học và số lần đặt sai vị trí ống thông ( McGee, D., Gould, M. ). Vậy tại sao mọi quy trình đặt đường truyền trung tâm không thực hiện dưới hướng dẫn siêu âm? Thông thường, những người mới bắt đầu hoặc những người cần ôn lại cảm thấy khó tìm được một hướng dẫn từng bước chi tiết, cụ thể nhưng ngắn gọn về cách thực hiện đặt đường truyền trung tâm dưới hướng dẫn của siêu âm. May mắn thay, bạn đã đến đúng nơi!
Vào cuối bài viết này, bạn sẽ có thể:
- Thực hiện quét chuẩn bị trước khi đặt đường truyền trung tâm.
- Đặt ống thông trung tâm tĩnh mạch cảnh trong, dưới đòn và tĩnh mạch đùi dưới sự hướng dẫn của siêu âm.
- Xác nhận vị trí của kim, dây dẫn và ống thông.
1 MỤC LỤC
Chỉ định và chống chỉ định
- chỉ định: Bạn nên chọn vị trí tĩnh mạch trung tâm nào?
Chống chỉ định:
Danh sách kiểm tra trước khi làm thủ tục
- Chuẩn bị bệnh nhân
- Chuẩn bị máy siêu âm
- Danh sách thiết bị đường dây trung tâm
- Hoàn tất thiết lập trước thủ tục
Quét trước thủ tục
- Kỹ thuật siêu âm trước khi quét:
- Kích thước tĩnh mạch cảnh trong và khả năng thu gọn
- Tối ưu hóa vị trí tĩnh mạch cảnh trong
- Loại trừ huyết khối tĩnh mạch cảnh trong
Các bước đặt đường truyền trung tâm dưới hướng dẫn của siêu âm
- Bước 1: Chuẩn bị thủ tục
- Bước 2: Thiết lập thiết bị đường dây trung tâm
- Bước 3: Đậy nắp đầu dò siêu âm
- Bước 4: Lập bản đồ tĩnh mạch
- Bước 5: Đưa kim dẫn vào dưới hướng dẫn siêu âm
- Bước 5a: Phương pháp tiếp cận trục ngắn (ngang)
- Bước 5b: Phương pháp tiếp cận trục dọc
- Bước 6: Chèn dây dẫn và xác nhận vị trí của nó
- Bước 7: Làm giãn mạch
- Bước 8: Chèn đường trung tâm
- Bước 9: Cố định và điều chỉnh đường trung tâm
- Bước 10: Xác nhận vị trí đường trung tâm thích hợp
- Bước 11: Kiểm tra tràn khí màng phổi
- Hoàn thành video trình diễn từng bước:
Biến chứng đường truyền trung tâm
Các vị trí đường trung tâm khác:
- Tĩnh mạch dưới đòn
- Tĩnh mạch đùi
Tài liệu tham khảo
2 Chỉ định và chống chỉ định
2.1 Chỉ định
Một số chỉ định đặt CVC gồm (Smith, R., Nolan, J.):
- Khó đặt đường truyền TM ngoại biên
- Cần dùng vận mạch
- Nuôi dưỡng bằng đường truyền TM
- Truyền những thuốc dễ gây kích ứng
- Lọc máu (liệu pháp thay thế thận)
- Lấy máu xét nghiệm thường xuyên
- Theo dõi huyết động
Nên đặt CVC ở vị trí nào?
Phần lớn các trường hợp, bạn thường sẽ đặt CVC ở tĩnh mạch cảnh trong. Tuy nhiên, vẫn còn có vài lựa chọn khác. Bài này chủ yếu tập trung vào đặt CVC tại TM cảnh trong bên phải, nhưng chúng tôi cũng sẽ nói sơ lược về những vị trí khác. Bạn nên đặt CVC tại các vị trí khác nếu TM cảnh trong có huyết khối, nhiễm trùng, bất thường giải phẫu hoặc sẹo lớn (Schmidt, G., et al.).
Ưu điểm | Nhược điểm | |
TM cảnh trong | Dễ thấy trên siêu âm | Khó thực hiện ở bệnh nhân quá béo phì Nguy cơ cao tổn thương động mạch |
TM dưới đòn | Nguy cơ huyết khối TM sâu thấp Thường ít bị tắc nghẽn Vị trí giải phẫu thường cố định | Nguy cơ TKMP cao hơn do gần màng phổi Xương đòn có thể cản trở tầm nhìn khi siêu âm |
TM đùi | Nhanh | Nguy cơ biến chứng cơ học cao hơn Nguy cơ nhiễm trùng cao hơn Nguy cơ huyết khối cao hơn |
Bảng: Ưu điểm và nhược điểm của các vị trí đặt CVC
2.2 Chống chỉ định
Có một số chống chỉ định đặt CVC gồm:
- Huyết khối*
- TM hẹp*
- Nhiễm trùng tại chỗ
- Bệnh lý rối loạn đông máu (chống chỉ định tương đối)
*Siêu âm có lợi thế là có thể nhìn thấy mạch máu để loại trừ tình trạng huyết khối hay hẹp mạch máu trước khi tiến hành thủ thuật.
3 Bảng kiểm trước thủ thuật
3.1 Chuẩn bị bệnh nhân
Đặt bệnh nhân ở tư thế Trendelenburg: nằm ngửa, chân cao hơn đầu khoảng 15-20 độ. Nghiêng đầu bệnh nhân một chút về bên đối diện với bên bạn định tiến hành thủ thuật.
3.2 Chuẩn bị máy siêu âm
- Đầu dò: đầu dò thẳng (Linear)
- Preset: mạch máu/tĩnh mạch
- Vị trí đặt máy siêu âm: cùng bên với bên làm thủ thuật. Màn hình đối diện với bạn khi bạn ở phía sau bệnh nhân. Bằng cách này, mắt và tay của bạn, các mốc giải phẫu của bệnh nhân, đầu dò và màn hình siêu âm sẽ đều ở cùng một trục.
- Gờ đánh dấu của đầu dò hướng về bên trái của bạn. Điều này sẽ đảm bảo rằng, việc di chuyển đầu dò sang trái sẽ dịch chuyển hình ảnh siêu âm trên màn hình sang trái.
- Cầm đầu dò bằng tay trái, và hãy dùng tay phải để lấy dụng cụ cũng như điều chỉnh máy siêu âm.
3.3 Danh sách dụng cụ đặt CVC
Đây là danh sách dụng cụ cần có. Nếu bạn bận, có thể yêu cầu điều dưỡng hoặc kĩ thuật viên chuẩn bị:
Bàn thủ thuật Thùng rác 3 nắp đậy catheter (clave) 3 ống NaCl 0,9% 10mL Bọc đầu dò siêu âm vô khuẩn Mũ, khẩu trang, găng tay Áo choàng vô khuẩn ChloraPrep/chlorhexidine (nếu không trong bộ kit) Biopatch (nếu không trong bộ kit) Lidocaine (nếu không trong bộ kit) Băng vô khuẩn/ Tegaderm dressing (nếu không có trong kit) | Bộ kit đặt CVC (nên có): Chlorhexidine Săng vô khuẩn Lidocaine 1% không có epinephrine Bơm tiêm 5mL Kim 18G Guidewire Dao 11 Ống nong (dilator) Catheter 3 nòng (hoặc introducer catheter / Cordis)* Chỉ khâu da Kìm kẹp kim Băng Tegaderm |
*Chiều dài cần thiết của catheter cần dựa trên vị trí đặt CVC. Với TM cảnh trong bên phải, chiều dài hợp lý nhất là 16cm.
3.4 Hoàn thành thiết lập trước khi bắt đầu
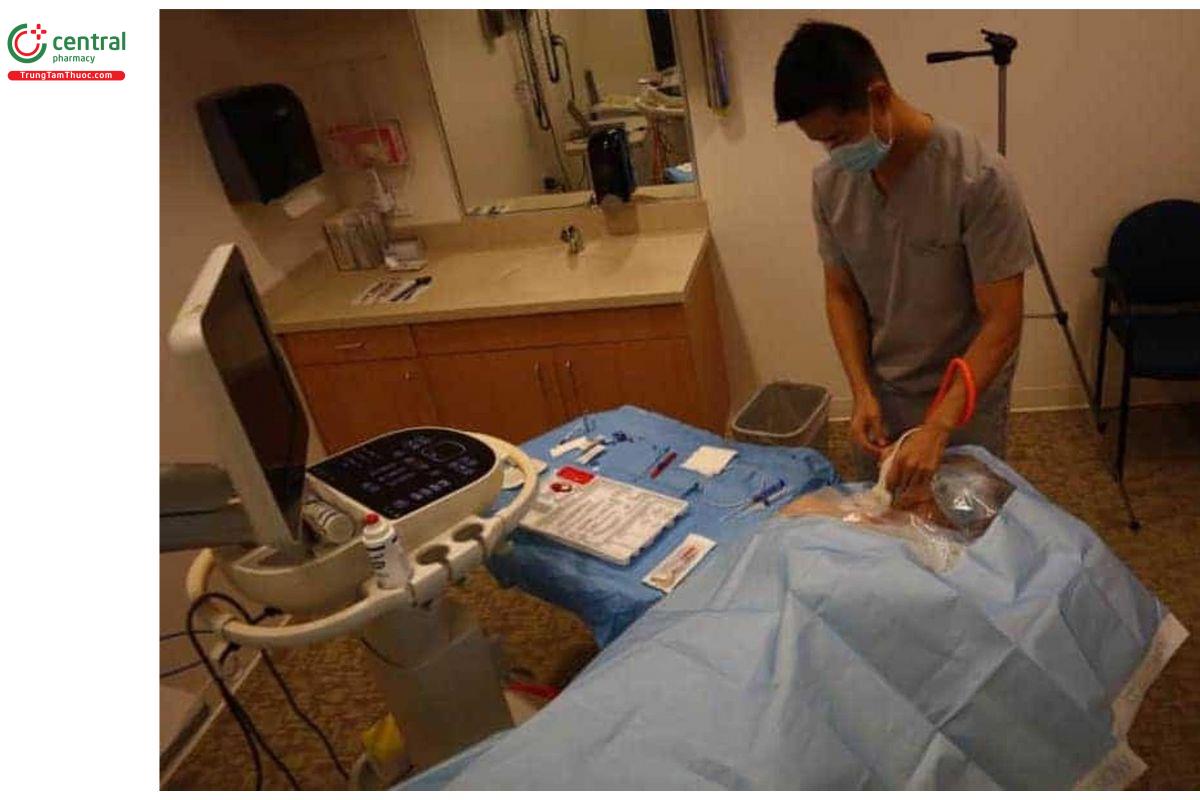
Đặt bàn thủ thuật giữa bạn và máy siêu âm để bạn có thể dễ dàng lấy dụng cụ nhanh chóng và thoải mái. Đừng mở bộ kit đặt CVC cho đến khi chuẩn bị xong khu vực vô khuẩn. Hãy đảm bảo là bạn đã có đầy đủ dụng cụ cần thiết.
Nếu đặt TM cảnh trong, máy siêu âm sẽ ở cùng bên với bên sẽ đặt CVC. Bằng cách này, bạn sẽ đối diện với màn hình siêu âm; mắt, tay của bạn, các mốc giải phẫu của bệnh nhân, đầu dò siêu âm và màn hình siêu âm sẽ nằm cùng một phía.
4 Siêu âm đánh giá trước thủ thuật
4.1 Kĩ thuật siêu âm đánh giá trước thủ thuật
- Bôi gel lên đầu dò.
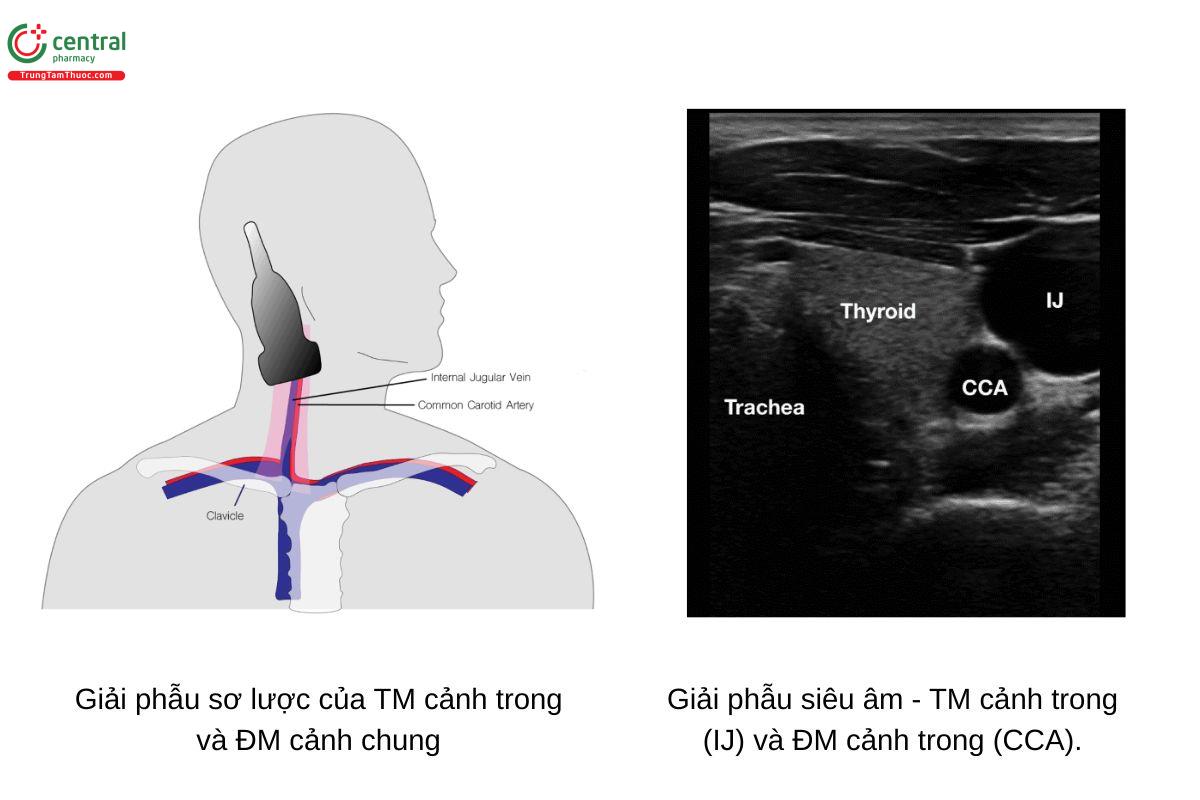
- Đặt đầu dò lên các mốc giải phẫu thường quy, là vùng được giới hạn bởi đầu ức và đầu xương đòn của cơ ức đòn chũm phía trên xương đòn. Đây chính là tam giác Sidelloot – mốc giải phẫu mà chúng ta đang nhắm đến.
- Đặt đầu dò lên cổ càng cao càng tốt, trong khi vẫn giữ đầu dò vuông góc với da. Việc này đảm bảo ta sẽ đặt đúng đầu dò ở đỉnh của tam giác Sidellot.
- Điều chỉnh đầu dò sao cho vuông góc với trục dài của mạch máu. Điều này sẽ cho hình ảnh mặt cắt ngang của mạch máu, hay còn được gọi là mặt cắt trục ngắn. Lúc này, bạn sẽ thấy được hai cấu trúc đen (giảm âm) gần như tròn trên màn hình. Đây chính là TM cảnh trong và ĐM cảnh chung.
Khi thực hiện siêu âm đánh giá trước thủ thuật, bạn cần đảm bảo việc có được mạch máu lí tưởng để đặt catheter. Sau đây sẽ là 3 yếu tố bạn nên đánh giá để đạt được điều đó: (1) kích thước/khả năng đè xẹp; (2) vị trí; (3) sự hiện diện của huyết khối.
4.2 Kích thước và khả năng xẹp của TM cảnh trong
Điều đầu tiên bạn nên thực hiện khi đánh giá TM cảnh trong là kích thước và khả năng xẹp của nó. Đôi khi, ở những bệnh nhân mất nước nặng, TM cảnh trong có thể nhỏ và dễ xẹp, khiến chúng ta gặp khó khăn khi đặt catheter.
Đôi khi, việc đặt bệnh nhân ở tư thế Trendelenburg hoặc bolus dịch có thể giúp tăng kích thước TM cảnh trong.
Ngoài ra, một số bệnh nhân đã được đặt CVC nhiều lần trước đây, khiến TM cảnh trong của họ bị xơ cứng và hẹp. Nếu gặp phải tình trạng này, bạn có thể muốn đặt CVC ở vị trí khác.
4.3 Tối ưu hóa vị trí TM cảnh trong
Vị trí tốt nhất để đặt CVC tại TM cảnh trong là khi nó lệch sang một bên so với ĐM cảnh chung. Nếu TM cảnh trong nằm ngay trên ĐM cảnh chung, nguy cơ tổn thương ĐM sẽ tăng, do chúng ta có thể vô tình đâm xuyên qua thành sau của TM. Nếu đầu bệnh nhân quay về bên đối diện quá mức, nó có thể khiến TM cảnh trong nằm ngay trên ĐM cảnh chung (Maecken, T., et. al.; Lamperti, M., et. al.).
Thông thường, TM cảnh trong sẽ ở phía trước ngoài so với ĐM cảnh chung. Tuy nhiên, không phải tất cả bệnh nhân đều như vậy. Nếu bạn không thể tìm thấy TM cảnh trong, bệnh nhân có lẽ có biến thể về giải phẫu, lúc này bạn nên cân nhắc đặt ở vị trí khác (Maecken, T., et. al.; Lamperti, M., et. al.).
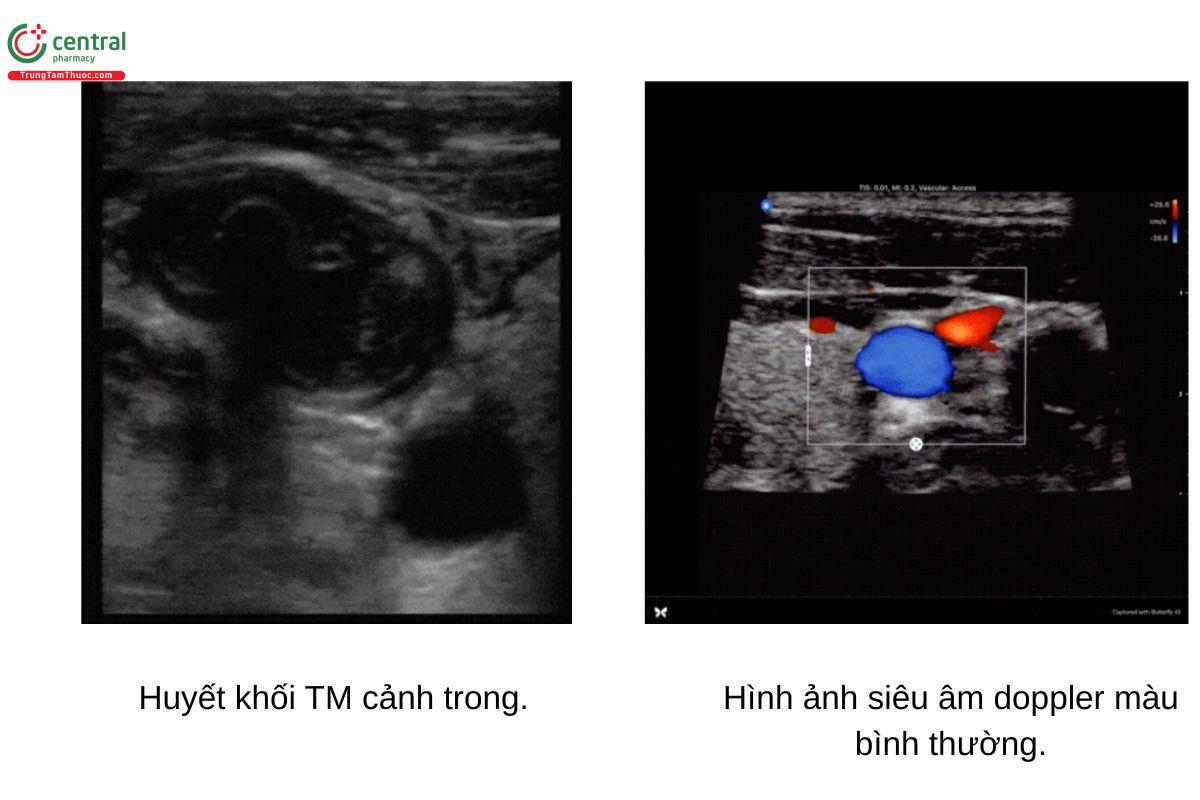
4.4 Loại trừ huyết khối TM cảnh trong
Một điều cần thiết nữa là bạn cần đảm bảo là TM thông thoáng và không có huyết khối. Thứ nhất, lòng TM thông thoáng trên siêu âm sẽ là hình ảnh trống âm (màu đen); trong khi huyết khối sẽ có hồi âm nhất định. Thứ hai, huyết khối sẽ làm mất/giảm khả năng đè xẹp TM. Và cuối cùng, chúng ta có thể phát hiện huyết khối bằng siêu âm doppler màu. Một khi đã phát hiện huyết khối, ta phải đổi vị trí đặt CVC, có thể là qua bên dối diện hoặc chuyển hẳn sang TM trung tâm khác.
5 Các bước đặt CVC dưới hướng dẫn siêu âm
5.1 Bước 1: Chuẩn bị trước thủ thuật
Trước khi tiến hành thủ thuật, chúng tôi nhận thấy những hành động sau đây rất quan trọng để thực hiện đặt CVC dưới hướng dẫn siêu âm:
- Mang mũ, mask và găng tay sạch (non-sterile gloves).
- Quay đầu bệnh nhân về bên đối diện và sát khuẩn (chloraPep).
- Đặt tất cả các dụng cụ vô khuẩn (Biopath, săng vô khuẩn, kìm kẹp kim và bọc đầu dò) cùng bộ kit thủ thuật vào khu vực vô khuẩn.
- Tháo bỏ găng tay.
- Mang áo choàng và găng tay vô khuẩn.
- Trải săng vô khuẩn lên trên bệnh nhân.
5.2 Bước 2: Sắp đặt các dụng cụ đặt CVC
Bây giờ, bệnh nhân đã được trải săng và bạn đã mang trang bị vô khuẩn, chúng ta hãy bắt đầu sắp xếp dụng cụ trên bàn thủ thuật. Chúng tôi nhân thấy rằng việc sắp xếp các dụng cụ theo thứ tự sử dụng từ trái sang phải sẽ giúp thực hiện thủ thuật nhanh nhất, an toàn và hiệu quả nhất.
Sau đây là một cách sắp xếp các dụng cụ để đặt CVC từ trái sang phải theo thứ tự:
- Bọc đầu dò siêu âm và gel siêu âm vô khuẩn
- Lidocaine và bơm tiêm
- Kim dẫn (introducer needle) 18G gắn với bơm tiêm 5mL
- Guidewire
- Gạc (rất quan trọng để cầm máu sau khi luồn guidewire)
- Dao mổ (số 11)
- Dụng cụ nong
- Catheter TM trung tâm (trong hình là loại 3 nòng)
- Claves (có thể thay bằng nắp đậy đầu catheter).
- Dung dịch vô khuẩn NaCl 0,9% để xả catheter – Sterile flushes.
- Kẹp catheter (catherte clamp)
- Chỉ khâu và kìm kẹp kim
- Miếng dán sinh học – Biopatch
- Băng dán Tegaderm dressing
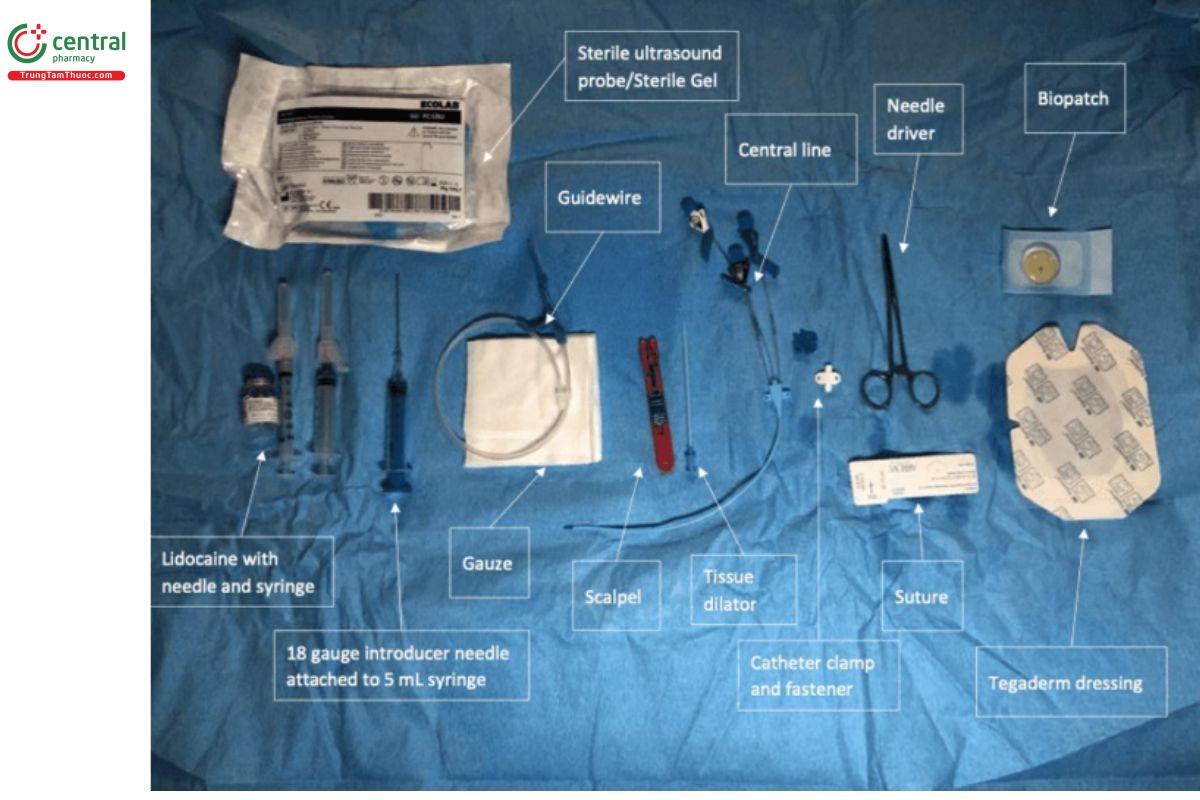
(Lưu ý: trong hình không có nắp đậy đầu catheter và dịch NaCl 0,9%)
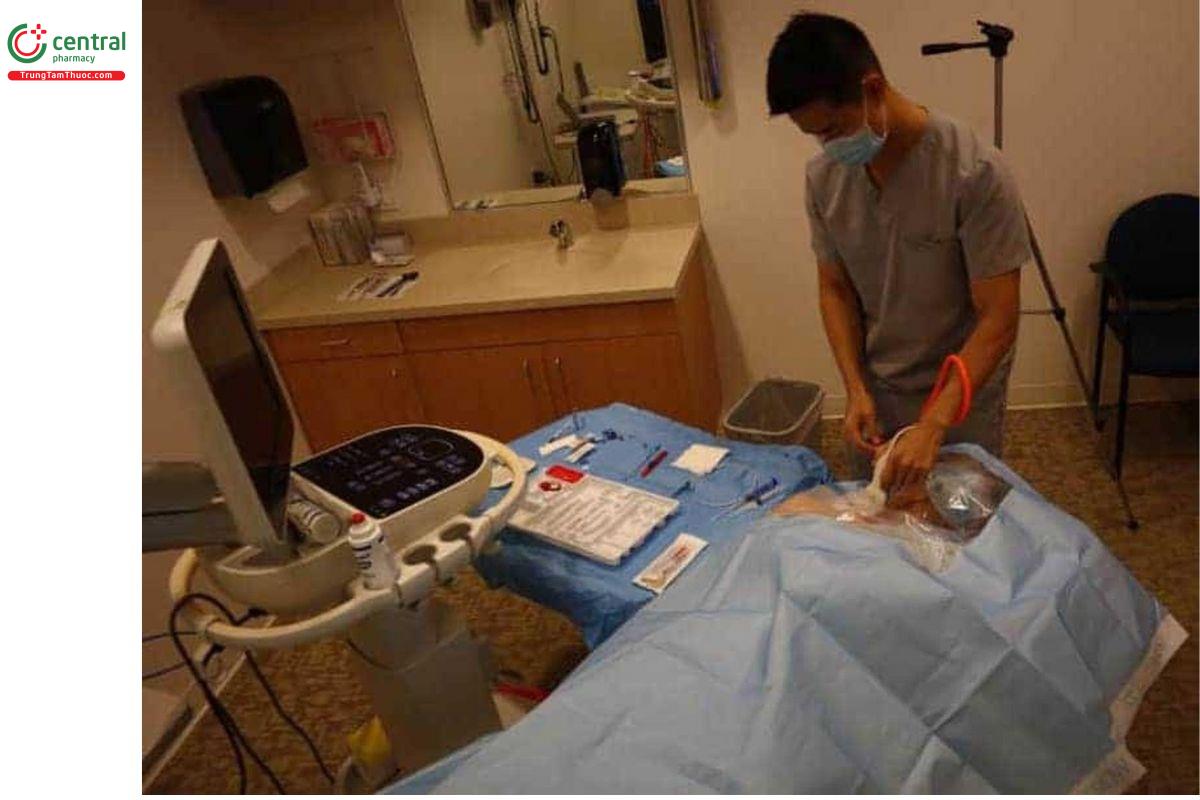
Dưới đây là vị trí của bạn, bộ dụng cụ đặt CVC và bệnh nhân (Lưu ý: trong hình ảnh dưới chỉ là minh họa nên người thực hiện không đảm bảo vô khuẩn cũng như không mặc áo choàng và găng tay trước khi tiến hành thủ thuật).
5.3 Bước 3: Bọc đầu dò siêu âm
- Mở bọc đầu dò siêu âm vô khuẩn.
- Luồn tay không thuận từ đầu hở của bọc đầu dò rồi lộn ngược nó tới phía tay thuận.
- Dùng tay thuận đã được che bởi vỏ bọc, nắm lấy đầu dò ở phía trên.
- Rồi dùng tay còn lại để kéo phần còn lại của vỏ bọc về phía dây đầu dò.
- Loại bỏ các bong bóng khí còn sót lại giữa vỏ bọc và đầu dò.
- Cố định vỏ bọc quanh đầu dò bằng dây thun. Buộc một dây thun quanh cổ đầu dò và một dây khác quanh đuôi đầu dò - chỗ tiếp giáp với dây dẫn. Dây thun thứ 2 sẽ giúp vỏ bọc đầu dò không bị trượt.
Sau khi đã hoàn thành tất cả các bước, thành quả sẽ như hình dưới đây:

5.4 Bước 4: Định vị TM
Phủ gel vô khuẩn lên da bệnh nhân tại vùng chuẩn bị siêu âm.
Một lần nữa xác định mạch máu mà bạn chuẩn bị can thiệp trước khi tiến hành thủ thuật.
Hãy nhìn cho quen giải phẫu của bệnh nhân và phân biệt TM với ĐM bằng cách ấn đầu dò.
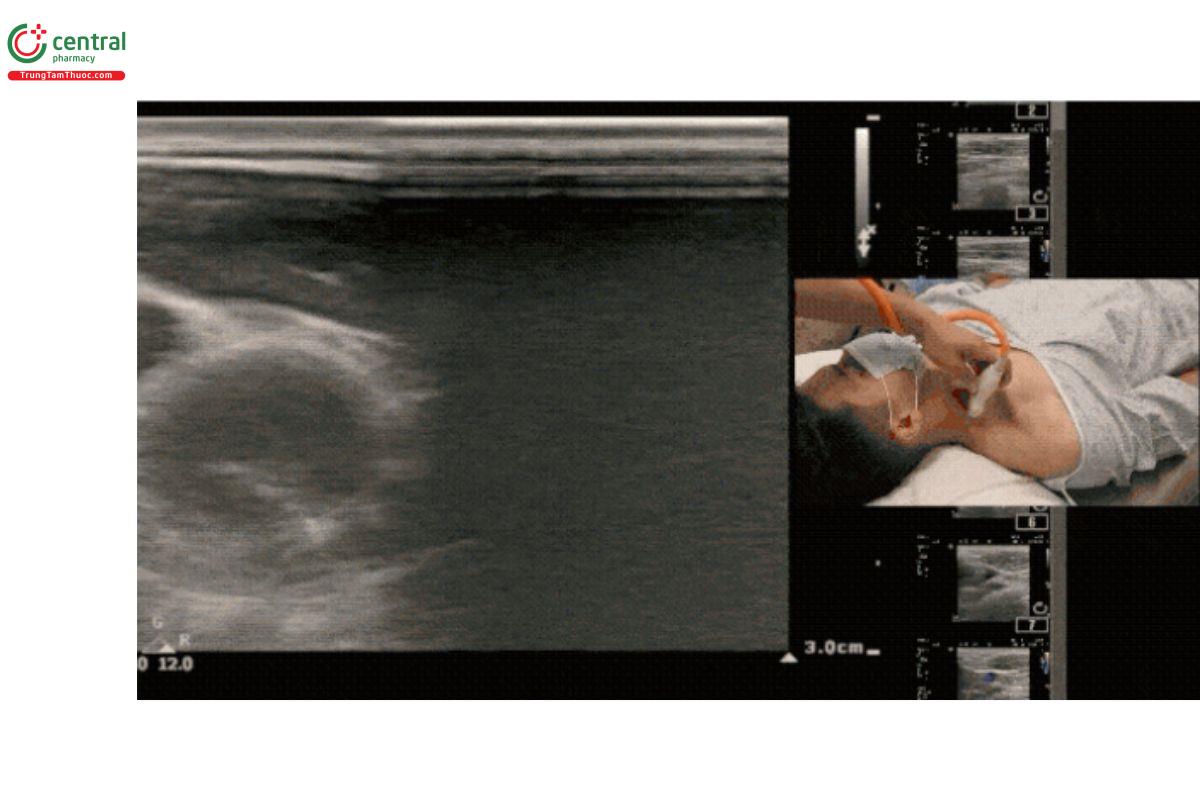
Trượt đầu dò lên xuống để xác định đường đi của TM. Hãy điều chỉnh sao cho TM luôn ở chính giữa màn hình. Điều này rất quan trọng để đảm bảo bạn đưa đầu dò đi đúng hướng (dù theo trục ngắn hay trục dài) và đường đi của kim thực sự thẳng hàng với TM.
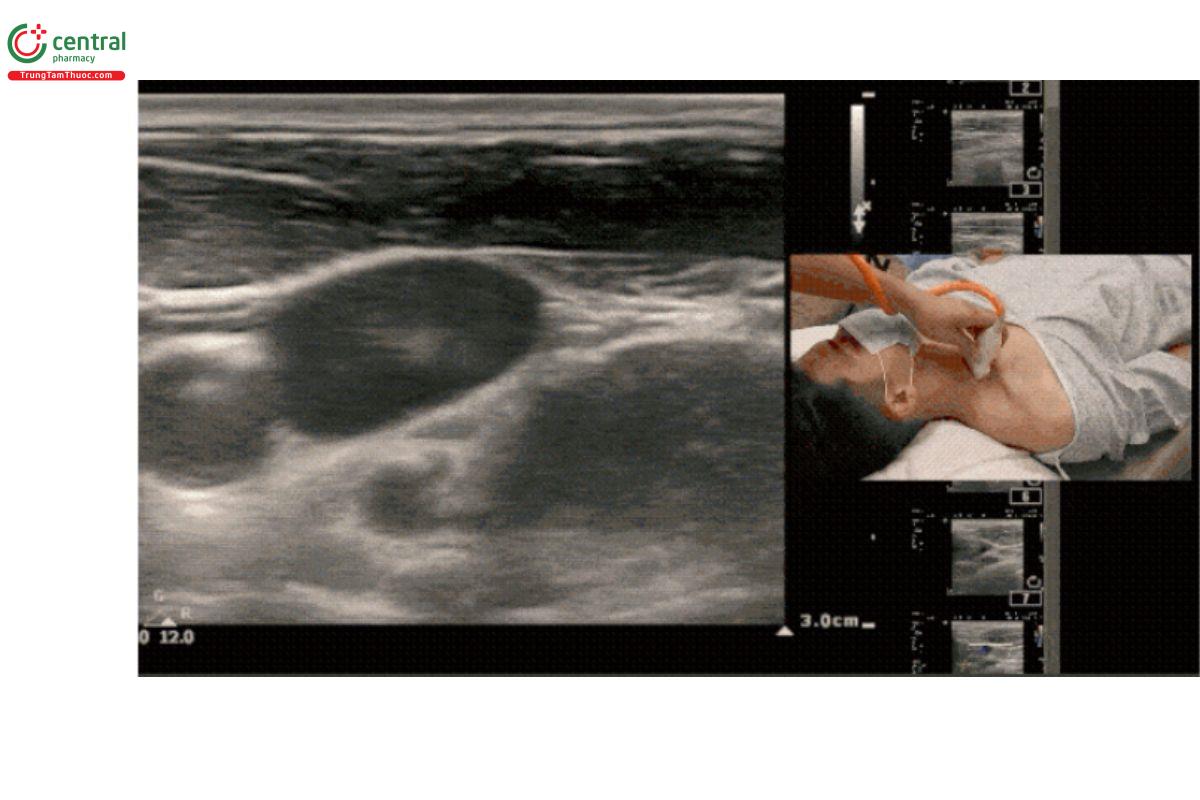
Lưu ý: Nếu bạn không đưa xác định đúng đường đi của TM, việc di chuyển đầu dò lên xuống sẽ trông như hình minh họa dưới đây.
5.5 Bước 5: Luồn kim dẫn dưới hướng dẫn của siêu âm
Trước tiên, gây tê vùng sẽ tiến hành thủ thuật bằng lidocaine với bơm tiêm nhỏ hơn.
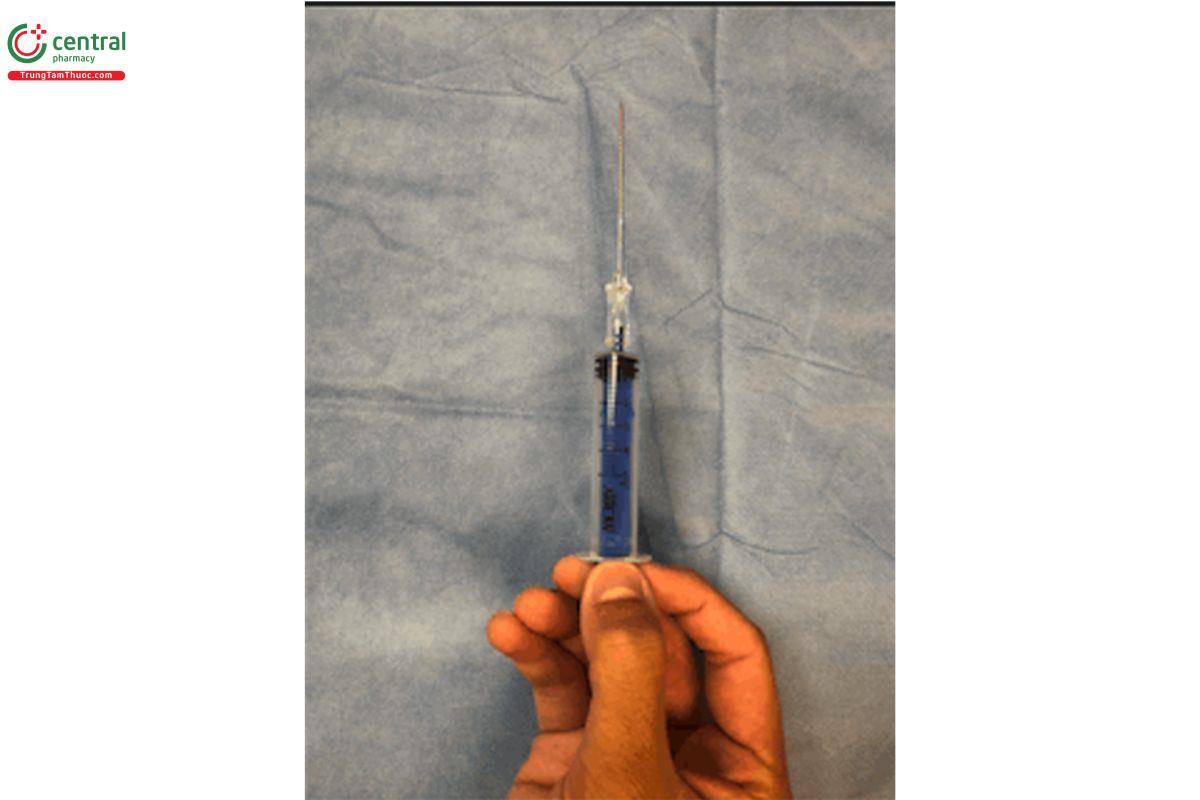
Sau khi đã gây tê và trước khi tiến hành đặt ống thông, bạn cần phải cầm bơm tiêm thật vững và chính xác.
Cầm lấy bơm đã gắn sẵn kim tiêm lớn hơn.
Căn chỉnh sao cho mặt vát của kim cùng hướng với mặt đánh số trên bơm tiêm. Bằng cách này, khi kim đã vào trong mạch máu, bạn sẽ biết được mặt vát của kim đang ở đâu.
Giữ bơm tiêm bằng ngón trỏ và ngón giữa.
Đặt ngón cái giữa hai ngón này và sẵn sàng tư thế để đẩy phần gốc của bơm tiêm trong khi các ngón tay kéo pít-tông ra khỏi bơm tiêm để tạo nên lực hút.
Khi bạn đâm kim vào da, hãy duy trì lực hút liên tục, cho đến khi thấy máu chảy vào bơm tiêm.
Tiếp theo bạn có thể lựa chọn siêu âm trên mặt cắt ngang hay dọc:
| Ưu điểm | Nhược điểm | |
| Mặt cắt ngang | Dễ đưa mạch máu vào giữa màn hình Dễ phối hợp tay-mắt hơn Đánh giá các mô lân cận tốt hơn | Khó để nhìn thấy đầu kim. |
| Mặt cắt dọc | Có thể nhìn thấy toàn bộ chiều dài của kim Xác nhận kim đã vào lòng mạch một cách nhanh chóng. | Có thể là thách thức về mặt kĩ thuật cho người mới bắt đầu. |
Mặc dù có thể sử dụng cả phương pháp tiếp cận mặt cắt dọc để đặt catheter, tuy nhiên về mặt kỹ thuật, phương pháp này khó thực hiện hơn. Vì vậy, chúng tôi khuyến cáo là bạn nên tiếp cận bằng mặt cắt ngang khi mới bắt đầu. Tuy nhiên, khi bạn đã thuần thục với cả hai, mặt cắt dọc sẽ hiệu quả hơn và ít cần phải điều chỉnh đầu kim hơn so với tiếp cận bằng mặt cắt ngang (Vogel, J., et. al., Stone, M., et. al.)
5.5.1 Bước 5a: Tiếp cận bằng mặt cắt ngang (trục ngắn)
1. Định vị vị trí đâm kim vào tĩnh mạch bằng siêu âm. Quét dọc theo mạch máu và tìm vị trí bạn thấy hợp lý để đâm kim. Đo độ sâu của mạch máu.
2. Xác định vị trí sẽ đâm kim qua da. Sử dụng độ sâu của mạch máu bạn vừa đo. Ví dụ, nếu tĩnh mạch sâu 2cm, vị trí đâm kim tốt nhất là cách đầu dò 2cm.
3. Đặt kim một góc 45 độ.
4. Trượt đầu dò trở lại vị trí đâm kim qua da.
5. Đâm kim qua da ngay dưới điểm giữa của đầu dò.
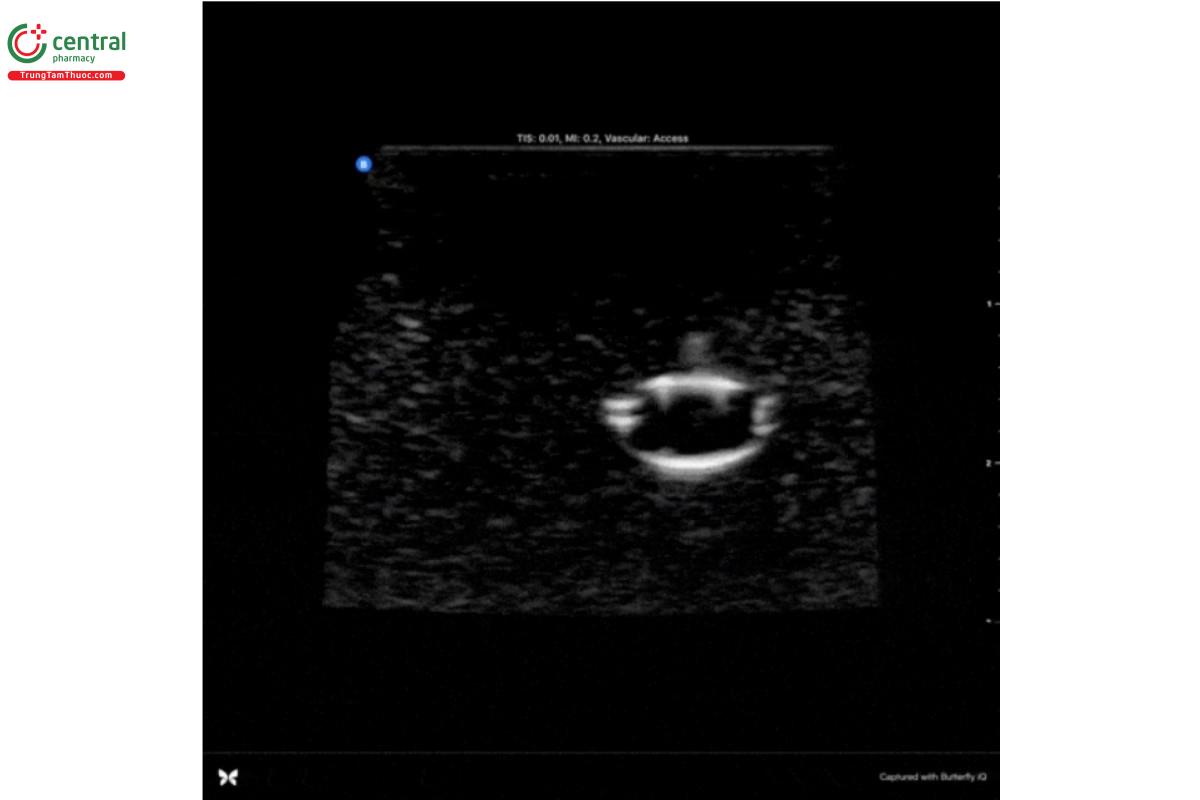
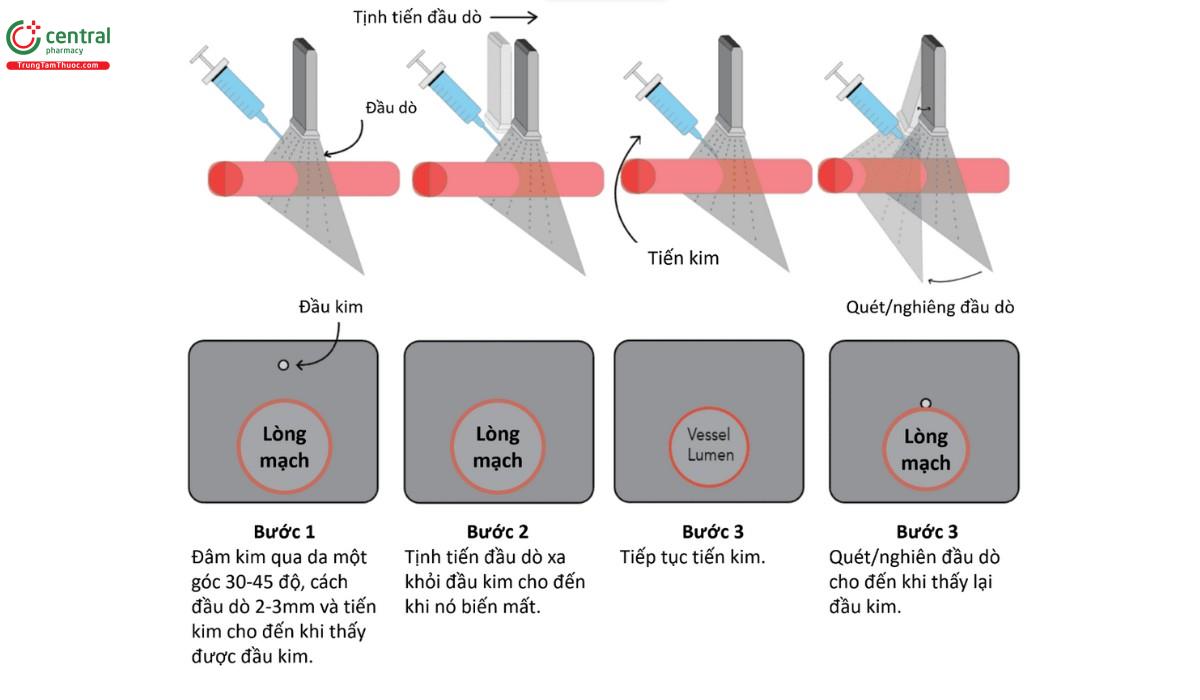
6. Tiến kim bằng “phương pháp Creep” (xem hình minh họa bên dưới). Với cách tiếp cận này, bạn không bao giờ được để mất dấu đầu kim. Đầu kim sẽ xuất hiện trên siêu âm dưới dạng một chấm tăng âm (màu trắng). Vì chúng ta đang nhìn trên mặt cắt ngang nên khi cắt ngang thân kim, hình ảnh sẽ trông giống hệt đầu kim. Sau khi tiến kim một chút, hãy quét đầu dò ra xa kim cho đến khi chấm trắng biến mất. Đây là cách bạn có thể xác định vị trí thật sự của đầu kim. Và chỉ khi bạn đã xác định vị trí của đầu kim, bạn mới có thể tiến kim tiếp tục. Cứ mỗi lần tiến kim, bạn sẽ lại quét đầu dò ra xa của kim rồi quét ngược trở lại cho đến khi thấy lại được đầu kim. Nếu bạn quạt đầu dò mà không làm chấm trắng biến mất; hãy tiếp tục trượt đầu dò ra xa đầu kim cho đến khi chấm trắng biến mất và tiếp tục quạt đầu dò để tìm đầu kim.
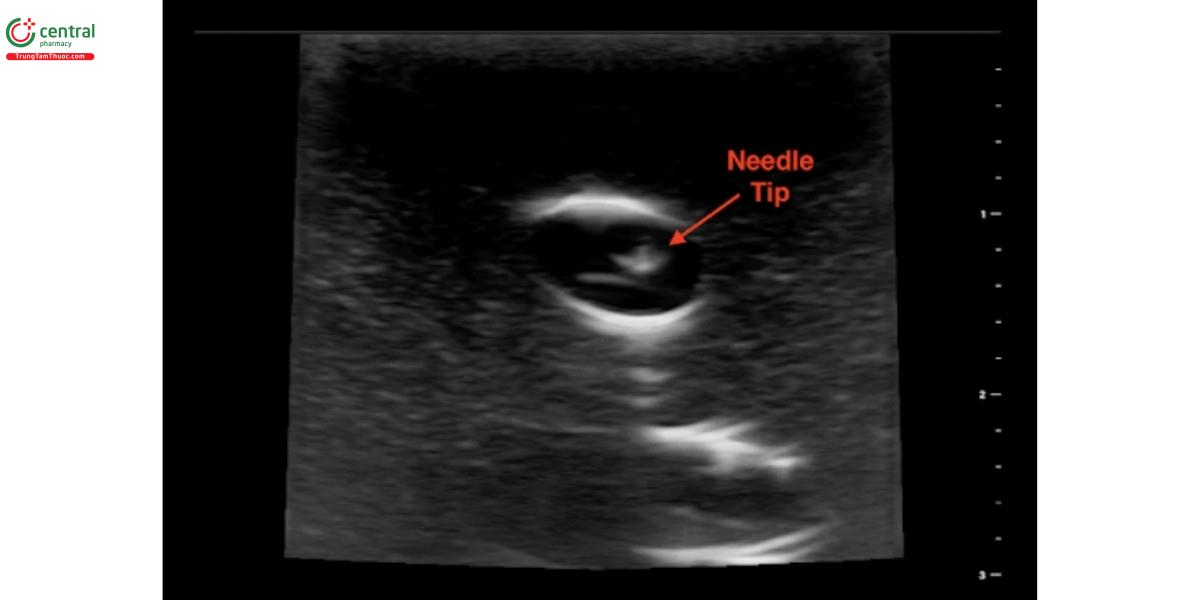
7. Tìm kiếm dấu hiệu “dựng lều” (Tenting) thành trước mạch máu. Khi bạn đã tiến kim đủ xa, đầu kim sẽ nhấn vào thành trước mạch máu như hình dưới đây. Khi đã thấy được dấu hiệu này, hãy thực hiện bước tiếp theo. Bạn đang đi đúng đường rồi đấy.
8. Thay đổi góc kim về 20-30 độ. Việc này sẽ giúp giảm nguy cơ đâm xuyên qua thành sau mạch máu.
9. Tiến kim tiếp cho đến khi bạn thấy những tia máu xuất hiện.
10. Đảm bảo là đầu kim đã ở giữa lòng mạch máu. Điều này sẽ đảm bảo cho guidewire đi vào một cách trơn tru.
5.5.2 Bước 5b: Tiếp cận bằng mặt cắt dọc (trục dài)
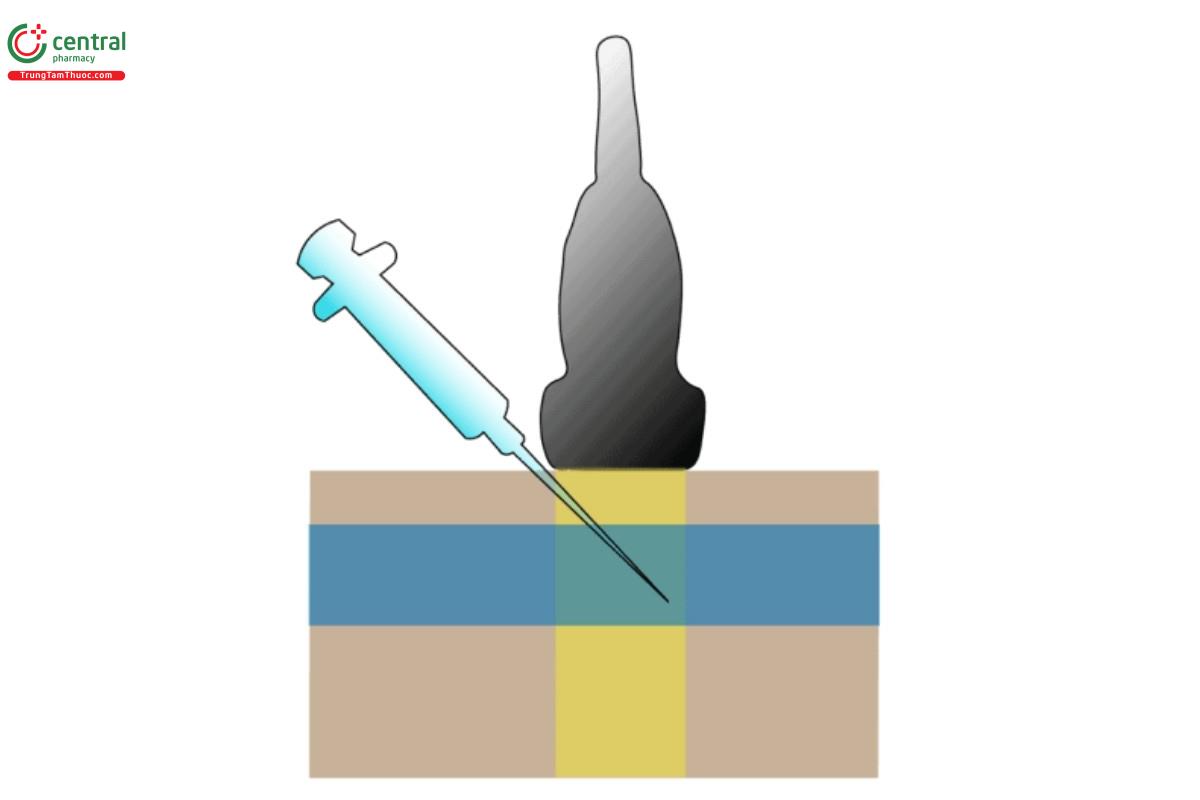
1. Với cách tiếp cận này, hãy xoay đầu dò 90 độ theo chiều kim đồng hồ sao cho gờ đánh dấu của đầu dò hướng về phía bơm tiêm.
2. Đâm kim qua da ngay dưới đầu dò một góc 45 độ.
3. Giữ vững đầu dò và đừng để mất dấu kim dẫn.
4. Tiến kim chậm rãi và dừng lại ngay nếu không thấy đầu kim.
5. Tiến kim tiếp tục cho đến khi thấy tia máu trong ống tiêm.
6. Đảm bảo là đầu kim ở giữa lòng mạch.
Cạm bẫy: Luồn guidewire khi đầu vát của kim mới đi qua một phần thành mạch. Điều này cũng có thể xảy ra kể cả khi bạn đã thấy tia máu xuất hiện trong bơm tiêm và có thể dẫn đến hình thành khối máu tụ.
Tips: Để tránh điều này, hãy dùng siêu âm để đảm bảo là đầu kim đã ở giữa lòng mạch.
5.6 Bước 6: Luồn guidewire và xác nhận vị trí
Giữ chặt kim. Đặt đầu dò trong vùng vô khuẩn. Dùng tay đã cầm đầu dò để giữ đốc kim bằng ngón cái và ngón trỏ; cùng lúc đó hãy dùng ngón út để cố định tay. Tháo bỏ bơm tiêm trong khi vẫn đảm bảo cố định kim.
Đưa guidewire vào đốc kim và luồn từ từ. Nếu thực hiện đúng, guidewire sẽ đi vào lòng mạch một cách trơn tru và không có lực cản nào. Rút kim ra sau khi xác guidewire đã đi vào lòng mạch.
Cạm bẫy: Đưa guidewire vào quá sâu có thể kích thích tim và dẫn đến rối loạn nhịp.
Lấy đầu dò một lần nữa để xác nhận vị trí guidewire đã ở trong lòng mạch (Saugel, B., et. al.). Bạn nên xác nhận trên cả mặt cắt ngang và mặt cắt dọc.
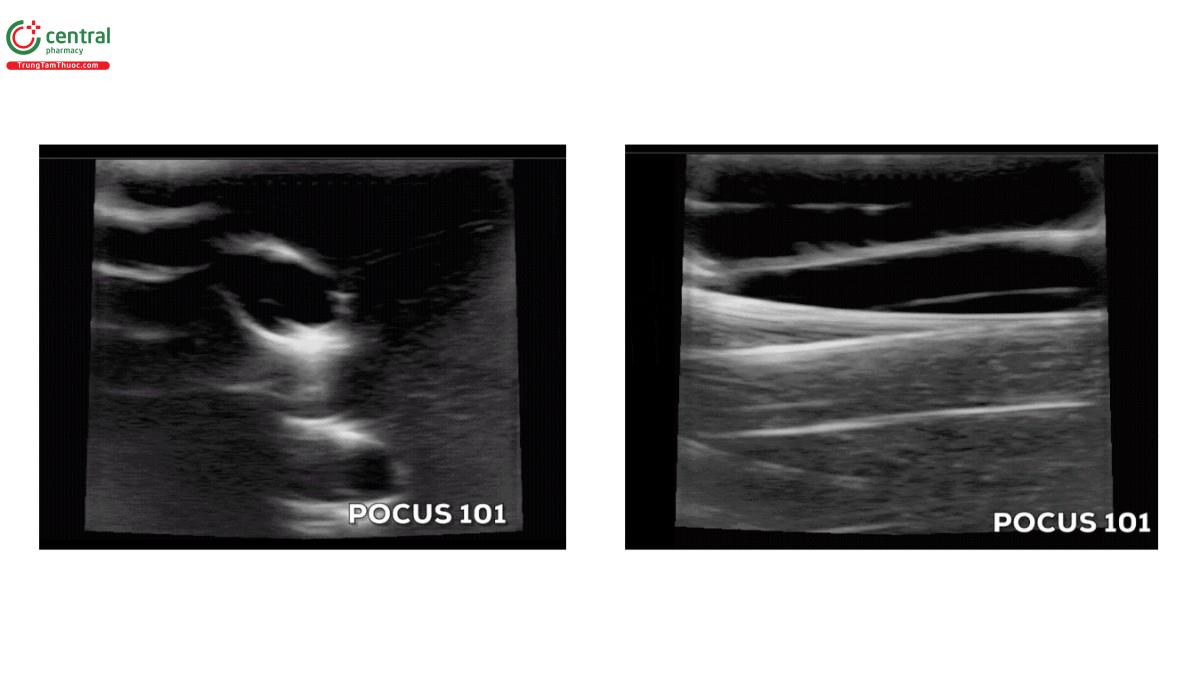
Cạm bẫy: Tuột mất guidewire.
Mẹo: Trong suốt quá trình thực hiện, hãy luôn luôn dùng một tay để giữ chắc guidewire.
5.7 Bước 7: Nong mạch máu
- Dùng dao rạch da một đường khoảng 0,5cm ngay cạnh guidewire. Hãy chuẩn bị sẵn gạc để cầm máu.
- Luồn ống nong vào guidewire với một góc 5-10 độ so với da. (Giảm góc như vậy để tránh guidewire bị gập góc).
- Đưa ống nong xuyên qua da và thành mạch bằng cách xoay nó theo chiều kim đồng hồ. Ống nong sẽ đi vào một cách nhẹ nhàng với rất ít lực cản.
- Đưa ống nong vào khoảng 2/3 chiều dài của nó rồi rút ra.
Mẹo: Luôn sẵn sàng gạc để cầm máu trong bước này.
5.8 Bước 8: Luồn catheter TM trung tâm
- Luồn CVC vào mạch máu thông qua guidewire, giữ chặt guidewire để nó không tiến sâu hơn.
- Nếu dùng catheter 3 nòng, hãy kẹp cổng gần và cổng giữa lại. Guidewire sẽ chui ra từ cổng xa.
- Đưa catheter vào sâu đến độ dài bạn mong muốn. Nguyên tắc chung là nên đưa catheter vào sâu đến mốc “15” được đánh dấu trên catheter nếu bạn đặt TM cảnh trong phải, tức là bạn đã đưa catheter vào sâu 15cm.
- Rút bỏ guidewire, bơm NaCl 0,9% vào cả 3 nòng.
5.9 Bước 9: Cố định và băng lại
- Đặt kẹp cố định catheter tại vị trí catheter đi vào da.
- Khâu kẹp cố định catheter vào da.
- Dán Biopatch bao phủ vùng da xung quanh catheter.
- Cuối cùng, băng Tegaderm lên trên.
Bước 10: Xác nhận vị trí catheter phù hợp
Thực tế lâm sàng phổ biến là chụp X-quang ngực để xác nhận đầu catheter đã ở đúng vị trí chưa.
Một phương tiện thay thế cho X-quang ngực là siêu âm xác định vị trí đầu catheter, đã được chứng minh là hiệu quả, an toàn và đặc hiệu. Để đảm bảo vô khuẩn, việc này nên được thực hiện bởi một người khác. Nếu không có, hãy chụp X-quang ngực và chuyển đến bước 11.
- Sử dụng đầu dò tim, siêu âm tim qua mặt cắt dưới sườn hoặc mặt cắt 4 buồng đỉnh.
- Bơm nhanh 5mL NaCl 0,9% không khuấy động (non-agitated normal saline) qua cổng màu nâu của catheter. Nếu catheter đặt đúng vị trí, chúng ta sẽ thấy hình ảnh dòng chảy tăng âm hỗn loạn trong nhĩ phải (Wilson, S., et. al.).
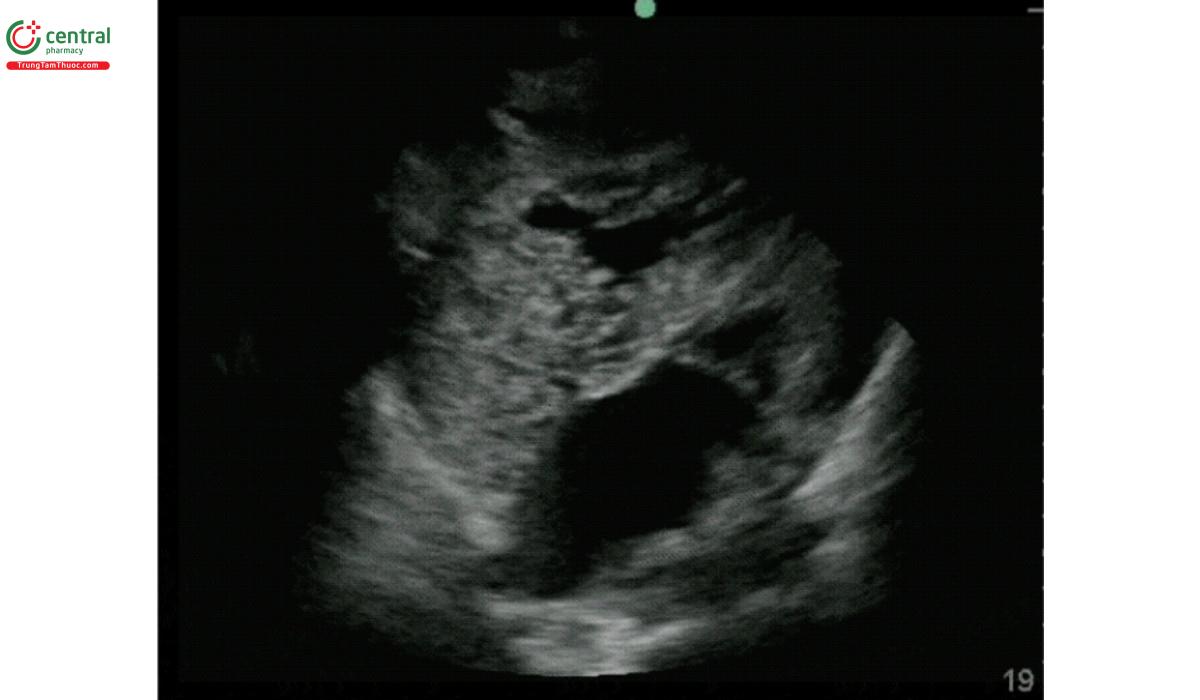
5.10 Bước 11: Kiểm tra tràn khí màng phổi
Kiểm tra tràn khí màng phổi là bước cuối cùng quan trọng. Bạn có thể đọc thêm bài “Siêu âm phổi có trọng điểm”.
- Kiểm tra dấu phổi trượt tại khoang gian sườn 2 và 3. Bình thường, đường màng phổi tăng âm trông sẽ giống như một đàn kiến đang bò.
- Để chắc chắn hơn nữa việc không có tràn khí màng phổi tại điểm khảo sát, bạn có thể chuyển qua M mode ở cùng mặt cắt. Nếu bình thường, ta sẽ thấy “dấu bờ biển”.
6 Biến chứng của đặt CVC
Các biến chứng khác ngoài tràn khí màng phổi bao gồm: đâm thủng ĐM, máu tụ, tràn máu màng phổi và kích thích tim (Ortega, R., et. al.). Ngoài ra, bệnh nhân còn có nguy cơ bị nhiễm trùng, tắc mạch khí và huyết khối. Việc sử dụng siêu âm sẽ làm giảm nguy cơ các biến chứng này (McGee, D., Gould, M.).
Siêu âm sẽ giúp xác định tĩnh mạch và nhận biết các biến thể giải phẫu của bệnh nhân, nhờ đó giảm nguy cơ đặt nhầm vào ĐM cảnh chung, có thể gây ra nhiều biến chứng nghiêm trọng như khối máu tụ lượng lớn có nguy cơ dẫn đến tắc nghẽn đường thở, giả phình ĐM, hoặc đột quỵ (Guilbert, M., et. al.).
TM dưới đòn và TM đùi có thể được dùng để thay thế cho TM cảnh trong. TM dưới đòn có ưu thế là nguy cơ huyết khối liên quan đến catheter thấp hơn so với hai vị trí còn lại. Về mặt giải phẫu, TM dưới đòn có lợi thế vì thường thông thoáng và vị trí khá hằng định. Tuy nhiên, nhược điểm là nó rất gần màng phổi; tỉ lệ TKMP khi đặt catheter TM dưới đòn cao hơn so với TM cảnh trong và TM đùi (Parienti, J., et. al.).
So với TM dưới đòn và TM cảnh trong, thì TM đùi có nguy cơ biến chứng cơ học, nhiễm trùng và huyết khối cao hơn (McGee, D., Gould, M.; Deshpande, K., et. al.). Hãy cân nhắc tất cả các yếu tố này khi quyết định vị trí đặt CVC.
7 Các vị trí đặt CVC khác
7.1 TM dưới đòn
7.1.1 Tiếp cận đường dưới đòn
- Trước tiên, ước tính diện tích vùng bên dưới 1/2 ngoài xương đòn, là khu vực các mạch máu dưới đòn sẽ đi qua.
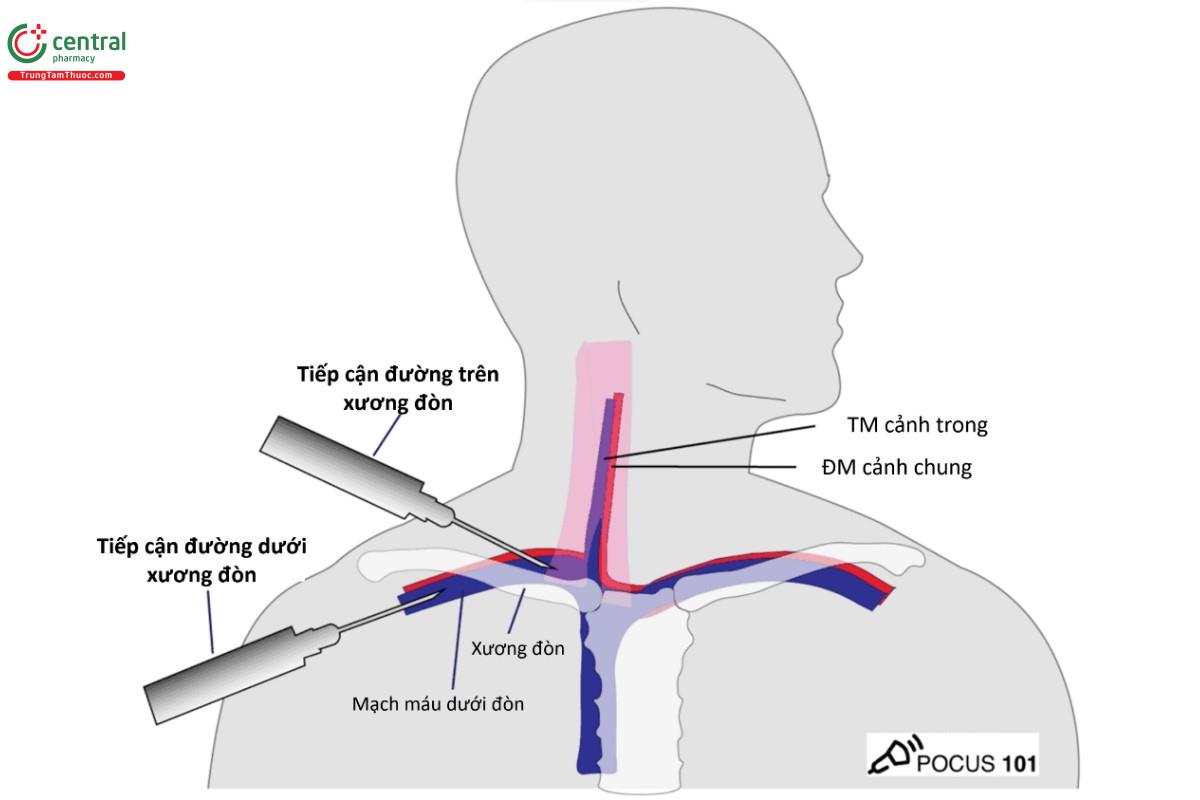
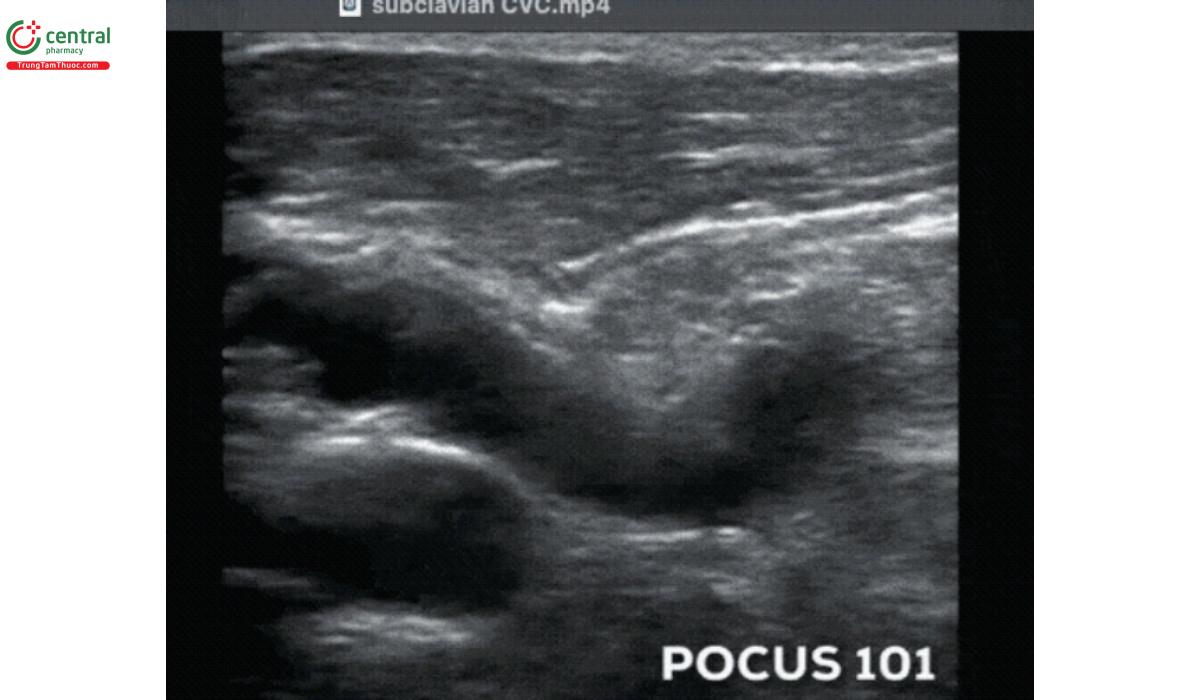
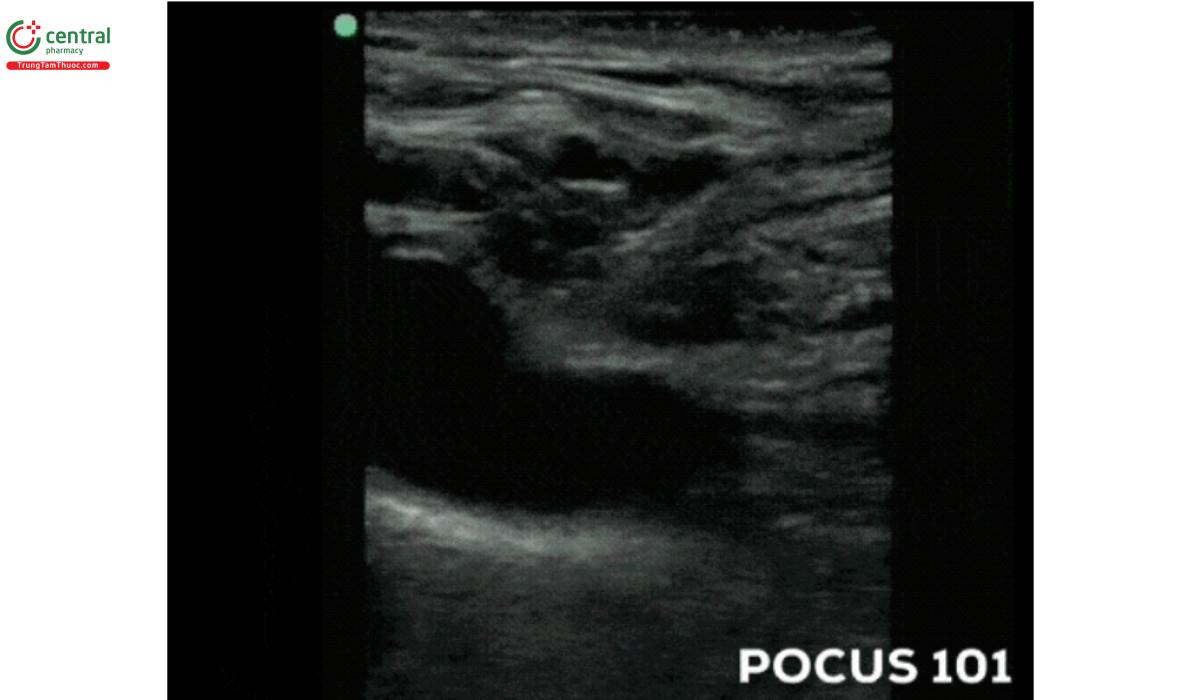
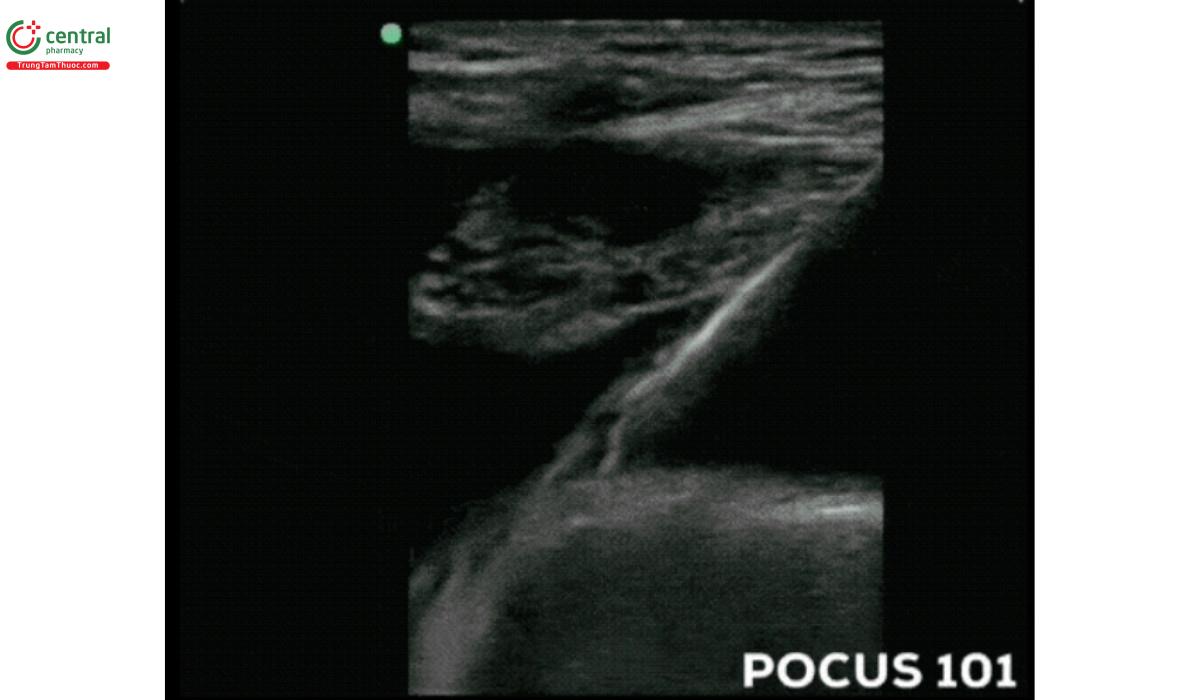
- Sử dụng đầu dò thẳng đề xác định các mạch máu dưới đòn. Với vị trí này, tốt nhất nên sử dụng phương pháp tiếp cận theo mặt cắt dọc, tức là khi đầu dò song song với mạch máu. Có thể xác định TM bằng cách nhấn đầu dò xuống, tương tự như khi đánh giá TM cảnh trong. Chúng ta cũng có thể sử dụng mặt cắt ngang, nhưng sẽ khó để có hình ảnh rõ ràng do sự cản trở của xương đòn, vì xương đòn sẽ tạo bóng và che khuất bất cứ thứ gì bên dưới nó, nên thường phải trượt và quạt đầu dò để xác định đường đi của TM dưới đòn (Davies, T., et. al.).
7.1.2 Tiếp cận đường trên đòn
- Siêu âm đánh giá vùng mô mềm cạnh bờ ngoài của đầu xương đòn thuộc cơ ức đòn chũm ở phía trên xương đòn.
- Hố thượng đòn thường nhỏ. Do đó, nếu đầu dò thẳng không thể cho chúng ta hình ảnh rõ như mong muốn, có thể sử dụng đầu dò nội khoang (Mallin, M., et. al.). TM dưới đòn thường nằm nông hơn và về phía chân hơn so với ĐM dưới đòn; nhưng cũng như những cách tiếp cận trước đó, cần phân biệt ĐM và TM bằng cách ấn đầu dò và Doppler màu. Ngoài việc xác định mạch máu, hãy xác định đường màng phổi, thường ở sâu hơn mạch máu. Điều cực kì quan trọnglà cần tránh đâm kim vào cấu trúc này khi đặt catheter.
7.2 TM đùi
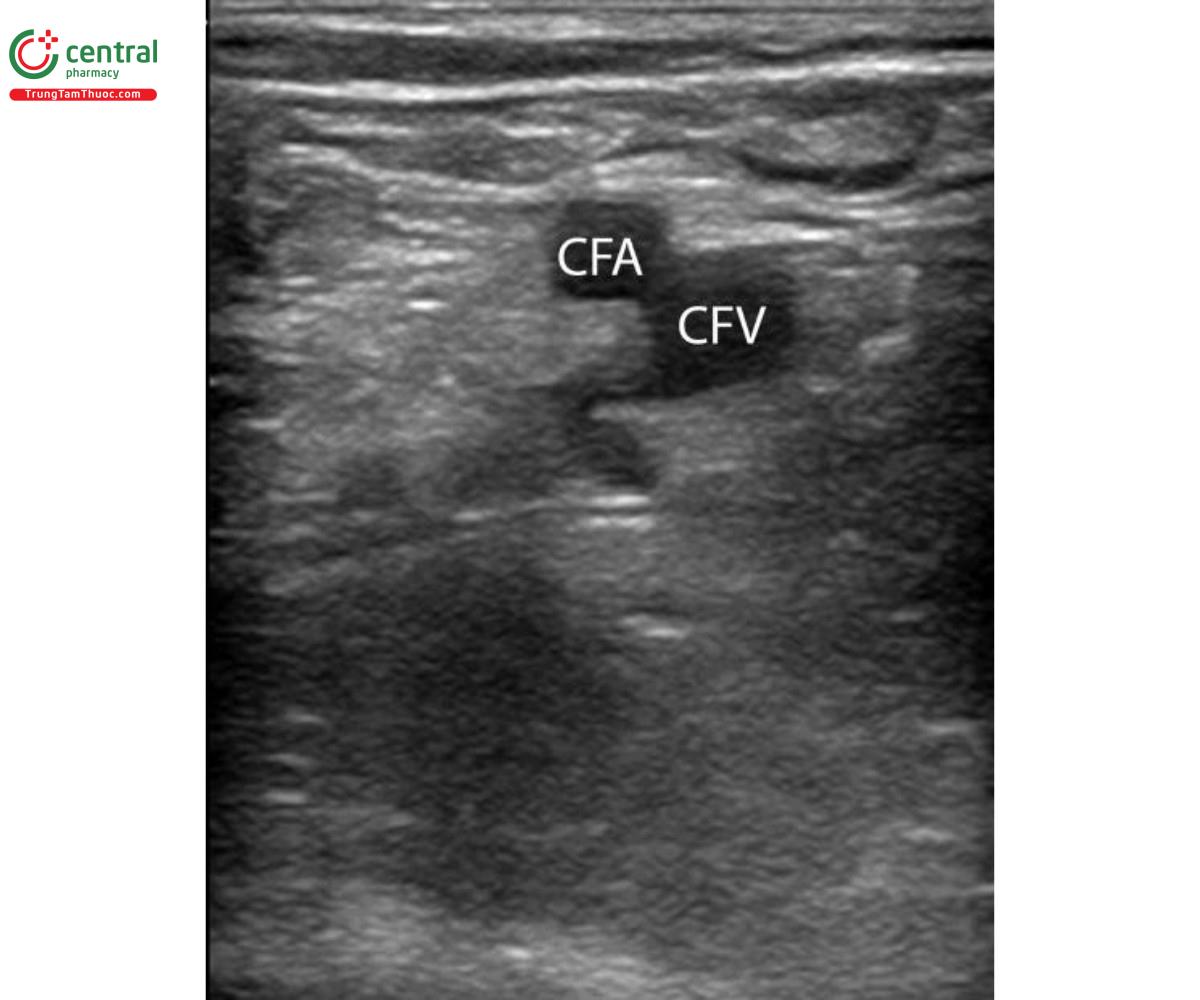
Siêu âm phần mô mềm ngay dưới phần giữa của dây chẳng bẹn. TM đùi thường nằm phía trong và dưới so với ĐM đùi. TM hiển lớn nhỏ hơn cũng có thể nằm phía trong so với TM đùi, và chỗ chia đôi của ĐM đùi ở phía ngoài so với TM đùi. Cũng tương tự cách tiếp cận ở trên, có thể dùng cách ấn đầu dò và siêu âm doppler màu để phân biệt chúng. Ở vị trí này, bạn có thể sử dụng phương pháp tiếp cận mặt cắt dọc hoặc ngang đều được.
8 Tài liệu tham khảo
- McGee, D., Gould, M. (2003). Preventing Complications of Central Venous Catheterization New England Journal of Medicine 348(12), 1123-1133. https://dx.doi.org/10.1056/nejmra011883
- Saugel, B., Scheeren, T., Teboul, J. (2017). Ultrasound-guided central venous catheter placement: a structured review and recommendations for clinical practice Critical Care 21(1), 225. https://dx.doi.org/10.1186/s13054-017-1814-y
- Jenssen, C., Brkljacic, B., Hocke, M., Ignee, A., Piscaglia, F., Radzina, M., Sidhu, P., Dietrich, C. (2015). EFSUMB Guidelines on Interventional Ultrasound (INVUS), Part VI – Ultrasound-Guided Vascular Interventions Ultraschall in der Medizin – European Journal of Ultrasound 37(05), 473-476. https://dx.doi.org/10.1055/s-0035-1553450
- Smit, J., Raadsen, R., Blans, M., Petjak, M., Ven, P., Tuinman, P. (2018). Bedside ultrasound to detect central venous catheter misplacement and associated iatrogenic complications: a systematic review and meta-analysis Critical Care 22(1), 65. https://dx.doi.org/10.1186/s13054-018-1989-x
- Brass, P., Hellmich, M., Kolodziej, L., Schick, G., Smith, A. (2015). Ultrasound guidance versus anatomical landmarks for internal jugular vein catheterization Cochrane Database of Systematic Reviews 1(1), CD006962. https://dx.doi.org/10.1002/14651858.cd006962.pub2
- Denys, B., Uretsky, B., Reddy, P. (1993). Ultrasound-assisted cannulation of the internal jugular vein. A prospective comparison to the external landmark-guided technique. Circulation 87(5), 1557-1562. https://dx.doi.org/10.1161/01.cir.87.5.1557
- Smith, R., Nolan, J. (2013). Central venous catheters BMJ 347(nov11 4), f6570-f6570. https://dx.doi.org/10.1136/bmj.f6570
- Schmidt, G., Blaivas, M., Conrad, S., Corradi, F., Koenig, S., Lamperti, M., Saugel, B., Schummer, W., Slama, M. (2019). Ultrasound-guided vascular access in critical illness. Intensive care medicine 45(4), 434-446. https://dx.doi.org/10.1007/s00134-019-05564-7
- Maecken, T., Marcon, C., Bomas, S., Zenz, M., Grau, T. (2011). Relationship of the internal jugular vein to the common carotid artery: implications for ultrasound-guided vascular access European Journal of Anaesthesiology 28(5), 351-355. https://dx.doi.org/10.1097/eja.0b013e328341a492
- Lamperti, M., Biasucci, D., Disma, N., Pittiruti, M., Breschan, C., Vailati, D., Subert, M., Traškaitė, V., Macas, A., Estebe, J., Fuzier, R., Boselli, E., Hopkins, P. (2020). European Society of Anaesthesiology guidelines on peri-operative use of ultrasound-guided for vascular access (PERSEUS vascular access) European Journal of Anaesthesiology 37(5), 344-376. https://dx.doi.org/10.1097/eja.0000000000001180
- Vogel, J., Haukoos, J., Erickson, C., Liao, M., Theoret, J., Sanz, G., Kendall, J. (2015). Is long-axis view superior to short-axis view in ultrasound-guided central venous catheterization? Critical care medicine 43(4), 832-9. https://dx.doi.org/10.1097/ccm.0000000000000823
- Stone, M., Moon, C., Sutijono, D., Blaivas, M. (2010). Needle tip visualization during ultrasound-guided vascular access: short-axis vs long-axis approach The American Journal of Emergency Medicine 28(3), 343-347. https://dx.doi.org/10.1016/j.ajem.2008.11.02
- Wilson, S., Assaf, S., Lahham, S., Subeh, M., Chiem, A., Anderson, C., Shwe, S., Nguyen, R., Fox, J. (2017). Simplified point-of-care ultrasound protocol to confirm central venous catheter placement: A prospective study World Journal of Emergency Medicine 8(1), 25. https://dx.doi.org/10.5847/wjem.j.1920-8642.2017.01.004
- Ortega, R., Song, M., Hansen, C., Barash, P. (2010). Ultrasound-Guided Internal Jugular Vein Cannulation New England Journal of Medicine 362(16), e57. https://dx.doi.org/10.1056/nejmvcm0810156
- Guilbert, M., Elkouri, S., Bracco, D., Corriveau, M., Beaudoin, N., Dubois, M., Bruneau, L., Blair, J. (2008). Arterial trauma during central venous catheter insertion: Case series, review and proposed algorithm Journal of Vascular Surgery 48(4), 918-925. https://dx.doi.org/10.1016/j.jvs.2008.04.046
- Parienti, J., Mongardon, N., Mégarbane, B., Mira, J., Kalfon, P., Gros, A., Marqué, S., Thuong, M., Pottier, V., Ramakers, M., Savary, B., Seguin, A., Valette, X., Terzi, N., Sauneuf, B., Cattoir, V., Mermel, L., Cheyron, D., Group, 3. (2015). Intravascular Complications of Central Venous Catheterization by Insertion Site New England Journal of Medicine 373(13), 1220-1229. https://dx.doi.org/10.1056/nejmoa1500964
- Deshpande, K., Hatem, C., Ulrich, H., Currie, B., Aldrich, T., Bryan-Brown, C., Kvetan, V. (2005). The incidence of infectious complications of central venous catheters at the subclavian, internal jugular, and femoral sites in an intensive care unit population* Critical Care Medicine 33(1), 13-20. https://dx.doi.org/10.1097/01.ccm.0000149838.47048.60
- Davies, T., Montgomery, H., Gilbert-Kawai, E. (2020). Cannulation of the subclavian vein using real-time ultrasound guidance Journal of the Intensive Care Society https://dx.doi.org/10.1177/1751143720901403
- Mallin, M., Louis, H., Madsen, T. (2010). A novel technique for ultrasound-guided supraclavicular subclavian cannulation The American Journal of Emergency Medicine 28(8), 966-969. https://dx.doi.org/10.1016/j.ajem.2009.07.019
- Duran-Gehring, P. E. et al. The bubble study: ultrasound confirmation of central venous catheter placement. Am J Emerg Medicine 33, 315–319 (2015).

