Thuốc chống thiếu máu
Trungtamthuoc.com - Thiếu máu là tình trạng số lượng hồng cầu, huyết sắc tố hoặc cả hai trong máu ngoại vi giảm xuống dưới mức bình thường so với người cùng tuổi và cùng giới khỏe mạnh. Từ đó dẫn đến tình trạng giảm lượng oxy cung cấp cho các mô, tế bào. Vậy thuốc điều trị thiếu máu là gì? Hãy cùng Trung Tâm Thuốc Central Pharmacy tìm hiều trong bài viết dưới đây.
1 Bệnh thiếu máu là gì?
Máu bao gồm chất lỏng gọi là huyết tương và các tế bào. Máu là một tổ chức di động trong cơ thể, thực hiện nhiều chức năng sinh lý vô cùng quan trọng.
Các loại tế bào máu bao gồm: hồng cầu, tiểu cầu và bạch cầu. Mỗi loại tế bào đảm nhiệm một chức năng riêng.
- Các tế bào bạch cầu: có tác dụng chống nhiễm trùng, nó sẽ phát hiện và tóm những tác nhân lạ xâm nhập vào cơ thể. Bạch cầu gồm có bạch cầu trung tính, bạch cầu lympho, bạch cầu đơn nhân. Nếu thiếu, cơ thể sẽ dễ gặp tình trạng nhiễm trùng, dễ bị vi sinh vật xâm nhập, ảnh hưởng xấu đến sức khỏe, nguy cơ tử vong cao.
- Các tế bào tiểu cầu: chức năng chính của tiểu cầu chính là cầm máu, thông qua cơ chế hình thành cục máu đông. Khi có tổn thương, các tiểu cầu sẽ liên kết để tạo thành chốt chặn vết thương hở. Khi thiếu tiểu cầu, cơ thể sẽ dễ bị xuất huyết, nhẹ thì chảy máu mũi, lâu cầm máu, nặng thì có thể khiến các cơ quan nội tạng bị xuât huyết trong, đây là tình trạng vô cùng nguy hiểm, có thể ảnh hưởng đến tính mạng.
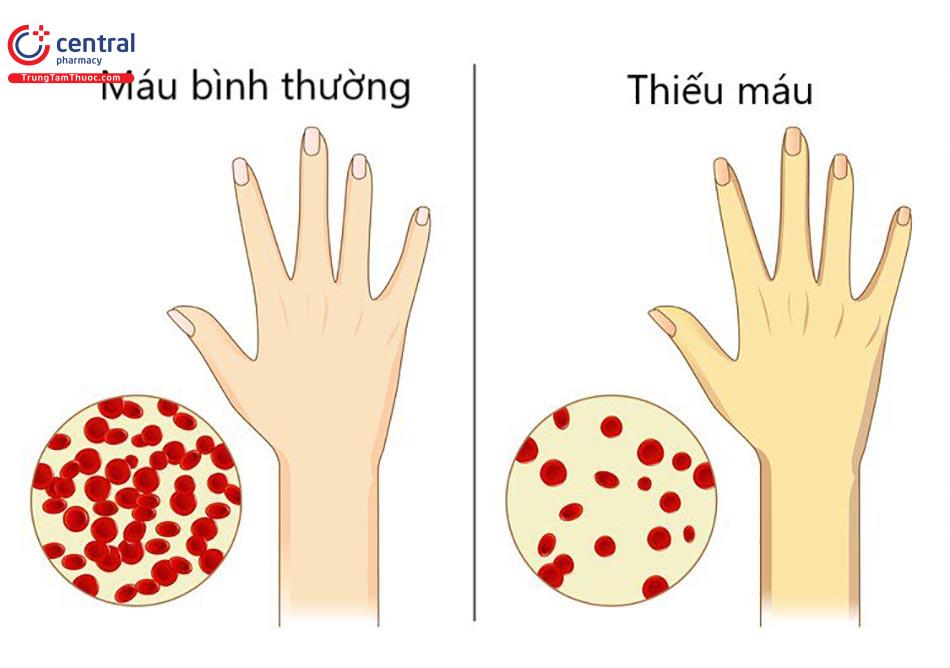
- Các tế bào hồng cầu: là tế bào máu chiếm số lượng lớn nhất, vai trò của nó là vận chuyển oxy từ phổi đi tới các mô trong cơ thể, đồng thời đưa khí CO2 từ các mô về phổi để đào thải ra ngoài. Khi thiếu đi thành phần này, con người sẽ rơi vào cảm giác mệt mỏi, vật vờ và gây ra nhiều tình trạng bệnh nguy hiểm. Hay người ta vẫn gọi, tình trạng thiếu hồng cầu là thiếu máu.
Do đó, thiếu máu là tình trạng số lượng hồng cầu, huyết sắc tố hoặc cả hai trong máu ngoại vi giảm xuống dưới mức bình thường so với người cùng tuổi và cùng giới khỏe mạnh. Từ đó dẫn đến tình trạng giảm lượng oxy cung cấp cho các mô, tế bào.(n(Tác giả: Joseph E Maakaron, MD, (Ngày đăng: Ngày 27 tháng 9 năm 2021). Anemia, Medscape. Truy cập ngày 7 tháng 10 năm 2021.)n)
Có hai loại thiếu máu: thiếu máu cấp tính và thiếu máu mạn tính.
- Thiếu máu cấp tính: là tình trạng thiếu máu xảy ra sau chấn thương, phẫu thuật...
- Thiếu máu mạn tính: thiếu máu xảy ra ở các bệnh nhân mắc các bệnh như loét dạ dày - tá tràng, nhiễm giun móc, suy tủy,...
2 Triệu chứng bệnh thiếu máu
Làm sao biết mình bị thiếu máu? Một số triệu chứng sau đây cảnh báo về căn bệnh thiếu máu:
Hay chóng mặt và cảm thấy khó thở: khi cơ thể không được ung cấp đủ lượng máu, lượng oxy đến các mô trong cơ thể bị suy giảm, gây khó thở. Thiếu máu lên não gây nên tình trạng chóng mặt.
.jpg)
Da nhợt nhạt, xanh xao: Không nhận được oxy, không nhận được nguồn cung cấp dinh dưỡng, da sẽ trở nên nhợt nhạt, không có sức sống.
Cơ thể mệt mỏi: Khi thiếu máu, cơ thể uể oải, luôn trong trạng thái mệt mỏi, cảm giác không có sức lực để làm việc.
Rối loạn tiêu hóa, ăn uống kém: Khi bị thiếu máu, cảm giác nhạt miệng, không muốn ăn uống. Đồng thời, tiêu hóa kém hơn do lượng máu không được cung cấp đủ cho hệ tiêu hóa hoạt động.
Hồi hộp, nhịp tim đập nhanh hơn: Khi thiếu máu, cơ thể phải có cơ chế bù trừ bằng cách tăng nhịp tim để đẩy máu đi nuôi cơ thể, khiến tim đập nhanh, hồi hộp.
Vô kinh ở phụ nữ: Tình trạng vô kinh có nhiều nguyên nhân, một trong những nguyên nhân gây nên tình trạng này chính là thiếu máu.(n(Tác giả: Chuyên gia MayoClinic, (Ngày đăng: Ngày 08 tháng 9 năm 2021). Anemia, MayoClinic. Truy cập ngày 7 tháng 10 năm 2021.)n)
3 Nguyên nhân thiếu máu
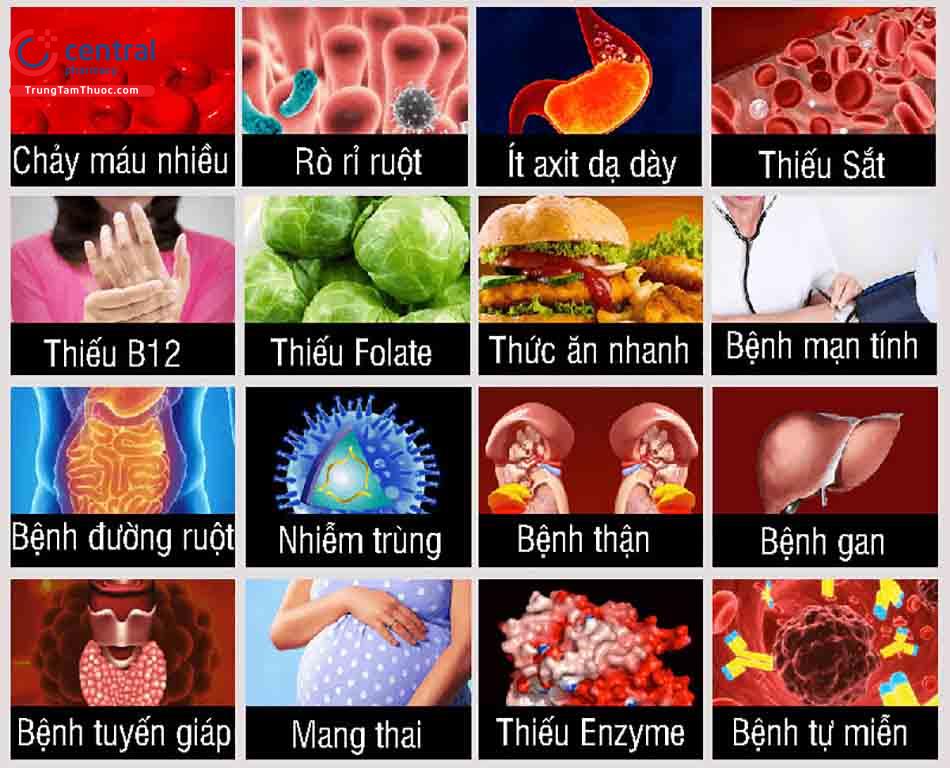
Một số nguyên nhân chính gây nên tình trạng thiếu máu:
- Thiếu máu thiếu sắt: Hồng cầu chứa thành phần chính là hemoglobin, được tạo ra bởi các tế bào gốc ở tủy xương. Sắt cần thiết để tủy xương sản sinh hemoglobin. Nếu thiếu sắt, cơ thể không được cung cấp đủ hemoglobin, gây nên tình trạng thiếu máu. Nguyên nhân này chiếm 1-2% người lớn ở Hoa Kỳ.
- Sự thiếu hụt vitamin: Cơ thể không chỉ cần có sắt để sản xuất đủ hồng cầu cho cơ thể, mà tham gia vào quá trình đó cần sự có mặt của folate và vitamin B12. Nếu thiếu hụt các vitamin này cũng ảnh hưởng đến chất lượng cũng như số lượng hồng cầu được tạo ra. Một chế độ ăn thiếu dinh dưỡng là một nguyên nhân dẫn đến việc cơ thể không được cung cấp đủ vitamin thiết yếu này. Ngoài ra có một số người, cơ thể họ không dung nạp tốt vitamin B12.
- Các bệnh mãn tính: Một số căn bệnh mãn tính cản trở quá trình sản xuất hồng cầu, gây nên tình trạng thiếu máu, có thể kể đến như: ung thư, HIV/AIDS...
- Thiếu máu bất sản: hay còn được biết đến là thiếu máu suy tủy xương, chức năng của tủy xương bị rối loạn, nó suy giảm hoặc mất đi khả năng tạo máu, đe dọa tính mạng của người bệnh. Nó có thể dẫn đến nhiều biến chứng vô cùng nguy hiểm như: nhiễm trùng, tăng nguy cơ ung thư, suy tim... Nguyên nhân chưa được biết đến rõ ràng, tuy nhiên, nó có thể liên quan đến tình trạng tự miễn dịch.
- Thiếu máu tán huyết: các tế bào hồng cầu bị phá hủy nhanh hơn tủy xương tạo ra để thay thế. Một số căn bệnh liên quan đến rối loạn tự miễn dịch khiến cơ thể sản xuất ra các kháng thể kháng hồng cầu, làm tăng tốc độ phá hủy các tế bào hồng cầu. Ngoài ra, khi sử dụng một số thuốc kháng sinh cũng gây nên tình trạng này.
- Bất thường trong di truyền: Có thể ba mẹ không mang gen biểu hiện bệnh nhưng con lại mang gen đột biến, Một số bệnh thiếu máu hiếm gặp nhưng nguy hiểm như thiếu máu tán huyết thalassemia, thiếu men G6PD...
4 Yếu tố nguy cơ gây thiếu máu
Một số yếu tố nguy cơ gây nên tình trạng thiếu máu được biết đến như:
Chế độ ăn uống kém: Chế độ dinh dưỡng đóng vai trò vô cùng quan trọng đối với sức khỏe của con người. Bất cứ một đối tượng nào, nếu chế độ ăn thiếu sắt, vitamin, đều sẽ có nguy cơ cao mắc bệnh thiếu máu.
Rối loạn đường ruột: Khi bị rối loạn đường ruột, sự hấp thu các chất dinh dưỡng bị cản trở, ảnh hưởng đến quá trình tạo máu. Các bệnh Crohn và bệnh Celiac bị đặt vào nhóm có nguy cơ cao bị thiếu máu. Hoặc các phẫu thuật cắt bỏ, can thiệp đường ruột cũng sẽ dễ bị rơi vào tình trạng thiếu máu.
Kinh nguyệt: Phụ nữ có chu kỳ gọi là hành kinh, lúc này cơ thể của người phụ nữ mất đi một lượng máu khá lớn. Mất máu, sẽ kèm theo mất sắt, nguy cơ bị thiếu máu ở nữ giới vì thế mà cao hơn nam giới. Ngoài ra có những người thời kỳ hành kinh kéo dài, rong kinh, lượng máu kinh quá nhiều dễ gây nên thiếu máu.
Mang thai: Khi mang thai, cơ thể người mẹ cần cung cấp một lượng lớn máu cho bào thai phát triển, lúc này cơ thể người mẹ cần được bổ sung một lượng lớn sắt để phục vụ nhu cầu tạo máu. Nếu chủ quan, sẽ nguy cơ cao bị thiếu máu do thiếu sắt.
.jpg)
Bệnh mạn tính: Ví dụ, nếu bị các căn bệnh như ung thư thận hoặc suy gan, hoặc bệnh mãn tính khác, người bệnh có thể có nguy cơ thiếu máu. Mất máu mãn tính từ loét hay các nguồn khác trong cơ thể có thể cạn kiệt lưu trữ sắt, dẫn đến thiếu máu thiếu sắt.
Lịch sử gia đình: Yếu tố này cũng làm gia tăng nguy cơ thiếu máu. Nếu gia đình bị thiếu máu di truyền, thì con cái của họ cũng thường sẽ bị căn bệnh này.
Các yếu tố khác:
- Một số bệnh nhiễm trùng, bệnh máu và các rối loạn tự miễn dịch, tiếp xúc với hoá chất độc hại và việc sử dụng một số thuốc có thể ảnh hưởng đến sản xuất tế bào hồng cầu và dẫn đến thiếu máu.
- Những người khác có nguy cơ thiếu máu là những người bị tiểu đường, những người đang phụ thuộc vào rượu (rượu cản trở sự hấp thu các chất dinh dưỡng) và những người tuân thủ chế độ ăn chay nghiêm ngặt, người có thể không nhận được đủ chất sắt hoặc vitamin B12 trong chế độ ăn uống.
5 Các thuốc điều trị thiếu máu
5.1 Sắt
5.1.1 Vai trò và nhu cầu của sắt với cơ thể
Nguồn cung cấp sắt cho cơ thể hàng ngày chủ yếu thông qua nguồn thực phẩm như: gan, tim, trứng, thịt đỏ, giá đậu, và các loại hoa quả (lựu, dưa hấu...).
Cơ thể người trưởng thành chứa khoảng 3 - 5 gam sắt, có trong hồng cầu, myoglobulin, một số enzym và dự trữ trong một số mô như gan, lách, tủy xương...
Ở người bình thường, nhu cầu sắt hàng ngày khoảng 0,5 - 1mg trong 24 giờ. Ở những người đang trong thời kỳ hành kinh, nhu cầu sắt cao hơn khoảng 1 - 2mg, khi phụ nữ mang thai, nhu cầu sắt tăng lên mạnh, khoảng 5 - 6mg trong 24 giờ (n( Đại học Y Hà Nội (2007). Dược lý học Tập 2, Bài 29: Thuốc điều trị thiếu máu. Tải bản PDF tại đây )n).
Bổ sung sắt là biện pháp rất quan trọng để điều trị căn bệnh thiếu máu nhược sắc.

5.1.2 Động học của sắt trong cơ thể
Ở dạ dày: sắt từ nguồn thức ăn có thể ở dạng ion sắt II hoặc sắt III. Sắt II được hấp thụ dễ dàng qua niêm mạc dạ dày, ruột. Sắt III thường kết hợp với Albumin tại niêm mạc đường tiêu hóa, do đó không hấp thu được. Muốn hấp thu được, sắt phải được chuyển thánh sắt II nhờ tác dụng của HCl ở dạ dày.
Tại ruột: sắt II được gắn với apoferritin ở tế bào niêm mạc ruột để tạo thành ferritin đi vào máu. Apoferritin đóng vai trò là chất mang sắt, đưa sắt vào máu. Khi cơ thể thiếu sắt, số lượng apoferritin tăng lên để làm tăng hấp thu sắt và ngược lại. Một số chất như Vitamin C, protein có chứa nhóm -SH xúc tác chuyển sắt III thành sắt II dễ hấp thu. Ngược lại, một số chất cản trở sự hấp thu như: phosphat, acid nucleic, acid phytic.
Trong máu: ferritin giải phóng sắt và sắt được gắn với p - glycoprotein, chất vận chuyển sắt đặc hiệu gọi là transferring. Thông qua transferring, sắt được chuyển đến các mô như tủy xương, có một phần ở dạng dự trữ còn một phần để tạo ra hồng cầu và các enzym.
Trong mô: sắt đi vào trong tế bào nhờ transferritin receptor ở màng tế bào. Sắt được chuyển vào trong nội bào để tham gia cấu trúc của hem trong hồng cầu, sắc tố trong cơ và cấu trúc các enzym...Khi dư thừa sắt trong cơ thể, số lượng transferritin receptor giảm xuống, tăng dạng dự trữ sắt lên (ferritin) đồng thời tăng thải trừ sắt qua phân, mồ hôi và nước tiểu..(n(Tác giả: James L Harper, MD, (Ngày đăng: Ngày 1 tháng 10 năm 2021). Iron Deficiency Anemia Medication, Medscape. Truy cập ngày 7 tháng 10 năm 2021.)n)
5.1.3 Chỉ định
Thuốc bổ sung sắt được chỉ định trong các trường hợp sau:
- Cơ thể kém hấp thu sắt: cắt đoạn dạ dày, viêm teo niêm mạc dạ dày, viêm ruột mạn...
- Thiếu máu nhược sắc do thiếu sắt: rong kinh, trĩ, giun móc.
- Người mang thai, thời kỳ cho con bú khi thiếu máu do thiếu sắt.
5.1.4 Chống chỉ định
Mẫn cảm với sắt.
Thiếu máu tan máu, nhiễm mô hemosiderin.
Trẻ dưới 12 tuổi và người cao tuổi không được dùng viên sắt mà chỉ dùng dạng siro hoặc thuốc giọt.
.jpg)
5.1.5 Tác dụng không mong muốn
Một số tác dụng phụ xảy ra khi sử dụng các sản phẩm bổ sung sắt đã được chỉ ra trên lâm sàng như:
- Sử dụng đường uống: có thể gây tình trạng kích ứng niêm mạc Đường tiêu hóa như lợm giọng, buồn nôn, nôn, ngoài ra có thể gây táo bón.
- Chế phẩm dạng tiêm: có thể gây nhức đầu, buồn nôn, nôn, sốt, đặc biệt khi tiêm tĩnh mạch có thể gây sốc kiểu phản vệ, vì vậy cần phải tiêm tĩnh mạch chậm.
- Dùng sắt quá liều có thể gây tử vong. Khi có dấu hiệu ngộ độc: buồn nôn, nôn, chảy máu dạ dày, tụt huyết áp cần định lượng sắt huyết thanh. Nếu sắt huyết thanh cao (trên 500 microgam/100ml) thì dùng deferoxamin tiêm tĩnh mạch, liều tối đa không vượt quá 6g trong 24 giờ.
5.1.6 Chế phẩm và liều dùng
Sắt gluconat viên nén 0,3g.
Sắt oxalat viên nén 50mg.
Sắt sulfat viên nén bao phim, viên nang giải phóng chậm 160mg, 200mg hoặc 325mg; dạng siro chứa 90mg sắt (II) sulphat heptahydrat trong 5ml; thuốc giọt chứa 75mg sắt (II) sulphat heptahydrat trong 0,6ml dùng cho trẻ em. Ngoài ra, sắt (II) sulphat còn được dùng dưới dạng phối hợp với acid folic, vitamin c, hỗn hợp vitamin B.
Liều dùng trung bình cho người lớn 200mg/ ngày, hoặc 2 - 3mg/kg/24 giờ.
Uống sau bữa ăn. Không dùng thuốc kèm với nước chè, các chất kiềm và khi suy gan, thận.
Sắt dextran, ống 100mg sắt (II)/2ml, ống 50mg sắt (II)/10ml. Dùng tiêm bắp hoặc tĩnh mạch chậm 1 - 2 ống/ ngày.
5.2 Vitamin B12
Vitamin B12 là tên chung để chỉ các Cobalamin hoạt động trong cơ thể như: Cyanocobalamin, Hydroxocobalamin, Methylcobalamin, 5 - deoxyadenosyl cobalamin... trong đó qua trọng nhất là Cyanocobalamin và Hydroxocobalamin.
.jpg)
5.2.1 Nguồn gốc và nhu cầu
Vitamin B12 có chủ yếu có trong động vật như thịt, cá, trứng, gan... Ngoài ra có thể lấy từ môi trường nuôi cấy Streptomyces griseus. Trong cơ thể, vitamin B12 được một số vi khuẩn ruột tổng hợp một lượng nhỏ.
Nhu cầu hàng ngày đối với ngưòi lớn khoảng 2 microgam.
5.2.2 Dược động học
Vitamin B12 có thể hấp thu qua đường tiêu hoá, đường tiêm. Tuy nhiên muốn hấp thu qua đường tiêu hoá thì cần có yếu tố nội, là một glycoprotein do tế bào niêm mạc dạ dày bài tiết ra. Vào máu, vitamin B12 gắn với transcobalamin II để chuyển tới các mô. Vitamin B12 tích trữ nhiều ở gan (khoảng 90%), thần kinh trung ương, tim và nhau thai. Thải trừ nhanh qua nước tiểu, phần lớn thải trừ trong vòng 8 giờ đầu.
5.2.3 Tác dụng và cơ chế
Vitamin B12: là các coenzym đồng vận chuyển, tham gia vào nhiều quá trình chuyển hoá quan trọng của cơ thể, đặc biệt là 2 quá trình sau: B5 - methyltetrahydrofolat + homocystein => Methionin + Tetrahydrofolat. Đây là phản ứng liên quan đến chuyển hoá acid folic và tổng hợp ADN nên rất cần cho sự sinh sản của hồng cầu.
Phản ứng này xảy ra trong chuỗi các phản ứng chuyển hoá các chất ceton để đưa vào chu trình Kreb, cần cho chuyến hoá lipid và hoạt động bình thường của hệ thần kinh.
Nếu cơ thể thiếu vitamin B12, sẽ gây tình trạng bệnh thiếu máu hồng cầu to. Cùng với đó là rối loạn thần kinh như: viêm nhiều dây thần kinh, rối loạn cảm giác, vận động khu trú ở chân, tay, rối loạn trí nhớ và tâm thần.
5.2.4 Chỉ định
Các chế phẩm chứa vitamin B12 được chỉ định sử dụng khi gặp một trong các tình trạng sau đây:
- Thiếu máu ưu sắc hồng cầu to.
- Tình trạng viêm hoặc đau dây thần kinh.
- Dùng trong dự phòng thiếu máu hoặc dự phòng các tổn thương thần kinh ở những người phẫu thuật cắt dạ dày hoặc viêm ruột mạn.
- Ngoài ra còn phối hợp với các vitamin khác khi cơ thể suy nhược, suy dinh dưỡng, trẻ em chậm lớn, phụ nữ mang thai, cho con bú, nhiễm khuẩn, nhiễm độc.
.jpg)
5.2.5 Tác dụng không mong muốn
Khi sử dụng các sản phẩm vitamin B12, người bệnh có thể gặp tình trạng dị ứng như sốc, mày đay, ngứa, đỏ da... đôi khi tình trạng dị ứng diễn ra rất nặng.
5.2.6 Chống chỉ định
Tuyệt đối không được dùng vitamin B12 trên những người bị ung thư do vitamin B12 kích thích làm tăng tiến triển khối u. Đồng thời nếu mẫn cảm với thuốc cũng không được phép chỉ định.
5.2.7 Chế phẩm và liều dùng
Chế phẩm:
- Cyanocobalamin ống 30, 100, 500 và 1000 microgam.
- Hydroxocobalamin ống tiêm các hàm lượng từ 50 - 5000 microgam, dạng viên 200, 500 và 1000 microgam.
- Ngoài ra có nhiều dạng chế phẩm phối hợp với vitamin B1, B6, acid folic, sắt, calci gluconat...
Liều dùng:
- Điều trị thiếu máu: khởi đầu 100 - 1000 microgam/24h, dùng hàng ngày hoặc cách ngày, liên tục trong 1 - 2 tuần; duy trì: 100 - 1000 microgam /lần/tháng.
- Điêu trị viêm dây thần kinh: thường phải dùng liều cao và dùng dạng tiêm từ 500 - 5000 microgam /ngày.
5.3 Acid folic
5.3.1 Nguồn gốc - nhu cầu
Acid Folic có nhiều trong thịt cá, gan, trứng và rau quả tươi nhưng nó rất dễ bị phân hủy trong quá trình chế biến bởi nhiệt.
Nhu cầu hàng ngày với người lớn 180 - 200 microgam, với phụ nữ có thai cần 400 microgam.
.jpg)
5.3.2 Dược động học
Dạng tồn tại ban đầu của Acid folic chính polyglutamat. Sau khi vào cơ thể, dưới xúc tác của enzym carboxypeptidase, polyglutamat bị thủy phân, rồi bị khử dưới tác dụng của men DHF reductase tại niêm mạc ruột, cuối cùng được methyl hoá để tạo thành MDHF, chất này là dạng có hoạt tính được hấp thu vào máu. Sau khi được hấp thu, thuốc nhanh chóng được khuếch tán vào các mô trong cơ thể, thuốc vào được dịch não tủy, nhau thai và sữa mẹ. Con đường thải trừ chính của Acid folic là qua nước tiểu. (n(Tác giả: K McGrath, (Ngày đăng: Ngày 4 tháng 12 năm 2020). Treatment of anaemia caused by iron, vitamin B12 or folate deficiency, PubMed. Truy cập ngày 7 tháng 10 năm 2021.)n)
5.3.3 Tác dụng và cơ chế
Tetrahydrofolat là dạng khử của Acid folic, đây là coenzym đóng vai trò quan trọng trong nhiều quá trình chuyển hoá như:
- Tham gia vào quá trình tạo glycin từ serin với sự tham gia của Vitamin B6.
- Chuyển deoxyuridylat thành thymidylat để tạo ADN - thymin.
- Tham gia tổng hợp các nucleotid có nhân purin và pyrimidin do đó ảnh hưởng tới tổng hợp ADN.
- Đặc biệt Acid folic là chất không thể thiếu cho việc tạo hồng cầu bình thường. Do đó, khi thiếu Acid folic gây thiếu máu nguyên hồng cầu khổng lồ.
5.3.4 Chỉ định
Phòng và điều trị các trường hợp thiếu acid folic như thiếu máu hồng cầu to, thiếu máu tan máu.
Những người đang sử dụng các thuốc kháng Acid folic, ví dụ như Methotrexat, thuốc chống động kinh Hydantoin.
Bệnh nhân sốt rét, phụ nữ mang thai hay khi nhu cầu Acid folic tăng...
5.3.5 Tác dụng không mong muốn
Acid folic thường dung nạp tốt, ít tác dụng không mong muốn. Tuy nhiên có thể gặp ngứa, nổi ban, mày đay hoặc rối loạn tiêu hoá trong khi dùng thuốc.
5.3.6 Chế phẩm và liều dùng
Chế phẩm:
- Viên nén, viên nang 0,4; 0,8; 1 và 5mg.
- Ống tiêm 2,5 và 5mg/mL, tiêm dưới da, tiêm bắp hoặc tiêm tĩnh mạch.
Liều dùng:
Điều trị thiếu máu hồng cầu to:
- Người lớn và trẻ em trên 1 tuổi: 5mg/24h.
- Trẻ em dưới 1 tuổi: 500microgam/kg/24h.
Bổ sung cho phụ nữ mang thai: 200 - 400microgam/24h.
5.4 Erythropoietin điều trị thiếu máu
Chủ yếu do tế bào cạnh cầu thận tiết ra có tác dụng kích thích tủy xương sinh sản hồng cầu. Thuốc thường được dùng trong các trường hợp thiếu máu do viêm thận, do tổn thương tủy xương hoặc do thiếu sắt. Ngoài ra còn được dùng trong thiếu máu do AIDS, hỗ trợ điều trị thiếu máu do mất máu sau phẫu thuật và do dùng thuốc chống ung thư.
Các chế phẩm chứa Erythropoietin bao gồm: Epoetinalpha lọ 2000, 4000 và 10.000 đơn vị. Được sử dụng theo đường tiêm tĩnh mạch hoặc dưới da, liều sử dụng 50 - 100 đơn vị/kg/24 giờ.(n(Tác giả: PGS. TS Mai Tất Tố. Thuốc điều trị thiếu máu, Dược lý học Tập 2, nhà xuất bản Y học. Truy cập ngày 7 tháng 10 năm 2021.)n)
6 Case lâm sàng: Thiếu máu hồng cầu to thứ phát do thiếu Vitamin B12
Đề bài: Một trẻ nữ 2 tuổi, tiền sử sinh non 32 tuần, đến phòng khám của bạn lần đầu tiên. Tiền sử điều trị 1 tháng tại đơn vị điều trị tích cực sơ sinh do biến chứng viêm ruột hoại tử (NEC), cần phải phẫu thuật cắt một đoạn nhỏ ruột bao gồm cả van hồi manh tràng. Trẻ không xuất hiện biến chứng hậu phẫu, và theo lời kể của mẹ, trẻ phát triển và tăng cân bình thường. Mẹ trẻ nói rằng trẻ ăn tốt với chế độ ăn đa dạng và đại tiện phân bình thường. Điều cô quan tâm là trẻ có biểu hiện nhợt dần từ lần khám cuối với 1 bác sĩ khác cách đây 6 tháng trước. Khám lâm sàng cho thấy một trẻ biểu hiện toàn trạng khoẻ mạnh với các chỉ số sinh tồn bình thường. Da và kết mạc trẻ nhợt, vết mổ vùng bụng đã liền sẹo. Khám lâm sàng các cơ quan khác bình thường. Bạn chỉ định làm tổng phân tích tế bào máu (complete blood count) và hồng cầu lưới cho trẻ, kết quả trả về cho thấy lượng hemoglobin là 7 g/dL, thể tích trung bình hồng cầu là (MCV - mean corpuscular volume) là 110 fL, và lượng tế bào lưới là 2%. (n(Clinical Cases, tải bản PDF tại đây)n)
➤ Nguyên nhân nào có khả năng nhất gây thiếu máu cho trẻ?
➤ Trẻ nên được điều trị như nào?
Tóm tắt: Một trẻ 2 tuổi tiền sử đẻ non với viêm ruột hoạt tử đã phẫu thuật cắt ruột, biểu hiện nhợt và thiếu máu.
> Chẩn đoán có khả năng nhất: Thiếu hụt Vitamin B12 thứ phát do cắt bỏ hồi tràng dẫn đến suy giảm khả năng hấp thụ qua ruột.
> Điều trị: Bổ sung bằng tiêm trong da vitamin B12 hàng tháng.
6.1 Phân tích
6.1.1 Mục tiêu
1. Miêu tả các triệu chứng điển hình trong thiếu máu hồng cầu lớn.
2. Liệt kê các nguyên nhân có thể gặp gây nên thiếu máu hồng cầu lớn.
3. Hiểu các phương pháp điều trị cho bệnh thiếu máu hồng cầu lớn.
6.1.2 Đặt vấn đề
Đánh giá một trẻ nghi ngờ thiếu máu bao gồm khai thác kỹ càng tiền sử bản thân và gia đình trẻ cũng như khám lâm sàng toàn diện. Thiếu máu có thể là hậu quả của rất nhiều rối loạn bệnh lý, bao gồm tổn thương sản sinh hồng cầu, tan máu, hoặc do mất máu. Vì vậy, mục tiêu của bác sĩ là tổng hợp các gợi ý từ tiền sử (tiền sử ăn uống của trẻ hoặc gia đình bất thường hoặc tiền sử rối loạn tạo máu di truyền) và các triệu chứng khi khám lâm sàng (lách to, tiếng thổi khi nghe tim, máu lẫn trong phân) rất quan trọng để định hướng tới chẩn đoán phù hợp và kế hoạch điều trị.
Tiếp cận lâm sàng
Thiếu máu thường được phân loại bởi kích thước hồng cầu. Những trẻ thiếu hụt sắt sẽ mắc thiếu máu hồng cầu nhỏ với MCV (thể tích hồng cầu) thấp, những tế bào hồng cầu này nhỏ hơn bình thường vì thiếu hụt hemoglobin trong mỗi tế bào. Những trẻ mất một lượng máu lớn trong thời gian ngắn lại có thiếu máu hồng cầu bình thường, với kích thước hồng cầu không bị ảnh hưởng, chỉ có giảm số lượng của chúng.
Rất nhiều rối loạn gây hậu quả hồng cầu to, thường đi kèm với MCV lớn. suy giáp, 3 NST 21, thiếu hụt vitamin B12, và thiếu hụt folate thường sẽ gây hồng cầu lớn và số lượng nhỏ tế bào hồng cầu non, do sự thiếu hụt sản sinh từ tuỷ xương. Tình trạng thiếu máu hồng cầu to có thể gặp trong tan máu cấp, nhưng sẽ thường đi kèm với lượng hồng cầu non tăng cao tương úng.
Thiếu máu hồng cầu to do vitamin B12 có thể là hậu quả của chế độ ăn thiếu hụt, rối loạn hấp thu hoặc bất thường chuyển hoá bẩm sinh. Vitamin B12, một yếu tố quan trọng trong quá trình tổng hợp DNA, có trong rất nhiều loại thực phẩm (thịt, cá, trứng). Thiếu hụt hoàn toàn do chế độ ăn rất hiếm gặp, tuy nhiên chế độ ăn loại bỏ các chế phẩm từ động vật có thể gây thiếu. Trẻ sơ sinh bú sữa từ một bà mẹ có chế độ ăn chay nghiêm ngặt có nguy cơ thiếu hụt vitamin B12. Rối loạn hấp thu có thể xuất hiện khi mất van hồi – manh tràng, giống như trong trường hợp này, hoặc khi nhiễm trùng hoặc tình trạng viêm làm suy giảm chức năng ruột.
Những trẻ với tình trạng hiếm gặp “thiếu máu ác tính tuổi thiếu niên” sẽ không có khả năng tiết yếu tố nội sinh và thiếu hụt vitamin B12 trong giai đoạn từ 1 đến 5 tuổi, khi nguồn cung cấp vitamin B12 qua nhau thai từ máu mẹ sang trẻ trước đó cạn kiệt. Những trẻ này sẽ biểu hiện tình trạng khó chịu tăng dần, chán ăn, và suy giảm vận động. Chúng cũng có nguy cơ tổn thương thần kinh vĩnh viễn do hiện tượng huỷ myelin ở tuỷ sống. Liệu pháp điều trị là tiêm bắp vitamin B12 để thay thế. Thay thế bằng đường uống với liều cao có thể chấp nhận được (hạn chế áp dụng chưa nhiều nghiên cứu kết luận cho đến hiện tại) ở bệnh nhi thiếu hụt yếu tố nội sinh hoặc do thiếu hụt nặng nề mà không thể chỉ điều chỉnh bằng thay đổi chế độ ăn.
Một loạt các nguyên nhân ít gặp gây thiếu hụt vitamin B12 có thể liệt kê ở đây. Sán dây từ cá, Diphyllobothrium latum sử dụng vitamin B12, và nhiễm kí trùng này qua đường ruột có thể dẫn đến thiếu máu hồng cầu to. Tương tự vậy, bất kì tình trạng nhiễm trùng hoặc viêm ruột nào, ví dụ nhiễm kí sinh trùng hoặc bệnh viêm ruột mạn tính, đều có thể dẫn đến tình trạng thiếu hụt vitamin B12. Những trẻ sơ sinh chỉ bú sữa dê, loại sữa không chứa cả vitamin B12 và folate, có nguy cơ không chỉ thiếu hụt vitamin B12 mà còn có thể mắc bệnh Brucellosis nếu sữa chưa được khử trùng kĩ. Với những trẻ chỉ ăn sữa dê, bổ sung vitamin và khoáng là bắt buộc.
Điều trị thiếu B12 phụ thuộc vào bệnh lý chính gây nên. Loại trừ hoặc ngăn chặn một nhiễm trùng dạ dày – ruột hoặc bệnh lý viêm nên tạo điều kiện cho sự phục hồi lớp niêm mạc để hấp thu đủ vitamin B12, và liệu pháp vitamin B12 sau đó có thể không bắt buộc. Với những bệnh nhi không có khả năng tiết yếu tố nội và những trẻ mất hoặc rối loạn vĩnh viễn chức năng hang vị hoặc đoạn cuối hồi tràng (nơi lần lượt sản xuất và hấp thụ yếu tố nội), liệu pháp vitamin B12 hàng tháng không qua đường uống được chỉ định.
Với những trẻ có hồng cầu to nhưng lượng B12 và folate bình thường, nên nghĩ đến những nguyên nhân bất thường từ tế bào tuỷ xương (ví dụ lơ-xê- mi/leukemia/bệnh bạch cầu cấp hoặc hội chứng rối loạn sinh tuỷ/ myelodysplasia). Nên gợi ý bệnh nhân tới khám bác sĩ Nhi chuyên khoa Huyết học.
6.2 Câu hỏi lượng giá
27.1 Bạn được gọi đến giường bệnh của một người mẹ mới hạ sinh một trẻ sơ sinh khoẻ mạnh đủ tháng để giúp trả lời những câu hỏi về chế độ dinh dưỡng cho trẻ. Mẹ trẻ trước đó được ăn sữa dê hoàn toàn khi còn nhỏ nên muốn nuôi con mình tương tự. Tình trạng sữa dê nào dưới đây được chấp nhận dùng để nuôi trẻ?
A. Protein trong sữa dê được thuỷ phân trước khi cho ăn.
B. Trẻ được bổ sung thêm vitamin và khoáng chất.
C. Sữa tươi được lấy trực tiếp từ dê.
D. Những trẻ sơ sinh có mẹ không dung nạp sữa nên được ưu tiên nuôi bằng sữa dê.
E. Sữa dê được PHA loãng với nước
27.2 Bạn nhận được kết quả tổng phân tích tế bào máu từ một trẻ nam 9 tháng đến khám vì biểu hiện nhợt nhạt. Ngoài tình trạng nhợt, không phát hiện bất thường khi khai thác bệnh sử và khám lâm sàng cho trẻ. Kết quả lâm sàng cho thấy lượng hemoglobin là 8.6 g/dL, chỉ số MCV là 105 fL, và số lượng tiểu cầu là 98,000/mm3. Bạn cũng thông báo rằng số lượng tế bào bạch cầu là 8500/mm3 với 47% là bạch cầu trung tính, 42% là bạch cầu lympho, không có bạch cầu nào bất thường. Điều nào dưới đây là bước điều trị tiếp theo phù hợp với trẻ?
A. Xét nghiệm lượng sắt trong máu và khả năng gắn sắt toàn phần (tổng mức khả năng liên kết sắt).
B. Bắt đầu cho trẻ uống sắt bổ sung.
C. Định lượng nồng độ vitamin B12 và folate.
D. Bắt đầu cho trẻ uống vitamin B12 và folate bổ sung.
E. Hội chẩn các chỉ số với bác sĩ chuyên khoa Huyết học Nhi.
27.3 Bố mẹ của một trẻ 3 tuổi tiền sử khoẻ mạnh đưa trẻ đến phòng khám của bạn vì trẻ than phiền rằng lưỡi bé đau. Bố mẹ cũng kể trẻ biểu hiện yếu ớt và thờ ơ hơn trong vài tháng gần đây, và cảm giác ăn không ngon. Gần đây trẻ gặp khó khăn khi đi lại. Chế độ ăn của gia đình trẻ bình thường, bao gồm thịt và rau. Khám lâm sàng thấy lưỡi trẻ mềm, đỏ, và sờ đau. Trẻ nhợt và có nhịp tim nhanh. Kết quả tổng phân tích tế bào máu ngoại vi cho thấy tình trạng thiếu máu hồng cầu to. Chẩn đoán nào dưới đây có thể được đặt ra cho trẻ?
A. Thiếu hụt folate
B. Thiếu sắt
C. Thiếu vitamin D
D. Thiếu kẽm
E. Thiếu vitamin B12
27.4 Bạn đang làm việc tại phòng khám cho người bản địa tại Alaska. Một trẻ nữ 16 tuổi đến phòng khám của bạn để khám tình trạng ngủ gà. Bố trẻ để ý rằng đợt này trẻ nhìn nhợt hơn. Chế độ ăn và tiền sử của trẻ hoàn toàn bình thường. Kinh nguyệt của trẻ đều với số lượng bình thường. Vài năm gần đây, trẻ thường giúp mẹ ở nhà hàng hải sản của gia đình sau giờ học tại trường, nhưng dễ mệt và không thể hoàn thành công việc của mình. Kết quả tổng phân tích tế bào máu của trẻ cho thấy tình trạng thiếu máu hồng cầu to. Xét nghiệm nào tiếp theo nên được thực hiện?
A. Định lượng nồng độ folate
B. Tìm rotavirus trong phân
C. Đo lượng sắt trong máu
D. Tìm trứng giun và ký sinh trùng trong phân
E. Đo lượng transcobalamin máu
6.3 Đáp án
27.1 B. Những trẻ sơ sinh được nuôi bằng sữa dê nên được bổ sung dinh dưỡng với vitamin B12, folate, và sắt. Rất nhiều chế phẩm sữa công thức có thành phần chính là sữa dê có chứa các chất này. Sữa dê tươi, chưa được khử trùng có thể chứa Brucella ovis và gây bệnh Brucellosis. Hoà loãng sữa chỉ có mục đích làm loãng thêm lượng calo trong đó.
27.2 C. Trẻ sơ sinh này có các chỉ số huyết học phù hợp với thiếu máu hồng cầu lớn. Việc giảm tiểu cầu nhẹ kèm theo có thể gặp ở trẻ thiếu hụt vitamin B12, và được nghĩ đến do tổn thương quá trình tổng hợp DNA và tạo tiểu cầu. Các kết quả cận lâm sàng không điển hình với sự thiếu hụt sắt nên các panel về sắt và việc bổ sung sắt không được khuyến cáo. Ở trường hợp này, bạn nên kiểm tra lượng folate và B12; bổ sung các chất này ngay lập tức là chưa hợp lý. Hội chứng bất sản tuỷ hoặc lơ-xê-mi có thể là chẩn đoán phân biệt, nhưng khả năng ít xảy ra với lượng tế bào bạch cầu bình thường và không xuất hiện tế bào bất thường. Hội chẩn với bác sĩ Chuyên khoa Nhi Huyết học cuối cùng có thể cần thiết, nhưng trước đó cần thu thập đủ các dữ liệu lâm sàng cơ bán.
27.3 E. Đây là biểu hiện điển hình của bệnh lý thiếu máu ác tính ở tuổi thiếu niên, một tình trạng hiếm gặp đột biến gen lặn trên NST thường ở trẻ không có khả năng tiết yếu tố nội và không thể hấp thụ vitamin B12. Nguồn cung cấp vitamin B12 truyền cho thai từ mẹ thường sẽ đủ dùng trong vòng 1 đến 2 năm đầu đời. Thiếu hụt transcobalamin gây hậu quả thiếu máu nguyên hồng cầu to ở trẻ sơ sinh bởi transcobalamin cần thiết cho quá trình vận chuyển và sử dụng B12; bởi vậy, vitamin B12 được cung cấp từ mẹ sẽ không được sử dụng hiệu quả.
27.4 D. Sán dây từ cá Diphyllobothrium latum sẽ sử dụng vitamin B12 để sinh trưởng và đẻ trứng, chúng có thể đẻ một triệu trứng mỗi ngày. Loại kí sinh trùng này có thể bất hoạt phức hợp vitamin B12– yếu tố nội, ức chế sự hấp thụ tại đoạn cuối hồi tràng. Sán dây cá là loại sán dây dài nhất có thể nhiễm ở người, đôi khi chúng có thể dài tới 10m. Đa số những người nhiễm sẽ không biểu hiện triệu chứng, với thiếu máu hồng cầu to xuất hiện ở 2% tới 9% ở người nhiễm loại sán dây này. Các yếu tố nguy cơ bao gồm ăn cá sống hoặc chưa nấu chín. Tại Bắc Mỹ, tình trạng này thường gặp ở vùng phía Bắc, Alaska, và Canada. Trứng của chúng có hình dạng đặc trưng và dễ tìm thấy trong bệnh phẩm phân.
6.4 Đúc Kết Lâm Sàng
- Sự thiếu hụt vitamin B12 trong chế độ ăn rất hiếm gặp; trẻ sơ sinh bú mẹ hoàn toàn với người mẹ ăn chay có nguy cơ thiếu hụt vitamin B12 và nên được bổ sung thêm.
- Những trẻ sơ sinh được nuôi bằng sữa dê nên được bổ sinh thêm vitamin B12, folate, và sắt.
- Thiếu hụt vitamin B12 liên quan đến phẫu thuật cắt vùng hang vị dạ dày hoặc hồi tràng nên được bổ sung vitamin B12 không qua đường uống.
- Thiếu hụt vitamin B12 có thể dẫn đến tổn thương thần kinh vĩnh viễn.
7 Case lâm sàng: Thiếu máu hồng cầu khổng lồ
Đề bài: Trẻ 6 tháng tuổi được đưa đến phòng khám kiểm tra sức khỏe. Gần đây gia đình cậu bé vừa chuyển từ Thổ Nhĩ Kỳ đến Hoa Kỳ. Tiền sử bệnh lý và tiền sử gia đình không ghi nhận bất thường trừ vấn đề nguồn dinh dưỡng duy nhất cho trẻ là sữa dê. Khám cậu bé gần như khỏe mạnh.(n(Clinical Cases, tải bản PDF tại đây )n)
1. Vấn đề huyết học nào dễ mắc phải nhất?
2. Mối lo ngại nào ngoài huyết học cần quan tâm ở trẻ sơ sinh uống sữa dê?
Tóm tắt: Đứa trẻ 6 tháng tuổi uống sữa dê hoàn toàn.
- Biến chứng thường gặp nhất: Thiếu máu hồng cầu khổng lồ do thiếu folate hoặc vitamin B12.
- Mối bận tâm khác: Nhiễm Brucellosis nếu sữa không được tiệt trùng.
7.1 Phân tích
7.1.1 Mục tiêu
1. Đánh giá cao lợi ích của nuôi con bằng sữa mẹ.
2. Biết được chế độ bổ sung dinh dưỡng cho các bà mẹ đang cho con bú.
3. Hiểu được nhu cầu đặc biệt của trẻ sơ sinh và trẻ biết đi khi nuôi bằng sữa dê hoặc thuần chay.
4. Đánh giá các hội chứng lâm sàng do thừa hoặc thiếu hụt vitamin.
7.1.2 Xem xét
- Có nhiều chế độ nuôi dưỡng khác nhau dành cho trẻ sơ sinh và trẻ mới biết đi – bú mẹ, sữa dê, các loại sữa khác, thực phẩm thương mại hoặc nhà làm.
- Bác sĩ có thể giáo dục bố mẹ về lợi ích và nguy hiểm tiềm ẩn của các lựa chọn chế độ ăn uống khác.
7.2 Tiếp cận lâm sàng
Các loại sữa công thức dành cho trẻ nhũ nhi có chứa sữa dê thường không có sẵn ở Hoa Kỳ, nhưng chúng có thể có ở những nơi khác. Sữa dê có hàm lượng natri thấp nhưng chứa nhiều Kali, clo, acid linoleic và acid arachidonic hơn sữa bò. Nó chứa ít vitamin D, sắt, folate và vitamin B12; trẻ dùng sữa dê là nguồn dinh dưỡng chính cần được bổ sung folate và vitamin B12 (để ngăn ngừa thiếu máu hồng cầu khổng lồ) và sắt (để ngăn ngừa thiếu máu thiếu sắt). Sữa dê được đun sôi trước khi uống; sữa dê đặc biệt dễ bị nhiễm brucellosis.
Sữa mẹ được coi là nguồn thức ăn lý tưởng cho trẻ vì nó chứa đầy đủ chất dinh dưỡng (trừ vitamin D và flouride), có đặc tính kháng khuẩn và mang lại lợi ích tâm sinh lý cho cả mẹ và bé. Ở các nước đang phát triển, nó còn làm giảm tỉ lệ bệnh tật và tử vong ở trẻ, không chỉ do giảm tiêu chảy liên quan tới nguồn nước bị phơi nhiễm được dùng để pha sữa công thức mà còn chứa hàm lượng cao IgA, giảm khả năng bám vào thành ruột của vi khuẩn, virus, và đại thực bào, ức chế tăng trưởng Escherichia coli. Những bất lợi bao gồm khả năng lây nhiễm HIV (hoặc virus khác), vàng da do tăng bilirubin không liên hợp trong máu (tự khỏi trong vòng 12-24 giờ sau khi ngưng bú mẹ) và sự liên quan của nó với giảm nồng độ vitamin K, góp phần gây xuất huyết ở trẻ sơ sinh (tiêm vitamin K dự phòng lúc sinh cho trẻ).
Bú sữa công thức thay cho sữa mẹ có nhiều lý do khác nhau. Các nhà sản xuất sữa thương mại cố gắng cung cấp sữa giống với sữa mẹ. Tốc độ tăng trưởng ở trẻ uống sữa bò công thức giống với trẻ bú mẹ. Các quy trình khử trùng được cải thiện ở các quốc gia đang phát triển giúp giảm phần nào nhiễm trùng tiêu hóa ở trẻ bú sữa công thức.
Sữa công thức có sẵn cho trẻ có nhu cầu đặc biệt. Trẻ phenylketo niệu cần sữa chứ ít phenylalanine, và những trẻ không thể tiêu hóa protein cần nitơ ở dạng hỗn hợp acid amin.
Chế độ ăn thuần chay cung cấp tất cả chất dinh dưỡng cần thiết nếu nhiều loại rau củ được chọn. Một số bằng chứng cho thấy chế độ ăn chay nhiều chất xơ có thể rút ngắn thời gian chuyển tiếp dạ dày ruột, gây giảm nồng độ cholesterol huyết thanh, ít bị viêm túi thừa và giảm thiểu tỉ lệ viêm ruột thừa. Người mẹ ăn chay cho con bú cần bổ sung thêm vitamin B12 để ngăn ngừa phát triển tình trạng tăng acid methylmalonic trong máu (một bệnh lý rối loạn chuyển hóa Amino acid do khiếm khuyết sự chuyển đổi methylmalonyl-coenzyme A thành succinyl-CoA); bệnh nhân có thể biểu hiện chậm lớn, co giật, bệnh lý não, đột quỵ hoặc các biểu hiện thần kinh khác. Trẻ mới biết đi theo chế độ ăn thuần chay nên được bổ sung vitamin B12 và, bởi vì chế độ ăn giàu chất xơ và rút ngắn thời gian chuyển tiếp dạ dày ruột, nên cần bổ sung khoáng chất vi lượng vì có thể cạn kiệt.
| Bảng 6-1 ẢNH HƯỞNG CỦA THIẾU HOẶC THỪA VITAMIN – KHOÁNG CHẤT | ||
| Thiếu | Thừa | |
| Vitamin A | Quáng gà, khô mắt, loét, nhuyễn giác mạc, viêm kết mạc, chậm lớn, giảm sức đề kháng, ngà răng phát triển bất thường. | Tăng ALNS, chán ăn, tăng caroten máu, tăng tạo xương (đau và sưng xương dài), rụng tóc từng mảng, lách to, chậm lớn. |
| Vitamin D | Rickets (tăng phosphatase huyết thanh trước khi biến đổi xương), nhuyễn xương, cơn tetany ở trẻ nhũ nhi. | Tăng calci máu, tăng NH3 máu, chậm lớn, buồn nôn và nôn, tiêu chảy, ứ đọng calci ở các mô khác bao gồm thận, tim, phế quản, dạ dày. |
| Vitamin E | Thiếu máu tán huyết ở trẻ đẻ non. | Không rõ |
Ascorbic (vitamin C) | Suy nhược và chậm lành vết thương | Nguy cơ gây sỏi thận. |
Thiamine (Vitamin B1) | Beriberi (viêm thần kinh, phù, suy tim), khàn Không rõ. giọng, chán ăn, mất ngôn ngữ. | Không rõ |
Sợ ánh sáng, viêm lưỡi, tăng sinh mạch máu, chậm lớn. | Không rõ | |
| Niacin | Pellagra (sa sút trí tuệ, viêm da, tiêu chảy). | Nicotinic acid gây đỏ bừng, ngứa |
Pyridoxine (vitamin B6) | Ở trẻ nhũ nhi, quấy khóc, co giật, thiếu máu ở trẻ lớn hơn, viêm da, viêm thần kinh ngoại biên. | Bệnh lý thần kinh cảm giác. |
| Folate | Thiếu máu hồng cầu khổng lồ, viêm lưỡi, loét họng, suy giảm miễn dịch tế bào | Thường không có |
Cobalamin (vitamin B12) | Thiếu máu ác tính, bệnh lý thần kinh, tăng methylmalonic acid trong máu. | Không rõ |
Pantothenic acid | Hiếm gây trầm cảm, huyết áp thấp, yếu cơ, đau bụng | Không rõ |
| Biotin | Viêm da, viêm da tiết bã, chán ăn, đau cơ, xanh xao, rụng tóc từng mảng | Không rõ |
| Vitamin K | Biểu hiện xuất huyết | Dạng tan trong nước có thể tăng bilirubin máu. |
Thiếu và thừa vitamin có thể gây ra các hội chứng lâm sàng khác nhau. Mặc dù hiếm gặp, nhưng có thể ngăn ngừa các hội chứng này bằng chế độ dinh dưỡng phù hợp (Bảng 6−1).
7.3 Câu hỏi đọc hiểu
6.1. Một đứa trẻ 2 ngày tuổi bị chảy máu mũi và trực tràng đáng kể. Đứa trẻ được sinh tại nhà; thai kỳ không biến chứng. Điểm Apgar 1 phút và 5 phút là 9. Cậu bé bú mẹ hoàn toàn và không đến cơ sở y tế sau sinh. Thiếu vitamin nào sau đây có thể giải thích tình trạng của cậu bé?
A. Vitamin A
B. Vitamin B1
C. Vitamin C
D. Vitamin D
E. Vitamin K
6.2. Đứa trẻ 6 tháng tuổi chậm lớn. Ba mẹ trẻ thay đổi sữa công thức 3 lần mà không cải thiện gì. Thăm khám ghi nhận cậu bé xanh xao, hốc hác, ít mỡ dưới da và thóp đầy. Xét nghiệm ghi nhận thiếu máu tán huyết và kéo dài thời gian chảy máu. Lựa chọn nào sau đây là bước tiếp theo thích hợp nhất?
A. pH niệu và điện giải.
B. Đo nồng độ IX huyết thanh.
C. Đo immunoglobulins huyết thanh.
D. Clo trong mồ hôi.
E. Điện di hemoglobin.
6.3. Trẻ sơ sinh bú mẹ hoàn toàn với chế độ chăm sóc kém được chuyển sang sữa công thức và thức ăn đặc từ lúc 6 tháng tuổi. Xét nghiệm sàng lọc lúc 8 tháng tuổi cho thấy hemoglobin và hematocrit là 8 mg/dL và 25% tương ứng, nồng độ chì < 2 ug/dL. Công thức máu làm lại sau 2 tuần ghi nhận hemoglobin 7.8 mg/dL, hematocrit 25%, MCV 62%, và tiểu cầu 750,000/mm3. Lựa chọn nào sau đây là bước xử trí thích hợp nhất ở đứa trẻ này?
A. Điện di hemoglobin.
B. Chọc hút tủy xương.
C. Bổ sung sát.
D. Hội chẩn chuyên khoa huyết học.
E. Bắt đầu sữa công thức có nguồn gốc từ đậu nành.
6.4. Đứa trẻ 3 tuần tuổi nhập viện vì chậm lớn, tiêu chảy và vẻ mặt nhiễm trùng. Đứa bé đáp ứng tốt sau truyền dịch; khi bắt đầu sử dụng sữa công thức có sắt, triệu chứng tái phát. Đó là ngày Thứ 7 và phòng lab không làm việc. Bạn nên bắt đầu cho trẻ uống loại sữa nào sau đây?
A. Sữa công thức có nguồn gốc amino acid (Nutramigen hay Pregestimil)
B. Sữa chứa ít phenylalanine (Lofenalac hay Phenex-1)
C. Sữa bột thông thường, ít sắt (Similac chứa ít sắt hoặc Enfamil chứa ít sắt)
D. Sữa công thức chứa ít isoleucine, leucine và valine (Ketonex-1 hay MSUD 1)
E. Sữa công thức có nguồn gốc từ đậu nành (ProSobee hay Isomil)
7.4 Đáp án
6.1. E. Đứa trẻ sơ sinh thiếu hụt vitamin K tương đối, đặc biệt nếu nhưtrẻ bú mẹ; hầu hết trẻ được tiêm vitamin K sau sinh để ngăn ngừa biến chứng chảy máu do thiếu vitamin K.
6.2. D. Bệnh nhân chậm lớn, thiếu vitamin K (vấn đề chảy máu), vitamin A (thóp đầy), và vitamin E (thiếu máu tán huyết). Xơ nang (liên quan đến rối loạn hấp thu) sẽ giải thích tình trạng của trẻ.
6.3. C. Đứa trẻ trong câu hỏi khả năng không được bổ dung sắt (hoặc vitamin D) trong 6 tháng đầu đời khi chỉ bú mẹ hoàn toàn và được chuyển sang sữa công thức (ít sắt) và thức ăn đặc khi còn quá nhỏ. Tất cả chỉ số xét nghiệm phù hợp với thiếu máu thiếu sắt; bổ sung sắt ở đứa trẻ này vừa để chẩn đoán vừa để điều trị. Nếu đứa trẻ không đáp ứng với điều trị sắt, cần đánh giá thêm.
6.4. E. Bệnh nhân này nghĩ đến galactosemia; thiếu men uridyl transferase là nguyên nhân gây ra và bệnh lý biểu hiện vàng da, gan lách to, nôn ói, co giật, hạ đường huyết, lơ mơ, quấy, bú kém, chậm lớn, suy gan, chậm phát triển tinh thần và tăng nguy cơ nhiễm trùng huyết E coli. Đứa trẻ galactosemia được điều trị với sữa công thức không chứa lactose. Sữa công thức chứa ít phenylalanine dành cho trẻ phenylketo niệu; sữa chứa ít sắt không phục vụ mục đích nào khác ngoài gây thiếu máu thiếu sắt; sữa chứa ít isoleucine, leucine và valine hữu ích trên những bệnh nhân maple syrup urine disease (MSUD); và sữa công thức amino acid tốt cho trẻ có hội chứng kém hấp thu.
7.5 Đúc Kết Lâm Sàng
- Bú mẹ liên quan đến giảm tỷ lệ mắc bệnh và tử vong (đặc biệt ở các nước phát triển) rất nhiều do sự giảm các căn nguyên bệnh đường ruột và tiêu chảy liên quan đến nguồn nước bị nhiễm khuẩn khi chuẩn bị sửa công thức tăng acid methylmalonic trong máu
- Bú mẹ cung cấp mọi dinh dưỡng cần thiết cho sự phát triển trẻ sơ sinh trừ Vitamin D và fluoride, thứ thường cần bổ sung thêm.
- Bú mẹ ở người mẹ ăn chay nên cung cấp thêm cho trẻ sơ sinh chế độ ăn có vitamin B, để ngừa tăng acod methImalonic trong máu, và cung cấp trong chế độ ăn trẻ nhỏ có vitaminB,, và khoáng chất

