Sinh lý chuyển dạ: những thay đổi của mẹ để sẵn sàng cho con chào đời
Nguồn: Giáo trình Sản phụ khoa - Tập 1: Sản khoa.
Đại học Huế - Trường ĐH Y Dược
Đồng chủ biên:
GS.TS. Nguyễn Vũ Quốc Huy,
GS.TS. Cao Ngọc Thành,
PGS.TS. Lê Minh Tâm,
PGS.TS. Trương Thành Vinh,
Cùng nhiều tác giả tham gia biên soạn.
Chuyển dạ là một quá trình sinh lý, trong đó có sự xuất hiện các cơn co tử cung chitin dạ, làm xóa mở cổ tử cung và đầy thai, phần phụ của thai ra khỏi đường sinh dục của người mẹ. Chuyển dạ đủ tháng là chuyển dạ xảy ra từ đầu tuần 38 đến cuối Pin 42, lúc này thai nhi đã có thể sống độc lập ngoài tử cung.
1 HOẠT ĐỘNG CỦA TỬ CUNG TRONG THAI KỲ
Hoạt động của tử cung trong thai kỳ được chia thành bốn giai đoạn sinh lý rõ rất: ức chế, hoạt hóa, kích thích và co hồi.
1.1 Giai đoạn 0: Ức chế
Trong hầu hết thời kỳ mang thai, cơ tử cung ở trạng thái ngừng hoạt động do tác dụng của nhiều chất ức chế giả định bao gồm:
Progesterone.
Prostacyclin (prostaglandin 12).
Relaxin.
Peptide liên quan đến hormon tuyến cận giáp.
Nitric oxide (NO).
Peptide liên quan đến gen Calcitonin.
Adrenomedullin.
Peptide hoạt mạch từ ruột.
1.2 Giai đoạn 1: Hoạt hóa cơ tử cung
Khi thai gần đủ tháng, nồng độ progesterone giảm dần và nồng độ estrogen gia tăng dẫn đến kích hoạt cơ tử cung bằng cách tăng biểu hiện của một loạt các protein liên quan đến sự co cơ (bao gồm các thụ thể của cơ tử cung đối với prostaglandin và oxytocin), kích hoạt các kênh ion đặc hiệu và tăng connexin-43 (cấu trúc chính tạo liên kết giữa các tế bào). Điều này làm tăng liên kết và sự đồng bộ của các tế bào cơ tử cung liền kề, làm cho cơ tử cung co bóp hiệu quả hơn.
1.3 Giai đoạn 2: Kích thích
Sau khi kích hoạt cơ tử cung, các chất đồng vận co cơ nội sinh và ngoại sinh, chẳng hạn như prostaglandin E2, F2 và oxytocin, kích thích tử cung tạo cơn co tử cung dẫn đến chuyển dạ.
1.4 Giai đoạn 3: Cơ hội
Tử cung co hồi sau khi sinh, quá trình này được điều hòa chủ yếu bởi oxytocin.
2 THAY ĐỔI NỘI TIẾT TỐ NGƯỜI MẸ
Một vài thay đổi trong nội tiết tố của người mẹ có liên quan đến chuyển đại thai đủ tháng sẽ được mô tả sau đây
2.1 Prostaglandin
Prostaglandin (PG) là phân tử lipid, trong sản khoa có tác dụng gây co bóp cơ tử cung và phản ứng viêm. PG được tổng hợp chủ yếu ở màng rụng và màng ối. Thụ thể của PG gồm 8 cặp protein G khác nhau (G-Protein - Coupled Receptors), hiện diện ở nội mạc tử cung và cổ tử cung. PG là hormone tự tiết/cận tiết quan trọng nhất trong chuyển dạ. Tăng sinh tổng hợp PG trong cơ tử cung có liên quan mật thiết đến khởi phát quá trình chuyển dạ. PG góp phần vào sự chín muồi cổ tử cung. Các yếu tố như phá ối, nhiễm trùng ối, lóc ối có thể gây tăng tổng hợp đột ngột PG vào cuối thai kỳ.
Prostaglandin được tổng hợp từ acid arachidonic có nguồn gốc từ màng sinh chất, giải phóng do tác dụng của Phospholipase A2 hoặc C.
Acid arachidonic được chuyển thành prostaglandin G2 thông qua men Prostaglandin H2 synthase-1 và 2 (PGHS-1 và -2) được gọi là Cyclooxygenase-1 và -2 (COX-1 và 2).
Cả hai dạng đồng phân PGHS đều chuyển acid arachidonic thành prostaglandin G2 không ổn định, sau đó thành prostaglandin H2. Những enzyme này được ứng dụng trong các loại thuốc chống viêm non-steroid (NSAIDs).
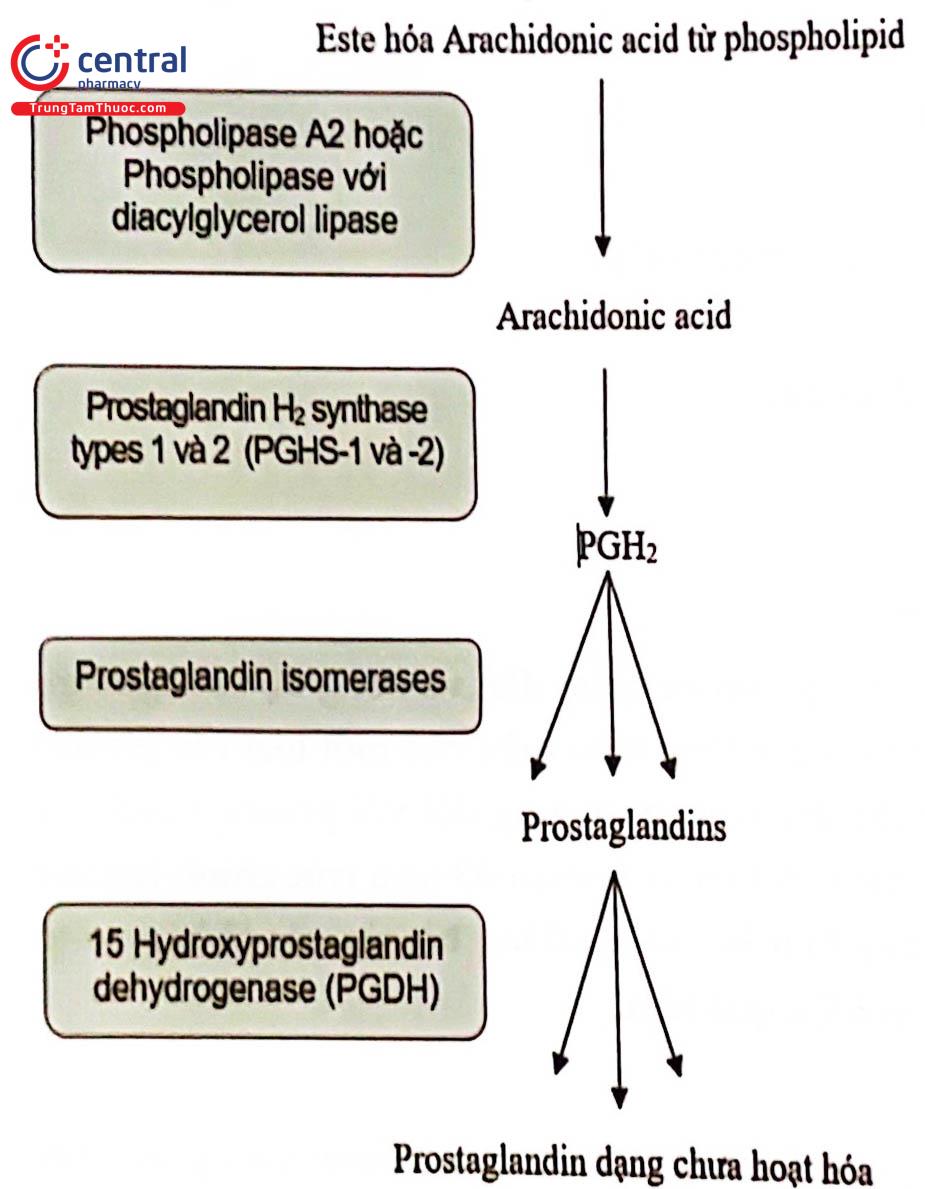
Thông qua prostaglandin isomerases, PGH2 chuyển thành hoạt chất prostaglandins, bao gồm PGE2, PGF2a và PGI2. Isomerase chỉ tác động trên mó đặc hiệu trong đó có a tử cung và do đó nó điều chỉnh nồng độ các prostaglandins trong từng giai đoạn của quá trình chuyển dạ. Vai trò quan trọng trong chuyển hóa prostaglandin hầu như thông qua hoạt động của 15-Hydroxyprostaglandin dehydrogenase (PGDH). Biểu hiện của enzym này có thể được điều chỉnh bởi cơ tử cung và cổ tử cung trong thai kỳ, giúp cho nó có khả năng bất hoạt prostaglandin nhanh chóng. Do đó, phản ứng của cơ tử cung với prostaglandin từ sự cân bằng tổng hợp prostaglandin, từ các thụ thể prostaglandin khác nhau, hoặc từ các con đường truyền tín hiệu thụ thể khác nhau.
PGE2 đóng vai trò quan trọng trong chín muồi CTC (đặc trưng bởi sự ly giải Collagen, làm cho cổ tử cung mềm hơn) và vỡ màng ối hơn là gây co tử cung.
2.2 Progesterone
Sử dụng thuốc đối kháng thụ thể progesterone hoặc loại bỏ hoàng thể dễ gây sảy thai trong thời kỳ đầu của thai kỳ (trước 7 tuần sau khi mang thai), điều này cho thấy rằng progesterone là hormone cần thiết để duy trì thai kỳ sớm. Sử dụng progesterone ngoại sinh sau khi loại bỏ hoàng thể sớm giúp ngăn ngừa sẩy thai, điều này ủng hộ thêm cho giả thuyết sự sản xuất progesterone ở buồng trứng rất cần thiết để duy trì thai kỳ sớm. Sản xuất progesterone của nhau thai tăng lên trong khoảng từ 5 - 7 tuần sau kỳ kinh nguyệt và là nguồn cung cấp progesterone chủ yếu sau đó.
Tuy nhiên, vai trò của progesterone trong giai đoạn cuối thai kỳ không được xác định rõ ràng. Sự bắt đầu chuyển dạ ở phụ nữ dường như được báo trước bằng sự ngừng hoạt động sinh lý của progesterone. Progesterone có tác dụng ức chế cơn co tử cung, tuy nhiên vai trò của progesterone trong chuyển dạ vẫn chưa rõ ràng. Nồng độ của progesterone giảm ở cuối thai kỳ làm thay đổi tỷ lệ estrogen/progesterone góp phần khởi phát chuyển dạ.
Mặt khác, có một số bằng chứng cho thấy việc dùng bổ sung progesterone làm giảm tỷ lệ sinh non ở những phụ nữ có nguy cơ sinh non tự phát cao, mặc dù những dữ liệu này vẫn còn tranh cãi.
2.3 Estrogen
Nhau thai là nguồn sinh tổng hợp estrogen chính trong thai kỳ. Bản thân estrogen không gây ra co cơ tử cung, thay vào đó, estrogen hoạt động bằng cách điều chính sự liên kết giữa các tế bào cơ tử cung và thụ thể co cơ tử cung (bao gồm các kênh Canxi type L và thụ thể oxytocin), do đó tăng cường khả năng tạo ra các cơn co của tử cung. Ngoài ra, estrogen còn làm thuận lợi cho sự tổng hợp các prostaglandin.
2.4 Oxytocin
Oxytocin là một hormone peptide được tổng hợp ở vùng dưới đồi và được giải phóng từ thùy sau tuyến yên. Nó cũng được sản xuất bởi nhau thai. Thời gian bán hủy sinh học trong tuần hoàn mẹ khoảng 3 - 4 phút, nhưng dường như ngắn hơn k} truyền liều cao hơn. Oxytocin bị bất hoạt ở gan và thận, mặc dù trong thời kỳ mang thai, oxytocin chủ yếu bị phân hủy bởi oxytocinase nhau thai.
Các dữ liệu cho rằng oxytocin kích thích bắt đầu quá trình chuyển dạ còn chưa chắc chắn, nhưng việc giải phóng oxytocin trong quá trình chuyển dạ giúp tạo cơn c tử cung mạnh hơn, tạo điều kiện dễ dàng cho sổ thai và sổ nhau. Các bằng chứng ủng hộ vai trò của oxytocin trong quá trình chuyển dạ có thể được tóm tắt ngắn gọn như sau:
Oxytocin là chất co hồi tử cung nội sinh mạnh nhất. Có thể tạo ra các cơn co tử cung khi truyền tĩnh mạch oxytocin ở tốc độ 1 - 2 mU/phút khi thai đủ tháng.
Tần số và biên độ của các cơn co tử cung do oxytocin gây ra giống với những cơn co thắt xảy ra trong quá trình chuyển dạ tự nhiên.
Cần hơn 100 mU/phút oxytocin để gây ra các cơn co thắt tử cung ở phụ nữ không mang thai, trong khi 16 mU/phút là đủ để gây ra các cơn co thắt ở tuổi thai 20 tuần, 2 - 3 mU/phút ở 32 tuần và 1 mU/phút ở thai đủ tháng.
Các cơn co thắt tử cung có thể được tạo ra bằng cách kích thích thùy sau tuyến yên hoặc kích thích núm vú, điều này làm tăng nồng độ oxytocin trong máu.
Các chất tương tự oxytocin hoạt động như chất đối kháng cạnh tranh với oxytocin nội sinh có khả năng ức chế các cơn co tử cung.
Nồng độ oxytocin lưu hành không thay đổi đáng kể trong thời kỳ mang thai hoặc trước khi bắt đầu chuyển dạ. Tuy nhiên, lượng thụ thể oxytocin trong cơ tử cung tăng khoảng 100 - 200 lần trong thời kỳ mang thai, đạt mức tối đa trong giai đoạn sớm của chuyển dạ. Sự gia tăng thụ thể oxytocin là nguyên nhân dẫn đến sự gia tăng nhạy cảm của cơ tử cung với mức oxytocin lưu thông trong nửa sau của thai kỳ.
2.5 Các hormone và peptide khác
Các loại neuropeptide và hormone khác nhau có thể ảnh hưởng đến sự co bóp của cơ tử cung. Nồng độ của các tác nhân này thay đổi trong huyết thanh của người mẹ khi mang thai cho thấy rằng chúng có thể hoạt động theo kiểu nội tiết, trong những tác nhân khác được sản xuất cục bộ trong tế bào cơ trơn của tử cung và hoạt động theo cách tự tiết/cận tiết. Tuy nhiên, vai trò của chúng trong việc bắt đầu và duy trì quá trình chuyển dạ ở thai đủ tháng vẫn còn nhiều tranh cãi.
Peptide liên quan đến hormon tuyến cận giáp là một chất làm giãn cơ trơn mạnh có khả năng ức chế các cơn co thắt do oxytocin trong mô hình thử nghiệm động vật. Không rõ liệu nó có một vai trò quan trọng về mặt sinh lý trong việc duy trì sự "im lặng” của tử cung trước khi bắt đầu chuyển dạ hay không.
Hormon tạo hoàng thể/gonadotropin màng đệm người có thể quan trọng để duy trì sự “im lặng” của tử cung, đặc biệt là trong nửa đầu của thai kỳ. Gonadotropin màng đệm ở người làm giảm sự hình thành liên kết giữa các tế bào cơ tử cung in vitro), dẫn đến giảm tần số và cường độ co thắt. Hiệu ứng này có thể được thực hiện thông qua hệ thống dẫn truyền tín hiệu adenyl cyclase, dẫn đến sự gia tăng cAMP nội bào, giúp làm giãn tử cung.
Relaxin thuộc họ protein yếu tố tăng trưởng giống Insulin. Nồng độ trong huyết tương cao nhất ở tuổi thai 8 - 12 tuần và sau đó giảm xuống mức thấp, kéo dài cho đến khi đủ tháng, do hoàng thể tiết ra. Relaxin dường như hoạt động gián tiếp để thúc đẩy giãn cơ tử cung bằng cách kích thích sản xuất prostacyclin trong cơ tử cung. Relaxin cũng có liên quan đến việc làm chín muồi cổ tử cung và/hoặc vỡ màng ối, nhưng điều này vẫn còn gây tranh cãi.
Cytokine từ lâu đã liên quan đến sinh lý bệnh chuyển dạ sinh non trong nhiễm trùng thai kỳ. Các tác nhân này cũng có thể là một thành phần của quá trình chuyển dạ đủ tháng bình thường. Nồng độ chất trung gian tiền viêm (IL-1, IL-6, TNF-a) dường như tăng lên trong tuần hoàn ngoại vi của người mẹ trước khi bắt đầu chuyển dạ đủ tháng tự phát. Thai nhi đang phát triển có thể tạo ra các tín hiệu vật lý và nội tiết tố kích thích sự di chuyển của đại thực bào đến tử cung, đồng thời giải phóng các cytokine và kích hoạt các yếu tố phiên mã gây viêm.
Hơn nữa, các cytokine và eicosanoids dường như tương tác và đẩy nhanh quá trình sản xuất lẫn nhau theo kiểu thác nước dẫn đến tăng sản xuất prostaglandin. Người ta cũng đề xuất rằng phản ứng viêm tăng lên thúc đẩy sự co bóp của tử cung thông qua việc kích hoạt trực tiếp các gen co bóp (ví dụ, COX-2, thụ thể oxytocin, liên kết) và/hoặc làm suy giảm khả năng trung gian của progesterone để ức chế sự co cơ tử cung.
3 KÍCH HOẠT TRỤC HẠ ĐỒI - TUYẾN YÊN - THƯỢNG THẬN THAI NHI
Sự kích hoạt trục hạ đồi - tuyến yên - thượng thận của thai nhi trong giai đoạn sau của thai kỳ dẫn đến giải phóng một lượng lớn cortisol bào thai. Glucocorticoid (bao gồm cả cortisol) kích thích sản xuất corticotropin-releasing hormone (CRH) nhau thai trong khi ức chế sản xuất CRH vùng dưới đồi. Các cytokine gây viêm, catecholamine, acetylcholine và oxytocin cũng làm tăng tiết CRI qua nhau thai, trong khi progesterone và nitric oxide làm giảm giải phóng CRI qua nhau thai. Nồng độ CRH lưu hành trong huyết tương mẹ tăng dần trong suốt nửa sau của thai kỳ, với sự gia tăng mạnh mẽ trong 6 - 8 tuần cuối cùng trước khi sinh.
Trong thời kỳ mang thai, hoạt tính sinh học CRH (được đo bằng khả năng thúc đẩy sự giải phóng hormon vỏ thượng thận (ACTH) tử tuyến yên và kích thích mang rung sản xuất PGE2) giảm do sự gia tăng protein liên kết CRH ái lực cao (CRH-EY). Tuy nhiên, trong 3 - 5 tuần cuối của thai kỳ, nồng độ CRH-BP giảm, dẫn đến tăng nhanh CRH tự do trong tuần hoàn.
Những sản phụ có CRH huyết tương tăng nhanh sẽ có xu hướng sinh sớm hơn và những sản phụ tăng chậm có xu hướng sinh muộn hơn, điều này cho thấy rằng việc sản xuất CRH là một yếu tố quan trọng trong thời gian sinh. Giả thuyết này đã được gọi là "đồng hồ nhau thai".
CRH không có tác dụng co bóp trực tiếp trên cơ tử cung nhưng sự gia tăng CRH của nhau thai khi đủ tháng có nhiều tác động lên tử cung:
Được tiết trở lại khoang ối của thai nhi, thúc đẩy sự giải phóng ACTH của tuyến yên, kích thích quá trình chuyển dạ.
Hoạt động cục bộ bên trong nhau thai để thúc đẩy quá trình giãn mạch máu thai.
Kích thích trực tiếp và bài tiết dehydroepiandrosterone sulfate (DHEA-S) trong tế bào vỏ thượng thận của thai nhi thông qua hệ thống protein kinase.
Tác dụng lên tử cung và cổ tử cung bằng cách điều chỉnh con đường NO và tăng cường tác động của estrogen lên các mô này.
Tăng cường sản xuất prostaglandin trong màng ối, màng đệm và màng rụng.
Kích thích cơ tử cung và làm tăng tác dụng của oxytocin.
Glucocorticoid còn có tác dụng chuẩn bị tử cung để chuyển dạ.
Glucocorticoid trực tiếp điều hòa sản xuất prostaglandin trong màng ối khi thai đủ tháng.
Cortisol kích thích biểu hiện CRH nhau thai. Các nghiên cứu chứng minh sự gia tăng nồng độ CRH trong tuần hoàn (cũng như giảm nồng độ ACTH và cortisol) ở phụ nữ dùng glucocorticoid trước sinh để thúc đẩy sự trưởng thành phổi của thai nhi. Ngoài ra, nồng độ CRH trong huyết tương tăng cao trong khoảng thời gian từ 28 - 30 tuần có thể dự đoán sản phụ có nguy cơ sinh non cao hơn.
Ngoài ra, cortisol tăng cường cyclooxygenase màng ối để tăng cường tổng hợp prostaglandin và ức chế hoạt động của prostaglandin dehydrogenase màng đệm, do đó ngăn cản chuyển hóa prostaglandin.
Tổng hợp lại, những dữ liệu này cho thấy sự gia tăng dần dần hoạt động tuyến yên-thượng thận của thai nhi trong vài tuần cuối của thai kỳ có thể đóng vai trò quan trọng trong việc bắt đầu quá trình chuyển dạ khi đủ tháng.
4 SINH LÝ CỦA CƠN CO TỬ CUNG VÀ NHỮNG THAY ĐỔI CỦA CỐ TỬ CUNG TRONG CHUYỂN DẠ
4.1 Cơn co tử cung
Dấu hiệu chính để nhận biết chuyển dạ là sự xuất hiện của cơn co tử cung hữu hiệu. Cơn co tử cung là động lực chính của cuộc chuyển dạ, có vai trò gây sự xóa mở cổ tử cung, giãn đoạn dưới, thành lập đầu ối và thúc đẩy thai về phía đoạn dưới tử cung.
Dưới tác động của prostaglandin hoặc oxytocin lên các thụ thể ở màng tế bào cơ trơn tử cung kích hoạt chuỗi tín hiệu sẽ làm thay đổi nồng độ Ca2+ nội bào và gây giãn cơ hoặc co cơ.
Các liên kết protein liên tế bào làm cho toàn bộ khối cơ tử cung co một cách có tổ chức và có định hướng.
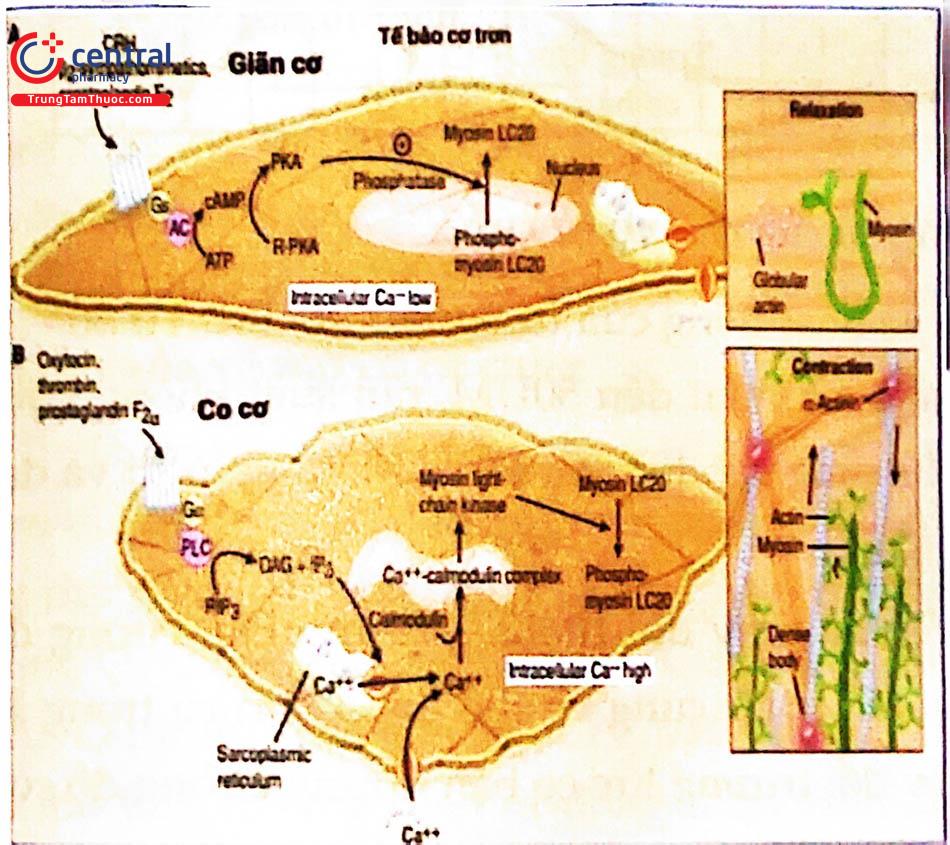
Tác động của oxytocin phụ thuộc vào sự có mặt của các thụ thể oxytocin. Các thụ thể được tìm thấy trong tử cung lúc không mang thai, tăng gấp 6 lần ở tuổi thai 13 - 17 tuần và tăng gấp 80 lần khi thai đủ tháng. Số lượng thụ thể oxytocin tăng lên sẽ khuếch đại tác dụng sinh học của oxytocin và làm tăng cơn co tử cung
Mô tả cơn co tử cung trên monitoring sản khoa (CTG)
Cơn co tử cung có hình chuông, thời gian nghỉ từ 1- 3 phút.
Tần số co cơ là số cơn co trong 10 phút.
Cường độ là số đo lúc áp lực buồng tử cung cao nhất (mmHg hoặc KiloPascal) (1mmHg = 0,133 kPa).
Hoạt độ là tích số giữa tần số và cường độ, được tính bằng đơn vị Montevideo (UM).
Trương lực cơ bản là áp lực buồng tử cung lúc nghỉ (mmHg).
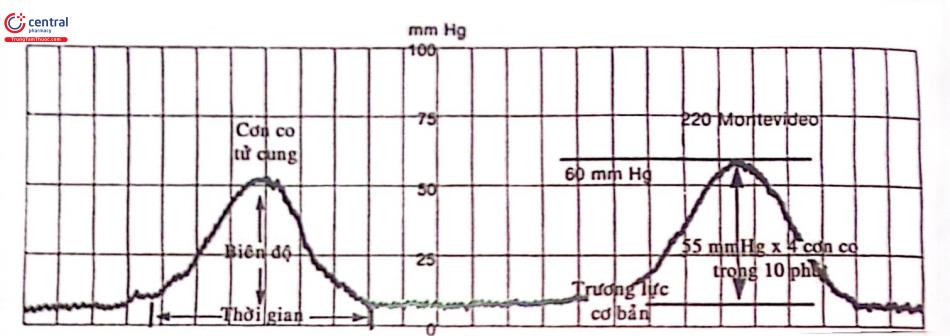
Trong 30 tuần đầu, tử cung co nhẹ và hoạt động của tử cung < 20UM. Từ 30 - 37 tuần những con co co tử cung nhiều hơn có khi đạt đến 50UM, tần suất không vượt quá 1 con co/giò. Khi chuyển dạ, cơn co tử cung bắt đầu với 120 UM, tăng từ từ và đạt đến 250 UM khi sổ thai.
Trương lực cơ bản trong khi chuyển dạ thay đổi từ 12 – 13 mmHg cường độ toàn thể là 35 – 50 mmHg. Tần suất của cơn co tử cung có thể đạt 4 cơn co trong 10 phút. Tư thế nằm nghiêng không làm thay đổi trương lực cơ bản nhưng cường độ cơn co tăng từ 10 mmHg trong khi tần số cơn co giảm.
Để phân biệt được giữa cơn co tử cung chuyển dạ và cơn co Braxton-Hicks, cần dựa vào đặc điểm của cơn co và tính hiệu quả của nó. Cơn co tử cung Braxton Hicks (chuyển dạ giả) xuất hiện vào những tháng cuối của thai kỳ, thường có thời gian ngắn hơn, không đều, cường độ thấp hơn các cơn co chuyển dạ (cơn co tử cung hữu hiệu), không gây đau, không liên quan đến sự xóa mở CTC và không phải là yếu tố chuyển dạ. Cơn co tử cung chuyển dạ có tính tự động, đều đặn, gây đau, tăng dần về cường độ và tần số và phải có hiệu quả gây xóa mở CTC.
Điều hòa cơn co tử cung được kiểm soát bởi:
Estrogen làm cho sợi cơ tử cung dễ bị kích thích và làm dễ cho sự dẫn truyền các kích thích.
Progesterone hạ thấp Ca” tự do trong tế bào kéo theo sự giãn của các sợi cơ.
Ức chế sự dẫn truyền các hoạt động điện của sợi cơ.
Prostaglandin giải phóng calci dự trữ nội bào.
Oxytocin khởi phát những cơn co tử cung, làm mạnh hoạt động co.
Yếu tố thần kinh: được thực hiện bởi sự giải phóng từng đợt những yếu tố thần kinh dẫn truyền nhất là catecholamines khuếch tán về phía các sợi cơ.
4.2 Sự thành lập đoạn dưới
Trong khi mang thai, eo tử cung phát triển và kéo dài trở thành đoạn dưới tử cung. Ở con so, đoạn dưới được hình thành vào cuối thai kỳ, trong khi ở người con ra, đoạn dưới thành lập vào lúc bắt đầu chuyển dạ.
4.3 Sự chín muồi của cổ tử cung
Trong nửa đầu của thai kỳ, CTC màu tím, đóng kín, giữ nguyên dạng kích thước, phần dưới của ống cổ lộn ra kèm lộn niêm mạc ống cổ và tạo thành lộ tuyến. Trong nửa sau của thai kỳ, CTC trở nên mềm hơn, vị trí và hướng chỉ thay đổi vào cuối thai kỳ, các tuyến tiết nhiều chất nhầy tạo thành nút nhầy CTC. Sự chín muối xuất hiện vài ngày trước khi chuyển dạ. CTC trở nên mềm, ngắn và hướng ra trước. Sự chín muồi là do những thay đổi ở mô liên kết đệm CTC, độc lập với cơn co tử cung
4.3.1 Sự xóa và mở cổ tử cung
Dưới tác dụng của cơn co tử cung chuyển dạ, đoạn dưới tử cung trở nên mỏng hơn vì không có cơ đan. Sự chín muồi CTC tiếp tục vào đầu chuyển dạ, CTC mở dưới tác dụng của cơn co tử cung và áp lực của ngôi thai. Sự xóa của CTC bắt đầu bởi lỗ trong CTC mở dần, dẫn đến CTC ngắn lại. Tiếp theo là sự mở CTC từ 1 - 10 cm (mở hết). Ở người sinh con so, CTC bắt đầu xóa trước khi mở, ở người sinh con ra sự xóa và mở CTC có thể diễn ra đồng thời. Thời gian mở CTC ở mỗi sản phụ có thể khác nhau, thường thì ở người sinh con ra ngắn hơn so với người sinh con so.
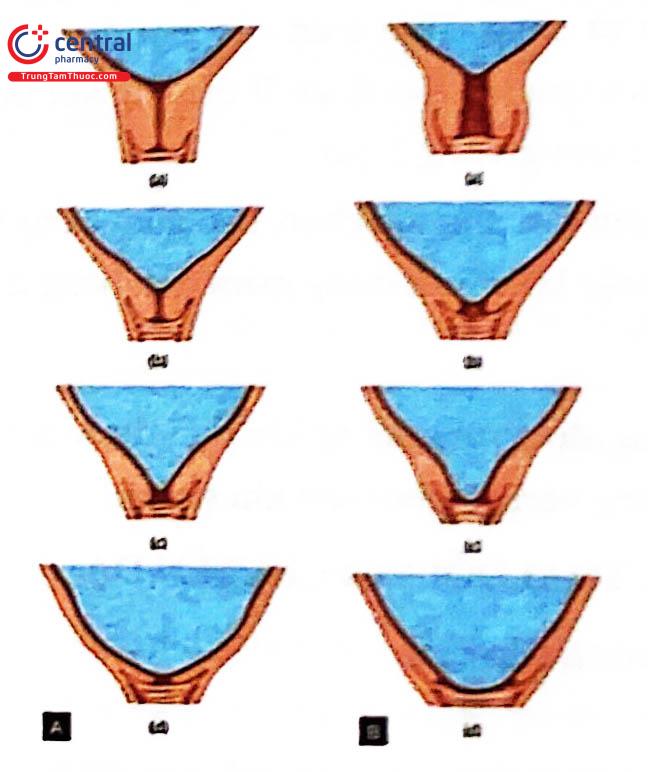
(A) Con so. a- CTC trước khi chuyển dạ; b, c- Quá trình xóa của cổ tử cung không có mở CTC; d- CTC xóa ngắn hoàn toàn đến lỗ ngoài nhưng CTC vẫn chưa mở. (B) Con rạ. a- CTC trước khi chuyển dạ; b, c- Quá trình xóa CTC tiến triển; d- Sự xóa và mở lỗ ngoài CTC xảy ra đồng thời.
5 CÁC GIAI ĐOẠN CỦA CHUYỂN DẠ
5.1 Giai đoạn
Là giai đoạn xóa mở CTC, được tính từ khi bắt đầu chuyển dạ cho đến khi CTC xóa và mở hoàn toàn (mở 10cm). Giai đoạn I được chia làm 2 pha:
5.1.1 Pha tiềm tàng
Pha tiềm tàng giai đoạn I chuyển dạ là khoảng thời gian đặc trưng bởi cơn co tử cung gây đau và các thay đổi tại CTC, bao gồm xóa và CTC mở chậm cho tới 5cm. Đặc trưng pha này là các cơn co tử cung có thể khác nhau về tần số và cường độ nhưng đủ để làm cho CTC xóa và mở chậm.
5.1.2 Pha tích cực
Pha tích cực giai đoạn I chuyển dạ là khoảng thời gian đặc trưng bởi co tử cung nhịp nhàng gây đau, CTC dần xóa hết và CTC mở nhanh hơn, từ 5 cm cho tới khi mở hết. Thời gian của pha tích cực khác nhau giữa những sản phụ khác nhau. Tuy nhiên, thời gian này thường không kéo dài quá 12 giờ đối với con so và 10 giờ đối với con rạ.
5.2 Giai đoạn II
Là giai đoạn sổ thai, bắt đầu từ khi cổ tử cung xóa mở hoàn toàn đến khi thai được tống xuất ra ngoài. Giai đoạn thứ hai được đặc trưng bởi sự rặn của sản phụ dưới tác động của cơn co tử cung. Thời gian của giai đoạn II khác nhau giữa những sản phụ khác nhau. Đối với con so, giai đoạn II thường kết thúc trong vòng 3 giờ, đổi với con rạ thường kết thúc trong vòng 2 giờ.
Tư thế sinh được chính sản phụ lựa chọn, bao gồm cả tư thế đứng. Điều này được áp dụng trên sản phụ có hoặc không sử dụng giảm đau bằng gây tê ngoài màng cứng.
5.3 Giai đoạn III
Là giai đoạn sổ nhau, được tính kể từ khi thai được tống xuất hoàn toàn. Nhau thai thường được sinh trong vòng 5 phút sau khi sinh.
6 SỰ THÍCH ỨNG CỦA THAI ĐỐI VỚI CHUYỂN DẠ
6.1 Những yếu tố ảnh hưởng đến thai
6.1.1 Cơn co tử cung
Lưu lượng trong động mạch tử cung giảm 30% khi cơn co tử cung đạt cực điểm, khi đó áp lực trong buồng ối vượt áp lực của hồ huyết (30mmHg) làm tuần hoàn gián đoạn trong khoảng 15 - 60 giây bởi sự chèn ép tĩnh mạch trở về. Tuy nhiên, máu ở hồ huyết có dự trữ oxy để tạm thời cho thai và POz trong hồ huyết giữ ổn định ở 40 mmHg Khi sổ thai, tần số và cường độ của cơn co tử cung tăng phối hợp cơn co thành bụng, lúc này áp lực buồng ối đạt đến 100 - 120 mmHg tuần hoàn động mạch tử cung, hồ huyết bị gián đoạn dẫn đến sự hạ thấp PO, và tăng PCO2.
Đối với thai bình thường cơn co tử cung bình thường trong chuyển dạ không ảnh hưởng đến thai. Cơn co tử cung quá dày hoặc quá dài có thể đe dọa đến sức khỏe của thai. Nếu chức năng bánh nhau suy giảm hoặc tưới máu kém, dẫn đến trao đổi oxy giảm, thai có thể suy mặc dù cơn co bình thường. Thai yếu, thai kém phát triển, do dự trữ Glucose giảm nên thai chịu đựng kém với cơn co tử cung. Do vậy, sự bình thường của chuyển dạ phụ thuộc vào cơn co tử cung thai, nhau.
Nếu còn màng ối, áp lực thành tử cung không ảnh hưởng trực tiếp đến thai và dây rốn. Sau khi ối vỡ, áp lực chèn ép vào đầu thai nhi có thể tăng 2 - 3 lần, dây rốn có thể bị ép giữa tử cung và thai nhi.
6.1.2 Ảnh hưởng của mẹ đến thai nhi
Những cơ co tử cung dày và mạnh có thể dẫn đến tình trạng nhiễm toan lactic do glucose được chuyển hóa theo con đường kỵ khí ở thai nhi.
Tăng thông khí phổi do mẹ thở nhanh và gắng sức trong khi sinh gây ra tình trạng nhiễm kiềm hô hấp, PCO hạ gây ra tình trạng giảm lưu lượng máu tử cung nhau.
Trong khi sổ thai những cố gắng rặn với thanh môn mẹ đóng lại, tăng PCO2 và đưa đến tình trạng nhiễm toan ở mẹ, từ đó ảnh hưởng đến thai.
Chỉ định thở oxy cho mẹ không phải luôn có lợi, vì nhiễm kiềm và tăng oxy kéo theo sự hạ thấp dung lượng tử cung - nhau, ngược lại nó cần thiết trong trường hợp giảm oxy của người mẹ.
Rối loạn huyết động:
Ở tư thế nằm ngửa: tử cung mang thai với xu hướng lệch phải nên gây chèn ép tĩnh mạch chủ dưới và dẫn đến hạ huyết áp động mạch, giảm dung lượng máu đến nhau thai, có thể làm giảm sức chịu đựng của thai trong cuộc chuyển dạ. Tư thế sản phụ nằm nghiêng trái sẽ tránh được hiện tượng này.
Những cơn co tử cung mạnh, hoặc cố gắng rặn sẽ chèn ép động mạch chủ dưới, động mạch đùi làm giảm lưu lượng trong động mạch tử cung gây suy thai.
Hạ huyết áp mẹ do liệt hạch: do gây tê ngoài màng cứng có thể kéo theo tình trạng suy thai do giảm huyết áp dẫn đến giảm thể tích máu gây giảm lưu lượng máu tới nhau.
Đau và lo lắng trong chuyển dạ làm tăng tiết cortisol và catecholamine có tác dụng co mạch tử cung và tăng tình trạng nhiễm toan lactic. Do vậy, luôn phải cho giảm đau và tránh căng thẳng
Một số thuốc có thể làm ức chế trung tâm hô hấp và ức chế cơ tim của thai (nhu Barbiturate, Dolargan...).
6.2 Sự đáp ứng của thai đối với các kích thích
Hậu quả chung của tất cả những kích thích trên là giảm oxy ở thai, dẫn đến những biểu hiện thay đổi về chuyển hóa và tim mạch.
6.2.1 Những thay đổi về chuyển hóa do giảm oxy gây nhiễm toan chuyển hóa
Glycogen của gan sẽ hoạt hóa và chuyển hóa thành năng lượng. Sự chuyển hóa này luôn trong tình trạng kỵ khí, chuyển thành lactate và CO2. Với mức độ thiếu oxy vừa phải, thai có trọng lượng trung bình có thể thích ứng với tình trạng thiếu oxy này bằng cách sử dụng glycogen của thai. Ngược lại, đối với thai kém phát triển, không có dự trữ sẽ chịu đựng kém vì thiếu oxy.
6.2.2 Sự thay đổi về tim mạch
Khi thai có tình trạng giảm oxy, trong giai đoạn sớm có sự tăng huyết áp, tăng nhịp tim thai do tác động của hệ adrenergic. Trong giai đoạn muộn, nhịp tim giảm do nhiễm toan.
Phân bố lại những lượng máu riêng cho từng vùng, sự phân bố này nhằm bảo vệ những cơ quan quan trọng của thai, như tăng lượng máu cho não, tim, thượng thận và giảm lưu lượng máu tới hệ tiêu hóa, lách, xương, da, cơ, phổi. Do tình trạng tăng CO phối hợp giảm oxy kéo theo sự giãn mạch não đưa đến ở trệ tuần hoàn gây phù não làm tăng thiếu máu não, giải phóng thromboplastin tổ chức gây hội chứng xuất huyết não ở trẻ sơ sinh, 6.2.3. Trong chuyển dạ
Trong giai đoạn xóa mở CTC, nhịp tim thai cơ bản nằm trong khoảng 110 - 160 lần/phút, tim thai có thể nhanh trong vài chục giây nhưng không bao giờ chậm không có lý do. Sự ổn định của tim thai trong chuyển dạ là bằng chứng không có nguy cơ đối với thai.
Lúc sinh: pH = 7,25, POz = 10 mmHg, PCO2 = 45 mmHg.
Trong lúc sổ thai: nhịp tim thai giảm chậm trong 1/3 trường hợp.
Tăng catecholamin, cortisol, ACTH và TSH, angiotensin, renin, vasopressin trong máu Sự thay đổi nội tiết này dường như có lợi đối với sự thích ứng của thai sau sinh.
7 THEO DÕI VÀ QUẢN LÝ CHUYỂN DẠ
7.1 Giai đoạn I
Trong pha tích cực, các cơn co tử cung thường đều đặn gây xóa mở CTC, thức đầy sự tiến triển của ngôi thai và tạo áp lực lên đáy chậu nên thai phụ có cảm giác một rặn. Tuy nhiên, không nên cho sản phụ rặn tại thời điểm này để tránh gây tổn thương CTC do chưa mở hoàn toàn.
Trong trường hợp này, cần giải quyết tình trạng phù nề CTC (nếu có) trước khi CTC xóa mở hoàn toàn. Nên thăm khám âm đạo thường xuyên hơn.
Nếu tiến trình chuyển dạ kéo dài, cần thúc đẩy chuyển dạ bằng các phương pháp
7.1.1 Bấm ối
Có thể rút ngắn thời gian chuyển dạ. Nếu đầu thai nhi không áp tốt vào CTC có thể gây sa dây rốn. Nếu bấm ối sớm hoặc ối vỡ sớm có thể làm tăng nguy cơ nhiễm trùng ối.
7.1.2 Truyền oxytocin
Oxytocin hòa loãng truyền tĩnh mạch liên tục trong trường hợp cơn co tử cung yếu thưa (hoạt độ cơn co dưới 200UM).
7.2 Giai đoạn II
Vào chuyển dạ giai đoạn II (CTC đã mở hết), khi xuất hiện cơn co tử cung thai phụ được hướng dẫn cách rặn sinh trong lúc thở ra từ từ hoặc nghiệm pháp Valsava. Động tác này làm tăng áp lực trong ổ bụng giúp thai nhi di chuyển qua đường sinh dục.

Đầu thai nhi có thể có sự biến đổi:
Uốn khuôn là hiện tượng các xương sọ thay đổi vị trí và thậm chí có thể chồng lên nhau, giúp đầu thai nhi điều chỉnh theo khung chậu. Uốn khuôn thường chỉ ở mức độ nhẹ. Khi có bất tương xứng đầu chậu nhiều thì hiện tượng này càng nặng nề.
Bướu huyết thanh là tình trạng phù nề ở da đầu thai nhi gây ra do áp lực của CTC lên bề mặt xương sọ. Hiện tượng uốn khuôn và bướu huyết thanh là hai nguyên nhân thường gặp nhất làm chẩn đoán sai độ lọt của thai, thường sẽ tự biến mất vài ngày sau sinh. Nếu các hiện tượng này xuất hiện trước giai đoạn II thì cần lưu ý và tiến hành thăm khám khung chậu xem có bất thường gì ở đường sinh dục hay không.
Cắt tầng sinh môn (TSM) là thủ thuật giúp mở rộng đường ra cho thai nhi qua ngả âm đạo, trong trường hợp sinh có hỗ trợ dụng cụ (sinh thủ thuật) hoặc sinh khó được thực hiện khi TSM căng phồng và giãn nở. Nếu chuyển dạ tiến triển thuận lợi đồng thời kiểm soát tốt đầu và thân thai nhi trong khi sinh thì nguy cơ rách TSM ít, do đó cần hạn chế đến mức thấp nhất thủ thuật cắt TSM. Theo khuyến cáo của ACOG, cắt TSM là không quá cần thiết và có thể dẫn đến nguy cơ rách TSM phức tạp (rách độ 3 hoặc 4), đồng thời kéo dài thời gian phục hồi sau sinh. Cắt TSM hướng 6 giờ có thể làm tăng nguy cơ tổn thương cơ thắt hậu môn và trực tràng, cắt vị trí hướng 5 giờ hoặc 7 giờ thường được ưu tiên hơn.

Để hỗ trợ đáy chậu giãn tốt và giúp đầu thai nhi dễ dàng sổ ra, áp dụng thủ thuật Ritgen bằng cách đặt một tay ở đỉnh đầu trong khi tay còn lại đẩy cằm gián tiếp thông qua đáy chậu. Sử dụng khăn vô trùng để tránh nhiễm khuẩn từ hậu môn. Cằm thai nhi sẽ được đưa ra từ từ nếu cả hai tay thao tác nhịp nhàng và chính xác.
Sau khi số đầu, vai sẽ đi xuống và xoay đến vị trí đường kính trước sau của eo dưới. Tay của người đỡ sinh đặt ở hai bên đầu thai nhi, dùng lực nhẹ nhàng kéo xuống để giúp cho vai trước sổ. Để tránh tổn thương đám rối thần kinh cánh tay thai nhi, chú ý không nên dùng lực quá mạnh lên cổ, tiếp tục sổ vai dưới bằng cách kéo đầu thai nhi lên. Sau đó, thân thai nhi sẽ được sổ ra một cách dễ dàng. Ngay sau khi sổ thai, tử cung sẽ co lại đáng kể. Sử dụng oxytocin ngay sau khi số thai nhằm rút ngắn giai đoạn III chuyển dạ và tránh hiện tượng đờ tử cung.
7.3 Giai đoạn II
Dấu hiệu bong nhau gồm mật độ tử cung trở nên chắc và tạo thành khối cầu an toàn, chứng tỏ nhau đã bong ra và đi xuống đoạn dưới tử cung; ngoài ra có thể nhận biết thông qua hiện tượng máu chảy ra âm đạo và dây rốn xuống thấp. Đây là 3 dấu hiệu kinh điển của bong nhau. Tránh động tác kéo dây rốn quá mạnh vì có thể gây lộn lòng tử cung, có thể dẫn đến băng huyết và sốc. Khi nhau thai đi xuống phần dưới tử cung, kéo nhẹ dây rốn bằng lực vừa phải, trong khi tay còn lại để lên bụng ngay trên xương mu đẩy ngược tử cung lên để tránh lộn lòng tử cung. Trong trường hợp cần thiết, có thể tiến hành bóc nhau bằng tay, bằng cách đưa tay vào trong lòng tử cung và sử dụng bàn tay để đưa nhau thai ra, nếu cần có thể gây tê cho sản phụ. Sau đó kiểm tra dây rốn xem có đủ 2 động mạch và 1 tĩnh mạch hay không.
Sau khi sổ nhau, sờ nắn tử cung để kiểm tra sự co hồi tử cung. Nếu chảy máu nhiều vào lúc này hay sau đó cần nghĩ đến khả năng đờ tử cung. Xoa bóp tử cung và sử dụng các thuốc tăng co trong trường hợp chảy máu nhiều sau sinh. Ngoài ra, cần phải kiểm tra đường sinh dục đúng phương pháp. m đạo, đáy chậu và khu vực âm hộ, bao gồm cả khu vực quanh niệu đạo, cần được kiểm tra xem có vết rách không Kiểm tra cổ tử cung, các vết rách CTC thường ở vị trí 3 giờ và 9 giờ. Dùng chỉ tự tiêu khâu lại những vết rách không thể tự cầm máu.
8 TÀI LIỆU THAM KHẢO
1. Hurd WW, Gibbs SG, Ventolini G, Horowitz GM, Guy SR. Shortening increases spontaneous contractility in myometrium from pregnant women at term. Am J Obstet Gynecol. 2005;192(4):1295-301; discussion 301-3.
2. Terzidou V, Sooranna SR, Kim LU, Thornton S, Bennett PR, Johnson MR. Mechanical stretch up-regulates the human oxytocin receptor in primary human uterine myocytes. J Clin Endocrinol Metab. 2005; 90(1): 237-46.
3. Cunningham FG, Leveno KJ, Bloom SL, Dashe JS, Hoffman BL, Casey BM, et al. Physiology of Labor. Williams Obstetrics, 25e. New York, NY: McGraw-Hill Education; 2018.
4. WHO recommendations: Intrapartum care for a positive childbirth experience. WHO Guidelines Approved by the Guidelines Review Committee, Geneva; 2018.

