Tim mạch can thiệp: Chụp động mạch vành và thông tim trái
Nguồn: Sách tim mạch can thiệp
Chủ biên: PGS.TS.BS. Phạm Mạnh Hùng
Tham gia biên soạn:
PGS.TS.BS Phạm Mạnh Hùng
ThS.BSNT Phạm Nhật Minh
ThS.BSNT Nguyễn Công Thành
ThS.BSNT Vũ Mạnh Cường
Các nội dung về chỉ định và chống chỉ định, chuẩn bị bệnh nhân trước thủ thuật chụp động mạch vành và thông tim trái, kỹ thuật chụp động mạch vành chọn lọc và các mạch liên quan,... sẽ được Trung Tâm Thuốc Central Pharmacy (trungtamthuoc.com) xin gửi đến bạn đọc trong bài vieetss này.
1 Đại cương
Chụp động mạch vành chọn lọc qua da (gọi tắt là chụp động mạch vành) và thông tim trái là thủ thuật thường quy ở tất cả các trung tâm tim mạch có đơn vị/phòng thông tim – tim mạch can thiệp. Khi tiến hành chụp động mạch vành thường bao gồm đo áp lực động mạch chủ, áp lực buồng thất trái và chụp buồng thất trái. Như vậy khi gọi chụp động mạch vành đồng nghĩa có kèm thông tim trái. Chi tiết về thông tim thăm dò huyết động được đề cập đến trongChương 11: Thông tim thăm dò huyết động. Chương này đề cập chủ yếu chụp động mạch vành chọn lọc và chụp đánh giá buồng thất trái.
Chụp động mạch vành giúp chúng ta đánh giá được các thông tin về chức năng (dòng chảy), giải phẫu, cũng như tổn thương động mạch vành dưới màn huỳnh quang tăng sáng do việc bơm trực tiếp chất cản quang vào lòng động mạch vành. Hiện nay, các phương pháp thăm dò hình ảnh không xâm lấn (như chụp cắt lớp vi tính, cộng hưởng từ tim) rất có giá trị trong dựng hình đánh giá giải phẫu động mạch vành, tuy nhiên chụp động mạch vành chọn lọc và thông tim trái vẫn là tiêu chuẩn vàng để chẩn đoán các bệnh lý động mạch vành.
Ca chụp động mạch vành chọn lọc đầu tiên được thực hiện năm 1958 bởi Mason Sones, trong đó ông đã tình cờ chụp được động mạch vành phải chọn lọc trong quá trình chụp gốc động mạch chủ, do ống thông bị đẩy vào lỗ vào động mạch vành. Trong những năm 1960 – 1970, chụp mạch vành vẫn là một kỹ thuật giúp chẩn đoán xác định bệnh lý động mạch vành và đặc biệt giúp ích khi có chỉ định phẫu thuật cầu nối. Đến năm 1977, khi Gruentzig thực hiện ca nong mạch vành qua da đầu tiên, đã mở ra kỷ nguyên mới trong điều trị động mạch vành bằng can thiệp. Kể từ đó, đặc biệt từ đầu những năm 1990, chụp động mạch vành can thiệp đã bước vào giai đoạn phát triển bùng nổ, đến năm 2010, ước tính có khoảng 1.029.000 ca thông tim chẩn đoán nội trú và 954.000 thủ thuật can thiệp mạch vành qua da (PCI) được thực hiện hàng năm tại Hoa Kỳ. Những năm gần đây đã chứng kiến sự phát triển nhanh chóng và sự phát triển vượt bậc của lĩnh vực này, với sự ra đời liên tục của các vật liệu mới, kỹ thuật mới, các cải tiến trong chụp mạch vành và can thiệp nội mạch. Tại Việt Nam, kỹ thuật chụp chọn lọc và can thiệp bắt đầu từ những năm 1995 và phát triển mạnh mẽ tại nhiều trung tâm trên cả nước.
Chụp động mạch vành là kỹ thuật cơ bản và là cơ sở trước khi tiến hành kỹ thuật can thiệp. Do vậy, tất cả các bác sĩ tim mạch can thiệp cần phải nắm chắc từ lựa chọn ống thông, thuốc cản quang, các góc (tư thế) chụp, đánh giá tổn thương, các biến chứng tiềm ẩn…
Trước khi làm can thiệp nói chung và chụp động mạch vành, thông tim trái – phải nói riêng, bác sĩ can thiệp cần cân nhắc kỹ lưỡng những rủi ro và hạn chế của kỹ thuật này để tránh gây biến chứng cho người bệnh. Cần theo dõi, đánh giá đầy đủ bệnh nhân trước can thiệp cho đến sau khi can thiệp, cũng như xác định rõ chúng ta cần hình ảnh thu nhận như thế nào mà can thiệp viên đưa ra những bước thực hiện đơn giản nhất nhưng phải thu được dữ liệu có chất lượng tối đa, cũng như giảm tối đa rủi ro, khó chịu cho bệnh nhân. Dữ liệu chụp mạch từ hình ảnh mạch vành, buồng tim, và mạch máu ngoại vi là những thông tin quan trọng nhất của thông tim để giúp đưa ra quyết định trong chẩn đoán và hướng điều trị cho người bệnh. Để tối ưu hoá dữ liệu nhận được chúng ta nên chuẩn hoá từng bước trong quá trình chụp động mạch vành như chuẩn bị bệnh nhân tốt, tiếp cận mạch máu, đặt ống thông chỉnh góc chụp phù hợp, tiêm thuốc cản quang để thu nhận hình ảnh, hiển thị hình ảnh để xem lại, và phân tích chính xác, lưu trữ hình ảnh kỹ thuật số đầy đủ.
2 Chỉ định, chống chỉ định, chuẩn bị bệnh nhân trước thủ thuật chụp động mạch vành và thông tim trái
2.1 Chỉ định, chống chỉ định của chụp động mạch vành, thông tim trái
Các bác sĩ, nhân viên phòng thông tim cần hiểu rõ tầm quan trọng của việc đánh giá trước thủ thuật và có nắm vững các chỉ định, chống chỉ định thông tim trái, chụp động mạch vành. Các bác sĩ can thiệp động mạch vành cần phải thảo luận kỹ với nhau về chỉ định chụp cũng như can thiệp động mạch vành, thông tim. Chụp động mạch vành là một thăm dò chảy máu, mục đích chẩn đoán đoán đơn thuần ít khi được đặt ra mà chủ yếu nhằm mục đích can thiệp nếu có thể. Do vậy, việc chỉ định chụp động mạch vành tuân theo các hướng dẫn, khuyến cáo chụp động mạch vành cập nhật theo các thể bệnh khác nhau.
2.1.1 Chỉ định chụp mạch mạch vành, thông tim trái
Với mục đích chẩn đoán đơn thuần: bệnh nhân nghi ngờ bệnh lý động mạch vành, bất thường động mạch vành mà các thăm dò không xâm lấn không thể kết luận được.
Bệnh nhân nhồi máu cơ tim ST chênh lên: các hướng dẫn hiện tại đều thống nhất có chỉ định chụp động mạch vành để xét can thiệp cho mọi bệnh nhân. Bệnh nhân có tình trạng ngừng tim ngoại viện và điện tim gợi ý là nhồi máu cơ tim chênh lên.
Hội chứng mạch vành cấp không có ST chênh lên: dựa vào phân tầng nguy cơ để chỉ định. Khuyến cáo hiện nay thì có chỉ định chụp ĐMV xét can thiệp cho hầu hết bệnh nhân nhóm này kể cả mức nguy cơ thấp. Chỉ khác là thời điểm cần chụp ĐMV khác nhau, rất khẩn cấp với nguy cơ rất cao; có thể trì hoãn với nguy cơ thấp.
Hội chứng mạch vành mạn tính: chỉ định chụp ĐMV xét can thiệp nhóm nguy cơ cao như:
Bệnh nhân bệnh tim thiếu máu cục bộ sống sót sau khi được cấp cứu do đột tử tim mạch/rối loạn nhịp thất đe doạ tính mạng.
Bệnh nhân có các triệu chứng của suy tim tiến triển.
Bệnh nhân có các kết quả kiểm tra không xâm lấn cho thấy có tình trạng bệnh tim thiếu máu cục bộ nghiêm trọng, và lợi ích của quá trình can thiệp lớn hơn nhiều so với nguy cơ.
Bệnh nhân vẫn còn triệu chứng nhiều dù đã được điều trị nội khoa tối ưu.
Chụp động mạch vành ở bệnh nhân trước phẫu thuật tim và mạch máu lớn.
2.1.2 Chống chỉ định tuyệt đối
Không có chống chỉ định tuyệt đối trừ: không đủ điều kiện con người và trang thiết bị (cần chuyển bệnh nhân đến cơ sở có trang bị) hoặc bệnh nhân từ chối thủ thuật.
2.1.3 Chống chỉ định tương đối
Bệnh nhân có rối loạn đông máu: Cần đánh giá đông máu của bệnh nhân trước thủ thuật.
Suy thận nặng: Cần theo dõi kỹ, hạn chế dùng các thuốc cản quang và lọc thận nếu cần.
Dị ứng thuốc cản quang: Cần hỏi kỹ tiền sử đã dùng và có dị ứng thuốc cản
Nhiễm trùng đang tiến triển đặc biệt tại vị trí vào.
Có các rối loạn sinh hoá, điện giải, thiếu máu…
Suy tim mất bù.
Các bệnh mạch ngoại vi nặng: Làm khó khăn cho đường vào, có thể có các biến chứng nặng nề (tắc mạch, tách thành, chảy máu khó cầm…).
Phình động mạch chủ bụng (cần chú ý và có thể thay đường vào từ tay).
Tăng huyết áp trầm trọng không khống chế được.
2.2 Chuẩn bị bệnh nhân cho chụp động mạch vành, thông tim trái
Chuẩn bị bệnh nhân trước thủ thuật cũng tuân thủ theo các bước cơ bản của chuẩn bị bệnh nhân tim mạch can thiệp trước thủ thuật đã được đề cập đến trong Chương 2 và 3. Trong đó bao gồm tất cả các bước từ giải thích cho người bệnh và gia đình, ký giấy cam kết, kiểm tra các vấn đề chung về tiền sử bệnh tật, dị ứng, các bệnh đi kèm, kiểm tra kỹ dụng cụ, các thiết bị đi kèm, chiến lược, các biến chứng tiềm tàng có thể có…
Trước khi tiến hành chụp động mạch vành thông tim, bệnh nhân/gia đình cần ký cam kết do đây là thủ thuật xâm lấn, tiềm tàng nguy cơ đối với người bệnh. Mặc dù thủ thuật này tưởng chừng là đơn giản, nhưng cũng có thể có những biến chứng nguy hiểm như rối loạn nhịp tim, rung thất, ngừng tim v.v… Bên cạnh đó, rất nhiều tình huống chụp động mạch vành là sau đó sẽ can thiệp ngay, do vậy càng cần giải thích kỹ lưỡng cũng như chuẩn bị các tình huống đề phòng các biến chứng trong quá trình thủ thuật. Cùng với sự bùng nổ của Tim mạch can thiệp trong thời gian gần đây khiến cho nhiều cơ sở y tế có thể chỉ định và thực hiện thông tim, chụp mạch vành qua da, khiến các bác sĩ lâm sàng có xu hướng xem nhẹ việc giải thích cặn kẽ cho người nhà bệnh nhân trước thủ thuật.
3 Những vấn đề cơ bản liên quan đến chụp đọng mạch vành
3.1 Giải phẫu động mạch vành liên quan đến kỹ thuật chụp và phiên giải kết quả
Việc nắm rõ được giải phẫu phân đoạn động mạch vành (ĐMV) là rất quan trọng và cũng là nền tảng giúp bác sĩ tiến hành chụp ĐMV một cách an toàn và hiệu quả. Phần giải phẫu ứng dụng đã được trình bày ở chương đầu. Trong phần này, chúng tôi chủ yếu nhấn mạnh những vấn đề liên quan đến chụp ĐMV.
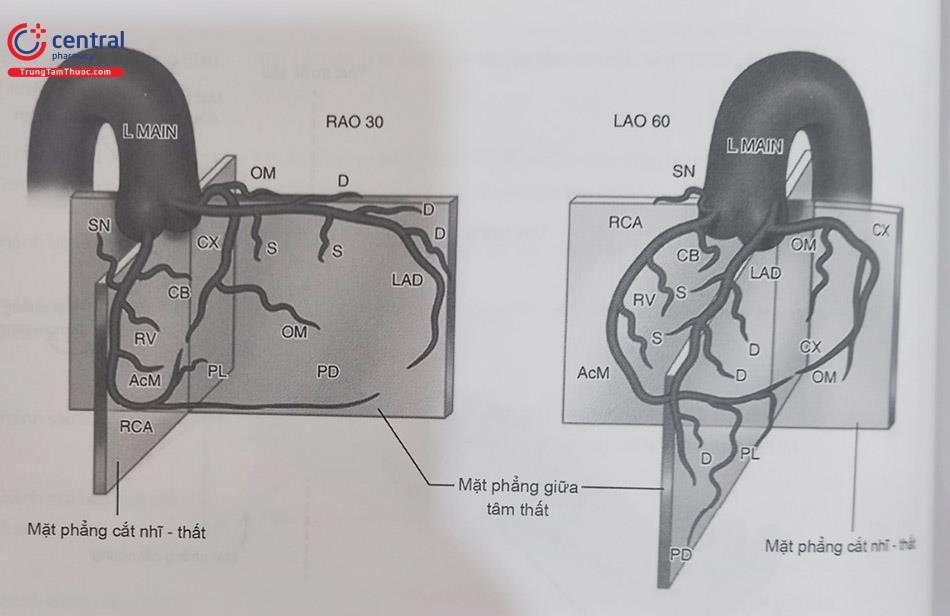
Động mạch vành trái và phải xuất phát từ các xoang động mạch chủ tương ứng, và thông thường nó ở một phần ba trên của xoang Valsalva. Lỗ động mạch vành trái thông thường ở trên và sau hơn so với lỗ ĐMV phải.
ĐMV trái bắt đầu bởi thân chung động mạch vành (left main coronary artery – LMCA), và chia thành 2 nhánh là động mạch liên thất trước hay động mạch xuống trước (LAD) và động mạch mũ trái (LCX). Một số ít trường hợp ĐMV trái chia 3 nhánh, khi đó nhánh ở giữa được gọi là nhánh trung gian (ramus intermedius).
Động mạch liên thất trước chia ra các nhánh vách (septal perforators) và nhánh chéo (diagonal). Động mạch mũ lại chia các nhánh bờ (obtuse marginal), nhánh nhĩ (atrial branches), và khi hệ thống ĐMV trội bên trái (left dominant) thì sẽ có nhánh liên thất sau hay nhánh xuống sau (PDA) và nhánh bên sau (PLB). Nhánh PDA cũng có thể phân ra các nhánh vách.
ĐMV phải (RCA) thường có nhánh bên đầu tiên là nhánh nón (conus artery) một số trường hợp (tới 50%) nó xuất phát từ lỗ riêng với lỗ ĐMV phải. 50 – 60% nhánh nuôi nút xoang (sinoatrial node) xuất phát từ ĐMV phải (40–50% từ LCX). Tiếp theo nó phân ra nhánh động mạch nuôi nút nhĩ thất, nhánh bờ nhỏ và nhánh bờ lớn (acute marginal branch). ĐMV phải thường chạy vòng đến sau và tiếp tục bởi nhánh PDA.
Phân định ĐMV trội bên phải hay trái (Left or right coronary dominance) phụ thuộc vào nhánh động mạch nào tiếp tục sinh ra nhánh xuống sau (PDA). ĐMV phải trội chiếm 80% và ĐMV trái trội chiếm 20% các trường hợp. Một số tác giả phân thêm một thể là cân bằng trội (Balance dominance) là khi 2 nhánh ĐMV phải và trái gặp nhau ở mỏm Việc phân loại này mang tính định danh giải phẫu chứ không có nghĩa là động mạch vành phải trội là nó đáng vai trò quan trong nuôi tim hơn ĐMV trái.
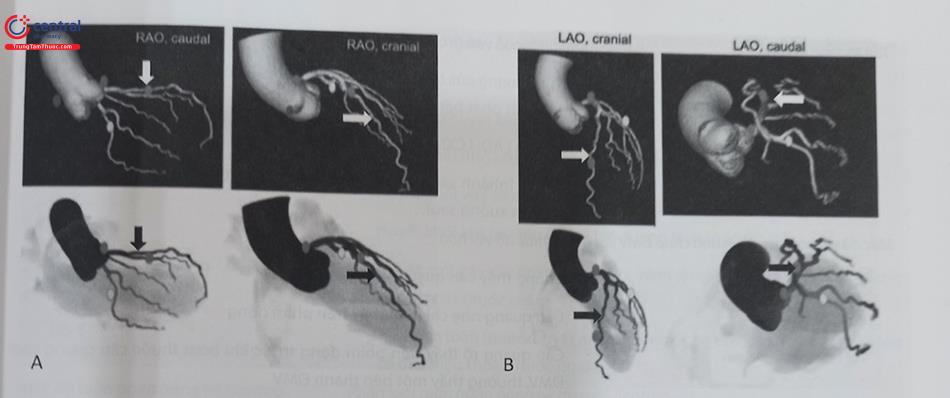
Đề phân đoạn động mạch vành, hiện nay người ta sử dụng cách phân đoạn theo tiêu chuẩn SYNTAX (Syn- ergy between PCI with Taxus and Cardiac Surgery) trong đó có 16 phân đoạn của 3 nhánh chính và các nhánh phụ lớn của cây động mạch vành (Hình 1).
Trong thực hành lâm sàng, mặc dù có hai nhánh động mạch vành bên phải và trái nhưng người ta thường nói tới ba nhánh động mạch vành chính là động mạch liên thất trước hay động mạch xuống trước (LAD); động mạch mũ (LCX) và động mạch vành phải (RCA).
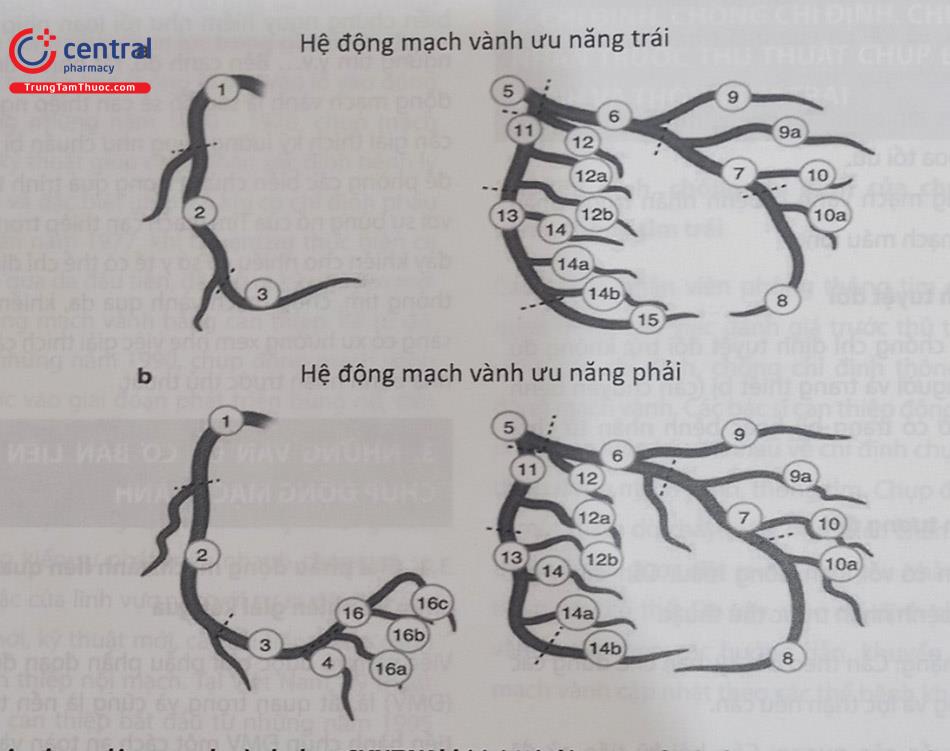
Các số tương ứng theo đoạn động mạch vành được liệt kê trong Bảng 13.1.
Bảng 13.1. Phân đoạn động mạch vành theo tiêu chuẩn SYNTAX
| TÊN ĐOẠN | MÔ TẢ | ĐÁNH SỐ THEO SYNTAX |
|---|---|---|
| Đoạn gần ĐMV phải (Proximal RCA hoặc RCA1) | Bắt đầu từ lỗ vào đến nhánh thất phải (RV) đầu tiên, bao gồm cả nhánh này. Có tác giả còn lấy một nửa khoảng cách tính từ lỗ vào đến chỗ sát rìa bờ ngoài tim (acute margin), thường tương ứng với nhánh rìa chính | 1 |
| Đoạn giữa ĐMV phải (Mid RCA hoặc RCA2) | Đoạn ĐMV phải tiếp ngay sau chỗ xuất phát của nhánh RV đầu tiên đến sát rìa bờ ngoài tim (acute margin) | 2 |
| Đoạn xa ĐMV phải (Distal RCA hoặc RCA3) | Đoạn xa sau chỗ rìa sát bờ ngoài tim đến chỗ phân nhánh liên thất sau hay nhánh xuống sau (PDA) | 3 |
| Nhánh liên thất sau hay nhánh xuống sau (PDA) | Chia ra từ đoạn xa của RCA đến mỏm tim và chạy lên theo rãnh liên thất. Khi hệ ĐMV trái trội thì không có nhánh này | 4 |
| Thân chung ĐMV trái (Left main – LM) | Tính từ lỗ vào ĐMV trái đến chỗ chia nhánh ra LAD và LCX | 5 |
| Đoạn gần động mạch liên thất trước (proximal LAD hoặc LAD1) | Tính lỗ vào LAD tới hết lỗ vào nhánh vách lớn đầu tiên | 6 |
Đoạn giữa động mạch liên thất trước (mid LAD hoặc LAD2) | Đoạn LAD tiếp ngay sau lỗ vào của nhánh vách chính đến chỗ góc gập của LAD trên góc chụp nghiêng phải (RAO view). Nếu không định dạng được góc gập này thì lấy điểm giữa tính từ sau nhánh vách thứ nhất đến kết thúc LAD | 7 |
| Đoạn xa động mạch liên thất trước (distal LAD hoặc LAD3) | Đoạn cuối tính từ sau đoạn giữa cho đến kết thúc nhánh LAD có thể vượt qua mỏm tim | 8 |
| Nhánh chéo thứ nhất (Diagonal 1) | Là nhánh chéo đầu tiên xuất phát từ đoạn 6 hoặc 7 | 9 |
| Nhánh chéo thứ nhất bổ sung | Là nhánh chéo thêm vào sau nhánh chéo thứ nhất mà vẫn xuất phát từ đoạn 6 hoặc 7 | 9a |
| Nhánh chéo thứ hai (Diagonal 2) | Nhánh chéo thứ hai xuất phát từ đoạn 8 hoặc đoạn chuyển tiếp giữa 7 và 8 | 10 |
| Nhánh chéo thứ hai bổ sung | Nhánh chéo thứ hai thêm vào và xuất phát từ đoạn 8 | 10a |
| Đoạn gần động mạch mũ (Proximal LCX hoặc LCX1) | Bắt đầu tính từ chỗ xuất phát từ thân chung đến hết lỗ vào nhánh bờ thứ nhất (obtuse marginal – OM) | 11 |
| Nhánh giữa hoặc trung gian (Ramus intermedius) | Một số trường hợp có nhánh này khi nó xuất phát từ LM và đi giữa LAD và LCX | 12 |
| Nhánh bờ tù hoặc nhánh rìa (Obtuse marginal – OM) | Là nhánh chia ra đầu tiên từ LCX và cấp máu vùng bờ bên của tim, hướng đi xuống và ra ngoài ở góc chụp nghiêng phải | 12a |
| Nhánh bờ tù thứ hai (OM2) | Là nhánh bờ tù thứ hai (nếu có) sau nhánh bờ tù thứ nhất (OM1) | 12b |
| Đoạn xa động mạch mũ (Distal LCX – LCX 2) | Đoạn LCX tính từ sau nhánh OM1 cho đến kết thúc, chạy trong rãnh nhĩ thất | 13 |
| Nhánh sau bên thất trái (PL) | Nhánh chạy ra sau bên của thất trái (chạy ngang và đi xuống trên góc chụp RAO view). Có thể không có nhánh này hoặc xuất phát từ OM | 14 |
| Nhánh sau bên thất trái bổ sung | Thêm các nhánh cùng hướng với nhánh trên | 14a,14b |
| Nhánh xuống sau (PDA) | Nhánh này có và xuất phát từ LCX khi hệ ĐMV trái trội, nó có thể phân ra các nhánh vách | 15 |
| Nhánh thất trái sau bên (Posterolateral – PLV) | Nhánh này tiếp theo đoạn xa ĐMV phải và đi tiếp trong rãnh nhĩ thất, có thể phân thêm các nhánh PL thứ nhất và PL thứ hai | 16, 16a, 16b |
Chú thích: ĐMV: Động mạch vành; RCA: Động mạch vành phải; LAD: Động mạch vành trái; LCX: Động mạch mũ; PL: Nhánh sau bên thất trái.
3.2 Khái niệm các hướng (góc, tư thế) trong chụp động mạch vành
3.2.1 Khái niệm về các góc chụp động mạch vành
Vì cấu trúc tim theo hướng giải phẫu đặc trưng và đường đi của động mạch vành cũng theo các hướng trong không gian giải phẫu của từng cá thể chứ không phải một hướng cố định cho mọi người bệnh. Do vậy, khi chụp động mạch vành phải có các hướng (góc) chụp khác nhau để làm rõ nhất và trung thực nhất hình ảnh động mạch vành. Chương 2 đã đề cập đến một số nguyên lý của hệ thống máy chụp mạch giúp cho có thể điều chỉnh theo các góc khác nhau theo quy ước.
Đối với chụp động mạch vành, các góc chụp là rất quan trọng để có thể mô tả được từng nhánh và vị trí cần làm rõ tổn thương, bất thường của động mạch vành. Vị trí chỉ rõ nhất khi hình được trải dài nhất, không bị chồng hình, ngắn hình hoặc méo hình.
Tùy vị trí của màn nhận hình ảnh (bóng tăng sáng) di chuyển phía nào trong tương quan với người bệnh (trong tư thế nằm thẳng trên bàn) mà ta có gọi theo góc chụp đó (Hình 13.2).
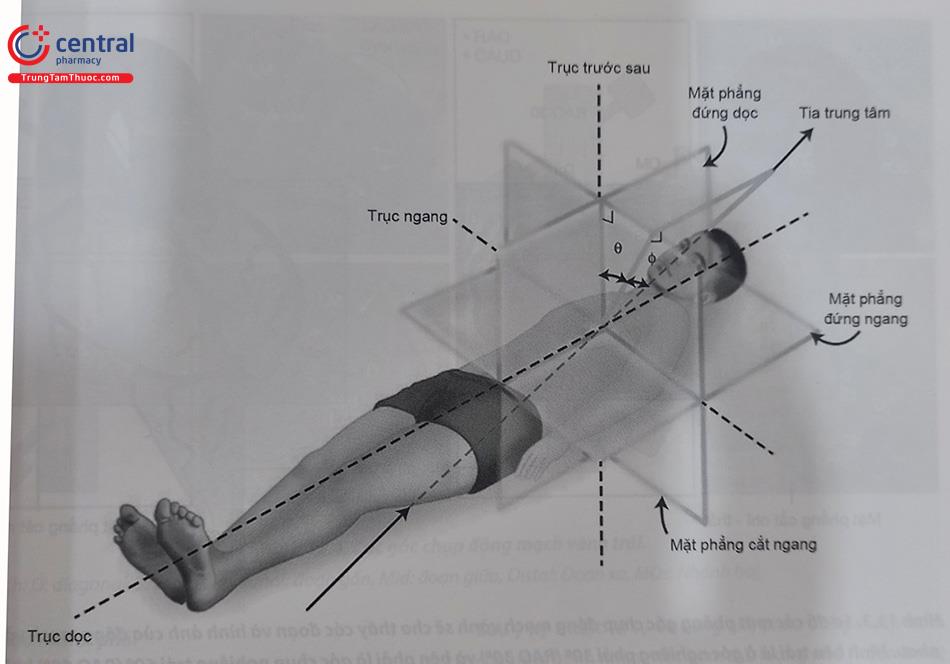
- Góc thẳng trước sau (Frontal hay AP):màn nhận hình ảnh (bóng tăng sáng) thẳng đứng trên bệnh nhân với chùm tia truyền vuông góc từ sau ra trước với bệnh nhân nằm thẳng trên bàn chụp
- Góc nghiêng phải trước (RAO): bóng tăng sáng nghiêng phía bên phải bệnh nhân.
- Góc nghiêng trái trước (LAO): bóng tăng sáng nghiêng phía bên trái bệnh nhân.
- Góc chếch đầu (cranial – CRA):bóng tăng sáng chếch về phía đầu bệnh nhân.
- Góc chếch chân (caudal – CAU):bóng tăng sáng chếch về phía chân bệnh nhân.
Lưu ý: Đối với tất cả các phòng thủ thuật thông tim, nguồn chiếu tia X được đặt dưới bàn, và màn nhận hình ảnh kỹ thuật số (Flat Panel Detector) hoặc bóng tăng sáng (II: image intensifier) đặt ngay phía trên bệnh nhân. Các góc nghiêng này biểu thị bằng độ. Như vậy, để tổ hợp lại một góc chụp sẽ có hai hướng (nghiêng bên phải hay trái và chếch lên đầu hay xuống chân một góc bao nhiêu độ).
VD: Góc chụp nghiêng phải 30 độ và chếch đầu 20 độ sẽ ký hiệu là (RAO 300, CRA 300).
3.2.2 Các góc (tư thế) chụp động mạch vành cơ bản trong thực hành
Như đã đề cập đến ở các phần trên, do hệ động mạch vành chạy theo các hướng giải phẫu khác nhau trong không gian, nên cần có các góc chụp khác nhau sẽ cho phép đánh giá một vùng, nhánh, phân đoạn ĐMV một cách rõ nhất.
Cấu tạo của hệ thống máy chụp mạch cho phép chúng ta có thể xoay theo các góc chụp khác nhau và trong thực hành, có một số quy trình chuẩn (protocol) về các góc chụp để đánh giá cơ bản các nhánh, các đoạn động mạch vành. Tuy vậy, tùy cấu tạo, giải phẫu của mỗi người bệnh mà bác sĩ chụp sẽ điều chỉnh các góc chụp đôi chút theo protocol để có được hình ảnh đánh giá vị trí cần tìm rõ nhất.
Muốn vậy, bác sĩ cần nắm rõ giải phẫu, nguyên lý góc chụp, đặc điểm lâm sàng của người bệnh để có được hình ảnh chụp ĐMV hiệu quả nhất.
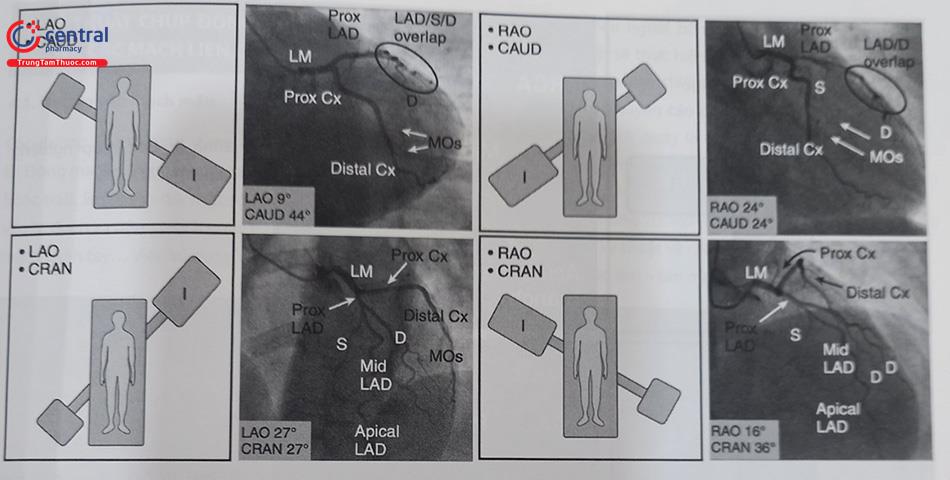
Chú thích: LAD: động mạch liên thất trước; RCA: động mạch vành phải; CX: động mạch mũ.
Chụp ĐMV trái: thường thực hiện các góc chụp theo thứ tự:
- Nghiêng phải 100-200, chếch chân 200-300 (RAO 100-200, CAU 200-300): cho phép nhìn rõ toàn bộ hệ thống ĐMV trái nói chung, rất rõ đoạn gần của LCX và
- Nghiêng phải 00-100, chếch đầu 400-450 (RAO 00-100, CRA 400-450): cho phép nhìn rõ đoạn giữa và xa của
- Nghiêng trái 300-450, chếch đầu 300-400 (LAO 300-400, CRA 300-400): Gần giống tư thế 4 buồng tim, cho phép đánh giá rõ đoạn giữa và xa LAD, đánh giá rõ các nhánh diagonal và septal tách ra khỏi
- Nghiêng trái 400-450, chếch chân 300-400 (LAO 400-450, CAU 300-400) hay còn gọi “spider view” (góc chiếu con nhện – vì 2 nhánh LAD và LCX tách ra như hình ảnh một con nhện với các chân ôm lấy quả tim) cho phép nhìn rất rõ thân chung, đoạn gần của LAD và
- Ngoài ra còn góc chụp thẳng trước sau và chếch chân 10 – 300 (AP, CA 100-300) cho phép đánh giá rõ hướng xuất phát của thân chung ĐMV trái (LMCA).
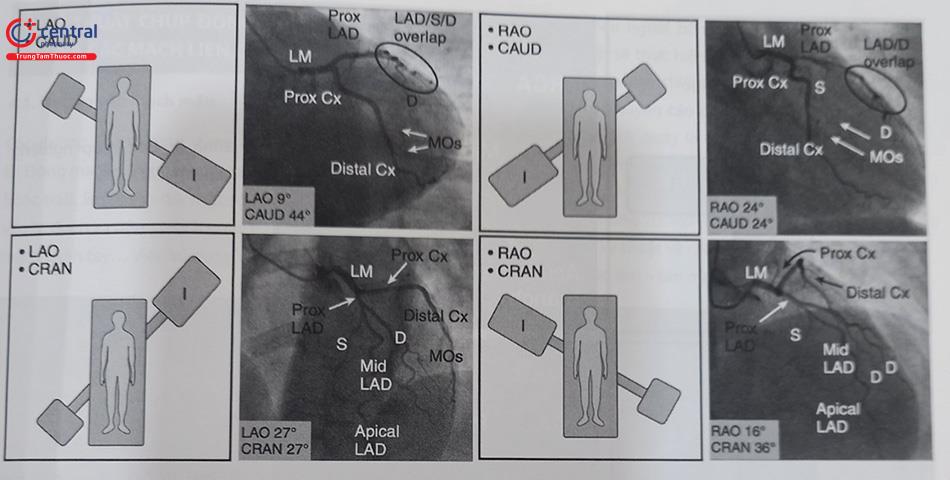
(Chú thích: D: diagonal, S: Septal, Proximal: đoạn gần, Mid: đoạn giữa, Distal: Đoạn xa, MOs: Nhánh bờ)
Động mạch vành phải
Nghiêng trái 30 – 400 (LAO 30 – 400): nhìn rõ đoạn đầu và giữa của ĐMV phải nhưng cũng cho thấy khá rõ đoạn xa (PLV) của ĐMV phải.
Nghiêng trái (LAO) 300 – chếch đầu (cranial) 300: Nhìn rõ đoạn xa của ĐMV phải, chỗ chia nhánh PDA, PLV.
Nghiêng phải 300 (RAO 300): nhìn rõ nhất đoạn giữa và nhánh PDA của ĐMV phải. Đôi khi nếu chếch lên đầu cho phép bóc tách rõ sự phân nhánh của PDA so với ĐMV phải.
Lưu ý kỹ thuật: Vì sự đa dạng giải phẫu động mạch vành của từng bệnh nhân, việc bơm thử lượng nhỏ (1 đến 2 mL) trong khi bệnh nhân hít vào (động tác “test”) giúp bác sĩ thực hiện tìm được góc thích hợp nhất để đánh giá, đánh giá vị trí của mạch vành, bộc lộ rõ các tổn thương cũng như tiết kiệm tối đa lượng cản quang dùng cho bệnh nhân.

Chú thích: RCA: Động mạch vành phải, Prox: đoạn gần, Mid: Đoạn giữa, Distal: Đoạn xa, Acute Margin Branch: Nhánh sát bờ ĐMV phải, PDA: Nhánh liên thất sau, PL: Nhánh sau bên thất trái. Cb: Nhánh nón ĐMV phải
3.2.3 Các tốc độ khuôn hình chụp hình chụp động mạch vành (Cineangiography Frame Rates)
Hình ảnh có thể thu được ở các tốc độ khuôn hình khác nhau nhưng một tốc độ khuôn hình 30 khung hình/giây được sử dụng phổ biến nhất. Ở một số trường hợp bệnh nhi hoặc nếu nhịp tim nhanh hơn 95 nhịp/phút, tốc độ 60 khung hình/giây có thể được sử dụng. Ở nhiều phòng thủ thuật người lớn, 7,5 đến 15 khuôn hình/giây là tiêu chuẩn và giảm thiểu liều phóng xạ tới bệnh nhân và đội ngũ nhân viên. Số khuôn hình càng cao, hình càng rõ và mịn nhưng lượng tia xạ càng nhiều.
4 Kỹ thuật chụp động mạch vành chọn lọc và các mạch liên quan
4.1 Đường vào mạch máu
Các đường vào thường dùng để chụp động mạch vành là: Động mạch đùi (phải hoặc trái); Động mạch quay (phải hoặc trái). Bên cạnh đó, một số trường hợp dùng đường vào từ đoạn xa động mạch quay trái, động mạch trụ, động mạch cánh tay… Việc sử dụng đường vào nào là tùy thực trạng mạch máu người bệnh để dễ dàng tiếp cận; phụ thuộc thủ thuật sẽ thực hiện tiếp theo (có can thiệp, mức độ phức tạp của can thiệp); thói quen… Hiện nay, các nghiên cứu và khuyến cáo đều thống nhất nên sử dụng đường động mạch quay là ưu tiên (hoặc đoạn xa động mạch quay). Động mạch đùi cần khi phải sử dụng ống thông can thiệp lớn hoặc không thể tiếp cận được động mạch quay. Chương 10: Mở và đóng đường vào mạch máu đã đề cập đến kỹ thuật và các yếu tố liên quan đến đường vào trong thông tim – tim mạch can thiệp.
4.2 Ống thông chụp động mạch vành và các mạch liên quan
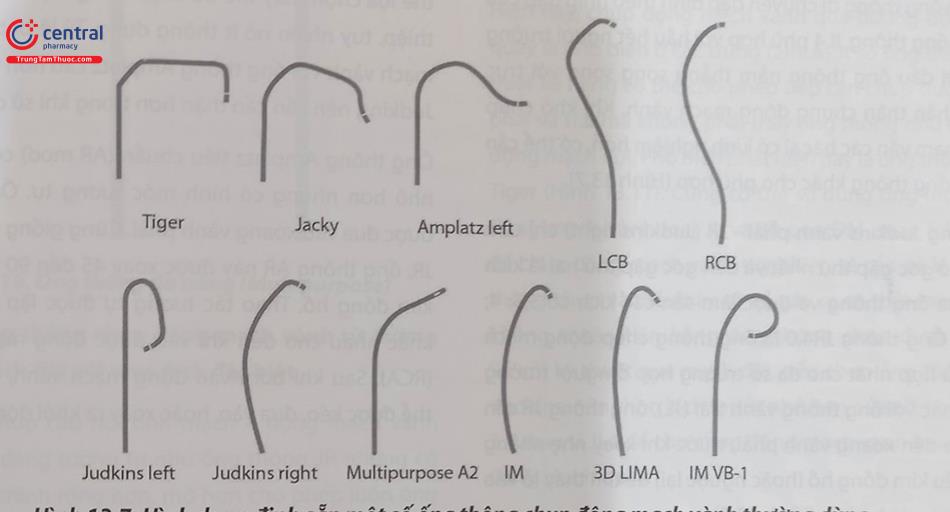
Kỹ thuật chụp động mạch vành từ đường vào mạch đùi đã trở lên hết sức dễ dàng khi bác sĩ Melvin Judkins nghiên cứu tạo ra các ống thông chụp động mạch vành chuyên biệt cố định hình dạng và nó được mang tên ông. Tiếp sau đó, một số loại hình dạng ống thông khác được phát triển và đặc biệt khi sử dụng động mạch quay có những hình dáng ống thông đặc biệt để có thể để tiếp cận chụp cả hai bên động mạch vành trái và phải. Cũng dựa trên các hình dạng này, người ta chế tạo ra các ống thông trợ giúp can thiệp (guiding catheter). Sau đây là hình ảnh một số ống thông chuyên dụng được sử dụng trong chụp và can thiệp động mạch vành (Hình 13.7).
4.2.1 Ống thông chụp động mạch vành Judkins
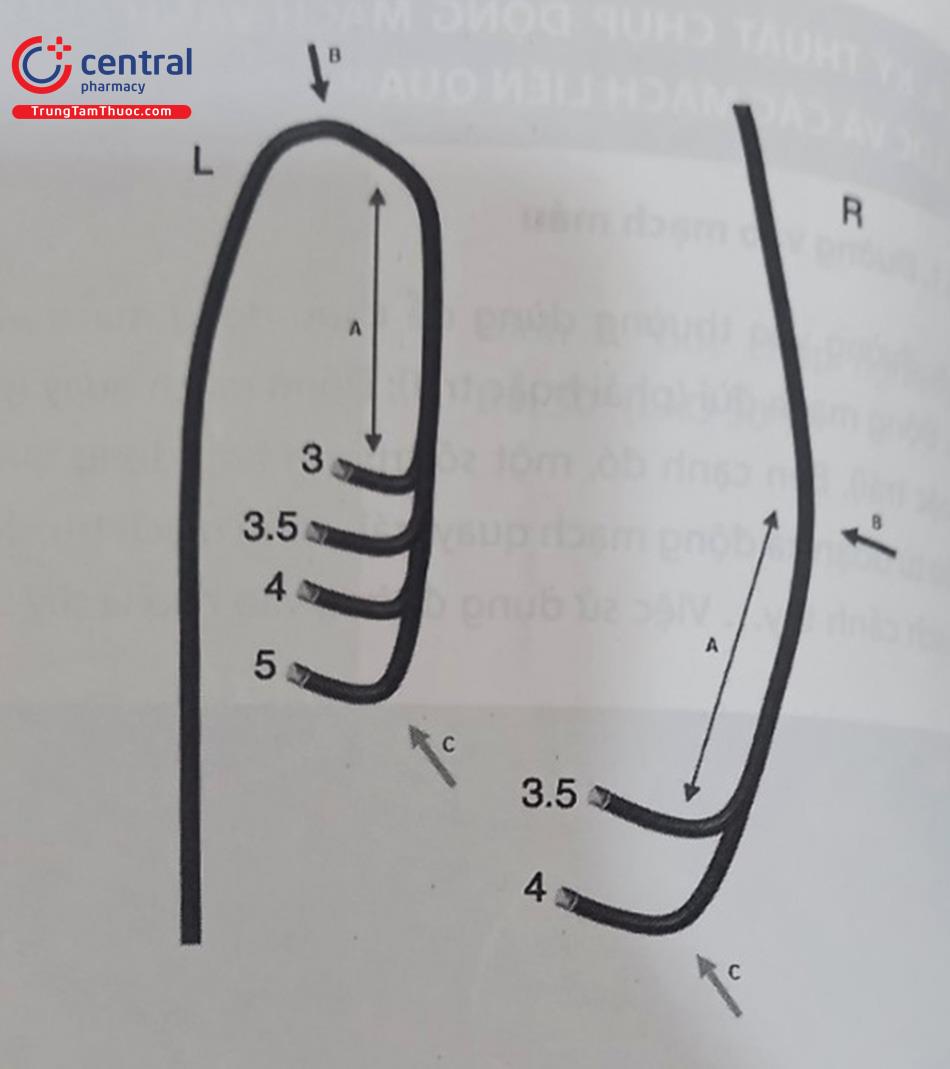
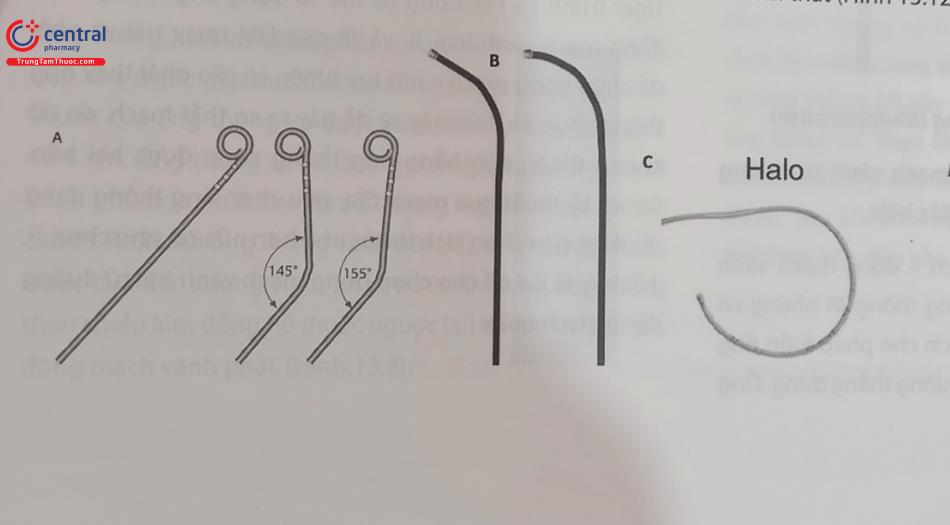
Ống thông Judkins là loại ống thông phổ biến nhất để chụp động mạch vành theo đường động mạch đùi. Các ống thông Judkins làm từ Nhựa đặc biệt có các đường cong được tạo hình trước và có lỗ tận đầu xa. Ống thông Judkins có 2 loại để chụp động mạch vành bên trái (Judkins Left – JL) và để chụp bên phải (Judkins Right – JR). Mỗi loại lại có cỡ tương đương với đường cong chính tính bằng cm.
Ống thông Judkins vành trái (JL) có đường uốn cong kép. Độ dài đường cong chính là đoạn từ điểm uốn tiên phát (primary curve) và điểm uốn thứ phát (secondary curve) xác định kích thước của ống thông (tức là 3; 3,5; 4; 5 hoặc 6 cm). Kích thước phù hợp của ống thông JL được chọn phụ thuộc vào chiều dài và chiều rộng của động mạch chủ lên. Kích thước phù hợp ở người Việt Nam trưởng thành bình thường là JL 4.0 hoặc 3.5, trong khi ở một người cao lớn hoặc ở một cá thể có động mạch chủ lên to hoặc bị giãn (ví dụ, do hẹp động mạch chủ, phụt ngược động mạch chủ, hoặc hội chứng Marfan), có thể cần ống thông 5.0 hay 6.0 tùy tình huống cụ thể (Hình 13.8).
Thiết kế thông minh của ống thông JL cho phép nó dễ dàng di chuyển và tìm được thân chung động mạch vành trái (LMCA) đặc biệt nếu chụp qua đường ĐM đùi mà bác sĩ can thiệp ít khi phải lái ống thông quá nhiều. Hầu như trong tất cả các trường hợp khi ta đẩy ống thông đi theo đường động mạch chủ lên và nó tự rơi vào lỗ mở thân chung động mạch vành (LM coronary), dấu hiệu ống thông đã “tự tìm được mạch vành trái” thường là có một bước hẫng đột ngột quan sát được trên phim chụp mạch, và sau đó ống thông di chuyển dập dình theo nhịp đập của tim. Một ống thông JL4 phù hợp với hầu hết người trưởng thành với đầu ống thông nằm thẳng song song với trục dài của thân thân chung động mạch vành. Khi khó chụp thì cần tham vấn các bác sĩ có kinh nghiệm hơn, có thể cần phải đổi ống thông khác cho phù hợp (Hình 13.7).
Ống thông Judkins vành phải – JR (Judkins right) chỉ uốn gập nhẹ ở góc gập thứ nhất và đến góc gập thứ hai là kích thước của ống thông và được làm sẵn các kích cỡ 3,5; 4; và 5 cm. Ống thông JR4.0 là ống thông chụp động mạch vành phù hợp nhất cho đa số trường hợp ở người trưởng thành. Khác với ống thông vành trái (JL), ống thông JR cần được đưa đến xoang vành phải, trước khi xoay nhẹ nhàng theo chiều kim đồng hồ (hoặc ngược lại) để tìm thấy lỗ vào động mạch vành phải. (Hình 13.8).
4.2.2 Các ống thông loại Amplatz
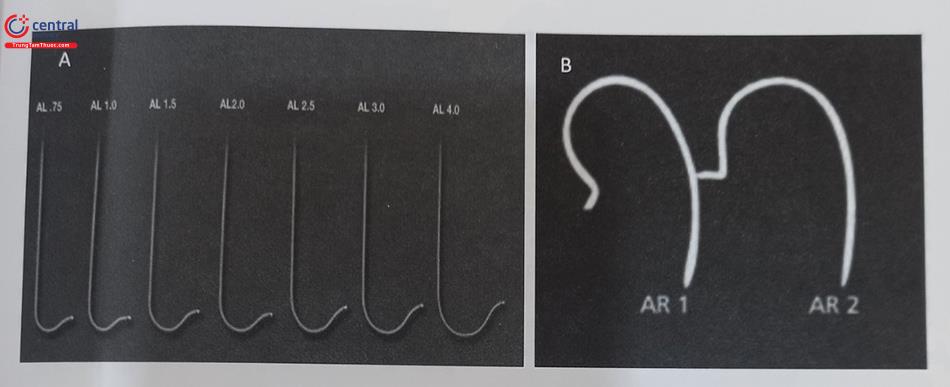
Ống thông loại Amplatz trái được tạo hình nửa vòng trước với phần đầu nhọn kéo dài vuông góc với đường cong (Hình 13.9). Các kích cỡ ống thông Amplatz (trái là AL 0.75; 1, 2 và 3 và phải là AR 1 và 2) cho biết đường kính của đường cong phía đầu. Đây cũng là các ống thông có thể lựa chọn thay thế để chụp động mạch vành và để can thiệp, tuy nhiên nó ít thông dụng. Tỷ lệ bị bóc tách động mạch vành với ống thông Amplatz cao hơn với ống thông Judkins, nên cần cẩn thận hơn trong khi sử dụng.
Ống thông Amplatz tiêu chuẩn (AR mod) có đường cong nhỏ hơn nhưng có hình móc tương tự. Ống thông này được đưa vào xoang vành phải. Cũng giống với ống thông JR, ống thông AR này được xoay 45 đến 90 độ theo chiều kim đồng hồ. Thao tác tương tự được lặp lại ở các mức khác nhau cho đến khi vào được động mạch vành phải (RCA). Sau khi bơm vào động mạch vành, ống thông có thể được kéo, đưa vào, hoặc xoay ra khỏi động mạch vành.
4.2.3 Ống thông đa năng (Multipurpose hay MP)
Ống thông đa năng là những ống chủ yếu thẳng hoặc hơi gập góc với một lỗ tận và hai lỗ cạnh bên ở gần phần đầu nhọn. Một ống thông đa năng có thể được sử dụng để chọn lọc vào cả động mạch vành trái hoặc phải. Cần phải thận trọng hơn nếu ống thông này được sử dụng để chụp buồng thất.

4.2.4 Một số ống thông chụp động mạch vành từ đường vào động mạch đùi với mục đích đặc biệt
Ống thông chụp cầu nối tĩnh mạch – động mạch vành phải có hình dáng tương tự như ống thông JR nhưng có đường cong chính rộng hơn, mở hơn cho phép luồn ống cầu nối tĩnh mạch vành phải có xu hướng thẳng đứng. Ống
thông chụp cầu nối tĩnh mạch – động vành trái tương tự như ống thông JR nhưng đường cong phụ nhỏ hơn và rõ hơn cho phép dễ dàng luồn ống các cầu nối tĩnh mạch liên thất trước và mũ trái, thường nằm ở cao hơn và trước hơn so với các cầu nối vành phải với một nhánh tách ra tương đối nằm ngang và hướng lên từ động mạch chủ.
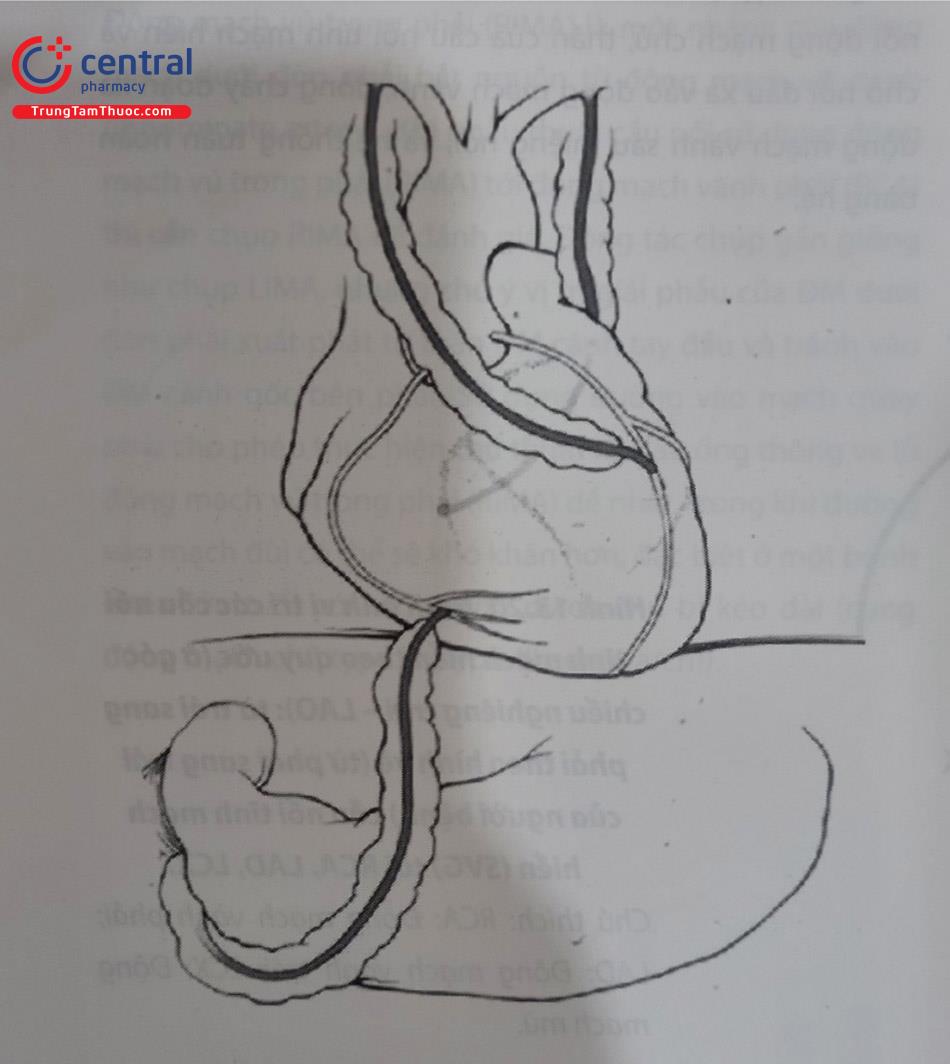
Ống thông động mạch vú trong (IMA) có cấu tạo phần đầu hình móc đặc biệt tạo điều kiện cho việc tiếp cận các cầu nối động mạch vú trong, đặc biệt ở những bệnh nhân có nguyên ủy động mạch vú trong theo chiều dọc.
4.2.5 Ống thông chụp động mạch vành định hình từ đường vào động mạch quay
Lựa chọn ống thông chụp động mạch vành từ đường vào động mạch quay
Hiện nay, chụp động mạch vành qua đường động mạch quay là phổ biến ở các trung tâm. Một số ống thông được thiết kế riêng có thể cho phép tiếp cận chụp được cả bên phải và trái mà không phải thay ống thông như từ đường động mạch đùi. Phổ biến nhất hiện nay là ống thông Jacky, Tiger (Hình 13.11). Cũng có thể sử dụng ống thông chụp động mạch vành loại JL và JR qua ĐM quay trái và phải để chụp động mạch vành tuy nhiên sẽ cần phải thay ống thông chụp và điều này sẽ dễ gây ra co thắt mạch, do đó không thuận tiện bằng ống thông chụp được hai bên. So với kỹ thuật qua mạch đùi, nếu chọn ống thông dạng Judkins, nên chọn kích thước nhỏ hơn nửa cỡ, như chọn JL 3.5 thay vì JL4 để cho chụp động mạch vành trái từ đường động mạch quay.
Ống thông chụp động mạch vành qua đường động mạch quay phổ quát (Radial Universal Catheters)
Ống thông sử dụng cho chụp động mạch vành từ đường vào mạch quay được gọi chung là “ống thông chụp động mạch vành phổ quát” (“universal catheters”) vì chúng có thể cho phép tiếp cận cả lỗ vào động mạch vành trái và phải. Trong số đó phổ biến nhất là “Ống thông Jacky” và ống thông Tiger (TIG) (xem Hình 13.11). Ưu điểm của ống thông Jacky và các ống thông phổ quát khác là không cần phải thay ống thông, để chụp hai bên động mạch vành do vậy giảm khả năng gây co thắt động mạch quay/cánh tay, giảm phơi nhiễm phóng xạ, và thời gian tiến hành. Ống thông Jacky có ít đường cong rõ rệt ở phía cuối hơn ống thông Tiger (TIG) và có xu hướng nằm đồng trục với thân chung động mạch vành trái (LMCA) hơn và lái vào động mạch vành phải (RCA) dễ hơn.
Mặc dù một số bác sĩ tiến hành chụp buồng thất bằng ống thông dạng phổ quát này vì có các lỗ cạnh bên ở gần phần đầu ống thông. Tuy nhiên, cần hết sức cẩn trọng và không nên áp dụng nếu chúng ta chưa có nhiều kinh nghiệm bởi vì bơm bằng tay cho chụp buồng thất là không đủ để đánh giá và đầu ống thông Jacky thường hướng trực tiếp vào thành trước thất trái, gây ra ngoại tâm thu thất hoặc thậm chí có thể gây thủng tim.

4.2.6 Ống thông chụp buồng thất (Pigtail, Halo, Đa năng – Multipurpose)
Ống thông pigtail là lựa chọn thông dụng và an toàn nhất cho chụp buồng thất trái, với phần đầu được tạo hình trước, gần như thành một vòng tròn đường kính ~ 1cm. Có từ 6-12 lỗ bên ở phần thẳng phía trên đường cong của ống thông.
Ống thông Halo là catheter 5Fr kiểu mới với đầu xoắn ốc vuông góc lên xuống trực tiếp. Các lỗ bên nằm trên phần xoắn ốc và giúp chụp chọn lọc phần buồng thất trái. Nó rất hữu ích thích hợp để đo áp lực buồng thất trái phần xa trong bệnh cơ tim phì đại, do không có các lỗ bên ở phần cao của ống thông (khác với pigtail) và không đánh giá nhầm áp lực buồng thất ở các phần khác nhau.
Trước kia, ống thông đa năng (MP) và catheter loại có lỗ ở cuối (end-hole) có thể được dùng để chụp buồng thất. Tuy nhiên, hiện nay người ta không khuyến cáo sử dụng ông thông đa năng để chụp buồng thất nữa bởi tia thuốc cản quang áp lực cao có thể gây ra nhịp nhanh thất, gây ngấm thuốc cản quang vào mô cơ tim, hoặc thậm chí làm thủng thành thất (Hình 13.12).
4.3 Kỹthuật chụp động mạch vành chọn lọc
4.3.1 Kỹthuật chụp động mạch vành
Kỹ thuật chụp ĐMV trái qua đường động mạch đùi
Ống thông (Catheter) hay được dùng nhất là JL4 5F hoặc Trước hết theo đúng nguyên tắc khi đưa các loại ống thông vào trong mạch máu người bệnh phải luồn guidewire đầu hình chữ J (thường cỡ 0,035’’) vào trong ống thông sao cho đầu mềm của guide wire vừa đến đầu xa. Đưa cả hệ thống guide wire và ống thông qua sheath sau đó đẩy guide wire đi trước và ống thông theo sau dưới theo dõi trên màn huỳnh quang tăng sáng. Đẩy tiếp catheter theo guide wire cho đến động mạch chủ lên thì rút guide wire ra sao cho catheter vừa ôm cung động mạch chủ. Kết nối ngay sau đó catheter với hệ thống manifold để tráng rửa và theo dõi áp lực ngay. Lưu ý các hiện tượng áp lực nhất là bị tù đầu. Dùng một chút cản quang test thử. Dưới theo dõi liên tục trên màn huỳnh quang tăng sáng và bóng nghiêng trái (LAO) khoảng 30 – 450, tiến hành đưa đẩy lái nhẹ ống thông vào thân chung ĐMV trái để chụp. Với ống thông JL4 cho đa số các trường hợp, ống thông sẽ tự “tìm đường” đến lỗ thân chung động mạch vành trái. Lưu ý sử dụng kỹ thuật kéo-đẩy nhẹ nhàng trong một số trường hợp (Hình 13.13).
Luôn luôn cẩn thận quan sát áp lực đề phòng các tình huống biến chứng xảy ra khi chụp động mạch vành, ví dụ như bóc tách thân chung, rung thất….
Một số trường hợp có thể xoay nhẹ ống thông ngược chiều kim đồng hồ hoặc bảo bệnh nhân hít sâu đồng thời lái nhẹ nhàng. Không nên xoay quá nhiều hoặc cố lái bởi sẽ khá nguy cơ và thường không đạt mục đích, khi đó nên đánh giá thay lại catheter loại khác.
Nếu bệnh nhân có quai động mạch chủ quá to (VD: do tăng huyết áp) thì nên chọn loại JL 4,5; JL 5 hoặc thậm chí JL6. Nếu bệnh nhân nhỏ bé thì có thể chọn cỡ nhỏ hơn JL3,5.
Một số trường hợp mà lỗ vào ĐMV trái quá cao và hơi ra sau (out of place), nên dùng loại ống thông Amplatz (với các cỡ 1,2,3,4; thông thường là loại cỡ số 1 hoặc 2).
Việc bơm cản quang chụp rất quan trọng đảm bảo vừa đủ và đổ đầy hệ thống ĐMV. Lưu ý chỉ bơm thuốc chụp khi kiểm tra thấy áp lực tốt. Tuyệt đối tránh bơm thuốc khi đầu ống thông bị tỳ vào thành ĐMV vì có thể gây ra lóc tách ĐMV. Thường bơm khoảng 5-8 mL cho mỗi lần chụp với sức đẩy liên tục và vừa đủ mạnh. Chú ý đảm bảo không có bọt khí và khi bơm dựng chếch phía sau bơm lên.
Kỹ thuật chụp động mạch vành phải từ đường vào động mạch đùi
Thường sử dụng ống thông JR4. Cách đưa ống thông lên đến động mạch chủ lên giống như với ống thông JL bên trái với nguyên tắc guidewire đi trước. Khi đến gần vùng nối xoang vành thì dừng lại, rút wire và kết nối kiểm tra áp lực đảm bảo chắc chắn trong lòng động mạch chủ.
Sau khi catheter ở động mạch chủ lên thì đồng thời quay nhẹ theo chiều kim đồng hồ và đẩy ống thông từ từ sẽ làm đầu catheter quay và đi vào lỗ ĐMV phải. Trong quá trình thao tác để ống thông truyền lực khi ta xoay phần chuôi bên ngoài đảm bảo đầu ống thông di chuyển được tối ưu nên có động tác kéo đẩy đồng thời với xoay nhẹ nhàng. Cũng có thể sử dụng cách đẩy cho catheter đến chạm van động mạch chủ sau đó vừa rút lại vừa quay ngược chiều kim đồng hồ.
Trong trường hợp khó khăn có thể tuỳ thuộc hình dáng quai ĐMC mà chọn cỡ nhỏ hơn (JR 3,5) hoặc lớn hơn (JR 4,5; JR5) cho phù hợp. Một số trường hợp lỗ vào ĐMV phải ở cao và ra sau thì có thể dùng catheter Amplatz (AR 1,2) hoặc loại đa mục đích (Multi-purpose). Bơm cản quang bên ĐMV phải thường số lượng ít hơn và nhẹ hơn bên trái.
Một số trường hợp có bất thường của động mạch vành phải (RCA) khi không thể tìm thấy động mạch vành phải (RCA) ở vị trí thường thấy trong xoang Valsalva bên phải, khi đó:
Động mạch vành phải (RCA) có thể xuất phát ở trên
Động mạch vành phải (RCA) có khả năng tách ra từ xoang động mạch vành trái.
Hoặc nếu không tìm được động mạch vành phải (RCA), có thể xem lại chụp động mạch vành trái để xem có dòng bàng hệ đến hay không (có thể do tắc mạn tính từ lỗ vào, một động mạch vành duy nhất…).
Quan sát áp lực là việc rất quan trọng. Sóng áp lực giảm có thể do ống thông đi vào của nhánh nón (conus branch). Bơm thuốc cản quang vào mạch này có thể dẫn đến rung thất. Khi đưa được ống thông vào động mạch vành, thường dùng nitroglycerin bơm trong lòng mạch vành để phòng hoặc làm giảm co thắt gây ra do ống thông (cath- eter-induced spasm). Nếu xảy ra co thắt, tụt áp lực hoặc nghi ngờ một tổn thương lỗ vào, có thể sử dụng ống thông đường kính nhỏ hơn.
Chụp động mạch vành trái và phải từ đường vào động mạch quay.
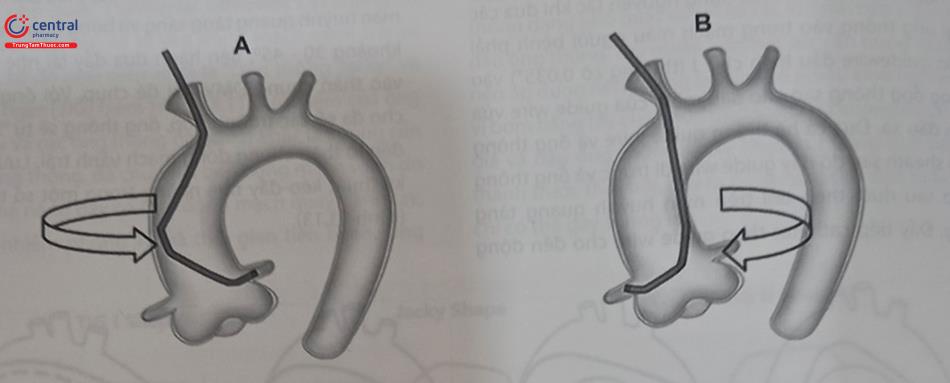
Khác với chụp từ đường động mạch đùi, chụp động mạch vành từ đường động mạch quay thường sử dụng một ống thông phổ quát (VD. TIG) để có thể chụp được cả hai bên mà không cần thay ống thông. Đường vào từ động mạch quay phải. Cũng có thể sử dụng động mạch quay trái hoặc đoạn xa động mạch quay (hõm lào). Sau khi chọc mạch và tạo đường vào từ động mạch quay thành công, luồn ống thông chụp mạch (TIG) trên dây dẫn (guide- wire) và đẩy wire đi trước để đi lên tới động mạch chủ lên gần chỗ nối với xoang Valsalva. Guidewire thường dùng trong chụp ĐMV qua đường vào động mạch quay là loại guidewire 0,035’’ ngậm nước (hydrophilic) với đầu uốn một góc nghiêng hoặc hình chữ J. Trong lúc đẩy guidewire này cần quan sát dưới màn tăng sáng đảm bảo đường đi đúng và không gặp cản trở. Lưu ý vì là guidewire ngậm nước nên tuyệt đối không được cố đẩy khi thấy có lực cản trở vì có thể gây thủng, tách mạch máu. Trên đường đi guidewire có xu hướng vào một số nhánh bên ví dụ động mạch vú trong. Khi đến vị trí thân động mạch cánh tay đầu (nếu đi từ động mạch quay phải), nhiều trường hợp mạch xoắn gập, guidewire có xu hướng chạy quặt lên trên hoặc vòng lại. Khi đó cần nói bệnh nhân hít sâu vào đồng thời ta đầy wire sẽ đi qua để xuống động mạch chủ lên. Khi guidewire chạm đến van động mạch chủ thì cố định đầu ngoài và đẩy ông thông trượt trên wire cho đầu ống thông đến chỗ nối xoang Valsalva với động mạch chủ lên thì dừng lại. Rút wire, kết nối ống thông với bộ phận đa cổng (manifold), đuổi khí, bơm phụt tráng đầy ống thông (flush), kiểm tra áp lực. Sau khi đảm bảo áp lực tối ưu có thể bơm test thử thuốc cản quang. Tiến hành lái ống thông vào lỗ động mạch vành trái (có thể phải trước, tùy bệnh nhân mà bác sĩ quyết định). Khác với chụp từ đường vào động mạch đùi, khi chụp từ đường vào là động mạch quay, cần thao tác lái vào lỗ động mạch vành kể cả bên trái và phải. Một tay bác sĩ vừa xoay đầu ngoài (chuôi) ống thông theo chiều kim đồng hồ, một tay đẩy ống thông nhẹ nhàng hướng theo lỗ động mạch vành cần lái bên trái. Trong lúc đẩy có thể sử dụng kỹ thuật kéo-đẩy nhẹ nhàng để đầu ống thông xoay đồng bộ với vòng xoay bên ngoài. Tuyệt đối tránh xoay quá nhiều mà không có sự di chuyển của ống thông. Sau khi lái được vào lỗ vào thân chung động mạch vành trái, kiểm tra lại áp lực, test nhẹ thuốc cản quang và tiến hành chụp theo các góc mong muốn. Kỹ thuật bơm thuốc cản quang và các lưu ý giống như trong phần chụp qua đường vào động mạch đùi. Sau khi chụp xong động mạch vành trái, rút ống thông ra khỏi động mạch vành trái và thực hiện thao tác xoay đẩy để lái ống thông sang chụp động mạch vành phải. Trong hầu hết các trường hợp, không cần phải thay ống thông (Hình 13.14). Một số trường hợp không lái được vào động mạch vành trái với ống thông phổ quát này thì cần thay ống thông JL hoặc AL.
Một số điểm lưu ý khi chụp động mạch vành từ đường động mạch quay:
Nên sử dụng guidewire chẩn đoán loại dài 260cm, loại ngậm nước đầu mềm chữ J nhỏ.
Nên sử dụng ống thông phổ quát (TIG hoặc Jackey) để chụp cả 2 bên động mạch vành phải và trái.
Nếu phải thay ống thông JL thì nên chọn ít hơn nửa cỡ so với đi từ đường động mạch đùi, ví dụ như nên chọn JL3.5 thay vì JL4 nếu đi đường động mạch đùi.
Khi lái ống thông nên để guidewire bên trong để tránh xoắn ông thông.
Trên đường đi mạch quay có thể gặp một số trường hợp mạch quay hoặc cánh tay xoắn vặn, khi đó nên sử dụng guidewire can thiệp động mạch vành 0,014’’ loại ngậm nước để đi qua và sau đó đầy ống thông qua chỗ xoắn rồi kéo nhẹ lại sẽ tháo được xoắn.
Nhiều khi cần sự hợp tác của người bệnh hít sâu để ống thông đi qua dễ hơn vùng động mạch cánh tay đầu xuống động mạch chủ.
Đầu ống thông có xu hướng không đồng trục với lỗ vào động mạch vành, nhất là động mạch vành phải. Do vậy, khi lái ống thông vào nên rút lại nhẹ nhàng để chỉnh sự đồng trục.
Lưu ý một số biến thể liên quan đến quai động mạch chủ và biến thể chỗ xuất phát của động mạch dưới đòn phải có thể ảnh hưởng đến đường đi để chụp động mạch vành qua đường động mạch quay (Hình 13.15).
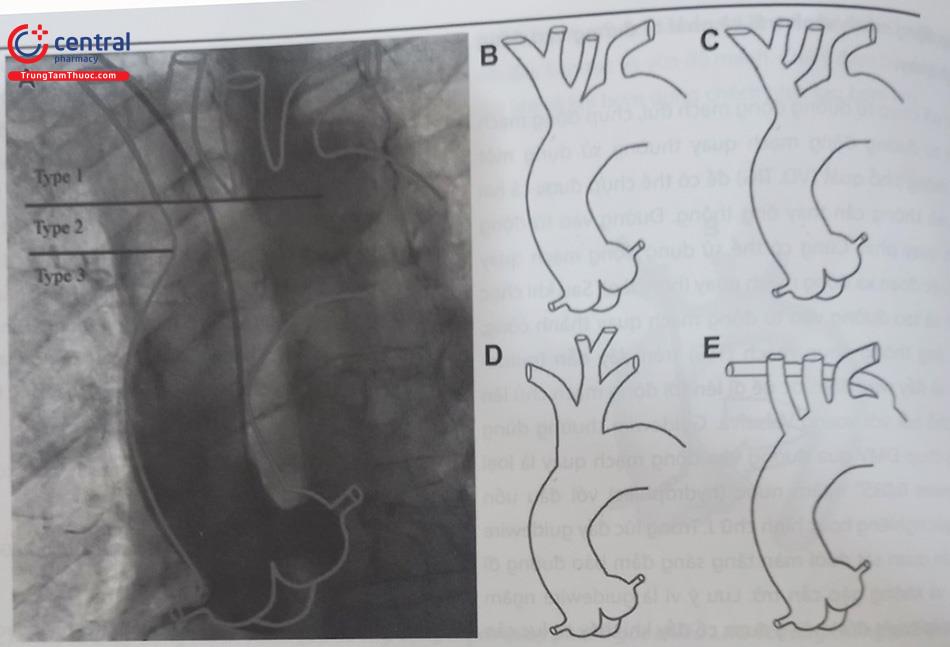
Hình A: Có thể chia cung động mạch chủ thành 3 type dựa trên khoảng cách theo chiều thẳng (trên dưới) từ chỗ xuất phát động mạch cánh tay đầu đến đỉnh của quai động mạch chủ: Type 1 khoảng cách này nhỏ hơn một lần đường kính thân động mạch cảnh trong trái; Type 2 khi khoảng cách này bằng từ một đến hai lần đường kính động mạch cảnh trong trái và Type 3 là khi khoảng cách này lớn hơn 3 lần. B và C là động mạch cảnh trong trái xuất phát từ gốc hoặc thân động mạch cánh tay đầu; D là kiểu cung động mạch bò khi tất cả các nhánh nuôi não xuất phát từ một thân chung, và E là động mạch dưới đòn phải xuất phát từ bên trái (arteria lusoria). (nguồn: Carlos E. Alfonso và cộng sự. Intervent Cardiol Clin 4 (2015)).
4.3.2 Kỹ thuật chụp một số động mạch khác liên quan và chụp cầu nối động mạch vành
Ở những bệnh nhân đã trải qua phẫu thuật bắc cầu nối chủ vành (CABG: coronary artery bypass graft), việc xem lại biên bản phẫu thuật trước khi chụp ĐMV là rất quan trọng. Số lượng và loại cầu nối (graft) nên được chú ý, bên cạnh cầu nối là tĩnh mạch hiển (nay xu hướng ít dùng hơn), các cầu nối động mạch (hiện dùng nhiều hơn) thì cần xem xét kỹ là vị trí của chúng ở tại chỗ động mạch vú trong phải (RIMA: right internal mammary artery) hoặc động mạch vú trong trái (LIMA: left internal mammary artery) hoặc là động mạch nơi khác sử dụng làm cầu nối (thường là động mạch quay). Kỹ thuật thích hợp để tiếp cận những cầu nối này tùy thuộc vào loại cầu nối (Hình 13.17).
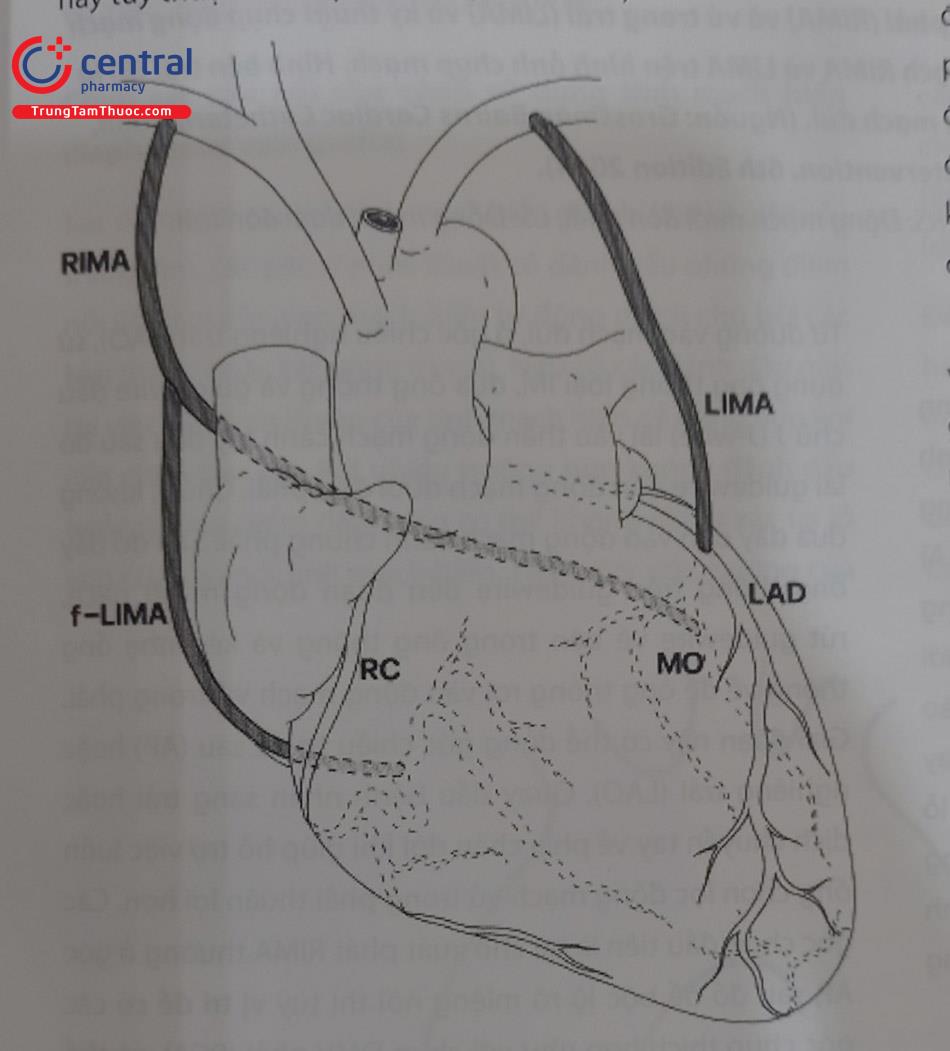
Chú thích: RIMA (right internal mammary artery): động mạch vú trong phải; LIMA (left internal mammary artery): động mạch vú trong trái.
Chụp động mạch vú trong bên trái (LIMA)
Thường được tiến hành nếu bệnh nhân cần mổ cầu nối hoặc sau khi đã mổ cầu nối có dùng
Bóng chụp ở góc thẳng (trước sau) (frontal hoặc AP).
Dùng ống thông loại để chụp ĐMV phải (JR4) hoặc ống thông chuyên dụng LIMA (loại catheter gần giống JR nhưng đầu hơi gấp hơn).
Đầu tiên đưa guidewire chẩn đoán và ống thông đến ĐMC ngang nối với ĐMC lên, rút guidewire vào trong catheter sau đó vừa rút catheter lại vừa quay ngược chiều kim đồng hồ cho catheter rơi vào ĐM dưới đòn trái. Có thể chụp một file không chọn lọc tại đây để đánh giá tình trạng hẹp ĐM dưới đòn trái trước chỗ xuất phát của LIMA. Sau đó đưa guidewire đầu cong chữ J đẩy qua ĐM dưới đòn trái đến đoạn Trượt ống thông đến đoạn xa (ngang động mạch nách). Rút guidewire và kéo dần catheter và xoay nhẹ ngược chiều kim đồng hồ cho đến khi rơi vào LIMA (Hình 13.18B).
Góc chụp tốt nhất cho hình ảnh cầu nối động mạch vú trong trái – động mạch liên thất trước (LIMA-LAD) giống với góc chụp được sử dụng để đánh giá động mạch liên thất trước (LAD) (tức là các góc chụp nghiêng phải và nghiêng trái, chếch đầu [RAO và LAO, CRA]). Đôi khi để bộc lộ rõ chỗ miệng nối cần nghiêng trái nhiều thậm chí nghiêng trái 900 (Lateral).
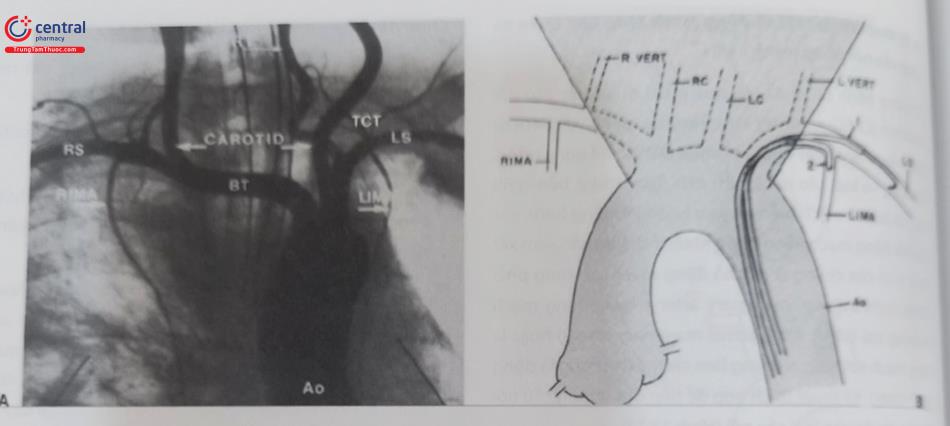
Chú thích: Ao: Động mạch chủ; Carotid: Động mạch cảnh; RS: Động mạch dưới đòn phải; LS: Động mạch dưới đòn trái.
Chụp động mạch vú trong phải (RIMA)
Động mạch vú trong phải (RIMA) là một nhánh của động mạch dưới đòn phải bắt nguồn từ động mạch vô danh (innominate artery). Khi phẫu thuật cầu nối sử dụng động mạch vú trong phải (RIMA) tới động mạch vành phải (RCA) thì cần chụp RIMA để đánh giá. Động tác chụp gần giống như chụp LIMA, nhưng chú ý vị trí giải phẫu của ĐM dưới đòn phải xuất phát từ thân ĐM cánh tay đầu và tránh vào ĐM cảnh gốc bên phải. Sử dụng đường vào mạch quay phải cho phép thực hiện thủ thuật lái đầu ống thông và lỗ động mạch vú trong phải (RIMA) dễ nhất, trong khi đường vào mạch đùi có thể sẽ khó khăn hơn, đặc biệt ở một bệnh nhân lớn tuổi với một động mạch chủ bị kéo dài (cung động mạch chủ type III [type-III aortic arch]).
Từ đường vào mạch đùi, ở góc chiếu nghiêng trái (LAO), sử dụng ống thông loại IM, đưa ống thông và guidewire đầu chữ J (J-wire) lái vào thân động mạch cánh tay đầu sau đó lái guidewire đến động mạch dưới đòn phải. Chú ý, không đưa dây dẫn vào động mạch cảnh chung phải. Sau đó đẩy ống thông trên guidewire đến đoạn động mạch nách, rút guidewire về bên trong ống thông và kéo nhẹ ống thông về để ống thông rơi vào động mạch vú trong phải. Giai đoạn này có thể dùng góc chiếu trước sau (AP) hoặc nghiêng trái (LAO). Quay đầu bệnh nhân sang trái hoặc dịch chuyển tay về phía chân đôi khi giúp hỗ trợ việc luồn ống chọn lọc động mạch vú trong phải thuận lợi hơn. Các góc chụp đầu tiên là tại chỗ xuất phát RIMA thường ở góc AP, sau đó để bộc lộ rõ miệng nối thì tùy vị trí để có các góc chụp thích hợp như với chụp ĐMV phải (RCA), có thể là RAO hoặc LAO.
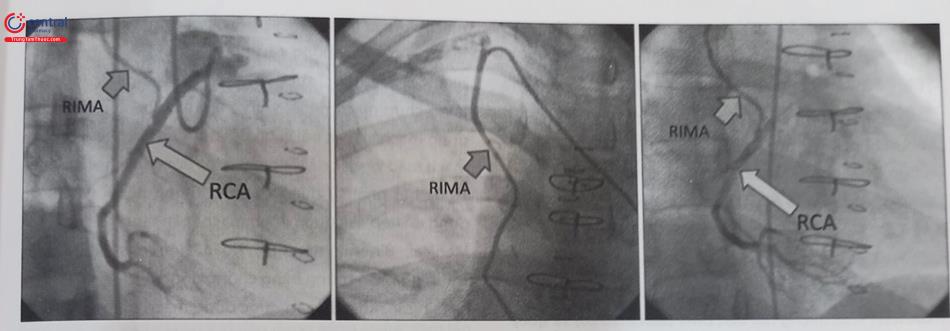
Chú thích: RIMA (right internal mammary artery): động mạch vú trong phải; LIMA (left internal mammary artery): động mạch vú trong trái; RCA: Động mạch vành phải.
Chụp các cầu nối chủ vành sử dụng tĩnh mạch hiển (Saphenous vein grafts)
Xác định vị trí cầu nối tĩnh mạch hiển đôi khi khá khó. Nhiều trung tâm, các bác sĩ phẫu thuật có đánh dấu những điểm nối (lỗ vào) của tĩnh mạch hiển từ động mạch chủ bởi các kẹp (clips) hoặc các vòng (rings). Nếu có các đánh dấu này, thì việc xác định lỗ vào của tĩnh mạch hiển dễ dàng hơn khi cần chụp cầu nối. Rất nhiều trường hợp không đánh dấu hoặc những điểm đánh dấu có thể không chính xác tại lỗ vào của cầu nối tĩnh mạch hiển. Theo quy ước, hướng của cầu nối tĩnh mạch hiển từ phải sang trái của động mạch chủ của bệnh nhân là cầu nối tới động mạch vành phải (RCA), động mạch liên thất trước (LAD), các nhánh chéo (diagonal từ LAD), và tiếp là nhánh bờ tù (OM từ LCX).
Để tìm và chụp cầu nối tĩnh mạch hiển cần sử dụng ít nhất hai góc chụp (LAO và RAO). Quan trọng là thấy được chỗ nối động mạch chủ, thân của cầu nối tĩnh mạch hiển và chỗ nối đầu xa vào động mạch vành, dòng chảy đoạn xa động mạch vành sau miệng nối, và hệ thống tuần hoàn bàng hệ.
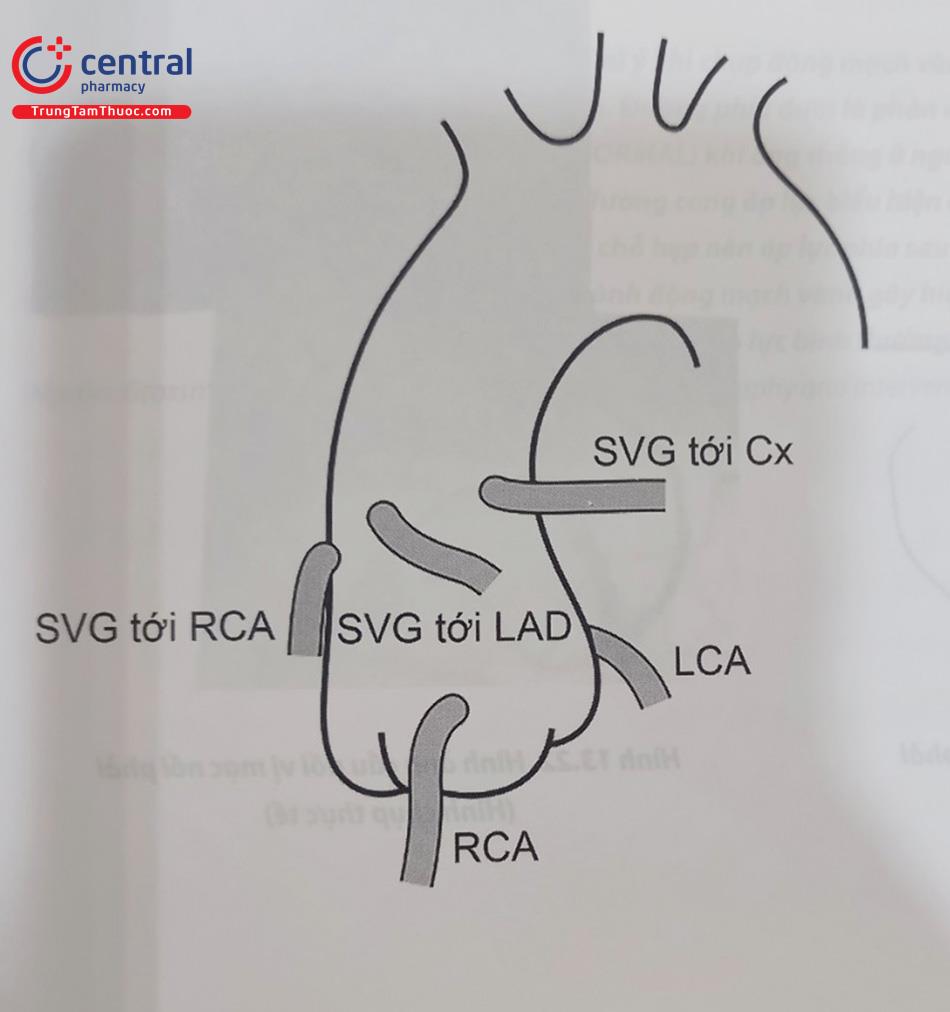
Chú thích: RCA: Động mạch vành phải; LAD: Động mạch vành trái; LCX: Động mạch mũ.
- Ở góc chiếu nghiêng trái (LAO), miệng nối với ĐMV phải ở phía phải của bệnh nhân và miệng nối với các ĐMV bên trái thường ở phía bên trái bệnh nhân.
- Cầu nối với ĐMV phải:Kỹ thuật chụp gần giống như chụp ĐMV phải, kéo ống thông lại sau khi đã chụp ĐMV phải. Thường dùng ống thông JR4, đôi khi dùng loại thiết kế đặc biệt cho chụp mạch nối (right bypass catheter).
- Cầu nối với LAD(động mạch liên thất trước): Thường lái ở tư thế nghiêng phải (RAO). Tiếp tục rút catheter khỏi miệng nối đến ĐMV phải (nếu có) và quay nhẹ theo chiều kim đồng hồ. Có thể sử dụng kỹ thuật kéo-đẩy nhẹ nhàng hoặc dùng loại catheter Amplatz hoặc MP thay thế.
- Cầu nối với LCX(ĐM mũ): Ở tư thế góc nghiêng phải (RAO) tiếp tục kéo catheter lại khỏi miệng nối với LAD, có thể quay nhẹ theo chiều kim đồng hồ.
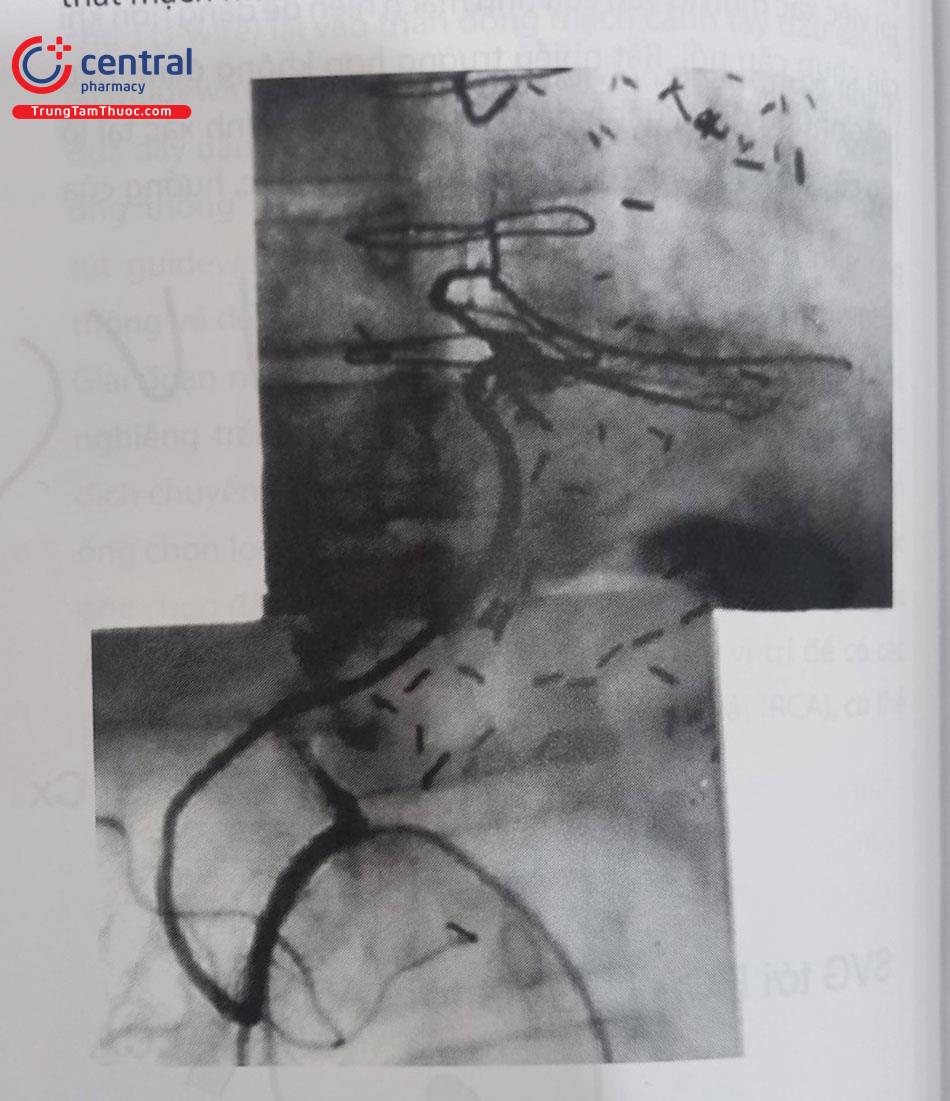
Cầu nối từ động mạch vị mạc nối
Một số bác sĩ phẫu thuật bắc cầu động mạch vành phải (RCA) hoặc động mạch liên thất sau (PDA) sử dụng động mạch vị mạc nối phải (GEA: gastroepiploic artery). Chụp mạch chọn lọc những cầu nối này đòi hỏi kỹ thuật đặc biệt. Chỉ các bác sĩ thực hiện biết rõ giải phẫu, và có kỹ năng chụp mạch ngoại vi mới nên tiến hành chụp mạch động mạch vị mạc nối vì nó đòi hỏi kiến thức về giải phẫu mạch máu và việc đặt ống chọn lọc động mạch vị mạc nối. Trước hết phải sử dụng các ống thông ngoại vi chuyên dụng để tiếp cận được động mạch thân tạng: Cobra (Cook Medical, Bloomington, IN) hoặc Simmons Sidewinder. Tráng qua ống thông bằng chống đông như Heparin hoặc bivalirudin. Khi tiếp cận được động mạch thân tạng, ta sẽ sử dụng một dây dẫn loại dùng can thiệp (điển hình là wire 0,018 hoặc 0,014 inch) để đi qua động mạch gan chung tới vị tràng và rồi tới động mạch vị mạc nối thông.
Nên sử dụng chế độ “hình ảnh bản đồ đường đi” (“roadmap imaging”). Qua dây dẫn này, nên sử dụng ống thông nhỏ hơn 4F hoặc 5F (Catheter thẳng của Terumo) hoặc loại transit catheter (0,035 inch Quickcross) để đưa vào đến động mạch vị mạc nối với động mạch vành. Chú ý hết sức cẩn thận tránh gây bóc tách mạch máu (dissection). Có thể sử dụng nitroglycerin để ngăn ngừa co thắt mạch máu.
4.3.3 Một số lưu ý trong khi chụp động mạch vành
Bất kể cách tiếp cận nào, ống thông chụp động mạch được đưa trên một dây dẫn (guidewire) đầu uốn chữ J (J-wire) đến gốc động mạch chủ dưới màn huỳnh quang tăng sáng chế độ chiếu tia (fluoroscopic). Bất kể ống thông hay chụp động mạch vành bên nào, cần đảm bảo đồng trục của ống thông với động mạch bằng cách điều khiển một cách khéo léo ống thông trong khi quan sát kỹ dạng sóng áp lực đầu ống thông trên máy theo dõi huyết động.
Trước khi tiêm thuốc cản quang qua ống thông, bác sĩ thực hiện thủ thuật phải chú ý kĩ đến dạng sóng áp lực xâm lấn cũng như các hiện tượng tù đầu (damping), ví dụ ống thông đi vào một nhánh bên nhỏ (ví dụ conus) hoặc đâm vào một mảng xơ vữa hoặc đội lên thành của thân chung động mạch vành trái (LM) mà nếu không được phát hiện, khi bơm thuốc cản quang vào có thể dẫn đến rung thất và/ hoặc gây lóc tách (dissection). Cũng cần phải chú ý đến các trường hợp ống thông vào quá sâu (“deep seating”), có thể khiến bác sĩ bỏ sót tổn thương tại lỗ vào.
Trong khi bơm thuốc cản quang vào cây động mạch vành, bác sĩ thực hiện phải chú ý đến một luồng thuốc nhất định trào ngược lại động mạch chủ để chắc chắn không có tổn thương tại lỗ vào động mạch vành. Nitroglycerin nên được bơm vào lòng động mạch vành trước khi tiến hành chụp để chống co thắt gây ra bởi ống thông hoặc dây dẫn. Động mạch vành phải dễ bị co thắt hơn.
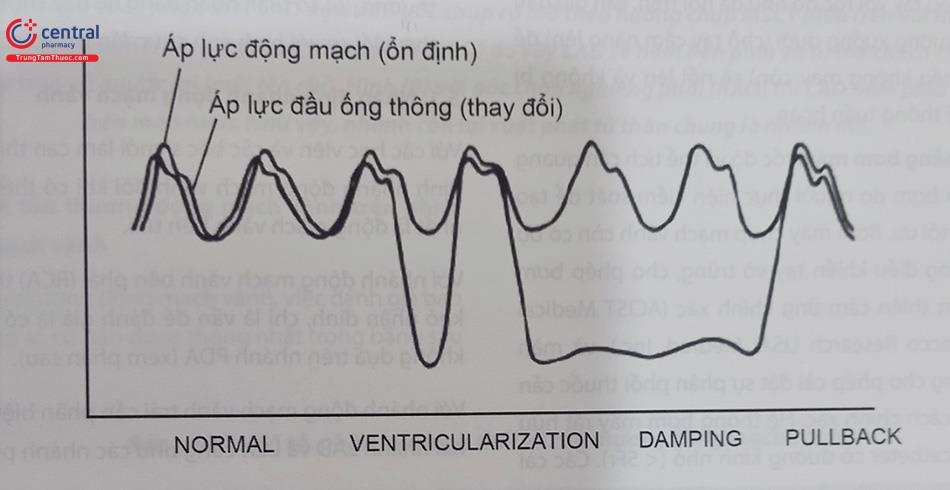
(Nguồn: Grossman Bairns Cardiac Catheterization, Angiography and Intervention. 6th Edition 2014).
4.3.4 Kỹ thuật tiêm thuốc cản quang
Thuốc cản quang là chất liệu không thể thiếu được giúp quan sát cây động mạch vành và đánh giá dòng chảy trong lòng động mạch vành. Thuốc cản quang có thể được bơm bằng tay qua một hệ thống kết nối nhiều cổng (manifold) nối với ống thông và bơm hoặc bằng một bơm tiêm điện có thể điều chỉnh thể tích và tốc độ bơm.
Bơm bằng tay: Đây là biện pháp được sử dụng phổ biến. Tốc độ bơm nên từ 2 đến 4 mL/giây với thể tích từ 2 đến 6 mL cho động mạch vành phải (RCA) và từ 7 đến 10 mL cho động mạch vành trái (LCA). Khi bơm thuốc, bác sĩ một mặt giậm chân để chụp, một mặt xoay khóa cổng nối với ống thông và tiến hành bơm thuốc một cách đều tay với tốc độ như đã nói trên, cần giữ đầu bơm tiêm hướng xuống dưới (chỗ tay cầm nâng lên) để tránh khí (nếu không may còn) sẽ nổi lên và không bị bơm vào hệ thống tuần hoàn.
Bơm bằng bơm máy: tốc độ và thể tích cản quang cho mỗi lần bơm do người thực hiện kiểm soát để tạo ra hình ảnh tối ưu. Bơm máy chụp mạch vành còn có bộ phận sử dụng điều khiển tay vô trùng, cho phép bơm thể tích biến thiên cảm ứng chính xác (ACIST Medical Systems; Bracco Research USA; Medrad, Inc.), và màn hình cảm ứng cho phép cài đặt sự phân phối thuốc cản quang một cách chính xác. Hệ thống bơm máy rất hữu ích cho các catheter có đường kính nhỏ (< 5Fr). Các cài đặt thông thường cho bơm máy như sau, tuy nhiên hoàn toàn phụ thuộc vào cây động mạch vành của bệnh nhân và tổn thương mà điều chỉnh cho phù hợp:
- Động mạch vành phải (RCA): 6mL với tốc độ 3 mL/ giây, tối đa 450
- Động mạch vành trái (LCA): 10mL với tốc độ 4mL/ giây, tối da 450
5 Đánh giá hình ảnh chụp động mạch vành
Khi chụp động mạch vành, bác sĩ cần đánh giá đầy đủ tất cả các khía cạnh của hệ động mạch vành của mỗi nhánh và phân nhánh động mạch vành, tránh bỏ sót sự bất thường hoặc tổn thương nếu có. Với mỗi vị trí bất thường hoặc tổn thương cần đánh giá trên ít nhất hai góc chụp khác nhau. Các bước đánh giá bao gồm:
- Phân biệt các nhánh của cây động mạch vành nhất là nhánh động mạch vành bên trái.
- Hệ động mạch vành trội (ưu năng) bên nào?
- Có bất thường gì của hệ động mạch vành không: xuất phát bất thường, đường đi bất thường.
- Đánh giá tổn thương động mạch vành nếu có: (1) vị trí tổn thương, (2) số nhánh động mạch vành tổn thương, (3) mức độ nặng nhẹ của tổn thương, (4) đặc điểm hình thái tổn thương, (5) dòng chảy phía sau tổn thương, (6) có tuần hoàn bàng hệ hay không và (7) có sự thay đổi so với hình ảnh chụp lần trước (nếu có).
5.1 Nhận định nhánh động mạch vành
Với các học viên và các bác sĩ mới làm can thiệp, việc nhận định nhánh động mạch vành đôi khi có thể bị nhầm lẫn, nhất là động mạch vành bên trái.
Với nhánh động mạch vành bên phải (RCA) thường không khó nhận định, chỉ là vấn đề đánh giá là có ưu năng hay không dựa trên nhánh PDA (xem phần sau).
Với nhánh động mạch vành trái cần phân biệt rõ ràng giữa hai nhánh LAD và LCX cũng như các nhánh phụ khác.
Để phân biệt nhánh LAD với LCX ta cần xác định nhánh LAD trước, còn lại là nhánh LCX. Nhánh LAD có các đặc điểm sau: (1) chạy về phía mỏm tim; (2) phân các nhánh xuyên vách là các nhánh nhỏ chạy song song nhau đâm thẳng vùng vách liên thất, quan sát rõ nhất trên các tư thế LAO-CRA (để phân biệt với các nhánh diagonal).
Dựa trên tư thế góc chụp để nhận định: khi góc chụp nghiêng trái thì LAD phía bên phải so với nhánh mũ trên hình ảnh hiển thị và ngược lại. Cũng như vậy khi góc nghiêng đầu nhiều thì LAD chạy xuống dưới và ngược lại khi nghiêng chân nhiều LAD lại chạy phía trên so với nhánh LCX (Hình 13.24).
5.2 Đánh giá tổn thương động mạch vành trên phim chụp động mạch vành
Một khi có tổn thương động mạch vành, việc đánh giá bao gồm các thông số cơ bản được thống nhất trong bảng sau (Bảng 13.2).
Bảng 13.2. Mô tả, phân loại hình thái và tổn thương động mạch vành
| KHÁI NIỆM | MÔ TẢ, CÁC THÔNG SỐ |
|---|---|
Độ lớn của động mạch vành (kích cỡ) Mạch nhỏ Mạch vừa Mạch lớn | Đường kính < 2 mm 2,0 – 3,0 mm > 3 mm |
Hình thái hướng tâm của tổn thương Hẹp đồng tâm Hẹp lệch tâm
Hẹp phức tạp | Vị trí của mảng xơ vữa Mảng xơ vữa phân bố đều 2 bên Mảng xơ vữa lệch về một bên thành mạch Bề mặt mềm mại, hẹp lệch đều Gồ ghề, hẹp lệch không đều Mảng xơ vữa phân bố phức tạp, hẹp không đều |
Tổn thương lỗ vào Lỗ vào từ động mạch chủ Lỗ vào không từ ĐMC Lỗ vào các nhánh nhỏ | Ảnh hưởng lỗ vào (trong vòng 3 mm) Tổn thương của lỗ vào RCA; LM; Lỗ vào cầu nối SVG; Lỗ vào LIMA và RIMA khi xuất phát bất thường từ động mạch chủ Lỗ vào LAD; LCX; Ramus Septal (nhánh vách); Diagonal (nhánh chéo); OM (nhánh bờ); PDA (nhánh xuống sau)… |
Mức độ vôi hóa trên hình ảnh chụp ĐMV Không vôi hóa Vôi hóa nhẹ Vôi hóa vừa Vôi hóa nặng | Mô tả mức độ vôi hóa Không thấy cản quang tự nhiên Cản quang nhẹ chỉ nhìn thấy trên phim động Cản quang rõ thấy trên phim động trước khi bơm thuốc cản quang vào ĐMV, thường thấy một bên thành ĐMV Cản quang tự nhiên rất rõ, thầy khi dừng hình (tĩnh), không bơm thuốc cản quang và hình ảnh hai bên thành ĐMV như “đường ray” |
Hình thái hẹp Hẹp khư trú Hẹp hình ống Hẹp dài lan tỏa Hẹp kép (hẹp sinh đôi) Hẹp liên tiếp (sequential) | Mô tả hình thái hẹp theo độ dài < 10 mm 10 – 20 mm 20 mm Hai tổn thương trên cùng một nhánh với chỗ hẹp sau cách chỗ hẹp trước một đoạn lành và khi can thiệp cần tới 2 stent cho 2 đoạn này Hai chỗ hẹp gần nhau phân cách một chỗ lành ngắn và chỉ cần 1 stent có thể che phủ đủ cho cả hai chỗ hẹp |
Mức độ thoát thuốc cản quang cơ tim (Myocardial blush grade) Độ 0 Độ I Độ II Độ III | Mô tả mức độ thoát (rửa) thuốc cản quang khỏi cơ tim Thuốc cản quang hoàn toàn không thoát rửa mà đọng lại tại cơ tim Thuốc cản quang đọng lại, tồn tại cho đến lần bơm thuốc tiếp theo Thuốc cản quang đọng lại, nhưng thoát trôi trước lần bơm thuốc tiếp theo Thuốc cản quang thoát trôi khỏi giường cơ tim cuối chu kỳ của tuần hoàn vành, có thể tồn đọng mờ ở cuối pha rửa trôi |
Mức độ tưới máu cơ tim theo TIMI TIMI 0 TIMI I TIMI II TIMI III | Mô tả các mức độ TIMI Không có dòng chảy (thuốc cản quang) ra phía sau chỗ tổn thương Thuốc cản quang chảy qua chỗ hẹp tắc nhưng không lấp đầy đoạn xa mạch vành và thường có hình ảnh “dập dình” dòng chảy Thuốc cản quang ngấm toàn bộ đoạn xa động mạch vành và giường mạch, nhưng dòng chảy chậm Thuốc cản quang ngấm toàn bộ mạch vành và giường mạch bao gồm các nhánh nhỏ sau chỗ hẹp tắc, thuốc cản quang rửa trôi hoàn toàn sau 3 chu kỳ tim |
Mức độ huyết khối ĐMV Độ 0 Độ 1 Độ 2 Độ 3 Độ 4 Độ 5 Độ 6 | Mô tả mức độ (gánh nặng) huyết khối ĐMV Không có huyết khối Nghi ngờ huyết khối (khuyết mờ nhạt) Huyết khối nhỏ (đường kính < 0,5 đường kính lòng mạch) Huyết khối vừa (đường kính từ 0,5 – 2 lần đường kính lòng mạch) Huyết khối lớn (đường kính 2 lần đường kính lòng mạch) Huyết mới gây tắc hoàn toàn ĐMV, hình khuyết mới có đọng cản quang và có thoát thuốc chậm Tắc hoàn toàn (hình khuyết nhẵn, không đọng thuốc cản quang và không có dấu hiệu thoát thuốc qua) |
Mức độ tuần hoàn bàng hệ Rentrop Rentrop 0 Rentrop 1 Rentrop 2 Rentrop 3 | Phân loại tuần hoàn bàng hệ theo độ Rentrop Không có tuần hoàn bàng hệ Nhìn thấy các nhánh bên của ĐMV bị tắc nhưng không nhìn thấy nhánh chính ĐMV sau chỗ tắc Nhìn thấy các nhánh bên của ĐMV bị tắc và một phần nhánh chính ĐMV sau chỗ tắc Nhìn thấy các nhánh bên của ĐMV bị tắc và toàn bộ nhánh chính ĐMV sau chỗ tắc |
Chú thích: ĐMV: Động mạch vành; LM: Thân chung động mạch vành trái; LAD: Động mạch liên thất trước; LCX: Động mạch mũ; RCA: Động mạch vành phải; LIMA: Động mạch vú trong trái; RIMA: Động mạch vú trong phải. ĐMC: Động mạch chủ.
Chú ý: Có thể định lượng tốc độ dòng chảy theo TIMI (TMP) dựa trên số lượng khung hình chụp mạch cần thiết để thuốc cản quang đi qua đoạn động mạch vành. TMP được tính bằng số lượng khung hình từ sự xuất hiện bắt đầu của thuốc cản quang trong lòng động mạch vành đến một mốc định trước ở đầu xa. Gibson và cộng sự đã đề xuất việc hiệu chỉnh cách tính số khung được gọi là tính số khung hình TIMI hiệu chỉnh, sử dụng các mốc đầu xa trong động mạch liên thất trước là chỗ phân nhánh xa, mốc đầu xa trong động mạch mũ là chỗ phân nhánh xa của các đoạn tận cùng ở khoảng cách xa nhất, và động mạch vành phải là nhánh đầu tiên của nhánh PLV. Do động mạch liên thất trước dài hơn các mạch khác, nên số khung TIMI bình thường cho động mạch liên thất trước là 36; cho động mạch mũ là 21; và cho động mạch vành phải là 22. Số khung TIMI hiệu chỉnh tính bằng chia số khung của liên thất trước cho 1,7 để cân bằng ba mạch máu. Số khung TIMI có giá trị trong việc đánh giá hiệu quả lâm sàng sau liệu pháp tái tưới máu trong bệnh cảnh của hội chứng vành cấp.
5.3 Đánh giá một số đặc điểm tổn thương động mạch vành khác
5.3.1 Đánh giá mức độ tổn thương động mạch vành theo AHA/ACC
Phân loại tổn thương động mạch vành theo Hội Tim mạch
Hoa Kỳ và Trường môn Tim mạch Hoa kỳ (AHA/ACC) là một phân loại kinh điển, khá phổ biến trong thực hành lâm sàng (Bảng 13.3).
Bảng 13.3. Phân loại tổn thương động mạch vành theo Hội Tim mạch Hoa Kỳ và Trường môn Tim mạch Hoa Kỳ (AHA/ACC)
| TYPE A | TYPE B | TYPE C |
|---|---|---|
| Tổn thương khu trú (< 10 mm) | Tổn thương ống (10 – 20 mm) | Tổn thương dài > 20 mm |
| Tổn thương đồng tâm | Lệch tâm | - |
| Đường tiếp cận (đoạn gần trước tổn thương) dễ dàng | Đoạn gần trước tổn thương khá gập góc | Đoạn gần trước tổn thương gập góc, xoắn vặn, khó tiếp cận tổn thương |
| Tổn thương ít gập góc (< 450) | Tổn thương gập góc vừa (450- 900) | Tổn thương gập góc nhiều (> 900) |
| Tổn thương mềm, nhẵn | Tổn thương không đều | - |
| Không hoặc ít vôi hóa | Vôi hóa vừa đến nhiều | Thoái hóa cầu nối tĩnh mạch |
| Không có huyết khối | Huyết khối ít-vừa | Huyết khối nặng |
| Không phải lỗ vào | Tổn thương lỗ vào | - |
| Không phải chỗ chia nhánh lớn | Chỗ chia nhánh lớn cần bảo vệ | Chỗ chia nhánh lớn nhưng không thể bảo vệ được nhánh bên |
| Không tắc hoàn toàn | Tắc hoàn toàn dưới 3 tháng | Tắc hoàn toàn trên 3 tháng |
Chú thích: Dấu -: Không có thông tin.
5.3.2 Đánh giá mức độ xoắn vặn động mạch vành trước tổn thương
Xoắn vặn động mạch vành đoạn trước tổn thương là một thách thức trong can thiệp và thường được đánh giá dựa trên góc gập tính bằng độ (0) cũng như số góc gập. Hình 13.25 mô tả mức độ xoắn vặn động mạch vành trước chỗ hẹp.
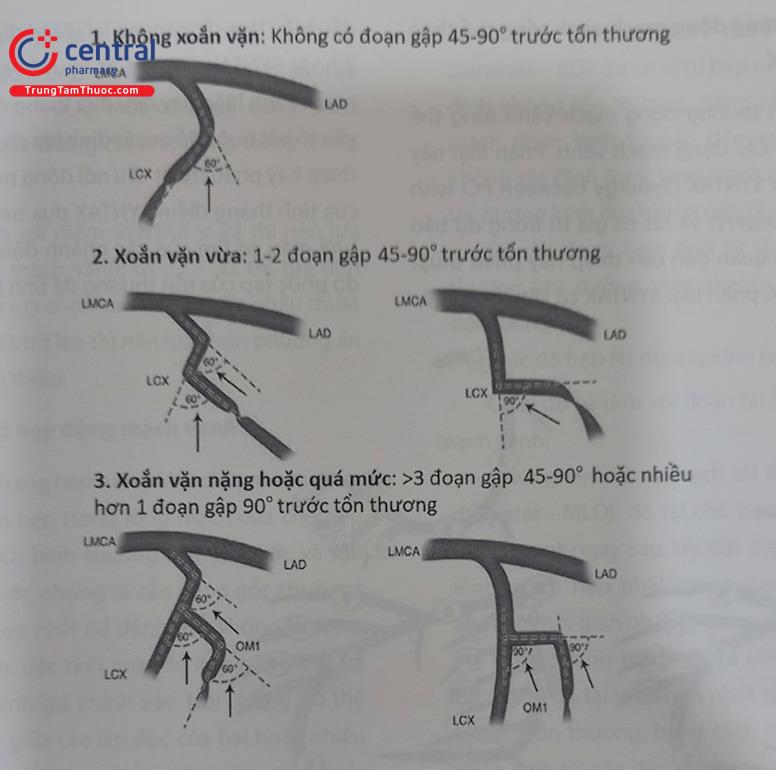
Chú thích: LMCA: Thân chung động mạch vành trái; LAD: Động mạch liên thất trước; LCX: Động mạch mũ.
5.3.3 Đánh giá tổn thương chỗ chia nhánh động mạch vành
Tổn thương chỗ chia nhánh động mạch vành được phân loại theo nhiều cách khác nhau (xem thêm chương 9: Can thiệp chỗ chia nhánh động mạch vành). Hiện nay, cách phân loại Medina được sử dụng rộng rãi nhất.
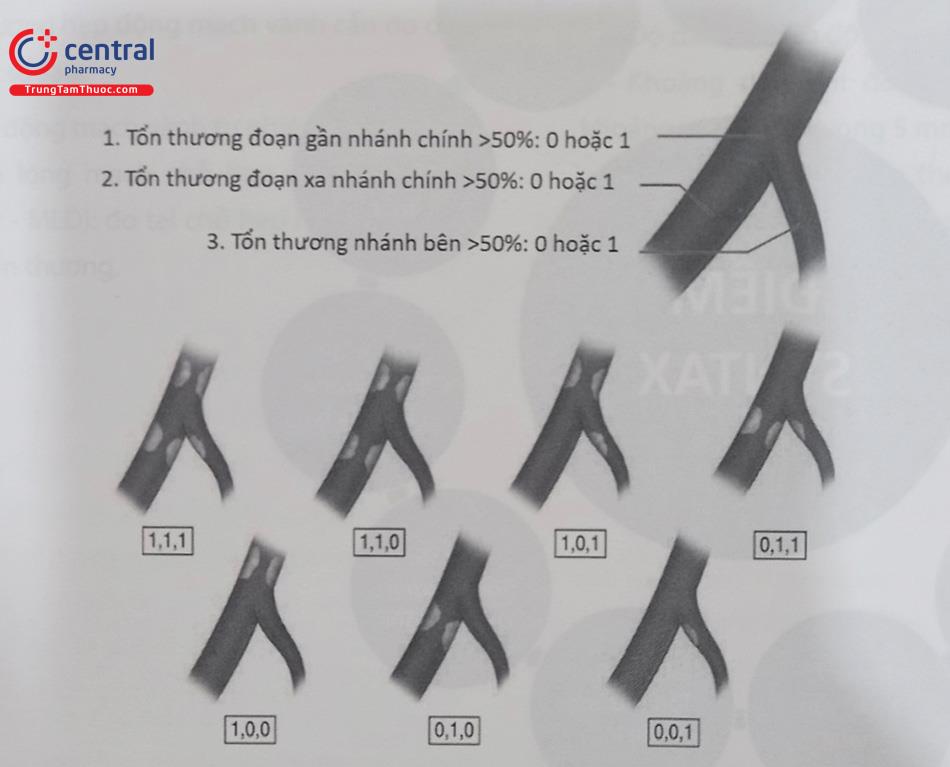
5.3.4 Phân loại tổn thương động mạch vành tổng thể theo thang điểm SYNTAX
Đây là phân loại tổn thương động mạch vành tổng thể toàn bộ tổn thương cây động mạch vành. Phân loại này dựa trên nghiên cứu SYNTAX (Synergy between PCI with Taxus and Cardiac Surgery) và rất có giá trị trong dự báo tiên lượng bệnh liên quan đến can thiệp hay phẫu thuật cầu nối. Hiện tại đã có phân loại SYNTAX có kết hợp cả các dấu hiệu lâm sàng mang lại giá trị dự báo tốt hơn (SYNTAX 2 hoặc SYNTAX 2020). Các khuyến cáo về can thiệp động mạch vành hiện nay đều đưa thang điểm SYNTAX như một yếu tố bắt buộc để quyết định lựa chọn bệnh nhân cho can thiệp hay phẫu thuật cầu nối động mạch vành. Nguyên tắc của tính thang điểm SYNTAX dựa trên đánh số phân vùng tưới máu cơ tim của các nhánh động mạch vành và mức độ phức tạp của tổn thương để tính toán chi tiết các điểm.
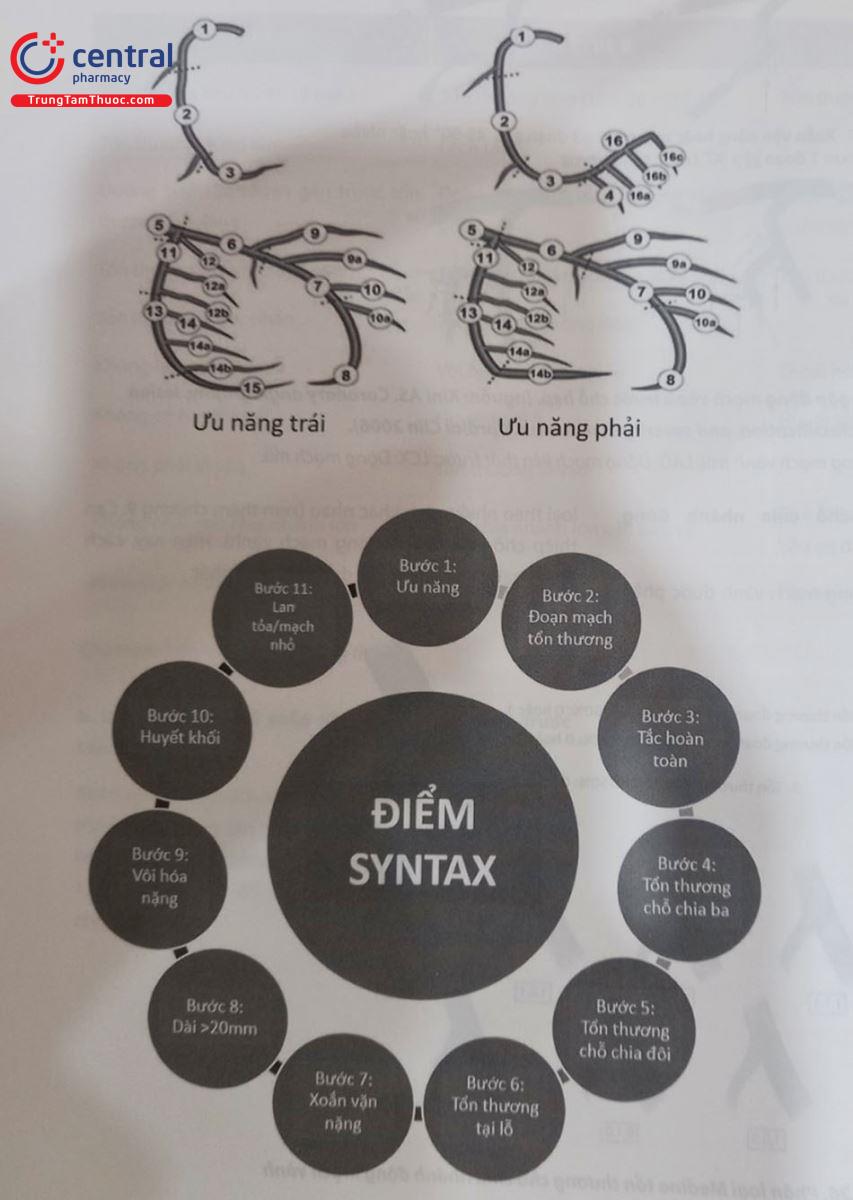
Hiện nay, các phần mềm ứng dụng (https://www.syntaxscore.org) cho phép tính toán các điểm SYNTAX hoặc SYNTAX 2 một cách dễ dàng (xem thêm phần Phụ lục: Các thang điểm thường dùng trong tim mạch can thiệp).
Trong các khuyến cáo với điểm SYNTAX < 22 thì nên lựa chọn can thiệp động mạch vành; từ 23 – 32 thì tùy tình huống người bệnh để lựa chọn can thiệp hoặc phẫu thuật cầu nối; nếu điểm từ 33 trở lên thì nên lựa chọn phương án phẫu thuật hơn là can thiệp.
5.4 Đánh giá mức độ hẹp động mạch vành
Mức độ của một tình trạng hẹp trên phim chụp mạch được ước tính là phần trăm hẹp trong lòng mạch của chỗ hẹp nhất so với đoạn mạch bình thường liền kề trước và sau đoạn hẹp. Theo quy ước, chúng ta cần chọn góc chụp mà ở đó thấy hình ảnh hẹp nhất để đánh giá. Thông thường, các bác sĩ sử dụng các ước tính mức độ hẹp bằng mắt và thường không thể đánh giá chính xác. Nói chung, có thể có sự biến đổi ± 20% giữa các lần đọc của hai hoặc nhiều người chụp mạch dù có kinh nghiệm. Hiện nay, tất cả các hệ thống chụp mạch đều có phần mềm phân tích và đo tự động mức độ hẹp (độ dài, mức độ hẹp theo % trên đường kính và diện tích. Tuy vậy, bác sĩ chụp động mạch vành cần nắm rõ nguyên lý của phương pháp này.
5.4.1 Nguyên lý định lượng tổn thương hẹp động mạch vành
Khi đánh giá định lượng hẹp động mạch vành cần đo đạc tính toán các thông số sau:
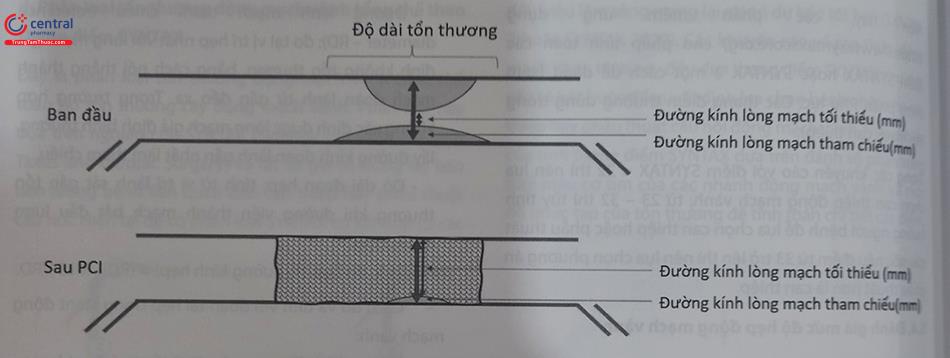
Với chỗ hẹp động mạch vành tự nhiên:
- Đường kính lòng mạch chỗ hẹp nhất (minimal lumen diameter – MLD): đo tại chỗ hẹp nhất của lòng mạch tại vị trí tổn thương.
- Đường kính mạch tham chiếu (reference diameter – RD): đo tại vị trí hẹp nhất với lòng mạch giả định không tổn thương, bằng cách nối thẳng thành mạch đoàn lành từ gần đến xa. Trong trường hợp không xác định được lòng mạch giả định bình thường, lấy đường kính đoạn lành gần nhất làm tham chiếu.
- Độ dài đoạn hẹp: tính từ vị trí lành sát gần tổn thương khi đường viền thành mạch bắt đầu lượn đổi hướng.
- Mức độ hẹp (% đường kính hẹp) = (RD – MLD)/RD.
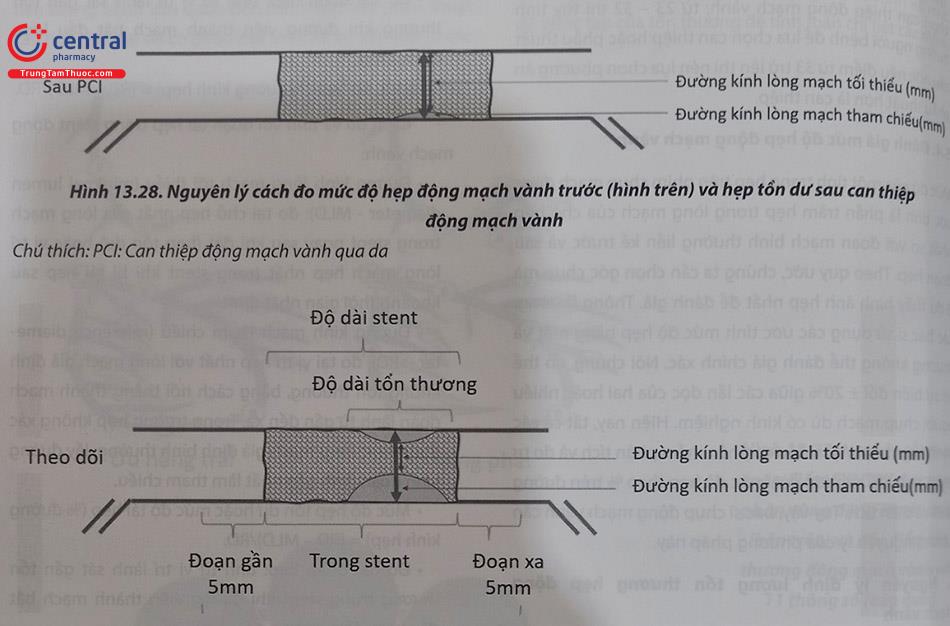
Cách đo và tính với đoạn tái hẹp trong stent động mạch vành:
- Đường kính lòng mạch tối thiểu (minimal lumen diameter – MLD): đo tại chỗ hẹp nhất của lòng mạch trong stent ngay sau khi đặt (hẹp tồn dư) hoặc vị trí lòng mạch hẹp nhất trong stent khi bị tái hẹp sau khoảng thời gian nhất định.
- Đường kính mạch tham chiếu (reference diame- ter – RD): đo tại vị trí hẹp nhất với lòng mạch giả định không tổn thương, bằng cách nối thẳng thành mạch đoàn lành từ gần đến xa. Trong trường hợp không xác định được lòng mạch giả định bình thường, lấy đường kính đoạn lành gần nhất làm tham chiếu.
- Mức độ hẹp tồn dư hoặc mức độ tái hẹp (% đường kính hẹp) = (RD – MLD)/RD.
- Độ dài đoạn hẹp: tính từ vị trí lành sát gần tổn thương trong stent khi đường viền thành mạch bắt đầu lượn đổi hướng.
- Độ dài stent đo độ dài giữa hai đầu
- Khoảng rìa stent đoạn gần và đoạn xa (edge): khoảng cách trong vòng 5 mm hai đầu
- Mất lòng mạch muộn theo thời gian (late lumen loss – LLM): mức độ tái hẹp – mức hẹp tồn dư.
Chú thích: PCI: Can thiệp động mạch vành qua da
Chú ý: Đánh giá mức độ hẹp dựa trên phần trăm đường kính là cách đo phổ biến nhất. Tuy vậy, cần lưu ý là mức độ hẹp về diện tích thì thường lớn hơn mức độ hẹp về đường kính và cách ước tính về mức độ hẹp đều giả thiết rằng lòng mạch là hình tròn, nhưng trong thực tế, lòng mạch thì thường hẹp lệch tâm.
5.4.2 Đánh giá mức độ hẹp dựa trên phần mềm định lượng chụp động mạch vành (Quantitative Coronary Angiography – QCA)
Tất cả các hệ thống máy chụp mạch hiện nay đều có chương trình phần mềm QCA cho phép đo đạc đánh giá tổn thương hẹp một cách số hóa cả về mức độ hẹp về đường kính, diện tích hẹp, độ dài hẹp cũng như độ dài đoạn dự định đặt stent (chỗ lành đến chỗ lành), đường kính chỗ hẹp, đường kính mạch tham chiếu… Chương trình này cũng dựa trên nguyên lý đo đạc đã trình bày ở phần trên và sử dụng các thuật toán để giúp nhận diện tự động tổn thương và tính toán.
Để đo chính xác, bước đầu tiên cần chuẩn hóa theo kích thước của ống thông chụp động mạch vành. Tiếp sau đó lựa chọn hình ảnh rõ nhất tại vị trí hẹp nhất của mạch vành. Dùng con trỏ đánh dấu từ đoạn mạch lành tham chiếu gần dọc theo đường đi mạch vành cần khảo sát, qua tổn thương đến đoạn mạch lành tham chiếu đoạn xa. Máy tính sẽ tự động kẻ đường viền theo đậm độ cản quang và tính toán các thông số cần thiết. Lưu ý là cần căn chỉnh lại đường viền cho khớp với thực tế trước khi ra lệnh tính toán.
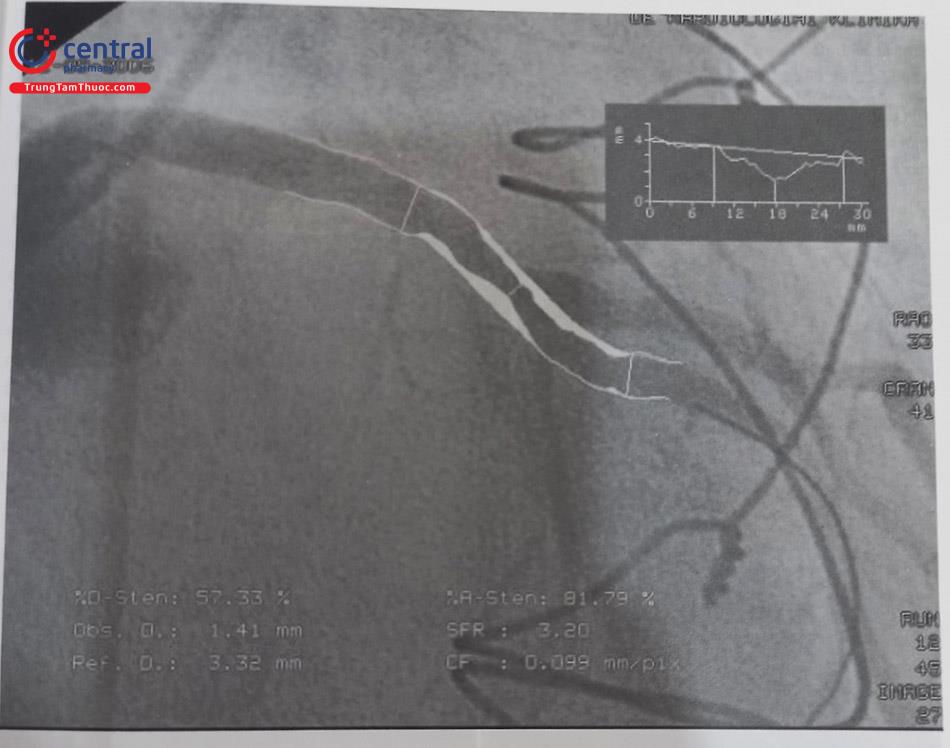
5.4.3 Phân loại đánh giá mức độ hẹp trên hình ảnh chụp động mạch vành
- Phân loại bốn mức độ tổn thương động mạch vành dựa trên mức độ hẹp về đường kính được đa số các hiệp hội tim mạch thống nhất như sau:
- Bệnh lý mạch vành nhẹ hoặc rất nhẹ: < 50%.
- Hẹp trung bình: giữa 50% và 70%.
- Hẹp nặng giữa: 70% và 95%.
- Tắc nghẽn hoàn toàn (100%); hẹp gần tắc hoàn toàn: từ trên 95% đến dưới 100%.
Lưu ý: Không nên nhầm lẫn giữa khái niệm mức độ hẹp giải phẫu với ảnh hưởng sinh lý bất thường (dòng chảy) và thiếu máu cơ tim cục bộ, đặc biệt đối với các tổn thương hẹp 40% đến 70%. Trong thực hành, khá nhiều bác sĩ ước lượng và ghi chép không định lượng, độ dài đoạn hẹp chỉ được đề cập một cách đơn giản (ví dụ: hẹp đoạn gần động mạch liên thất trước 25%, dài hoặc ngắn).
5.5 Đánh giá một số hình ảnh đặc biệt khác của động mạch vành
Bên cạnh đánh giá tổn thương hẹp động mạch vành như đã đề cập đến ở trên, một số chụp mạch bệnh lý khác thường thấy trong chụp mạch vành hoặc mạch ngoại biên bao gồm: huyết khối, bóc tách, phình mạch và rò mạch vành.
Huyết khối được định nghĩa là một khoảng sáng (không chứa thuốc cản quang) trong một mạch máu hoặc buồng chứa bao quanh bởi ít nhất ba cạnh cản quang trong một bệnh cảnh lâm sàng thích hợp (ví dụ: hội chứng vành cấp). Động mạch vành tắc nghẽn do huyết khối có thểchặn toàn bộ dòng chảy cản quang và xuất hiện hình ảnh khuyết hình đáy chén. Phân loại huyết khối động mạch vành đã được đề cập đến ở phần trên.
Lóc tách được định nghĩa là một vệt sáng chạy thẳng trong một mạch máu có thể hoặc không kết hợp với dòng chảy mạch chậm.
Phình giãn mạch trên một động mạch vành thường liên quan với một đoạn mạch phình ra có dòng chảy chậm. Phình mạch có thể lan tỏa hoặc đơn độc và thường liên quan đến bệnh lý xơ vữa động mạch.
Rò động mạch vành nối động mạch vành với tuần hoàn phổi và các vùng khác của tim hoặc đổ trực tiếp vào khoang thất trái hoặc các cấu trúc bên phải.
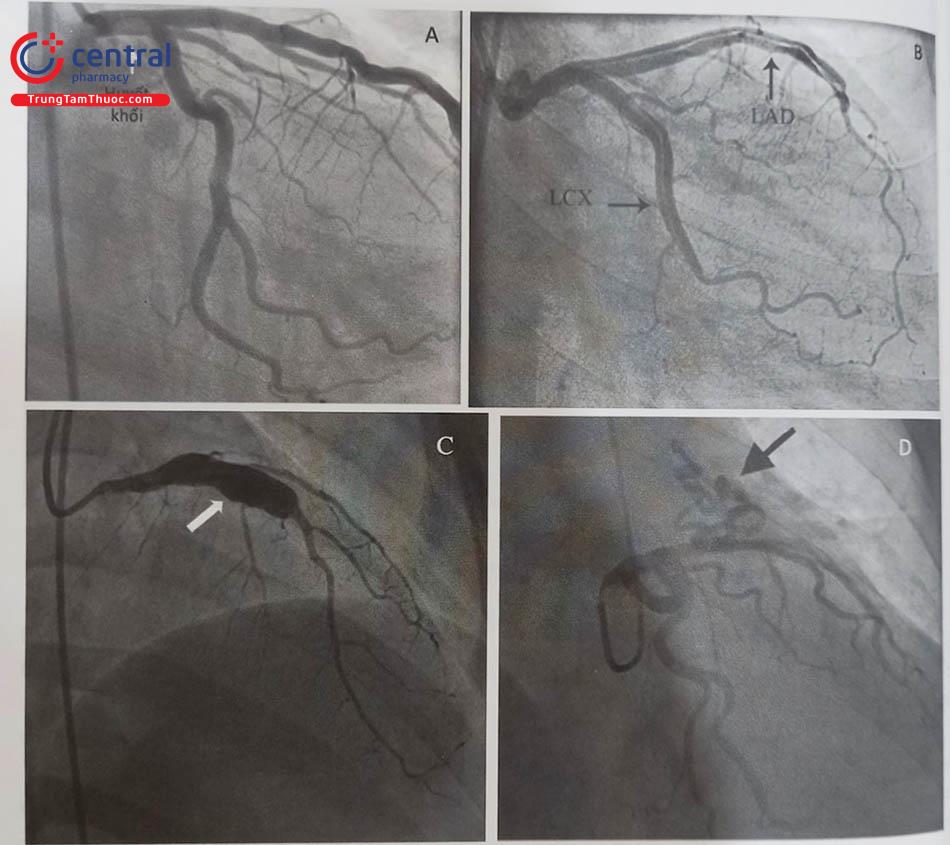
6 Một số vấn đề cần lưu ý trong chụp động mạch vành
Để đánh giá được chính xác tổn thương/bất thường và thu thập được dữ liệu tối ưu trong chụp động mạch vành cần thực hiện đồng bộ và đầy đủ các bước giúp cho kết quả tốt nhất và nguy cơ thấp nhất cho bệnh nhân. Quá trình này bao gồm từ việc chuẩn bị bệnh nhân, chiến lược làm thủ thuật, tiếp đến là chuẩn bị dụng cụ (ống thông) và xác định các góc chụp, hiển thị hình ảnh để quan sát và cuối cùng là ghi lại và lưu trữ ảnh kỹ thuật số làm tư liệu. Những nguyên nhân chính ảnh hưởng đánh giá kết quả bao gồm những yếu tố liên quan đến bệnh nhân (thể trạng, bất thường giải phẫu), kỹ thuật chụp mạch, các thiết bị liên quan và vấn đề hệ thống hình ảnh quang học và kỹ thuật số. Sau đây là một số vấn đề thường gặp trong chụp động mạch vành có thể ảnh hưởng đến đánh giá kết quả.
6.1 Co thắt động mạch vành
Co thắt mạch vành tự phát hoặc do dụng cụ (catheter, guidewire…) có thể biểu hiện hình ảnh giống một tổn thương hẹp cố định. Trong mọi trường hợp trước khi kết luận có hẹp động mạch vành thực sự hay không cần phải loại trừ có co thắt bằng việc bơm một thuốc giãn mạch (thường dùng là nitroglycerin) trong lòng động mạch vành qua ống thông. Co thắt do catheter gây ra có thể gặp ở cả động mạch vành phải và trái (bao gồm cả thân chung động mạch vành trái). Co thắt mạch do catheter có thể xảy ra ở chỗ catheter tiếp xúc thành động mạch vành hoặc cả ở vị trí xa hơn. Do vậy, có thể đổi vị trí catheter và sử dụng nitroglycerin (100-200 µg qua catheter) để xác định co thắt có hay không và do ống thông hay do co thắt mạch vành tự phát. Đôi khi, có thể thay đổi bằng một catheter có đường kính nhỏ hơn (4Fr hoặc 5Fr) hoặc không luồn catheter quá sâu sẽ giúp tránh được co thắt động mạch vành.
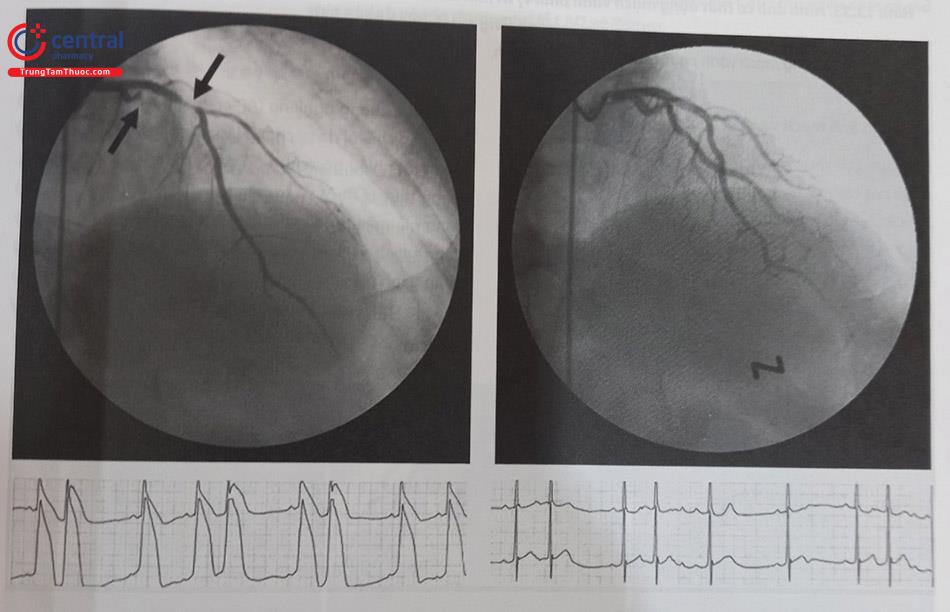
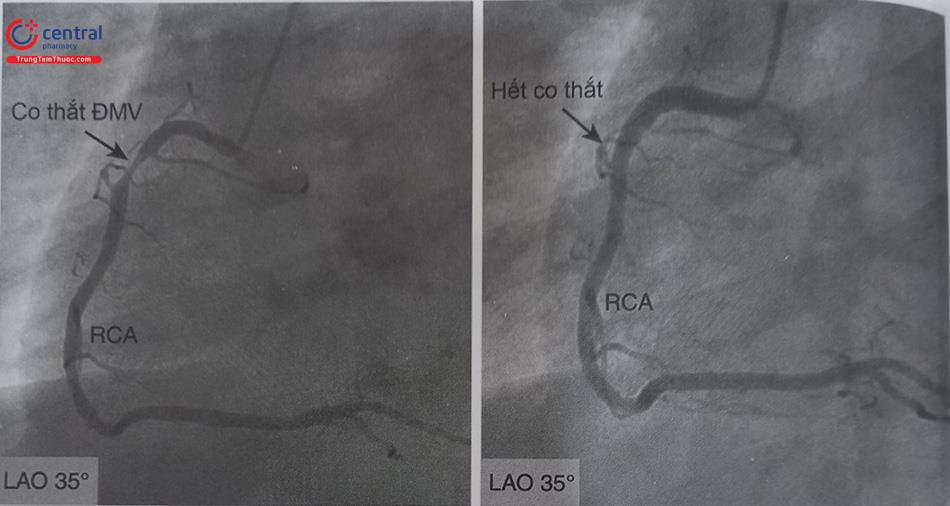
Chú thích: RCA: Động mạch vành phải; ĐMV: Động mạch vành.
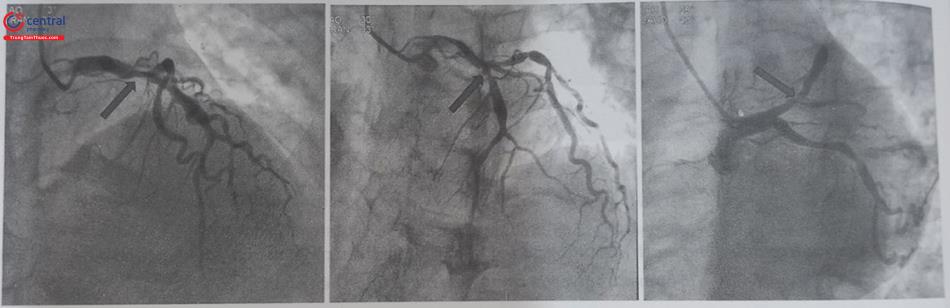
6.2 Hình ảnh mạch vành bị chồng hình
Mục đích của chụp mạch vành là để quan sát được rõ từng đoạn của cây mạch vành ở ít nhất 2 mặt phẳng vuông góc. Với các biến thể riêng lẻ của cây mạch vành, để phát hiện được vị trí tổn thương thường đòi hỏi nhiều góc chụp hơn. Tùy thuộc vào vị trí tổn thương, chúng ta có thể sử dụng một góc nghiêng phải/trái hoặc chếch đầu/chân nhiều hơn, hoặc thậm chí sử dụng góc chỉ chếch đầu hoặc chân nhiều mà không nghiêng (AP-cranial hoặc AP – caudal) sẽ giúp hạn chế tối đa sự chồng lấp mạch máu. Đôi khi cần sử dụng rất nhiều góc chụp để đánh giá tối ưu tổn thương. Trong thực tế, một số trường hợp mà tổn thương rất khó đánh giá mặc dù đã cố gắng nhiều góc trên phim chụp động mạch vành, khi đó nên sử dụng thêm các phương pháp đánh giá xâm lấn khác như siêu âm trong lòng mạch hoặc các phép đo sinh lý (phân số dự trữ mạch vành và dự trữ lưu lượng mạch vành) để đánh giá.
6.3 Độ sáng tối và tương phản của mạch máu không phù hợp
Sự tương phản kém của mạch máu với tổ chức xung quanh có thể dẫn tới nhận định sai về một tổn thương có ý nghĩa trên phim chụp hoặc một điểm sáng có thể bị xem là một cục máu đông. Vấn đề này thường liên quan đến hai yếu tố chính là: (1) thuốc cản quang không pha trộn với dòng máu đủ để lấp đầy lòng mạch máu, (2) do hình ảnh mờ gây ra bởi người bệnh quá cân hoặc chọn chế độ chiếu/ chụp không phù hợp. Để khắc phục hiện tượng này cần bơm đủ lượng và đúng tốc độ thuốc cản quang vào trong lòng mạch vành. Một số trường hợp cần sử dụng catheter lớn hơn, hoặc kết hợp nghiệm pháp Valsalva (với việc bơm thuốc trong pha III của nghiệm pháp), hoặc sử dụng bơm tiêm điện với chế độ được cài đặt sẵn. Luôn chú ý xem lại việc cài đặt chế độ chụp cho phù hợp với người bệnh (quá béo, tim đập quá nhanh…).Hình 13.36. Hình ảnh độ sáng mạch máu không phù hợp
6.4 Không nhìn thấy một nhánh động mạch vành
Khi không nhìn thấy một nhánh động mạch vành dễ bị đánh giá nhấm là tắc toàn bộ một mạch máu vì vị trí trí lái ống thông đã không chọn lọc vào động mạch vành, hoặc không tìm ra được chỗ xuất phát hoặc động mạch đó có đường đi bất thường. Một số trường hợp có thân chung động mạch vành trái ngắn có thể dẫn việc ống thông chỉ chọn lọc vào nhánh động mạch liên thất trước và dẫn tới nhận định sai là tắc hoàn toàn động mạch mũ hoặc có thể do động mạch mũ có nguyên ủy bất thường, hoặc ngược lại với động mạch liên thất trước. Để giải quyết vấn đề này, cần rút ống ra và bơm thuốc cản quang không chọn lọc trong động mạch chủ có thể nhìn thấy mạch máu thứ hai này. Đôi khi cần thay ống thông có kích cỡ đường cong dài hơn cho động mạch mũ (JL5) và ống thông cỡ ngắn hơn cho động mạch liên thất trước (JL3 hoặc JL3.5).
Đối với động mạch vành bên phải, khi nhánh nón động mạch vành phải lớn, nhiều trường hợp ống thông đã rơi vào nhánh làm chúng ta không quan sát được toàn bộ động mạch vành phải dẫn đến việc đánh giá sai về động mạch vành phải. Khi đã cố gắng tìm mạch vành đó mà không thấy rõ, bác sĩ làm thủ thuật cần nghĩ đến có sự xuất phát bất thường hoặc xem lại bệnh lý động mạch chủ, tâm thất trái để có đánh giá và có chiến lược tiếp theo.
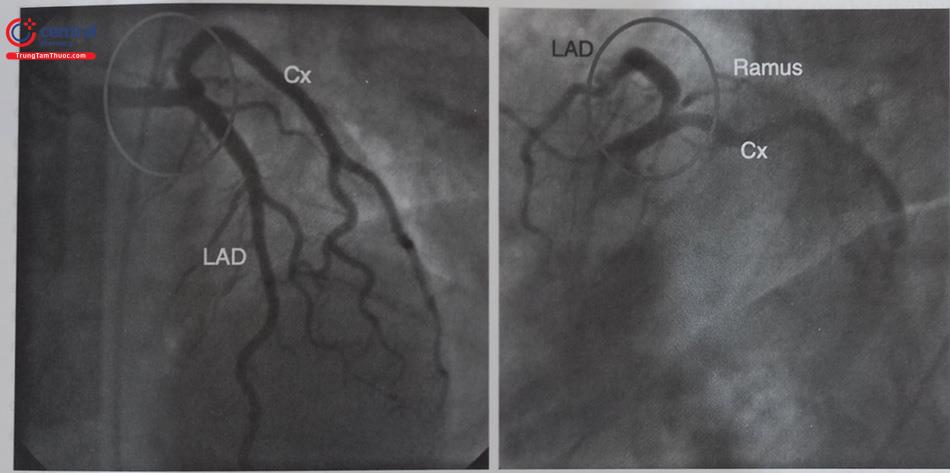
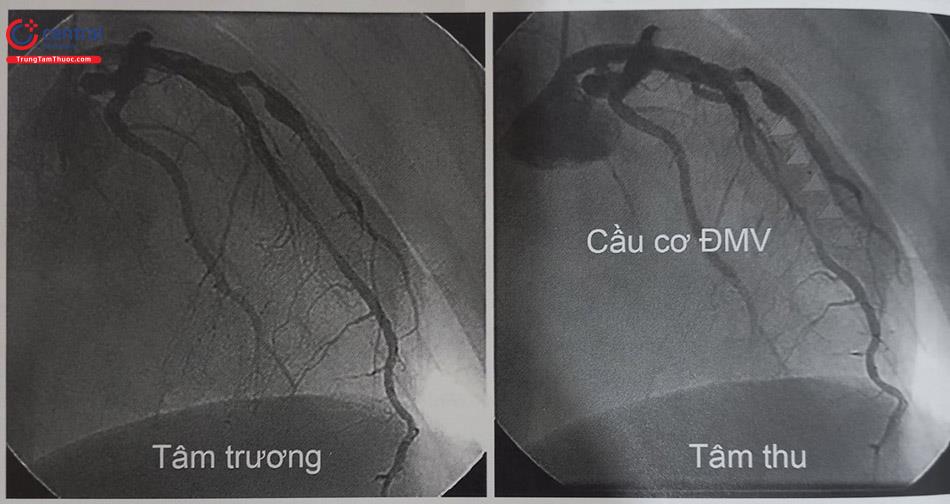
6.5 Hình ảnh cầu cơ động mạch vành
Cầu cơ động mạch vành (myocardial bridge) hay còn gọi là hình ảnh “vắt sữa bò”, là một hiện tượng bẩm sinh khá thường gặp (chiếm từ 5 -10%) các trường hợp được chụp động mạch vành. Bản chất cầu cơ động mạch vành không phải là tổn thương hẹp mà do hiện tượng nhánh động mạch bề mặt tim đã đi dưới một đoạn xơ/cơ tim và thường thấy ở LAD.Bản thân cầu cơ động mạch vành đơn thuần thường không gây ảnh hưởng đáng kể tưới máu cơ tim và thường chỉ cần điều trị nội khoa nếu có triệu chứng đau ngực. Tuy vậy, lâu dài, người có cầu cơ động mạch vành rất dễ dẫn đến xơ vữa đoạn trước cầu cơ do sự ảnh hưởng của dòng chảy. Việc can thiệp đặt stent vào cầu cơ động mạch vành có thể dẫn đến biến chứng vỡ động mạch vành. Do vậy, một bệnh nhân có hẹp LAD đoạn đầu rất cần đánh giá xem co cầu cơ hay không để có chiến lược điều trị hợp lý.
Trên hình ảnh chụp mạch, cầu cơ động mạch vành là hình ảnh lòng mạch bị hẹp trong thời kỳ tâm thu (do cơ tim co bóp) và trở lại gần như bình thường trong kỳ tâm trương. Bác sĩ làm thủ thuật luôn lưu ý đánh giá kỹ, tránh nhầm lẫn với hẹp động mạch vành thực sự (Hình 13.37).
Chú thích: ĐMV: Động mạch vành; LAD: Động mạch liên thất trước.
6.6 Hẹp thân chung động mạch vành trái
Một vấn đề khá thường gặp và có thể dẫn đến biến chứng nghiêm trọng là chụp mạch vành ở những bệnh nhân hẹp thân chung động mạch vành trái. Đây là một trong số rất ít trường hợp mà thao tác thông thường của chụp động mạch vành có thể gây biến chứng nguy hiểm, đe dọa tính mạng người bệnh. Hẹp thân chung động mạch vành trái có thể ở lỗ vào, ở giữa thân hoặc chỗ phân nhánh ra của động mạch liên thất trước và động mạch mũ. Bên cạnh đó, việc chẩn đoán chính xác mức độ tổn thương thân chung là rất quan trọng để quyết định phẫu thuật bắc cầu động mạch vành hoặc can thiệp mạch vành qua da.
Một số chú ý về kỹ thuật với chụp mạch cho bệnh nhân hẹp thân chung động mạch vành trái:
- Có thể chụp động mạch vành từ đường vào động mạch đùi hay động mạch quay một cách an toàn tuỳ thuộc vào bác sĩ thực hiện thủ thuật.
- Việc đưa (lái) và ống thông vào lỗ vành trái cần nhẹ nhàng, chậm rãi và hết sức cẩn thận để tránh việc cath- eter rơi mạnh vào lỗ, đặc biệt với trường hợp lỗ vào LM bị hẹp. Cần theo dõi liên tục đường cong áp lực xem có sự giảm áp lực động mạch hay không. Một số catheter chụp động mạch vành theo đường động mạch quay phổ thông có lỗ ở đầu tận và lỗ bên nên có thể không biểu hiện sự giảm áp lực.
- Với bệnh nhân mà đã biết hoặc nghi ngờ khả năng cao hẹp thân chung động mạch vành trái, trước tiên nên chỉnh đầu ống thông gần lỗ vào LM, và bơm thuốc cản quang vào xoang động mạch chủ ở hình chiếu trước sau hoặc hơi chếch phải để có thể xác định được sơ bộ có hẹp lỗ vào thân chung hay không và mức độ để có chiến lượng tiếp
- Sau khi đưa catheter vào, bác sĩ thực hiện thủ thuật phải quan sát biến động sóng áp lực động mạch chủ. Nếu có sự giảm áp lực mức độ vừa thì nhanh chóng bơm thẳng một lượng nhỏ thuốc cản quang (1-2 ml) và nhanh chóng rút catheter (“đánh và chạy”) đồng thời chụp để thu được cái nhìn ban đầu. Nếu mức độ hẹp lỗ vào qua đánh giá sơ bộ không nhiều mà có giảm áp lực cần xem lại và lái lại ống thông từ từ từng bước và đánh giá lại. Cần đánh giá có có dòng phụt ngược thuốc cản quang vào lại gốc động mạch chủ hay không khi có hẹp lỗ vào của thân chung động mạch vành trái. Trong mọi trường hợp khi áp lực động mạch nối với ống thông bị sụt giảm nặng hoặc không thấy sóng áp lực cần rút ngay ống thông ra gốc động mạch chủ và đánh giá lại.
- Khi có hẹp nặng LM cần giới hạn số lần và số lượng bơm thuốc cản quang vào mạch vành. Để xác định giải phẫu đoạn xa động mạch vành sau chỗ hẹp LM phục vụ cho bắc cầu nối, thường chỉ cần đánh giá với một vài góc chụp cơ bản (thường là hai hoặc ba). Thông thường hai góc chụp, một góc nghiêng trái trước chếch đầu và một góc nghiêng phải trước chếch chân là đủ. Góc chụp chếch trái trước – nghiêng đầu đôi khi tốt hơn cho một trường hợp hẹp lỗ vào. Nhiều trường hợp nặng, một góc chụp quan sát đủ lỗ vào và đoạn xa có thể cung cấp đủ thông tin và không cần chụp thêm nhiều góc khác làm tăng nguy cơ với người bệnh.
- Sau khi hoàn tất các góc chụp tối thiểu cho động mạch vành trái, tiến hành chụp động mạch vành phải để đánh giá toàn diện và đưa ra chiến lược phù hợp cho từng bệnh nhân.
7 Bất thường động mạch vành
Bất thường động mạch vành gặp từ 1 – 5% các trường hợp được chụp động mạch vành. Bất thường động mạch vành là nguyên nhân thứ hai thường gặp gây đột tử ở người trẻ tuổi (mặc dù hiếm gặp). Có nhiều cách phân loại bất thường động mạch vành nhưng trên lâm sàng các bác sĩ thường phân loại dựa trên hình ảnh giải phẫu bao gồm: bất thường lỗ vào, bất thường vị trí xuất phát; bất thường chỗ kết kết thúc; không có nhánh động mạch vành bẩm sinh và thiểu sản động mạch vành. Có thể phân loại dựa trên ảnh hưởng thiếu máu cơ tim trên lâm sàng như bảng sau.
Bảng 13.4. Phân loại bất thường động mạch vành dựa trên hậu quả gây thiếu máu cơ tim
| MỨC ĐỘ GÂY THIẾU MÁU CƠ TIM | LOẠI BẤT THƯỜNG |
|---|---|
| Không gây thiếu máu cơ tim | Khá nhiều bất thường ĐMV thường gặp (ĐMV phải có hai nhánh, ĐMV phải xuất phát khác thường vẫn tại lá xoang vành phải; ĐMV phải xuất phát bất thường tại lá xoang vành trái) |
| Thiếu máu cơ tim từng đợt | Vị trí nguyên ủy ĐMV từ bên lá xoang vành đối diện (ACAOS); rò động mạch vành; cầu cơ ĐMV |
| Thiếu máu cơ điển hình | ĐMV trái xuất phát từ động mạch phổi (ALCAPA); lỗ vào ĐMV bị thiểu sản teo tịt |
Chú thích: ĐMV: Động mạch vành.
7.1 Bất thường teo tịt lỗ vào động mạch vành bẩm sinh (Congenital Atresia of Coronary Ostium Coronary)
Thiểu sản lỗ vào (ostial hypoplasia) hoặc teo tịt lỗ vào (ostial atresia) bẩm sinh có thể đơn độc hoặc kèm theo bất thường khác của động mạch vành. Tiên lượng bệnh phụ thuộc vào mức độ tuần hoàn bàng hệ từ các nhánh động mạch vành khác bù lại. Hình ảnh chụp động mạch vành là thấy hình ảnh lỗ vào bị thu nhỏ trong thiểu sản hoặc không thấy dấu tích lỗ vào mà chỉ thấy tuần hoàn bàng hệ từ các nhánh khác sang. Cần phân biệt với một trường hợp mới tắc động mạch vành tại lỗ vào thì thường có các triệu chứng lâm sàng tương ứng.
7.2 Bất thường vị trí xuất phát (lỗ vào) động mạch vành
Bất thường về vị trí xuất phát (lỗ vào) động mạch vành là bất thường động mạch vành thường gặp nhất. Chúng bao gồm, lỗ vào xuất phát từ các vị trí không phải vị trí thông thường trên các xoang vành, hoặc xuất phát từ cấu trúc khác như từ một nhánh khác của động mạch vành, từ động mạch phổi, thậm chí từ buồng thất. Khi đánh giá sự bất thường này, không chỉ tìm ra vị trí xuất phát bất thường mà cần đánh giá cả đường đi của động mạch vành đó. Tương tự như vậy, xuất phát bất thường của ĐMV Phải từ xoang vành trái và chạy giữa hai đại động mạch cũng có nguy cơ gây thiếu máu cơ tim hoặc đột tử. Còn lại, các thể khác tương đối lành tính.
7.2.1 Động mạch mũ (LCX) xuất phát từ vị trí bất thường
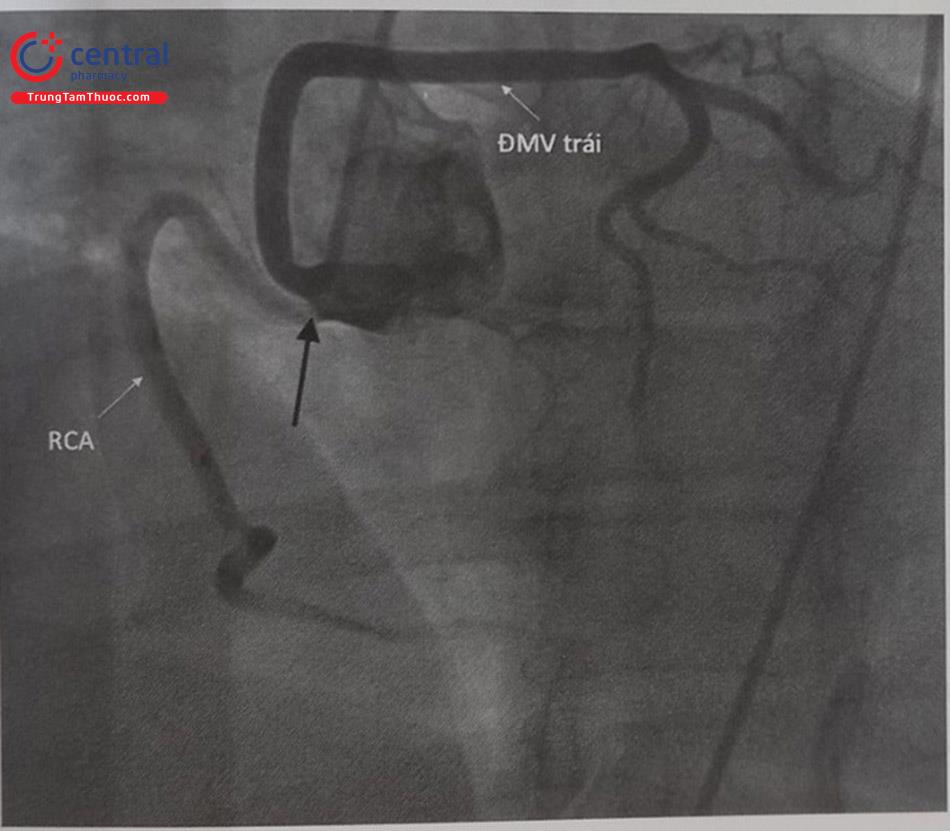
Sự bất thường về vị trí xuất phát mạch vành phổ biến tiếp theo (0,45%) là nguyên ủy của động mạch mũ trái xuất phát từ nhánh nón vành phải hoặc từ lỗ động mạch vành phải. Cần chú ý đến loại bất thường này khi chụp động mạch vành trái, bác sĩ thực hiện sẽ nhìn thấy một đoạn thân chung động mạch vành dài (Hình 13.40) với một nhánh mũ có vẻ như nhỏ và không đáng kể (đôi khi được cho là bị tắc). Khi động mạch mũ tách ra từ nhánh nón vành phải hoặc đầu gần động mạch vành phải, nó luôn luôn đi theo đường đi vòng lại động mạch chủ (retroaortic course) và đi qua phía sau quanh gốc động mạch chủ để đến vị trí tưới máu bình thường của nó.
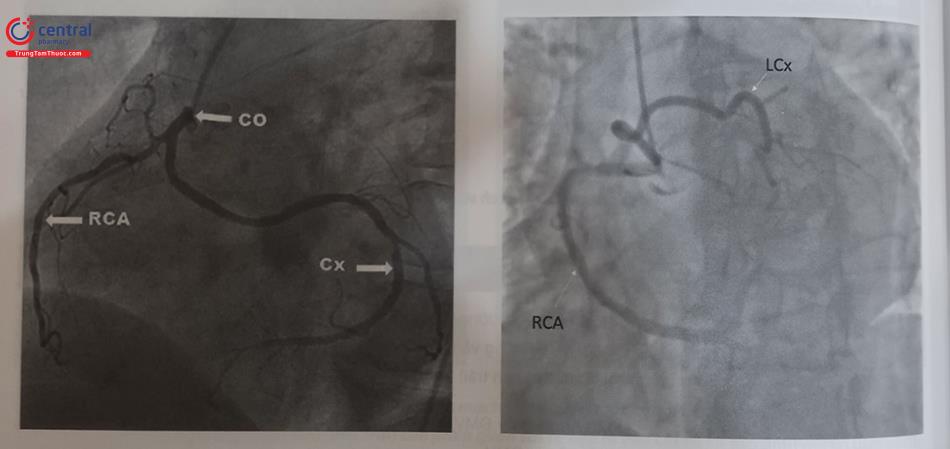
7.2.2 Nguyên ủy bất thường của thân chung động mạch vành trái từ xoang Valsalva bên phải
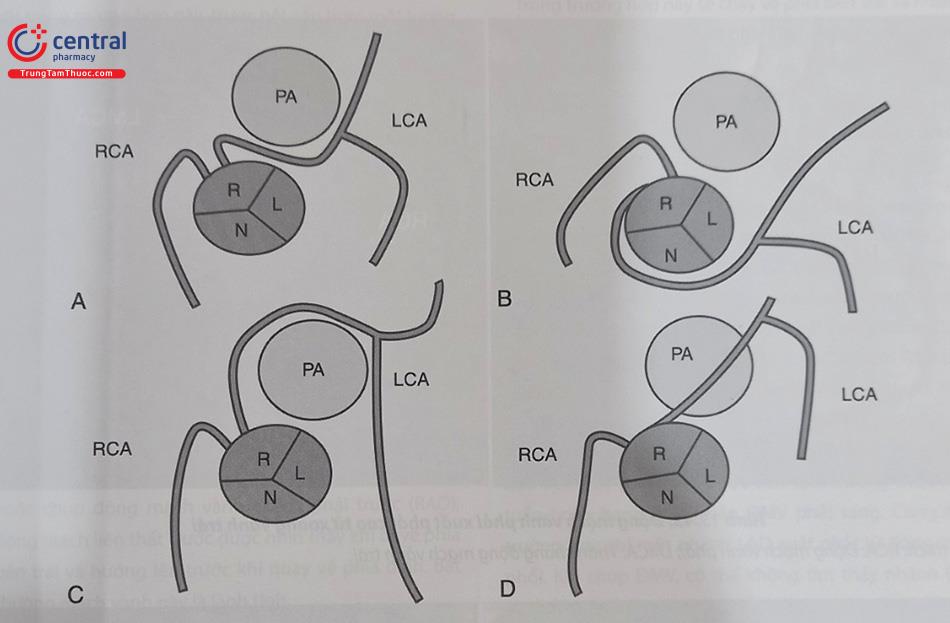
Bất thường này hiếm gặp hơn (0,02%) và có thể là ác tính tùy thuộc vào đường đi của nó. Động mạch vành trái xuất phát bất thường từ xoang vành phải có các hướng đi khác nhau và có ảnh hưởng đến tiên lượng khác nhau: chạy trước động mạch phổi; quặt ngược động mạch chủ, chạy giữa hai đại động mạch và chạy giữa vách tim (Hình 13.41). Trong đó thể ĐMV trái xuất phát bất thường từ xoang vành phải và chạy giữa hai đại động mạch có nguy cơ gây thiếu máu cơ tim hoặc đột tử khi gắng sức ở người trẻ. Các thể còn lại là lành tính.
7.2.3 Xuất phát bất thường của động mạch vành phải từ xoang Valsalva bên trái
Khi động mạch vành phải xuất phát ra từ xoang vành trái hoặc đầu gần thân chung động mạch vành trái, nó thường chỉ đi theo một đường, mặc dù các đường đi khác có thể về mặt lý thuyết và đã được ghi nhận. Động mạch vành phải xuất phát bất thường này thường đi giữa động mạch chủ và động mạch phổi tới vị trí tưới máu bình thường của nó. Sự bất thường mạch vành này có thể liên quan với các triệu chứng của thiếu máu cơ tim hoặc đột tử, đặc biệt là khi động mạch vành phải chiếm ưu thế.
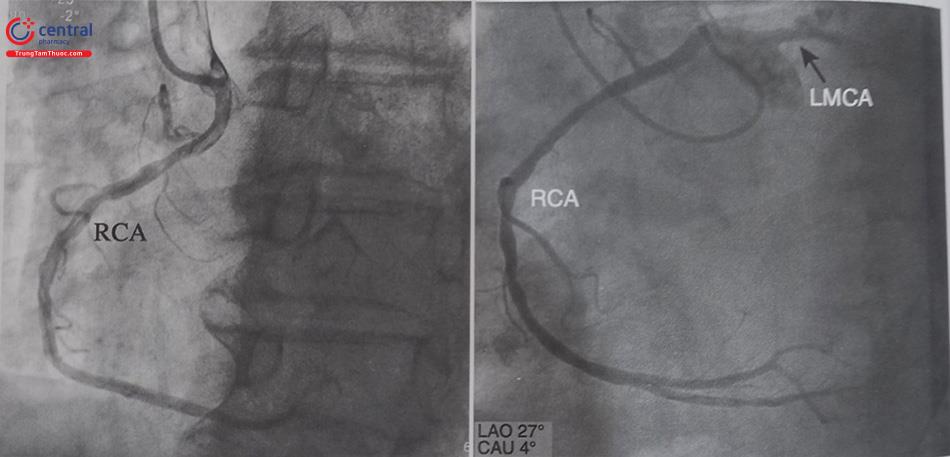
Chú thích: RCA: Động mạch vành phải; LMCA: Thân chung động mạch vành trái.
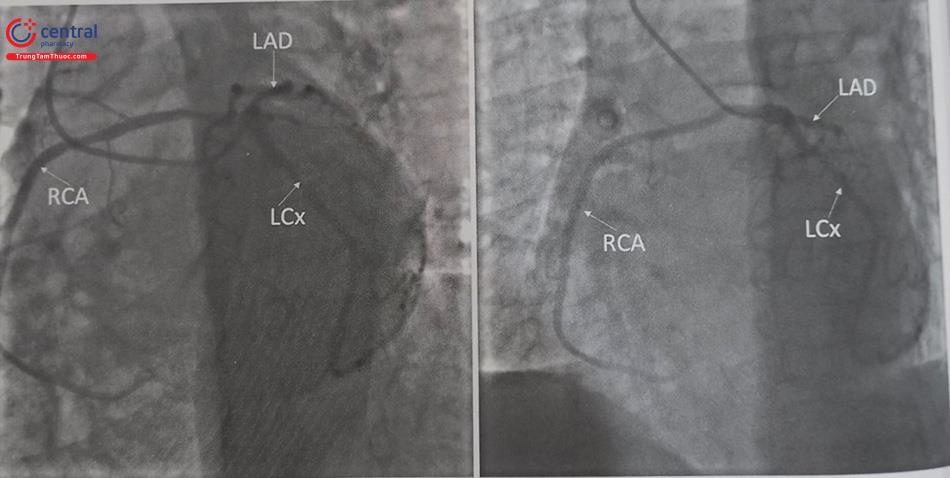
Chú thích: RCA: Động mạch vành phải; LMCA: Thân chung động mạch vành trái; LAD: Động mạch liên thất trước; LCx: Động mạch mũ.
7.2.4 Động mạch vành phải xuất phát bất thường phía trên xoang Valsalva hoặc từ thành trước động mạch chủ
Động mạch vành phải có thể xuất phát từ một vị trí ở trước hoặc cao hơn là trong xoang Valsalva vành phải. Đây là bất thường khá thường gặp nhưng lành tính. Để chụp được ĐMV trong trương hợp này, trước hết cần bơm một lượng thuốc cản quang vào gốc động mạch chủ giúp xác định hình dáng vị trí lỗ vào từ đó lái ống thông dễ hơn hoặc có thể lựa chọn một ống thông loại khác phù hợp hơn để tiếp cận được lỗ vào động mạch vành phải trong trường hợp này (ví dụ sử dụng catheter AL2 hoặc loại đa năng MP).
7.2.5 Nguyên ủy bất thường của động mạch liên thất trước từ xoang Valsalva bên phải (Lành tính)
Khi động mạch liên thất trước tách ra từ xoang vành phải hoặc đầu gần động mạch vành phải, nó thường đi theo một trong hai đường, mặc dù các đường khác là có thể:
- Đường đi phía trước thành tự do thất phải: Động mạch liên thất trước vượt qua thành tự do phía trước của thất phải và sau đó đi giữa vách ngăn quay về phía đỉnh. Trong khi chụp buồng thất, chụp động mạch chủ, hoặc chụp động mạch vành chếch phải trước (RAO), động mạch liên thất trước được nhìn thấy khi đi về phía bên trái và hướng lên trước khi quay về phía đỉnh. Bất thường mạch vành này là lành tính.
- Đường đi qua vách tim: Động mạch liên thất trước chạy một đường trong cơ qua vách liên thất, theo đáy của đường ra thất phải (RVOT). Sau đó nó lộ ra ở giữa vách tim và quay về phía đỉnh. Trong khi chụp buồng thất, chụp động mạch chủ, hoặc chụp động mạch vành nghiêng phải trước (RAO), động mạch liên thất trước trong trường hợp này sẽ chạy về phía bên trái và hướng xuống trước khi quay về phía đỉnh. Bất thường này là lành tính.
7.2.6 Động mạch vành xuất phát từ động mạch phổi (Anomalous pulmonary origin of any coronary artery APOCA)
Đây là một bất thường rất hiếm gặp. Các thể (dạng) xuất phát bất thường này được mô tả trong Hình 13.45. Nếu tất cả ba nhánh ĐMV xuất phát bất thường từ động mạch phổi thì có tiên lượng rất xấu, bệnh nhân thường chết trong tháng đầu sau sinh. Khi ĐMV trái xuất phát từ động mạch phổi (Anomalous origin of the LCA from PA-ALCA- PA), còn được gọi là hội chứng Bland-White-Garland, được ghi nhận lần đầu năm 1956 và là thể thường gặp nhất của APOCA. Khoảng 90% số bệnh nhân này chết trong năm đầu đời. Một số ít sống được đến tuổi trưởng thành nhờ tuần hoàn bang hệ từ bên ĐMV phải sang. Cũng có ít trường hợp chỉ một nhánh LAD xuất phát từ động mạch phổi. Khi chụp ĐMV, có thể không tìm thấy nhánh ĐMV và thấy tuần hoàn bàng hệ dẫn tới động mạch phổi trong một số trường hợp. Khi đó cần luồn ống thông vào động mạch phổi để tìm lỗ vào ĐMV và chụp chọn lọc.
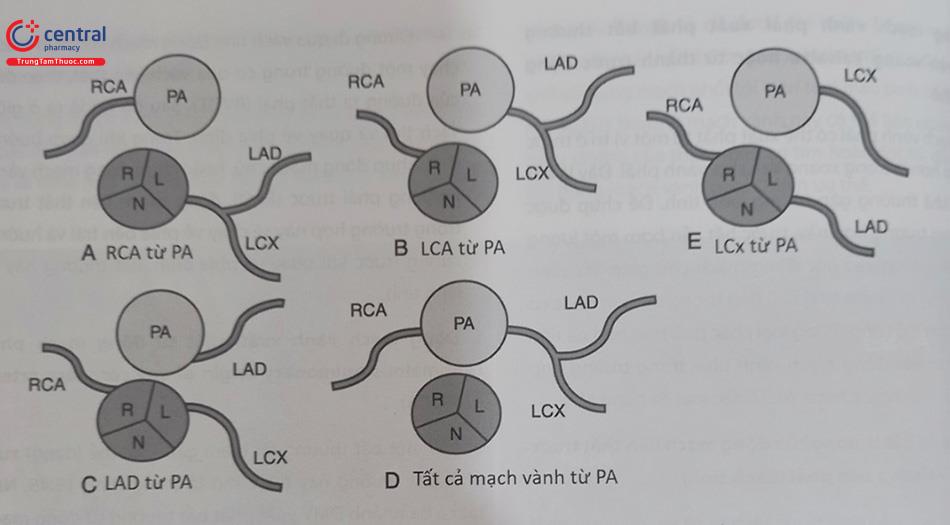
7.3 Không có nhánh động mạch vành bẩm sinh (Congenital Absence)
Không có thân chung động mạch vành trái (lỗ vào riêng động mạch liên thất trước và động mạch mũ) là dị tật mạch vành khá phổ biến (tỷ lệ mắc ~ 0,47%). Lỗ vào của hai nhánh liên thất trước (LAD) và nhánh mũ (LCX) của động mạch vành trái xuất phát riêng rẽ còn được gọi là một LM “hai nòng”. Khi chụp động mạch vành, đưa catheter chọn lọc chỉ một nhánh có thể gây nhầm lẫn khiến chúng ta đánh giá nhầm là có sự tắc nghẽn nhánh còn lại. Khi đó, nếu lúc đầu luồn chọn lọc ống thông vào động mạch liên thất trước, nên kéo ống thông lại vào động mạch chủ và tạo lực xoay theo chiều kim đồng hồ để tiếp cận vào động mạch mũ. Nếu không thành công, ta có thể chọn một catheter cỡ lớn hơn ví dụ như JL5 thay vì JL4 thông thường. Ngược lại đối với luồn catheter lúc đầu chọn lọc vào động mạch mũ, nên rút lại và xoay ngược chiều kim đồng hồ hoặc dùng một catheter cỡ nhỏ hơn (JL3.5) để đi vào được động mạch liên thất trước (LAD) chọn lọc.
Không có nhánh mũ hoặc vành phải bẩm sinh cũng được ghi nhận và thường là lành tính vì có sự bù trừ của các nhánh còn lại.
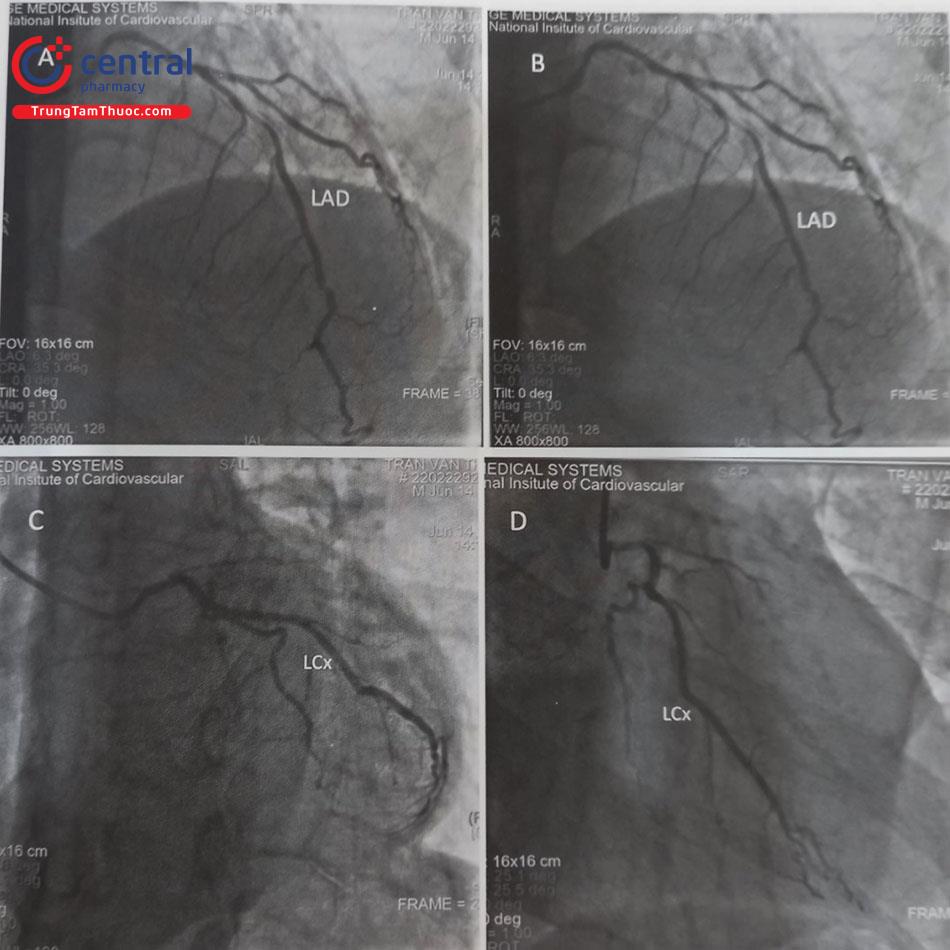
7.4 Thiểu sản động mạch vành (Hypoplasia)
Thiểu sản ĐMV được định nghĩa là sự kém phát triển của ít nhất một nhánh lớn ĐMV trên bề mặt tim. Thiểu sản có thể ảnh hưởng từ một đến ba vùng tưới máu của ba nhánh chính ĐMV. Trên hình ảnh chụp ĐMV là nhánh đo nhỏ và đường đi ngắn.Khi đường kính nhánh đó dưới 1.5 mm và không có nhánh nào đi kèm bù lại thì được coi là thiểu sản. Thiểu sản đơn nhánh RCA hoặc LCX thường có tiên lượng khá tốt. Nhưng nếu thiểu sản đồng thời hai nhánh trở lên, có thể có tiên lượng tồi và là một trong những nguyên nhân gây đột tử.
7.5 Bất thường đầu tận của động mạch vành (Anomalous Termination)
Bất thường bẩm sinh rò động mạch vành (Congenital coronary artery fistulas – CAFs) khá hiếm gặp, ước tính chiếm 0,002% trong số người bình thường. Thường được phát hiện một cách tình cờ. Tuy nhiên rò động mạch vành bẩm sinh (CAFs) lại được ghi nhận gặp trong 0.3% đến 0.8% số bệnh nhân được chụp ĐMV. CAFs được định nghĩa là có sự thông thương trực tiếp bất thường giữa một hoặc nhiều nhánh động mạch vành với một mạch máu lớn hoặc buồng tim như vào tĩnh mạch chủ, động mạch phổi, tĩnh mạch phổi, thất phải hoặc trái… CAFs có thể bắt nguồn từ bất kỳ nhánh ĐMV lớn nào, trong đó, từ RCA là 33% đến 55%, từ LAD là 35% đến 49%, và từ LCX là 17% đến 18% số bệnh nhân CAFs. Rò đồng thời từ hai nhánh ĐMV hiếm gặp hơn. Thông thường ĐMV rò vào các cấu trúc áp lực thấp hơn như thất phải (40%), nhĩ phải (26%), động mạch phổi PA, xoang vành (7%)… Chụp ĐMV là tiêu chuẩn vàng trong chẩn đoán và xác định đường đi của rò ĐMV. Tuy vậy, chụp cắt lớp cũng có giá trị trong phát hiện rò ĐMV. Khi có rò ĐMV với thì nhánh rò đó thường giãn lớn và phụ thuộc vào lưu lượng qua nhánh rò. Có trường hợp tới vài centimet. Khoảng 50% bệnh nhân CAF không có triệu chứng.
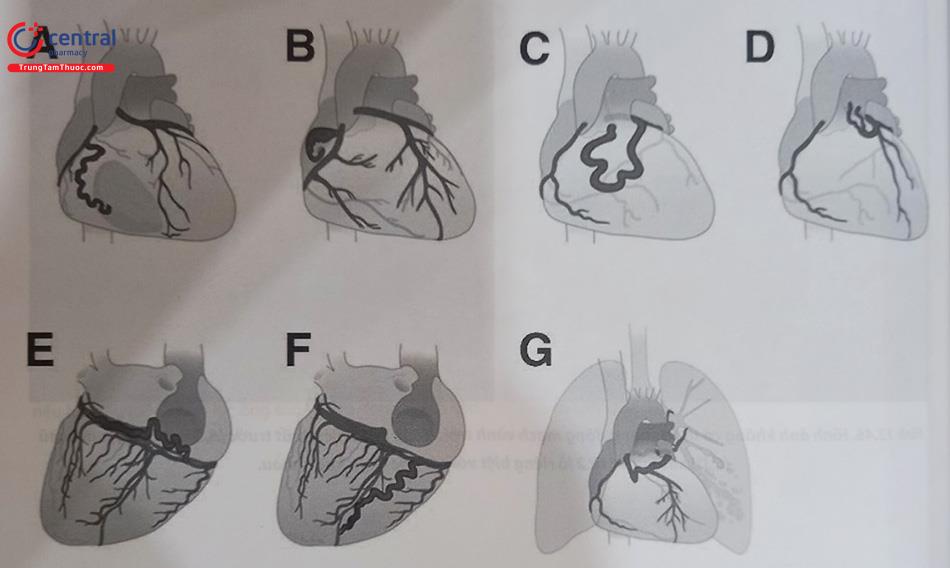
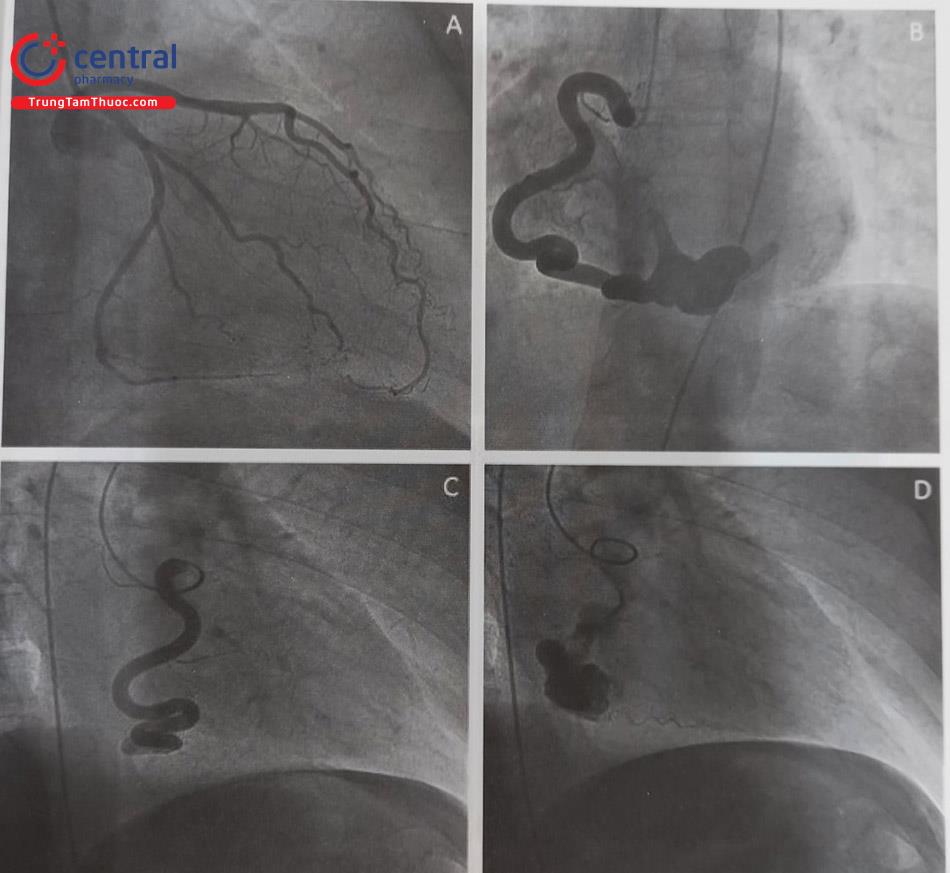
7.6 Hình ảnh chụp động mạch vành trong đảo ngược phủ tạng
Thực ra đây không coi là bất thường động mạch vành, nhưng là một hình thái khác đặc biệt. Có thể sử dụng tính năng đảo ngược phải trái trên máy chụp mạch sẽ cho hình ảnh giống bình thường. Nhưng rất cần lưu ý chú thích đầy đủ.
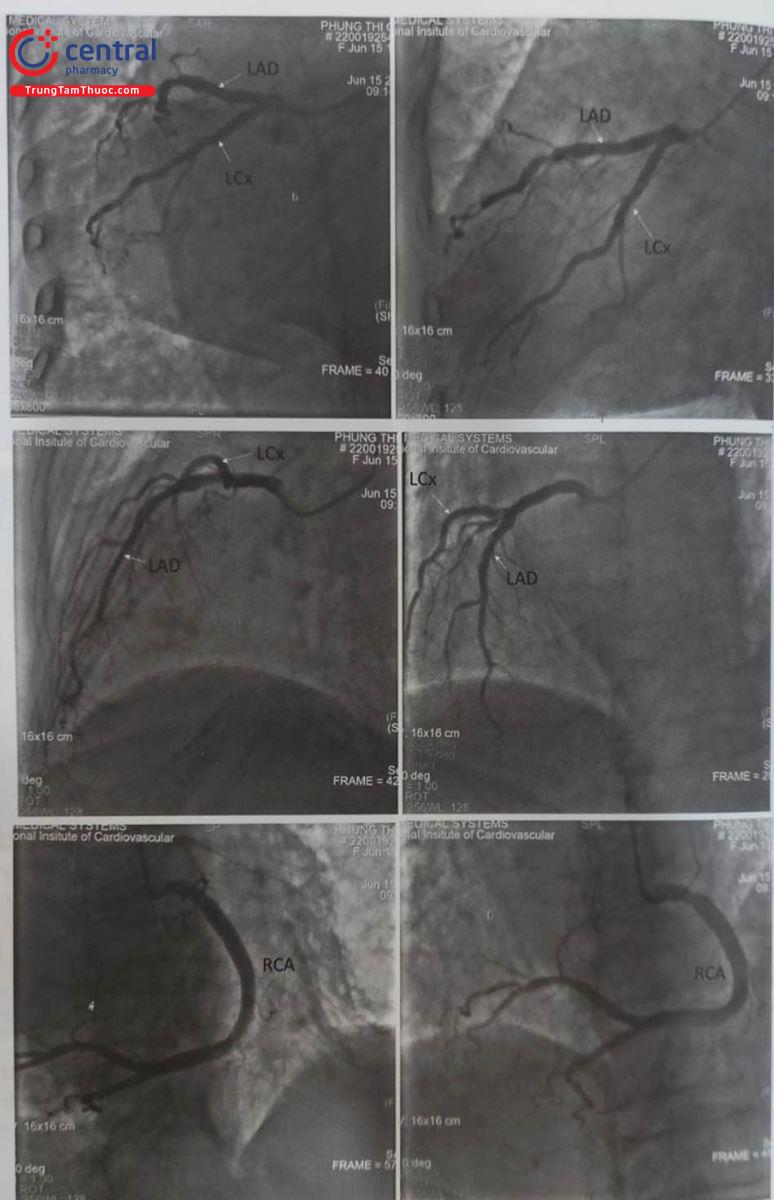
8 Chụp buồng thất trái
Chụp buồng thất trái là một phần không thể thiếu trong quá trình chụp động mạch vành, giúp cung cấp thông tin về mức độ vận động của thành thất trái và chức năng tổng quát của thất trái. Trước khi chụp thất trái người ta cũng thường đánh giá áp lực trong buồng thất trái từ đó có cái nhìn sơ bộ về chức năng thất trái.
Vận động thành thất trái bất thường gợi ý đến một bệnh cảnh thiếu máu cục bộ, nhồi máu cơ tim, viêm cơ tim, cơ tim giãn hoặc bệnh cơ tim phì đại… Chụp buồng thất trái cũng có thể cung cấp các thông tin định lượng, chẳng hạn như đánh giá được thể tích tâm thất trong thì tâm thu và tâm trương, phân suất tống máu (EF), tỉ lệ tống máu, chất lượng co cơ, sự có mặt của co cơ phì đại tăng động (hyperdynamic hypertrophic contraction), và hở van tim. Chức năng tâm thất nói chung và phân suất tống máu nói riêng là một thông số quan trọng giúp tiên lượng và có chiến lược can thiệp tối ưu cho người bệnh mắc bệnh động mạch vành.
Chụp buồng thất có thể thực hiện trước hoặc sau khi chụp động mạch vành. Trong nhiều trường hợp bệnh nhân nguy cơ cao (VD suy tim trái nặng) chỉ nên chụp động mạch vành và đánh giá chức năng tâm thất trái bằng các phương pháp không xâm lấn (VD. Siêu âm tim).
Chỉ định, chống chỉ định và biến chứng chụp buồng thất được trình bày trong bảng dưới đây.
- Chỉ định chụp buồng thất trái
- Xác định chức năng thất trái với các bệnh nhân mắc bệnh động mạch vành, bệnh cơ tim, bệnh van tim.
- Xác định thông liên thất.
- Định lượng mức độ hở van hai lá.
- Đánh giá khối lượng cơ tim cho bệnh cơ tim phì đại hoặc các bệnh lý khác.
- Chống chỉ định tương đối
- Xuất huyết tiêu hoá cấp, thiếu máu nặng, hoặc mất nước cấp.
- Rối loạn đông máu gây chảy máu không kiểm soát được
- Rối loạn điện giải, đặc biệt là hạ Kali máu; rối loạn nhịp không kiểm soát được
- Nhiễm khuẩn, sốt hoặc phụ nữ có thai
- Tiền sử mới tai biến mạch máu não mới (< 1 tháng)
- Suy tim nặng không đáp ứng với điều trị (ví dụ với áp lực cuối tâm trương thất trái >35mmHg), suy thận nặng.
- Bệnh nhân không hợp tác
- Bệnh lý nội, ngoại khoa nặng khác
- Rối loạn nhịp tim không kiểm soát.
- Biến chứng
- Rối loạn nhịp tim, đặc biệt cơn nhịp nhanh thất ngắn không liên tục, không cần điều trị; nhịp nhanh thất liên tục và rung thất cần sốc điện chuyển nhịp ngay lập tức (Chú ý: Rối loạn nhịp tim và đọng thuốc (staining) thường gặp khi sử dụng catheter có lỗ ở cuối hơn là catheter pigtail).
- Đọng thuốc cản quang bên trong cơ tim trong quá trình dùng dụng cụ bơm thuốc cản quang (thường thoáng qua và không mang ý nghĩa lâm sàng trừ khi nó đi sâu và đâm xuyên gây ra chèn ép tim cấp).
- Tắc mạch (huyết khối hoặc khí).
- Các biến chứng liên quan thuốc cản quang.
- Tụt huyết áp thoáng qua (<15 đến 30 giây) phổ biến với thuốc cản quang áp lực thẩm thấu cao ion hóa.
8.1 Kỹ thuật chụp buồng thất trái
8.1.1 Lựa chọn catheter
Chụp buồng thất trái hiện nay được chỉ định hạn chế hơn vì thường đã có siêu âm tim chất lượng cao trong đánh giá chức năng thất trái. Từ những năm 1980, người ta thường dùng ống thông loại đuôi lợn (pigtail) với nhiều lỗ bên thay vì dùng catheter có lỗ ở đầu tận (MP hoặc Sones) do tính an toàn cao hơn, ít gây ra ngoại tâm thu và thủng thành thất trái.
Chụp buồng thất qua catheter loại có một lỗ ở đầu tận có thể gây ra hậu quả nghiêm trọng, do đầu catheter tỳ vào thành thất trái, khi thuốc cản quang được bơm mạnh trực tiếp vào thành cơ tim sẽ dẫn tới thủng buồng thất.
8.1.2 Các bước thực hiện
Kỹ thuật lái ống thông vào buồng thất trái.
Đại đa số các trường hợp với van ĐMC bình thường nên dùng catheter pigtail. Trước tiên, đẩy pigtail theo guide wire đến gốc ĐMC sau đó rút Guide wire lại trong pigtail (10- 15 cm). Tiếp tục đẩy pigtail cho cuộn lại thành nửa vòng to sau đó rút lại rất từ từ và có thể quay nhẹ theo chiều kim đồng hồ đến khi đầu pigtail tì vào lỗ van và rơi vào thất trái thì đẩy nhanh xuống theo trong thời kỳ tâm thu (Hình 13.51).
Trong một số trường hợp khó khăn, như khi van động mạch chủ bị hẹp sẽ rất khó thành công với phương pháp trên. Khi đó cần dùng Guidewire cứng (Amplatz) đầu thẳng và hơi kéo pigtail lại và chỉ lái Guide wire qua lỗ van rồi đẩy pigtail theo (Hình 13.51). Một số trường hợp nên đổi sang ống thông loại JR4 hoặc AL1 thay vì pigtail để dễ lái guide wire xuống hơn. Sau khi qua được van động mạch chủ thì cần thay sang ống thông pigtail trước khi tiến hành chụp buồng thất.
Luôn nhớ là trước khi chụp buồng thất trái cần kết nối đường áp lực để đo áp lực trong buồng thất trái.
Chụp buồng thất trái:
Vị trí đặt pigtail với đầu tròn ở giữa buồng thất trái là tốt nhất, sao cho có hình như số “6”.
Cần đo ngay áp lực buồng thất trái, nếu áp lực cuối tâm trương buồng thất trái tăng 25 mmHg thì không nên chụp buồng thất trái.
Chống chỉ định chụp buồng thất trái trong các trường hợp: hẹp ĐMC quá khít, có tổn thương thân chung ĐMV trái nặng, rối loạn chức năng thất trái nặng.
Thường chụp ở 2 tư thế nghiêng phải (RAO) 300 và nghiêng trái (LAO)
Thường tiến hành chụp bằng một bơm máy đồng bộ với máy chụp mạch, với chế độ chụp tốc độ là 10-15 ml/s, thể tích 20-40 ml và áp lực hạn chế là 600 Việc thiết lập chế độ chụp dựa vào kích thước tim và chức năng tim.
Khi bơm thuốc cản quang, bác sĩ thực hiện chụp buồng thất nên giữ catheter ở tay phải và sheath ở tay trái, chuẩn bị để rút catheter nếu cần, quan sát monitor, phát hiện các vấn đề có thể xảy ra để đưa ra quyết định xử trí kịp thời, như đọng thuốc cản quang cơ tim, nhịp nhanh thất, hoặc tụt huyết áp đột ngột.
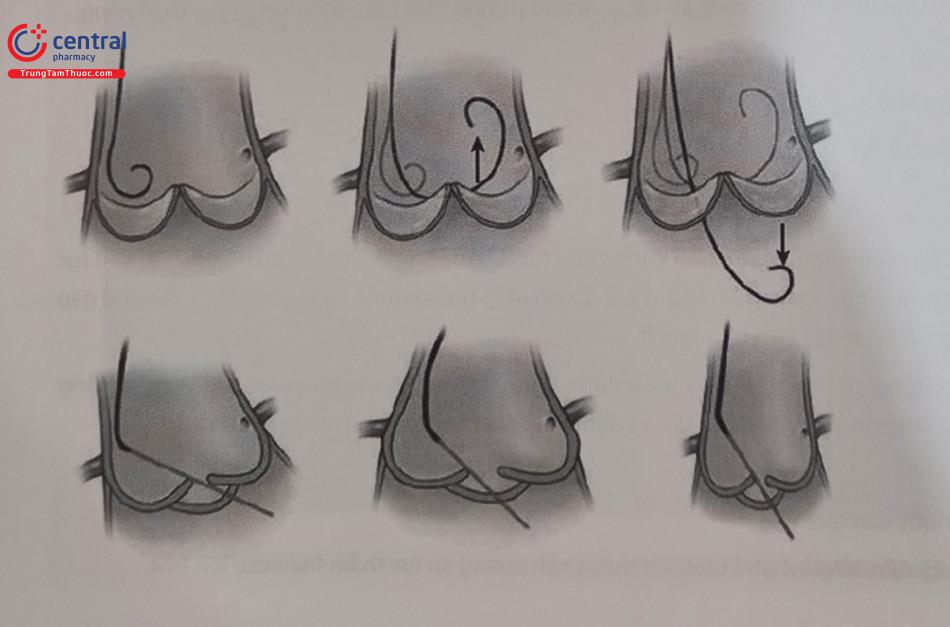
8.1.3 Thể tích thuốc cản quang
Đậm độ thuốc cản quang trong buồng thất giúp đánh giá chính xác được buồng thất trái. Để có thể có đạm độ tốt nhất và an toàn cần sử dụng một lượng lớn thuốc cản quang (20-50 ml) và bơm trong khoảng thời gian ngắn (1-3 giây). Do vậy, cần có một máy bơm thuốc cản quang đồng bộ (power injector).
Cài đặt dụng cụ bơm thuốc cản quang (áp lực cao)
Vì thuốc cản quang có độ nhớt cao nên cần một lực lớn để bơm nhanh thuốc qua catheter nhỏ, do vậy cần sử dụng máy bơm có thể cài đặt chế độ thích hợp để đưa vào một thể tích thuốc cản quang định trước trong một thời gian ngắn. Có ba bước quan trọng trong chuẩn bị bơm máy để chụp buồng thất an toàn: (1) lấy thuốc cản quang; (2) đuổi khí khỏi bơm tiêm và ống kết nối áp lực cao; (3) cài đặt bơm chính xác đảm bảo đồng bộ với máy chụp mạch.
Bước quan trọng nhất là đuổi khí trong dây nối với ống thông và bơm tiêm áp lực. Đây là một bước quan trọng và bắt buộc các bác sĩ và điều dưỡng trong phòng can thiệp phải tuân thủ.
Một số thông số cài đặt thường dùng với máy bơm điện
- Tốc độ dòng chảy (10-15 ml/giây)
- Tổng thể tích một lần bơm (20-50 ml)
- Giới hạn áp lực (600-800 psi)
- Thời gian tăng tốc (0,2-0,5 giây)
Tùy thuộc vào tình trạng buồng thất, mức độ suy tim và vị trí ống thông mà có thể cài đặt mức thấp hay cao. Ví dụ buồng thất nhỏ, ống thông sát mỏm tim nên chọn thể tích ít hơn và tốc độ chậm hơn.
8.1.4 Vị trí đầu catheter
Vị trí đặt catheter tối ưu trong chụp buồng thất là vị trí tránh tiếp xúc với các cơ nhú và không quá gần van hai lá để không gây ra hở van do ống thông gây ra. Với phần lớn các loại ống thông, vị trí khoảng giữa buồng thất là lý tưởng nhất vì chất cản quang đổ đầy phần lớn các buồng thất và phần mỏm, và trong quá trình bơm thuốc cản quang không gây ảnh hưởng đến chức năng van hai lá. Ở vị trí này, ống thông pigtail với các lỗ bên ở ngay dưới van động mạch chủ, làm tăng đậm độ cản quang buồng thất giúp đánh giá chính xác hơn. Ống thông pigtail loại có góc nghiêng (145 độ) và thiết kế đầu xoắn ốc (Catheter Halo) có thể giúp chụp buồng thất cho chất lượng tốt hơn, giảm hở van 2 lá và ngoại tâm thu.
Đầu của catheter pigtail có thể được làm cuộn lại lên trên hoặc xuống dưới van 2 lá ở góc chiếu chếch phải trước miễn là không ảnh hưởng đến van hai lá và gây ra ngoại tâm thu. Việc gấp và mở móc pigtail với mỗi nhịp đập của tim có thể ảnh hưởng đến bộ máy van hai lá. Khi còn nghi ngờ về vị trí của đầu ống thông, nên bơm thử 5-8 ml chất cản quang sẽ xác định được vị trí catheter thích hợp (ví dụ khi catheter bị mắc lại ở các cấu trúc van hoặc bè cơ).
8.2 Đánh giá kết quả chụp buồng thất thất
8.2.1 Các góc tiêu chuẩn đánh giá hình ảnh chụp buồng thất trái
Góc chụp tiêu chuẩn đánh giá hình ảnh chụp buồng thất trái gồm: (1) nghiêng phải trước 30 độ (RAO 300) sẽ cho thấy thấy thành thất trái phần bên cao, phần trước, phần mỏm, phần dưới và (2) nghiêng trái trước 45-60 độ, chếch đầu 20 – 30 độ (LAO 45-600, CRAN 20 – 300) giúp xác định rõ nhất vách liên thất, thành thất trái phần bên.
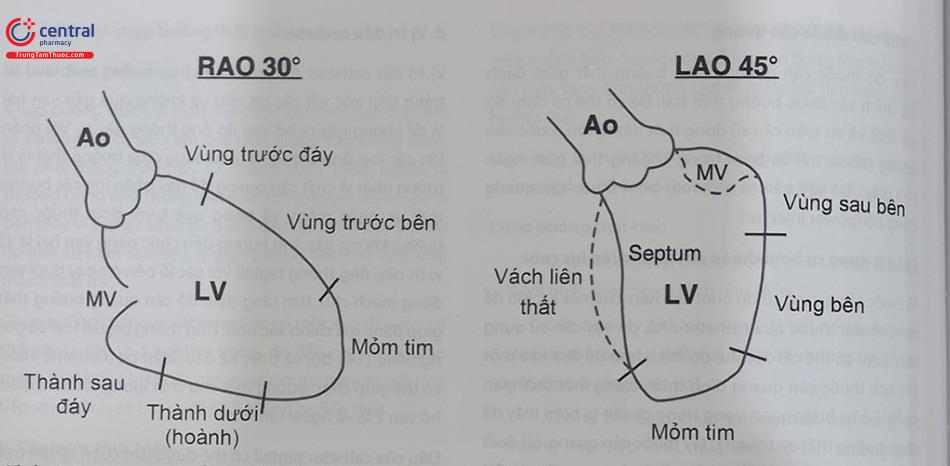
Ao: Động mạch chủ; LV: Buồng thất trái; MV: Van hai lá; Septum: Vách liên thất.
8.2.2 Đánh giá vận động vùng của thành thất trái
Vận động bình thường của co cơ thất trái được định ng- hĩa là chuyển động đồng bộ, đồng tâm, hướng trong của tất cả các điểm dọc bề mặt phía trong tâm thất trong thì tâm thu. Chuyển động thành thất giống nhau dựa trên việc cơ tim co tuần tự và phối hợp, giúp đạt hiệu quả làm việc tối đa và tiêu hao năng lượng tối thiểu. Sự co cơ phối hợp này được gọi là sự đồng bộ. Việc không có sự co cơ phối hợp trong vận động thành thất trái sẽ được phân loại theo mức độ nghiêm trọng của việc mất điều phối này. Vận động thành thất trái bất thường đặc biệt thấy rõ ở các bệnh nhân mắc bệnh mạch vành nghiêm trọng hoặc bệnh cơ tim. Phân vùng đánh giá vận động cơ tim được đề cập đến trong hình trên (Hình 13.51). Mức độ rối loạn vận động vùng cơ thất trái được quy ước phân làm các mức như sau: co bóp bình thường, (2) giảm động (co cơ chậm tại vùng đó), (3) vô động (không có co cơ tại vùng đó), (4) vận động nghịch thường hoặc loạn động (vùng cơ tim vận động ra ngoài trong thì tâm thu, gợi ý đến phình thành tâm thất).
8.2.3 Đánh giá chức năng co bóp cơ tâm thất trái
Chức năng co bóp thất trái được đánh giá bởi phân suất tống máu (Ejection fraction hay EF) và thể tích nhát bóp (SV). EF (%) được tính như sau:
EF = [(EDV -ESV)/EDV] x 100
SV = EDV - ESV
EDV (end-diastolic volume) là thể tích cuối tâm trương thất trái và ESV (End-systolic volume) là thể tích cuối tâm thu thất trái
Để đo được các thông số trên, các hệ thống máy chụp mạch đều có một chương trình đo đạc tự động dựa trên các thuật toán được cài đặt sẵn với. Bác sĩ làm thủ thuật sẽ lựa chọn các góc chụp tiêu chuẩn (thường là RAO 300), chọn hình rõ nhất của thất trái trong thời kỳ tâm thu và tâm trương (tương ứng với điện tâm đồ), sau đó sử dụng đường viền tự động và có điều chỉnh cho phù hợp thực tế. Sau đó máy sẽ tính tự động và cho ra các thông số trên.
Trong thực hành, để đánh giá nhanh, bác sĩ thường ước lượng bằng mắt thường khả năng co bóp cũng như các rối loạn vận động vùng (nếu có) để có chiến lược can thiệp phù hợp ngay sau đó.
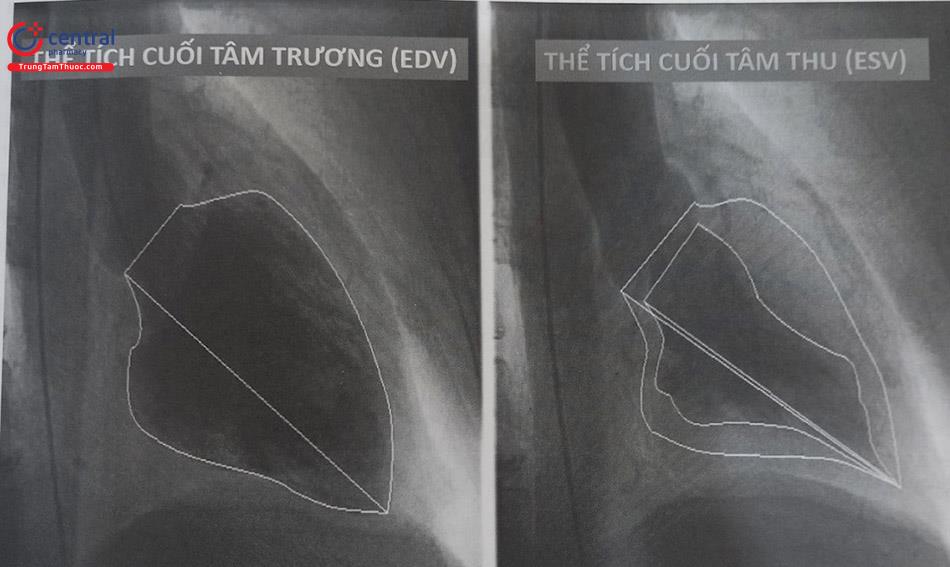
8.2.4 Đánh giá hở van tim và các luông thông trong tim
Ngoài việc chụp buồng thất trái để đánh giá chức năng thất trái và các rối loạn vận động vùng, việc chụp buồng thất trái giúp đánh giá mức độ hở van hai lá, một thông số quan trọng trong đánh giá mức độ tổn thương thực tổn hoặc cơ năng đi kèm rối loạn rối loạn chức năng thất trái. Khi nghi ngờ các hở van tim khác hoặc có luồng thông bất thường trong tim thì rất nên tiến hành thông tim phải, trái theo quy ước và chụp đánh giá các buồng tim, mạch máu lớn để xác định. Bảng 3.4 và 3.5 đề xuất vị trí góc chụp và vị trí bơm thuốc để đánh giá mức độ hở van và luồng thông trong tim nếu có.
Tính toán mức độ của hở van hai lá hoặc hở van động mạch chủ theo cách bán định lượng của Seller dựa trên cơ sở đậm độ cản quang của buồng tim nhận dòng hở so với vị trí bơm thuốc cản quang. Hiện nay, nhờ có siêu âm tim có thể cho phép đánh giá tốt các mức độ hở, tính tính toán phân suất hở van, các luống thông trong tim… nhưng chụp mạch vẫn có vai trò nhất định. Tuy vậy, cân nhắc nguy cơ khi chụp mạch để có quyết định phù hợp và an toàn nhất.
Bảng 13.6. Góc chụp và vị trí đầu ống thông trong đánh giá hở van và các luồng thông
| Khuyến cáo vị trí bơm thuốc và hình chiếu chụp mạch trong đánh giá hở van và luồng thông (shunt) trong tim | ||
|---|---|---|
GÓC CHỤP | VỊ TRÍ BƠM THUỐC | |
| Các loại hở van | ||
| Van động mạch chủ | LAO; RAO | Gốc van động mạch chủ |
| Van hai lá | RAO; LAO-CRAN | Thất trái |
| Van ba lá | RAO | Thất phải |
| Van động mạch phổi | RAO; LAO; AP | Thân động mạch phổi |
| Các loại luồng thông (shunt) trong tim | ||
| Thông liên nhĩ | LAO- CRAN | Nhĩ trái |
| Thông liên thất | LAO – CRAN | Thất trái |
| Còn ống động mạch | AP-CRAN | Quai động mạch chủ |
Bảng 13.7. Lượng hóa mức độ hở van trên chụp buồng tim/động mạch chủ (tiêu chuẩn Seller)
| HỞ VAN HAI LÁ | HỞ VAN ĐỘNG MẠCH CHỦ |
|---|---|
| + Thuốc cản quang phụt ngược vào nhĩ trái số lượng ít; mất nhanh, và thường thành dòng phụt theo nhịp tim | + Dòng hở nhỏ; thất trái tống hết thuốc sau mỗi nhát bóp |
| ++ Thuốc vào buồng nhĩ trái mức vừa, đậm độ nhạt hơn thất trái | ++ Dòng hở lấp gần đầy thất trái; còn đọng thuốc ít trong thất trái sau mỗi nhát bóp |
| +++ Thuốc lấp phụt ngược lấp đầy buồng nhĩ trái, đậm độ bằng với thất trái; nhĩ trái giãn lớn* | +++ Đậm độ thuốc ở thất trái tương đương với ở gốc động mạch chủ |
| ++++ Thuốc lấp đầy lòng nhĩ trái, nhanh hơn thất trái, đậm hơn, đọng thuốc lâu; có thể có dòng trào ngược lên tĩnh mạch phổi thì tâm thu; thất trái giãn lớn* | ++++ Đậm độ thuốc thuốc thất trái lớn hơn ở gốc động mạch chủ; thất trái giãn lớn* |
Mức độ hở van: +: (1+); ++: (2+); +++: (3+); ++++: (4+); *Hở mạn tính.
Nếu có hệ thống máy chụp hai bình diện sẽ cho phép cùng một lần chụp có thể đủ thông tin cho hai góc chụp tiêu chuẩn để đánh giá buồng thất và mức độ hở van, với một lượng thuốc cản quang ít hơn. Nếu không có hệ thống 2 bình diện, để đánh giá toàn diện các vùng thành thất trái thì nên chụp buồng thất trái hai lần với các góc chụp tiêu chuẩn.
Tốc độ bơm chụp máy cho hình ảnh rõ trong khoảng 30-60 khuôn hình/giây tùy thuộc vào nhịp tim (30 ảnh/giây với nhịp tim < 95 nhịp/ phút). Tuy nhiên, với các hệ thống máy hiện đại, tốc độ thấp hơn, thậm chí 7.5 hình/giây vẫn cho ra các hình ảnh buồng thất đạt yêu cầu và giúp giảm lượng bức xạ đáng kể.
8.3 Một số lưu ý khi tiến hành chụp buồng thất
Bơm thuốc cản quang: nên sử dụng bơm máy và cài đặt các thông số dựa trên đặc điểm của từng bệnh nhân. Bơm thuốc bằng tay để chụp buồng thất trái khó cho hình ảnh rõ và có thể ảnh hưởng đến đánh giá kết quả và, do vậy, không được khuyến khích.
Hết sức cân nhắc tới nguy cơ khi chụp buồng thất trái, nhất là trong trường hợp cấp cứu hoặc suy tim nặng. Trong trường hợp này nên sử dụng siêu âm để đánh giá các bất thường này. Việc cố gắng chụp thất trái trong các trường hợp trên làm tăng nguy cơ suy tim, rối loạn nhịp, tụt huyết áp thậm chí tử
Nhìn chung, việc chụp buồng thất trái trong các trường hợp không nguy cơ cao là an toàn và mang lại nhiều lợi ích giúp hoạch định chiến lược và tiên lượng bệnh nhân liên quan đến tình trạng mạch vành. Việc chụp này giúp mang lại thông tin nhanh chóng để bác sĩ đưa ra quyết định ngay, nhất là khi cần hội chẩn với phẫu thuật. Việc tôn trọng các bước kỹ thuật, với thể tích thuốc cản quang thấp (20-25 ml) rất ít khi gây biến chứng.
Ngoại tâm thu thất xảy ra phổ biến trong quá trình bơm thuốc cản quang và thường không cần dùng thuốc chống loạn nhịp. Tuy nhiên, trước khi chụp nên
đảm bảo nhịp tim bệnh nhân ổn định nhất là điều chỉnh vị trí của đầu ống thông (tốt nhất giữa buồng thất trái). Loại ống thông có lỗ ở đầu tận (ví dụ cathe- ter MP hay Sone) dễ gây ra ngoại tâm thu thất. Ống thông pigtail được dùng phổ biến và an toàn hơn. Ống thông loại Halo là một dạng pigtail móc không tầng với tất cả các lỗ đổ trực tiếp vào trung tâm móc, giúp chụp buồng thất trái mà gần như không gây ra ngoại tâm thu.
9 Chụp động mạch chủ lên
Chụp động mạch chủ (ĐMC) lên có thể cần thiết trong quá trình chụp động mạch vành để xác định vị trí và/hoặc độ hở van trong các phẫu thuật bắc cầu, xác định mức độ hở van động mạch chủ, hoặc để loại trừ phình tách ĐMC. Khi chụp động mạch chủ nên sử dụng catheter có các lỗ ở bên (ví dụ pigtail) để làm giảm nguy cơ lan rộng (nếu đã có tách thành ĐMC) hoặc gây ra sự bóc tách trong quá trình bơm thuốc cản quang. Catheter pigtail nên được đặt ngay trên van ĐMC (khoảng 1- 2 cm) nhưng không được quá gần làm cản trở việc đóng mở van. Với phình tách ĐMC xuống, catheter được đặt ở đầu gần vị trí tách nghi ngờ. Vị trí đặt catheter cần được kiểm tra bằng bơm một liều thuốc cản quang trước khi kết nối và bơm máy cả liều. Hở van ĐMC được ước lượng bán định lượng theo tiêu chuẩn Seller nói trên. Luôn cẩn thận để tránh vào lòng mạch giả khi nghi ngờ có phình tách ĐMC bằng cách thao tác cẩn thận với catheter và dây dẫn đầu cong chữ J (J-tipped guidewire).
Chụp ĐMC được thực hiện bằng sử dụng tốc độ dòng chảy tối thiểu 15-20 ml/giây với tổng thể tích 40-60 ml, sử dụng catheter loại lòng rộng (≥ 5Fr) với bơm máy thuốc cản quang tiêu chuẩn. Tốc độ khung hình trong chụp mạch chủ nên là 15 khung hình/giây.
Chụp ĐMC được thực hiện chụp theo hướng nghiêng trái trước (LAO) hoặc ngang bên (Lateral), và nghiêng phải trước (RAO).
Lưu ý: Với các bệnh nhân nghi ngờ phình tách động mạch chủ đã nằm trên bàn chụp mạch, nên tiến hành chụp cản quang ĐMC với sự cẩn trọng nhất.
9.1 Đánh giá động mạch chủ ở góc chụp (chiếu) ngang bên (Lateral) hoặc nghiêng trái trước (LAO)
Góc chiếu nghiêng trái trước (LAO) rất tốt trong việc xác định phình tách động mạch chủ lên mở rộng về phía mạch máu vùng cổ, giúp phác họa tối ưu cung ĐMC, độ cong ĐMC và cung cấp hình ảnh rõ ràng về ĐM cảnh chung, ĐM vô danh và ĐM dưới đòn trái. ĐM vành ở gốc ĐM chủ được biểu diễn trên góc chiếu ngang bên (lateral).
Chỉ định và chống chỉ định chụp động mạch chủ
Chỉ định
- Phình hoặc tách thành động mạch chủ
- Hở van động mạch chủ
- Chụp không chọn lọc cầu nối chủ-vành
- Hẹp trên van động mạch chủ
- Bệnh lý ở thân cánh tay đầu hoặc cung động mạch chủ
- Hẹp eo động mạch chủ
- Cửa sổ chủ-phổi hoặc chủ-tim phải (VD: rò xoang Valsalva)
- Bệnh lý tăng sinh động mạch chủ hoặc quanh động mạch chủ
- Bệnh lý huyết khối – thuyên tắc động mạch
- Bệnh lý viêm động mạch
Chống chỉ định
- Phản vệ với thuốc cản quang
- Bơm thuốc vào lòng giả trong tách thành động mạch chủ
- Đầu ống thông đặt sai vị trí
- Bệnh nhân không chịu được thêm thuốc cản quang
9.2 Đánh giá động mạch chủ ở góc chụp chiếu nghiêng phải trước (RAO)
ĐM chủ lên và ĐM chủ xuống có thể ở trên cung ĐM chủ ở hình chiếu trước sau (AP) hoặc nghiêng trái trước. Hình ảnh nghiêng phải trước có giá trị trong việc đánh giá ảnh hưởng do phình tách ĐMC lan lên ĐM chủ ngực và ĐM liên sườn, cung cấp thông tin trong phẫu thuật bắc cầu động mạch vành từ hệ mạch vành trái, hoặc đánh giá thiểu năng van ĐMC.
Chụp nghiêng hướng đầu hoặc hướng chân thường không mang lại thêm nhiều giá trị trong quan sát ĐM chủ. Các hướng này sẽ có giá trị hơn khi chụp động mạch vành hoặc cầu nối không chọn lọc, chụp gốc ĐM chủ có thể giúp định hướng vị trí cầu nối tĩnh mạch.
10 Tài liệu tham khảo
- Phạm Mạnh Hùng. Lâm sàng tim mạch học (2019). Nhà xuất bản Y học.
- Bộ Y tế. (2017). Hướng dẫn quy trình kỹ thuật nội khoa chuyên ngành tim mạch.
- Debabrata Mukherjee, Eric R. Bates. Cardiovascular Catheterization and
- Morton Kern. (2011). The Cardiac Catheterization Handbook 5th Edition.
- Emmanouil Brilakis. (2020). Manual of percutaneous coronary interventions. A step by step
- Francisco Campelo – Parada. (2018). Radial versus Femoral Approach for percutaneous coronary
- Wail Nammas, Mikko Pietila. (2017). Outcome of poor initial TIMI flow in patients presenting with acute coronary syndrome.
- Pim A L Tonino, William F Fearon, Bernard De Bruyne. (2010). Angiographic versus functional severity of coronary artery stenoses in the FAME study: fractional flow reserve versus angiography in multivessel
- Shao ping Nie. (2016). Identification and Management of Iatrogenic Aortocoronary Dissection
- Liang (2017). Percutaneous Management of Iatrogenic Aortocoronary Dissection Complicating Diagnostic Angiography or Percutaneous Coronary Intervention.
- Peter Libby, Robert Bonow et al (2022). Braunwald’s Heart Disease, 12th Edition.
- Andrew Mitchell, Giovanni Luigi De Maria, Adrian Banning (2020). Cardiac Catheterization and Coronary Intervention, 2nd
- Ali ZA, Karimi Galougahi K, Nazif T, Maehara A, Hardy MA, Cohen DJ, Ratner LE, Collins MB, Moses JW, Kirtane AJ, Stone GW, Karmpaliotis D, Leon MB. Imaging- and physiology-guided percutaneous coronary intervention without contrast administration in advanced renal failure: a feasibility, safety, and outcome Eur Heart J. 2016 Oct 21;37(40):3090-3095.
- Tavakol M, Ashraf S, Brener Risks and complications of coronary angiography: a comprehensive review. Glob J Health Sci. 2012 Jan 01;4(1):65-93.
- Fearon WF, Achenbach S, Engstrom T, Assali A, Shlofmitz R, Jeremias A, Fournier S, Kirtane AJ, Kornowski R, Greenberg G, Jubeh R, Kolansky DM, McAndrew T, Dressler O, Maehara A, Matsumura M, Leon MB, De Bruyne B., FAST-FFR Study Investigators. Accuracy of Fractional Flow Reserve Derived From Coronary Angiography. Circulation. 2019 Jan 22;139(4):477-484.

