Chọc dẫn lưu màng ngoài tim và nong màng ngoài tim bằng bóng
Nguồn: Sách tim mạch can thiệp
Chủ biên: PGS.TS.BS. Phạm Mạnh Hùng
Tham gia biên soạn:
PGS.TS.BS.Phạm Mạnh Hùng
ThS.BSNT. Phạm Nhật Minh
ThS.BSNT. Nguyễn Duy Tuấn
ThS.BSNT. Mạc Thanh Tùng
ThS.BSNT. Đặng Minh Hải
PGS.TS.BS.Tạ Mạnh Cường
Trungtamthuoc.com - Chọc dẫn lưu màng ngoài tim và nong màng ngoài tim bằng bóng là một thủ thuật hút dịch màng ngoài tim. Thủ thuật này ít xâm lấn hơn so với phẫu thuật mở của sổ màng tim thông thường. Vậy để thực hiện thủ thuật chọc dẫn lưu màng ngoài tim và nong màng ngoài tim bằng bóng như thế nào? Hãy cùng Trung Tâm Thuốc Central Pharmacy tìm hiểu nhé!
1 Giới thiệu
Bệnh lý màng ngoài có sự đa dạng về bệnh học cũng như biểu hiện lâm sàng, từ viêm màng ngoài tim cấp tới ép tim. Về triệu chứng, có bệnh nhân hoàn toàn không có biểu hiện trong khi số khác có tình trạng ép tim và ảnh hưởng tới huyết động. Chọc dẫn lưu màng ngoài tim là thủ thuật đưa catheter vào khoang màng ngoài tim bằng việc sử dụng kim để hút dịch màng ngoài tim dưới hướng dẫn của điện tim, màn huỳnh quang và/hoặc siêu âm.
Với những trường hợp tràn dịch màng ngoài tim tái phát do bệnh lý ác tính hoặc chưa rõ nguyên nhân khiến bệnh nhân phải tái nhập viện nhiều lần, nong màng ngoài tim bằng bóng là kỹ thuật đưa ống thông đầu có bóng vào khoang màng ngoài tim và nong màng ngoài tim (lá thành) tạo thành một cửa sổ để dẫn lưu dịch màng ngoài tim vào lớp trung mạc cho thấm dịch về hệ bạch huyết. Đây là một thủ thuật ít xâm lấn hơn so với phẫu thuật mở cửa sổ màng ngoài tim thông thường.
2 Giải phẫu
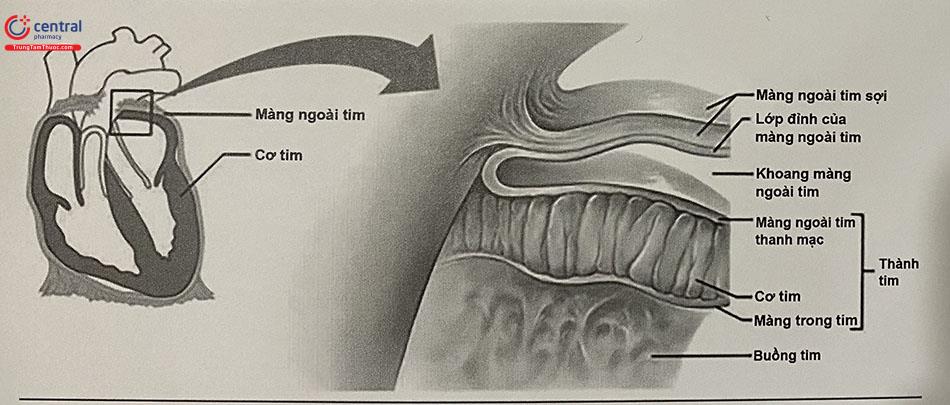
Màng ngoài tim được cấu tạo bởi hai lớp chính bao gồm: lớp bên ngoài cứng được gọi là màng ngoài tim sợi và lớp bên trong mỏng được gọi là màng ngoài tim thanh mạc.
Màng ngoài tim sợi hay ngoại tâm mạc sợi là một bao xơ chun giãn bao bọc quanh tim giống như một cái túi màng có miệng túi dính liền với lớp áo ngoài của các mạch máu lớn thông với tim. Ngoại tâm mạc sợi giúp giữ cho tim chứa trong khoang ngực. Nó cũng bảo vệ tim khỏi nhiễm trùng có khả năng lây lan từ các cơ quan lân cận như phổi.
Màng ngoài tim thanh mạc hay ngoại tâm mạc thanh mạc là một túi kín gồm hai lá liên tiếp với nhau. Lá thành lót ở mặt trong ngoại tâm mạc sợi. Lá tạng bọc mặt ngoài tim, sau đó bọc cả đoạn đầu các mạch máu thông với tim rồi lật lại để liên tiếp với lá thành.
Khoang màng ngoài tim là một khoang tiềm tàng nằm giữa hai lá thành và tạng của màng ngoài tim bên trong chứa một ít dịch khoảng 15-50mL giúp hai lá thanh mạc trượt lên nhau dễ dàng. Tràn dịch màng ngoài tim là tình trạng tích tụ cấp tính hoặc mạn tính của chất lỏng trong khoang màng ngoài tim. Dịch này có thể là dịch thấm, dịch tiết, máu hay dịch mủ. Màng ngoài tim có độ đàn hồi hạn chế, và trong những trường hợp cấp tính, chỉ cần 100-150mL dịch để gây chèn ép Nếu dịch tăng lên chậm, khả năng giãn nở của màng ngoài tim tăng dần cho phép chứa một lượng dịch lớn (lên tới 2 – 3 lít).
3 Chọc dẫn lưu dịch màng tim
3.1 Chỉ định và chống chỉ định
3.1.1 Chỉ định
Ép tim cấp do tràn dịch màng ngoài tim: là một chỉ định cấp cứu, tuyệt đối, không chậm trễ, ngay lập tức.
Tràn dịch màng ngoài tim số lượng nhiều (khoảng trống siêu âm > 20 mm trong thì tâm trương) gây triệu chứng khó đáp ứng điều trị nội.
Tràn dịch màng tim 10-20 mm trên siêu âm tim trong thì tâm trương thì chỉ chọc dịch với mục đích chẩn đoán: lấy dịch xét nghiệm, nội soi màng tim, sinh thiết màng tim. Trong các trường hợp nghi ngờ tràn dịch màng tim do lao, ung thư.
3.1.2 Chống chỉ định
Không có chống chỉ định tuyệt đối chọc dẫn lưu dịch màng ngoài tim trong trường hợp ép tim có ảnh hưởng huyết động. Tách thành động mạch chủ và vỡ thành tự do sau nhồi máu cơ tim hoặc tràn dịch màng ngoài tim do chấn thương là những chống chỉ định của chọc dẫn lưu màng ngoài tim do nguy cơ làm phức tạp thêm tình trạng lâm sàng do giải áp màng ngoài tim nhanh và khôi phục huyết áp hệ thống. Tuy nhiên, nếu không thể phẫu thuật ngay, hoặc nếu bệnh nhân nguy kịch có thể cân nhắc chọc dịch màng ngoài tim và dẫn lưu lượng ít máu trong khoang màng ngoài tim, duy trì huyết áp quanh mức 90 mmHg trong khi chuẩn bị phẫu thuật cấp cứu.
Một số chống chỉ định tương đối bao gồm: rối loạn đông máu chưa kiểm soát, đang điều trị chống đông, tiểu cầu giảm < 50.000/mm3.
3.2 Dụng cụ
Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
Gạc vô khuẩn; bơm 5 mL, 10 mL, 20 mL, 50 mL; ba chạc.
Dụng cụ mở thiết lập đường vào khoang màng ngoài tim (kim cỡ 18G, dây dẫn 0.035 inch, introducer sheath, dao phẫu thuật).
Ống thông pigtail (5Fr hoặc 6Fr) hoặc ống thông thẳng có nhiều lỗ bên để dẫn lưu.
Thuốc sử dụng trong thủ thuật: thuốc giảm đau (morphin, perfalgan), thuốc gây tê tại chỗ.
Thuốc cản quang (nếu tiến hành dưới màn huỳnh quang).
Kim chỉ khâu cố định ống thông dẫn lưu.
3.3 Kỹ thuật chọc dịch màng ngoài tim
3.3.1 Chuẩn bị bệnh nhân
Bệnh nhân được giải thích đầy đủ về thủ thuật và ký vào bản cam kết thực hiện thủ thuật.
Thủ thuật được tiến hành tại phòng thủ thuật hoặc phòng tim mạch can thiệp, bệnh nhân được bố trí nằm đầu cao khoảng 30 độ.
Lắp máy theo dõi điện tâm đồ, huyết áp, SpO2.
Thở oxy đầy đủ.
Thiết lập một đường truyền tĩnh mạch tốt để đưa các thuốc giảm đau, an thần,…
Dùng các thuốc giảm đau, an thần trước thủ thuật, kháng sinh dự phòng.
3.3.2 Vị trí đường vào
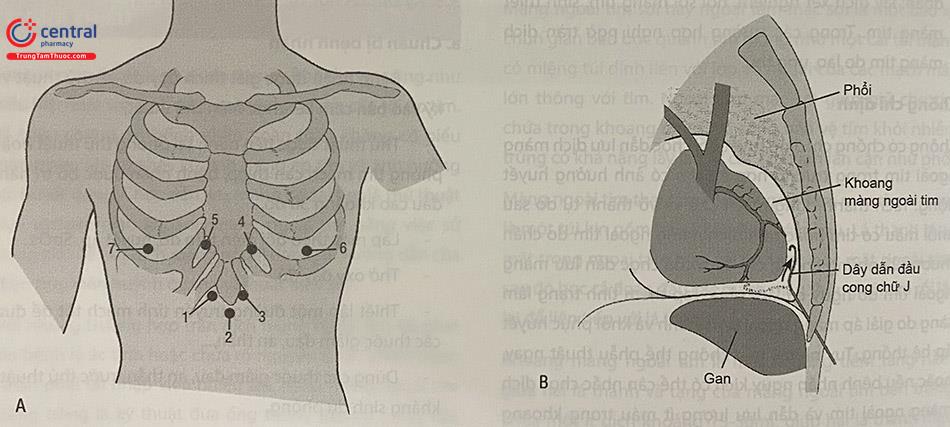
Siêu âm tim giúp quyết định nhiều nhất vị trí thích hợp của đường vào và hướng kim (Hình 63.2). Thông thường nhất thì vị trí chọc dịch là vị trí mà siêu âm tim xác định là gần dịch khoang màng ngoài tim nhất. Những đường vào phổ biến là từ mũi ức hoặc từ mỏm nhưng vào từ một số vị trí khác cũng có thể dùng nếu thuận lợi hơn (Bảng 63.1).
Ưu điểm của đường dưới mũi ức là giảm nguy cơ tràn khí màng phổi, rách các động mạch vú trong hoặc động mạch liên sườn (Hình 63.2). Khi chọc dịch dưới mũi ức, kim phải được tạo được góc và di chuyển tự do bên dưới xương sườn cuối gắn với mặt dưới bên của mũi ức (thường cách mũi ức xuống dưới và sang bên một đốt ngón tay). Vị trí chọc quá cao và gần chỗ nối của mũi ức có thể gặp khó khăn khi đi kim xuống dưới xương sườn. Khi sử dụng đường cạnh ức, kim nên cách thành bên xương ức 1 cm để tránh tổn thương cho động mạch vú trong; nguy cơ tràn khí màng phổi tăng thêm khi ta chọc kim dịch ra phía bên xương ức.
Đối với chọc dịch qua khoang liên sườn, kim nên đặt ởvị trí bờ trên xương sườn để giảm nguy cơ chấn thương bó mạch thần kinh liên sườn. Góc của đường kim vào và hướng phải được định hướng cùng hướng của bác sĩ làm thủ thuật. Vị trí và hướng chọc có thể được đánh dấu trước bằng bút không xóa được. Khu vực trước tim và dưới mũi ức được sát khuẩn vô trùng và trải toan vô trùng.
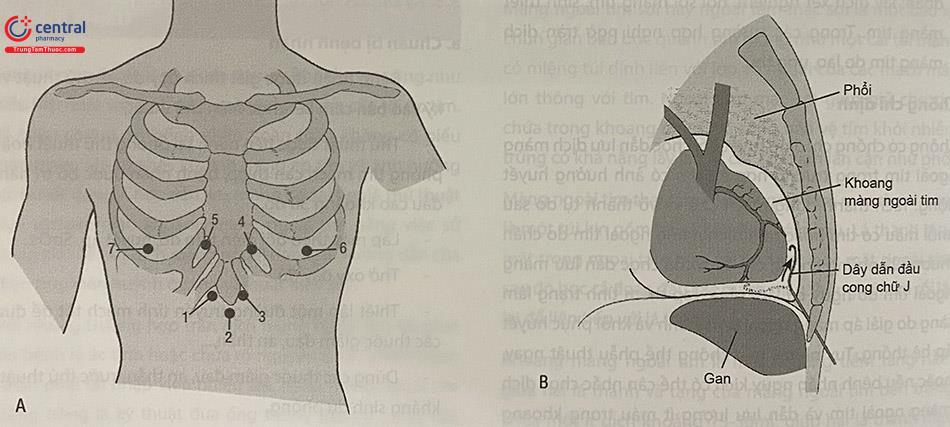
(A) Các vị trí của chọc dịch màng ngoài tim.(1,2,3) từ dưới mũi ức, (4) khoang liên sườn V cạnh ức trái, (5) khoang liên sườn V cạnh ức phải, (6) từ mỏm, (7) từ vị trí nhiều dịch nhất phía bên phải. (B) đưa dây dẫn đầu cong chữ J qua kim chọc dịch vào khoang màng ngoài tim. (Nguồn: A is modified from Spodick DH. Acute pericarditis. New York: Grune & Stratton, 1959)
Bảng 63.1. Các đường tiếp cận chọc dẫn lưu màng ngoài tim
| ĐƯỜNG VÀO | MÔ TẢ | ƯU ĐIỂM | NHƯỢC ĐIỂM |
|---|---|---|---|
| Từ mỏm | Vị trí đâm kim cách mỏm 1-2 cm | Đường vào gần ngay sát thành ngực tránh được gan | Nguy cơ chọc vào thất trái cao do mỏm tim đập tăng động. Tăng nguy cơ tràn khí màng phổi. |
| Dưới mũi ức | Điểm giữa từ điểm mũi ức và ứcsườn bên trái.Kim đã vào dưới lồngngực hạ kim 15-30 độ hướng về vai trái | Giảm nguy cơ tràn khímàng phổi | Đường tiếp cận dài nguy cơ vàotạng gan, khoang sau phúc mạc |
| Cạnh bên ngực | Đưa kim vuông góc với thành ngực ở khoang liên sườn V ngay bên cạnh ngoài xương ức | Dưới hướng dẫn siêu âm cung cấp hình ảnh tốt về cấu trúc màng ngoài tim | Nguy cơ tràn khí màng phổi và thủng các mạch máu bên trong lồng ngực |
3.3.3 Đưa kim
Sau khi gây tê tại chỗ, kim được đưa vào khoang màng ngoài tim qua vị trí và góc đã xác định trước. Bất kể sử dụng đường nào, phải đi kim chậm và hút âm vừa phải, nếu hút âm quá mạnh có thể làm tắc kim do hút các mảnh mô và không phát hiện được dịch màng tim.
Khi vào được khoang màng ngoài tim có thể thấy cảm giác hẫng và hút ra dịch. Nếu sử dụng kim luồn, cần đẩy nhẹ kim thêm khoảng 2 mm để chắc chắn vỏ kim đã vào tới khoang màng ngoài tim. Sau đó vỏ kim được đẩy vào trên kim rồi rút kim ra.
3.3.4 Xác nhận kim đã vào màng ngoài tim
Có ba phương pháp để xác định kim chọc dịch màng ngoài tim ở vị trí nào (Hình 63.3).
- Đầu tiên là dùng siêu âm cản âm, cách này dùng chất cản âm (có thể sử dụng dung dịch muối sinh lý đã tạo bọt khí) bơm qua kim dưới hình ảnh siêu âm, thường đặt đầu dò ở vị trí khác với vị trí chọc mạch. Chú ý quan sát chất cản âm ở trong khoang màng ngoài tim hay là ở trong buồng tim, nếu chất cản âm trong buồng tim thì rút nhẹ từ từ kim ra và kiểm tra lại bằng cản âm dưới siêu âm.
- Cách thứ hai là chọc dịch màng ngoài tim trong phòng can thiệp, khi chọc dịch màng ngoài tim thì ta dùng bơm cản quang vừa đi vừa test dưới hướng dẫn của màn huỳnh quang, khi vào khoang màng ngoài tim thì test cản quang sẽ thấy hiện hình thuốc cản quang trong khoang màng ngoài tim (Hình 4).
- Cách thứ ba là dùng kim chọc có kết nối với điện tâm đồ khi chọc dịch màng ngoài tim, khi kim chọc chạm cơ tim sẽ có ngoại tâm thu hay biến đổi điện tim trên màn hình theo dõi (Hình 63.5).
Siêu âm vẫn rất quan trọng nếu có để đánh dấu hướng và vị trí chọc dịch màng ngoài tim để giảm nguy cơ xảy ra biến chứng. Việc xác nhận vị trí của kim đặc biệt cần thiết nếu hút ra dịch máu. Ngoài ra, có thể cho dịch máu hút được vào một chiếc bát, nếu là dịch màng tim sẽ không đông, ngược lại, dịch máu sẽ đông nếu là máu trong buồng tim.
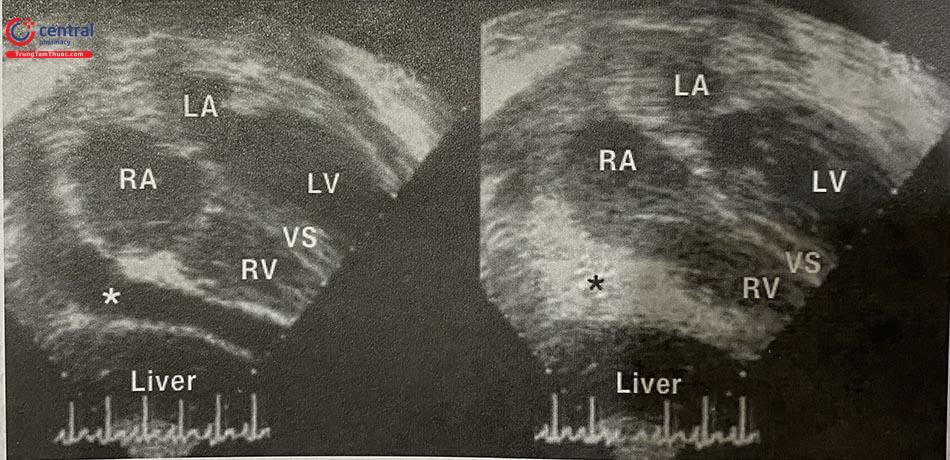
Hình đánh dấu * bên trái: là dịch khoang màng ngoài tim.
Hình đánh dấu * bên phải: Sau khi tiêm chất cản âm vào khoang màng ngoài tim có màu trắng trên siêu âm ở hình bên phải được đánh dấu * có màu trắng.
LA: Nhĩ trái; LV: Thất trái; RV: Thất phải; VS: Vách liên thất.
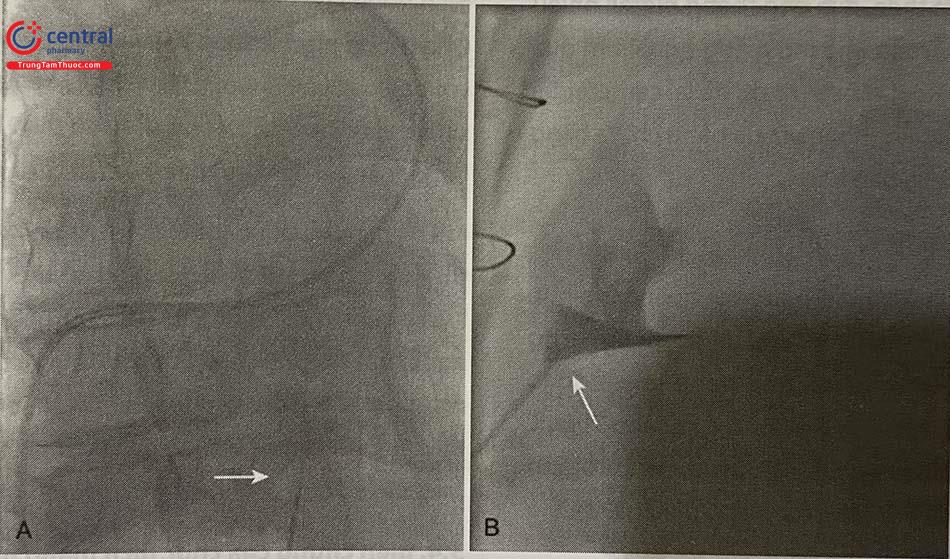
A và B là hình ảnh dưới màn huỳnh quang ở tư thế thẳng mặt (trước-sau) và bên khi đưa kim vào màng ngoài tim. Thuốc cản quang bơm qua kim để xác nhận đã vào khoang màng ngoài tim thành công.
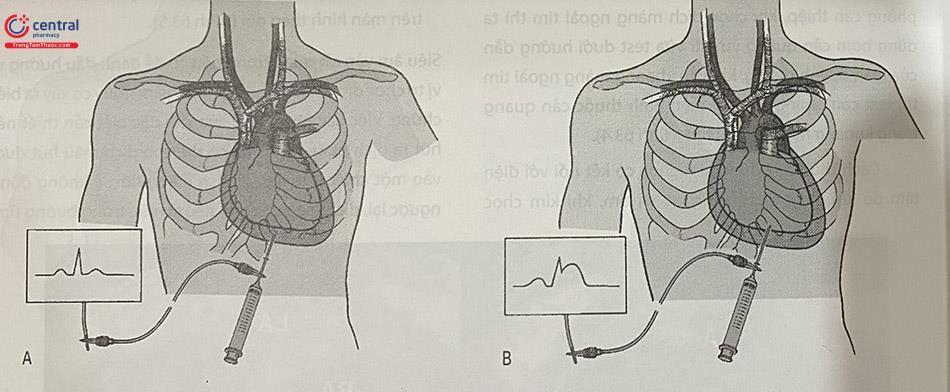
Kim chọc dịch được kết nối với monitor trong lúc chọc dịch màng ngoài tim,hình ảnh biến đổi ST khi kim chạm cơ tim (hình B). (Nguồn: Tilkian AG, Daily EK. Cardiovascular procedures: diagnostic techniques and therapeutic procedures. St. Louis, MO: Mosby, 1986.)
3.3.5 Đưa ống thông vào khoang màng tim
Sau khi xác nhận chính xác kim chọc dịch ở khoang màng ngoài tim, đưa dây dẫn đầu cong chữ J qua kim chọc dịch vào trong khoang màng ngoài tim. Trong phòng can thiệp dưới màn tăng sáng có thể nhìn thấy vị trí và hình dạng của dây dẫn chữ J trong màng ngoài tim.
Tiếp theo rút kim chọc dịch ra (giữ chắc dây dẫn), lấy một dao nhỏ rạch da vị trí đưa sheath vào và đưa một introducer sheath 5F hoặc 6F vào khoang màng ngoài tim qua dây dẫn chữ J. Tiếp theo, đưa ống thông pigtail nhiều lỗ bên ở phía đầu vào trong khoang màng ngoài tim qua sheath trên dây dẫn, rồi rút sheath ra chỉ để lại catheter tại nơi để dẫn lưu. Cố định ống thông với da bằng chỉ và băng lại gạc vô khuẩn trên vị trí dẫn lưu.
3.3.6 Hút dịch màng ngoài tim
Có thể hút dịch màng ngoài tim bằng tay hoặc bình hút. Sau khi đặt dẫn lưu, hút nhanh dịch màng ngoài tim bằng bơm tiêm lớn (50mL) cho tới khi tình trạng huyết động ổn định, thường sẽ cải thiện sau khi hút ra khoảng 200mL dịch. Đối với bệnh nhân bị ép tim do vỡ tim, nên rút càng nhiều dịch màng ngoài tim càng tốt bởi vì điều này sẽ tạo điều kiện cho việc cầm máu chỗ vỡ.
Đối với bệnh nhân tràn dịch màng ngoài tim do nguyên nhân khác, gây dính hoàn toàn lá thành và lá tạng của màng ngoài tim cũng làm giảm khả năng tái phát dịch.
Nếu không hút được dịch màng ngoài tim mặc dù vẫn còn tràn dịch màng ngoài tim trên siêu âm tim, nên chỉnh lại vị trí của ống thông pigtail. Đôi khi chọc kim màng ngoài tim làm thủng màng phổi sẽ làm dịch màng tim qua màng phổi và sẽ dẫn lưu dịch màng tim được ít hơn dự kiến. Trong một số trường hợp tràn máu màng ngoài tim số lượng lớn được dẫn lưu ra liên tục sẽ làm thiếu máu nặng và giảm thể tích tuần hoàn, cần truyền máu cấp để hạn chế lượng máu mất đi.
3.3.7 Theo dõi sau chọc dẫn lưu dịch màng ngoài tim
Ống thông pigtail được khâu cố định vào da, được kết nối với ba chạc và cứ 4-6 giờ lại được tráng bằng nước muối sinh lý để đảm bảo đường dẫn lưu dịch không bị tắc. Thay băng toàn bộ dẫn lưu màng tim mỗi 72 giờ.
Khi dịch màng tim ra ít (< 25 mL/ngày) và siêu âm tim cho thấy không có tràn dịch tái phát có thể rút ống thông dẫn lưu. Nguy cơ tái phát sau dẫn lưu hoàn toàn dịch màng ngoài tim thường thấp (< 10%), ngoại trừ một số nguyên nhân như do vi khuẩn hoặc bệnh lý ác tính. Dịch dẫn lưu màng ngoài tim nên được gửi đi làm xét nghiệm sinh hóa, nuôi cấy và làm tế bào để tìm nguyên nhân tràn dịch.
3.4 Biến chứng của chọc dịch màng ngoài tim
Khi thủ thuật chọc dịch màng ngoài tim được thực hiện bởi các bác sĩ có kinh nghiệm thì tỉ lệ biến chứng rất thấp (< 2%).
- Hội chứng cường phế vị: Có thể xảy ra tới 25% số bệnh nhân được làm thủ thuật. Khi kim chọc dò đi qua màng tim bệnh nhân đột ngột tụt huyết áp, da nhợt, nhịp tim chậm cần nghĩ đến hội chứng này. Xử trí bằng cách nâng chân người bệnh cao lên để máu về tim dễ dàng, tiêm dưới da 2 ống atropin 0,25 Trường hợp nặng cân nhắc dùng adrenalin với liều nâng huyết áp.
- Chọc vào thất phải hoặc thất trái: Ít gặp nhưng là một biến cố nặng cần phải nhận biết và xử trí nhanh chính xác. Monitor điện tâm đồ có thể thay đổi đột ngột, dịch máu đông trong kim chọc hay catheter dẫn lưu, huyết động thay đổi và đặc biệt kiểm tra siêu âm tim cản âm hoặc soi dưới màn huỳnh quang tăng sáng quan sát chất cản âm hay thuốc cản quang trong buồng tim. Cần chống sốc cho bệnh nhân, truyền máu, dịch cao phân tử, liên hệ phẫu thuật nếu tình trạng lâm sàng xấu đi nhanh chóng.
- Chọc vào các tạng trong ổ bụng: Khi đưa kim qua phúc mạc có thể đi qua các tạng trong ổ bụng, thường gặp nhất là gan tuy nhiên nguy cơ chảy máu đáng kể rất thấp. Có thể chọc vào tạng rỗng nhưng hiếm khi được ghi nhận.
- Hội chứng giải ép tim: Tỉ lệ xảy ra lên tới 5%, nguyên nhân chưa rõ tuy nhiên có thể do rút dịch giải áp màng ngoài tim quá nhanh, gây ra tình trạng suy sụp về huyết động sau pha đầu cải thiện nhờ chọc dẫn lưu dịch màng tim. Trên lâm sàng thường biểu hiện rối loạn huyết động nghịch thường và/hoặc phù phổi cấp sau khi dẫn lưu dịch màng ngoài tim. Có thể dự phòng biến chứng này bằng cách tránh dẫn lưu dịch quá nhanh để khôi phục huyết động (không quá 500mL), sau đó dẫn lưu chậm có kiểm soát lượng dịch còn lại. Điều trị hỗ trợ là phương pháp điều trị cho hội chứng giải ép tim.
- Rối loạn nhịp tim: thường là gây loạn nhịp trên thất như cơn tim nhanh kịch phát trên thất, ngoại tâm nhĩ. Các rối loạn nhịp này thường qua nhanh nếu dịch màng ngoài tim được dẫn lưu và người bệnh đỡ khó thở hơn.
- Nhiễm trùng: ít khi nhiễm trùng tại chỗ chọc màng ngoài Những trường hợp nhiễm trùng nặng thường có nguyên nhân từ phổi (áp xe phổi đi kèm gây rò ra khoang màng ngoài tim).
- Tràn khí màng phổi: hiếm gặp. Người bệnh cảm thấy đau ngực đột ngột, nghe rì rào phế nang giảm, gõ vang trống là những dấu hiệu cần nghĩ đến tràn khí màng phổi nhất là khi đường vào là những vị trí đặc biệt nói trên. Nếu tình trạng cho phép thì vẫn nên tiếp tục tiến hành thủ thuật dẫn lưu màng ngoài tim, sau đó chụp Xquang tim phổi thẳng để quyết định thái độ xử trí: chọc hút và dẫn lưu khí màng phổi nếu có chỉ định.
4 Nong màng ngoài tim bằng bóng
4.1 Chỉ định và chống chỉ định
4.1.1 Chỉ định
Bệnh nhân tràn dịch màng ngoài tim tái phát do các bệnh ác tính.
Tràn dịch màng ngoài tim không rõ nguyên nhân tái phát nhiều lần.
4.1.2 Chống chỉ định
Tràn dịch màng ngoài tim do các nguyên nhân đã rõ như nhiễm trùng, tràn mủ màng tim,…
Rối loạn đông máu chưa kiểm soát, đang điều trị chống đông, tiểu cầu giảm < 000/mm3.
4.2 Chuẩn bị
4.2.1 Chuẩn bị bệnh nhân
Bệnh nhân được giải thích đầy đủ về thủ thuật và ký vào bản cam kết thực hiện thủ thuật.
Thủ thuật được tiến hành tại phòng tim mạch can thiệp, bệnh nhân được bố trí nằm đầu cao khoảng 30 độ.
Lắp máy theo dõi điện tâm đồ, huyết áp, SpO2.
Thở oxy đầy đủ.
Thiết lập một đường truyền tĩnh mạch tốt để đưa các thuốc giảm đau, an thần,…
Dùng các thuốc giảm đau, an thần trước thủ thuật, kháng sinh dự phòng.
4.2.2 Chuẩn bị dụng cụ
Bàn để dụng cụ: bao gồm bộ bát vô khuẩn, áo phẫu thuật, găng tay.
Gạc vô khuẩn; bơm 5 mL, 10 mL, 20 mL, 50 mL; dụng cụ ba chạc.
Dụng cụ mở thiết lập đường vào khoang màng ngoài tim (kim chọc dẫn lưu dịch màng ngoài tim, guidewire, introducer sheath).
Thuốc sử dụng trong thủ thuật: thuốc giảm đau (morphin, perfalgan), thuốc gây tê tại chỗ.
Thuốc cản quang: pha với nước muối sinh lý với tỉ lệ 1:5.
Dụng cụ nong màng ngoài tim:
Bóng nong là bóng Inoue, hoặc bóng nong ngoại biên.
Dây dẫn loại cứng.
Que nong (dilator).
Ống thông để dẫn lưu: VD ống thông
Kim chỉ khâu vị trí nong màng
4.3 Kỹ thuật nong màng ngoài tim bằng bóng
Nong màng ngoài tim bằng bóng có thể thực hiện ở bệnh nhân đã có dẫn lưu màng ngoài tim hoặc làm ngay khi bệnh nhân có chỉ định chọc dẫn lưu màng ngoài tim lần đầu. Trong khi thực hiện thủ thuật, bệnh nhân có thể rất đau khi đưa các dụng cụ và khi nong bóng, do đó cần giải thích trước khi làm các bước gây đau, cần giảm đau tốt và có thể cho atropin 0,25 mg từ 0,5-1 mg tiêm dưới da để tránh hiện tượng cường phế vị.
4.3.1 Đặt dẫn lưu màng ngoài tim
Các bước được tiến hành như đã mô tả ở phần kỹ thuật chọc dẫn lưu màng ngoài tim với đường vào ở vị trí dưới mũi ức (đường Marfan). Sau khi đã đặt dẫn lưu màng ngoài tim, rút khoảng 200-300mL dịch để làm giảm triệu chứng và cải thiện huyết động cho bệnh nhân (khi bệnh nhân bị tràn dịch nhiều). Bơm khoảng 5mL thuốc cản quang qua ống thông dẫn lưu để xác định rõ khoang màng ngoài tim.
4.3.2 Nong bóng màng ngoài tim
Đưa dây dẫn loại cứng vào trong khoang màng ngoài tim qua ống thông dẫn lưu rồi rút ống thông và để lại dây dẫn. Tiếp theo, nong rộng đường vào bằng cách đưa que nong (dilator 10Fr-14Fr) qua dây dẫn vào khoang màng ngoài tim. Sau đó, bóng nong có chứa thuốc cản quang đã pha loãng được đưa vào khoang màng ngoài tim trên dây dẫn. Đối với bóng nong ngoại biên (đường kính 12 – 20 mm, dài 3 – 4 cm), vị trí tối ưu được xác định bằng cách lên bóng một phần và rút từ từ cho tới khi xuất hiện eo nằm giữa bóng là vị trí của lá thành.
Nếu sử dụng bóng Inoue (22 – 26 mm), bóng này có đặc điểm tự xác định vị trí, trước tiên lên phần bóng ở đầu xa rồi kéo từ từ cho tới khi đầu xa của bóng tự neo lại tại vị trí lá thành màng ngoài tim. Điều quan trọng nữa là cần phải đảm bảo đầu gần của bóng đã nằm hoàn toàn ở lớp dưới da. Khi đã ở vị trí tối ưu, bơm bóng nở tối đa (khoảng 3 cm) cho tới khi eo bóng biến mất.
Nong bóng thêm 2-3 lần để đạt hiệu quả tốt. Sau đó, bóng được rút ra và thay bằng ống thông pigtail mới, bơm nhanh 10 – 15 mL thuốc cản quang để quan sát hình ảnh thoát thuốc của dịch màng tim. Tiến hành bơm rửa và rút hết dịch trong khoang màng tim ra để hạn chế tình trạng viêm màng ngoài tim do thuốc cản quang rồi khâu đường mở da và cố định ống thông dẫn lưu.
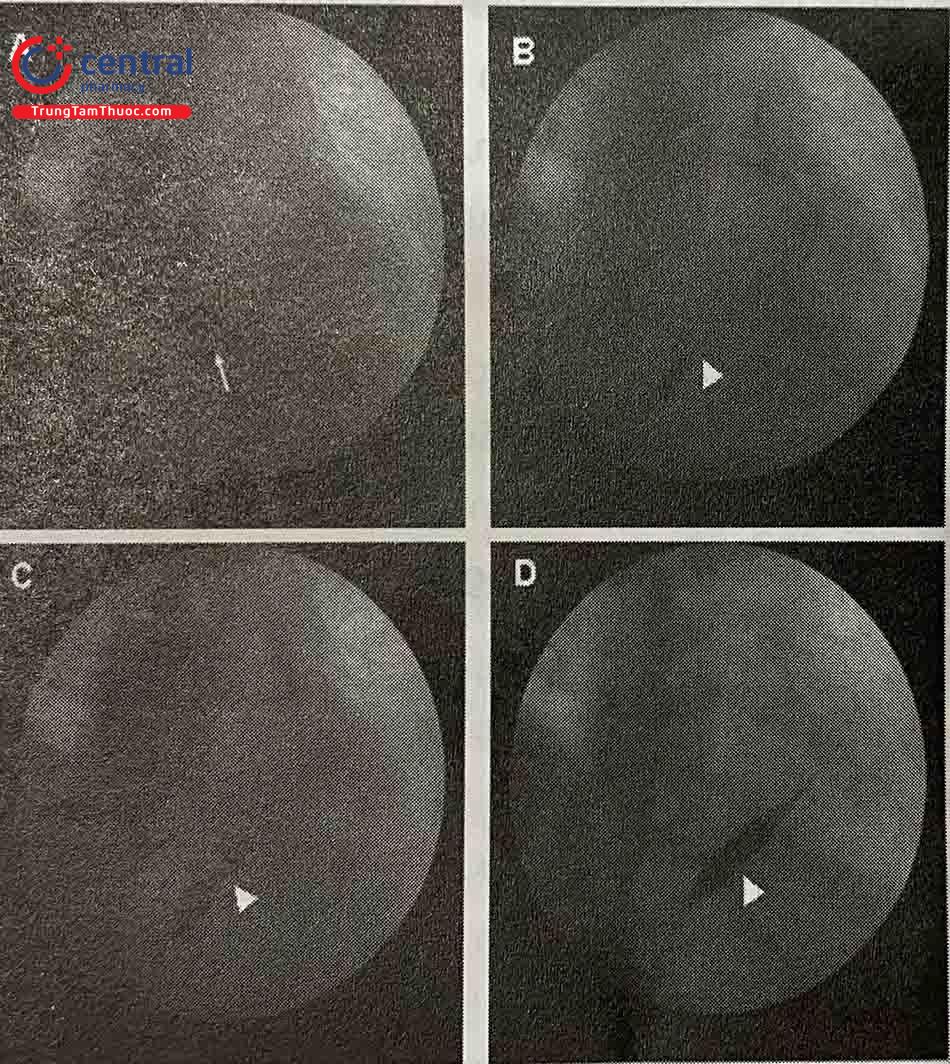
A. Thuốc cản quang được bơm vào để xác định khoang màng ngoài tim; B. Bóng nong được đưa vào giữa vị trí lá thành đã xác định từ trước; C. Eo giữa bóng xuất hiện khi bơm nhẹ bóng cho thấy bóng đã đưa vào vị trí tối ưu; D. Bóng được bơm cho tới khi mất eo bóng hoàn toàn.
4.3.3 Theo dói sau nong bóng màng ngoài tim
Sau thủ thuật, ống thông dẫn lưu màng ngoài tim được chăm sóc như đã trình bày ở phần chọc dẫn lưu màng ngoài tim. Thủ thuật nong màng ngoài tim bằng bóng được đánh giá là thành công khi lượng dịch dẫn lưu ít (< 75 – 100 mL/24 giờ) và có thể rút dẫn lưu.
Đánh giá lại dịch màng tim bằng siêu âm tim qua thành ngực sau rút dẫn lưu 48 tiếng. Ngoài ra, nên chụp phim Xquang ngực thẳng để đánh giá tình trạng tràn dịch màng phổi có thể xảy ra sau thủ thuật. Tất cả bệnh nhân đều được dùng Colchicin 1mg trong vòng 1 tháng sau thủ thuật để góp phần hạn chế tái phát dịch màng tim do cơ chế phản ứng viêm.
4.4 Biến chứng của nong màng ngoài tim bằng bóng
Các biến chứng có thể gặp tương tự như các biến chứng của chọc dẫn lưu màng ngoài tim. Ngoài ra có thể gặp một số biến chứng khác như:
- Chấn thương tim phổi: do nong thô bạo, cần phát hiện vị trí và can thiệp ngoại khoa nếu cần.
- Tràn dịch màng phổi nhiều cần phải dẫn lưu màng phổi.
5 Tài liệu tham khảo
1. Adler , Charron P., Imazio M. and et al. (2015). 2015 ESC Guidelines for the diagnosis and management of pericardial diseases: The Task Force for the Diagnosis and Management of Pericardial Diseases of the European Society of Cardiology (ESC)Endorsed by: The European Association for Cardio-Thoracic Surgery (EACTS). Eur Heart J, 36(42), 2921–2964.
2. Jneid H, Maree A, Palacios I: Pericardial tamponade: clinical presentation, diagnosis and catheter based therapies. In Parillo J, Dellinger P, editors: 3. Critical Care Medicine, ed 3, Philadelphia, 2008,
4. Fudulu (2015), The Pericardium. TeachMeAnatomy, .
5. Bộ Y tế (2017). Hướng dẫn quy trình kỹ thuật nội khoa chuyên ngành Tim mạch. Nhà xuất bản Y học.
6. Eric J. Topol, Paul S. Teirstein. (2012). Percutaneous Balloon Pericardiotomy for Patients with Pericardial Effusion and Tamponade, Textbook of Interventional Cardiology, 6th Edition,chapter 53, p: 707-717.
7. Pradhan R, Okabe T, Yoshida K, Angouras DC, DeCaro MV, Marhefka GD. Patient characteristics and predictors of mortality associated with pericardial decompression syndrome: a comprehensive analysis of published cases. Eur Heart J Acute Cardiovasc Care. 2015;4(2): 113-120.
8. Kumar , Sinha A., Lin M.J. and et al. (2015). Complications of pericardiocentesis: A clinical synopsis. Int J Crit Illn Inj Sci, 5(3), 206–212.
Tilkian AG, Daily EK. Cardiovascular procedures: diagnostic techniques and therapeutic procedures. St. Louis, MO: Mosby,

