Chẩn đoán và điều trị viêm cột sống dính khớp (thể trục) - ASAS-EULAR 2016
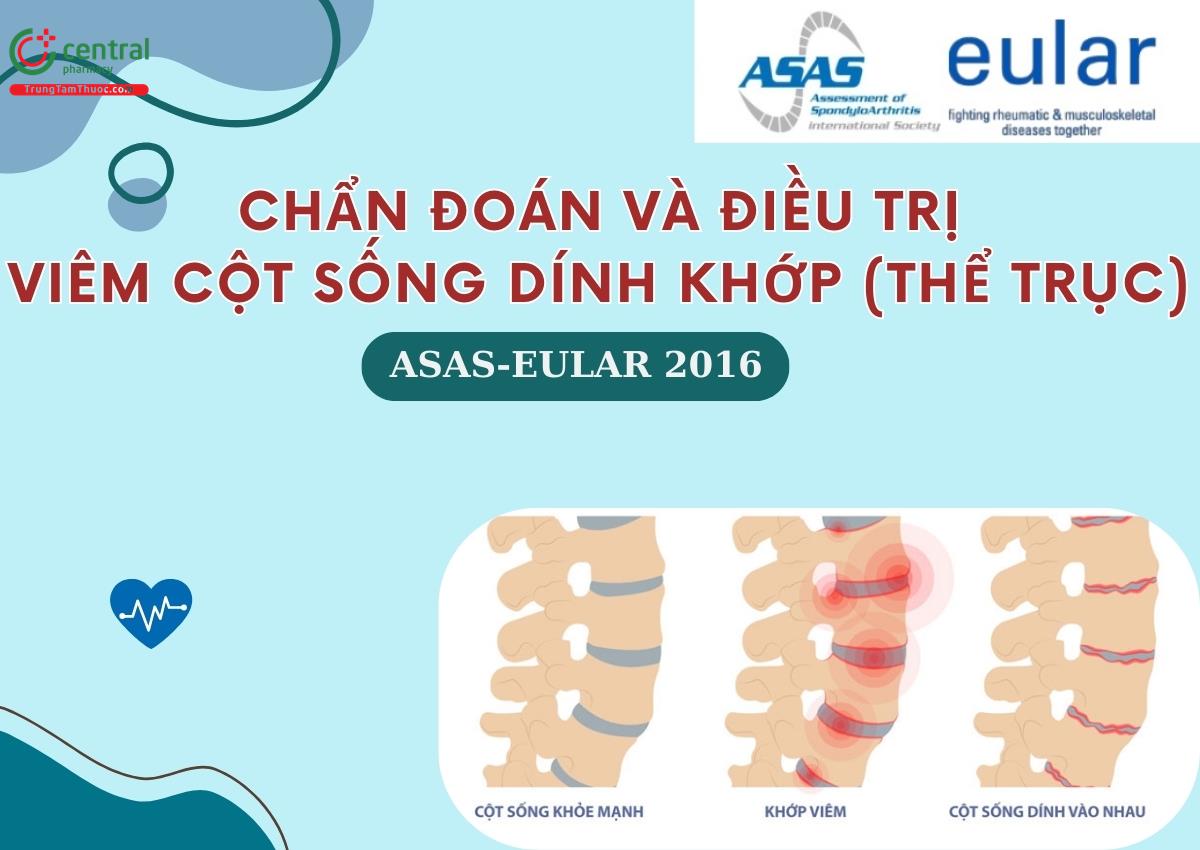
Trungtamthuoc.com - Viêm cột sống dính khớp thể trục (Axial Spondyloarthritis - axSpA) là một bệnh viêm khớp với biểu hiện lâm sàng đa dạng như: đau vùng thắt lưng mãn tính kèm theo viêm dẫn đến cứng khớp, viêm ngón,...Bệnh kéo dài ảnh hưởng nặng nề đến chất lượng cuộc sống người bệnh. Bài viết dưới đây sẽ giúp bạn đọc biết được cách chẩn đoán và điều trị bệnh này.
1 TỔNG QUAN
Bệnh lý viêm khớp cột sống huyết thanh âm tính (Spondyloarthritis - SpA) là thuật ngữ được dùng để mô tả một nhóm các rối loạn, bao gồm viêm cột sống dính khớp thể trục, viêm cột sống dính khớp thể ngoại biên, viêm khớp vảy nến, viêm khớp liên quan đến bệnh viêm ruột, viêm khớp phản ứng, viêm khớp cột sống khởi phát ở tuổi thiếu niên. Trong phạm vi của bài này, chỉ đề cập đến viêm cột sống dính khớp thể trục.
Viêm cột sống dính khớp thể trục (Axial Spondyloarthritis - axSpA) là một bệnh viêm khớp với biểu hiện lâm sàng đa dạng. Triệu chứng thường gặp nhất là đau vùng thắt lưng mãn tính kèm theo quá trình viêm, dẫn đến biểu hiện cứng khớp, giảm đau và giảm cứng khớp khi vận động. Các biểu hiện ở cơ xương khớp khác của axSpA là viêm khớp, viêm điểm bám gân và viêm ngón. Các biểu hiện ngoài khớp bao gồm viêm màng bồ đào, vẩy nến và viêm ruột mạn (IBD) (theo thứ tự tỷ lệ phổ biến giảm dần).
Theo kinh điển, những bệnh nhân ở giai đoạn cuối thường đặc trưng bởi tư thế khom lưng đặc trưng và hình ảnh cầu xương trên X quang cột sống. Về sau, viêm khớp cùng chậu trên Xquang đã trở thành một dấu hiệu quan trọng trong chẩn đoán và phân loại bệnh nhân. Tiêu chuẩn New York sửa đổi đối với viêm cột sống dính khớp có viêm khớp cùng chậu trên X-quang (AS) được sử dụng thường xuyên nhất trong các nghiên cứu và thử nghiệm thuốc. Chỉ mới gần đây, người ta mới nhận ra rằng khi xuất hiện viêm khớp cùng chậu trên X quang đã là dấu hiệu khá muộn trong quá trình tiến triển bệnh, và dấu hiệu viêm có thể phát hiện trên MRI sớm hơn nhiều so với tổn thương cấu trúc trên X quang. Nhờ đó, bệnh nhân có thể được chẩn đoán dựa trên tiến triển lâm sàng điển hình, ngay cả khi chẩn đoán hình ảnh bình thường. Thuật ngữ axSpA bao gồm cả nhóm bệnh nhân viêm khớp cùng chậu trên X quang (Ankylosing Spondylitis - AS hoặc radiographic axSpA) và không có viêm khớp cùng chậu trên X quang (non-radiographic axSpA).
Vẫn còn một số tranh luận về việc liệu viêm cột sốt dính khớp có biểu hiện Xquang (AS) và không biểu hiện Xquang (non-radiographic axSpA) là 2 thể bệnh khác nhau hay là 2 giai đoạn bệnh nối tiếp nhau. Phần lớn ý kiến hiện nay đồng ý rằng axSpA gồm 2 giai đoạn bệnh với không biểu hiện trên Xquang theo thời gian có thể tiến triển thành có biểu hiện Xquang. Trên thực tế, việc phân chia 2 nhóm dựa vào viêm khớp cùng chậu trên X quang mang tính chất giả tạo, vì chưa chắc viêm khớp cùng chậu trên Xquang đơn độc có mối liên quan đến kết cục của bệnh. Ngoài ra, các nghiên cứu và thử nghiệm gần đây đã đặt ra nhiều nghi ngờ về độ tin cậy của sự hình thành các bất thường trên X quang. Do đó, nhiều tác giả cho rằng trong thực hành lâm sàng, chỉ sử dụng thuật ngữ viêm cột sống dính khớp thể trục (axSpA) mà không phân chia cụ thể.
ASAS-EULAR 2016 đã đề xuất 5 nguyên tắc và 13 khuyến cáo về theo dõi và điều trị axSpA, sẽ được đề cập trong phạm vi bài này.
2 NGUYÊN TẮC CHUNG
1. axSpA là một bệnh lý có khả năng diễn tiền trầm trọng với các biểu hiện đa dạng, thường đòi hỏi phải điều trị đa ngành cần phối hợp với bác sĩ chuyên khoa cơ xương khớp.
2. Mục tiêu chính của điều trị là cải thiện chất lượng cuộc sống lâu dài thông qua việc điều trị kiểm soát triệu chứng và quá trình viêm, ngăn chặn tổn thương cấu trúc tiến triển, duy trì chức năng và sinh hoạt cộng đồng bình thường.
3. Để tối ưu quá trình điều trị axSpA, phải kết hợp điều trị thuốc và các phương thức điều trị không dùng thuốc.
4. Điều trị axSpA nên nhằm mục đích chăm sóc tốt nhất cho bệnh nhân và phải dựa trên ý kiến thống nhất giữa bệnh nhân và bác sĩ.
5. Điều trị axSpA đòi hỏi chi phí cá nhân, y tế và xã hội cao, do đó bác sĩ chuyên khoa cơ xương khớp luôn phải xem xét vấn đề kinh tế trong điều trị.
3 KHUYẾN CÁO
| MỨC BẰNG CHỨNG (LOE) | MÔ TẢ |
| 1A | Các nghiên cứu ngẫu nhiên có đối chứng (RCT) |
| 1B | Ít nhất 1 nghiên cứu RCT |
| 2A | Nghiên cứu có đối chứng, không ngẫu nhiên |
| 2B | Một nghiên cứu thuần tập |
| 3 | Nghiên cứu bệnh chứng |
| 4 | Mô tả một loạt trường hợp bệnh |
| 5 | Ý kiến từ các chuyên gia |
| ĐỘ MẠNH CỦA KHUYẾN CÁO (GoR) | MÔ TẢ |
| A | Mạnh |
| B | Trung bình |
| C | Yếu |
| D | Rất yếu |
Khuyến cáo 1. Nên cá nhân hóa việc điều trị axSpA dựa theo các triệu chứng, dấu hiệu hiện tại của bệnh (thế trục, thể ngoại biên, biểu hiện ngoài khớp) và đặc điểm khác bao gồm bệnh kèm và yếu tố tâm lý xã hội. (LoE: 5; GoR: D)
Khuyến cáo 2. Theo dõi bệnh nhân axSpA nên bao gồm kết quả điều trị do bệnh nhân báo với bác sĩ, biểu hiện lâm sàng, xét nghiệm cận lâm sàng và chẩn đoán hình ảnh. Tần suất tái khám theo dõi nên được cá thể hóa dựa trên triệu chứng, mức độ trầm trọng và điều trị. (LoE: 5; GoR: D)
Do biểu hiện không đồng nhất của bệnh, theo dõi đánh giá nên dựa trên nhiều khía cạnh. Về nguyên tắc, khuyến cáo theo dõi lâm sàng dựa trên thang điểm đánh giá ASAS - bao gồm bảng câu hỏi cho mức độ đau, hoạt động của bệnh (BASDAI) và chức năng thể chất (Bath AS Functional Index), số khớp bị sưng, khả năng di động của cột sống và đánh giá các biểu hiện ngoài khớp (nếu có thể).
BASDAI (The Bath Ankylosing Spondylitis Disease Activity Index) gồm 6 câu hỏi về những triệu chứng mang tính chủ quan trong một tuần trước đó: 1. Mức độ mệt mỏi? 2. Mức độ đau ở cổ, lưng và khớp háng? 3. Mức độ đau sưng các khớp khác ngoài cổ, lưng và khớp háng? 4. Mức độ khó chịu ở vùng đau khi chạm hoặc đè vào? 5. Mức độ cứng khớp buổi sáng từ lúc thức dậy? 6. Thời gian cứng khớp buổi sáng kéo dài bao lâu? Mỗi câu hỏi được cho theo thang điểm từ 0 đến 10. Trừ câu hỏi cuối cùng, 0 chỉ là không có gì còn 10 là mức độ rất nghiêm trọng. Đối với câu hỏi cuối cùng, 0 tương ứng với 0 giờ, 5 với 1 giờ và 10 với từ 2 giờ trở lên. Tính BASDAI theo công thức: ((Q1+Q2+Q3+Q4)+(Q5+Q6)/2)/5 • BASDAI < 4: bệnh không hoạt động BASDAI ≥ 4: bệnh hoạt động |
Các chất phản ứng trong giai đoạn cấp hiện đóng vai trò nổi bật hơn trước đây trong việc theo dõi bệnh nhân axSpA. ASDAS (Ankylosing Spondylitis Disease Activity Score) là 1 thang điểm đánh giá độ hoạt động bệnh tương đối mới, kết hợp kết quả điều trị do bệnh nhân tự báo cáo và CRP (hoặc VSS). Nó đã được chứng minh rằng có một mối liên hệ giữa ASDAS và tiên lượng hình thành cầu xương, cao hơn nhiều mối liên hệ giữa BASDAI (ngay cả khi kết hợp với CRP trong mô hình) và tiên lượng hình thành cầu xương. Ngoài ra, ASDAS dường như có liên quan đến sự đánh giá mức độ hoạt động của bệnh mặc dù chưa được đưa vào khuyến cáo của ASAS.
Bảng 1: ASDAS-CRP và ASDAS-ESR
| ASDAS-CRP | 0,12 x Đau lưng + 0,06 x Thời gian cứng khớp buổi sáng + 0,11 x Tình trạng hoạt động + 0,07 x Đau/sung khớp ngoại vi + 0,58 x Ln(CRP+1) |
| ASDAS-ESR | 0,08 x Đau lưng + 0,07 x Thời gian cứng khớp buổi sáng + 0,11 x Tình trạng hoạt động + 0,09 x Đau/sưng khớp ngoại vi + 0,29 x √(ESR) |
ASDAS (Ankylosing Spondylitis Disease Activity Score): • Đau lưng, câu hỏi BASDAI thứ 2: "Mức độ đau ở cổ, lưng và khớp háng?". • Thời gian cứng khớp buổi sáng, câu hỏi BASDAI thứ 6: "Thời gian cứng khớp buổi sáng kéo dài bao lâu?". • Tình trạng hoạt động: "Tình trạng bệnh hoạt động như thế nào trong một tuần vừa qua?". • Đau/sưng khớp ngoại vi, câu hỏi BASDAI thứ 3: "Mức độ đau/sưng các khớp khác ngoài có, lưng và khớp háng?" Các câu hỏi được tính theo thang điểm 0 đến 10 | |
MRI là một phương tiện chẩn đoán hình ảnh có thể cung cấp thông tin về quá trình viêm, đặc biệt là MRI của khớp cùng chậu và cột sống. Trong giai đoạn sớm, thích hợp nhất là MRI khớp cùng chậu, trong khi ở giai đoạn sau, MRI cột sống đặc biệt cung cấp nhiều thông tin. Tuy nhiên đến nay, mối tương quan giữa mức độ hoạt động lâm sàng của bệnh và tình trạng viêm trên MRI, cũng như vai trò (nếu có) của MRI trong việc theo dõi bệnh vẫn chưa rõ ràng. Do đó, MRI hiện không được khuyến cáo trong theo dõi bệnh.
X quang các khớp cùng chậu không có giá trị trong theo dõi bệnh, nhưng có thể cần thiết để quyết định khởi trị bDMARD. Ngược lại, X quang cột sống cung cấp thông tin quan trọng về sự hiện diện của cầu xương và về mặt tiên lượng. Tuy nhiên, theo dõi bệnh bằng X quang cột sống liên tiếp có giá trị hạn chế, bởi vì tốc độ tiến triển bệnh rất chậm trong phần lớn trường hợp. Nếu được áp dụng, X- quang cột sống nên được thực hiện tối đa 2 năm một lần.
Khuyến cáo 3. Nên điều trị dựa theo một mục tiêu điều trị đã được xác định từ trước (LoE: 5; GoR: D)
Về nguyên tắc, mục tiêu cuối cùng là đưa bệnh về mức không hoạt động, nhưng tùy thuộc vào giai đoạn của bệnh và các phương pháp điều trị đã được sử dụng trước đó, việc bổ sung các biện pháp điều trị để đạt được mục tiêu này (bao gồm cả rủi ro vốn có của điều trị) là không thực tế. Do đó, mục tiêu điều trị phải là một quyết định thống nhất giữa bệnh nhân và chuyên gia về khớp, xem xét đến tất cả yếu tố tình huống có liên quan.
Khuyến cáo 4. Nên giáo dục bệnh nhân về axSpA, khuyến khích tập thể dục thường xuyên và ngừng hút thuốc (#); xem xét dùng vật lý trị liệu (1) trong điều trị. (LoE: 2* 5≠ 1a+; GoR: B* D≠ A+)
Khuyến cáo sử dụng các bài tập tại nhà cho bệnh nhân axSpA. Mặc dù chi phí cao hơn và ít khả thi hơn các bài tập tại nhà, vật lý trị liệu được chứng minh là hiệu quả hơn. Do đó, luôn luôn cân nhắc đến vật lý trị liệu nếu nó có lợi cho một số bệnh nhân cụ thể. Bỏ hút thuốc lá ngoài tác dụng tốt cho sức khỏe cộng đồng, thì đặc biệt với bệnh nhân axSpA, có sự liên quan giữa hút thuốc và hoạt động của bệnh, viêm trên MRI và sự hình thành của cầu xương.
Khuyến cáo 5. NSAID sử dụng liều tối đa là thuốc đầu tay đối với bệnh nhân đau và cứng khớp, sau khi cân nhắc rủi ro và lợi ích. Đối với những bệnh nhân đáp ứng tốt với NSAIDs, ưu tiên sử dụng NSAID liên tục nếu không có triệu chứng khác. (LoE: 1a; GoR: A)
Do các tác dụng phụ của NSAID đặc biệt là khi sử dụng dài ngày, NSAID chỉ nên được chỉ định nếu bệnh nhân có triệu chứng và nên dùng liều tối đa ở bệnh nhân dung nạp, liên tục cân nhắc những rủi ro và lợi ích. Hơn nữa, mặc dù còn nhiều tranh cãi về sự an toàn khi sử dụng NSAID dài ngày, đặc biệt là đối với bệnh nhân trẻ tuổi, dữ liệu từ hai nghiên cứu đã cho thấy rằng ít sử dụng NSAID có liên quan đến tăng tỷ lệ tử vong.
Việc sử dụng NSAID có lợi hay không ở những bệnh nhân có yếu tố nguy cơ cho sự tiến triển của cầu xương (đã xuất hiện cầu xương, CRP tăng, bệnh lâu năm, viêm cột sống trên MRI) vẫn là một chủ đề trong chương trình nghiên cứu. Do đó, chỉ khuyến cáo nên sử dụng NSAIDs dài ngày ở những bệnh nhân có triệu chứng, ở những bệnh nhân xuất hiện triệu chứng trở lại sau khi dừng hoặc giảm liều NSAIDs, khuyến cáo tiếp tục điều trị.
Khuyến cáo 6. Thuốc giảm đau, chẳng hạn như thuốc Paracetamol và chất dạng opioid, có thể được xem xét để giảm đau sau khi thất bại với các phương thức điều trị ưu tiên hoặc có chống chỉ định và/hoặc dung nạp kém. (LoE: 5; GoR: D)
Khuyến cáo 7. Có thể được xem xét tiêm trực tiếp giucocorticoid* tại vị trí viêm. Bệnh nhân thế trục không nên điều trị lâu dài với glucocorticoids toàn thân (#). (LoE: 2* 5≠; GoR: B* D≠)
Đồng thuận cho rằng tiêm glucocorticoid tại chỗ có thể là một phương pháp để điều trị viêm khớp và viêm gân bám tận, mặc dù vẫn còn thiếu bằng chứng trực tiếp. Những nghiên cứu gần đây cho thấy rằng sử dụng glucocorticoid toàn thân liều cao ngắn ngày (50mg/ngày) cho hiệu quả rất khiêm tốn đến các triệu chứng của bệnh nhân thế trục.
Khuyến cáo 8. Bệnh nhân mắc thế trục đơn thuần thường không nên được điều trị bằng DMARD có điển; Sulfasalazine (†) nên được cân nhắc đối với những bệnh nhân có viêm khớp ngoại biên. (LoE: 1a+; GoR: A)
Vẫn chưa có thêm nghiên cứu mới về DMARD có đién (sulfasalazine, MTX, Leflunomide) trong viêm cột sống dính khớp thể trục, các nghiên cứu trước đó đã cho thấy rằng nhóm DMARD có điền không có hiệu quả trong thế trục. Tuy vậy, vẫn có một vài trường hợp ngoại lệ như không còn lựa chọn nào khác vì lý do độc tính của thuốc, chống chỉ định hoặc vẫn đề về mặt tài chính. Trong những trường hợp này, thuốc DMARD có điển chỉ được dùng trong một thời gian nhất định. Bệnh nhân cần được cung cấp thông tin đầy đủ về khả năng thành công cũng như những tác dụng phụ của liệu pháp trước khi ra quyết định cuối cùng.
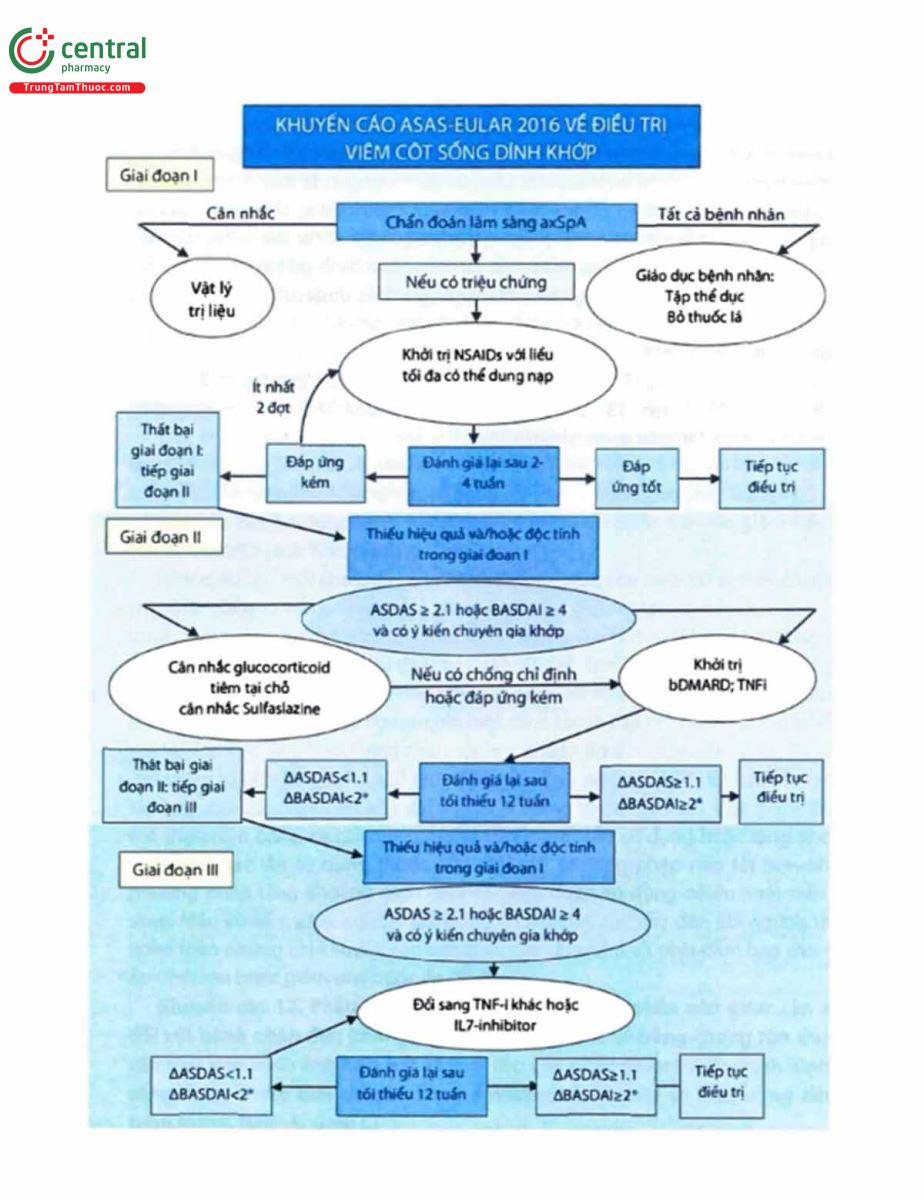
Khuyến cáo 9. DMARD sinh học nên được cân nhắc đối với những bệnh nhân có mức độ hoạt động của bệnh cao kéo dài trong dù đã được điều trị những liệu pháp thông thường (sơ đồ 1); khuyến cáo bắt đầu với liệu pháp TNFi. (LoE: 1a (TNFi), 1b (IL-17i); GoR: A)
Những liệu pháp điều trị thông thường bao gồm phương pháp không dùng thuốc cũng như sử dụng NSAID. Ở những bệnh nhân có triệu chứng ngoại biên thì còn bao gồm cả tiêm glucocorticoid tại chỗ (nếu cần thiết) và thường được điều trị với sulfasalazine (trong trường hợp có viêm khớp ngoại biên). Khuyến cáo này nhấn mạnh rằng liệu pháp DMARD sinh học “nên được cân nhắc" và kết quả của quá trình cân nhắc này phụ thuộc vào sự đánh giá giữa nguy cơ và lợi ích mong đợi. Đồng thời, phải luôn luôn trao đổi ý kiến với bệnh nhân về liệu pháp điều trị.

*Bắt buộc có hình ảnh viêm khớp cùng chậu nếu dùng infliximab và IL17i khớp thể trục với DMARD sinh học
Sơ đồ 1 tóm tắt những yêu cầu trước khi bắt đầu điều trị DMARD sinh học. Bước đầu tiên cần có chẩn đoán viêm cột sống dính khớp thể trục bởi một chuyên gia về cơ xương khớp. Chỉ đạt được tiêu chuẩn phân loại (như tiêu chuẩn viêm cột sống dính khớp ASAS) là chưa đủ. Nên chẩn đoán dựa trên một sự đánh giá đầy đủ về mặt lâm sàng, xét nghiệm và cũng như trên hình ảnh học và cũng nên loại trừ các chẩn đoán có khả năng khác. Bước tiếp theo nếu 1 bệnh nhân đã đạt được tiêu chuẩn bước 1: CRP tăng, biểu hiện viêm khớp cùng chậu và/hoặc cột sống trên MRI hoặc viêm khớp cùng chậu trên Xquang (phân loại theo thang điểm New York cải tiến: ít nhất độ 2 hai bên và ít nhất độ 3 ở một bên). Bước này sẽ được trình bày đầy đủ như sau: Các tác giả cho rằng bắt đầu điều trị khi có CRP tăng được xem như một yếu tố dự đoán tốt nhất về khả năng đáp ứng tốt đối với liệu pháp TNFi, cả ở bệnh ị nhân có tổn thương trên Xquang cũng như không có tổn thương trên Xquang. Bên cạnh đó, phát hiện viêm trên MRI cũng được xem là yếu tố tiên đoán tốt thứ hai trong đánh giá đáp ứng với liệu pháp, một lần nữa bất kể cả có tổn thương trên Xquang hay không. Các bác sĩ chuyên khoa cơ xương khớp cần định lượng CRP và chụp MRI (nếu có thể) khi quyết định có nên bắt đầu điều trị DMARD sinh học, bất kể có tổn thương trên Xquang hay không. Viêm khớp cùng chậu trên X- quang không được xem là một yếu tố dự đoán đáp ứng vì những nghiên cứu thấy rằng tốc độ đáp ứng của bệnh nhân có tổn thương trên Xquang cũng tương tự như bệnh nhân không có tổn thương. Nhưng ở đây có một điều cần chú ý: mặc dù sơ đồ 1 đề cập đến điều trị với DMARD sinh học, nhưng hiện nay việc sử dụng liệu pháp IL-17i cũng như infliximab ở bệnh nhân không có tổn thương trên Xquang chưa được chấp thuận, do đó, liệu pháp IL-17i và infliximab chỉ được sử dụng khi có viêm khớp cùng chậu trên X-quang. Bước thứ 3 để cập đến sự thất bại của liệu pháp điều trị thông thường. Điều trị với sulfasalazine nên được đánh giá sau 3 tháng điều trị, đạt đến liều 3g/ngày nếu dung nạp được. Bước 4 xem xét mức độ hoạt động của bệnh. Theo kinh điển, bệnh hoạt động được định nghĩa là BASDAI ít nhất mức độ 4. Nhưng ASDAS là một chỉ số tốt hơn BASDAI, và bệnh hoạt động có thể được định nghĩa là ASDAS ít nhất 2,1. Bên cạnh đánh giá mức độ hoạt động cao, bác sĩ chuyên khoa cơ xương khớp cần nên cân nhắc giữa lợi ích và nguy cơ (nguy cơ khả năng xuất hiện tác dụng phụ, tuân thủ điều trị) trên từng bệnh nhân cụ thể trước khi điều trị DMARD sinh học. |
Khuyến cáo bắt đầu với liệu pháp TNFi. Các TNFi được chỉ định gồm adalimumab, certolizumab pegol, etanercept, golimumab và infliximab. TNFi đã xuất hiện trên thị trường trong một thời gian dài, có nhiều kinh nghiệm trong việc sử dụng, cả về liều lượng và thời gian theo dõi, và có nhiều dữ liệu ghi nhận sự an toàn nếu sử dụng trong thời gian dài hạn. Gần đây, một nhóm DMARD sinh học khác xuất hiện trên thị trường với cơ chế tác động ức chế IL17 (hiện nay chỉ có secukinumab được sử dụng). Tuy nhiên cho đến nay, chỉ có dữ liệu về IL17i đối với nhóm có tổn thương trên Xquang còn nhóm chưa có tổn thương thì còn chưa được nghiên cứu nhiều. Do những lý do trên nên TNFi được khuyến cáo là thuốc DMARD sinh học đầu tiên được sử dụng.
Hơn nữa, IL17i nên tránh sử dụng ở những bệnh nhân viêm ruột mạn hoạt động, bởi vì secukinumab so với giả dược không hiệu quả trong bệnh Crohn và xuất hiện nhiều tác dụng phụ. Secukinumab đã được chứng minh có hiệu quả trong điều trị bệnh vảy nến. Ngoài liệu pháp IL17i, không có thuốc non-TNFi DMARD sinh học nào khác xuất hiện trên thị trường. Rất nhiều thuốc Lái đã được thử nghiệm nhưng chưa có bằng chứng về tính hiệu quả.
Một vài TNFi đã được chính thức sử dụng cho viêm cột sống dính khớp. Tất cả (trừ infliximab) được chỉ định cho cả trường hợp có tổn thương trên Xquang và không có tổn thương trên X-quang. Hiệu quả cải thiện các triệu chứng cơ xương khớp của chúng dường như gần tương đương nhau. Tuy nhiên có một vài sự khác nhau trong hiệu quả đối với những biểu hiện ngoài khớp. Các kháng thể đơn dòng (infliximab, adalimumab, certolizumab, golimumab) có hiệu quả trong điều trị viêm ruột mạn và ngăn chặn các đợt viêm màng bố đào tái phát (chưa có bằng chứng với golimumab). Trong khi đó hiệu quả của etanercept còn nhiều tranh cãi trong điều trị viêm màng bồ đào và không có hiệu quả đối với viêm ruột mạn. Ngoài ra, etanercept dường như kém hiệu quả đối với những tổn thương da trong bệnh vảy nến so với các TNFi khác.
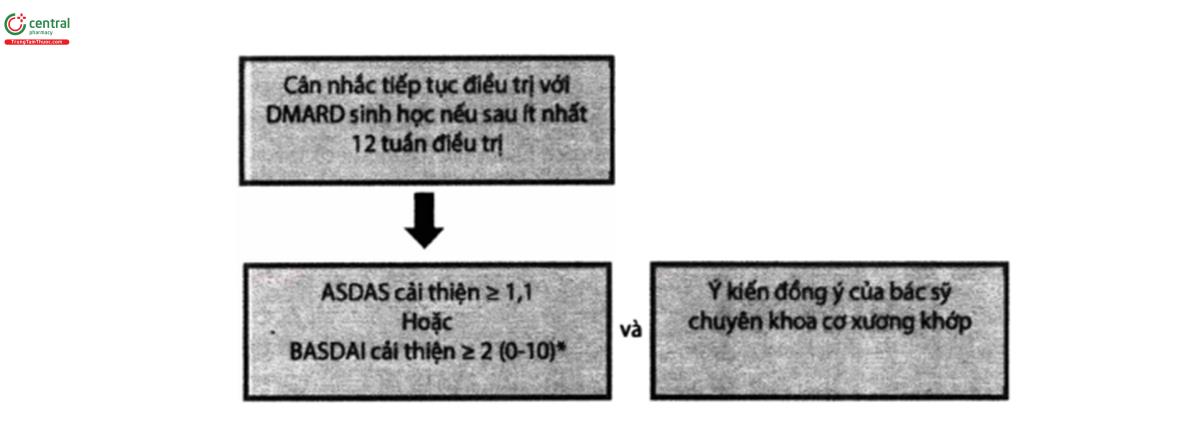
*Cả BASDAI cũng như ASDAS đều được sử dụng
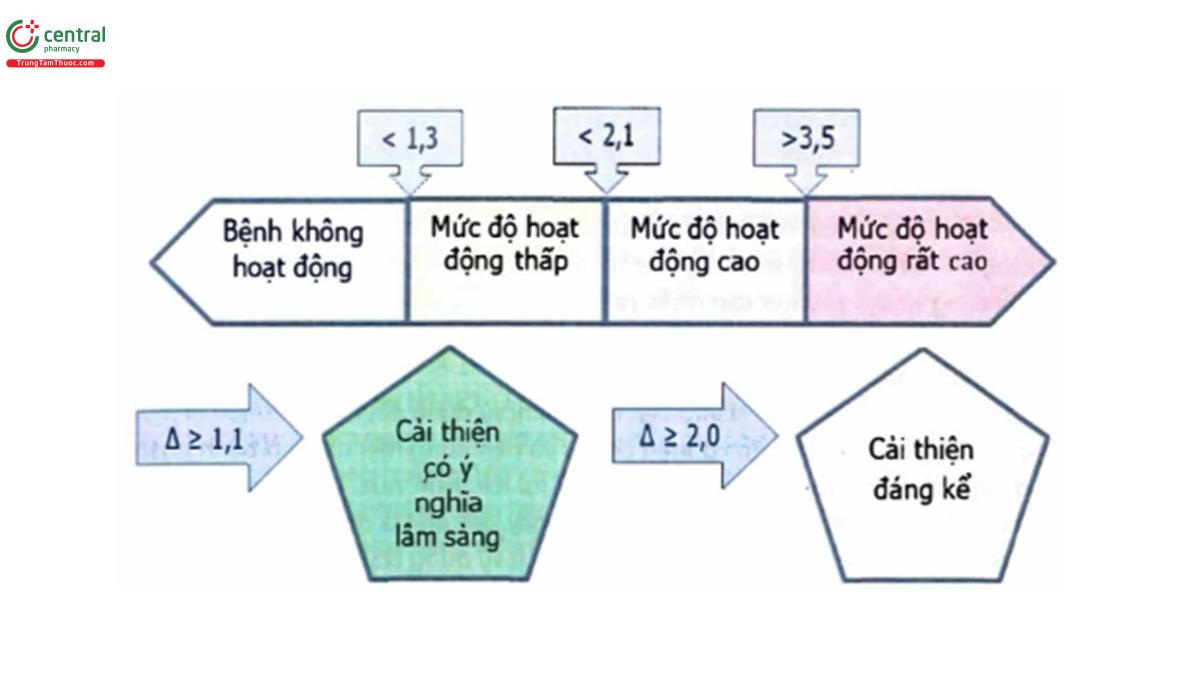
Cuối cùng, sơ đồ 2 sẽ làm rõ hiệu quả của thuốc DMARD sinh học được đánh giá khi nào và như thế nào và trong trường hợp nào được khuyến cáo tiếp tục điều trị. Đáp ứng điều trị được đánh giá bằng ASDAS cũng như BASDAI. Mức độ cải thiện về mặt lâm sàng đòi hỏi đối với ASDAS là ≥1,1 trong khi đó BASDAI≥2,0. Ngoài ra, sự đánh giá phải được thực hiện đồng thời với ý kiến của các chuyên gia cơ xương khớp, cân nhắc về thuận lợi và nguy cơ trước khi cùng quyết định với bệnh nhân có tiếp tục điều trị DMARD sinh học hay không.
Khuyến cáo 10. Nếu điều trị với TNFi thất bại, chuyển sang dùng một thuốc TNFi khác hoặc xem xét liệu pháp anti-iL-17**. (LoE: 2* 1b**; GoR: B* A**)
Nhiều nghiên cứu cho thấy rằng sử dụng thuốc TNFi thứ hai vẫn cho hiệu quả mặc dù mức độ hiệu quả có thể thấp hơn sơ với TNFi đầu tiên. IL17i được chứng minh có hiệu quả với bệnh nhân thất bại với 1 thuốc TNFi trước đó nhưng kém hiệu quả đối với bệnh nhân chưa được điều trị TNFi trước đây. Ở những bệnh nhân không đáp ứng ngay từ lần đầu tiên sử dụng TNFi có thể chuyển sang một nhóm thuốc khác, như 1 thuốc IL17i. Tuy nhiên, trước khi làm như vậy phải cân nhắc lại việc chỉ định điều trị TNFi ban đầu thực sự đúng hay chưa. Ngoài thất bại do thuốc, không đáp ứng ngay từ lần đầu tiên cũng có thể do nhầm lẫn trong chẩn đoán. Người ta nhận thấy rằng thất bại ngay lần đầu tiên thật sự không gặp nhiều ở những trường hợp được chẩn đoán chính xác.
Độc tính của TNFi cũng có thể là 1 lý do chuyển sang sử dụng 1 thuốc IL17i. Vẫn chưa có nhiều nghiên cứu chứng minh liệu rằng TNFi hiệu quả đối với bệnh nhân thất bại với IL17i hay không. Nhưng việc sử dụng TNFi trong trường hợp này là hợp lí.
Khuyến cáo 11. Nếu bệnh nhân thuyên giảm ổn định, thì nên giảm liều của thuốc DMARD sinh học. (LoE: 2; GoR: B)
Nhiều dữ liệu mới cho thấy rằng có khả năng giảm liều DMARD sinh học khi điều trị thành công và vẫn có hiệu quả sau khi bắt đầu điều trị lại. Tuy nhiên, việc ngừng thuốc hoàn toàn có thể dẫn đến một tỷ lệ lớn bệnh nhân xuất hiện đợt bùng phát trở lại. Về mặt chi phí cao khi điều trị DMARD sinh học lâu dài, cần cân nhắc giảm liều chậm đối với những bệnh nhân thuyên giảm ổn định. Mặc dù tình trạng thuyên giảm ổn định không được định nghĩa một cách chính xác nhưng ta có thể sử dụng ASDAS bệnh không hoạt động như một tiêu chuẩn ổn định trên lâm sàng. Hiện nay vẫn chưa có con số chính thức tình trạng ổn định này nên kéo dài bao lâu nhưng khoảng thời gian này nên kéo dài ít nhất 6 tháng và có thể hơn. Việc giảm liều có thể thực hiện bằng cả giảm liều lượng thuốc một lần sử dụng hoặc tăng khoảng cách giữa các lần sử dụng thuốc. Vẫn chưa rô phương pháp nào tốt hơn nhưng phương pháp tăng khoảng cách giữa các liều được áp dụng nhiều nhất trên lâm sàng. Mặc dù về mặt lý thuyết, giảm liều có thể tiếp tục cho đến khi ngưng thuốc hoàn toàn nhưng chỉ khuyến cáo làm điều này rất chậm và phải đảm bào thời gian ổn định sau bước giảm liều trước đó đủ dài.
Khuyến cáo 12. Phẫu thuật thay khớp háng toàn phần nên được cân nhắc đối với bệnh nhân đau kháng trị hoặc tàn tật hoặc có bằng chứng tổn thương cấu trúc trên hình ảnh học, bất kể tuổi tác; cân nhắc phẫu thuật chỉnh hình cột sống ở các trung tâm chuyên khoa ở những bệnh nhân có biến dạng tàn tật trầm trọng. (LoE: 4; GoR: C)
Khuyến cáo 13. Nếu có một sự "thay đổi" đáng kể trong diễn tiến của bệnh, gây những tổn thương khác ngoài viêm, như xẹp đốt sống, cần cân nhắc và có phương pháp đánh giá thích hợp, bao gồm cả hình ảnh học. (LoE: 5; GoR: D)
Thông thường triệu chứng thể trục gây ra bởi quá trình viêm nhưng những nguyên nhân khác cũng cần được cân nhắc. Điều này đặc biệt quan trọng nếu bệnh nhân không đáp ứng với điều trị thuốc hay nếu có một sự thay đổi đột ngột trong diễn tiến bệnh. Luôn nghi ngờ xẹp đốt sống vì nó thường xuất hiện trong những bối cảnh này. Xẹp đốt sống có thể xuất hiện kèm triệu chứng thần kinh nhưng thường không tìm thấy các triệu chứng này và thậm chí có thể xảy ra mà không có chấn thương trước đó. Trong trường hợp nghi ngờ, cần tiến hành đánh giá hình ảnh học cần thiết như MRI và/hoặc CT-scan và hội chẩn với chuyên gia phẫu thuật cột sống.
4 TÀI LIỆU THAM KHẢO CHÍNH
Ann Rheum Dis. 2017 Jun;76(6):978-991. doi: 10.1136/annrheumdis-2016- 210770. Epub 2017 Jan 13. 2016 update of the ASAS-EULAR management recommendations for axial spondyloarthritis.

