CHẨN ĐOÁN VÀ ĐIỀU TRỊ SUY THƯỢNG THẬN DO GLUCOCORTICOID THEO HỘI NỘI TIẾT CHÂU ÂU (ESE) 2024
1 TỔNG QUAN
Ít nhất 1% dân số đang sử dụng liệu pháp glucocorticoid kéo dài để điều trị các bệnh lý viêm và ức chế miễn dịch. Hầu hết các chuyên ngành y khoa đều sử dụng glucocorticoid qua nhiều đường dùng khác nhau, bao gồm đường uống, hít, nhỏ mũi, tiêm nội khớp, bôi ngoài da và tiêm tĩnh mạch và thường được chỉ định sử dụng trong thời gian dài. Việc ức chế trục hạ đồi - tuyến yên - tuyến thượng thận là hậu quả gần như không thể tránh khỏi của việc sử dụng glucocorticoid ngoại sinh kéo dài, và khả năng phục hồi chức năng tuyến thượng thận khác nhau đáng kể giữa các cá nhân.
Suy thượng thận do glucocorticoid đòi hỏi phải được nhận biết, giáo dục và quản lý cẩn thận; trong những trường hợp hiếm gặp như cơn suy thượng thận cấp, việc chẩn đoán và điều trị kịp thời là tối quan trọng để cứu sống bệnh nhân.
Dù glucocorticoid là nhóm thuốc rất hiệu quả trong điều trị các bệnh lý viêm và tự miễn, chúng có thể gây ra nhiều tác dụng phụ, đặc biệt khi sử dụng ở liều cao và/hoặc trong thời gian kéo dài. Tuy nhiên, ngay cả liệu pháp glucocorticoid liều thấp (gần với liều sinh lý hàng ngày) nếu sử dụng lâu dài vẫn có thể dẫn đến nhiều hậu quả bất lợi.
Một nghiên cứu trên 9.387 bệnh nhân viêm khớp dạng thấp tại Anh, được theo dõi trong thời gian trung bình 8 năm (liều Prednisone trung bình 5,8 mg/ngày trong khoảng 9,5 tháng), cho thấy tỷ lệ mắc các biến chứng như đái tháo đường, loãng xương, gãy xương, tăng huyết áp, biến cố liên quan đến huyết khối, biến chứng tiêu hóa và tỷ lệ tử vong cao hơn so với nhóm không dùng glucocorticoid. Ngoài ra, ngay cả liều prednisone thấp (2,5–7,5 mg/ngày) cũng liên quan đến việc gia tăng nguy cơ bệnh tim mạch, nhiễm trùng nặng, tăng huyết áp, đái tháo đường, loãng xương, gãy xương và tăng tỷ lệ tử vong, đặc biệt ở bệnh nhân có kèm đái tháo đường type 2.
2 SINH LÝ BỆNH
Glucocorticoid ức chế hoạt động của trục hạ đồi – tuyến yên – tuyến thượng thận bằng cách ức chế sản xuất hormone giải phóng corticotropin (CRH) từ vùng dưới đồi và hormone hướng vỏ thượng thận (ACTH) từ tuyến yên. Sự ức chế CRH và ACTH do glucocorticoid ngoại sinh gây ra tương tự như cơ chế điều hòa ngược âm tính (feedback âm) của chính cortisol nội sinh. Việc sử dụng glucocorticoid liều cao hơn mức sinh lý trong thời gian kéo dài thường làm suy giảm khả năng đáp ứng tổng thể của thùy trước tuyến yên.
Trong các mô hình trên loài gặm nhấm, glucocorticoid thúc đẩy quá trình apoptosis tại tuyến yên và tăng phân hủy protein, thể hiện qua sự xuất hiện của thể hyaline Crooke trong các tế bào corticotroph, dẫn đến teo vỏ thượng thận. Ngược lại, sau khi ngừng glucocorticoid, ACTH sẽ bắt đầu tái kích thích lớp vỏ tuyến thượng thận. Ở hầu hết các trường hợp, tuyến thượng thận có khả năng phục hồi và tái sản xuất mức cortisol đầy đủ. Tuy nhiên, thời gian phục hồi hoàn toàn của trục hạ đồi – tuyến yên – tuyến thượng thận, cả về sinh hóa lẫn lâm sàng, rất khác nhau giữa các cá nhân.
Bất kỳ liều glucocorticoid nào vượt quá mức sinh lý hàng ngày đều có nguy cơ gây ức chế trục hạ đồi – tuyến yên – tuyến thượng thận. Mức độ và thời gian kéo dài của sự ức chế này sau khi ngừng điều trị phụ thuộc vào tổng mức phơi nhiễm, được xác định bởi các yếu tố như hiệu lực của glucocorticoid (xem Bảng 1), liều dùng, thời gian điều trị và mức độ nhạy cảm của từng cá nhân. Cần lưu ý rằng tất cả các đường dùng, bao gồm đường uống, bôi tại chỗ, hít, nhỏ mũi, tiêm tĩnh mạch và tiêm nội khớp, đều có khả năng gây ức chế trục hạ đồi – tuyến yên – tuyến thượng thận.
Bảng 1: Đặc điểm dược lý của glucocorticoid toàn thân thường được sử dụng.
| Glucocorticoid | Liều dùng tương đươngᵃ | Hiệu lực của glucocorticoid (so với hydrocortisone)ᵃ,ᵇ | Thời gian bán hủy trong huyết tương (phút)ᵃ,ᶜ | Thời gian bán hủy sinh học (giờ)ᵃ | Chỉ định điều trị |
|---|---|---|---|---|---|
| Glucocorticoid tác dụng ngắn với hiệu lực thấp | |||||
| Hydrocortison | 20mg | 1.0 | 90-120 | 8-12 | Điều trị thay thế trong suy thượng thận |
| Cortison axetat | 25mg | 0,8 | 80-120 | 8-12 | Điều trị thay thế trong suy thượng thận |
| Deflazacort | 7,5mg | 1.0 | 70-120 | Chưa xác định | Bệnh teo cơ Duchenne |
| Glucocorticoid tác dụng trung gian có hiệu lực trung bình | |||||
| Prednisolon | 5mg | 4.0 | 60 | 12-36 | Kháng viêm, ức chế miễn dịch; Điều trị thay thế trong suy thượng thận |
| Prednisolon | 5mg | 4.0 | 115-200 | 12-36 | Kháng viêm, ức chế miễn dịch; Điều trị thay thế trong suy thượng thận |
| Triamcinolon | 4mg | 5.0 | 30 | 12-36 | Kháng viêm, ức chế miễn dịch |
| Methylprednisolon | 4mg | 5.0 | 180 | 12-36 | Kháng viêm, ức chế miễn dịch |
| Glucocorticoid tác dụng kéo dài có hiệu lực cao | |||||
| Dexamethason | 0,5mg | 30-60 | 200 | 36-72 | Kháng viêm, ức chế miễn dịch; Thường chỉ dùng trong thời gian ngắn trong các tình trạng cấp tính nghiêm trọng. |
| Betamethason | 0,5mg | 25-40 | 300 | 36-72 | Kháng viêm, ức chế miễn dịch; Thường chỉ sử dụng với thời gian ngắn trong các tình trạng cấp tính nghiêm trọng. |
ᵃ Có thể có sự thay đổi đáng kể tùy thuộc vào các yếu tố như đường dùng, quá trình chuyển hóa và khả năng nhạy cảm của từng bệnh nhân.
ᵇ Tương đương hiệu lực Glucocorticoid áp dụng cho đường uống và/hoặc đường tĩnh mạch. Không xem xét tác dụng của mineralocorticoid.
ᶜ Thời gian bán hủy trong huyết tương không phản ánh thời gian bán hủy sinh học.
3 ĐỊNH NGHĨA
Việc tiếp xúc với glucocorticoid nên được xem là một yếu tố nguy cơ đa chiều, bao gồm liều lượng và tần suất sử dụng, cách thức sử dụng, thời gian điều trị, hiệu lực của glucocorticoid và mức độ nhạy cảm của từng cá nhân. Trong đó, nguy cơ suy thượng thận liên quan đến glucocorticoid đường uống được xác định khi đồng thời thỏa mãn hai điều kiện:
- Thời gian điều trị glucocorticoid có nguy cơ gây suy thượng thận: 3-4 tuần trở lên.
- Liều glucocorticoid có nguy cơ gây suy thượng thận: bất kỳ liều nào lớn hơn liều tương đương sinh lý hàng ngày của Hydrocortisone từ 15-25 mg (4-6 mg prednisone hoặc prednisolone, 3-5 mg Methylprednisolone, 0,25-0,5 mg dexamethasone).
Các thuật ngữ được định nghĩa sau đây sẽ được sử dụng trong phần còn lại của bài này:
- Liều tương đương sinh lý hàng ngày: Sản xuất cortisol nội sinh ước tính là 9–10 mg/ngày. Liều glucocorticoid hàng ngày tương đương với lượng cortisol sản xuất trung bình hàng ngày, được điều chỉnh theo Sinh khả dụng đường uống, tương đương với: 15–25 mg hydrocortisone, 4–6 mg prednisone hoặc prednisolone, 3–5 mg methylprednisolone, 0,25–0,5 mg dexamethasone.
- Liệu pháp glucocorticoid vượt ngưỡng sinh lý: là bất kỳ liều nào lớn hơn liều tương đương sinh lý hàng ngày.
- Liệu pháp glucocorticoid ngắn hạn: là bất kỳ liệu pháp glucocorticoid nào có thời gian dưới 3-4 tuần.
- Liệu pháp glucocorticoid dài hạn: liệu pháp glucocorticoid kéo dài hơn 3-4 tuần với liều glucocorticoid lớn hơn liều tương đương sinh lý hàng ngày.
- Giảm liều glucocorticoid: ban đầu giảm liều dựa theo đáp ứng điều trị bệnh nền (giảm liều điều trị), và sau đó giảm liều nhằm kiểm soát hội chứng cai glucocorticoid và suy thượng thận (giảm liều nội tiết).
- Hội chứng cai glucocorticoid: là sự xuất hiện các triệu chứng lâm sàng trong quá trình giảm liều glucocorticoid mà vẫn trong phạm vi liều glucocorticoid vượt ngưỡng sinh lý, không phải do bệnh nền và không do suy thượng thận chưa được điều trị vì tổng liều glucocorticoid hàng ngày vẫn nằm trong phạm vi liều glucocorticoid vượt ngưỡng sinh lý.
4 CÁC KHUYẾN CÁO
4.1 Khuyến cáo chung về liệu pháp glucocorticoid cho các tình trạng không liên quan đến nội tiết và khuyến cáo về giáo dục bệnh nhân.
4.1.1 Khuyến cáo bệnh nhân đang sử dụng hoặc đang giảm liều glucocorticoid để điều trị các tình trạng không liên quan đến nội tiết không cần thiết phải được đánh giá bởi chuyên gia nội tiết.
Mặc dù glucocorticoid có hiệu quả cao trong việc chống viêm và ức chế miễn dịch, việc sử dụng kéo dài có thể gây ra các biểu hiện của hội chứng Cushing, kèm theo tình trạng suy thượng thận trung ương và sau đó là suy thượng thận vĩnh viễn (do ức chế toàn bộ trục hạ đồi–tuyến yên–tuyến thượng thận). Vì lý do này, các bác sĩ kê đơn glucocorticoid cho những bệnh lý không thuộc nội tiết được khuyến cáo nên sử dụng liều thấp nhất có hiệu quả trong thời gian ngắn nhất có thể, và cân nhắc giảm liều khi không còn cần thiết điều trị bệnh nền.
Do glucocorticoid được sử dụng phổ biến, điều hết sức quan trọng là các bác sĩ lâm sàng ở mọi chuyên khoa đều phải nắm vững các hậu quả lâm sàng của liệu pháp glucocorticoid liều cao kéo dài, cũng như cách phòng ngừa, chẩn đoán và điều trị suy thượng thận do glucocorticoid. Đồng thời, cần nhận biết các dấu hiệu và triệu chứng của suy thượng thận, và thành thạo các phương pháp giảm liều và/hoặc ngừng glucocorticoid khi không còn cần sử dụng thuốc.
4.1.2 Khuyến cáo các bác sĩ thực hiện điều trị bằng glucocorticoid nên giáo dục bệnh nhân về các khía cạnh nội tiết liên quan đến liệu pháp glucocorticoid. (Thực hành lâm sàng tốt).
Bảng 2: Tổng quan về các chủ đề mà bác sĩ cần thảo luận với bệnh nhân khi kê đơn glucocorticoid đường uống.
| Các yếu tố cần cân nhắc | Đối tượng áp dụng | Thời điểm thảo luận | Chú thích |
|---|---|---|---|
| Nguy cơ tiến triển hội chứng Cushing do thuốc | Tất cả bệnh nhân đang điều trị glucocorticoid vượt ngưỡng sinh lý dài hạn | Thời điểm bắt đầu điều trị | Hội chứng Cushing do thuốc có thể gây ra nhiều hậu quả sức khỏe nghiêm trọng. Bệnh nhân cần được giáo dục về những biến chứng thường gặp và có ý nghĩa lâm sàng, bao gồm: tăng cân, teo cơ (sarcopenia), tăng đường huyết, tăng huyết áp và mất chất khoáng xương. |
| Nguy cơ tiến triển suy thượng thận mạn tính. | Ngay cả tình trạng suy thượng thận thoáng qua cũng cần được bệnh nhân hiểu rõ, nhằm nâng cao nhận thức về việc sử dụng liều glucocorticoid tăng cường (stress dose) khi cần thiết. | ||
| Giáo dục về chiến lược sử dụng liều glucocorticoid tăng cường (stress dose). | Bệnh nhân sử dụng liệu pháp glucocorticoid liều cao kéo dài, đã giảm liều xuống mức sinh lý hoặc dưới mức sinh lý. | Ít nhất vào thời điểm liều giảm đến ngưỡng sinh lý. | Cần cung cấp chương trình giáo dục chuyên biệt khi bắt đầu giảm liều glucocorticoid để chuẩn bị cho những bệnh nhân được chẩn đoán hoặc nghi ngờ suy thượng thận về liều thông thường và khẩn cấp |
| Giáo dục về việc tiêm glucocorticoid cấp cứu | Cần cung cấp chương trình giáo dục chuyên biệt khi bắt đầu giảm liều glucocorticoid để chuẩn bị cho những bệnh nhân được chẩn đoán hoặc nghi ngờ suy thượng thận về liều thông thường và khẩn cấp | ||
| Hội chứng cai Glucocorticoid | Bệnh nhân đang điều trị bằng liều glucocorticoid vượt ngưỡng sinh lý dài hạn chuẩn bị bắt đầu giảm liều. | Thời điểm bắt đầu giảm liều glucocorticoid | Một số bệnh nhân sử dụng liệu pháp glucocorticoid vượt ngưỡng sinh lý dài hạn sẽ gặp phải các triệu chứng khi giảm liều. |
4.1.3 Khuyến cáo bệnh nhân đang điều trị bằng glucocorticoid nên được tiếp cận thông tin mới nhất và phù hợp về các khía cạnh nội tiết liên quan đến liệu pháp glucocorticoid. (Thực hành lâm sàng tốt).
Nguy cơ phát triển thành suy thượng thận và khả năng xảy ra cơn suy thượng thận trong quá trình điều trị và giảm liều glucocorticoid thấp, nhưng sẽ tăng lên nếu có nhiều yếu tố nguy cơ phối hợp, bao gồm hiệu lực glucocorticoid, đường dùng, liều lượng và thời gian điều trị.
Bảng 3: Các yếu tố nguy cơ phát triển suy thượng thận trong suốt liệu pháp glucocorticoid và khi giảm liều thuốc.
| Các yếu tố | Nguy cơ suy thượng thận - Thấp | Nguy cơ suy thượng thận - Vừa phải | Nguy cơ suy thượng thận - Cao |
|---|---|---|---|
| Hiệu lực của Glucocorticoid | Hydrocortison Cortison acetat Deflazacort | Prednisone Prednisolon Methylprednisolone Triamcinolon | Dexamethasone Betamethasone Fluticasone |
| Đường dùng | Nhỏ mũi Bôi ngoài da Nhỏ mắt | Hít | Toàn thân (uống, tiêm bắp, tiêm tĩnh mạch) Nội khớp Sử dụng đồng thời glucocorticoid nhiều đường dùng khác nhau |
| Liều lượng | Thấp | Trung bình | Cao |
| Thời gian sử dụng | < 3-4 tuần | 3-4 tuần–3 tháng | > 3 tháng |
| BMI | Bình thường | Thừa cân | Béo phì |
| Tuổi | Người trẻ | Người lớn tuổi |
4.2 Các khuyến nghị liên quan đến việc giảm liều glucocorticoid toàn thân trong điều trị các bệnh không thuộc nội tiết, chẩn đoán và xử trí suy thượng thận do glucocorticoid, và hội chứng cai glucocorticoid:
4.2.1 Khuyến cáo không giảm liều glucocorticoid ở bệnh nhân điều trị ngắn hạn dưới 3-4 tuần, bất kể liều lượng. Trong những trường hợp này, có thể ngừng glucocorticoid mà không cần xét nghiệm do nguy cơ ức chế trục hạ đồi-tuyến yên-tuyến thượng thận thấp. (D)
4.2.2 Việc giảm liều glucocorticoid cho bệnh nhân điều trị glucocorticoid dài hạn chỉ nên được thực hiện nếu bệnh nền được điều trị bằng glucocorticoid đã được kiểm soát và không còn cần sử dụng glucocorticoid nữa. Nên giảm dần liều glucocorticoid cho đến khi đạt liều tương đương sinh lý hàng ngày (ví dụ, 4-6 mg prednisone). (Thực hành lâm sàng tốt)
Việc giảm liều glucocorticoid có thể diễn ra nhanh hơn và với mức giảm lớn hơn nếu tổng liều glucocorticoid hàng ngày cao (ví dụ, lớn hơn 30 mg prednisone). Khi tổng liều glucocorticoid hàng ngày tiến gần đến liều tương đương sinh lý hàng ngày (lớn hơn 15-25 mg hydrocortisone, 4-6 mg prednisone, xem Bảng 1), quá trình giảm liều nên chậm hơn và với các mức giảm nhỏ hơn (xem Bảng 4). Ở một số bệnh nhân gặp biến chứng do glucocorticoid, như tăng huyết áp không kiểm soát và tăng đường huyết, loạn thần do glucocorticoid, hoặc viêm giác mạc do herpes, có thể cân giảm liều glucocorticoid nhanh hơn về liều tương đương sinh lý hàng ngày. Các xét nghiệm được thực hiện trước để đánh giá khả năng suy thượng thận và teo tuyến thượng thận cho kết quả cao ở những bệnh nhân dùng liều glucocorticoid vượt ngưỡng sinh lý lâu dài; do đó, việc xét nghiệm chức năng tuyến thượng thận là không cần thiết cho đến khi đạt được liều glucocorticoid sinh lý.
Bảng 4: Phác đồ giảm liều được đề xuất tùy thuộc vào liều glucocorticoid
| Liều prednisone hàng ngày hiện tại | Liều prednisone cân nhắc giảm | Khoảng thời gian |
|---|---|---|
| 40mg | Giảm 5-10 mg | Mỗi tuần |
| 20-40mg | Giảm 5 mg | Mỗi tuần |
| 10-20mg | Giảm 2,5 mg | Mỗi 1-4 tuần |
| 5-10mg | Giảm 1 mg | Mỗi 1-4 tuần |
| 5mg | Nếu không có triệu chứng lâm sàng hoặc xét nghiệm không phát hiện suy thượng thận, tiếp tục giảm 1 mg (nếu không có chế phẩm Prednisolone liều thấp, thay thế bằng hydrocortisone 20 mg với liều giảm 5 mg) | Mỗi 4 tuần |
4.2.3 Khuyến cáo xem xét đến hội chứng cai glucocorticoid trong quá trình giảm liều. Nếu hội chứng cai glucocorticoid nghiêm trọng, có thể tạm thời tăng liều glucocorticoid lên liều gần đây nhất mà bệnh nhân dung nạp được và kéo dài thời gian giảm liều glucocorticoid. (Thực hành lâm sàng tốt)
Hội chứng cai glucocorticoid xảy ra do sự phụ thuộc vào glucocorticoid liều cao hơn sinh lý trong quá trình giảm liều. Bệnh nhân cần được thông báo rằng các triệu chứng cai glucocorticoid là điều có thể gặp khi giảm liều, cũng như hiểu sự khác biệt giữa hội chứng cai glucocorticoid, suy thượng thận và sự bùng phát của bệnh lý nền. Khi lập kế hoạch giảm liều glucocorticoid, cần cân nhắc tổng thời gian sử dụng, loại glucocorticoid và liều dùng hàng ngày. Bệnh nhân được điều trị với liều glucocorticoid cao hơn, loại tác dụng kéo dài và trong thời gian dài thường có nhiều triệu chứng cai glucocorticoid hơn. Những bệnh nhân có biểu hiện hội chứng Cushing do thuốc thường sẽ gặp khó khăn hơn trong quá trình giảm liều do hội chứng cai glucocorticoid. Giảm liều glucocorticoid chậm là biện pháp duy nhất hiện được biết có thể giúp ngăn ngừa triệu chứng cai nghiêm trọng. Ở những bệnh nhân xuất hiện hội chứng cai glucocorticoid nghiêm trọng mặc dù đã giảm liều chậm, việc tăng tạm thời liều glucocorticoid trở lại liều gần nhất trước khi xuất hiện triệu chứng thường sẽ giúp cải thiện tình trạng.
Bảng 5: Các đặc điểm lâm sàng của suy thượng thận, hội chứng cai glucocorticoid và các bệnh nền thường gặp.
| Hội chứng cai Glucocorticoid | Suy thượng thận | Bệnh nền mà glucocorticoid được kê đơn ban đầu | |
|---|---|---|---|
| Triệu chứng | Khó chịu toàn thân, mệt mỏi, buồn nôn, đau cơ và khớp, rối loạn giấc ngủ, thay đổi tâm trạng | Khó chịu toàn thân, mệt mỏi, buồn nôn, đau cơ và khớp | Tùy thuộc vào bệnh (ví dụ đau khớp trong viêm khớp dạng thấp). Các triệu chứng chồng lấp thường gặp (khó chịu toàn thân, mệt mỏi) |
| Dấu hiệu | Các đặc điểm Cushing thường gặp, đặc biệt là ở giai đoạn đầu của quá trình giảm liều glucocorticoid | Sụt cân (*), hạ huyết áp, hạ huyết áp tư thế | Các dấu hiệu đặc trưng của bệnh tái xuất hiện |
| Thời điểm xuất hiện các triệu chứng và dấu hiệu | Tại bất kỳ thời điểm nào trong quá trình giảm liều glucocorticoid, thường là khi prednisone giảm <15 mg/ngày. Nguy cơ cao hơn ở bệnh nhân điều trị với liệu pháp glucocorticoid vượt ngưỡng sinh lý dài hạn | Chỉ khi không được điều trị bằng liệu pháp glucocorticoid tối ưu (liều glucocorticoid dưới mức sinh lý hoặc tăng nhu cầu glucocorticoid do bệnh lý) | Tại bất kỳ thời điểm nào trong quá trình giảm liều glucocorticoid nếu bệnh nền không được kiểm soát tối ưu bằng thuốc không chứa glucocorticoid |
| Xét nghiệm sinh hoá | Điện giải đồ bình thường; có thể tăng đường huyết do glucocorticoid | Hạ natri máu, hạ đường huyết | Các dấu ấn sinh học của hoạt động bệnh (tốc độ lắng máu, các dấu ấn sinh học đặc hiệu của bệnh) |
| Trục hạ đồi - tuyến yên - tuyến thượng thận | Không khuyến cáo xét nghiệm. Nếu xét nghiệm, ACTH và cortisol thường không phát hiện được | Ban đầu, ACTH và cortisol thấp. Sau đó trong giai đoạn hồi phục: ACTH bình thường hoặc tăng cao, cortisol thấp | Không áp dụng |
| Nguy cơ suy thượng thận cấp | Ít có khả năng xảy ra nếu bệnh nhân vẫn đang dùng glucocorticoid (vì suy thượng thận cũng gặp ở trên bệnh nhân có hội chứng cai glucocorticoid) | Có khả năng, nếu không được điều trị bằng liệu pháp glucocorticoid tối ưu | Không áp dụng |
(*) Cần phân biệt sụt cân do hồi phục sau hội chứng Cushing do glucocorticoid.
Nhận xét: Bệnh nhân bị suy thượng thận do glucocorticoid có thể không có triệu chứng hoặc có thể phát triển các triệu chứng từ nhẹ đến cơn suy thượng thận đe dọa tính mạng khi tiếp xúc với các tác nhân kích hoạt tiềm ẩn (xem bảng 9. Các triệu chứng của suy thượng thận thường không đặc hiệu và có thể chồng chéo với các triệu chứng của các bệnh lý được kê đơn glucocorticoid. Sự tái phát của các bệnh tự miễn có thể xảy ra trong quá trình giảm dần liều glucocorticoid ngoại sinh. Các dấu hiệu và triệu chứng của suy thượng thận có thể chồng chéo với các dấu hiệu và triệu chứng của hội chứng cai glucocorticoid, xảy ra do ngừng hoặc giảm nhanh liệu pháp glucocorticoid ở những bệnh nhân đã phát triển khả năng dung nạp với nồng độ glucocorticoid vượt ngưỡng sinh lý. Ở những bệnh nhân dùng glucocorticoid gần với phạm vi sinh lý, không thể phân biệt chính xác hoàn toàn giữa suy thượng thận và hội chứng cai glucocorticoid.
4.2.4 Khuyến cáo không xét nghiệm định kỳ để phát hiện suy thượng thận ở bệnh nhân sử dụng glucocorticoid liều vượt ngưỡng sinh lý, hoặc nếu vẫn cần điều trị glucocorticoid cho bệnh nền của bệnh nhân. (Thực hành lâm sàng tốt)
Nếu liều glucocorticoid nằm trong phạm vi vượt ngưỡng sinh lý, được dự đoán sẽ ức chế trục hạ đồi–tuyến yên–tuyến thượng thận và không cần phải kiểm tra chức năng tuyến thượng thận.
4.2.5 Cân nhắc chuyển bệnh nhân sử dụng glucocorticoid tác dụng kéo dài (dexamethasone hoặc betamethasone) sang glucocorticoid tác dụng ngắn hơn (hydrocortisone hoặc prednisone) khi không còn cần sử dụng glucocorticoid tác dụng kéo dài. (D)
Việc sử dụng glucocorticoid tác dụng kéo dài với hiệu lực mạnh hơn dễ gây ức chế trục hạ đồi–tuyến yên–thượng thận rõ rệt hơn và làm suy giảm chức năng vỏ thượng thận sau đó. Nguyên nhân là do các thuốc này có tác dụng liên tục và không tuân theo nhịp sinh học, đặc biệt khi dùng toàn thân (xem Bảng 1). Các glucocorticoid tác dụng kéo dài như Dexamethasone hoặc betamethasone, ngay cả ở liều tương đương sinh lý hàng ngày, vẫn dễ gây ức chế trục hạ đồi–tuyến yên–thượng thận, hội chứng Cushing do thuốc và hội chứng cai khi giảm liều. Việc phục hồi trục hạ đồi–tuyến yên–thượng thận là không thể nếu bệnh nhân vẫn đang dùng liên tục glucocorticoid tác dụng kéo dài. Ngược lại, các glucocorticoid tác dụng trung bình hoặc ngắn – vốn có thời gian bán thải ngắn hơn và hiệu lực yếu hơn, cho phép trục hạ đồi–tuyến yên–thượng thận phục hồi hơn, miễn là không được dùng vào ban đêm (vì có thể ức chế sản xuất ACTH và làm giảm đỉnh cortisol nội sinh vào sáng sớm).
Khuyến cáo chuyển qua sử dụng glucocorticoid tác dụng ngắn hơn như prednisone, prednisolone, hydrocortisone, hoặc cortisone acetat nhằm thúc đẩy sự phục hồi trục hạ đồi–tuyến yên–tuyến thượng thận nếu không cần điều trị bằng glucocorticoid tác dụng kéo dài nữa. Bệnh nhân đang sử dụng glucocorticoid không phải đường uống như đường hít,… lo ngại về khả năng suy thượng thận do sử dụng corticoid và không cần phải điều trị bằng glucocorticoid không đường uống nữa, nên chuyển qua sử dụng glucocorticoid đường uống tác dụng ngắn.
4.2.6 Cân nhắc với bệnh nhân đang dùng liều glucocorticoid tương đương sinh lý hàng ngày và có ý định ngừng liệu pháp glucocorticoid, có thể:
1. Tiếp tục giảm dần liều glucocorticoid, đồng thời theo dõi các dấu hiệu và triệu chứng của suy thượng thận, hoặc
2. Thực hiện xét nghiệm cortisol máu buổi sáng. (D)
Trong giai đoạn đầu của quá trình giảm liều glucocorticoid, nồng độ ACTH và cortisol vẫn bị ức chế. Khi liều glucocorticoid được giảm xuống, vùng dưới đồi và tuyến yên bắt đầu phục hồi trở lại, làm tăng sản xuất ACTH. Sự gia tăng ACTH có thể thúc đẩy sự phục hồi chức năng tuyến thượng thận từ đó tăng và hồi phục cortisol. Tuy nhiên, một số ít bệnh nhân có thể vẫn bị suy giảm khả năng sản xuất cortisol hoàn toàn.
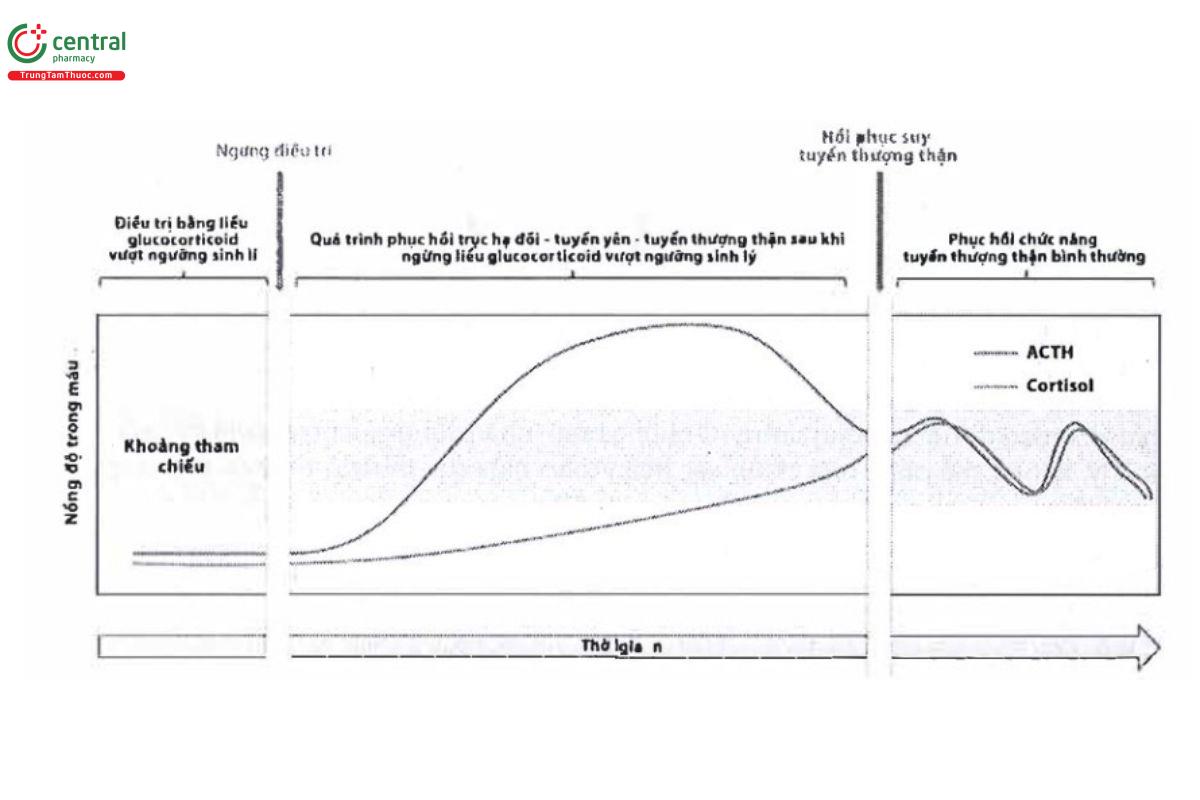
Khi đã giảm đến liều sinh lý, có hai phương án ngừng glucocorticoid (xem Hình 2). Việc lựa chọn phương án có thể phụ thuộc vào yếu tố bệnh nhân như bệnh lý đi kèm, thuốc dùng kèm, tuổi tác, khả năng suy thượng thận hoặc phụ thuộc vào bối cảnh lâm sàng như kinh nghiệm của bác sĩ điều trị hay khả năng tiếp cận xét nghiệm. Hiện chưa có nghiên cứu nào chứng minh phương án nào vượt trội hơn về mặt lâm sàng hoặc chi phí – hiệu quả.
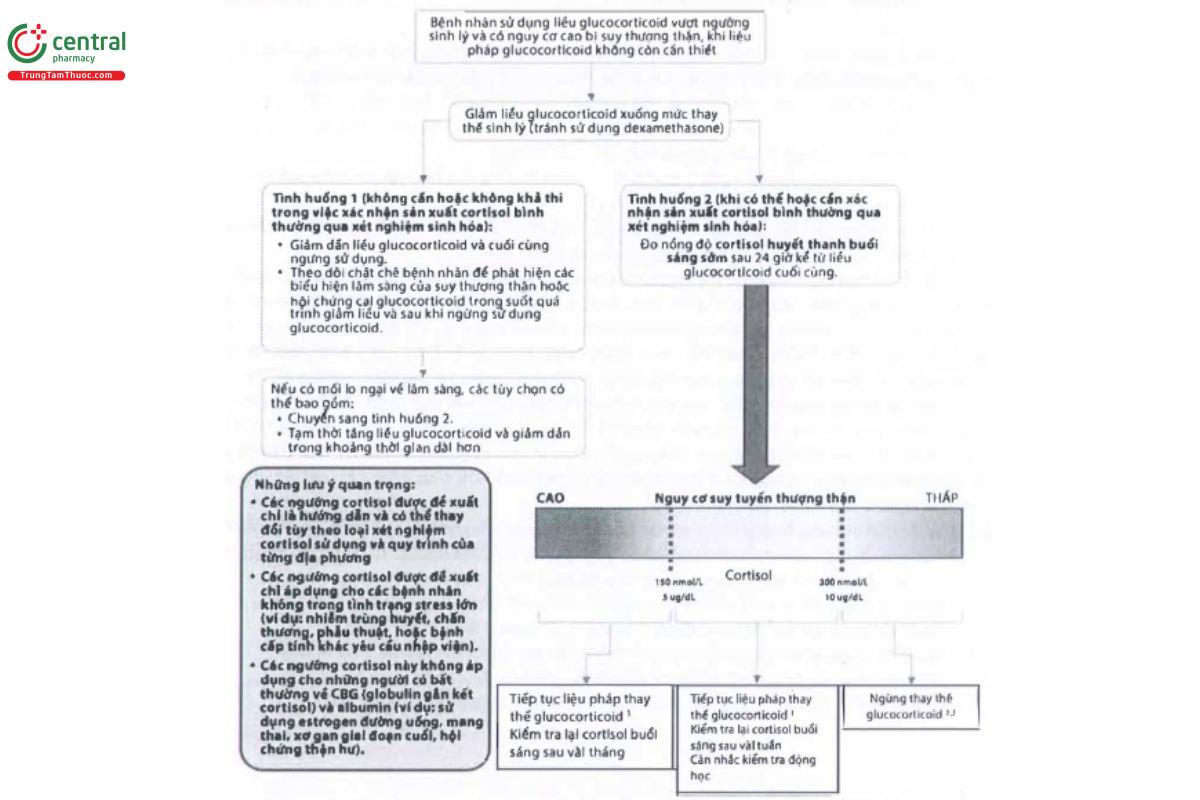
- Không nên giảm liều glucocorticoid ngoại sinh xuống dưới ngưỡng liều sinh lý để đảm bảo cung cấp đủ glucocorticoid cho tình trạng suy thượng thận, nhưng vẫn cung cấp đủ để kích thích sự hồi phục trục hạ đồi–tuyến yên–tuyến thượng thận.
- Một số bệnh nhân có mức cortisol gần 300 nmol/L vẫn có thể có đáp ứng dưới mức bình thường khi bị stress lớn. Cần đánh giá lâm sàng và cân nhắc bổ sung glucocorticoid nếu nghi ngờ. Cân nhắc kiểm tra động học.
- Một số bệnh nhân có thể xuất hiện triệu chứng cai glucocorticoid. Những người dùng liều cao lâu dài có thể cần giảm liều từ từ thay vì ngừng đột ngột.
Bệnh nhân có thể giảm liều glucocorticoid từ từ dưới sự theo dõi chặt chẽ các biểu hiện lâm sàng của suy thượng thận. Nếu xuất hiện triệu chứng gợi ý suy thượng thận, cần ngừng giảm liều và quay lại liều glucocorticoid trước đó, không nên ngừng hoàn toàn cho đến khi có bằng chứng phục hồi trục hạ đồi – tuyến yên – tuyến thượng thận. Nếu bệnh nhân không có triệu chứng, quá trình giảm liều có thể tiếp tục đến khi ngừng thuốc hoàn toàn.
Khuyến cáo xét nghiệm cortisol máu buổi sáng là xét nghiệm đầu tay nếu cần xác nhận về sự phục hồi của trục hạ đồi - tuyến yên - tuyến thượng thận. Giá trị của cortisol máu buổi sáng nên được xem xét liên tục, các giá trị càng tăng cho thấy sự phục hồi của trục hạ đồi -tuyến yên- tuyến thượng thận càng rõ ràng. (D)
Hướng dẫn:
- Sự phục hồi của trục hạ đồi - tuyến yên- tuyến thượng thận có thể được xác nhận khi cortisol >300 nmol/L, hoặc 10 µg/dL và có thể cân nhắc ngừng glucocorticoid an toàn.
- Nếu kết quả nằm trong khoảng từ 150 nmol/L hoặc 5 µg/dl đến 300 nmol/L hoặc 10 µg/dL cân nhắc tiếp tục liều glucocorticoid sinh lý và xét nghiệm lại cortisol buổi sáng sau một khoảng thời gian thích hợp (thường là vài tuần đến vài tháng):
- Nếu kết quả <150 nmol/L hoặc 5 µg/dL, thì cân nhắc tiếp tục liều glucocorticoid sinh lý và xét nghiệm lại cortisol buổi sáng sau vài tháng.
4.2.7 Cân nhắc không nên xét nghiệm động học định kỳ để chẩn đoán suy thượng thận ở bệnh nhân đang giảm liều hoặc ngừng liệu pháp glucocorticoid, (D)
Đo lường cortisol buổi sáng có thể là phương pháp đơn giản để đánh giá trục hạ đổi - tuyến yên tuyến thượng thận, giúp tránh phải thực hiện các xét nghiệm khác ở nhiều bệnh nhân, Tuy nhiên, nếu mức cortisol vẫn không rõ răng (xem 2.7), có thể xem xét thực hiện xét nghiệm động học, Các xét nghiệm động học bao gồm test 250 µg ACTH (1-24), test kich thich metyrapone qua đêm và test dung nạp Insulin (ít phổ biến hơn). Xét nghiệm 250µg ACTH (1-24) chỉ kiểm tra phản ứng trực tiếp của tuyến thượng thận đối với kích thích ACTH vượt mức sinh lý. Trong suy thương thận nguyên phát và thứ phát, đỉnh cortisol <500 nmol/L (<18.1 µg/dl) tuỳ thuộc vào xét nghiệm, sau 30 hoặc 60 phút là dấu hiệu suy thượng thận. Cần phải ngưng mọi liệu pháp glucocorticoid ít nhất trong 24 giờ trước khi thực hiện xét nghiệm động học để tránh ảnh hưởng kết quả đo steroid.
4.2.8 Cần nhận biết về nguy cơ suy thượng thận có thể do glucocorticoid gây ra ở những bệnh nhân
- Đang sử dụng hoặc mới sử dụng các dạng glucocorticoid (ngoại trừ đường uống) và có các dấu hiệu và triệu chứng chỉ ra suy thương thận, hoặc
- Đang sử dụng đồng thời nhiều dang glucocorticoid, hoặc
- Đang sử dụng glucocorticoid dạng hít hoặc bôi ngoài da liều cao, hoặc
- Đang sử dụng glucocorticoid dạng hít hoặc bôi ngoài da trong hơn 1 năm, hoặc
- Đã tiêm glucocorticoid nội khớp trong 2 tháng trở lại đây, hoặc
- Đang điều trị đồng thời với các thuốc ức chế mạnh cytochrome P450 3A4.
Bảng 6: Các chế phẩm glucocorticoid (ngoai trừ đường uống) và nguy cơ suy thương thân do glucocorticoid gây ra
| Tỷ lệ suy thượng thận do glucocorticoid (a) | Các yếu tố làm tăng nguy cơ suy thượng thận do glucocorticoid | Các chiến lược để giảm thiểu nguy cơ suy thượng thận do glucocorticoid (d) | |
| Glucocorticoid dạng hít | - Tổng thể: 7,8% - Sử dụng ngắn hạn (<1 tháng): 1,4% - Sử dụng thời gian trung bình (1-12 tháng): 11,9% - Sử dụng kéo dài (>12 tháng): 27,4% - Sử dụng liều thấp: 2,4% - Sử dụng liều trung bình: 8,5% - Sử dụng liều cao (b): 21,5% | - Điều trị bằng liều cao (b) trong thời gian dài - Sử dụng fluticasone propionate - Sử dụng đồng thời các chế phẩm glucocorticoid khác (ví dụ, glucocorticoid đường uống trong bệnh phổi tắc nghẽn mạn tính - COPD hoặc glucocorticoid dạng xịt mũi trong viêm mũi/polyp mũi) - BMI thấp - Tuân thủ điều trị cao hơn - Điều trị đồng thời với chất ức chế mạnh cytochrome P450 3A4 (c) (ví dụ, thuốc có chứa Ritonavir, thuốc kháng nấm dùng điều trị viêm phế quản phổi dị ứng do Aspergillus cấp tính - ABPA) | - Sử dụng liều glucocorticoid thấp nhất có hiệu quả trong thời gian ngắn nhất có thể. - Sử dụng buồng đệm (spacer) và súc miệng sau khi sử dụng. - Cân nhắc thay thế fluticasone propionate bằng các glucocorticoid khác - Tránh dùng đồng thời với các thuốc ức chế mạnh cytochrome P450 3A4 (c) |
| Glucocorticoid nội khớp | 52,2% | - Tiêm lặp lại trong thời gian ngắn (<3 tháng) - Tiêm đồng thời nhiều khớp - Sử dụng liều glucocorticoid cao - Các bệnh viêm khớp - Sử dụng đồng thời các chế phẩm glucocorticoid khác - Điều trị đồng thời với chất ức chế mạnh cytochrome P450 3A4 (c) | - Giảm số lần tiêm, nếu có thể - Giãn cách các lần tiêm ít nhất là 3-4 tháng, nếu có thể - Triamcinolone hexacetonide có thể có nguy cơ hấp thụ toàn thân thấp hơn so với triamcinolone acetonide - Tránh dùng đồng thời với chất ức chế mạnh cytochrome P450 3A4 (c) |
| Glucocorticoid ngoài da (tại chỗ) | 4,7% | - Sử dụng lâu dài glucocorticoid có hiệu lực cao trong thời gian dài trên diện rộng hoặc tại các vùng có tính hấp thu cao (ví dụ: niêm mạc) - Sử dụng kéo dài trên vùng da bị viêm và suy giảm chức năng bảo vệ - Dùng băng ép | - Sử dụng liều thấp nhất có hiệu quả trong thời gian ngắn nhất có thể - Sử dụng glucocorticoid có hiệu lực thấp hơn, nếu có thể - Tránh dùng đồng thời với các chất ức chế cytochrome P450 3A4 mạnh (c) |
| Glucocorticoid đường hít | 4,2% | - Sử dụng kéo dài - Sử dụng đồng thời các chế phẩm glucocorticoid khác - Điều trị đồng thời với chất ức chế mạnh cytochrome P450 3A4 (c) | - Sử dụng liều glucocorticoid thấp nhất có hiệu quả trong thời gian ngắn nhất có thể - Tránh dùng đồng thời với chất ức chế mạnh cytochrome P450 3A4 mạnh (c) |
a Dựa trên đánh giá có hệ thống và phân tích tổng hợp các nghiên cứu đánh giá tỷ lệ suy giảm của trục hạ đồi-tuyến yên-tuyến thượng thận trên sinh hoá, không phụ thuộc vào biểu hiện lâm sàng đi kèm. Tuy nhiên các số liệu về tỷ lệ các dấu hiệu và triệu chứng của suy thượng thận vẫn còn chưa đầy đủ. b Liều cao của glucocorticoid dạng hít thường được kê đơn cho người lớn là:
Các liều này được tính theo tổng liều hàng ngày và chỉ mang tính hướng dẫn. Liều lượng dựa trên thông tin sản phẩm từ nhà sản xuất, GINA (2023) và Dược thư quốc gia Anh (BNF). c Các chất ức chế mạnh cytochrome P450 3A4 bao gồm: boceprevir, Ceritinib, Clarithromycin, cobicistat, darunavir, idelalisib, indinavir, Itraconazole, Ketoconazole, lopinavir, Mifepristone, nefazodone, nelfinavir, posaconazole, ritonavir, Saquinavir, telaprevir, telithromycin và Voriconazole. d Các chiến lược được đề xuất bao gồm: cân nhắc giảm liều, tần suất sử dụng, và sử dụng các lựa chọn điều trị thay thế, tuy nhiên vẫn phải đảm bảo việc kiểm soát đầy đủ bệnh lý nền phụ thuộc glucocorticoid. | |||
2.10. Cân nhắc với bệnh nhân hiện đang hoặc đã từng điều trị bằng glucocorticoid và có các dấu hiệu và triệu chứng của hội chứng Cushing do thuốc nên được xem là có suy thượng thận da glucocorticoid. (Thực hành lâm sàng tốt)
Đo cortisol vào buổi sáng có thể phân biệt những người bị suy thương thân (nồng độ cortisol bị ức chế) hoặc xác định được những người có trục tuyến thượng thận đang phục hồi nhưng các đặc điểm của hội chứng Cushing vẫn tồn tại.
| Triệu chứng | Yếu cơ Rối loạn giấc ngủ (mất ngủ) Tăng cảm giác thèm ăn Rối loạn khí sắc và nhận thức (dễ cáu gắt, suy giảm trí nhớ, trầm cảm) |
| Dấu hiệu | Yếu và teo cơ gốc chi Tăng cân quá mức và béo phì trung tâm Tích tụ lượng mỡ trên xương đòn (dấu hiệu cổ áo - supraclavicular fat pad) và u mỡ vùng gáy (dấu hiệu cổ trâu - dorsocervical fat pad) Sung huyết vùng mặt, mặt tròn như mặt trăng Da mỏng, dễ bị bầm tím, vết rạn da đỏ và chậm lành vết thương Mụn trứng cá Rối loạn kinh nguyệt ở phụ nữ. |
| Các biểu hiện khác | Các yếu tố nguy cơ tim mạch, chuyển hóa (tăng huyết áp, rối loạn đường máu, rối loạn lipid máu, tăng đông máu) |
Bảng 7: Các dấu hiệu và triệu chứng của hội chứng Cushing do glucocorticoid (ngoại sinh)
4.2.9 Cân nhắc đối với những bệnh nhân có ý định ngừng sử dụng glucocorticoid nhưng không hồi phục trục hạ đổi tuyến yên tuyến thượng thận sau 1 năm sử dụng liều glucocorticold tương đương sinh lý hàng ngày, và những bệnh nhân đang dùng glucocorticoid có tiền sử cơn suy thượng thận cấp, nên được đánh giả bởi chuyên gia nội tiết. (Thực hành lâm sàng tốt)
4.2.10 Khuyến cáo không sử dụng fludrocortisone ở bệnh nhân suy thượng thận do glucocorticoid.
Sự tiết aldosterone mineralocorticoid phân lớn được điều chỉnh bởi hệ thống renin-angiotensin và nồng độ kali. Chức năng của mineralocorticoid được kỳ vọng sẽ được bảo tồn trong tình trạng suy thượng thận do glucocorticoid gây ra, cũng như trong các dạng suy thượng thận thù phát khác. Vì thế, không chỉ định liệu pháp thay thế bằng fludrocortisone
4.3 Khuyến cáo về chẩn đoán và điều trị cơn suy thượng thận cấp ở bệnh nhân suy thượng thận do glucocorticoid
4.3.1 Khuyến cáo bệnh nhân hiện đang hoặc mới sử dụng glucocorticoid nhưng chưa được xét nghiệm sinh hoá để loại trừ suy thượng thận do glucocorticoid nên được sử dụng liều glucocorticoid tăng cường (stress dose) khi gặp tình huống stress. (Thực hành làm sàng tốt)
Khuyến cáo sử dụng glucocorticoid đường uống trong trường hợp stress nhẹ và không có dấu hiệu huyết động không ổn định, nôn mửa hoặc tiêu chảy kéo dài,
Khuyến cáo sử dụng glucocorticoid đường tiêm trong trường hợp stress vùa đến nặng, các thủ thuật dưới gây mê toàn thân hoặc gây mê vùng, các thủ thuật yêu cầu nhịn ăn kéo dài hoặc không thể dung nạp đường uống, hoặc khí có dấu hiệu huyết động không ổn định hoặc nôn mửa tiêu cháy kéo dài.
4.3.2 Cân nhắc với bệnh nhân hiện đang hoặc mới sử dụng glucocorticoid nhưng chưa được xét nghiệm sinh hoá để loại trừ suy thượng thận do glucocorticoid và có biểu hiện huyết động không ổn định, nôn mửa hoặc tiêu chảy, cần nghĩ đến chẩn đoàn cơn suy thượng thận cấp, bất kể loại glucocorticoid, đường dùng hay liều lượng, bệnh nhân nghi ngờ cơn suy thượng thận cấp nên được điều trị bằng glucocorticoid đường tiêm và bù dịch. (Thực hành lâm sàng tốt)
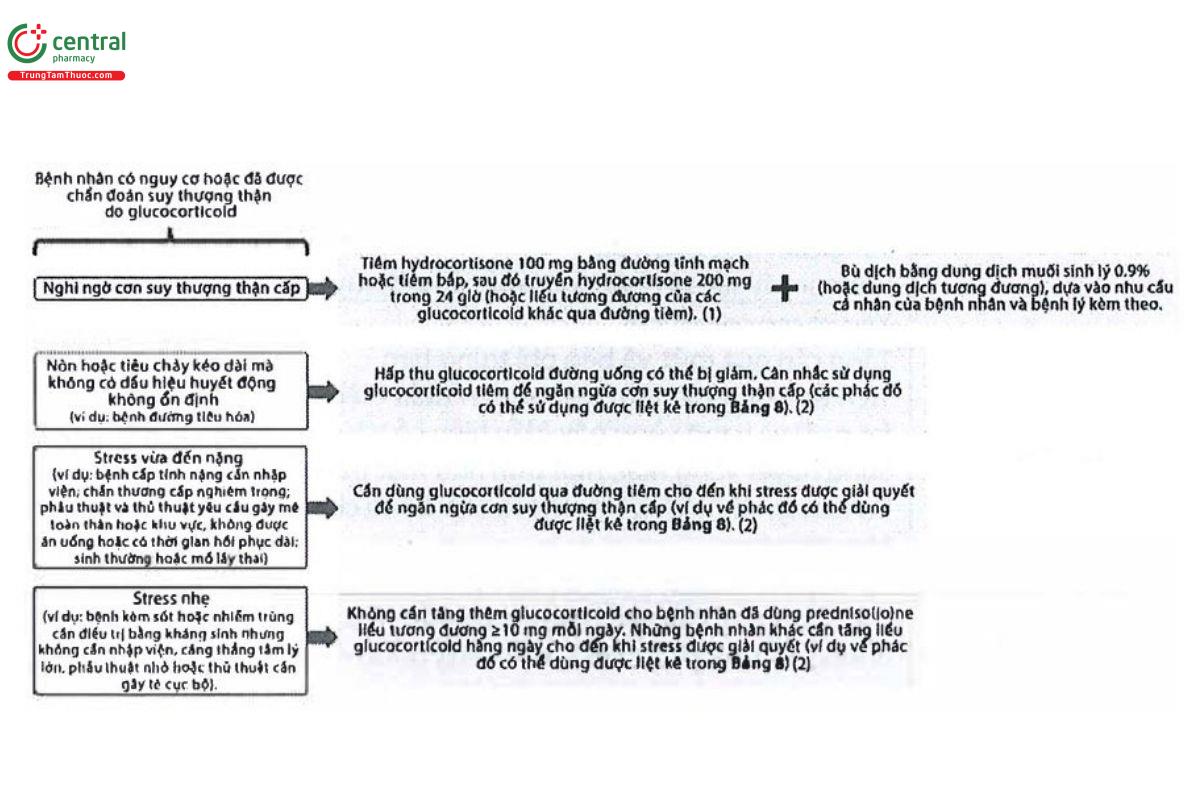
Bảng 8: Phác đó glucocorticoid được đề xuất cho những bệnh nhân có nguy cơ hoặc được chẩn đoán suy thượng thận do glucocorticoid trong các tình huống stress
| Mức độ stress | Những cân nhắc chung | Ví dụ | Phác đồ đề nghị |
| Stress nhẹ | Nếu bệnh nhân đang dùng hydrocortisone ≥40 mg mỗi ngày, prednisone ≥10 mg mỗi ngày hoặc dexamethasone ≥1 mg mỗi ngày, thì thường không cần tăng liều trừ khi có dấu hiệu không ổn định về huyết động. | - Bệnh nhân buộc phải nằm tại giường. - Bệnh có sốt (ngoại viện) - Bệnh cần điều trị bằng thuốc kháng sinh (ngoại viện) - Stress tâm lý nghiêm trọng (ví dụ: mất người thân) | Nếu không dùng glucocorticoid hàng ngày: dùng hydrocortisone tổng liều 40 mg mỗi ngày, chia ba lần (ví dụ: 20 mg khi thức dậy, 10 mg lúc 12 giờ trưa, 10 mg lúc 5 giờ chiều). Tiếp tục trong 2-5 ngày cho đến khi hồi phục (hoặc trong thời gian điều trị bằng kháng sinh). Nếu dùng hydrocortisone tổng liều < 40 mg mỗi ngày: tăng lên tổng liều 40 mg mỗi ngày, chia ba lần (ví dụ: 20 mg khi thức dậy, 10 mg lúc 12 giờ trưa, 10 mg lúc 5 giờ chiều). Tiếp tục trong 2-5 ngày cho đến khi hồi phục (hoặc trong thời gian điều trị bằng kháng sinh). Nếu dùng prednisone tổng liều < 10 mg mỗi ngày: tăng lên tổng liều 10 mg mỗi ngày, chia làm một hoặc hai lần. Tiếp tục trong 2-5 ngày cho đến khi hồi phục (hoặc trong thời gian điều trị bằng kháng sinh). Nếu dùng dexamethasone tổng liều < 1 mg mỗi ngày: tăng lên 1 mg một lần mỗi ngày. Tiếp tục trong 2-5 ngày cho đến khi hồi phục. |
| Phẫu thuật nhỏ bao gồm bất kỳ thủ thuật nào yêu cầu gây tê tại chỗ | Nếu glucocorticoid không dùng hàng ngày: dùng hydrocortisone đường uống tổng liều 40 mg mỗi ngày, chia ba lần (ví dụ: 20 mg một giờ trước khi làm thủ thuật, 10 mg sáu giờ sau khi làm thủ thuật, 10 mg sau 6 giờ tiếp theo). Tiếp tục dùng glucocorticoid ở những bệnh nhân vẫn còn triệu chứng sau khi làm thủ thuật cho đến khi ổn định về mặt lâm sàng. Nếu dùng hydrocortisone tổng liều < 40 mg mỗi ngày: tăng lên tổng liều 40 mg mỗi ngày, chia ba lần (ví dụ: 20 mg một giờ trước khi làm thủ thuật, 10 mg sáu giờ sau khi làm thủ thuật, 10 mg sau sáu giờ tiếp theo). Tiếp tục tăng liều ở những bệnh nhân vẫn còn triệu chứng sau khi làm thủ thuật cho đến khi ổn định về mặt lâm sàng. Nếu dùng prednisone tổng liều <10 mg mỗi ngày: tăng lên tổng liều 10 mg mỗi ngày, uống trước thủ thuật 1 giờ. Tiếp tục tăng liều ở những bệnh nhân vẫn còn triệu chứng sau khi làm thủ thuật cho đến khi ổn định về mặt lâm sàng. Nếu dùng dexamethasone < 1 mg tổng liều hàng ngày: tăng lên 1 mg tổng liều hàng ngày, dùng một giờ trước khi tiến hành thủ thuật. Tiếp tục tăng liều ở những bệnh nhân vẫn còn triệu chứng sau khi tiến hành thủ thuật cho đến khi ổn định về mặt lâm sàng. | ||
| Các thủ thuật (về tiêu hoá) không được thực hiện dưới gây mê toàn thân | Nếu không dùng glucocorticoid hàng ngày: dùng hydrocortisone tổng liều 20 mg mỗi ngày, chia ba lần (ví dụ: 10 mg một giờ trước khi làm thủ thuật, 5 mg sáu giờ sau khi làm thủ thuật, 5 mg sau sáu giờ tiếp theo). Nếu dùng glucocorticoid hàng ngày: tiếp tục liều glucocorticoid bình thường. Dùng liều glucocorticoid tương đương qua đường tĩnh mạch nếu phải nhịn ăn kéo dài. | ||
| Stress vừa và lớn | Nếu bệnh nhân đang dùng hydrocortisone ≥200 mg mỗi ngày, prednisone ≥50 mg mỗi ngày hoặc dexamethasone ≥6-8 mg mỗi ngày, thì thường không cần phải tăng liều. Ở những bệnh nhân nghi ngờ giảm hấp thu (nôn mửa hoặc tiêu chảy liên tục), không được ăn uống hoặc không thể uống thuốc dạng viên, cần sử dụng glucocorticoid liều cao đường tiêm tĩnh mạch hoặc tiêm bắp. Trọng lượng cơ thể lớn có thể được xem xét như một yếu tố chỉ ra nhu cầu liều cao hơn. | Bệnh lý nghiêm trọng kèm theo, ví dụ: - Nôn mửa hoặc tiêu chảy liên tục do bệnh đường tiêu hóa. - Nhiễm trùng phải nhập viện hoặc dùng kháng sinh đường tĩnh mạch (ví dụ, nhiễm trùng huyết). - Chấn thương cấp tính dẫn đến mất máu nhiều hoặc phải nhập viện. | Đối với bệnh nhân bị nôn hoặc tiêu chảy dai dẳng nhưng không phải nằm viện: Tiêm bắp hydrocortisone 100 mg ngay lập tức, có thể lặp lại sau 6 giờ nếu cần. Nếu các triệu chứng không thuyên giảm hoặc huyết động không ổn định, nhập viện để truyền tĩnh mạch glucocorticoid và bù dịch khẩn cấp. Bệnh nhân cần nhập viện: Tiêm bắp hydrocortisone 100 mg ngay lập tức, sau đó bắt đầu truyền liên tục hydrocortisone 200 mg trong 24 giờ. Nếu không thể truyền liên tục thì tiêm bắp hydrocortisone 50 mg sau mỗi 6 giờ. Thời gian và liều dùng của phác đồ glucocorticoid sau đó phải được cá nhân hóa dựa trên loại tác nhân gây stress và tình trạng lâm sàng của bệnh nhân. |
| Phẫu thuật hoặc bất kỳ thủ thuật nào đòi hỏi gây mê toàn thân hoặc gây tê vùng với thời gian phục hồi dự kiến ngắn và không dùng đường uống được | Phác đồ trong khi phẫu thuật: Tiêm tĩnh mạch hydrocortisone 100 mg khi gây mê, sau đó bắt đầu truyền liên tục hydrocortisone 200 mg ngay lập tức trong 24 giờ. Nếu không thể truyền liên tục, tiêm tĩnh mạch hydrocortisone 50 mg sau mỗi 6 giờ. Phác đồ sau phẫu thuật: Tiếp tục dùng glucocorticoid đường uống với liều tăng cường trong 48 giờ (ví dụ, hydrocortisone 40 mg/ngày chia ba lần; prednisone 10 mg/ngày chia làm một hoặc hai lần; dexamethasone 1 mg một lần/ngày) và sau đó tiếp tục dùng liều trước phẫu thuật. Trong trường hợp có biến chứng sau phẫu thuật (ví dụ, đau nhiều, nhiễm trùng), duy trì liều glucocorticoid tăng cường đường uống hoặc sử dụng glucocorticoid liều cao đường tĩnh mạch tùy theo tình trạng lâm sàng. | ||
| Phẫu thuật (bao gồm cả mổ lấy thai) hoặc bất kỳ thủ thuật nào cần gây mê toàn thân hoặc gây tê vùng mà bệnh nhân không ăn uống được bằng đường miệng hoặc thời gian phục hồi dự kiến kéo dài. | Phác đồ trong khi phẫu thuật: Tiêm tĩnh mạch hydrocortisone 100 mg bolus khi gây mê, sau đó bắt đầu truyền liên tục hydrocortisone 200 mg ngay lập tức trong 24 giờ. Nếu không thể truyền liên tục, tiêm tĩnh mạch hydrocortisone 50 mg sau mỗi 6 giờ. Phác đồ sau phẫu thuật: Truyền liên tục hydrocortisone 200 mg trong 24 giờ trong khi bệnh nhân không thể ăn uống bằng đường miệng. Nếu không thể truyền liên tục, tiêm tĩnh mạch hydrocortisone 50 mg sau mỗi 6 giờ. Nếu thời gian sau phẫu thuật bệnh nhân không có biến chứng và bắt đầu ăn được, chuyển sang dùng glucocorticoid đường uống với liều tăng cường trong 48 giờ (ví dụ, hydrocortisone 40 mg/ngày chia ba lần; prednisone 10 mg/ngày chia thành một hoặc hai lần; dexamethasone 1 mg một lần/ngày) rồi trở lại liều trước phẫu thuật. Trong trường hợp có biến chứng sau phẫu thuật (ví dụ, đau nhiều, nhiễm trùng), duy trì liều glucocorticoid tăng cường đường uống hoặc sử dụng glucocorticoid liều cao đường tĩnh mạch tùy theo tình trạng lâm sàng. | ||
| Chuyển dạ và sinh thường | Tiêm tĩnh mạch hydrocortisone 100 mg khi bắt đầu chuyển dạ, sau đó bắt đầu truyền liên tục hydrocortisone 200 mg trong 24 giờ. Nếu không thể truyền liên tục, tiêm tĩnh mạch hydrocortisone 50 mg sau mỗi 6 giờ. |
Bằng 9: Các dấu hiệu và triệu chứng của cơn suy thượng thận cấp và các yếu tố khởi phát
| Những dấu hiệu chung | - Bệnh nhân có tình trạng sốc không tương xứng với mức độ nghiêm trọng của yếu tố khởi phát (nếu xác định được yếu tố khởi phát). - Tình trạng sốc thường không đáp ứng với thuốc vận mạch và bù dịch nếu không được nhận biết kịp thời cơn suy thượng thận cấp và điều trị bằng glucocorticoid đường tĩnh mạch. - Các yếu tố nguy cơ của cơn suy thượng thận cấp bao gồm: tiền sử cơn suy thượng thận cấp, lớn tuổi (>65 tuổi), tuổi vị thành niên và thời kì chuyển tiếp từ chăm sóc trẻ em sang người lớn, và gánh nặng bệnh lý đi kèm cao. - Việc giảm liều và ngừng glucocorticoid là những thời điểm quan trọng, vì suy thượng thận do glucocorticoid có thể biểu hiện rõ ràng về mặt lâm sàng. |
| Chẩn đoán | - Hạ huyết áp hoặc sốc giảm thể tích kèm ít nhất một trong các triệu chứng sau: + Buồn nôn hoặc nôn. + Mệt mỏi nghiêm trọng. + Sốt. + Rối loạn ý thức (bao gồm lơ mơ, lú lẫn, buồn ngủ, ngất, mê sảng, hôn mê và co giật). |
| Các bất thường xét nghiệm có thể gặp (không bắt buộc để chẩn đoán) | - Hạ natri máu (thường kèm theo tăng natri niệu). - Tăng Kali máu. - Dấu hiệu mất thể tích dịch (ví dụ, tăng urê và creatinin). - Tăng bạch cầu lympho. - Tăng bạch cầu ái toan. |
| Các yếu tố có thể khởi phát cơn suy thượng thận hoặc gây ra triệu chứng suy thượng thận | Chung cho tất cả bệnh nhân suy thượng thận: - Nhiễm trùng (bao gồm Đường tiêu hóa, tiết niệu, hô hấp và nhiễm trùng huyết) - Bệnh cấp tính (bao gồm sốt) - Chấn thương - Phẫu thuật hoặc các thủ thuật khác cần gây mê toàn thân, gây mê vùng hoặc gây tê tại chỗ - Các thủ thuật đường tiêu hoá cần dùng thuốc nhuận tràng hoặc thụt tháo - Chuyển dạ và sinh thường - Thủ thuật nha khoa - Stress và đau đớn nghiêm trọng (bao gồm lo lắng nặng hoặc mất người thân) - Tập thể dục cường độ cao Riêng đối với bệnh nhân suy thượng thận do glucocorticoid: - Ngừng glucocorticoid đột ngột ở những đối tượng đang điều trị dài hạn - Giảm liều glucocorticoid xuống dưới liều thay thế sinh lý - Chuyển đổi giữa các loại, dạng bào chế và liều lượng glucocorticoid dạng hít khác nhau, có thể dẫn đến thay đổi đáng kể trong sự hấp thu toàn thân của glucocorticoid - Bắt đầu các thuốc gây cảm ứng mạnh cytochrome P450 3A4 mạnh, dẫn đến tăng chuyển hóa một số glucocorticoid tại gan. Các thuốc cảm ứng mạnh bao gồm Apalutamide, Carbamazepine, Enzalutamide, fosphenytoin, lumacaftor, lumacaftor-ivacaftor, Mitotane, Phenobarbital, Phenytoin, primidone và Rifampicin. |
5 KẾT LUẬN
Phòng ngừa cơn suy thượng thận cấp là một trong những mục tiêu chính trong việc quản lý những bệnh nhân mắc suy thượng thận và cần giáo dục bệnh nhân thường xuyên về các dấu hiệu và triệu chứng của nó, các yếu tố có thể thúc đẩy ( xem khuyến cáo 1.2 và 1.3, bằng 9), khi nào và cách tâng liêu glucocorticoid (quy tắc ngày ẩm) và cần nhắc nhở bệnh nhân báo lại cho các chuyên gia chăm sóc sức khỏe trong trường hợp họ bị ốm nặng hoặc bất tỉnh (vídu: Thê cấp cứu Thẻ cấp cứu của Châu Âu chuẩn hóa cho bệnh nhân suy thương thận (ESE)) Khi so sánh với các nguyên nhân gây suy thượng thận khác, những bệnh nhân được chẩn đoán mắc suy thượng thận do glucocorticoid có ít nhận thức hơn về tình trạng bệnh của mình, it tham gia vào các chiến lược phòng ngừa íchuẩn bị sẵn hydrocortisone tiêm khẩn cấp, mặc đổ cảnh báo y tế), nên họ để bị chậm trẻ trong quá trình điều trị các cơn suy thượng thận cấp và gặp nhiều khó khăn hơn trong việc kiểm soát tình trạng của mình vì bệnh nhân tự nhận thức kém hơn. Hướng dẫn này nhấn mạnh về nhu cầu, các chiến lược phòng ngừa và giáo dục cho cả bệnh nhân và chuyên gia chăm sóc sức khỏe.
6 Tài liệu tham khảo
European Society of Endocrinology and Endocrine Society Joint Ginical Guideline: Diagnosis and therapy of glucocorticoid-induced adrenal insufficiency

