Chẩn đoán và điều trị nhiễm khuẩn trong xơ gan - AASLD 2021 và EASL 2018

Trungtamthuoc.com - Trong xơ gan, tình trạng viêm phúc mạc nhiễm khuẩn tiên phát nói riêng và các nhiễm khuẩn khác nói chung xảy ra rất phổ biến và có tỷ lệ tử vong cao, tuy nhiên tình trạng này sẽ không còn nguy hiểm nếu được chẩn đoán và điều trị kịp thời. Bài viết sau sẽ giúp chúng ta có cái nhìn tổng quan về nhiễm khuẩn trong xơ gan, từ đó đưa ra hướng điều trị và dự phòng.
1 VIÊM PHÚC MẠC NHIỄM KHUẨN TIÊN PHÁT (SPONTANEOUS BACTERIAL PERITONITIS - SBP)
1.1 TỔNG QUAN
Viêm phúc mạc nhiễm khuẩn tiên phát (SBP) là nhiễm khuẩn dịch có trướng mà trong ổ bụng không có bằng chứng nguồn nhiễm có thể điều trị được bằng ngoại khoa (ví dụ: thủng ruột).
Khái niệm này được đưa ra từ năm 1964, tiếng Anh là "Spontaneous Bacterial Peritonitis", trong đó "spontaneous" (tự nhiên, tự phát) hàm nghĩa bệnh sinh nhiễm trùng còn chưa rõ, nhưng cho đến nay chúng ta đã có những hiểu biết nhất định về quá trình “tự nhiên” này.
SBP rất phổ biến ở bệnh nhân xơ gan có báng. Khi được mô tả lần đầu tiên, SPB có tỉ lệ tử vong trên 90% nhưng đã giảm còn khoảng 20% nếu được chẩn đoán và điều trị sớm.
1.1.1 Vi sinh học và đường vào của vi khuẩn trong dịch có trướng
- Sự rối loạn hệ vi khuẩn của ruột: do một loại vi khuẩn đường ruột phát triển quá mức và phát tán ra ngoài ruột, hay gặp nhất là Escherichia coli.
- Xơ gan tạo điều kiện thuận lợi cho sự phát triển quá mức của vi khuẩn:
+ Giảm nhu động ruột non
+ Tăng tính thấm của ruột
+ Giảm độ axit dịch vị
- Một nghiên cứu chỉ ra rằng tỉ lệ vi khuẩn phát triển quá mức ở bệnh nhân xơ gan có tiền sử SBP cao hơn (70% so với 20%), đồng thời những bệnh nhân này cũng có rối loạn nhu động ruột non nặng hơn.
- Cho dù số lượng ít hay nhiều, vi khuẩn trong lòng ruột có thể đi qua thành ruột và sống quần cư tại hạch mạc treo, gọi là hiện tượng chuyến vị (translocation) và đã được chứng minh trên mô hình động vật.
- Vi khuẩn xuất hiện trong dịch cổ trướng khi mạch bạch huyết chứa bạch huyết nhiễm vi khuẩn bị vỡ do lưu lượng cao và áp lực lớn trong tăng áp tĩnh mạch cửa. Vi khuẩn từ hạch mạc treo có thể vào tuần hoàn hệ thống, qua gan, qua bao Glisson vào dịch có trướng.
- Một số nghiên cứu đã chứng minh sự chuyển vị của vi khuẩn gia tăng ở bệnh nhân xơ gan tiến triển. Ví dụ như một nghiên cứu lấy hạch mạc treo của 101 bệnh nhân xơ gan và 35 người không xơ gan rồi cấy tìm vi khuẩn. Ở nhóm chứng chỉ có 8,6% cấy mọc vi khuẩn đường ruột, trong khi ở người xơ gan Child A là 3,4%, Child B là 8,1%, còn Child C là 30,8%. Khử nhiễm ruột chọn lọc làm giảm tỉ lệ cấy dương tính xuống bằng với người không xơ gan.
- Các nghiên cứu khác đã cho thấy bằng chứng phân tử của sự chuyển vị vi khuẩn và sự chuyển vị này xảy ra trước SBP trên lâm sàng. Bệnh nhân xơ gan có trướng có ADN vi khuẩn trong huyết thanh và dịch cổ trướng ngay cả khi không cấy ra được mầm bệnh. Mức độ chuyển vị thấp của vi khuẩn nguyên vẹn hoặc các mảnh vi khuẩn có thể dẫn đến hoạt hóa yếu tố hoại tử khối u (TNF), lí giải cho việc quan sát thấy nồng độ TNF ở người sau này sẽ bị SBP cao hơn so với người chứng. Sự có mặt của ADN vi khuẩn trong huyết thanh và dịch cổ trướng là yếu tố nguy cơ tử vong ở bệnh nhân xơ gan. Thuốc ức chế bơm proton (PPI) làm tăng sự chuyển vị vi khuẩn trên mô hình động vật SBP và cũng làm tăng nguy cơ SBP ở người.
- Vi khuẩn gây SBP cũng có thể bắt nguồn từ các vị trí khác ngoài ruột như nhiễm trùng tiết niệu, nhiễm trùng huyết do phế cầu, viêm mô tế bào, viêm họng, nhiễm trùng răng.
1.1.2 Sự phòng vệ của cơ thể
- Ngay khi vi khuẩn vào trong dịch cổ trướng, hệ miễn dịch của cơ thể được kích hoạt để chống lại độc lực vi khuẩn.
- Huyết thanh đơn thuần không tiêu diệt được những vi khuẩn gây SBP mà phải cần có vai trò thực bào. Những tác nhân ngoại lai bị "opsonin hóa" nhờ bổ thể và/hoặc globulin giúp thực bào dễ phát hiện và tiêu diệt.
- Đại thực bào là tuyến phòng vệ đầu tiên trong khoang phúc mạc. Nếu quá trình thực bào này không thể loại trừ được mầm bệnh thì bổ thể được hoạt hóa và các cytokin được giải phóng. Bạch cầu đa nhân vào phúc mạc tìm và tiêu diệt mầm bệnh xâm nhập. Nếu nồng độ bổ thể không đủ hoặc bạch cầu đa nhân bị rối loạn chức năng thì có thể không khống chế được mầm bệnh và nhiễm trùng nặng có thể dẫn tới tử vong.
- Xơ gan gây suy giảm miễn dịch, tạo điều kiện thuận lợi để nhiễm trùng phúc mạc kéo dài
+ Thiếu hụt bố thể huyết thanh khá phổ biến ở bệnh nhân bệnh gan nặng có cổ trướng. Hơn nữa, dịch cổ trướng thường loăng gấp 5-10 lần huyết thanh nên nồng độ bố thể dịch cổ trướng có thể tụt xuống rất thấp.
+ Chức năng thực bào cũng giảm ở bệnh nhân có bệnh gan tiến triển.
1.1.3 Các yếu tố nguy cơ
- Đa số bệnh nhân SBP có xơ gan tiến triển. Các yếu tố nguy cơ khác (phần lớn liên quan xơ gan) là:
+ Nồng độ Protein toàn phần dịch cổ trướng <10 g/L.
+ Tiền sử SBP.
+ Nồng độ Bilirubin toàn phần huyết thanh >42,75 μmol/L.
+ Xuất huyết tĩnh mạch giãn.
+ Dùng PPI.
- Một số biểu hiện lâm sàng và cận lâm sàng kết hợp cũng liên quan đến gia tăng nguy cơ SBP:
+ Protein toàn phần dịch cổ trướng <15 g/L và
+ Điểm Child-Pugh ≥9 với Bilirubin huyết thanh ≥51,3 µmol/L hoặc
+ Creatinin máu ≥106 µmol/L, Urê máu ≥8,9 mmol/L hoặc Na máu s130 mEq/L
Những bệnh nhân đáp ứng các tiêu chuẩn kết hợp trên thì cần xem xét cho kháng sinh dự phòng.
Cổ trướng liên quan bệnh ác tính và cổ trưởng do tim cũng có thể bị nhiễm trùng nhưng hiếm gặp. Khi ung thư biểu mô phúc mạc có SBP, mầm bệnh lạ và có độc lực tương đối như Salmonella, cổ trướng trong hội chứng thận hư cũng có thể bị nhiễm trùng tiên phát.
1.2 TRIỆU CHỨNG
Cơ năng
• Triệu chứng của bệnh lý nguyên nhân: suy tim, xơ gan, suy thận, K gan...
• Triệu chứng của viêm phúc mạc như: hội chứng nhiễm trùng, đau bụng, nôn, la chảy...
• Tuy nhiên cũng có thể không có triệu chứng, đặc biệt là những bệnh nhân ngoại viện.
Thực thể
• Bụng căng to, rốn lồi do ứ dịch.
• Tùy theo nguyên nhân có thể có tuần hoàn bàng hệ: cửa – chủ, chủ - chủ.
• Các triệu chứng khác: nhiễm toan chuyển hóa, suy thận, hạ huyết áp, liệt ruột, hạ thân nhiệt.
Cận lâm sàng
• Chọc dò dịch cổ trướng: rất cần thiết cho chẩn đoán.
- Đếm tế bào: ≥250 bạch cầu/mm3 là tiêu chuẩn để chẩn đoán SBP.
- Nhuộm Gram và nuôi cấy: tìm nguyên nhân gây nhiễm trùng để điều trị.
- Sinh hóa dịch có trướng.
• Các xét nghiệm khác: Glucose, LDH, Amylase, Bilirubin, Creatinin, tìm tế bào lạ, siêu âm (hỗ trợ chẩn đoán và chọc dò).
1.3 TIẾP CẬN – CHẨN ĐOÁN
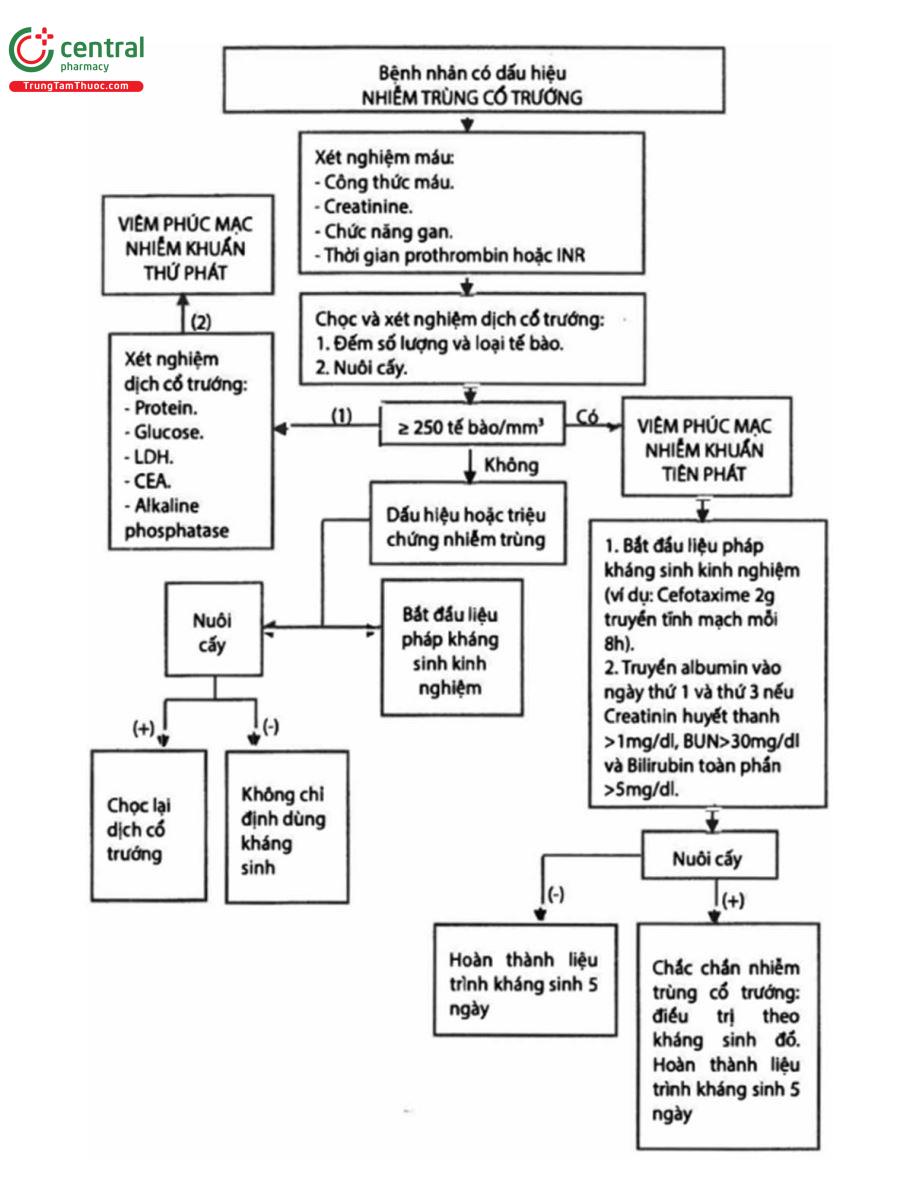
Chú thích:
(1): Tiến hành xét nghiệm khi rất nghi ngờ nhiễm trùng phúc mạc thứ phát (Xét nghiệm thấy nhiều loại vi khuẩn, nghi ngờ bệnh lý ác tính, không kèm các bệnh lý gan).
(2): Thỏa mãn các điều kiên:
Điều kiện 1: CEA >5 µg/L hoặc ALP >240 UI/L
Điều kiện 2: Thoả mãn 2 trong 3 xét nghiệm
1. Glucose <2,8 mmol/L
2. Protein >10 g/L
3. LDH >225 UI/L
KHUYẾN CÁO CỦA EASL 2018
• Chọc dịch báng để chẩn đoán nên được thực hiện sớm ở tất cả bệnh nhân xơ gan có báng khi nhập viện để loại trừ SBP. Chọc dịch báng chẩn đoán cũng nên được thực hiện ở các bệnh nhân xuất huyết tiêu hóa, shock, sốt hoặc có các dấu hiệu của đáp ứng viêm hệ thống, triệu chứng đường tiêu hóa, cũng như ở bệnh nhân có chức năng gan và/hoặc chắc năng thận xấu đi và bệnh não gan (II-2;1). • Chẩn đoán SBP khi số lượng bạch cầu trung tính trong dịch báng >250/mm3 (II-2;1). Số lượng bạch cầu trung tính được xác định bằng cách đếm thủ công trên kính hiển vi, nhưng có thể được thay thế bằng máy đếm tự động. Chưa có bằng chứng rõ ràng ủng hộ việc sử dụng các loại thuốc thử để chẩn đoán thường quy trong thực hành lâm sàng (II-2;1). • Mặc dù cấy dịch báng dương tính không phải là điều kiện tiên quyết để chẩn đoán SBP, tuy vậy nên cấy dịch báng để giúp hướng dẫn điều trị kháng sinh (II-2;1). • Nên cấy máu ở tất cả các bệnh nhân nghi ngờ SBP trước khi bắt đầu điều trị kháng sinh (II-2;1). • Bệnh nhân bị du khuẩn báng (số lượng bạch cầu trung tính ít hơn 250/mm3 nhưng cấy vi khuẩn dương tính) có xuất hiện các dấu hiệu đáp ứng viêm hệ thống hoặc nhiễm trùng nên được điều trị với kháng sinh (II-2;1). Nếu không, bệnh nhân nên được chọc dịch báng lặp lại lần thứ hai. Nếu kết quả nuôi cấy tiếp tục dương tính một lần nữa, bệnh nhân nên được điều trị bất kể số lượng bạch cầu trung tính (III;1). • Viêm phúc mạc nhiễm khuẩn thứ phát nên được nghĩ đến trong các trường hợp có nhiều vi sinh vật khi cấy dịch báng, bạch cầu trung tính dịch báng tăng rất cao và/hoặc nồng độ protein dịch báng cao, hoặc ở những bệnh nhân không đáp ứng đủ với điều trị. Bệnh nhân nghi ngờ viêm phúc mạc nhiễm khuẩn thứ phát nên được chụp CT và cân nhắc phẫu thuật sớm (III,1). |
1.4 ĐIỀU TRỊ VÀ DỰ PHÒNG
1.4.1 THEO HƯỚNG DẪN THỰC HÀNH CỦA AASLD 2021
Điểm đổi mới của hướng dẫn thực hành này được xây dựng trên đồng thuận của các chuyên gia dựa trên các phân tích tài liệu và bằng chứng so với khuyến cáo dựa trên mức độ bằng chứng của AASLD 2012.
Sử dụng kháng sinh
a. Nguyên tắc trước khi dùng kháng sinh.
- Nên thực hiện chọc dịch báng chẩn đoán ngay khi bệnh nhân xơ gan có báng phải nhập viện vì bất kỳ lý do gì, kể cả khi không có triệu chứng/dấu hiệu nhiễm khuẩn để loại trừ SBP.
- Trên bệnh nhân báng có các dấu hiệu/ triệu chứng hoặc các bất thường xét nghiệm gợi ý nhiễm khuẩn, nên kiểm tra tình trạng nhiễm khuẩn bằng cách tiến hành chọc dò dịch báng chẩn đoán (đếm tế bào và nuôi cấy vi khuẩn). Nếu kết quả âm tính và bệnh nhân có tràn dịch màng phổi, nên tiến hành chọc dò dịch màng phối để chẩn đoán.
- Nên cấy dịch báng cạnh giường trong các chai cấy máu hiếu khí và kỵ khí trước khi bắt đầu dùng kháng sinh.
- Chẩn đoán SBP/SBE khi số lượng bạch cầu đa nhân trung tính (PMN) trong dịch chọc dò > 250 / mm3.
b. Cụ thể
- Nên bắt đầu kháng sinh đường tĩnh mạch ở tất cả bệnh nhân có PMN trong dịch báng/dịch màng phối> 250 mm3.
- Kháng sinh đầu tay theo kinh nghiệm cho SBP/SBE mắc phải ở cộng đồng là Cephalosporin thế hệ 3 đường tĩnh mạch.
- Ở những bệnh nhân nhiễm khuẩn liên quan đến chăm sóc y tế, hoặc nhiễm khuẩn bệnh viện, hoặc gần đây sử dụng kháng sinh phổ rộng, hoặc nhập viện với nhiễm khuẩn huyết, hoặc sốc nhiễm khuẩn thì nên bắt đầu điều trị theo kinh nghiệm kháng sinh phổ rộng.
| Nhiễm khuẩn tiên phát (viêm phúc mạc, du khuẩn huyết, viêm mủ màng phối) | |
| Mắc phải cộng đồng | Nhiễm khuẩn bệnh viện |
| Cephalosporin thế hệ 3 (ví dụ: Cefotaxime tiêm tĩnh mạch 29 mỗi 12 giờ) | - Piperacillin / Tazobactam VÀ Daptomycin (nếu có bằng chứng Enterococcus kháng Vancomycin (VRE) trong quá khứ hoặc bằng chứng về sự cư ngụ đường tiêu hóa (Gl colonization) HOẶC - Meropenem nếu là vi khuẩn gram âm đa kháng thuốc |
Đánh giá đáp ứng
- Đánh giá đáp ứng liệu pháp kháng sinh theo kinh nghiệm bằng cách: lặp lại chọc dò dịch báng /chọc dò dịch màng phổi chẩn đoán 2 ngày sau khi bắt đầu điều trị. Nếu PMN trong dịch chọc dò giảm < 25% so với ban đầu cho thấy kém đáp ứng và nên dùng kháng sinh có phố rộng hơn và đánh giá thêm để loại trừ viêm phúc mạc thứ phát do vi khuẩn.
Về truyền albumin và sử dụng chẹn beta không chọn lọc (NSBB)
- Ở những bệnh nhân xơ gan có nhiễm trùng, albumin đóng một vai trò quan trọng trong việc gia tăng thể tích nội mạch. Albumin truyền tĩnh mạch cải thiện tỷ lệ sống ở bệnh nhân xơ gan có SBP.
- Bệnh nhân được hưởng lợi nhiều nhất từ việc truyền albumin là:
• Đã có bằng chứng về rối loạn chức năng thận (BUN> 30 mg/dL hoặc creatinin> 1,0 mg/dL) hoặc
• Mất bù ở gan nặng (Bilirubin> 5 mg/dL).
- Việc sử dụng albumin đóng một vai trò quan trọng trong việc ngăn ngừa sự tiến triển của AKI.
- Ngoài điều trị kháng sinh ở bệnh nhân SBP, nên điều trị thêm với albumin đường tĩnh mạch (1,5 g/kg vào ngày thứ nhất và 1 g/kg ở ngày thứ 3). Những bệnh nhân có AKI và / hoặc vàng da tại thời điểm chẩn đoán SBP cho thấy có lợi ích khi truyền albumin.
- Không cần ngưng NSBB ở những bệnh nhân có SBP trừ khi có hạ huyết áp (huyết áp động mạch trung bình <65 mmHg) hoặc AKI.
Dự phòng
- Trên những bệnh nhân ổn định sau một đợt SBP, nên điều trị dự phòng lâu dài bång Norfloxacin hàng ngày. Nơi không có Norfloxacin, có thể chấp nhận Ciprofloxacin đường uống.
- Kháng sinh dự phòng SBP nên sử dụng ở bệnh nhân xơ gan kèm xuất huyết tiêu hóa trên: Ceftriaxone tĩnh mạch 1 g/24 giờ và nên dùng trong tối đa 7 ngày.
- Trên những bệnh nhân có nồng độ protein dịch báng thấp (<1,5 g/L), nên thực hiện dự phòng tiên phát SPB ở một số bệnh nhân có: suy gan (Child-Turcotte-Pugh > 9 điểm và Bilirubin> 3 mg/dL) hoặc có rối loạn chức năng thận (nồng độ creatinin huyết thanh > 1,2 mg/dL, BUN > 25 mg/dL, hoặc nồng độ natri huyết thanh <130 mEq/L).
1.4.2 THEO KHUYẾN CÁO CỦA EASL 2018
Mức bằng chứng: I - Nghiên cứu ngẫu nhiên có đối chứng; II-1 – Nghiên cứu có đối chứng, không ngẫu nhiên; II-2 – Nghiên cứu phân tích bệnh chứng hoặc thuần tập; II-3 – Mô hình thực nghiệm không đối chứng; III – Ý kiến từ các chuyên gia, dịch tě học mô tả.
Độ mạnh của khuyến cáo: 1 - Mạnh; 2 - Yếu.
Sử dụng kháng sinh
• Nên bắt đầu dùng kháng sinh ngay lập tức khi chẩn đoán SBP (II-2;1).
• Nguồn nhiễm khuẩn (bệnh viện hay mắc phải cộng đồng), tình hình đề kháng kháng sinh tại địa phương và mức độ nghiêm trọng của nhiễm khuẩn là những yếu tố cần xem xét khi quyết định lựa chọn kháng sinh theo kinh nghiệm (1;1).
• Cephalosporin thế hệ thứ ba (Cefotaxime, Ceftazidime) được khuyến cáo là lựa chọn hàng đầu cho SBP mắc phải tại cộng đồng ở những nước có tỷ lệ kháng thuốc thấp (1;1). Ở những nước có tỷ lệ kháng thuốc cao, nên xem xét sử dụng piperacillin/tazobactam hoặc carbapenem (II-2;1).
• SBP liên quan đến chăm sóc y tế và SBP bệnh viện dường như là chỗ chứa của để kháng kháng sinh. Piperacillin/tazobactam nên được sử dụng ở những khu vực có tỷ lệ đa kháng thấp, trong khi đó nên dùng carbapenem ở nơi có tỷ lệ Enterobacteriaceae sản xuất ESBL cao. Nên kết hợp Carbapenem với glycopeptide hoặc daptomycin hoặc Linezolid ở khu vực có tỷ lệ nhiễm vi khuẩn MDR gram dương cao (1;1).
• Nhiễm trùng nặng dai dẳng do vi khuẩn XDR ở bệnh nhân xơ gan, có thể phải cần sử dụng kháng sinh có khả năng gây độc thận cao, như vancomycin hoặc aminoglycoside. Trong những trường hợp này, bệnh nhân nên theo dõi nồng độ huyết thanh theo ngưỡng pháp lý của từng quốc gia (III;1).
• Khuyến cáo xuống bậc kháng sinh tùy theo tính nhạy cảm của vi khuẩn khi nuôi cấy để giảm thiểu sự đề kháng kháng sinh chọn lọc (II-2;1).
• Nên kiểm tra hiệu quả của điều trị kháng sinh bằng cách chọc dịch báng kiểm tra lần thứ hai ở giờ thứ 48 kể từ khi bắt đầu điều trị. Thất bại với kháng sinh đầu tay nên được nghi ngờ nếu có tình trạng lâm sàng xấu đi và/hoặc tăng hoặc không giảm rõ rệt số lượng bạch cầu (ít nhất 25%) trong 48 giờ (II-2;1).
• Thời gian điều trị nên được kéo dài ít nhất là 5 đến 7 ngày (III;1).
Chú thích:
- MDR (Multi-drug Resistant - kháng đa thuốc): không nhạy cảm với ít nhất 1 kháng sinh trong 3 nhóm kháng sinh trở lên.
- XDR (Extensively Drug Resistent - kháng mở rộng): không nhạy cảm với ít nhất 1 kháng sinh trong hầu hết các nhóm kháng sinh nhưng vẫn còn nhạy cảm với s2 nhóm kháng sinh.
- PDR (Pandrug Resistant - toàn kháng): không nhạy cảm với tất cả các kháng sinh của tất cả các nhóm.
- ESBL: beta-lactamase phố rộng
Truyền albumin
Điều trị bằng albumin đặc biệt hiệu quả ở những bệnh nhân có bilirubin huyết thanh ban đầu 268 µmol/L (4 mg/dl) hoặc SCr ≥88 µmol/L (1 mg/dl). Vẫn chưa rõ liệu albumin có hữu ích ở những bệnh nhân có bilirubin cơ bản <68 µmol/L và creatinine <88 µmol/L hay không.
• Khuyến cáo sử dụng albumin tĩnh mạch (1,5 g/kg khi chẩn đoán và 1 g/kg vào ngày thứ 3) ở bệnh nhân SBP (1;1).
Dự phòng SBP
Vì hầu hết các đợt SBP được cho là hậu quả từ sự chuyển vị của vi khuẩn gram âm ở ruột nên thuốc dùng để dự phòng lý tưởng cần đạt được các tiêu chí an toàn, giá cả phải chăng và hiệu quả trong việc giảm lượng sinh vật này ở ruột trong khi vẫn bảo tồn hệ vi khuẩn kỵ khí có tính bảo vệ. Do chi phí cao và rủi ro không thể tránh khỏi làm phát triển các vi khuẩn kháng thuốc, việc sử dụng kháng sinh dự phòng chỉ giới hạn dành cho những bệnh nhân có nguy cơ mắc SBP cao. Ba nhóm bệnh nhân có nguy cơ cao đã được xác định đó là:
- Bệnh nhân bị xuất huyết tiêu hóa cấp tính.
- Bệnh nhân có hàm lượng protein toàn phần thấp trong dịch có trướng và không có tiền sử SBP (dự phòng tiên phát).
- Bệnh nhân có tiền sử SBP (dự phòng thứ phát).
a. Dự phòng tiên phát
- Khuyến cáo dự phòng tiên phát bằng norfloxacin (400 mg/ngày) ở bệnh nhân có điểm số Child-Pugh ≥9 và bilirubin huyết thanh ≥3 mg/dl, với chức năng thận bị suy giảm hoặc hạ natri máu và protein dịch cổ trướng thấp hơn 15g/L (1;1).
- Nên ngừng điều trị dự phòng Norfloxacin ở bệnh nhân có tình trạng lâm sàng cải thiện kéo dài và không còn báng (III;1).
b. Dự phòng thứ phát
• Sử dụng Norfloxacin dự phòng (400mg/ngày, uống) được khuyến cáo ở những bệnh nhân hồi phục sau một SBP (1;1).
• Mặc dù có một số bằng chứng đầy hứa hẹn, hiện tại, rifaximin không được khuyến cáo thay thế cho norfloxacin trong điều trị dự phòng thứ phát SBP (1;2). Do đó, hiện nay, chưa có khuyến cáo nào hướng dẫn dự phòng tiên phát hoặc thứ phát SBP trên bệnh nhân đã dùng rifaximin rồi trong dự phòng bệnh não gan tái phát.
• Bệnh nhân hồi phục sau SBP có tiên lượng xa xấu và nên được xem xét ghép gan
(II-2;1).
• VÌ PPI có thể làm tăng nguy cơ xuất hiện SBP nên chỉ sử dụng giới hạn PPI ở những bệnh nhân có chỉ định rõ ràng (II-2;1).
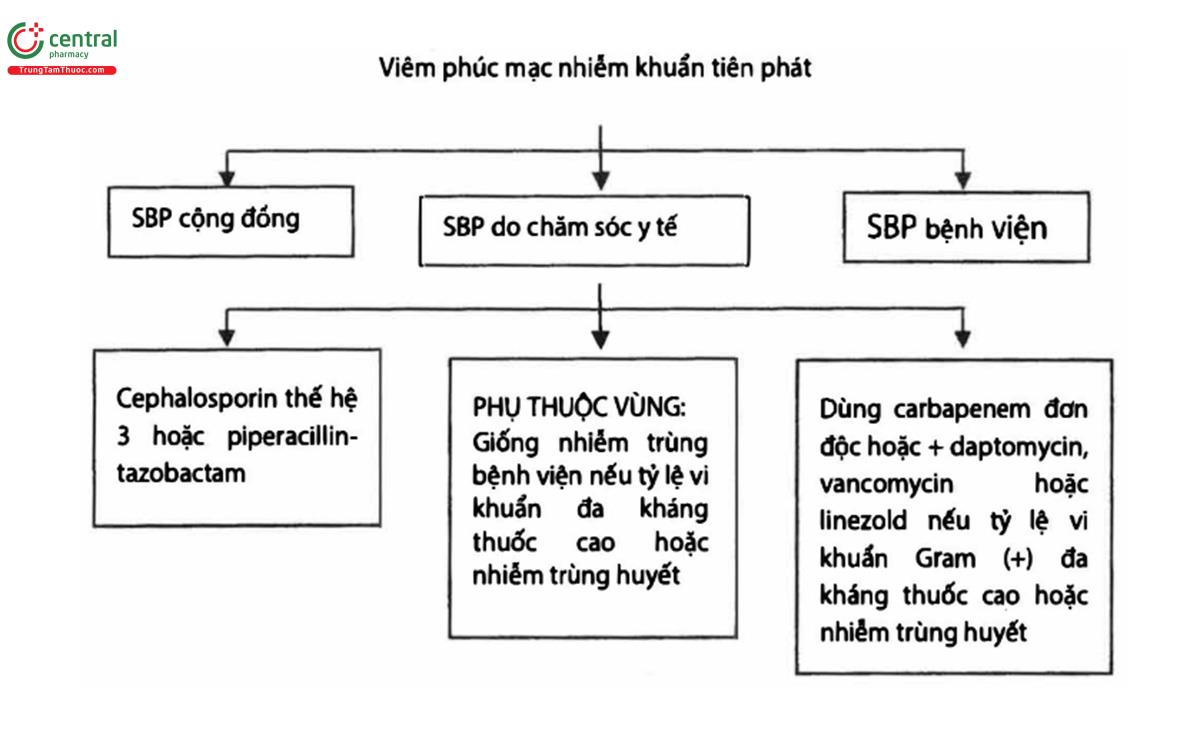
2 MỦ MÀNG PHỐI NHIỄM KHUẨN TIÊN PHÁT (SPONTANEOUS BACTERIAL EMPYEMA-SBE)
Là tình trạng nhiễm khuẩn của một tràn dịch màng phối trước đó, đây là một biến chứng ít phổ biến. Một nghiên cứu quan sát 3390 bệnh nhân xơ gan trong 4 năm liên tục đã cho thấy biến chứng này ở 2,4% số bệnh nhân, với tỷ lệ tử vong là 38%. Chẩn đoán dựa trên chọc dịch màng phổi chẩn đoán và phân tích dịch màng phổi.
Mủ màng phổi nhiễm khuẩn tiên phát có liên hệ với SBP trong khoảng 50% trường hợp
KHUYẾN CÁO CỦA EASL 2018 • Chẩn đoán tràn mủ màng phổi nhiễm khuẩn tiên phát dựa trên nuôi cấy dịch màng phổi dương tính và tăng số lượng bạch cầu trung tính > 250/mm3 hoặc nuôi cấy dịch màng phổi âm tính nhưng số lượng bạch cầu trung tính > 500/mm3 trong trường hợp không có viêm phổi (II-2;1). • Mủ màng phối tiên phát nên được điều trị tương tự như SBP (II-2;2). |
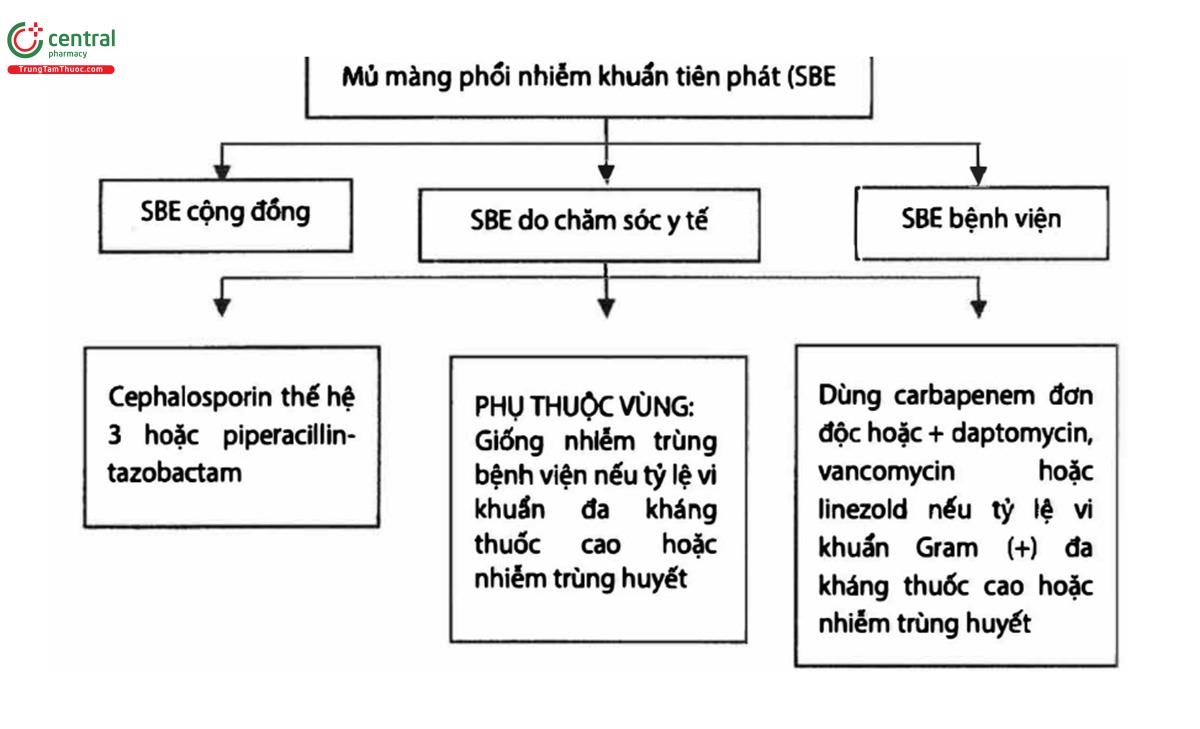
3 NHIỄM KHUẨN KHÁC NGOÀI SBP TRONG XƠ GAN (THEO EASL 2018)
3.1 Tổng quan
- Nhiễm khuẩn khác (không SBP) khá thường gặp trong xơ gan, hiện diện và tiến triển ở 25-30% bệnh nhân xơ gan nội viện. Các nhiễm khuẩn thường gặp nhất ngoài SBP gồm có: nhiễm trùng đường tiểu, viêm phổi, nhiễm khuẩn da và mô mềm, du khuẩn huyết.
- Nhiễm khuẩn khác không phải SBP làm gia tăng khả năng tử vong 3,75 lần, liên quan đến từ suất trong 1 tháng là 30% và trong 12 tháng là 63%. Vì các dấu hiệu và biểu hiện lâm sàng ban đầu là rất mơ hồ và không đặc hiệu, do đó, chẩn đoán sớm các loại nhiễm khuẩn này cũng như SBP là bước quan trọng nhất để điều trị bệnh nhân xơ gan. Một thăm dò toàn diện nên được thực hiện tại thời điểm nhập viện và trong suốt thời gian nằm viện khi nghi ngờ về mặt lâm sàng. Ngoài ra, để tối ưu hóa điều trị kháng sinh theo kinh nghiệm, cần phân biệt nhiễm khuẩn mắc phải tại cộng đồng, do chăm sóc y tế và nhiễm khuẩn bệnh viện.
- Các nhiễm khuẩn không phải SBP khá thường gặp và làm gia tăng tỷ lệ tử vong ở bệnh nhân xơ gan. Bệnh nhân xơ gan nội viện nên được đánh giá và theo dõi sát sự hiện diện của nhiễm khuẩn nhằm chẩn đoán sớm và điều trị thích hợp (II-1;1).
3.2 Điều trị
- Điều trị kháng sinh theo kinh nghiệm nên được bắt đầu ngay tại thời điểm nghi ngờ nhiễm khuẩn (II-1;1).
- Lựa chọn kháng sinh nên dựa vào một số yếu tố bao gồm: môi trường (mắc phải tai cộng đồng hoặc do chăm sóc y tế hoặc nhiễm khuẩn bệnh viện, đặc tính để kháng tại địa phương, mức độ nặng và loại nhiễm khuẩn (1;1).
- Đối với nhiễm khuẩn do chăm sóc y tế, trong bối cảnh vi khuẩn để kháng cao với kháng sinh, sử dụng carbapenem đơn độc hoặc kết hợp với những khác sinh khác được ưu tiên hơn so với cephalosporins thế hệ 3 (1;1).
- Trong trường hợp nhiễm trùng nặng dai dẳng do vi khuẩn XDR ở bệnh nhân xơ gan, có thế phải cần sử dụng kháng sinh có khả năng gây độc thận cao, như vancomycin hoặc aminoglycoside. Trong những trường hợp này, bệnh nhân nên theo dõi nồng độ huyết thanh theo ngưỡng pháp lý của từng quốc gia (III;1).
- Không khuyến cáo sử dụng albumin thường quy ở nhiễm khuẩn không phải SBP (1;1).
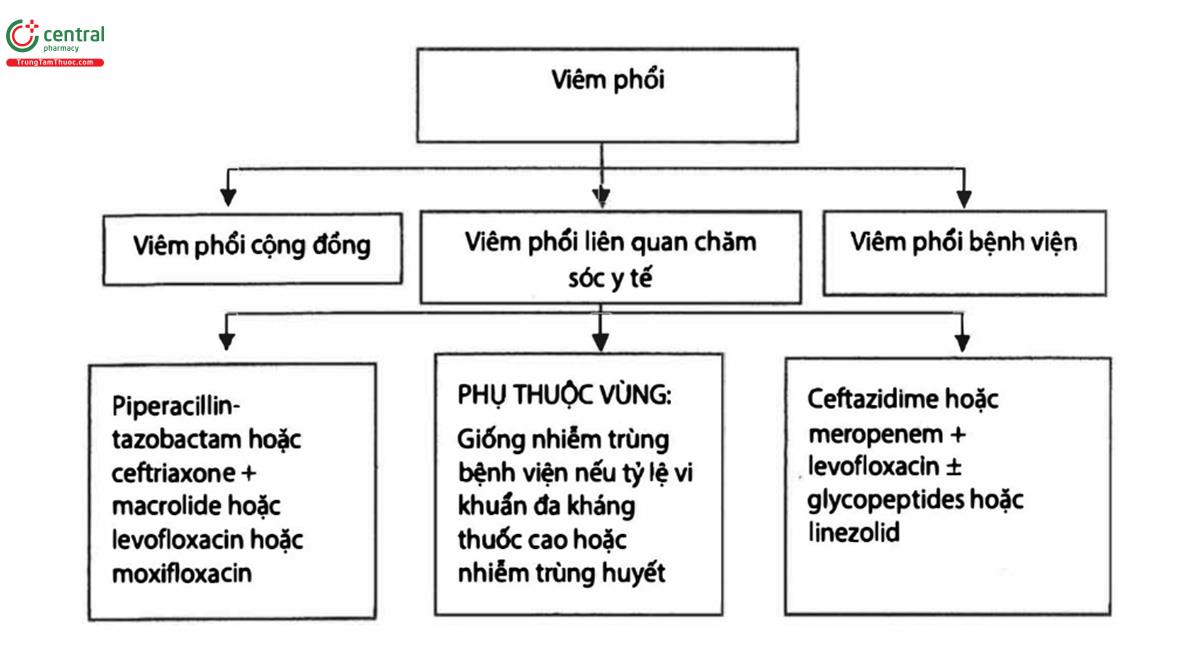
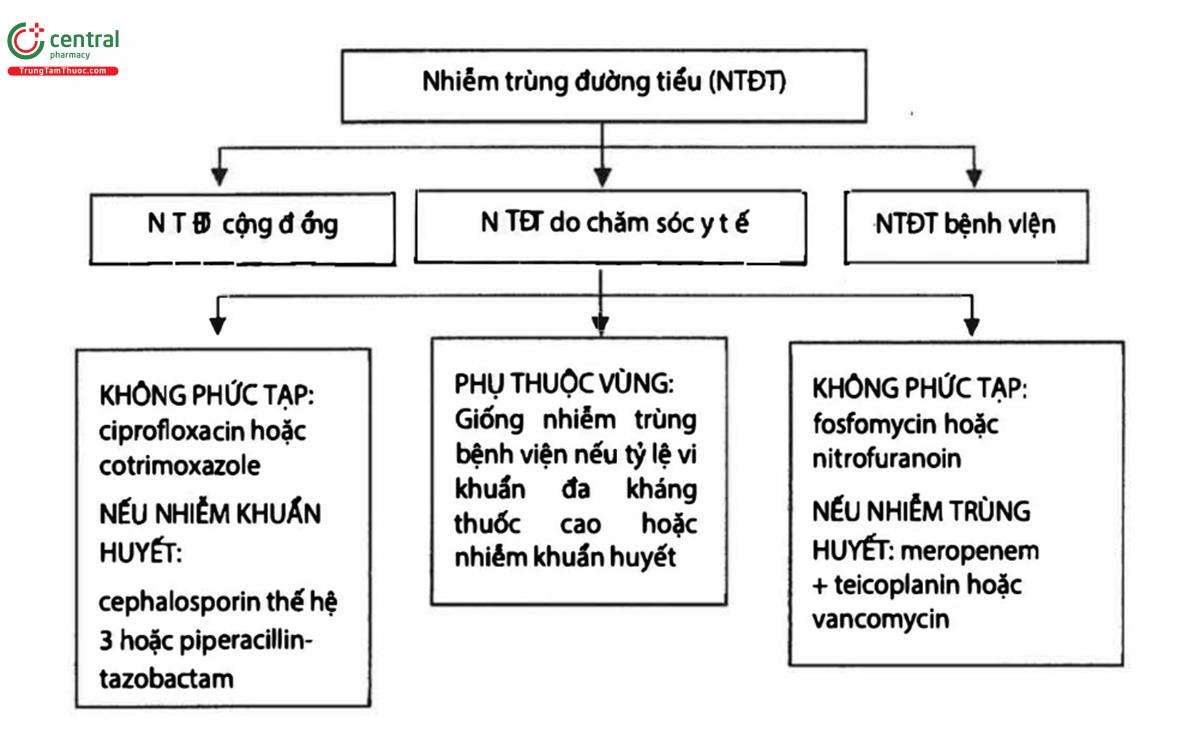
3.3 Dự phòng
Có bằng chứng sơ bộ rằng những bệnh nhân xơ gan Child-Pugh C, sử dụng norfloxacin có thể làm giảm nguy cơ nhiễm khuẩn và giảm tỷ lệ tử vong trong 6 tháng. Tuy nhiên, cần nhiều nghiên cứu và bằng chứng hơn để khẳng định lợi ích.
4 KHÁNG SINH ĐIỀU TRỊ NHIỄM KHUẨN Ở BỆNH NHÂN XƠ GAN NGOÀI SBP (AASLD 2021)
| Kháng sinh cho các bệnh lý nhiễm khuẩn ở bệnh nhân xơ gan ngoài SBP | |
| Viêm thận bể thận | |
| Viêm thận bể thận không phức tạp (uncomplicated) | Viêm thận bể thận nặng |
| Fluoroquinolon (ciprofloxacin hoặc levofloxacin) | Cephalosporin thế hệ 3 (Vd: Ceftriaxone). Nếu gần đây có dùng kháng sinh:
|
| Viêm phổi | |
| Mắc phải cộng đồng | Mắc phải bệnh viện (Không có thở máy) |
(1) Không nặng: B-lactam + macrolide HOẶC fluoroquinolone hô hấp (2) Nặng: B-lactam + macrolide hoặc ẞ-lactam + fluroquinolone. Có thể dùng thêm Vancomycin nếu bệnh nhân trước đây đã từng mắc bệnh hô hấp có phân lập được MRSA. | (1) Không nặng (không có sepsis, không đặt nội khí quản), sử dụng một trong những kháng sinh sau đây: • Piperacillin / tazobactam hoặc • Cefepime hoặc • Levofloxacin. - Có thể dùng thêm Vancomycin nếu kết quả nuôi cấy hoặc sàng lọc là MRSA hoặc có sử dụng kháng sinh trong vòng 90 ngày gần đây. (2) Nặng (có septic, đặt nội khí quản), sử dụng một trong những kháng sinh sau đây: • Piperacillin / tazobactam hoặc • Cefepime hoặc • Meropenem và Levofloxacin. - Có thể dùng thêm Vancomycin nếu kết quả nuôi cấy hoặc sàng lọc là MRSA hoặc có sử dụng kháng sinh trong vòng 90 ngày gần đây. - Kháng sinh bao phủ Pseudomonas: nếu trước đây mẫu bệnh phẩm hô hấp phân lập có Pseudomonas hoặc gần đây có sử dụng kháng sinh đường tiêm hoặc nhập viện |
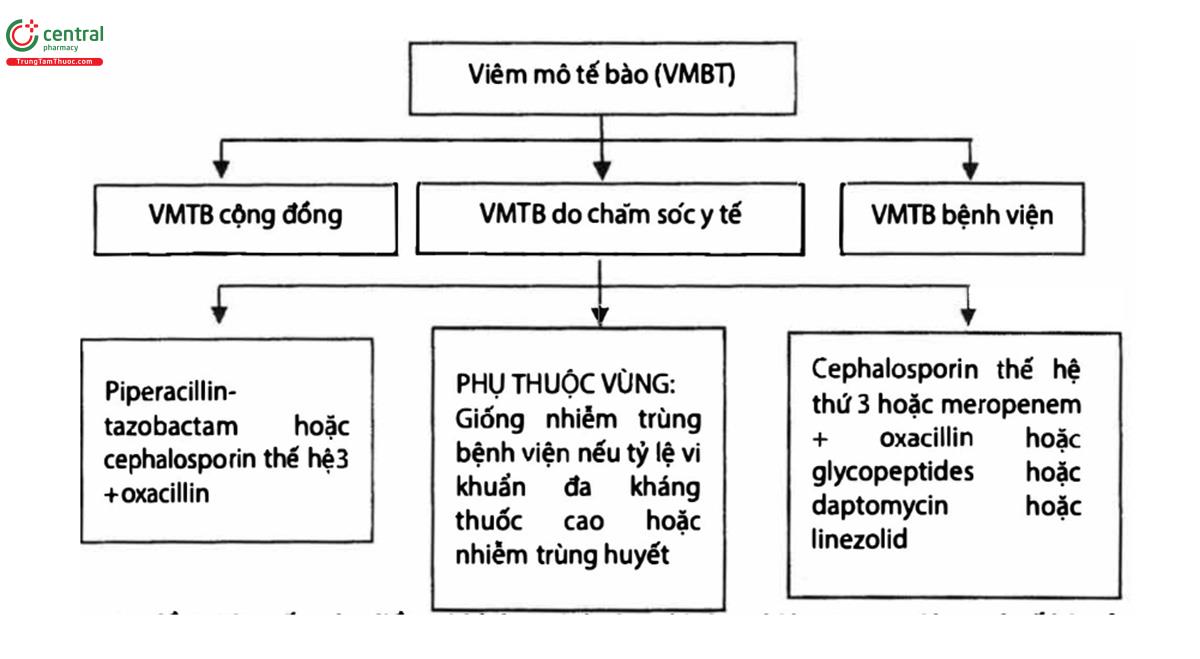
| Viêm mô tế bào | |
| Trung bình (với các dấu hiệu nhiễm khuẩn toàn thân) | Nặng (dùng kháng sinh thất bại hoặc sepsis) |
| Penicillin hoặc ceftriaxone hoặc Cefazolin hoặc clindamycin | Vancomycin + piperacillin/tazobactam |
5 TÀI LIỆU THAM KHẢO CHÍNH
1. Diagnosis, Evaluation, and Management of Ascites, Spontaneous Bacterial Peritonitis and Hepatorenal Syndrome: AASLD 2021
2. Clinical Practice Guidelines for the management of patients with decompensated cirrhosis: EASL 2018
3. Spontaneous bacterial peritonitis in adults: uptodate

