Nguyên nhân và những lưu ý khi chăm sóc trẻ non tháng
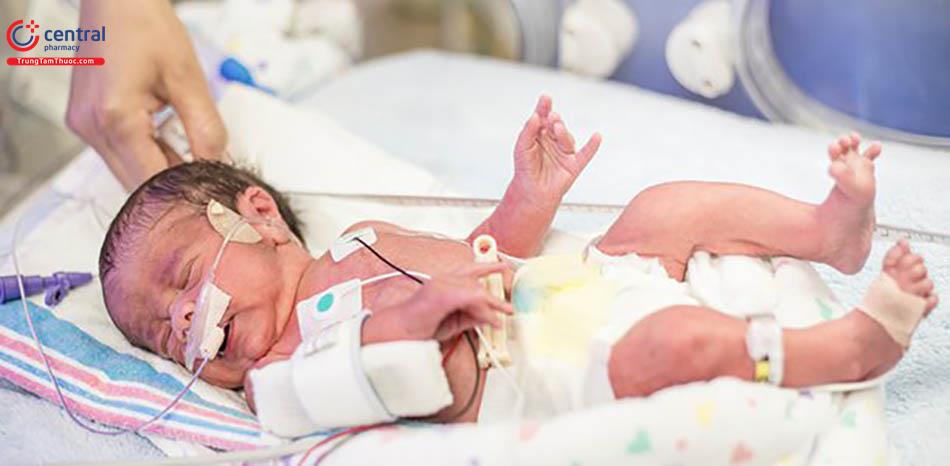
Trungtamthuoc.com - Có nhiều nguyên nhân có thể khiến mẹ sinh non, trong đó có thể bao gồm các yếu tố ảnh hưởng từ mẹ trong quá trình mang thai hoặc do bào thai. Vậy những trẻ non tháng cần được chăm sóc và điều trị như thế nào?
1 Trẻ non tháng là gì?
Trẻ non tháng là những trẻ vì một lý do nào đó mà được được sinh ra trước khi đến thời gian dự kiến sinh, tức là 37 tuần thai. Lúc này cơ thể trẻ chưa đủ hoàn thiện, ra đời sớm cùng với việc không biết chăm sóc sẽ dẫn đến nguy cơ tử vong cao.
2 Nguyên nhân khiến mẹ sinh non
Có nhiều nguyên nhân có thể khiến mẹ sinh non, trong đó có thể bao gồm các yếu tố ảnh hưởng từ mẹ trong quá trình mang thai hoặc do bào thai.
Nếu trong thời gian mang bầu, mẹ phải chịu nhiều áp lực trong cuộc sống hay công việc, tác động đến hệ thần kinh và tử cung gây sinh non. Đặc biệt trong vòng 6 tháng trước khi mang thai cho đến trong thời kỳ mang thai, nếu mẹ thường xuyên bị stress sẽ có nguy cơ sinh son đến 50%. Hoặc là trong thời gian mang thai mà mẹ bầu thường xuyên tiếp xúc với các chất kích thích như khói thuốc, rượu bia cũng có thể tiềm ẩn nguy cơ này.
Không những thế, nếu mẹ bầu bị viêm nhiễm, dị tật bộ phận sinh dục, hay viêm gan B, mắc các bệnh tiểu đường, bệnh tim có khả năng sinh non cao. Bởi lúc này, các tác nhân gây bệnh sẽ tiết ra các độc tố, làm môi trường sống trong tử cung bị ảnh hưởng, kích thích tử cung co bóp làm thai ra sớm.
Tình trạng này cũng có thể diễn ra nếu khoảng thời gian mang bầu của mẹ quá ngắn, hay mang thai trong tuổi vị thành niên, mẹ có tiền sử sinh non…
Hiện tượng mang thai sớm còn do sự phát triển của thai nhi không bình thường như nhiễm trùng bào thai, đa thai, dị tật thai nhi, biến chứng nhau thai…[1]
.jpg)
3 Trẻ sinh non có những nguy cơ hay biến chứng gì?
Những bé được sinh ra quá sớm thì các chức năng trong cơ thể chưa kịp phát triển đầy đủ có thể dẫn đến nguy cơ bệnh lý.
Trẻ sinh non có cấu trúc lồng ngực dễ biến dạng, phổi chưa được giãn nở tốt, phế nang và trung tâm hô hấp chưa được phát triển toàn diện. Do đó, trẻ sơ sinh dễ có nguy cơ bị ngạt và suy hô hấp, trong đó bệnh nguy hiểm hay gặp là bệnh màng trong. Lúc này, trẻ thường có nhịp thở nhanh, gấp rồi chậm dần có thể ngừng vài giây, trẻ có thể tím tái hoặc không. Nếu trẻ có cơn ngừng thở trên 20 giây có thể gây ảnh hưởng tới hệ thần kinh. Trẻ cũng có thể mắc bệnh phổi mãn tính, loạn sản tế bào phổi do sinh thiếu tháng.
Ở trẻ sinh non các các enzym chưa đầy đủ, trong đó có hệ enzym chuyển hóa bilirubin làm trẻ dễ bị vàng da nặng trong thời gian dài. Đồng thời, hệ enzym tiêu hóa cũng bị thiếu hụt, kèm theo thể tích dạ dày nhỏ làm trẻ kém tiêu hóa và hấp thu nên dễ nôn ói, chướng bụng.
Trẻ sinh non còn dễ bị mất nhiệt, nhiễm lạnh do trung tâm điều nhiệt yếu và rối loạn dễ gây biến chứng hô hấp, thần kinh nếu thân nhiệt quá thấp. Không những thế, lớp mỡ dưới da mỏng, trương lực cơ yếu nên khả năng sản sinh nhiệt và giữ ấm cơ thể của trẻ lại càng kém hơn.
Đồng thời, ở trẻ non tháng các mao mạch mỏng, dễ vỡ, thiếu hụt các yếu tố đông máu khiến trẻ dễ bị xuất huyết. Song song với đó là hệ thống miễn dịch chưa hoàn thiện, khả năng chống lại vi khuẩn còn yếu kém nên dễ bị nhiễm trùng, thậm chí có thể tử vong.[2]

4 Điều trị và chăm sóc trẻ non tháng
Để đảm bảo hồi phục và nâng cao sức khỏe cho trẻ sinh non thì trẻ cần được hồi sức cơ bản ngay tại phòng sinh.
Nguyên tắc chính trong chăm sóc trẻ non tháng là nuôi trẻ bằng sữa mẹ, vệ sinh thân thể sạch sẽ, cẩn thận và rút ngắn thời gian cách ly mẹ con.
Trước hết, tại phòng sinh cần đảm bảo tránh nhiệt và hồi sức cho trẻ vì trẻ sinh non có nguy cơ bị ngạt chu sinh và suy hô hấp rất cao. Trẻ được giữ ấm bằng cách lau khô, sưởi ấm, quấn tã và sử dụng phương pháp bà mẹ Kangaroo. Hoặc có thể cho trẻ được giữ ấm bởi các trang thiết bị như lồng ấp, giường sưởi hay đèn sưởi.
4.1 Phương pháp nuôi dưỡng cho trẻ sinh non
Nếu trẻ sơ sinh cực non, suy hô hấp nặng hay mắc bệnh lý tiêu hóa và hấp thu thì cần nuôi ăn cho trẻ qua đường tĩnh mạch.
Thông thường nuôi ăn cho trẻ chủ yếu qua tĩnh mạch ngoại biên. Nhưng nếu trẻ có bệnh lý cần nuôi ăn tĩnh mạch 2 tuần trở lên, cần cung cấp năng lượng cao nhưng phải hạn chế dịch thì nuôi tĩnh mạch trung tâm. Khi nuôi ăn tĩnh mạch ngoại biên thì cần lưu ý, lượng Glucose từ 12,5% trở xuống và lượng acid amin cũng từ 2% trở xuống.
Khi nuôi dưỡng tĩnh mạch, bắt đầu cho trẻ ở mức năng lượng tối thiểu là 50 Kcal/kg/ngày, rồi tăng dần lên đến mức 80 đến 120 Kcal/kg/ngày. Nguồn năng lượng chính cung cấp cho trẻ là từ glucose và lipid với tỷ lệ calo cân bằng nhau. Thường truyền lipid cho trẻ từ sau 7 ngày tuổi với liều lượng phù hợp cho từng giai đoạn, khởi đầu với liều 0,5 - 1g/kg/ngày.
Nếu trẻ phải chăm sóc chiếu đèn hay bị mất dịch do tiêu chảy thì phải tăng lượng dịch lên cho phù hợp. Hoặc nếu trẻ bị các bệnh lý về não, suy thận, suy tim thì giảm lượng dịch cho trẻ xuống còn 4- đến 60 ml/kg/ngày. Đồng thời, cần phải bổ sung các chất điện giải cho trẻ đặc biệt là Na+, K+, Ca++, chỉ truyền Na+, K+ kể từ ngày thứ 2 sau sinh.
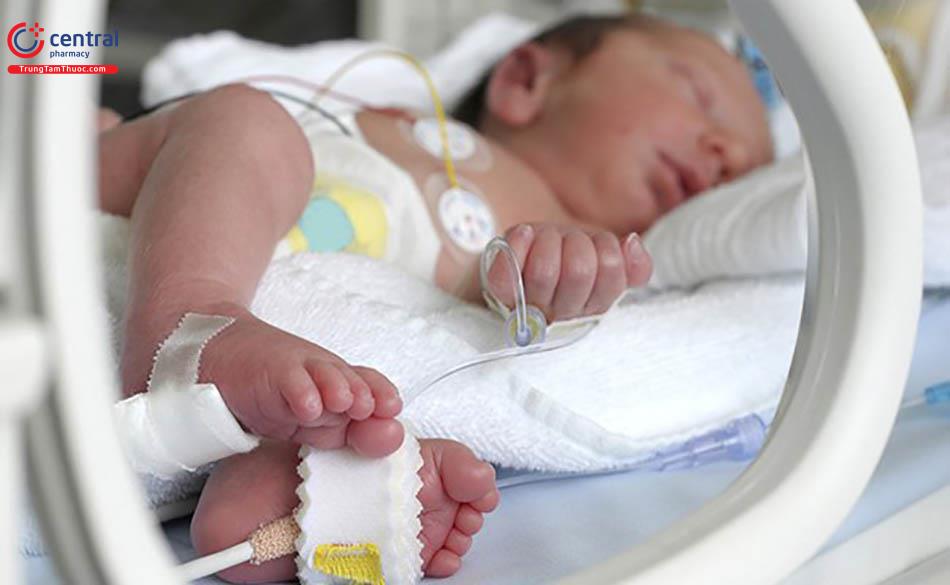
Truyền protein cho trẻ sau 3 ngày tuổi, với nồng độ 0,5g/kg/ngày rồi tăng dần lên đến liều 2,5 - 3g/kg/ngày.
Trường hợp, trẻ có bệnh lý cần nuôi ăn tĩnh mạch dài ngày thì truyền thêm vitamin và nguyên tố vi lượng.
Trước khi chuyển cho trẻ sang nuôi ăn hoàn toàn qua đường miệng thì cần kết hợp cho ăn tĩnh mạch 1 phần và nuôi bằng đường miệng.
Khi trẻ ổn định, cho trẻ ăn qua đường miệng bằng sữa mẹ càng sớm càng tốt:
- Ngày đầu tiên ăn 20 đến 30ml/kg trong 24 giờ, rồi tăng dần trung bình mỗi ngày 20ml/kg cho đến ngày thứ 7 thì lượng sữa tương đương 140ml/kg.
- Bắt đầu từ tuần thứ 2 trở đi, tăng thêm lượng sữa hàng ngày 10ml/kg cho đến 200ml/kg/ngày.
- Cho trẻ ăn làm nhiều bữa, cứ cách khoảng 2 đến 3 giờ lại ăn 1 lần để kích thích hoạt động của đường ruột. Nếu nhu động ruột của trẻ giảm kéo dài thì dùng bơm máy, hoặc nhỏ giọt.
5 Điều trị và phòng chống một số biến chứng ở trẻ non tháng
Do trẻ sinh non rất dễ mắc một số bệnh nhiễm khuẩn nên chúng ta cần phòng chống nhiễm khuẩn cho trẻ như sau:
- Luôn luôn vệ sinh cá nhân, vệ sinh tay bằng xà phòng, dung dịch sát khuẩn và lau khô trước khi tiếp xúc với trẻ.
- Các trang thiết bị và môi trường sống của trẻ cần được vệ sinh định kỳ bằng thuốc sát trùng.
- Cần cho trẻ nằm riêng giường và lồng ấp, không chung với trẻ khác, không nhất thiết phải tách mẹ nếu chưa cần.
- Trường hợp trẻ có dấu hiệu nhiễm khuẩn, hay phải đặt nội khí quản, nuôi ăn tĩnh mạch, thở CPAP thì cần điều trị bằng kháng sinh phù hợp.
Để chống suy hô hấp (nếu có) cho trẻ non tháng thì cần:
- Cho trẻ thở bằng oxy, CPAP hoặc thở máy phù hợp nếu có suy hô hấp.
- Trường hợp trẻ bị thiếu hụt surfactant gây bệnh màng trong thì bổ sung surfactant cho trẻ theo như hướng dẫn.
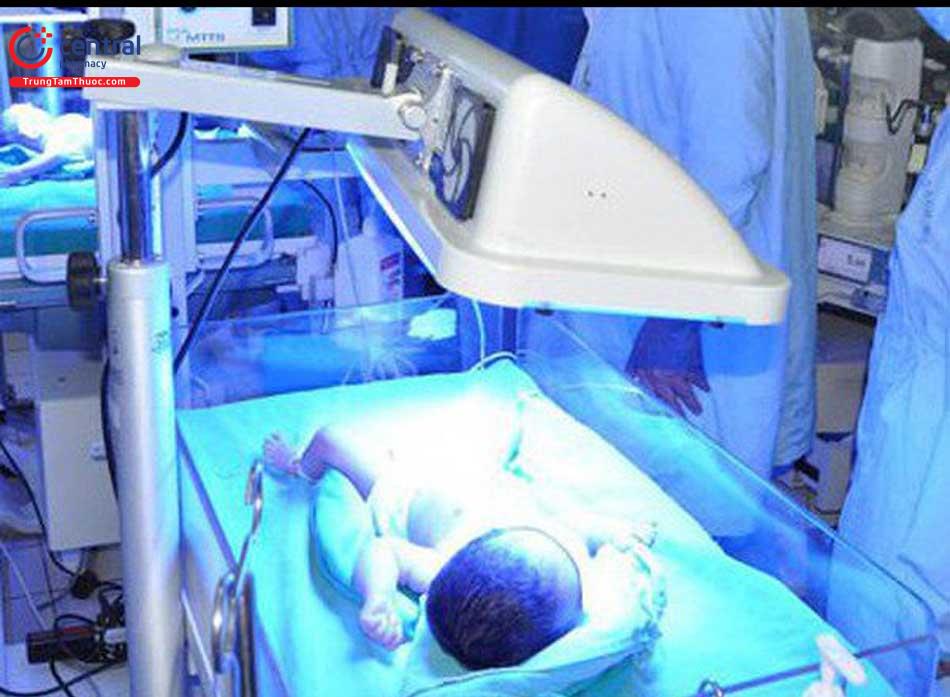
Nếu phát hiện trẻ bị vàng da có thể điều trị bằng phương pháp chiếu đèn hoặc thay máu dựa vào chỉ số bilirubin gián tiếp (mg/dl) và cân nặng sau:
- Nếu cân nặng dưới 1500g, giá trị bilirubin trong khoảng từ 5 đến 8 thì chiếu đèn, còn trong khoảng từ 10 đến 15 thì thay máu.
- Nếu cân nặng từ 1500g đến 2000g, giá trị bilirubin từ 8 đến 12 thì chiếu đèn, thay máu khi giá trị đó từ 16 đến 18.
- Nếu cân nặng từ 2000g đến 2500g, được chỉ định chiếu đèn khi giá trị bilirubin từ 12 đến 15 thì chiếu đèn, còn từ 18 đến 20 thì thay máu.
Đề phòng tan máu, thiếu máu do thiếu hụt các yếu tố đông máu cho trẻ như sau:
- Nếu trẻ có cân nặng dưới 1500g thì tiêm Vitamin K1 với liều 0,5mg, trẻ nặng hơn thì tiêm liều 1mg. Nếu trẻ bị chảy máu thì cho trẻ dùng trong 3 ngày liên tiếp, mỗi ngày dùng 3 lần như trên.
- Nếu trẻ có xuất huyết và tiểu cầu dưới 50000/m3 hoặc dưới 30000/m3 không xuất huyết thì truyền tiểu cầu.
- Nếu trong 24 giờ đầu trẻ thiếu máu với lượng Hb dưới 13g/dl, thì truyền máu, sau đó dựa vào tình trạng của trẻ để điều chỉnh.
- Sau khi được 2 tuần, có thể bổ sung Sắt cho trẻ bằng đường uống với liều mỗi ngày từ 2 đến 4 mg/kg.
- Ngoài ra có thể tiêm hỗ trợ 3 lần một tuần cho trẻ Erythropoietin với liều 300IU/kg mỗi lần.[3]
6 Những lưu ý đề phòng sinh non và biến chứng cho trẻ non tháng
Để tránh bị đẻ non và các biến chứng của đẻ non thì ngoài phương pháp điều trị như trên chúng ta cần chú ý chăm sóc trước và trong kỳ thai như sau:
Người mẹ cần được trang bị các kiến thức về sinh sản, tránh can thiệp nhiều vào tử cung, đặc biệt là nạo hút thai.
Mẹ không nên mang thai giữa các lần quá gần nhau, tránh di chuyển nhiều, làm việc nặng nhọc khi mang thai.
Trước và trong quá trình mang thai mẹ cũng cần có chế độ dinh dưỡng hợp lý để cho trẻ phát triển toàn diện và nâng cao sức đề kháng.

Trong thời kỳ mang thai, mẹ không sử dụng những chất kích thích như rượu bia, thuốc lá, tránh xa những nơi có nhiều khói thuốc.
Mẹ cần đi khám thai định kỳ để kiểm tra, sàng lọc sức khỏe mẹ và bé, nếu có viêm nhiễm thì cần điều trị theo chỉ định của bác sĩ chuyên khoa sản.
Nếu mẹ có nguy cơ đẻ non trước 34 tuần thai thì có thể cho sự phòng corticoid trước sinh để kích thích phổi tăng sản xuất surfactant.
Nếu bị vỡ ối trước khi sinh thì cần sử dụng kháng sinh, và điều trị hồi sức sơ sinh.
Hy vọng, qua bài viết này sẽ giúp các bạn hiểu rõ hơn về nguy cơ của trẻ sinh non và đề phòng sinh non.
Tài liệu tham khảo
- ^ Tác giả: Sandy Calhoun Rice (Ngày đăng: ngày 6 tháng 11 năm 2016). Premature Infant, Healthline. Truy cập ngày 19 tháng 11 năm 2021.
- ^ Tác giả: By Mayo Clinic Staff (Ngày đăng: ngày 14 tháng 4 năm 2021). Premature birth, Mayo Clinic. Truy cập ngày 19 tháng 11 năm 2021.
- ^ Tác giả: Susan A Furdon, RNC, NNP-BC, MS (Ngày đăng: ngày 13 tháng 10 năm 2017 ). Prematurity, Medscape. Truy cập ngày 19 tháng 11 năm 2021.

