Cảnh giác với những biểu hiện của hội chứng suy nút xoang ảnh hưởng đến tim mạch
Bộ Y Tế- Bệnh viện Bạch Mai
Chủ biên PGS.TS.BS Đào Xuân Cơ
1 ĐẠI CƯƠNG
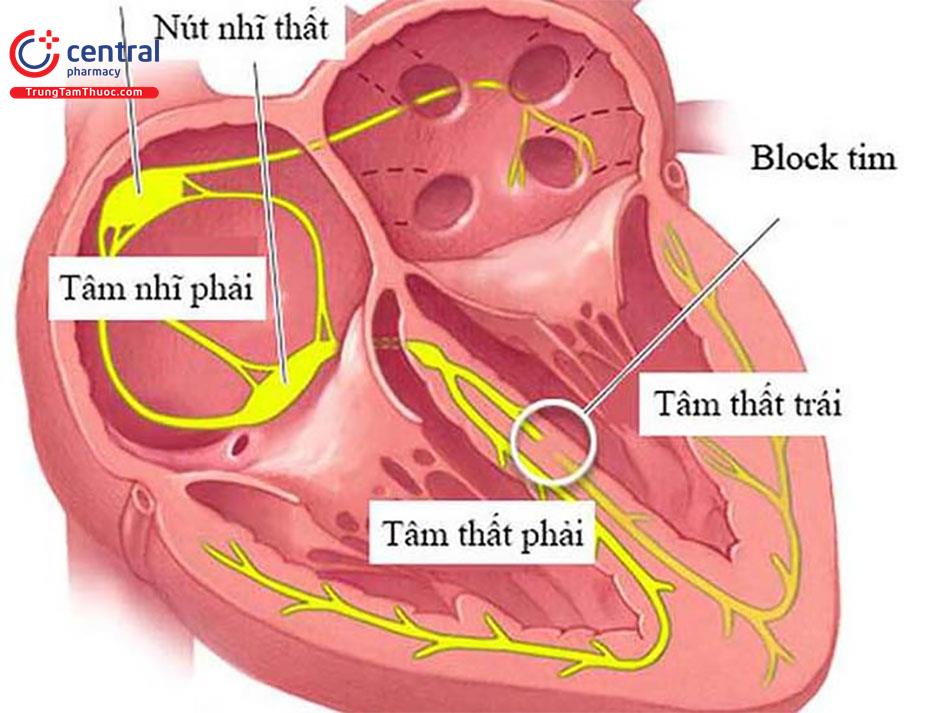
Hội chứng suy nút xoang (Sick Sinus Syndrome HCSNX) hay rối loạn chức năng nút xoang (Sick Node Dysfunction) là tình trạng nút xoang không thể tạo nhịp thích hợp để duy trì hoạt động và đáp ứng nhu cầu của cơ thể. Trên điện tâm đồ có thể biểu hiện từ nhịp chậm xoang, block xoang nhĩ, ngừng xoang, nhịp thoát bộ nối, các rối loạn nhịp nhĩ (cơn nhanh nhĩ, rung nhĩ, cuồng nhĩ) xen kẽ những đoạn nhịp tim chậm. Lâm sàng biểu hiện đa dạng từ mệt, thỉu, ngất, đôi khi được phát hiện khi có đột quỵ nhồi máu não.
- Hội chứng suy nút xoang chiếm hơn 50% các trường hợp có chỉ định cấy máy tạo nhịp vĩnh viễn.
- Đa số gặp ở những người hơn 50 tuổi.
- Tỷ lệ nam và nữ tương đương nhau.
2 CHẨN ĐOÁN
2.1 Triệu chứng lâm sàng
Trong hội chứng suy nút xoang, các triệu chứng gây ra bởi nhịp tim quá chậm, những cơn nhịp nhanh kịch phát (trong hội chứng tim nhanh chậm) hoặc biến chứng tắc mạch do rung nhĩ. Các triệu chứng là biểu hiện của tình trạng thiếu máu cơ quan do nhịp chậm và thường không đặc hiệu, có thể xuất hiện không thường xuyên, lúc có, lúc không.
- Ngất, thoáng ngất, chóng mặt.
- Mệt mỏi, giảm khả năng gắng sức do nhịp tim tăng không tương xứng.
- Hồi hộp trống ngực do xuất hiện rung nhĩ, cuồng nhĩ, nhịp nhanh nhĩ. Đặc biệt sau cơn hồi hộp, lại có
cảm giác tim đập rất chậm hoặc hầu như không đập trong trường hợp có hội chứng tim nhanh chậm.
- Đau ngực.
- Khó thở.
- Đôi khi một số trường hợp bệnh khởi phát do biến chứng tắc mạch ở bệnh nhân suy nút xoang có rung nhĩ: đột quỵ não, tắc mạch chi...
- Các triệu chứng trên xuất hiện đồng thời với việc ghi điện tâm đồ có các rối loạn nhịp chậm giúp chẩn đoán xác định hội chứng suy nút xoang.
2.2 Cận lâm sàng
2.2.1 Điện tâm đồ
Điện tâm đồ 12 chuyển đạo:
- Nhịp chậm xoang là triệu chứng thường gặp và xuất hiện sớm nhất nhưng không đặc hiệu. Nó có thể gặp ở những vận động viên thể thao, người lớn khỏe mạnh hoặc về đêm lúc nghỉ. Nhịp chậm xoang trong HCSNX có những đặc điểm sau:
- Nhịp chậm thường xuyên, đặc biệt là nhịp chậm < 40 lúc thức, nhịp tim chậm và tăng không tương xứng khi gắng sức.
- Nhịp chậm có thoát bộ nổi.
- Block xoang nhĩ các mức độ.
- Hội chứng tim nhanh - chậm: đó là những rối loạn nhịp nhĩ nhanh như nhịp nhanh nhĩ, rung nhĩ, hay cuồng nhĩ xen kẽ với nhịp xoang chậm. Sau khi hết cơn rối loạn nhịp nhịp nhanh thì thường là đoạn ngừng xoang dài.
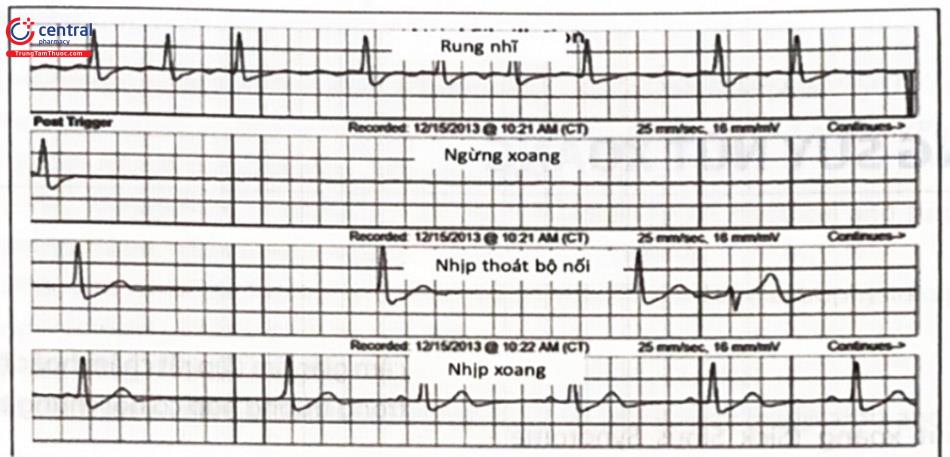
- Ngừng xoang dài sau sốc điện điều trị rung nhĩ.
- Tuy nhiên, các triệu chứng điện tâm đồ trên không phải lúc nào cũng có. Thậm chí có những trường hợp, nó chỉ xuất hiện từng thời điểm ngắn, thời - gian còn lại nhịp tim của bệnh nhân hoàn toàn bình thường. Chính vì vậy, để phát hiện được những triệu chứng trên cần phải ghi điện tâm đồ liên tục.
Các phương pháp ghi điện tâm đồ liên tục:
- Holter điện tâm đồ: là phương pháp quan trọng trong chẩn đoán hội chứng suy nút xoang, thường được ghi trong 24 giờ hoặc lâu hơn. Phương pháp này cho phép phát hiện được các rối loạn nhịp tim trong ngày, tổng thời gian nhịp tim chậm cũng như mối liên quan giữa triệu chứng trên lâm sàng với các rối loạn nhịp tim đó.
- Máy ghi sự kiện (Event Recorder): Loại máy này cho phép ghi 1 chuyển đạo mà không cần điện cực dán trên người. Người bệnh có thể bỏ máy vào túi hoặc đeo máy bên người. Bất kể lúc nào có triệu chứng hoặc nghi ngờ rối loạn nhịp tim xuất hiện, bệnh nhân đặt máy lên ngực trái và bấm nút. Máy sẽ tự động ghi lại điện tâm đồ trong khoảng 1 phút.
- Máy ghi điện tâm đồ liên tục cấy dưới da (Implantable Loop Recorder): Máy có kích thước nhỏ có thể cấy dưới da vùng ngực trái. Loại máy này sử dụng pin và có thể theo dõi trong vòng 3 đến 5 năm. Máy có thể tự kích hoạt để ghi lại điện tâm đồ
Nghiệm pháp atropin và isoproterenol
- Tiêm tĩnh mạch atropin 1 - 2 mg hoặc isoproterenol 2-3 μg/phút. up tob oo Irii neid tariq pub bl jab
- Đánh giá chức năng nút xoang bằng phản ứng tăng nhịp xoang. do bo cod tron
- Gợi ý nút xoang bất thường khi nhịp xoang tăng < 25% so với trước khi tiêm hoặc nhịp tim < 90 chu kỳ/phút.
- Tuy nhiên đây là test không đặc hiệu, ở bệnh nhân suy nút xoang vẫn có thể có phản ứng tăng nhịp xoang trong giới hạn bình thường.
- Isoproterenol không được dùng ở bệnh nhân bị bệnh thiếu máu cơ tim và bệnh tim thực tổn khác.
Nghiệm pháp với Adenosin
- Adenosin được cân nhắc như là biện pháp thay thế cho các chẩn đoán xâm nhập khác khi bệnh nhân nghi ngờ bị suy nút xoang tuy nhiên chưa được sử dụng thường quy.
- Adenosin ức chế trực tiếp hoạt động của nút xoang.
- Thời gian phục hồi nút xoang > 550 ms.
- Nghiệm pháp này có độ nhạy và độ đặc hiệu là 80% và 97% trong phát hiện suy nút xoang.
Nghiệm pháp gắng sức điện tâm đồng lại
- Nhịp tim tăng không tương xứng với mức độ gắng sức.
- Xuất hiện triệu chứng do nhịp tim tăng không đủ.
Thăm dò điện sinh lý tim
- Là thủ thuật xâm lấn nên ít được chỉ định để đánh giá suy nút xoang đơn thuần do độ nhạy hạn chế.
- Tuy nhiên, ở những bệnh nhân nghi ngờ có suy nút xoang kèm theo có biểu hiện của cơn nhịp nhanh, thăm dò điện sinh lý giúp xác định xem cơn có khả năng triệt đốt.
- Hoặc ở bệnh nhân thăm dò rối loạn nhịp thất có chỉ định cấy máy phá rung tự động (ICD), chẩn đoán suy nút xoang giúp thầy thuốc lựa chọn ICD thích hợp có khả năng tạo nhịp nhĩ
2.2.2 Chẩn đoán suy nút xoang khi:
- Thời gian phục hồi nút xoang (tPHNX) kéo dài Efill> 1500 ms hoặc thời gian phục hồi nút xoang hiệu chỉnh (tPHNXc) > 525 ms.
- Thời gian dẫn truyền xoang nhĩ (tDTXN) kéo dài. Bình thường tDTXN < 120ms.
2.3 Chẩn đoán phân biệt
2.3.1 Nhịp chậm do cường phế vị
- Nhịp chậm xoang là chủ yếu.
- Nghiệm pháp atropin âm tính.
- Nghiệm pháp gắng sức điện tâm đồ: nhịp tim tăng nhiều khi gắng sức.
noul neit 560H
2.3.2 Hội chứng xoang cảnh quá nhạy cảm (carotid sinus hypersensitivity)
Ngừng xoang chỉ xuất hiện khi xoa xoang cảnh.
- Thăm dò điện sinh lý tim: chức năng nút xoang bình thường.
2.3.3 Ngất qua trung gian thần kinh
- Ngất, nhịp tim chậm, có thể kèm theo tụt huyết áp xuất hiện khi làm nghiệm pháp bàn nghiêng.
- Thăm dò điện sinh lý tim: chức năng nút xoang bình thường.
2.4 Chẩn đoán nguyên nhân
2.4.1 Các nguyên nhân nội sinh
Là những nguyên nhân thực tổn tại nút xoang, thường gặp nhất là:
- Thoái hoá, xơ hoá nút xoang.
- Bệnh lý của động mạch nuôi nút xoang: bệnh tim thiếu máu cục bộ.
- Bệnh cơ tim, bệnh tim do tăng huyết áp, nhịp nhanh nhĩ
- Tổn thương nút xoang sau các phẫu thuật tim.
- Do viêm: viêm cơ tim, viêm màng ngoài tim, thấp tim...
- Bệnh tim bẩm sinh: thông liên nhĩ thể xoang tĩnh mạch.
- Các bệnh nhiễm khuẩn: bệnh lyme, sốt Q leptospirosis, sốt rét, bệnh Chaga.
- Bệnh hệ thống có tổn thương tim: Lupus ban đỏ hệ thống, xơ cứng bì. Thu included
- Bệnh thần kinh-cơ: loạn dưỡng cơ, mất điều vận co Friedreich...do por non rined inx Jurig
- Đột biến gen: đột biến các gen SCN5A, HCN4, GJA5, ANK2, và EMD.
2.4.2 Các nguyên nhân ngoại sinh
Là những nguyên nhân bên ngoài tác động lên nút xoang, hay gặp:
- Do thuốc: chẹn beta giao cảm, chẹn kênh calci, các thuốc chống rối loạn nhịp tim, digitalis, Ivabradine...
- Thuốc cường phó giao cảm: donepezil, rivastigmine để điều trị bệnh Alzheimer.
- Do rối loạn điện giải: hạ Kali máu, hạ calci máu...
- suy giáp.
- Hội chứng ngừng thở khi ngủ: là nguyên nhân của nhiều bệnh tim mạch: THA, nhịp chậm... đang thu hút nhiều nghiên cứu.
- Hạ thân nhiệt.
3 ĐIỀU TRỊ
Việc xử trí ban đầu bệnh nhân suy nút xoang phụ thuộc vào triệu chứng lâm sàng và mức độ nghiêm trọng của triệu chứng.
3.1 Điều trị cấp cứu
Khi bệnh nhân không ổn định, bao gồm: ngất, thay đổi tri giác, rối loạn huyết động (tụt huyết áp, sốc), khó thở, đau ngực do thiếu máu cục bộ. Cần xử trí cấp cứu bằng thuốc, loại trừ các nguyên nhân bên ngoài và tạo nhịp tạm thời nếu cần thiết.
Thuốc
Có thể sử dụng một hay nhiều thuốc sau:
- Atropin: 0,5 – 1 mg tiêm tĩnh mạch. Có thể nhắc lại sau 3 - 5 phút tới tổng liều 3mg.
- Dopamin truyền tĩnh mạch 3 - 5 ug/kg/phút.
- Dobutamin truyền tĩnh mạch 1 - 5 ug/kg/phút.
- Isoproterenol: truyền tĩnh mạch 0,5 - 2 kg/ phút. Khi bệnh nhân không có bệnh tim thực tổn kèm theo.
Điều trị nguyên nhân có thể đảo ngược được
- Tìm nguyên nhân do bệnh nhân dùng thuốc chống loạn nhịp như chẹn beta giao cảm, chẹn kênh calci, Digoxin... thiếu máu hoặc rối loạn điện giải.
Máy tạo nhịp tạm thời
- Tạo nhịp tạm thời qua đường tĩnh mạch được chỉ định ở những bệnh nhân suy nút xoang
rối loạn huyết động sau khi đã được cấp cứu bằng thuốc.
- Thời gian tạo nhịp tạm thời nên càng ngắn càng tốt, song song với việc tìm và loại trừ nguyên nhân có thể đảo ngược hoặc cấy máy tạo nhịp vĩnh viễn nếu nguyên nhân không thể đảo ngược.
3.1.1 Điều trị lâu dài
Cấy máy tạo nhịp vĩnh viễn
Theo hướng dẫn điều trị của Trường môn Tim mạch Hoa Kỳ và Hội Tim mạch Hoa Kỳ 2018, chỉ định cấy máy tạo nhịp vĩnh viễn trong những trường hợp sau:
- Chỉ định nhóm I:
- Hội chứng suy nút xoang có triệu chứng.
- Hội chứng suy nút xoang gây ra do những thuốc bắt buộc phải điều trị lâu dài.
- Chỉ định nhóm Ila:
- Hội chứng tim nhanh - chậm mà triệu chứng gây ra do nhịp chậm.
- Bệnh nhân có triệu chứng khi gắng sức do đáp ứng tăng nhịp tim không tương xứng.
3.1.2 Điều trị nội khoa
- Chỉ định:
- Hội chứng suy nút xoang có triệu chứng tối thiểu.
- Hoặc các bệnh nhân không muốn cấy máy tạo nhịp vĩnh viễn.
- Hoặc tiên lượng sống thấp.
- Thuốc: Theophylline đường uống với liều 200 – 400 mg/ngày
Thuốc chống đông
Thuốc chống đông được dùng trong trường hợp bệnh nhân bị rung nhĩ có yếu tố nguy cơ cao để dự phòng tắc mạch (Xem thêm phần điều trị chống đông trong rung nhĩ).
4 TÀI LIỆU THAM KHẢO
1. Nguyễn Lân Việt: “Thực hành bệnh tim mạch”. NXB Y học 2007.
2. Kusumoto F.M., Schoenfeld M.H., Barrett C., et al. (2019). 2018 ACC/AHA/HRS Guideline on the Evaluation and Man- agement of Patients With Bradycardia and Cardiac Conduction Delay: Executive Summary: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines, and the Heart Rhythm Society. Circu- lation, 140(8).
3. John Roy M. and Kumar Saurabh (2016). Sinus Node and Atrial Arrhythmias. Circulation, 133(19), 1892-1900.
4. Zipes D.P., Libby P., Bonow R.O., et al., eds. (2019), Braunwald's heart disease: a textbook of cardiovascular medicine, Elsevier, Philadelphia, PA
5. PGS.TS.BS Đào Xuân Cơ, Chuẩn đoán và điều trị bệnh nội khoa, tải bản PDF tại đây

