Tìm hiểu can thiệp tim mạch: Cấy máy tạo nhịp tim
Nguồn: Sách tim mạch can thiệp
Chủ biên: PGS.TS.BS. Phạm Mạnh Hùng
Tham gia biên soạn:
TS.BSNT Trần Văn Đồng
ThS.BSNT Lê Văn Tuấn
Các nội dung về giải phẫu liên quan đến kỹ thuật cấy máy tạo nhịp, chỉ định và chống chỉ định cấy máy tạo nhịp, thực hiện kỹ thuật cấy máy tạo nhịp,... sẽ được Trung Tâm Thuốc Central Pharmacy (trungtamthuoc.com) gửi đến bạn đọc trong bài này.
1 Đại cương
Máy tạo nhịp tim là một loại thiết bị điện tử có thể cấy vào cơ thể để điều trị một số rối loạn nhịp tim nhằm tái lập lại tình trạng tuần hoàn có hiệu quả hoặc huyết động bình thường nhờ tạo ra hoặc đáp ứng tần số tim thích hợp.
Năm 1889, Mc William đã sử dụng dòng xung điện kích thích lên tim người đã ngừng đập, kết quả làm cho tâm thất co bóp được theo tần số xung động khoảng từ 60-70 nhịp/phút. Năm 1932, nhà sinh lý học người Mỹ Albert Hyman đã công bố phát minh về tạo nhịp của mình và đưa ra khái niệm “artificial pacemaker – tạo nhịp tim nhân tạo”. Khái niệm này cho đến nay vẫn còn giữ nguyên giá trị. Năm 1952, Paul Zoll lần đầu tiên sử dụng thành công các xung điện thông qua hai điện cực gắn vào hai kim được cắm vào ngực cho hai bệnh nhân bị ngừng tim, làm cho tim đập lại theo nhịp của xung điện đó. Năm 1956, Winson Greatbatch (Mỹ) đã thí nghiệm thành công cấy máy tạo nhịp vào trong cơ thể sống. Năm 1958, Ake Senning (Thuỵ Điển) lần đầu tiên trên thế giới đã cấy máy tạo nhịp thành công trên cơ thể người.
Kể từ khi ra đời cho tới nay, đã có những tiến bộ vượt bậc và hoàn thiện về kỹ thuật và công nghệ chế tạo máy cũng như dây điện cực như kích thước máy giảm đi đáng kể, dung lượng và thời gian của pin tăng, khả năng theo dõi từ xa, cũng như khả năng tương thích với chụp cộng hưởng từ của các loại máy tạo nhịp. Máy phá rung chuyển nhịp cấy có chức năng tạo nhịp chống nhịp nhanh để cắt cơn nhịp nhanh thất và sốc điện để phá rung thất hoặc để cắt cơn nhịp nhanh thất không đáp ứng với tạo nhịp chống nhịp nhanh. Những máy tạo nhịp tái đồng bộ cơ tim (CRT) hay tạo nhịp 2 buồng thất có tất cả các chức năng của hệ thống tạo nhịp thông thường và phá rung chuyển nhịp cộng thêm việc điều chỉnh sự mất đồng bộ 2 thất hoặc trong tâm thất.
Những chỉ định cấy máy tạo nhịp được mở rộng cùng với và sự phát triển về công nghệ chế tạo máy tạo nhịp dẫn tới số lượng bệnh nhân được cấy máy tạo nhịp không ngừng tăng lên. Tỷ lệ bệnh nhân được cấy máy tạo nhịp năm 1990 là 329 trên một triệu người dân thì đến năm 2002 là 612/1.000.000 (một triệu). Năm 2011, tại Hoa Kỳ đã có bệnh nhân được cấy máy tạo nhịp và trên 3 triệu người dân mang máy tạo nhịp được theo dõi. Vì vậy, điều đặc biệt quan trọng là các bác sĩ theo dõi và điều trị cho những bệnh nhân cấy máy tạo nhịp cần nắm được những vấn đề cơ bản về sinh lý và công nghệ, kỹ thuật tạo nhịp tim để có thể áp dụng những nguyên lý này trong theo dõi và xử lý những vấn đề cơ bản có thể gặp ở những bệnh nhân này.
2 Giải phẫu liên quan tói kỹ thuật cấy máy tạo nhịp
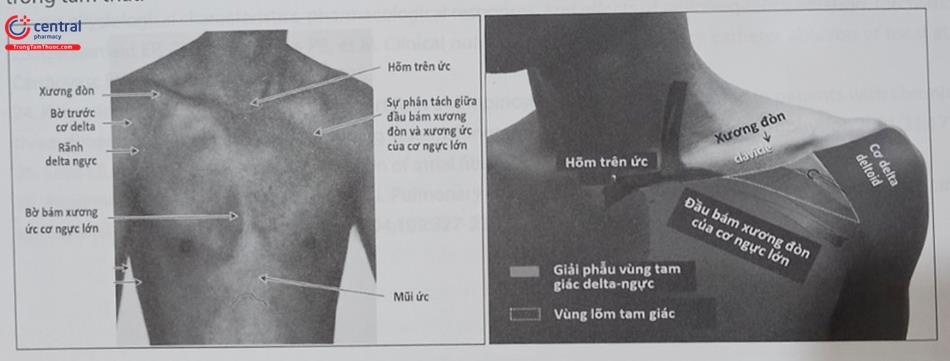
Tam giác delta – ngực là một vùng lõm xuống hình tam giác nằm giữa: xương đòn ở phía trên, bờ bên của cơ ngực lớn ở phía trong và bờ trong của cơ delta ở phía bên. Vùng tam giác hẹp này có các lớp của cân đòn ngực và tĩnh mạch đầu đi xuyên qua (Hình 51.1). Các lớp cân đòn ngực lan rộng sang phía bên dọc theo động và tĩnh mạch để hòa vào cân nách.
Tĩnh mạch nách là một tĩnh mạch lớn và là phần tiếp nối của tĩnh mạch nền. Nó bắt đầu từ bờ dưới của cân tròn lớn và kết thúc ở ngay phía dưới xương đòn tại bờ ngoài của xương sườn thứ nhất và sau đó trở thành tĩnh mạch dưới đòn. Tĩnh mạch nách có ngực lớn và cơ ngực nhỏ và màng sườn – mỏ quạ che phủ phía trước. Tĩnh mạch nách nằm ở phía trước và trong động mạch nách. Ở mức mỏ quạ, tĩnh mạch nách bị phần đầu xương đòn của cơ ngực lớn che phủ. Tại đây tĩnh mạch nách hội lưu với tĩnh mạch đầu.
.jpg)
Tĩnh mạch đầu dẫn máu ở phần bên nông của chi trên và nằm trong phần bên của tam giác dọc theo rãnh delta ngực, đi qua rãnh delta-ngực và đi xuyên qua cân sườn-mỏ quạ rồi bắt ngang qua động mạch nách rồi hội lưu cùng tĩnh mạch nách ở ngay phía dưới xương đòn ở ngang mức mỏm quạ.
Tĩnh mạch dưới đòn nằm ở phía trước và dưới động mạch và ở phía trên xương sườn thứ nhất khi chúng đi vắt ngang qua xương sườn. Tĩnh mạch dưới đòn bao gồm phần nằm ngoài lồng ngực ở ngay trên xương sườn thứ nhất và phần nằm ở bên trong lồng ngực. Phần tĩnh mạch dưới đòn trong lồng ngực đi qua phía trước đỉnh vòm màng phổi và ngay phía sau 1/4 trong xương đòn và hướng về phía hõm ức. Khi tới vùng khớp ức đòn nó hội lưu với tĩnh mạch cảnh trong thành tĩnh mạch tay đầu và sau đó đổ vào tĩnh mạch chủ trên (Hình 51.2, 51.3).
.jpg)
Phần tĩnh mạch dưới đòn trong lồng ngực tương đối ổn định nhưng chọc phần tĩnh mạch này sẽ có nguy cơ cao gây tràn khí màng phổi vì nó nằm khá gần đỉnh phổi. Hơn nữa, đặt điện cực tạo nhịp vào phần tĩnh mạch này có nguy cơ gây cọ sát điện cực với xương đòn/ xương sườn thứ nhất gây tổn hại dây điện cực tạo nhịp.
.jpg)
3 Chỉ định và chống chỉ định cấy máy tạo nhịp
Chỉ định cấy máy tạo nhịp cần được cân nhắc trong một số tình huống lâm sàng, trong đó có một số tình huống chỉ định là rõ ràng, trái lại một số tình huống khác cần phải có kiến thức đầy đủ hơn để xác định việc cấy máy có đem lại lợi ích hay không. Các yếu tố chủ yếu ảnh hưởng tới việc quyết định cấy máy tạo nhịp gồm: Các triệu chứng kết hợp với nhịp chậm; vị trí tổn thương hệ thống dẫn truyền và sự có mặt của các tình trạng bệnh lý phối hợp với tổn thương hệ thống dẫn truyền tiến triển ví dụ bệnh cơ tim di truyền. Hơn nữa, việc quyết định còn tùy thuộc vào liệu tổn thương hệ dẫn truyền là vĩnh viễn hay có thể hồi phục được, như do thuốc, quá trình viêm hoặc thiếu máu cấp tính.
Pin của một máy tạo nhịp cấy chỉ có thời hạn nhất định, nên vấn đề thay máy và mổ lại cũng như những hỏng hóc của hệ thống tạo nhịp cũng là những cân nhắc quan trọng đối với các bệnh nhân trẻ. Chính vì vậy, việc quyết định cấy máy tạo nhịp nhiều khi không phải dễ dàng.
Một liên ủy ban của Trường môn tim mạch Hoa Kỳ (ACC) và Hội tim mạch Hoa Kỳ (ACC) đã được thành lập vào những năm 1980 để thống nhất các tiêu chuẩn cấy máy tạo nhịp. Năm 2013, Hội Tim mạch châu Âu (ESC) cũng đã đưa ra các khuyến cáo về chỉ định cấy máy tạo nhịp. Năm 2018, một liên ủy ban gồm ACC, AHA và Hội Nhịp tim Hoa Kỳ (HRS) đã cập nhật khuyến cáo về chỉ định cấy máy cho những trường hợp nhịp chậm. Một điều cũng cần ghi nhận rằng sẽ có những trường hợp không thể phân loại dựa trên những chỉ định này. Tuy nhiên, những khuyến cáo này đã được sự ủng hộ rộng rãi. Dưới đây là những khuyến cáo về chỉ định cấy máy tạo nhịp.
Phân loại chỉ định và mức bằng chứng:
- Chỉ định loại I: Lợi ích >>> Nguy cơ: Thủ thuật/ biện pháp điều trị nên được thực hiện/nhận.
- Chỉ định loại IIa: Lợi ích >> Nguy cơ: Thực hiện thủ thuật/các biện pháp điều trị là hợp lý.
- Chỉ định loại IIb: Lợi ích ≥ Nguy cơ: Thủ thuật/biện pháp điều trị cần được cân nhắc.
- Chỉ định loại III: Nguy cơ ≥ Lợi ích: Thủ thuật/các biện pháp điều trị không nên thực hiện/nhận vì chúng không có lợi và có thể có hại.
- Mức bằng chứng A: Dữ liệu nhận được từ nhiều thử nghiệm lâm sàng ngẫu nhiên và cỡ mẫu lớn.
- Mức bằng chứng B-R: Dữ liệu nhận được từ 1 thử nghiệm ngẫu nhiên hoặc nhiều thử nghiệm không ngẫu nhiên.
- Mức bằng chứng B-NR: Dữ liệu nhận được từ các thử nghiệm không mù, các nghiên cứu quan sát.
- Mức bằng chứng C-LD-(limited data): Dữ liệu nhận được từ các nghiên cứu có những hạn chế về thiết kế hoặc điều hành nghiên cứu.
- Mức bằng chứng C-EO: Chỉ là ý kiến đồng thuận của các chuyên gia dựa vào kinh nghiệm lâm sàng.
Chỉ định cấy máy tạo nhịp vĩnh viễn để điều trị nhịp chậm do suy nút xoang (Khuyến cáo 2018 của ACC/AHA/HRS)
Chỉ định loại I
- Những bệnh nhân bị suy giảm nút xoang có triệu chứng được xác định là suy nút xoang gây ra (Mức bằng chứng C).
- Những bệnh nhân xuất hiện nhịp chậm xoang có triệu chứng do hậu quả của việc điều trị theo chỉ dẫn cho một bệnh lý khác và không có phương thức điều trị thay thế và việc điều trị lâu dài là cần thiết (Mức bằng chứng C).
Chỉ định loại IIa
- Những bệnh nhân có hội chứng nhịp nhanh-chậm và các triệu chứng do nhịp chậm gây ra (Mức bằng chứng C).
- Những bệnh nhân không có khả năng đáp ứng tăng tần số tim và có triệu chứng (Mức bằng chứng C).
Chỉ định loại Iib
- Những bệnh nhân có triệu chứng có thể do suy nút xoang gây ra thì sử dụng Theophylline uống có thể được cân nhắc để tăng tần số tim, cải thiện triệu chứng và giúp xác định khả năng tao nhịp vĩnh viễn (Mức bằng chứng C).
Chỉ định tạo nhịp vĩnh viễn cho nhịp chậm do block nhĩ thất (khuyến cáo 2018 của ACC/AHA/HRS)
Chỉ định loại I
- Những bệnh nhân bị block nhĩ thất cấp II mobitz II, block cấp cao, block nhĩ thất cấp III mắc phải không do các nguyên nhân sinh lý hoặc có thể điều trị được, tạo nhịp vĩnh viễn được chỉ định bất chấp có triệu chứng hay không (Mức bằng chứng: B).
- Những bệnh nhân bị bệnh thần kinh cơ kết hợp với các rối loạn dẫn truyền, như loạn dưỡng cơ (ví dụ loạn dưỡng cơ typ I) hoặc hội chứng Kearns-Sayre có block nhĩ thất cấp II hoặc cấp III hoặc có khoảng HV ≥ 70 ms , bất kể các triệu chứng, Chỉ định cấy máy tạo nhịp vĩnh viễn với khả năng phá rung thêm vào nếu cần thiết (Mức bằng chứng: B).
- Những bệnh nhân rung nhĩ vĩnh viễn và nhịp chậm có triệu chứng (Mức bằng chứng: C).
- Những bệnh nhân xuất hiện block nhĩ thất có triệu chứng do điều trị các bệnh lý khác theo khuyến cáo và không có lựa chọn khác thay thế và cần tiếp tục điều trị thì chỉ định tạo nhịp vĩnh viễn để tăng tần số tim và cải thiện triệu chứng (Mức bằng chứng: C).
Chỉ định loại IIa
- Những người bệnh bị bệnh cơ tim thâm nhiễm như sarcoidosis hoặc amyloidosis và block nhĩ thất cấp II mobitz II , block nhĩ thất độ cao, block nhĩ thất cấp III chỉ định cấy máy tạo nhịp vĩnh viễn với khả năng phá rung thêm vào nếu cần thiết nếu khả năng sống sót >1 năm là hợp lý (Mức bằng chứng: B).
- Những bệnh nhân bị đột biến gen lamin A/C, gồm loạn dưỡng cơ Limb-girdle và Emery Dreifuss, có khoảng PR ≥ 240 ms và block nhánh trái: tạo nhịp vĩnh viễn, tạo nhịp vĩnh viễn với khả năng phá rung thêm vào nếu cần thiết và khả năng sống sót < 1 năm là hợp lý (Mức bằng chứng: B).
- Những bệnh nhân có block nhĩ thất cấp I hoặc cấp II mobitz I (Wenckebach) và có triệu chứng do block nhĩ thất gây ra thì tạo nhịp vĩnh viễn là hợp lý (Mức bằng chứng: C).
Chỉ định loại IIb
- Những bệnh nhân bị bệnh thần kinh cơ, có thời gian QRS > 120 ms hoặc block phân nhánh thì cấy tạo nhịp vĩnh viễn, với khả năng phá rung nếu cần thiết, và khả năng sống sót >1 năm, có thể được cân nhắc (Mức bằng chứng: C).
Chỉ định tạo nhịp ở bệnh nhân có bệnh lý dẫn truyền nhưng dẫn truyền nhĩ-thất là 1:1 (Khuyến cáo 2018 của ACC/AHA/HRS)
Chỉ định loại I
- Những bệnh nhân bị ngất và có block nhánh với khoảng HV >= 70% ms hoặc có bằng chứng của block duwois nút khi thăm dò điện sinh lý (Mức bằng chứng: C-LD).
- Bệnh nhân có block nhánh luân phiên (Mức bằng chứng: C-LD).
Chỉ định loại Iia
- Những bệnh nhân mắc hội chứng Kearrns-Sayre và rối loạn dẫn truyền, cấy máy tạo nhịp là hợp lý và thêm khả năng phá rung nếu thích hợp và thời gian sống còn dự tính > 1 năm (Mức bằng chứng: C-LD).
Chỉ định loại IIb
- Những bệnh nhân mắc bệnh Anderson Fabry và the ga05. Hom chỉ định cây này tạo nhịp và có thêm khả năng phá rung nếu cần thiết và thời gian sống còn sự tính là 1 năm (Mức bằng chứng: C-LD).
- Những bệnh nhân bị suy tim có phân số tống máu thất trái gồm từ nhẹ đến vừa (36-50%) và block nhánh trái QRS > 150m. CRT có thể được cân nhắc (Mức bằng chứng: C-LD).
Chỉ định loại III (chống chỉ định)
- Những bệnh nhân bị bệnh hệ dẫn truyền đơn độc, không có triệu chứng và dẫn truyền nhĩ thất là 1-1, không chỉ định cấy máy tạo nhịp (trong trường hợp không có các chỉ định cấy máy tạo nhịp khác).
Chỉ định tạo nhịp cho bệnh nhân ngất qua trung gian thần kinh và hội chứng tăng nhạy cảm xoang cảnh. (Khuyến cáo 2016 của Hội tim mạch châu Âu ESO)
Chỉ định loại Ila
- Những bình nhận 30 tuổi tạo nhịp vĩnh viễn nên được còn nhắc để giảm ngất tái phát với dữ liệu ghi nhận ngưng tim có triệu chứng >30 giây hoặc không triệu chứng >6 giày, do ngừng xong, block nhĩ thất hoặc kết hợp cả hai (Mục bằng chứng: B).
- Tạo nhịp nên được cần nhắc để giảm tái phát ngất ở bệnh nhân mắc hội chứng tăng nhạy cảm xoang cảnh thể ức chế tim, ở độ tuổi > 40 tuổi và bị ngất tái phát thường xuyên không lường trước được (Mức bằng chứng:B)
Chỉ định loại IIb
- Tạo nhịp có thể được cân nhắc để giảm tái phát ngất ở bệnh nhân có đáp ứng ngưng tim khi thực hiện nghiệm pháp bàn nghiêng ở độ tuổi > 40 tuổi và bị ngất thường xuyên không lường trước được (Múc bằng chứng: B),
- Tạo nhịp có thể được cân nhắc để giảm tái phát ngất ở bệnh nhân có đặc điểm làm sàng của ngất do nhạy cảm với Adenosine (Muc bằng chứng: B).
Chỉ định loại III (Chống chỉ định)
- Tạo nhịp không được chỉ định cho bệnh nhân không có biểu hiện ức chế tim.
Chỉ định tạo nhịp cho bệnh cơ tim phì đại (HCM) (Theo khuyến cáo của ACC/AHA năm 2011 và khuyến cáo của ESC năm 2014)
Chỉ định loại I
- Những bệnh nhân bị bệnh cơ tim phì đại kèm theo có rối loạn chức năng nút xoang hoặc block nhĩ thật (AV) (Mức bằng chứng: C)
Chỉ định loại lIa
- Những bệnh nhân bị bệnh cơ tim phì đại (HCM) đã được cấy máy tạo nhịp hai buồng do các nguyên nhân không phải HCM, các thử nghiệm máy tạo nhịp hai buồng đã chứng minh rằng tạo nhịp ở mỏm thất phải (RV) giảm các triệu chứng do tắc nghẽn đường ra thất trái (LVOT) (Mức bằng chứng: B).
Chỉ định loại lIb
- Tạo nhịp hai buồng AV có thể được cân nhắc cho những bệnh nhân bị bệnh cơ tim phì đại cơ tắc nghẽn đường ra thất trái có triệu chứng, trơ với điều trị nội khoa lúc nhịp xoang, với chênh áp khi nghỉ ngơi > 50 mmHg và không phải là ứng cử viên cho phương pháp điều trị làm giảm phi đại vách liên thất (như đốt cồn...) (Mức bằng chứng: C)
Chỉ định tạo nhịp dự phòng hoặc cắt cơn tim nhanh (Khuyến cáo 2018 của ACC/AHA/HRS)
Chỉ định loại I
- Tạo nhịp vĩnh viễn được chỉ định cho nhịp nhanh thất phụ thuộc vào ngưng tim kéo dài, có hoặc không có QT kéo dài (Mức bằng chứng: C).
Chỉ định loại IIa
- Tạo nhịp vĩnh viễn là hợp lý cho những bệnh nhân mắc hội chứng QT dài bẩm sinh có nguy cơ cao (Mức bằng chứng: C). Lưu ý rằng ICD sẽ phù hợp hơn ở hầu hết những bệnh nhân này.
- Những bệnh nhân bị cơn nhịp nhanh trên thất tái phát có triệu chứng có thể cắt cơn bằng tạo nhịp trong bối cảnh điều trị triệt đốt qua catheter bị thất bại hoặc điều trị thuốc không thể khống chế được RLNT hoặc không dung nạp với tác dụng bất lợi của thuốc (Mức độ bằng chứng: C).
Chỉ định loại IIb
- Tạo nhịp được chỉ định để dự phòng rung nhĩ có triệu chứng, tái phát trơ với điều trị thuốc ở bệnh nhân bị hội chứng nút xoang bệnh lý (Mức bằng chứng: B).
Chỉ định loại III (chống chỉ định)
- Những bệnh nhân có đường dẫn truyền phụ với khả năng dẫn truyền xuôi nhanh có hoặc không tham gia vào cơ chế của cơn nhịp tim
- Ngoại tâm thu thất thường xuyên hoặc phức tạp mà không có nhanh thất bền bỉ ở bệnh nhân không có hội chứng QT dài.
- Nhịp nhanh thất, xoắn đỉnh do các nguyên nhân có thể đảo ngược được.
Chỉ định tạo nhịp ở trẻ em và thanh niên (khuyến cáo 2018 của ACC/AHA/HRS)
Chỉ định loại I
- Những người lớn mắc bệnh tim bẩm sinh (CHD) và suy nút xoang (SND) có triệu chứng hoặc không thể đáp ứng tăng tần số tim đầy đủ khi gắng sức, tạo nhịp vĩnh viễn ở tâm nhĩ được khuyến cáo (Mức bằng chứng: B-NR).
- Những người lớn bị bệnh tim bẩm sinh và nhịp tim chậm có triệu chứng do block nhĩ-thất, tạo nhịp vĩnh viễn được khuyến cáo (Mức bằng chứng: B-NR).
- Những người lớn bị block nhĩ thất hoàn toàn bẩm sinh với nhịp chậm có triệu chứng, nhịp thoát QRS giãn rộng, nhịp tim trung bình ban ngày dưới 50 nhịp/phút, ngoại tâm thu thất hoặc rối loạn chức năng tâm thất, tạo nhịp vĩnh viễn được khuyến cáo (Mức bằng chứng: B-NR).
- Những người lớn bị bệnh tim bẩm sinh và block AV sau phẫu thuật, block AV cấp II Mobitz II, block AV độ cao hoặc block AV hoàn toàn mà không kỳ vọng sẽ hồi phục, tạo nhịp vĩnh viễn được khuyến cáo (Mức bằng chứng: B-NR).
- Block nhĩ thất cấp III bẩm sinh ở trẻ sơ sinh có tần số nhịp thất dưới 55 nhịp/phút hoặc bị bệnh tim bẩm sinh và tần số nhịp thất dưới 70 nhịp/phút (Mức bằng chứng: C-EO).
Chỉ định loại IIa
- Những người lớn bị block nhĩ thất hoàn toàn bẩm sinh không có triệu chứng, tạo nhịp vĩnh viễn là hợp lý (Mức bằng chứng: B-NR).
- Những người lớn bị bệnh tim bẩm sinh đã được sửa chữa, cần tạo nhịp do các chỉ định nhịp chậm, máy tạo nhịp có khả năng chống nhịp nhanh nhĩ là hợp lý (Mức bằng chứng: B-NR).
- Những người lớn bị bệnh tim bẩm sinh kèm theo có bệnh lý nút xoang và/hoặc bệnh lý hệ thống dẫn truyền nhà thiết từ trước đang phải trải qua phẫu thuật tim, chỉ định đột tạo nhịp thượng tâm mạc trong phẫu thuật là hợp lý (Mức bằng chứng: C-EO)
Chỉ định loạl IIb
- Những người lớn bị bệnh tim bẩm sinh và có chỉ định cây máy tạo nhịp tim, thì tạo nhịp vĩnh viễn dựa trên nền tạo nhập nhĩ để phòng ngừa rối loạn nhịp nhĩ có thể được xem xét (Mức bằng chứng: B-NR)
Chỉ định loại III (chống chỉ định)
- Một số bệnh nhân người lớn chọn lọc bị bệnh tim bẩm sinh và dòng thông trong tìm, việc đặt điện cực nội mạc có khả năng gây hại (Mục bằng chứng: B-NR)
Chỉ định cấy máy tạo nhịp sau pha cấp của nhồi máu cơ tim (Khuyến cáo 2018 của ACC/AHA/HRS)
Chỉ định loại I
- Bệnh nhân có rối loạn chức năng nút xoang hoặc block AV trong nhồi máu cơ tim cấp (MI) sẽ phải trải qua một thời gian chờ đợi trước khi xác định có cần tạo nhịp vinh viễn hay không (Mức bằng chứng B-NR)
- Những bệnh nhân bị nhồi máu cơ tim cấp có block nhĩ thất cấp 2 Mobitz II, block nhĩ thất độ cao, block nhánh luân phiên hoặc block AV hoàn toàn (kéo dài hoặc dưới nút), tạo nhịp vĩnh viễn được chỉ định sau thời gian theo dõi (Mức bằng chứng: B-NH).
Chỉ định loại III (chống chỉ định)
- Những bệnh nhân bị nhồi máu cơ tim cấp và block AV tạm thời có hồi phục, không khuyến cáo chỉ định tạo nhịp vĩnh viễn (Mức bằng chứng: B-NR)
- Ở những bệnh nhân bị nhồi máu cơ tim cấp và block nhánh mới hoặc block phân nhánh đơn thuần mà không có block AV cấp II hoặc III thì không tiến hành tạo nhịp vĩnh viễn (Mức bằng chứng: B-NR)
Khuyến cáo chỉ định tạo nhịp cho bệnh nhân bị động kinh kết hợp nhịp chậm có triệu chứng
Chỉ định loại IIa
- Ở những bệnh nhân bị động kinh kết hợp với nhịp chậm có triệu chứng nặng nề (nhịp chậm đột quy) mà các thuốc chống động kinh không có hiệu quả thì chỉ định cấy máy tạo nhịp là hợp lý để giảm mức độ nặng nề của triều chứng do nhịp chậm (Mục bằng chứng C-LD).
- Khuyến cáo chỉ định tạo nhịp sau phẫu thuật bắc cầu nối chủ vành đơn thuần (Khuyến cáo 2016 của ACC/AHA/HRS)
Chỉ định loại I
- Những bệnh nhân mới xuất hiện suy nút xoang hoặc block nhĩ thất sau phẫu thuật, kết hợp với triệu chứng kéo dài hoặc huyết động không ổn định, không phục hồi được sau phẫu thuật cầu nối chủ vành, chỉ định cấy máy tạo nhịp được khuyến cáo trước khi cho bệnh nhân ra viện (Mức bằng chứng B-NR)
Chỉ định loại IIb
- Những bệnh nhân được phẫu thuật bắc cầu nói chủ vành và có thể cần cấy CRT hoặc tạo nhịp thất trong tương lai, có thể xem xét đặt một điện cực thượng tâm mạc thất trái trong lúc phẫu thuật
Khuyến cáo chỉ định tạo nhịp sau phẫu thuật rung nhĩ. (Khuyên các 2018 của ACC/AHA/HRS)
Chỉ định loại l
- Những bệnh nhân mới xuất hiện suy nút xoang hoặc block nhĩ thất có triệu chứng hoặc huyết động không ổn định và không phục hồi sau phẫu thuật rung nhĩ, chỉ định cấy máy tạo nhịp trước khi cho bệnh nhân ra viện (Mức bằng chứng B-NR)
Chỉ định loại lIb
- Những bệnh nhân được phẫu thuật rung nhĩ và có thể cần cấy CRT hoặc tạo nhịp thất trong tương lai, có thể xem xét đặt một điện cực thượng tâm mạc thất trái trong lúc phẫu thuật
Khuyến cáo chỉ định tạo nhịp sau phẫu thuật van động mạch chủ (Khuyến cáo 2018 của ACC/AHA/HRS)
Chỉ định loại I
- Những bệnh nhân mới xuất hiện suy nút xoang hoặc block nhì thất có triệu chứng kéo dài hoặc huyết động không ổn định, không phục hồi được sau thay van động mạch chủ, chỉ định cấy máy tạo nhịp trước khi cho bệnh nhân ra viện Mục bằng chứng B-NH).
Khuyến cáo chỉ định tạo nhịp sau phẫu thuật thay van hai lá
Chỉ định loại I
- Những bệnh nhân mới xuất hiện suy nút xoang hoặc block nhĩ thất có triệu chứng hoặc huyết động không ổn định, không phục hồi được sau sửa hoặc thay van hai lá, chỉ định cấy máy tạo nhịp trước khi cho bệnh nhân ra viện (Mức bằng chung B-NR).
Chỉ định loại IIb
- Những bệnh nhân được phẫu thuật sửa hoặc thay van hai lá và có thể cần cây CRT hoặc tạo nhịp thất trong tương lai, có thể cân nhắc đặt một điện cực thất trái thượng tâm mạc vĩnh viễn trong lúc phẫu thuật (Mức bằng chứng C-OE).
Khuyến cáo chỉ định tạo nhịp sau phẫu thuật van ba lá
Chỉ định loại I
- Những bệnh nhân mới xuất hiện suy nút xoang hoặc block nhĩ thất có triệu chứng hoặc huyệt động không ổn định không giải quyết được sau phẫu thuật van ba lá, chỉ định cấy máy tạo nhịp trước khi cho bệnh nhân ra viện (Mức bằng chúng B-NR).
Chỉ định loại IIb
- Những bệnh nhân được sửa hoặc thay van 3 là có nguy cơ cao bị block nhĩ thất sau phẫu thuật chỉ định đặt điện cực vĩnh vẫn ở thượng tâm mạc trong khi phẫu thuật tim là hợp lý. (Mức bằng chứng: C-LD).
Khuyến cáo về các rối loạn dẫn truyền sau thay van động mạch chủ qua catheter
Chỉ định loại l
- Những bệnh nhân mới xuất hiện block nhĩ thất sau thay van động mạch chủ qua catheter và có triệu chứng hoặc huyệt động không ổn định, không thể phục được chỉ định cấy máy tạo nhịp trước khi cho bệnh nhân ra viện (Mức bằng chứng BN-NR)
Chỉ định loại IIb
- Những bệnh nhân mới xuất hiện block nhánh trái và tồn tại kéo dài sau thay van động mạch chủ qua catheter, có thể cần nhạc chỉ định cấy máy tạo nhịp (Mức bằng chứng:B-NF)
Chỉ định cấy máy tạo nhịp cho những bệnh nhân được phẫu thuật cắt cơ tim hoặc đốt cồn vách liên thất trong bệnh cơ tim phì đại
Chỉ định loại l
- Những bệnh nhân xuất hiện block nhĩ thất cấp II Mobitz II block nhĩ thất độ cao, hoặc block nhĩ thất hoàn toàn kéo dài sau đốt cồn vách liên thất hoặc phẫu thuật cắt một phần cơ tim gây chênh áp, chỉ định cấy máy tạo nhịp trước khi cho bệnh nhân ra viện (Mức bằng chứng BN-NR)
Chỉ định loại IIa
- Một số bệnh nhân chọn lọc bị bệnh cơ tim phì đại cần phải tạo nhịp vĩnh viên để hỗ trợ tần số tim sau triệt đốt vách liên thất bằng cồn hoặc phẫu thất cất một phần cơ tim và có nguy cơ cao bị chết đột ngột do tim và dự báo có thời gian sống còn trung bình trên 1 năm, thì chỉ định cây máy tạo nhịp có khả năng phá rừng là hợp lý (Mức bằng chứng B-NR).
4 Những khái niệm cơ bản về tạo nhịp tim
4.1 Phân loại máy tạo nhịp tim cấy
4.1.1 Hệ thống máy tạo nhịp cấy qua đường tĩnh mạch
Hầu hết các thiết bị tạo nhịp tim cấy-máy tạo nhịp tim được cấy qua đường tĩnh mạch ở vùng thành ngực trước và thân máy thường được đặt dưới da trước cơ ngực lớn. Tuy nhiên, máy được đặt trong cơ ngực có những ưu điểm trong một số trường hợp (ví dụ như bệnh nhân quá gầy không có lớp mỡ dưới da). Các xung động điện được dẫn truyền từ thân máy tới các buồng tim hoặc các tín hiệu điện trong buồng tim được thu nhận và dẫn truyền về thân máy qua các dây điện cực.
Các máy tạo nhịp tim chỉ có một dây điện cực được đặt ở buồng nhĩ hoặc thất được gọi là máy tạo nhịp một buồng. Những máy tạo nhịp có 2 dây điện cực trong đó một dây điện cực được đặt ở buồng nhĩ và một ở buồng thất được gọi là máy tạo nhịp hoặc ICD 2 buồng. Loại máy tạo nhịp có một dây điện cực đặt ở buồng nhĩ, một ở buồng thất phải (RV) và một điện cực ở thất trái (LV) được gọi là máy tạo nhịp ba buồng. Các máy tạo nhịp ba buồng cũng còn được gọi là máy tạo nhịp 2 thất hoặc máy tạo nhịp tái đồng bộ cơ tim (CRT-P hoặc CRT-D).
4.1.2 Hệ thống tạo nhịp thượng tâm mạc
Hệ thống tạo nhịp thượng tâm mạc hiện nay chỉ được sử dụng cấy cho một số ít bệnh nhân. Trong hệ thống này, thân máy thường được đặt ở thành ngực hoặc phần trên của thành bụng tự do và điện cực được gắn trực tiếp vào bề mặt thượng tâm mạc của tim qua phẫu thuật hoặc nội soi lồng ngực. Hệ thống tạo nhịp thượng tâm mạc chủ yếu dùng để thay thế tạo nhịp qua đường tĩnh mạch trong một số trường hợp.
Một số chỉ định tạo nhịp thượng tâm mạc gồm: không thể đặt điện cực qua đường tĩnh mạch, một số bất thường tim bẩm sinh, những shunt trong tim, van nhân tạo cơ học van ba lá, và trẻ nhỏ…; Tương tự như hệ thống tạo nhịp qua đường tĩnh mạch, hệ thống tạo nhịp thượng tâm mạc có thể có một, hai hoặc ba dây điện cực.
4.1.3 Các hệ thống tạo nhịp mới
Để giải quyết những hạn chế của các hệ thống máy tạo nhịp qua đường tĩnh mạch và thượng tâm mạc, các nhà kỹ thuật đã nỗ lực phát triển thiết bị tạo nhịp cấy mới. Máy tạo nhịp không dây điện cực (thân máy và điện cực ở cùng trong một bộ phận) (Hình 51.4b) và được cấy vào buồng thất phải qua đường tĩnh mạch đùi. Hai hệ thống tạo nhịp không dây: hệ thống tạo nhịp qua catheter Micra (Met- ronic) và Nanostim (St. Jude Medical) hiện này đã được sử dụng cấy cho các bệnh nhân cần phải tạo nhịp thất một buồng. Tương tự, một hệ thống máy phá rung chuyển nhịp mới là máy phá rung chuyển nhịp dưới da (S-ICD) (Hình 51.4a) đã được phát triển qua hàng chục năm.
Tất cả các thành phần của hệ thống máy phá rung gồm thân máy và dây điện cực đều được cấy dưới da. Một số bệnh nhân cần sử dụng hệ thống tạo nhịp này để tránh phải đặt điện cực qua tĩnh mạch. Chỉ định cấy máy phá rung chuyển nhịp qua da bao gồm tất cả các chỉ định cấy máy với điện cực thượng tâm mạc và những trường hợp có bệnh các kênh Ion di truyền (ít sử dụng chức năng tạo nhịp), tiền sử bị viêm nội tâm mạc nhiễm khuẩn hoặc nhiễm khuẩn máy tạo nhịp trước đó, những bệnh nhân có dự tính được ghép tim, bệnh cơ tim phì đại.
.jpg)
4.2 Những thành phần cơ bản của máy tạo nhịp tim
4.2.1 Bộ phận thân máy (Pulse generator)
Bao gồm pin, các bộ vi mạch, bộ phận kết nối với dây điện cực (Hình 51.5).
Pin: Cung cấp năng lượng cho hoạt động của hệ thống tạo nhịp. Pin chiếm 1/2 đến 2/3 dung tích của máy tạo nhịp. Hiện nay Lithium iodide là hợp phần hóa học thường được sử dụng nhất. Pin Lithium có thời gian sử dụng dài hơn các loại pin khác như oxit kẽm-thủy ngân, loại pin thường được sử dụng trong các thế hệ máy tạo nhịp trước đây.
Bộ vi mạch:
Bộ vi mạch kiểm soát xung điện (Output circuits): Bộ vi mạch này kiểm soát các thông số của xung điện đã được lập trình, bao gồm cả biên độ và thời gian của
Bộ vi mạch nhận cảm (Sensing circuits): Các mạch này xử lý các tín hiệu điện thu được từ trong buồng tim, bao gồm khuếch đại và lọc các tín hiệu, và cũng có các chức năng khác như xử lý các nhiễu điện từ bên ngoài. Một bộ lọc cho phép các tín hiệu trong giới hạn tần số nhất định đi qua, trong khi đó những tín hiệu trong giới hạn tần số khác bị chặn lại hoặc làm yếu bớt đi. Các máy tạo nhịp cũng sử dụng bộ lọc để phân biệt giữa các tín hiệu khử cực và tái cực phát ra từ tim với các tín hiệu ngoài tim như điện thế của cơ từ cơ thành ngực. Một số tín hiệu thích hợp đi qua bộ lọc có biên độ thấp, nên bộ phận nhận cảm sẽ khuếch đại làm tăng biên độ tín hiệu để máy có thể xử lý.
Bộ vi mạch kiểm soát thời gian (Timing circuits): Các bộ vi mạch này kiểm soát các thời khoảng tạo nhịp và các giai đoạn nhận cảm, giai đoạn trơ. Chúng có thể được thay đổi bằng các tín hiệu từ bộ vi mạch nhận cảm.
Bộ vi mạch điều khiển từ xa (Telemetry circuit). Bộ vi mạch này cho phép liên lạc giữa máy lập trình ngoài và thân máy để lập trình cho máy tạo nhịp hoặc lấy lại các thông tin từ máy tạo nhịp.
Bộ vi xử lý (Microprocessor): Các máy tạo nhịp hiện đại nhất có các chíp điện toán có chức năng nhớ [ROM] và truy cập [RAM], bởi vậy có khả năng cập nhật những tính năng mới, truy cập lấy các dữ liệu chẩn đoán, hoạt động điện học của tim, của máy và lưu trữ lượng lớn các dữ liệu chẩn đoán và hoạt động của máy.
Bộ vi mạch cảm biến để tạo nhịp đáp ứng tần số (xem ở phần dưới).
.jpg)
.jpg)
Bộ phận kết nối với điện cực (header): làm bằng Nhựa Epoxy, có các lỗ cắm (cổng) để kết nối với các đầu chốt kết nối của dây điện cực. Mỗi lỗ cắm có thể nhận một hay hai cực trên một dây điện cực. Thông thường, mỗi lỗ cắm đều có một đinh vít để vặn chặt đầu chốt kết nối của dây điện cực (Hình 51.5, 51.6).
4.2.2 Vỏ thân máy
Vỏ thân máy được làm bằng hợp kim có tính chất sinh hợp (tức là phù hợp với điều kiện sinh lý của cơ thể, làm cho cơ thể không nhận biết được đó là một vật thể lạ). Tất cả pin, các bộ vi mạch và mạch điện tử được đặt bên trong vỏ máy.
4.2.3 Hệ thống các điện cực:
Đầu chốt kết nối của dây điện cực: Là phần đầu gần của dây điện cực để cắm vào cổng ở phần kết nối của thân máy (Hình 6)
Thân dây điện cực: Bao gồm phần dây dẫn điện và phần vỏ cách điện. Dây dẫn điện kết nối các điện cực ở đầu xa dây điện cực với phần đầu chốt kết nối của dây điện cực. Vật liệu cách điện của dây điện cực thường được sử dụng nhất là Cao Su silicone hoặc polyurethane (Hình 7).
.jpg)
Các điện cực kích thích và nhận cảm: Nằm ở phần cuối đầu xa của dây điện cực và tiếp xúc cố định với cơ nhĩ hoặc cơ thất (Hình 7).
Các phương thức cố định dây điện cực: Cố định thụ động là phương thức sử dụng bộ phận phụ ở đầu cuối dây điện cực để mắc vào các bè cơ trong buồng thất như điện cực “vây cá”, điện cực có ngạnh, hoặc điện cực mỏ neo (Hình 7A).
Cố định chủ động: Loại dây điện cực cố định chủ động có mỏ xoắn nở ở đầu mút của dây điện cực và được gắn chặt vào cơ tim theo cơ chế xoáy vào (Hình 51.7B). Mỏ xoắn nở này có thể được xoáy để nở ra hoặc thu vào trong đầu dây điện cực. Qua nhiều thập kỷ, loại dây điện cực cố định chủ động đã được sử dụng nhiều hơn vì có thể cố định vào nhiều vị trí khác nhau trong buồng tim và có tỷ lệ di lệch thấp hơn nhưng lại thường có ngưỡng dẫn lâu dài cao hơn so với loại dây điện cực cố định thụ động.
Sự phân cực của dây điện cực: Sự phân cực của dây điện cực tạo nhịp có thể là đơn cực hoặc lưỡng cực, tuy nhiên một số máy tạo nhịp có thể được lập trình để tạo nhịp ở trạng thái lưỡng cực nhưng nhận cảm lại ở đơn cực (chỉ cho trường hợp điện cực là lưỡng cực).
Điện cực đơn cực (Unipolar): Trong trường hợp này chỉ có một điện cực âm ở trên dây điện cực và thường ở đầu xa dây điện cực và điện cực dương là vỏ máy (Hình 51.8a). Do vậy, máy sẽ tạo ra một trường nhận cảm lớn và một gai kích thích lớn trên điện tâm đồ bề mặt do sự gần của chu trình hoạt động của máy với các điện cực điện tâm đồ bề mặt.
Ưu điểm: Khả năng nhận cảm các tín hiệu có cường độ thấp, các ngoại tâm thu thất tốt hơn.
Nhược điểm: Nhận cảm quá mức các tín hiệu từ bên ngoài, đặc biệt là hoạt động của cơ ngực (các điện thế cơ), và hiện tượng kích thích giật cơ có thể xảy ra. Hơn nữa, một gai xung kích thích tạo nhịp lớn trên điện tâm đồ (spike) có thể che khuất hoạt động điện học của nhịp nội tại.
.jpg)
Dây điện cực lưỡng cực (Bipolar): Cả 2 điện cực đều nằm ở phần cuối của dây điện cực và ở trong buồng Điện cực âm nằm ở đầu xa còn điện cực dương nằm ở phần gần (Hình 51.8b). Do cả 2 điện cực đều nằm ở trong buồng tim nên chúng chỉ tạo ra một trường nhận cảm nhỏ hơn và gai xung tạo nhịp nhỏ hơn trên điện tâm đồ bề mặt. Sự kích thích cơ tim xảy ra do các điện tử di chuyển từ điện cực âm qua cơ tim và trở về điện cực dương. Các dây điện cực hiện đại nhất hiện nay đều là loại lưỡng cực nhưng có cả lựa chọn phương thức nhận cảm đơn cực. Một số dây điện cực xoang vành có 4 cực với nhiều lựa chọn phương thức tạo nhịp đơn cực hoặc lưỡng cực từ các cực khác nhau.
Ưu điểm: Ít bị nhận cảm quá mức các điện thế của hệ cơ xương và cũng ít kích thích và giật cơ ngực hơn. Gai xung tạo nhịp nhỏ hơn trên điện tâm đồ nên không làm che khuất hình dạng các sóng của nhịp nội tại.
Nhược điểm: Do thiết kế và sản xuất điện cực phức tạp hơn nên dễ có khả năng bị hỏng hoặc mất chức năng. Gai xung tạo nhịp nhỏ nên có thể khó nhìn thấy trên điện tâm đồ.
4.2.4 Vị trí tiếp nối và giao diện giữa điện cực và cơ tim: đây chính là nơi truyền năng lượng xung tạo nhịp và thực hiện chức năng nhận cảm.
4.3 Bảng mã máy tạo nhịp
Năm 1983 Hội tạo nhịp và điện sinh lý bắc Mỹ và Hội tạo nhịp và điện sinh lý Anh đã đưa ra bảng mã tạo nhịp. Sau đó năm 2002 trong khuyến cáo đã được cập nhật, bảng mã với 5 vị trí vẫn còn được sử dụng và được chấp thuận là danh pháp trong điều trị tạo nhịp (Bảng 51.1). Hai vị trí chữ đầu là vị trí buồng tim được tạo nhịp và nhận cảm dễ dàng được chấp thuận. Tuy nhiên, chữ thứ 3 thường bị hiểu nhầm. Chữ thứ 3 chỉ ra phương thức máy tạo nhịp đáp ứng với dữ kiện nhận cảm được (với chữ “I” chỉ sự ức chế máy tạo nhịp phát ra xung động cho một buồng nhất định khi máy nhận cảm được các tín hiệu điện học nội tại, chữ “T” chỉ phương thức nảy cò khởi phát xung động cho một buồng tim nhất định khi máy nhận cảm được các tín hiệu điện học của nhịp nội tại.
- Chữ thứ nhất: Chỉ buồng tạo nhịp. “A”: chỉ buồng nhĩ, “V” chỉ buồng thất, và chữ “D” chỉ cả buồng nhĩ và thất. Chữ “O” nghĩa là không có việc tạo nhịp.
- Chữ thứ hai: chỉ buồng nhận cảm. Chữ“A”chỉ buồng nhĩ, chữ “V” chỉ buồng thất và chữ “D” chỉ cả buồng nhĩ và thất. Chữ “O” nghĩa là không có việc nhận cảm.
- Chữ thứ ba: chỉ phương thức đáp ứng với tín hiệu nhận cảm được. Chữ “I” chỉ phương thức ức chế máy tạo nhịp của tín hiệu nhận cảm được, chữ “T” chỉ phương thức máy tạo nhịp khởi phát xung động để đáp ứng với tín hiệu nhận cảm được, chữ “D” chỉ phương thức đáp ứng cả ức chế và khởi phát với tín hiệu nhận cảm được. Chữ “O” chỉ không có đáp ứng với tín hiệu nhận cảm. Dự thiết kế này duy nhất chỉ dành cho máy tạo nhịp 2 buồng.
- Chữ thứ tư: chỉ sự điều biến tần số, chữ “R” chỉ máy tạo nhịp có khả năng đáp ứng tần số, làm tăng tần số tim để đáp ứng với hoạt động thể lực của bệnh nhân tăng lên. Chữ “O” chỉ không có chức năng đáp ứng tần số.
- Chữ thứ năm: chỉ khả năng tạo nhịp nhiều vị trí. Chữ “A” chỉ tạo nhịp nhiều vị trí chỉ ở một hoặc cả 2 nhĩ; chữ “V”chỉ tạo nhịp nhiều vị trí ở một hoặc cả 2 thất. Chữ “D” chỉ tạo nhịp nhiều vị trí ở cả nhĩ và thất. Chữ “O” chỉ không có chức năng tạo nhịp nhiều vị trí.
Bảng 51.1. Bảng mã tạo nhịp tim
VỊ TRÍ THỨ NHẤT (I): BUỒNG TẠO NHỊP | VỊ TRÍ THỨ HAI (II): BUỒNG NHẬN CẢM | VỊ TRÍ THỨ BA (III): ĐÁP ỨNG VỚI NHẬN CẢM | VỊ TRÍ THỨ TƯ (IV): ĐÁP ỨNG VỚI TẦN SỐ | VỊ TRÍ THỨ NĂM (V): TẠO NHỊP NHIỀU VỊ TRÍ |
|---|---|---|---|---|
| O = Không | O = Không | O = Không | O = Không | O = Không |
| A = buồng nhĩ | A = buồng nhĩ | I = ức chế | R: Đáp ứng tần số | A = buồng nhĩ |
| V = buồng thất | V = buồng thất | T = kích thích | V = buồng thất | |
| D = cả 2 buồng (A+V) | D = cả 2 buồng (A+V) | D = cả 2 kiểu ức chế + kích thích (I+T) | D = cả 2 buồng (A+V) |
4.4 Sinh lý tạo nhịp tim
4.4.1 Công suất xung kích thích
Phụ thuộc vào độ lớn và thời gian của xung. Hầu hết các máy tạo nhịp cấy sử dụng công suất điện áp không đổi (ngược lại các máy tạo nhịp tạm thời có công suất dòng điện không đổi.
4.4.2 Dẫn nhịp
Dẫn nhịp là sự khử cực và dẫn đến một nhát bóp của tim (tâm nhĩ hoặc tâm thất) khi đáp ứng với một xung kích thích của máy tạo nhịp. Dẫn nhịp 1:1 có nghĩa là mọi xung kích thích của máy tạo nhịp đều tạo ra các nhát bóp của tim. Một nhịp dẫn máy sẽ có một gai kích thích (spike) và tiếp sau là một điện đồ của nhĩ hoặc thất.
Ngưỡng dẫn nhịp hay ngưỡng tạo nhịp là mức năng lượng điện tối thiểu cần để đảm bảo khử cực tim (hoặc dẫn nhịp tim). Hai thông số của xung kích thích ảnh hưởng tới ngưỡng dẫn nhịp là: biên độ hay độ lớn của xung, có đơn vị là volts và thời gian (độ rộng) của xung có đơn vị là mili giây (ms) (Hình 9).
.jpg)
Xác định ngưỡng dẫn nhịp: Do ngưỡng dẫn nhịp chịu sự chi phối của hai thông số của xung kích thích là độ lớn và thời gian của xung nên phải xác định cả hai thông số này bằng cách giảm dần độ lớn của xung kích thích trong khi vẫn giữ nguyên thời gian của xung hoặc giảm dần thời gian của xung trong khi vẫn giữ nguyên độ lớn của xung cho tới khi mất dẫn. Giá trị nhỏ nhất làm tim dẫn nhịp 1:1 là ngưỡng dẫn nhịp (Hình 51.10, 51.11).
.jpg)
.jpg)
Giảm dần độ lớn của xung kích thích trong khi thời gian của xung không thay đổi wor giá trị 0,5ms, ở mức 1,0V tim vẫn dẫn nhịp đều 1:1, nhưng khi độ lớn của xung giảm xuống 0,75V thì mất dẫn nhịp. Như vậy ngưỡng dẫn nhịp của máy là 1,0V/0,5ms.
Những biến đổi ngưỡng dẫn nhịp theo thời gian: Điển hình ngưỡng dẫn nhịp sẽ tăng trong 24 giờ đầu sau khi cấy điện cực và đỉnh cao nhất thường ở giai đoạn 1-2 tuần, sau đó sẽ giảm dần và đi ngang vào thời điểm khoảng 6 tuần. Lúc này, ngưỡng dẫn nhịp ở mức thấp hơn đỉnh cấp tính, nhưng lớn hơn ngưỡng đo được trong khi cấy. Những biến đổi theo thời gian về ngưỡng dẫn nhịp thường thay đổi theo từng cá nhân cũng như các loại điện cực khác nhau.
Ngưỡng dẫn nhịp ngoài thay đổi theo thời gian còn chịu ảnh hưởng của nhiều yếu tố khác như: các bệnh đi kèm, các thuốc được sử dụng và tuổi, mức độ hoạt động, tư thế, thời gian trong ngày, suy tim, nhồi máu cơ tim, bữa ăn, và sự tiến triển của bệnh.
4.4.3 Nhận cảm
Nhận cảm là khả năng của máy tạo nhịp nhận biết hay “nhìn thấy” các tín hiệu điện của nhịp nội tại của tim và có đáp ứng lại phù hợp. Đáp ứng với sự nhận cảm có thể là:
Ức chế: Các xung tạo nhịp của máy tạo nhịp bị ức chế do có các tín hiệu điện học của nhịp nội tại tự phát được nhận cảm trước khi kết thúc giai đoạn nhận cảm.
Nảy cò: Xung tạo nhịp của máy tạo nhịp được khởi phát do tín hiệu điện nhịp nội tại tự phát được nhận cảm trước khi kết thúc giai đoạn nhận cảm.
Sự ức chế xảy ra trong máy tạo nhịp khi:
- Một nhịp tim nội tại xuất hiện trong giai đoạn cảnh giác của máy tạo nhịp.
- Máy tạo nhịp hoạt động ở phương thức ức chế.
Những lợi ích của sự ức chế:
- Bệnh nhân không có những nhịp tạo nhịp không cần thiết.
- Máy tạo nhịp chỉ phát xung theo kiểu “điền vào chỗ trống” (“fills in the gaps”) hay chỉ phát xung khi không thấy xuất hiện nhịp nội tại.
- Có thể tiết kiệm năng lượng (do ít tạo nhịp).
Sự ức chế đòi hỏi phải có sự nhận cảm thích hợp, nghĩa là có các thông số nhận cảm thích hợp.
Ngưỡng nhận cảm (Cardiac Sensing Threshold): Ngưỡng nhận cảm là độ lớn tín hiệu điện nội tại nhỏ nhất của nhĩ hoặc thất (thể hiện bằng mV) mà máy tạo nhịp có thể phát hiện và nhận biết.
Để đánh giá ngưỡng nhận cảm:
- Cần xác minh rằng sự nhận cảm đang xảy ra (có thể phải cài đặt các thông số tạo nhịp tạm thời).
- Tăng dần độ lớn tín hiệu nhận cảm (mV) (tức giảm dần độ nhạy của nhận cảm) cho tới sự nhận cảm bị mất.
Nhận cảm chịu ảnh hưởng của: Sự toàn vẹn của điện cực, sự nứt vỡ lớp vỏ cách điện, gãy dây dẫn, đặc tính của điện cực, vị trí của điện cực trong buồng tim, bộ phận khuếch đại của máy tạo nhịp, loại dây điện cực đơn cực hay lưỡng cực, đặc tính điện sinh lý của cơ tim và nhiễu điện từ (EMI).
Giá trị nhận cảm: Giá nhị nhận cảm đo được có thể không ổn định và dao động do nhiều yếu tố.
Giới hạn an toàn của nhận cảm cho phép máy vẫn nhận cảm đáng tin cậy khi giá trị nhận cảm được dao động.
Sử dụng công thức biên độ an toàn nên ít nhất là gấp 2-3 lần ngưỡng nhận cảm đo được khi cấy máy. Ví dụ, nếu như ngưỡng nhận cảm của bệnh nhân là 2mV thì độ nhạy nên cài đặt là (Cần nhớ rằng, khi tăng giá trị mV cài đặt lên sẽ làm giảm độ nhạy của máy).
Khi lập trình độ nhạy, nếu giá trị thông số nhận cảm cài đặt phù hợp, máy sẽ nhận cảm hay “nhìn thấy” tín hiệu điện học mong muốn (Hình 51.12), nếu cài đặt giá trị thông số nhận cảm không phù hợp, có thể: giá trị thông số nhận cảm được cài đặt lớn, máy sẽ không nhận cảm được hay “không nhìn thấy” các tín hiệu điện học của tim (Hình 51.13a), hoặc giá trị thông số nhận cảm được cài đặt thấp, máy sẽ nhận cảm hay “nhìn thấy” nhiều tín hiệu điện học như của cả tim và có thể cả các tín hiệu điện nhiễu (Hình 51.13b).
Cũng giống như ngưỡng dẫn nhịp, ngưỡng nhận cảm có thể dao động theo thời gian và chịu ảnh hưởng của nhiều yếu tố nên cần phải có biên độ an toàn.
.jpg)
Máy tạo nhịp sẽ nhận cảm hay “nhìn thấy” được tín hiệu điện học mong muốn của tim (ở đây là tín hiệu điện học của phức bộ QRS, nhưng không nhận cảm tín hiệu điện học của sóng T).
.jpg)
Giá trị nhận cảm lớn máy tạo nhịp sẽ không nhận cảm được hay “ không nhìn thấy” các tín hiệu điện học của tim (tín hiệu điện học của QRS và T); b) Giá trị thông số nhận cản được cài đặt thấp, máy tạo nhịp sẽ nhận cảm được hay “nhìn thấy” nhiều loại tín hiệu điện học như của cả phức bộ QRS, sóng T và có thể cả các tín hiệu điện nhiễu.
Giá trị nhận cảm được cài đặt trong hệ thống tạo nhịp sẽ ảnh hưởng tới việc nhận cảm và đáp ứng với tín hiệu điện nhận cảm được của máy tạo nhịp. Nếu giá trị của thông số nhận cảm được cài đặt đúng thì máy tạo nhịp sẽ nhận cảm và có đáp ứng thích hợp với tín hiệu nhận cảm được. Nếu cài đặt giá trị nhận cảm không phù hợp sẽ dẫn đến máy tạo nhịp nhận cảm không thích hợp và có đáp ứng không thích hợp với các tín hiệu được nhận cảm không thích hợp này. Hiện tượng nhận cảm không thích hợp có thể là nhận cảm quá mức (oversensing) hoặc nhận cảm dưới mức (undersensing).
Nhận cảm quá mức (oversensing) là tình trạng máy tạo nhịp nhận cảm ngoài các tín hiệu điện học thích hợp còn nhận cảm cả các tín hiệu điện không thích hợp. Ngoài các tín hiệu điện học khử cực nội tại của tim (như khử cực nhĩ (sóng P) và khử cực của thất (sóng R), mọi tín hiệu điện có biên đủ lớn theo giá trị nhận cảm đã được cài đặt có thể được nhận cảm và dẫn đến sự đáp ứng không thích hợp của máy tạo nhịp. Nhận cảm quá mức có thể do tín hiệu điện sinh lý như sóng T hoặc các tín hiệu điện cơ hoặc các tín hiệu điện không sinh lý như các nhiễu điện từ hoặc hỏng điện cực (nứt vỡ lớp vỏ cách điện hoặc gãy dây dẫn điện của dây điện cực gây ra).
Nhận cảm quá mức sẽ dẫn đến đáp ứng không thích hợp của máy tạo nhịp và đáp ứng không thích hợp này tùy thuộc vào loại máy tạo nhịp một buồng hay hai buồng. Với hệ thống tạo nhịp một buồng nhận cảm quá mức biểu hiện bằng ngừng tạo nhịp. Đối với hệ thống tạo nhịp 2 buồng, nhận cảm quá mức ở buồng nhĩ sẽ gây ra tạo nhịp thất nhanh mà không có sóng P đi trước phức bộ QRS tạo nhịp.
Nhận cảm dưới mức (Undersensing): Nhận cảm dưới mức xảy ra khi máy tạo nhịp không thể phát hiện các tín hiệu khử cực cơ tim tự phát (nhịp nội tại tự phát của nhĩ hoặc thất), dẫn đến tạo nhịp không đồng bộ. Các gai xung tạo nhịp nhĩ hoặc thất xuất hiện bất chấp sự xuất hiện của sóng P hoặc phức bộ QRS. Điều này sẽ tạo ra quá nhiều gai tạo nhịp trên điện tâm đồ. Nguyên nhân chủ yếu của nhận cảm dưới mức là vấn đề lập trình của máy tạo nhịp (ngưỡng nhận cảm được cài đặt không thích hợp), tín hiệu điện của cơ tim yếu và tổn hại điện cực hoặc chức năng của máy tạo nhịp hoặc các bất thường về điện giải.
Nếu như máy tạo nhịp nhận cảm quá mức cả các tín hiệu điện nhiễu như nhiễu điện từ, điện cơ, khi đó phải tăng giá trị nhận cảm mV được cài đặt lên. Khi đó máy tạo nhịp sẽ “ít nhìn thấy” các tín hiệu điện đi tới hơn. Nếu hệ thống tạo nhịp “không nhìn thấy” các tín hiệu điện nhịp nội tại của tim, khi đó phải cài đặt giá trị nhận cảm xuống thấp hơn, máy tạo nhịp sẽ “nhìn thấy” các tín hiệu điện đi tới nhiều hơn.
4.4.4 Mối tương quan giữa độ lớn và thời gian của xung tạo nhịp với ngưỡng dẫn nhịp
Có một mối tương quan hàm số mũ giữa độ lớn (biên độ) và độ rộng (thời gian) của xung tạo nhịp với ngưỡng dẫn nhịp, bởi vậy sẽ có sự tăng nhanh chóng của đường cong ngưỡng dẫn nhịp khi độ rộng của xung tạo nhịp < 0,25 ms và một đường cong dẹt hơn khi độ rộng của xung kích thích > 1 ms (Hình 51.14).
Đường cong trong Hình 51.14 thể hiện ngưỡng dẫn nhịp và mối tương quan giữa độ lớn và thời gian xung tạo nhịp với ngưỡng dẫn nhịp. Ở biên độ xung tạo nhịp lớn hơn, chỉ cần độ rộng của xung rất nhỏ cũng đủ tạo ra sự dẫn nhịp. Trái lại, khi biên độ xung tạo nhịp giảm xuống sẽ cần độ rộng của xung lớn hơn để đủ dẫn nhịp tim. Tuy nhiên, ở tại một điểm xác định, khi tăng độ rộng của xung tạo nhịp sẽ không tạo ra sự khác biệt về độ lớn của xung. Từ điểm này, nếu giảm thêm độ lớn của xung có thể dẫn đến không dẫn nhịp và điểm đó được gọi là ngưỡng dòng điện cơ sở (rheobase).
.jpg)
Mặc dù mỗi bệnh nhân có một đường cong ngưỡng dẫn nhịp thể hiện mối tương quan giữa độ lớn và thời gian của xung tạo nhịp, nhưng tất cả đều có khuynh hướng có cùng một dạng đường cong đặc trưng này. Điểm uốn cong của đường cong này được gọi là điểm thời trị (chronaxie).
Đường cong ngưỡng dẫn nhịp thể hiện mối tương quan giữa độ lớn và thời gian của xung tạo nhịp rất quan trọng trong thực hành bởi vì tại điểm thời trị (chronaxie) cho thấy sự kết hợp về thời gian và độ lớn của xung tạo nhịp sử dụng nguồn năng lượng thấp nhất để tạo ra sự dẫn nhịp của tim.
Ngưỡng dòng điện cơ sở (Rheobase): Ở phần dẹt của đường cong thể hiện mối tương quan giữa độ lớn và thời gian của xung kích thích cho thấy rằng khi tăng độ rộng của xung không làm giảm dần độ lớn (voltage) của xung kích thích cần thiết để tạo ra sự khử cực được cơ tim (Hình 51.14). Nói chung, ngưỡng dòng điện cơ sở được xác định bằng cách đánh giá độ lớn của xung nhỏ nhất còn gây dẫn nhịp cơ tim ở độ rộng của xung kích thích là 1,5-2,0 ms.
Điểm thời trị (Chronaxie): là thời điểm tương ứng với thời gian xung ngưỡng với độ lớn của xung bằng 2 lần ngưỡng dòng điện cơ sở (Hình 51.14). Tại điểm thời trị (chronaxie) cho thấy sự kết hợp giữa thời gian và độ lớn của xung sử dụng nguồn năng lượng thấp nhất để tạo ra sự dẫn nhịp của tim.
4.4.5 Các giới hạn an toàn
Một khi ngưỡng dẫn được xác định, người thầy thuốc phải đối mặt với một thách thức khi lập trình cho máy tạo nhịp là cài đặt hai thông số của xung tạo nhịp là độ lớn và thời gian của xung. Thực hiện điều này cần phải xử lý 2 yêu cầu tưởng như mâu thuẫn với nhau: độ lớn công suất của xung phải đủ lớn để đảm bảo tạo nhịp, thậm chí khi ngưỡng dẫn nhịp thay đổi, nhưng độ lớn công suất của xung không nên dư thừa không cần thiết vì sẽ làm tiêu tốn năng lượng của pin. Ví dụ, nếu như ngưỡng dẫn nhịp của một bệnh nhân là 1,0 V với thời gian của xung là 0,4 ms thì sự dẫn nhịp sẽ luôn được bảo đảm khi máy được lập trình với độ lớn của xung là 7,0 V và thời gian của xung là 0,4 ms, nhưng điều này là không cần thiết vì sẽ làm máy nhanh hết pin, giảm thời gian tuổi thọ của máy tạo nhịp.
Các nhà sản xuất đã cảm thấy áp lực xung đột khi mong muốn làm giảm kích thước của thân máy nhưng vẫn muốn có tuổi thọ của thiết bị kéo dài. Có 2 cách tiếp cận để xử lý vấn đề xung đột này. Độ lớn của xung tạo nhịp được lập trình ở một “giới hạn an toàn” hay “biên độ an toàn”. Giới hạn an toàn thường sử dụng cho lập trình tạo nhịp là 2:1 nhưng cũng có thể là 3:1. Ví dụ như, nếu bệnh nhân có ngưỡng dẫn nhịp là 1,0V/0,4ms thì các thông số được lập trình có thể là 2,0 V/0,4 ms (2:1) hoặc 3,0/0,4 ms (3:1) hoặc đôi khi ở mức trung gian giữa các thông số này là 2,5 V/0,4 ms.
Theo khuyến cáo các thông số của xung tạo nhịp được lập trình theo giới hạn an toàn gồm:
Độ lớn của xung (Voltage): Độ lớn của xung tạo nhịp nên được lập trình ở mức vào khoảng 2 lần ngưỡng dẫn nhịp theo độ lớn của xung, hay với biên độ an toàn của độ lớn xung tạo nhịp là 2:1.
Thời gian của xung: Thời gian (độ rộng) của xung tạo nhịp nên được lập trình ở mức khoảng 3 lần ngưỡng dẫn nhịp theo độ rộng của xung, với biên độ an toàn là 3:1. Giới hạn điển hình đối với độ rộng của xung tạo nhịp thường là từ 0,2-1,0
Một vấn đề xảy ra với phương pháp cài đặt thông số tạo nhịp theo “giới hạn an toàn” truyền thống là chúng có thể rơi vào tình huống không mong đợi là có một số năng lượng dư thừa. Đó là lý do các hãng chế tạo máy đưa ra khái niệm hệ thống tạo nhịp dẫn nhịp tự động, theo đó máy tạo nhịp sẽ tự động điều chỉnh công suất xung tạo nhịp (autocapture) dựa trên từng nhát bóp.
4.4.6 Trở kháng (imperdance)
Trở kháng là đại lượng vật lý đặc trưng cho sự cản trở dòng điện trong một mạch điện khi có hiệu điện thế đặt vào. Nó thường được đo bằng đơn vị đo Ω (ohm). Trong những mạch điện một chiều cũng như trong hệ thống tạo nhịp, chúng tuân theo định luật Ohm:
Điện áp (V) = dòng điện (I) x trở kháng (R).
Trở kháng có thể được sử dụng để xác định dòng điện trong một mạch điện có điện áp không đổi. Trở kháng cao sẽ dẫn đến dòng điện giảm và trở kháng thấp dẫn đến dòng điện tăng trong trường hợp điện áp không đổi. Như vậy trở kháng trong hệ thống tạo nhịp có ảnh hưởng lớn đến tuổi thọ của pin. Trong một hệ thống tạo nhịp, trở kháng của hệ thống là tổng trở kháng đi qua dây dẫn điện cực, trở kháng dòng điện từ điện cực tới cơ tim và trong cơ tim tiếp xúc với điện cực. Bình thường trở kháng trong hệ thống tạo nhịp từ 300-1000 Ohm.
4.5 Tạo nhịp có đáp ứng tần số
Mục đích chính của tạo nhịp đáp ứng tần số là bắt chước chức năng của nút xoang cho những bệnh nhân không có khả năng điều biến tần số. Chức năng này được thể hiện bằng chữ “R” trong vị trí thứ 4 của bảng mã tạo nhịp (AAIR, VVIR, DDDR…).
4.5.1 Các bộ phận chính của hệ thống tạo nhịp có đáp ứng tần số
Bộ phận cảm biến ở trên điện cực tạo nhịp hoặc trong thân máy có thể phát hiện trực tiếp hoặc gián tiếp các thông số cơ học hoặc sinh lý có liên quan tới nhu cầu chuyển hóa.
Bộ vi mạch điều biến tần số trong máy tạo nhịp có các sơ đồ chuyển các thay đổi nhận cảm được thành các tần số tạo nhịp.
Lược đồ lập trình cho phép thầy thuốc điều chỉnh và lập trình tần số tim sao cho phù hợp với nhu cầu hoạt động của từng bệnh nhân.
Bộ phận cảm biến trong máy tạo nhịp có thể được cài đặt ở chế độ bật hoặc tắt.
4.5.2 Các kỹ thuật nhận cảm cơ bản của máy tạo nhịp
Nhận cảm cử động là phương thức được sử dụng nhiều nhất do nó đơn giản, tốc độ đáp ứng nhanh và có thể thích ứng với cả các loại dây điện cực tạo nhịp đơn cực và lưỡng cực. Các phương thức nhận cảm khác tuy sinh lý hơn nhưng đòi hỏi kỹ thuật chế tạo dây điện cực phức tạp hơn. Trong các phương thức cảm biến sinh lý, chỉ có loại dựa trên lưu lượng thông khí thường hay được sử dụng hơn. Phương thức cảm biến thông khí dễ bị ảnh hưởng nhiễu bởi nguồn điện từ, ho, tăng thông khí và sự nhún nhảy của cánh tay.
4.6 Chuyển đổi phương thức tạo nhịp tự động
Chuyển đổi phương thức tạo nhịp tự động là một kiểu đáp ứng có thể lập trình được ở máy tạo nhịp 2 buồng trong trường hợp xảy ra rối loạn nhịp nhĩ nhanh (như nhịp nhanh nhĩ, rung nhĩ, cuồng nhĩ) để tránh tạo ra đáp ứng nhịp thất nhanh không sinh lý. Nói chung, việc chuyển đổi phương thức tạo nhịp từ phương thức DDD sang VVI , thường có sự giảm dần tần số tạo nhịp. Máy sẽ chuyển trở lại phương thức tạo nhịp DDD sau khi hết rối loạn nhịp nhĩ nhanh.
Những thông tin về chuyển phương thức tạo nhịp cũng có thể giúp chứng minh cơn rối loạn nhịp nhĩ và từ đó có những chỉ định điều trị thuốc thích hợp cho các rối loạn nhịp đó.
4.7 Một số phương thức tạo nhịp cơ bản
Việc lựa chọn loại máy và phương thức tạo nhịp chủ yếu tùy thuộc vào loại rối loạn nhịp cơ sở và liệu có cần thiết đồng bộ nhĩ thất và đáp ứng tần số không.
4.7.1 Tạo nhịp thất theo nhu cầu (VVI)
Đây vẫn là phương thức tạo nhịp được sử dụng rộng rãi nhất trên toàn thế giới. Mặc dù phương thức tạo nhịp VVI giúp bệnh nhân tránh khỏi những rối loạn nhịp chậm có nguy cơ tử vong, nhưng nó không giúp phục hồi hoặc duy trì sự đồng bộ nhĩ-thất và cũng không có chức năng đáp ứng tần số cho những bệnh nhân mất khả năng điều biến tần số tim. Cũng do sự mất đồng bộ nhĩ thất nên tần suất mắc hội chứng máy tạo nhịp khá cao (lên tới 83% trong một số thử nghiệm mù).
4.7.2 Tạo nhịp nhĩ theo nhu cầu (AAI)
Phương thức tạo nhịp này thích hợp cho những bệnh nhân suy nút xoang có dẫn truyền nhĩ thất bình thường. Khi một điện thế nhĩ được nhận cảm sẽ ức chế sự tạo nhịp nhĩ và khi hết thời khoảng AA đã được lập trình, máy sẽ tạo nhịp nhĩ ở tần số đã được lập trình trước. Do không có sự hỗ trợ tạo nhịp thất trong trường hợp nếu block nhĩ thất xảy ra, nên cần phải đánh giá cẩn thận dẫn truyền nhĩ thất ở thời điểm cấy máy tạo nhịp bằng phương pháp tạo nhịp nhĩ tần số tăng dần. Nhưng do không có đáp ứng tần số phương thức tạo nhịp này hiện nay ít được sử dụng.
4.7.3 Tạo nhịp một buồng có đáp ứng tần số (VVIR/AAIR)
Phương thức tạo nhịp này gần tương tự như hoạt động của tạo nhịp một buồng theo nhu cầu nhưng tần số tạo nhịp được điều chỉnh bởi một một bộ vi mạch nhận cảm điều biến tần số. Bộ phận nhận cảm và vi mạch điều biến tần số sẽ quyết định việc có tăng tần số tạo nhịp hay không và mức độ tăng như thế nào. Tần số tim cao nhất mà máy tạo nhịp được phép tạo nhịp là giới hạn trên tần số tạo nhịp.
4.7.4 Tạo nhịp trình tự nhĩ-thất
Phương thức tạo nhịp DDI/DDIR. Trong phương thức tạo nhịp này máy tạo nhịp sẽ tạo nhịp và nhận cảm ở cả hai buồng nhĩ và thất. Đáp ứng với tín hiệu điện nhịp nội tại nhận cảm được là máy tạo nhịp sẽ bị ức chế phát xung tạo nhịp, nhưng một sóng P được nhận cảm sẽ không có khởi phát một khoảng AV nhận cảm trong phương thức tạo nhịp này. Tạo nhịp DDI/DDIR có thể được xem như là tạo nhịp AAI/AAIR với bản sao dự phòng VVI/VVIR. Hiện nay, phương thức tạo nhịp này cũng ít được sử dụng.
4.7.5 Tạo nhịp theo phương thức VDD
Trong phương thức tạo nhịp này, máy tạo nhịp chỉ hoạt động tạo nhịp ở buồng thất và sẽ nhận cảm ở cả hai buồng nhĩ và thất. Phương thức đáp ứng với tín hiệu điện nhịp nội tại nhận cảm được ở buồng thất là máy tạo nhịp sẽ ức chế phát xung. Còn nếu hoạt động điện học của nhĩ (sóng P) được nhận cảm, một khoảng nhĩ- thất (AV) nhận cảm sẽ được khởi phát và máy sẽ tạo nhịp thất sau khoảng nhĩ-thất nhận cảm này. Không có khoảng nhĩ-thất (AV) tạo nhịp trong phương thức tạo nhịp VDD vì máy không có hoạt động tạo nhịp ở nhĩ.
Do phương thức tạo nhịp VDD không có khả năng tạo nhịp nhĩ, máy tạo nhịp sẽ chỉ hoạt động ở phương thức tạo nhịp VVI khi không có hoạt động điện học của nhĩ nhanh hơn giới hạn tần số thấp nhất đã được lập trình. Chính vì vậy máy chỉ có thể sử dụng cho bệnh nhân có chức năng nút xoang bình thường nhưng có tổn thương dẫn truyền nhĩ- thất. Phương thức tạo nhịp này sử dụng một điện cực nhận cảm “nổi” ở trong phần buồng nhĩ của dây điện cực thất, nhưng phương thức tạo nhịp này hiện nay cũng ít khi được sử dụng.
DDD(R). Loại máy tạo nhịp này có phương thức tạo nhịp sinh lý nhất. Trong phương thức tạo nhịp này, máy tạo nhịp có thể tạo nhịp và nhận cảm ở cả hai buồng nhĩ và thất. Đáp ứng với tín hiệu nhận cảm được ở buồng thất, máy tạo nhịp sẽ bị ức chế phát Nếu một hoạt động điện học của nhĩ (sóng P) được nhận cảm, một khoảng nhĩ-thất (AV) nhận cảm sẽ được khởi phát. Nếu như không có nhịp nhĩ nội tại ở cuối khoảng nhĩ-thất máy tạo nhịp sẽ phát xung tạo nhịp nhĩ và khởi phát khoảng nhĩ-thất tạo nhịp.
Trong phương thức tạo nhịp này, việc tạo nhịp có thể bị ức chế hoàn toàn khi chức năng nút xoang và dẫn truyền nhĩ thất bình thường; có thể tạo nhịp nhĩ với khử cực thất tự phát qua đường dẫn truyền bình thường; có thể tạo nhịp thất khi đáp ứng với sóng nhĩ P tự phát và có thể tạo nhịp trình tự cả tâm nhĩ và thất. Loại máy tạo nhịp này thích hợp nhất cho những bệnh nhân có tổn thương dẫn truyền nhĩ
thất và có chức năng nút xoang bình thường hoặc có rối loạn, những bệnh nhân có rối loạn chức năng nút xoang và dẫn truyền nhĩ thất bình thường.
4.8 Giảm tần suất tạo nhịp thất
Việc tạo nhịp thất kéo dài sẽ gây ra những hậu quả bất lợi cho tim. Những hậu quả bất lợi này là do sự mất đồng bộ giữa 2 tâm thất, bao gồm tái cấu trúc thất trái, phân suất tống máu giảm và tử vong tăng ở những bệnh nhân đã có sẵn phân suất tống máu giảm. Những lược đồ tạo nhịp được xây dựng nhằm kết hợp sự tạo nhịp nhĩ một buồng (AAIR) cùng với sự đảm bảo an toàn của tạo nhịp hai buồng DDDR. Một số thử nghiệm đã chứng minh rằng tạo nhịp AAIR-DDDR có thể giảm những hậu quả bất lợi do tạo nhịp thất.
4.9 Tạo nhịp hai thất
Do các bệnh nhân có rối loạn chức năng tâm thu thất trái và phức bộ QRS giãn rộng thường có sự mất đồng bộ về co bóp giữa hai tâm thất, nên chiến lược tạo nhịp nhiều vị trí như tâm nhĩ, thất phải và thất trái đã được sử dụng. Để đạt được phương thức tạo nhịp này, ngoài điện cực ở nhĩ phải và thất phải, một điện cực thứ ba được đặt qua đường tĩnh mạch vào các nhánh thích hợp của tĩnh mạch xoang vành hoặc đặt ở thượng tâm mạc thất trái trong khi phẫu thuật ngực mở với mục đích là kích thích và khử cực đồng thời cả thất trái và thất phải.
Tạo nhịp tái đồng bộ hai tâm thất để điều trị suy tim đã được chấp nhận như là phương pháp điều trị chuẩn cho những bệnh nhân suy tim có EF ≤ 35%, thời gian QRS >120 ms, triệu chứng NYHA III hoặc IV mặc dù đã được điều trị thuốc tối ưu. Một số thử nghiệm mù như MUSTIC, MIRACLE, MIRACLE-ICD, PATH-CHF, VENTAK CHF/CONTAK-CD đã chứng chứng tỏ tình trạng chức năng, khả năng gắng sức và chất lượng cuộc sống được cải thiện với tạo nhịp hai thất. Thử nghiệm CARE-HF đã cho thấy sự giảm tiêu chí tử vong ban đầu và tỷ lệ nhập viện với tạo nhịp 2 thất ở bệnh nhân suy tim có chức năng tâm thu thất trái giảm, triệu chứng suy tim NYHA III-IV và QRS giãn rộng.
Xem xét cấy máy tạo nhịp hai buồng thất cho những bệnh nhân có rối loạn chức năng thất trái và cần phải tạo nhịp thất với tỷ lệ Khuyến cáo này dựa trên các dữ liệu của thử nghiệm DAVIS cho thấy tỷ lệ tạo nhịp thất cao đã gây ra mất đồng bộ giữa hai tâm thất và nhập viện hoặc tử vong cao hơn vì suy tim ứ trệ.
Mặc dù tỷ lệ cải thiện lâm sàng toàn bộ cao trong các thử nghiệm lâm sàng tạo nhịp hai thất (vào khoảng 70% các bệnh nhân), nhưng một điều khó khăn là làm thế nào để nhận biết các bệnh nhân có đáp ứng với phương pháp tạo nhịp này. Nhiều thông số siêu âm tim và điện tâm đồ đã được nghiên cứu giúp cho việc dự báo đáp ứng lâm sàng của từng bệnh nhân nhưng không có phương thức nào tỏ ra đáng tin cậy.
5 Kỹ thuật cấy máy tạo nhịp
5.1 Đánh giá bệnh nhân
Trước khi cấy máy cần đánh giá toàn diện bệnh nhân (Bảng 51.2). Những vấn đề cần lưu ý gồm: tiền sử bệnh tật, các thuốc đã và đang được sử dụng đặc biệt là các thuốc chống đông, thuốc chống ngưng tập tiểu cầu; khám thực thể và các xét nghiệm, thăm dò cơ bản. Chỉ định cấy máy tạo nhịp cần được chứng minh và dựa trên khuyến cáo của Hội Tim mạch Hoa Kỳ (ACC/AHA) hoặc Hội Tim mạch châu Âu (ESC).
Việc cân nhắc lựa chọn loại máy tạo nhịp cũng là một phần của việc đánh giá bệnh nhân. Lựa chọn kiểu tạo nhịp (như tạo nhịp nhĩ, thất, một buồng, hai buồng, tạo nhịp hai thất, tạo nhịp His, tạo nhịp không dây điện cực) thường dựa trên tình trạng hệ thống dẫn truyền, nhu cầu tạo nhịp hiện tại và tương lai, tình trạng huyết động và chức năng của bệnh nhân. Các yếu tố khác có thể ảnh hưởng tới việc cấy máy là vị trí đặt máy, loại phần mềm nên được xem xét trước khi tiến hành thủ thuật. Một vấn đề cũng cần được lưu ý là cần chuẩn bị phương án tiếp cận khác ít thực hiện như đường tĩnh mạch chậu hoặc hệ thống điện cực thượng tâm mạc cho những bệnh nhân đã biết có bất thường tĩnh mạch.
Những vấn đề đặc biệt: Một số vấn đề cần được xem xét đặc biệt khi đánh giá và chuẩn bị bệnh nhân:
5.1.1 Nhiễm trùng
Bác sĩ cấy máy cần hỏi và thăm khám cẩn thận để phát hiện các tình trạng nhiễm trùng ở bệnh nhân chuẩn bị cấy máy. Nếu bệnh nhân có tình trạng nhiễm trùng đi kèm thì việc quyết định thời điểm cấy máy là một vấn đề cần cân nhắc thận trọng tùy thuộc vào vị trí nhiễm trùng, tình trạng nhiễm khuẩn huyết và chỉ định cấy máy tạo nhịp. Ví dụ, một bệnh nhân bị block nhĩ thất cấp 3 có nhiễm khuẩn đường tiết niệu không triệu chứng, không có sốt, bạch cầu máu bình thường thì có thể cấy máy sau khi điều trị nhiễm khuẩn tiết niệu một vài ngày. Trái lại một bệnh nhân bị suy nút xoang có triệu chứng mức độ vừa và viêm nội tâm mạc nhiễm khuẩn thì cần phải điều trị tối ưu tình trạng viêm nội tâm mạc nhiễm khuẩn trước khi cấy máy.
Bảng 51.2. Những vấn đề lâm sàng cần đánh giá trước khi cấy máy tạo nhịp
| VẤN ĐỀ LÂM SÀNG | NHỮNG CÂN NHẮC |
|---|---|
| Nhiễm trùng | – Trì hoãn việc cấy máy – Tăng nguy cơ tụ máu trong túi máy |
| Bệnh thận | – Tăng nguy cơ nhiễm trùng – Tăng nguy cơ bị bệnh thận do thuốc cản quang – Nguy cơ tụ máu trong túi máy tăng |
| Các thuốc chống đông và chống ngưng tập tiểu cầu | – Tiếp tục sử dụng thuốc nếu có thể – Cầm máu tối ưu trong túi máy |
Các vấn đề đường vào tĩnh mạch:
| - Chụp tĩnh mạch trước thủ thuật để đánh giá hình ảnh và đường đi của tĩnh mạch – Lựa chọn vị trí thay thế |
| Cắt tuyến vú từ trước | – Nguy cơ phù nề cánh tay – Chọn vị trí thay thế |
Bệnh van 3 lá:
| Van 3 lá nhân tạo cơ học: Đặt điện cực thất trái hoặc thượng tâm mạc |
Bệnh nhân bị viêm phổi không có nhiễm khuẩn huyết có thể xem xét cấy máy sau khi đã điều trị kháng sinh và bệnh nhân hết sốt 2-3 ngày. Một nhóm bệnh nhân đặc biệt khác là bệnh nhân bị nhiễm trùng máy tạo nhịp cần phải lấy bỏ máy tạo nhịp bị nhiễm trùng. Mặc dù tạo nhịp tạm thời là cần thiết cho những bệnh nhân phụ thuộc máy tạo nhịp, những chỉ dẫn cấy lại máy tạo nhịp cho những bệnh nhân này cần phải đánh giá cẩn thận tình trạng viêm nội tâm mạc nhiễm khuẩn và kết quả cấy máu âm tính. Nói chung thời gian tối thiểu giữa lấy bỏ máy, dây điện cực và cấy lại máy tạo nhịp mới là từ 3-14 ngày. Trong những trường hợp khó khăn như vậy cần hội chẩn với các chuyên gia bệnh nhiễm trùng về thời gian điều trị kháng sinh. Khi cân nhắc thời điểm cấy lại máy tạo nhịp cần cân bằng giữa nguy cơ nhiễm trùng máy tạo nhịp với nguy cơ do chậm trễ của đặt máy và thời gian điều trị trong bệnh viện kéo dài.
5.1.2 Bệnh thận
Những bệnh nhân bị bệnh thận mạn tính cũng cần được xem xét cẩn thận. Những bệnh nhân bị bệnh thận giai đoạn cuối đang được lọc máu chu kỳ thì việc cấy máy và theo dõi qua đêm phải được sự thống nhất của trung tâm lọc máu để đảm bảo rằng việc lọc máu không bị gián đoạn. Việc cấy máy được thực hiện vào ngày không lọc máu và lọc máu được tiến hành vào ngày hôm sau.
Nhìn chung, vị trí cấy máy nên ở bên đối diện với bên có cầu chạy thận nhân tạo do áp lực tĩnh mạch tăng do cầu lọc máu sẽ dễ gây chảy máu trong túi máy cũng như nguy cơ không thể sử dụng cầu lọc máu sau này do hẹp hoặc tắc tĩnh mạch dưới đòn do đặt điện cực máy tạo nhịp. Trong trường hợp phải sử dụng vị trí đặt máy ở vùng cơ ngực lớn cùng bên nhiều tác giả ủng hộ đặt điện cực tạo nhịp qua tĩnh mạch cảnh trong để giảm thiểu các nguy cơ này.
Một hệ thống tạo nhịp không dây điện cực nên được cân nhắc cho những bệnh nhân mà tạo nhịp một buồng thất (VVI) là đủ. Do nguy cơ nhiễm trùng ở những bệnh nhân suy thận giai đoạn cuối đặc biệt là những bệnh nhân có cầu lọc máu, một số tác giả chủ trương cấy hệ thống máy với điện cực thượng tâm mạc cho những trường hợp đặc biệt.
Đối với những bệnh nhân có mức độ suy thận ít hơn (dựa trên độ thanh thải creatinine) vấn đề chính là liệu sử dụng thuốc cản quang có được không và nếu được thì liều lượng là bao nhiêu. Có thể sử dụng 10-20 ml thuốc cản quang đã pha loãng để chụp hệ thống tĩnh mạch chi trên mà ít có nguy cơ. Những bệnh nhân cấy máy tạo nhịp hai thất (CRT) đôi khi có thể cần tới 80-100 ml thuốc cản quang khi có khó khăn đi vào xoang vành hoặc xác định nhánh thích hợp để đặt điện cực. Trong trường hợp này nên sử dụng loại thuốc cản quang đẳng trương, không có ion và cố gắng giảm tối đa liều lượng thuốc cản quang và thuốc cản quang đã được pha loãng. Những khuyến cáo gần đây đã nhấn mạnh việc truyền tĩnh mạch dung dịch nước muối sinh lý trước và sau thủ thuật để dự phòng bệnh thận do thuốc cản quang.
5.1.3 Các thuốc chống đông và chống ngưng tập tiểu cầu
Nhiều bệnh nhân cần được cấy máy tạo nhịp đang uống các thuốc chống đông vì các lý do khác nhau như rung nhĩ, van tim nhân tạo cơ học, huyết khối tĩnh mạch trước đó. Việc sử dụng thuốc chống đông xung quanh thời điểm cấy máy ở những bệnh nhân này thường khá phức tạp và liên quan với chỉ định sử dụng thuốc chống đông và loại thuốc chống đông được sử dụng.
Trước đây quy trình hay được sử dụng là ngừng warfarin 4-5 ngày trước khi cấy máy và thay bằng sử dụng bắc cầu Heparin tĩnh mạch hoặc heparin trọng lượng phân tử thấp ở bệnh nhân có nguy cơ cao, hiện nay đã được thay thế bằng phác đồ không dừng hoặc thời gian dừng điều trị chống đông uống ở mức tối thiểu.
Với bệnh nhân đang sử dụng thuốc chống đông
Đối với những bệnh nhân có nguy cơ tắc mạch thấp, có thể dừng chống đông warfarin vài ngày mà không phải sử dụng phác đồ bắc cầu thuốc chống đông. Hiện nay, phác đồ thường được lựa chọn cho bệnh nhân đang sử dụng warfarin cần cấy máy tạo nhịp là không dừng thuốc chống đông warfarin. Giudici và cộng sự đã báo cáo một nhóm 470 bệnh nhân sử dụng phác đồ này với INR trung bình là 2,6 với kết quả cấy máy rất tốt. Trong nghiên cứu này, tỷ lệ tụ máu trong ổ máy là 2,6% và khác biệt không có ý nghĩa thống kê so với nhóm chứng gồm 555 bệnh nhân được cấy máy với INR < 1,5 (2,2%).
Từ khi kết quả nghiên cứu này được ấn hành, một số kết quả nghiên cứu khác có kết quả tương tự về sự an toàn của cấy máy tạo nhịp trong khi vẫn tiếp tục sử dụng warfarin đã được báo cáo. Cheng và cộng sự đã báo cáo một thử nghiệm mù trên 100 bệnh nhân được cấy máy tạo nhịp hoặc ICD hoặc thay máy, trong đó một nhóm tiếp tục sử dụng và một nhóm dừng warfarin và thấy nhóm vẫn sử dụng warfarin lại có xu hướng bị biến chứng thấp hơn.
Ghanbari đã tiến hành phân tích gộp 8 nghiên cứu bao gồm 2321 bệnh nhân được cấy máy tạo nhịp hoặc ICD gồm 2 nhóm với chiến lược tiếp tục dùng chống đông so sánh với chiến lược sử dụng bắc cầu heparin. Phân tích này phát hiện ra rằng nhóm tiếp tục sử dụng warfarin có nguy cơ chảy máu sau mổ thấp hơn còn nguy cơ tắc mạch thì tương đương. Kết quả của phân tích tổng hợp này đã được xác nhận trong nghiên cứu mù BRUISE CONTROL bao gồm 681 bệnh nhân, trong đó 3,5% ở nhóm tiếp tục sử dụng warfarin so với 16,0% ở nhóm bắc cầu heparin bị tụ máu trong túi máy. Một điều cần nhấn mạnh rằng việc tiến hành thủ thuật cấy máy tạo nhịp trong bối cảnh có sử dụng thuốc chống đông thường tăng nguy cơ chảy máu và nên do các bác sĩ có kinh nghiệm và kỹ năng tốt thực hiện cũng như có khả năng phát hiện và xử lý các biến chứng.
Những bệnh nhân rung nhĩ sử dụng thuốc chống đông trực tiếp đường uống (DOAC) như thuốc ức chế trực tiếp thrombin: dabigatran hoặc thuốc ức chế yếu tố Xa: Rivaroxaban và apixaban ngày càng tăng cũng là vấn đề cần lưu tâm. Những thuốc này có tác dụng chống đông nhanh chóng sau khi uống và thời gian bán hủy khoảng 8-16 giờ. Những nghiên cứu về sử dụng thuốc chống đông thế hệ mới xung quanh thủ thuật cấy máy chưa có nhiều. Trong đồng thuận mới đây (2021) về sử dụng thuốc chống đông thế hệ mới xung quanh thủ thuật cấy máy của Hội nhịp học châu Âu đề nghị việc dừng hay tiếp tục sử dụng thuốc chống đông thế hệ mới sẽ tùy thuộc vào nguy cơ tắc mạch và/hoặc kinh nghiệm của bác sĩ cấy máy.
Với bệnh nhân sử dụng thuốc kháng kết tập tiểu cầu
Ngày càng có nhiều bệnh nhân được đặt stent phủ thuốc trong động mạch vành sử dụng các thuốc chống ngưng tập tiểu cầu kép kéo dài cũng là một thách thức cho các bác sĩ cấy máy tạo nhịp. Mặc dù liều lượng thấp Aspirin đơn độc tiếp tục được sử dụng trong thủ thuật cấy máy nhưng một điều rõ ràng rằng sử dụng thuốc chống ngưng tập tiểu cầu kép (như aspirin cộng với ticlopidine, Clopidogrel hoặc prasugrel) đã ảnh hưởng rõ rệt tới vấn đề chảy máu.
Tompkins và cộng sự phân tích kết quả cấy máy của 1388 bệnh nhân được cấy máy tại một trung tâm và nhận thấy rằng việc sử dụng kết hợp aspirin và clopidogrel làm tăng nguy cơ chảy máu gấp 4,5 lần so với không sử dụng thuốc chống ngưng tập tiểu cầu và tăng 2 lần so với chỉ sử dụng aspirin đơn thuần. Nếu như, thủ thuật cấy máy không thể trì hoãn và không thể dừng điều trị chống ngưng tập tiểu cầu kép thì bác sĩ cấy máy cần đặc biệt lưu ý vấn đề cầm máu trong túi máy như có thể sử dụng dao điện để cầm máu.
Theo khuyến cáo mới đây (2021) của Hội nhịp học châu Âu về sử dụng thuốc kháng tiểu cầu kép xung quanh thủ thuật cấy máy đã đề nghị:
- Nếu bệnh nhân đang được sử dụng kháng tiểu cầu kép sau đặt stent do hội chứng vành cấp hoặc có nguy cơ cao khác (như do tắc stent trước đó mặc dù vẫn sử dụng kháng tiểu cầu kép đầy đủ, tổn thương nhiều nhánh mạch vành lan tỏa trong bệnh tiểu đường, đặt ≥ 3 stent, điều trị ≥ 3 tổn thương, đặt 2 stent chỗ chia nhánh, stent dài > 60 mm, đặt stent điều trị tắc mạn tính mạch vành); và nếu thời gian từ khi đặt stent < 6 tháng thì tiếp tục sử dụng thuốc kháng tiểu cầu kép (có thể cân nhắc ngừng thuốc kháng P2Y12 nếu thời gian đặt stent từ 1-6 tháng); Nếu thời gian đặt stent > 6 tháng: dừng thuốc kháng P2Y12.
- Trong trường hợp bệnh nhân đặt stent không do hội chứng mạch vành cấp hoặc không có yếu tố nguy cơ cao, nếu thời gian từ khi đặt stent < 1 tháng: tiếp tục sử dụng thuốc kháng tiểu cầu kép, còn nếu thời gian >1 tháng thì dừng thuốc ức chế P2Y12.
5.1.4 Những bất thường tĩnh mạch dưới đòn
Khi bệnh nhân có bất thường tĩnh mạch dưới đòn cần có kế hoạch làm thủ thuật đầy đủ và tỉ mỉ hơn. Đặc biệt, vào khoảng 25% những bệnh nhân có hệ thống tạo nhịp hoặc ICD đường tĩnh mạch từ trước có hẹp hoặc tắc tĩnh mạch dưới đòn cùng bên. Những bệnh nhân này nên được chụp tĩnh mạch chi trên trước khi tiến hành thủ thuật cấy máy, có thể ở ngày hôm trước hoặc ngay trước khi chuẩn bị bước vô khuẩn cho bệnh nhân. Việc xử lý vấn đề hẹp hoặc tắc tĩnh mạch dưới đòn sẽ tùy thuộc vào mức độ hẹp, chiều dài đoạn tắc và khả năng đặt máy ở phía bên đối diện.
Nếu như phía bên đối diện với bên tĩnh mạch dưới đòn đã bị hẹp hoặc tắc tỏ ra không thích hợp, có thể sử dụng các loại sheath dài hoặc các kỹ thuật can thiệp khác nhau để thông và nong giãn các tổn thương này đã được mô tả và sử dụng. Trong số các tổn thương bẩm sinh đáng kể của hệ thống tĩnh mạch tay-đầu thì tồn tại tĩnh mạch chủ trên trái thường gặp nhất và ảnh hưởng tới kỹ thuật cấy máy.
5.1.5 Cắt tuyến vú từ trước
Do thời gian sống còn của bệnh nhân bị ung thư vú được cải thiện, nhiều bệnh nhân đã được cắt tuyến vú có chỉ định cấy máy tạo nhịp. Thông thường, phía bên đối diện sẽ được lựa chọn để cấy máy tạo nhịp, bởi vì nếu xảy ra hẹp hoặc tắc tĩnh mạch dưới đòn sau cấy máy tạo nhịp sẽ làm cho cánh tay bị sưng nề. Tuy nhiên, không phải tất cả bệnh nhân đã được phẫu thuật ung thư vú thì đương nhiên sẽ đặt máy tạo nhịp ở bên đối diện, như một bệnh nhân được cắt một phần cơ ngực, cắt tối thiểu hoặc không cắt hạch lympho, bảo tồn tốt tổ chức dưới da và không có tiền sử phù bạch mạch hoặc sưng nề cánh tay thì có thể cấy máy ở vị trí cùng bên mà có ít hoặc nguy cơ phù không tăng lên.
Nếu bệnh nhân có tiền sử sưng nề cánh tay hoặc phù bạch mạch thì không nên cấy máy ở vị trí cùng bên. Trong trường hợp hiếm gặp, bệnh nhân được cắt cơ ngực lớn cả 2 bên thì chọn bên có tổ chức dưới da được bảo tồn tốt hơn và ít bị phù nề hơn để cấy máy. Trong tình huống này nên tiến hành chụp tĩnh mạch chi trên trước khi cấy máy.
5.1.6 Bệnh van ba lá
Những bệnh nhân bị hở van ba lá nặng từ trước có thể là một thách thức thực sự cho người cấy máy do dòng máu phụt ngược từ thất phải về nhĩ phải và buồng tim phải giãn to. Trong trường hợp này, điện cực cố định chủ động được sử dụng để giảm nguy cơ bật điện cực. Sử dụng điện cực có đường kính lớn hơn và stylet cứng hơn là cần thiết để đặt điện cực thất phải. Sự ổn định của điện cực có thể là sự ưu tiên hơn các thông số tạo nhịp tốt nhất.
Những bệnh nhân có van ba lá nhân tạo, điều quan trọng là xác định loại van nhân tạo. Những bệnh nhân có van ba lá nhân tạo cơ học thì không thể đặt điện cực thất phải qua đường tĩnh mạch mà phải chọn vị trí tạo nhịp thất khác thay thế như đặt điện cực thất qua xoang vành hoặc thượng tâm mạc.
Ở những bệnh nhân có van ba lá nhân tạo sinh học, có thể cấy điện cực thất phải qua đường tĩnh mạch thành công, mặc dù ảnh hưởng lâu dài đến van nhân tạo sinh học còn chưa được biết rõ. Đây là một tình huống khác, có thể việc lựa chọn cấy máy tạo nhịp không dây điện cực là thích hợp cho những bệnh nhân chỉ có nhu cầu tạo nhịp thất một buồng.
5.1.7 Bệnh nhân có nguy cơ vô tâm thu
Bác sĩ cấy máy cần cân nhắc xem có cần phải đặt tạo nhịp tạm thời trước khi tiến hành cấy máy không để dự phòng nguy cơ vô tâm thu xảy ra trong khi đặt các điện cực vĩnh viễn. Những bệnh nhân có block nhánh trái hoàn toàn hoặc block nhĩ thất với nhịp thoát thất là những người có nguy cơ cao bị biến chứng này. Những bệnh nhân chỉ có rối loạn chức năng nút xoang đơn thuần, không có block nhánh trái, thường có nguy cơ thấp. Những bác sĩ còn ít kinh nghiệm nên chỉ định tạo nhịp tạm thời rộng rãi hơn trước khi cấy máy tạo nhịp vĩnh viễn nếu có nguy cơ xảy ra nhịp chậm nặng nề trong thủ thuật. Những bệnh nhân phụ thuộc máy tạo nhịp, khi được thay máy hoặc sửa chữa hệ thống tạo nhịp phải được đặt tạo nhịp tạm thời trước thủ thuật.
5.1.8 Ký giấy cam kết
Bác sĩ thực hiện cấy máy có trách nhiệm giải thích và cho bệnh nhân ký giấy cam kết trước khi tiến hành thủ thuật. Bệnh nhân cần được giải thích về lợi ích và các nguy cơ sớm và lâu dài của thủ thuật. Một số lượng nhỏ các trường hợp có thể không thể đặt được điện cực và bật điện cực sớm cũng cần phải đề cập đến để bệnh nhân biết. Những hạn chế hoạt động thể lực và nghề nghiệp sau khi cấy máy tạo nhịp cũng phải được thảo luận với bệnh nhân. Nhu cầu khám định kỳ suốt thời gian mang máy tạo nhịp để phát hiện các các biến cố như nứt vỏ bọc dây điện cực hoặc gãy dây điện cực, tăng ngưỡng dẫn, và thời điểm cần thay thân máy ở giai đoạn cuối. Việc tham gia của các bác sĩ khác trong khi cấy máy và trong thời gian theo dõi định kỳ cùng cần được đề cập đến.
5.2 Chuẩn bị bệnh nhân, dụng cụ trong phòng cấy máy
Khi vào phòng thủ thuật, bệnh nhân nằm ngửa trên bàn thủ thuật có thể soi màn tăng sáng. Thiết lập các phương tiện theo dõi các chức năng sống như: điện tâm đồ, đo huyết áp không xâm nhập tự động, đo độ bão hòa oxy máu… để có thể theo dõi các chức năng sống, phát hiện và xử lý các rối loạn nhịp xảy ra trong thủ thuật.
Chúng tôi thường sử dụng một tấm mica hình chữ U ở vùng đầu bệnh nhân để sau khi trải và che phủ bằng các tấm vải vô khuẩn sẽ không ảnh hưởng tới hô hấp của bệnh nhân (Hình 51.15). Sát khuẩn rộng vị trí sẽ đặt máy nhiều lần bằng dung dịch sát khuẩn có iodine như Povidone-iodine hoặc chlorhexidine. Vùng được sát khuẩn thường từ núm vú tới nền cổ và từ vùng đường nách giữa tới quá xương ức, thậm chí có thể sát khuẩn cả vùng dưới đòn bên đối diện để đề phòng tình huống phải chuyển vị trí cấy máy sang bên đối diện. Sau khi sát khuẩn tiến hành che phủ người bệnh bằng các tấm vải vô khuẩn và vùng đặt máy thường được che phủ bằng tấm vải có “cửa sổ” đã được làm sẵn trước hoặc che bằng các tấm vải để tạo ra trường phẫu thuật cấy máy ở
.jpg)
.jpg)
.jpg)
Bác sĩ cấy máy và các nhân viên phụ giúp: Thông thường trong một thủ thuật cấy máy gồm có một bác sĩ chính cấy máy, một bác sĩ hoặc điều dưỡng phụ giúp, một điều dưỡng chạy ngoài và một nhân viên kỹ thuật được đào tạo về vận hành hệ thống máy lập trình, phân tích và đo các số tạo nhịp. Tất cả các thành viên nhóm cấy máy phải tuân thủ quy tắc vô khuẩn nghiêm ngặt. Với bác sĩ cấy máy và phụ giúp, sau khi rửa tay tỉ mỉ theo quy trình ngoại khoa tại phòng rửa tay sẽ được đội mũ, mang khẩu trang, mặc áo mổ vô khuẩn và sau đó mang găng mổ vô khuẩn tại phòng cấy máy.
Chuẩn bị dụng cụ cấy máy: Bác sĩ hoặc điều dưỡng phụ giúp sẽ chuẩn bị bàn dụng cụ cấy máy. Bàn dụng cụ cấy máy được trải bằng tấm vải vô khuẩn và sau đó để các dụng cụ cấy máy (Hình 51.16). Có thể sử dụng một bàn vô khuẩn khác để các bát kền đựng nước muối sinh lý, dung dịch sát khuẩn. Trong phòng cấy máy, bác sĩ cấy máy đứng cùng bên dự định cấy máy, bác sĩ hoặc nhân viên phụ giúp đứng bên đối diện cùng với bàn dụng cụ (Hình 51.17). Trước khi tiến hành thủ thuật, bàn thủ thuật được điều chỉnh độ cao cho phù hợp với bác sĩ cấy máy, sao cho cẳng tay ngang với mức bề mặt lồng ngực người bệnh, để khi thực hiện thủ thuật được thuận tiện (Hình 51.18).
.jpg)
Độ cao thích hợp với cẳng tay ngang với mặt trên lồng ngực. B) Bàn quá cao gây khó khăn khi thực hiện thủ thuật và C) Bàn quá thấp cũng gây khó khăn khi thực hiện thủ thuật và có nguy cơ nhiễm bẩn.
5.3 Vị trí cấy máy
Việc đặt các điện cực vào buồng tim phải thường được thực hiện qua một số tĩnh mạch như tĩnh mạch dưới đòn, tĩnh mạch nách, tĩnh mạch đầu, tĩnh mạch cảnh trong hoặc cảnh ngoài. Thông thường, việc lựa chọn vị trí đường vào tĩnh mạch sẽ quyết định vị trí làm túi máy để đặt thân máy tạo nhịp. Tuy nhiên, trong một số trường hợp, một đường hầm được tạo ra để đưa dây điện cực qua sẽ cho phép đặt thân máy ở vị trí xa nơi chọc mạch. Trong hầu hết các trường hợp thường chọn đặt điện cực qua tĩnh mạch dưới đòn, tĩnh mạch nách hoặc tĩnh mạch đầu và thân máy được đặt ở dưới da vùng cận kề dưới xương đòn. Tuy nhiên, trong một số trường hợp, thân máy tạo nhịp có thể được đặt trong cơ ngực lớn hoặc vùng thành bụng.
Đối với một số phụ nữ quan tâm đến vấn đề thẩm mỹ và trong những trường hợp như vậy, nên thực hiện đường rạch dưới vú và thân máy tạo nhịp sẽ được đặt ở dưới vú. Trong trường hợp này, nên có sự trợ giúp của bác sĩ phẫu thuật thẩm mỹ. Bệnh nhân cũng cần được giải thích để hiểu rõ rằng vị trí đặt thân máy tạo nhịp xa như vậy sẽ làm cho việc thay máy và điện cực trong tương lai sẽ phức tạp hơn và cũng ảnh hưởng bất lợi tới sự chính xác của các xét nghiệm hình ảnh sàng lọc ung thư vú trong tương lai.
Vị trí đặt thân máy chịu ảnh hưởng của nhiều yếu tố. Thông thường nhất, vùng dưới đòn bên trái được lựa chọn vì hầu hết bệnh nhân thuận tay phải và góc giữa tĩnh mạch dưới đòn, tĩnh mạch tay-đầu và tĩnh mạch chủ trên ít gập góc hơn bên phải vì vậy việc đưa dây điện cực vào tĩnh mạch chủ trên và buồng tim phải thuận lợi hơn. Ngoài ra, có một số yếu tố khác ảnh hưởng như sau:
Một bất lợi khi sử dụng bên trái là có một tỷ lệ nhỏ khoảng 0,3-0,5% bệnh nhân tồn tại tĩnh mạch chủ trên trái đổ vào xoang vành làm khó khăn cho việc đặt các điện cực. Siêu âm cản âm và chụp tĩnh mạch sẽ xác nhận chẩn đoán tồn tại tĩnh mạch chủ trên trái. Mặc dù, việc đặt hệ thống tạo nhịp một buồng thất hoặc hai buồng được thực hiện qua đường tĩnh mạch chủ trên trái và xoang vành nhưng nhiều bác sĩ ưa thích chọn cách tiếp cận bên phải khi tồn tại bất thường tĩnh mạch này. Nghi ngờ có bất thường tĩnh mạch này khi có dấu hiệu căng phồng hơn và sóng a kép trên tĩnh mạch cảnh trái so với tĩnh mạch cảnh bên phải, cung tĩnh mạch cạnh trung thất trái trên Xquang ngực và tĩnh mạch xoang vành lớn trên siêu âm. Siêu âm cản âm hoặc chụp tĩnh mạch sẽ xác nhận chẩn đoán. Mặc dù, cả hệ thống tạo nhịp một buồng thất hoặc hai buồng có thể được đặt qua đường tĩnh mạch chủ trên trái và xoang vành, thông thường các bác sĩ thích cách tiếp cận cấy máy phía bên phải khi tồn tại tĩnh mạch chủ trên trái.
Hiếm gặp hơn là trường hợp không có tĩnh mạch chủ trên phải và tất cả dòng máu từ các tĩnh mạch tay- đầu đều đổ vào xoang vành. Những trường hợp này vẫn phải được loại trừ trước khi thực hiện cấy máy phía bên phải ở bệnh nhân tồn tại tĩnh mạch chủ trên trái. Kinh nghiệm tạo nhịp từ hệ thống tĩnh mạch xoang vành tăng lên cộng thêm việc đưa điện cực vào các mạch máu này dễ dàng trong trường hợp tồn tại tĩnh mạch chủ trên trái, chứng tỏ rằng đây là sự lựa chọn hợp lý cho những bệnh nhân này. Một lựa chọn khác cho những bệnh nhân có tĩnh mạch chủ trên đổ bất thường là cách tiếp cận đặt điện cực qua tĩnh mạch chậu hoặc cấy điện cực thượng tâm mạc.
5.4 Đường vào ĩtnh mạch
Hình 51.1 minh họa 2 mốc giải phẫu chính dễ dàng nhận biết (xương đòn và rãnh delta-ngực) để xác định vị trí cấy máy ở vùng dưới đòn bên trái. Đường vào tĩnh mạch có thể là tĩnh mạch dưới đòn hoặc tĩnh mạch nách hoặc tĩnh mạch đầu.
Một số bác sĩ cấy máy thích sử dụng phương thức rạch da và phẫu thích tổ chức dưới da trước khi chọc tĩnh mạch (Hình 51.12). Gây tê tại chỗ một đường dài khoảng 4-6 cm ở phía dưới xương đòn khoảng 2 đốt ngón tay và song song với xương đòn bằng một kim nhỏ. Nếu như chọn đường vào là tĩnh mạch đầu thì vết rạch bắt đầu khoảng 0,5 cm phía bên trong rãnh delta-ngực. Cũng có thể vết rạch ở chính ngay trên rãnh delta-ngực. Phương pháp này cho phép bộc lộ đầy đủ để đặt điện cực vào tĩnh mạch dưới đòn hoặc tĩnh mạch đầu.
.jpg)
Một số bác sĩ bắt đầu với một vết rạch nhỏ để chọc tĩnh mạch và sau đó sẽ mở rộng vết rạch hoặc tạo một đường rạch da mới để làm túi máy. Phương pháp này là cần thiết, khi dự tính đường vào từ trên xương đòn để vào tĩnh mạch dưới đòn hoặc tĩnh mạch cảnh. Trong tình huống đường chọc ở trên xương đòn hoặc tĩnh mạch cảnh, làm đường hầm qua xương đòn và dây điện cực được đưa theo đường hầm để kết nối với thân máy được đặt ở vùng dưới xương đòn cùng bên. Điện cực tạo nhịp có thể được đưa vào tĩnh mạch qua vết cắt rạch tĩnh mạch được bộc lộ như tĩnh mạch đầu, tĩnh mạch cảnh hoặc bằng kỹ thuật Seldinger. Cách tiếp cận bằng kỹ thuật Seldinger dễ dàng thực hiện trong trường hợp các tĩnh mạch lớn và tránh phải tiếp cận bằng phẫu thuật.
Một số bác sĩ khác thích sử dụng phương pháp chọc tĩnh mạch trước và sau khi chọc tĩnh mạch thành công sẽ chọn vị trí gây tê, rạch da và làm túi máy (Hình 51.20) để đề phòng việc chọc tĩnh mạch nách trong một số trường hợp không thành công như khi tĩnh mạch nách bị co thắt hoặc hẹp, tắc vì vậy phải thay đổi cách tiếp cận đường vào tĩnh mạch. Điều này có thể kéo theo sự thay đổi vị trí rạch da làm túi máy. Chọc tĩnh mạch dưới đòn có nguy cơ gây tổn thương các cấu trúc bên cạnh như động mạch, phổi, ống ngực và các dây thần kinh, và đôi khi đó là phần nguy hiểm nhất của thủ thuật cấy máy. Điện cực đặt ở vị trí này còn có nguy cơ bị nứt gãy lớp vỏ cách điện và/hoặc gãy phần dây dẫn điện do tổn thương cọ sát.
.jpg)
(a) Chọc tĩnh mạch dưới đòn trước; b) Gây tê vùng làm túi máy sau chọc tĩnh mạch
5.4.1 Đường vào qua tĩnh mạch dưới đòn
Đây là phương pháp trước đây được sử dụng rộng rãi và hiện nay nhiều trung tâm vẫn sử dụng. Một số trung tâm khác hiện nay ít sử dụng cách tiếp cận tĩnh mạch dưới đòn hơn so với cách tiếp cận tĩnh mạch nách và tĩnh mạch đầu và trong trường hợp hai phương pháp tiếp cận này không thành công, thì cách tiếp cận truyền thống qua tĩnh mạch dưới đòn sẽ được sử dụng. Chuẩn bị bệnh nhân tương tự như trong chọc tĩnh mạch nách. Các bác sĩ cấy máy thường chọc tĩnh mạch dưới đòn dựa trên các mốc giải phẫu hoặc sau khi chụp hệ tĩnh mạch chi trên cùng bên cấy máy (Hình 51.21). Chụp tĩnh mạch qua đường tĩnh mạch cánh tay cùng bên để thấy rõ hình ảnh giải phẫu và đường đi của tĩnh mạch nách và dưới đòn, thường thay đổi ở các bệnh nhân khác nhau. Nâng cao chân bệnh nhân trên một chiếc gối có thể giúp cho máu dồn về nhiều làm căng phồng tĩnh mạch dưới đòn và việc chọc tĩnh mạch sẽ dễ dàng hơn. Cánh tay bệnh nhân nên được khép lại để làm phẳng xương đòn và làm giảm sự gập cong của vai.
.jpg)
.jpg)
.jpg)
(a) Xác định mốc và vị trí chọc kim; b) Đưa đầu kim có gắn với bơm tiêm vào vị trí chọc da và chọc kim qua da; c) Đưa kim qua khe giữa xương đòn và xương sườn thứ nhất, hướng kim tới hõm trên ức hoặc mỏm vai bên đối diện với góc giữa kim và bề mặt thành ngực khoảng 30º , đẩy kim đi từ từ và vừa đi vừa hút; d) Đầu kim đã nằm trong tĩnh mạch dưới đòn khi bơm tiêm hút ra máu thẫm màu.
Vị trí chọc da: Có một số vị trí có thể sử dụng để chọc tĩnh mạch dưới đòn, nhưng nhiều bác sĩ thường sử dụng vị trí dưới xương đòn 1 khoát ngón tay tại điểm nối 1/3 trong và 2/3 ngoài của xương đòn (đường Aubaniac). Gây tê trong da tại vị trí chọc, dùng bơm tiêm 5-10ml có chứa thuốc gây tê Lidocaine 1% hoặc nước muối sinh lý đã kết nối với kim chọc. Sau khi đầu kim chọc đi qua da và tổ chức dưới da đưa kim chọc từ từ đi qua khe giữa xương đòn và xương sườn thứ nhất hướng về phía hõm trên xương ức hoặc mỏm vai bên đối diện. Thân kim và bơm tiêm tạo thành với bề mặt da thành ngực một góc khoảng 30o. Một lượng nhỏ thuốc gây tê được bơm trên đường đi của kim chọc. Giữ áp lực âm trong bơm tiêm khi kim được đẩy dần vào và khi thấy máu được hút vào bơm tiêm chứng tỏ kim đã đi vào vào tĩnh mạch (Hình 51.22, 51.23). Sau khi đã vào tĩnh mạch, kim chọc phải được giữ cố định nếu không có thể gây tổn hại các cấu trúc cận kề. Nếu kim chọc chưa đi vào tĩnh mạch thì tiến hành rút kim chọc ra, làm sạch tổ chức làm tắc kim và tiến hành đưa kim theo hướng hơi khác một chút. Nếu chẳng may chọc vào động mạch, khi đó sẽ thấy máu đỏ tươi, tự đẩy vào bơm tiêm thì phải rút kim ngay lập tức và ép vào vị trí chọc cũng đủ để cầm máu. Nếu những lần chọc lại sau đó không thành công, chứng tỏ kim đi chưa đúng hướng giải phẫu hoặc tĩnh mạch bị hẹp tắc hoặc bị co thắt. Trong những trường hợp như vậy, nếu tiếp tục chọc mù thì nguy cơ biến chứng sẽ tăng lên. Lúc này nên cân nhắc tiêm lại thuốc cản quang để xác định hình ảnh và đường đi của tĩnh mạch.
Khi kim chọc đã đi vào trong tĩnh mạch, cần đánh giá đặc điểm của máu được hút vào bơm tiêm. Dòng máu đen không theo nhịp đập chứng tỏ kim đi vào tĩnh mạch; tuy nhiên dòng máu không theo nhịp đập không có nghĩa là loại trừ vào động mạch và dòng máu theo nhịp đập đôi khi cũng gặp từ tĩnh mạch (ví dụ như trong hở van ba lá nặng, suy tim phải, sóng đại bác…). Khi kim chọc đã đi vào tĩnh mạch, tách rời bơm tiêm khi kim chọc (cần cẩn thận tránh không khí đi vào tĩnh mạch) và một guidewire chữ J được đưa qua kim vào tĩnh mạch dưới đòn, tĩnh mạch chủ trên, buồng nhĩ phải rồi tĩnh mạch chủ dưới dưới màn tăng sáng. Điều đặc biệt quan trọng là phải xác nhận chắc chắn đường đi của guidewire trong các tĩnh mạch trước khi đưa sheath hoặc dụng cụ nong qua guidewire. Nếu việc đưa guidewire vào tĩnh mạch gặp khó khăn như bị vướng, mắc không thể đi tiếp thì nên rút guidewire qua kim với sự cẩn thận để tránh đầu xa của guidewire bị cắt đứt bởi đầu kim. Còn nếu việc rút guidewire cũng gặp khó khăn thì cả kim và guidewire cùng được rút ra. Nếu guidewire đã đi đủ vào trong tĩnh mạch, có thể rút kim ra và một catheter chất dẻo lòng nhỏ sẽ được đưa qua wire vào tĩnh mạch. Trong trường hợp này, bơm thuốc cản quang qua catheter để xác định nguyên nhân gây khó khăn trong việc đưa guidewire và có thể sử dụng một wire nhỏ, mềm dễ uốn hơn để có thể đưa qua những vị trí bị xoắn vặn.
Thủ thuật chọc mạch này có thể lặp lại khi có nhiều điện cực cần đặt trong thủ thuật. Vị trí chọc kim để đưa guidewire thứ hai nên cách vị trí guidewire thứ nhất vài milimet. Một số bác sĩ thích sử dụng kỹ thuật một lần chọc và đưa nhiều guidewire qua phần vỏ của sheath đã đưa qua guidewire đầu tiên. Mặc dù phương pháp này có thể làm giảm nguy cơ gây tổn thương mạch máu hoặc tràn khí màng phổi, nhưng cách tiếp cận này có thể tạo ra sự cọ sát giữa các điện cực trong quá trình đặt điện cực.
5.4.2 Đường vào qua tĩnh mạch dưới đòn ngoài lồng ngực- tĩnh mạch nách
Những nguy cơ của chọc tĩnh mạch dưới đòn cổ điển đã dẫn tới phát triển kỹ thuật đặt điện cực qua đường tĩnh mạch dưới đòn ngoài lồng ngực, tĩnh mạch nách. Phương pháp tiếp cận này tỏ ra an toàn và có tỷ lệ thành công cao. Mức độ hiệu quả và an toàn của phương pháp tiếp cận tĩnh mạch nách cũng như tĩnh mạch dưới đòn sẽ tăng lên khi sử dụng các biện pháp làm căng phồng thêm các tĩnh mạch này như truyền dịch, nâng cao chân hoặc chọc tĩnh mạch trong tư thế thích hợp như đặt một chiếc gối dưới vai bệnh nhân và khép tay cùng bên lại.
Phương pháp chụp tĩnh mạch chi trên cùng bên giúp cho việc nhận biết đường đi của tĩnh mạch, mối tương quan với các cấu trúc và các mốc khác, nhất là vị trí tĩnh mạch đi chéo qua xương sườn thứ nhất vì đây là vị trí đích để chọc tĩnh mạch dưới đòn ngoài lồng ngực (Hình 51.24, 51.26b). Việc làm hiện hình đầy đủ tĩnh mạch nách-dưới đòn bằng cách tiêm 10-20ml thuốc cản quang qua một kim luồn truyền cỡ lớn đặt ở tĩnh mạch cẳng tay cùng bên và ngay sau đó truyền nhanh một lượng lớn nước muối sinh lý để đẩy nhanh sự lưu chuyển của thuốc cản quang. Số lượng dịch và tốc độ tiêm được điều chỉnh tùy thuộc vào hình ảnh tĩnh mạch quan sát được dưới màn tăng sáng. Để có được hình ảnh rõ ràng hệ tĩnh mạch nách dưới đòn, ngoài số lượng đủ thuốc cản quang thì thời gian cần thiết để hiện hình đầy đầy đủ tĩnh mạch nách-dưới đòn và các nhánh bên của chúng. Nếu hình ảnh hệ tĩnh mạch rõ ràng, thường có đủ lượng cản quang còn sót lại để hướng trực tiếp một kim thăm dò tới tĩnh mạch.
.jpg)
Một số tác giả sử dụng hệ thống kim chọc cỡ nhỏ hơn để chọc các tĩnh mạch dưới da. Hệ thống kim chọc này an toàn hơn và ít đau hơn. Kim chọc được kết nối với một bơm tiêm 10ml có chứa ít thuốc gây tê hoặc nước muối sinh lý được đưa qua vết rạch đã được phẫu tích tới lớp cân cơ ngực lớn. Nếu sử dụng túi máy ở trong cơ thì kim chọc tốt nhất là đi từ sàn dưới túi máy vào tĩnh mạch. Điều này tránh sự gập góc quá mức của điện cực giữa vị trí chọc và túi máy. Qua sàn túi máy ở trong cơ, tĩnh mạch nách có thể nằm rất nông nên cần thận trọng để tránh chọc vào khoang màng phổi. Dưới màn tăng sáng kim chọc được hướng tới điểm bờ bên của xương sườn thứ nhất cắt ngang qua bờ dưới xương đòn (Hình 51.25).
.jpg)
.jpg)
(a) Hình ảnh chụp tĩnh mạch tay trái ở tư thế trước sau; b) Các mốc giải phẫu để xác định vị trí đích chọc là phần đánh dấu hình chữ nhật là phần tĩnh mạch dưới đòn ngoài lồng ngực nằm trên xương sườn thứ nhất chỗ giao cắt của xương sườn thứ nhất với bờ dưới xương đòn và hướng kim chọc làm thành một góc với trục đầu-chân khoảng 60-70º
.jpg)
Hình ảnh chụp hệ tĩnh mạch tay trái; (b) Vị trí giải phẫu liên quan tới đoạn tĩnh mạch dưới đòn ngoài lồng ngực được đánh dấu bằng: đường liền đôi là bờ dưới xương đòn, bờ ngoài xương sườn thứ nhất với đường chấm và bờ trong xương sườn thứ nhất với đường liền đơn. Vị trí đích để chọc tĩnh mạch dưới đòn ngoài lồng ngực được đánh dấu bằng dấu sao (*); (c) Bờ ngoài xương sườn thứ nhất được đánh dấu bằng đường chấm; kim chọc hướng vào vị trí đích có dấu sao (*); (d) Kim chọc ở trên xương sườn thứ nhất tại vị trí chọc đích, đầu kim chọc không được chạm và vượt quá bờ trong xương sườn thứ nhất (đường liền đơn) trừ khi có ý định chọc tĩnh mạch dưới đòn trong lồng ngực; (e) Kim chọc đã đi vào lòng tĩnh mạch và một guidewire hình chữ J được đưa vào tĩnh mạch dưới đòn trong lồng ngực; (f) Guidewire chữ J đã được đưa qua tĩnh mạch chủ trên vào buồng nhĩ phải và xuống tĩnh mạch chủ dưới (dưới cơ hoành) để đảm bảo không chọc và đưa guidewire vào động mạch.
Cũng như trong phương pháp chọc tĩnh mạch dưới đòn, một lượng nhỏ thuốc gây tê được bơm trên đường đi của kim chọc. Giữ áp lực âm trong bơm tiêm khi kim được đẩy vào vị trí điểm bờ bên của xương sườn thứ nhất giao cắt với bờ dưới xương đòn và khi thấy máu được hút vào bơm tiêm chứng tỏ kim đã đi vào vào tĩnh mạch. Sau khi đã vào tĩnh mạch, kim chọc phải được giữ cố định nếu không có thể gây tổn hại các cấu trúc cận kề. Tháo rời bơm tiêm khỏi kim và đưa một guidewire chữ J qua kim vào tĩnh mạch. Đẩy dần guidewire đi vào dưới màn tăng sáng để theo dõi đường đi của guidewire sẽ qua tĩnh mạch dưới đòn, rồi tĩnh mạch chủ trên vào nhĩ phải (Hình 51.27). Nên đưa thêm guidewire xuống tĩnh mạch chủ dưới để khẳng định nó chắc chắn đi vào tĩnh mạch chứ không phải động mạch. Nếu kim chọc chưa đi vào tĩnh mạch thì tiến hành rút kim chọc ra, làm sạch tổ chức làm tắc kim và tiến hành đưa kim theo hướng hơi khác một chút. Nếu những lần chọc lại sau đó không thành công, chứng tỏ kim đi chưa đúng hướng giải phẫu hoặc tĩnh mạch bị hẹp tắc hoặc bị co thắt. Lúc này nên cân nhắc tiêm lại thuốc cản quang để xác định hình ảnh và đường đi của tĩnh mạch. Khi kim chọc đã đi vào lòng tĩnh mạch, các bước tiến hành tiếp theo tương tự như trong chọc tĩnh mạch dưới đòn đã được mô tả ở phần trên. Trong trường hợp cấy máy tạo nhịp hai buồng phải chọc tĩnh mạch và đặt guidewire thứ hai. Phương pháp chọc tĩnh mạch và đặt guidewire tương tự như lần chọc thứ nhất nhưng vị trí chọc nên cách vị trí guidewire thứ nhất vài milimet để tránh sự cọ sát giữa các điện cực trong lúc đặt và sau này có thể gây tổn hại các điện cực.
Gần đây nhiều tác giả đã sử dụng phương pháp chọc tĩnh mạch nách ở tư thế chiếu chếch dưới chân 35º với tỷ lệ thành công cao và rất ít nguy cơ gây tràn khí màng phổi. Ở góc chiếu này làm cho xương dưới đòn và bờ lồng xương sườn tách xa nhau, đặc biệt cho phép nhìn rõ bờ ngoài lồng xương sườn và phổi, khoảng cách từ đầu kim tới bờ ngoài của phổi nên tránh được nguy cơ kim chọc vào phổi. Kỹ thuật chọc tĩnh mạch này nhằm hướng kim tới vùng đích nằm ở phía trên bờ ngoài sườn thứ nhất và bờ dưới xương đòn.
Với phương pháp chọc tĩnh mạch này, các tác giả rạch da ở rãnh delta ngực hoặc phía bên trong một chút. Sau khi gây tê da và tổ chức dưới da tại hoặc phía trong rãnh delta ngực và đi song song với nó. Tiến hành rạch da song song với rãnh delta ngực rồi làm túi máy hướng vào phía trong, ở trên cân cơ ngực lớn. Qua vết rạch này cho phép kim chọc đi nông khi đưa kim chọc vào tĩnh mạch nách.
Một bơm tiêm 5-10ml kết gắn với một kim chọc nhỏ và đầu mũi kim được đặt vào cân cơ ngực lớn ở một góc rất nhỏ. Kim gần như đi song song với tổ chức và tạo thành một góc 60-70o so với đường giữa hay trục đầu-chân (Hình 51.28d). Với cách chọc như vậy cho phép hướng đi của kim song song với hướng đi của tĩnh mạch nách. Những dữ liệu của Hsu và cộng sự đã cho thấy rằng vị trí thường gặp nhất của tĩnh mạch nách bên nằm ở chỗ giao nhau phần trước xương sườn thứ 2 và thứ 3; còn đoạn cuối phía trong của tĩnh mạch nách, trên hình ảnh Xquang thường nằm ngay phía dưới chỗ giao cắt của xương đòn và sườn thứ nhất (Hình 51.28a). Trên hình ảnh ở tư thế chiếu trước sau (AP), kim chọc đặt xiên góc hướng tới vùng xương sườn thứ nhất ngay dưới xương đòn (xem tam giác ở Hình 51.28a). Giữ áp lực âm trong bơm tiêm khi đưa kim. Để tăng sự kiểm soát và giữ được sự ổn định của kim chọc, các ngón tay của tay giữ bơm tiêm có thể đặt lên vùng đặt máy. Chuyển tư thế chiếu trước sau sang tư thế chiếu chếch phía dưới chân 35o (Hình 51.28e). Ở tư thế chiếu này cho phép nhìn rõ kim chọc khi nó hướng tới phía bên của xương sườn thứ nhất và cũng cho phép nhìn thấy bờ ngoài của phổi (Hình 51.28f). Tùy thuộc vào thể trạng và hướng đi của xương sườn của từng bệnh nhân, mà một góc chếch phía dưới chân lớn hơn có thể cần thiết để nhìn rõ phần trước xương sườn thứ nhất.
.jpg)
Hình ảnh chụp tĩnh mạch nách ở tư thế chiếu trước sau (AP): vùng tam giác nằm ở chỗ giao cắt của bờ dưới xương đòn và bờ trên xương sườn thứ nhất là vùng đích để đưa kim chọc tới. Mũi tên chỉ hướng đưa kim chọc từ vị trí túi máy. b) Hình ảnh chụp tĩnh mạch nách ở tư thế chếch dưới chân 35o cho phép thấy rõ vị trí và tương quan không gian của tĩnh mạch nách với xương sườn thứ nhất và với tổ chức dưới da ở phía trước và phổi ở phía sau. c) Các mốc giải phẫu chính để xác định vị trí rạch da. d) Vị trí chọc kim sau khi đã rạch da phẫu tích tới cân cơ ngực lớn ở trên đường đi của tĩnh mạch và hướng đi của kim làm thành một góc 60-70o so với trục đường giữa. e) Trên hình ảnh ở tư thế chếch dưới chân 35o đã bộc lộ bờ ngoài của phổi cho phép chọc an toàn và ít có nguy cơ bị tràn khí màng phổi. f) Vị trí đích của kim chọc là vùng hình chữ nhật. g) Sau khi chọc thành công, một guidewire được đưa qua kim chọc vào tĩnh mạch.
Với những bệnh nhân già bị gù sẽ cần một góc chếch lớn hơn. Trên màn tăng sáng ở tư thế chiếu chếch dưới chân, kim chọc được đưa dần vào vùng đích (vùng hình chữ nhật ở hình 51.28e). Kim chọc sẽ đi vào tĩnh mạch nách ở vùng này khi kim trên đường đi hướng tới xương sườn thứ nhất. Khi đầu kim chọc đi vào lòng tĩnh mạch nách, bơm tiêm sẽ xuất hiện máu. Bơm tiêm sau đó được tách khỏi kim chọc và một dây wire nhỏ được đưa qua kim chọc vào tĩnh mạch (Hình 51.28f). Nếu như máu vào bơm tiêm có vẻ là máu động mạch hoặc dây wire nhỏ được xác định là nằm trong hệ thống động mạch, một hình ảnh ở tư thế trước sau của đầu kim hoặc dây wire được lưu lại để làm mốc vị trí động mạch nách. Ở lần chọc sau đó kim chọc sẽ hướng xuống phía dưới vị trí này hơn sẽ đi vào tĩnh mạch nách. Nếu như vẫn chưa chọc vào tĩnh mạch nách, có thể quay lại tư thế chiếu trước sau và rút nhẹ kim chọc trở lại rồi thay đổi góc với đường giữa để hướng tới xương sườn thứ nhất. Tư thế chiếu chếch dưới chân sau đó có thể sử dụng lại để đưa kim hướng tới xương sườn thứ nhất. Với những thầy thuốc có kinh nghiệm có thể vẫn giữ thư thế chiếu chếch dưới chân để điều chỉnh hướng của kim chọc.
Kỹ thuật này khác với cách tiếp cận chọc kim nhỏ khác sử dụng mốc xương sườn thứ nhất và chỉ ở tư thế chiếu trước sau. Đặc biệt ở những bệnh nhân béo có nhiều tổ chức dưới da, nếu như kim chọc nhỏ được đặt từ phía bên và hướng tới xương sườn thứ nhất, một sự tính toán sai sót nhỏ về góc của kim có thể dẫn đến kim chọc ở dưới xương sườn thứ nhất và bởi vậy gây tràn khí màng phổi. Nếu như bác sĩ cấy máy lựa chọn kim chọc đi thẳng đứng vào tổ chức ở trên xương sườn thứ nhất để đảm bảo rằng kim chọc không đi dưới xương sườn thứ nhất, nhưng nguy cơ gập góc đường vào sẽ nhiều hơn và như vậy có thể dẫn tới dây điện cực dễ bị gập góc tại chỗ vào tĩnh mạch. Hơn nữa, ở tư thế này tay của bác sĩ cấy máy có thể rất gần với tia X nên có thể che khuất hình ảnh làm cho không thể nhìn thấy được khoảng cách từ đầu kim chọc tới bờ ngoài phổi ở mức nào. Với cách tiếp cận ở tư thế chiếu chếch phía dưới chân 35o luôn nhìn rõ được bờ ngoài của phổi cũng như khoảng cách từ kim chọc tới xương sườn thứ nhất cũng như bờ ngoài của phổi. Kim chọc cũng đi vào tĩnh mạch ở một góc nghiêng hơn, bởi vậy sẽ giảm nguy cơ gập góc của dây điện cực.
Phương pháp chọc tĩnh mạch nách với tư thế chiếu chếch dưới chân 35o đã được trình bày ở trên giúp tránh được nguy cơ tràn khí màng phổi trong quá trình chọc. Tuy nhiên, trong phương pháp chọc này, vị trí chọc không được xác định trước khi rạch da và rạch da luôn được làm trước khi chọc tĩnh mạch và điều này có thể làm giảm tỷ lệ thành công, nhất là khi các bác sĩ cấy máy quen chọc tĩnh mạch thành công trước khi rạch da và làm túi máy. Hơn nữa, việc chọc tĩnh mạch nách trong một số trường hợp không thành công như khi tĩnh mạch nách bị co thắt hoặc hẹp, tắc vì vậy phải thay đổi cách tiếp cận đường vào tĩnh mạch. Điều này có thể kéo theo sự thay đổi vị trí rạch da làm túi máy. Vì vậy phương pháp chọc tĩnh mạch nách ở tư thế chiếu chếch dưới chân 35º có cải tiến đã giúp khắc phục những hạn chế này (Hình 51.29). Kỹ thuật chọc tĩnh mạch nách cải tiến này kết hợp các mốc giải phẫu trên hình ảnh ở tư thế chiếu chếch dưới chân 35º và các mốc giải phẫu bề mặt như rãnh delta ngực, mỏm quạ và xương sườn thứ nhất. Vì vậy, trong phương pháp tiếp cận này, trước hết cần xác định vị trí và hướng đi của rãnh delta ngực, cũng như vị trí của mỏm quạ và khoang dưới xương đòn để xác định vị trí chọc kim. Như đã thể hiện trong Hình 51.29a và 51.29b, một đường kẻ giả định từ mỏm quạ vuông góc với rãnh delta ngực. Vị trí chọc kim sẽ nằm trên đường giả định này và cách mỏm quạ khoảng 2 cm. Sau khi đã xác định được vị trí chọc, gây tê tại chỗ bằng lidocaine 1% và sử dụng một bơm tiêm 10ml có gắn một kim chọc nhỏ để chọc. Kim chọc được đưa gần như song song với rãnh delta ngực ở một góc khoảng 30-45o so với mặt da tùy theo thể trạng của bệnh nhân. Cùng thời điểm này, chuyển từ tư thế chiếu trước sau sang tư thế chiếu chếch dưới chân 35º để thấy rõ bờ ngoài của phổi và xương sườn thứ nhất (Hình 51.29c). Trên hình ảnh của tư thế chiếu này, kim chọc sẽ được đưa dần dần hướng về mặt bên của xương sườn thứ nhất vào vùng đích của chọc tĩnh mạch nách (Hình 51.29d). Đối với những bệnh nhân béo, ngón tay cái của bác sĩ làm thủ thuật nên ấn vào quanh khoang dưới đòn để dễ dàng đưa kim hướng về tĩnh mạch nách. Sau khi kim chọc đi vào tĩnh mạch nách (Hình 51.29e), một guidewire được đưa qua kim chọc vào tĩnh mạch (Hình 51.29f). Sau đó guidewire được đưa vào tĩnh mạch chủ trên, nhĩ phải và xuống tĩnh mạch chủ dưới ở tư thế chiếu trước sau.
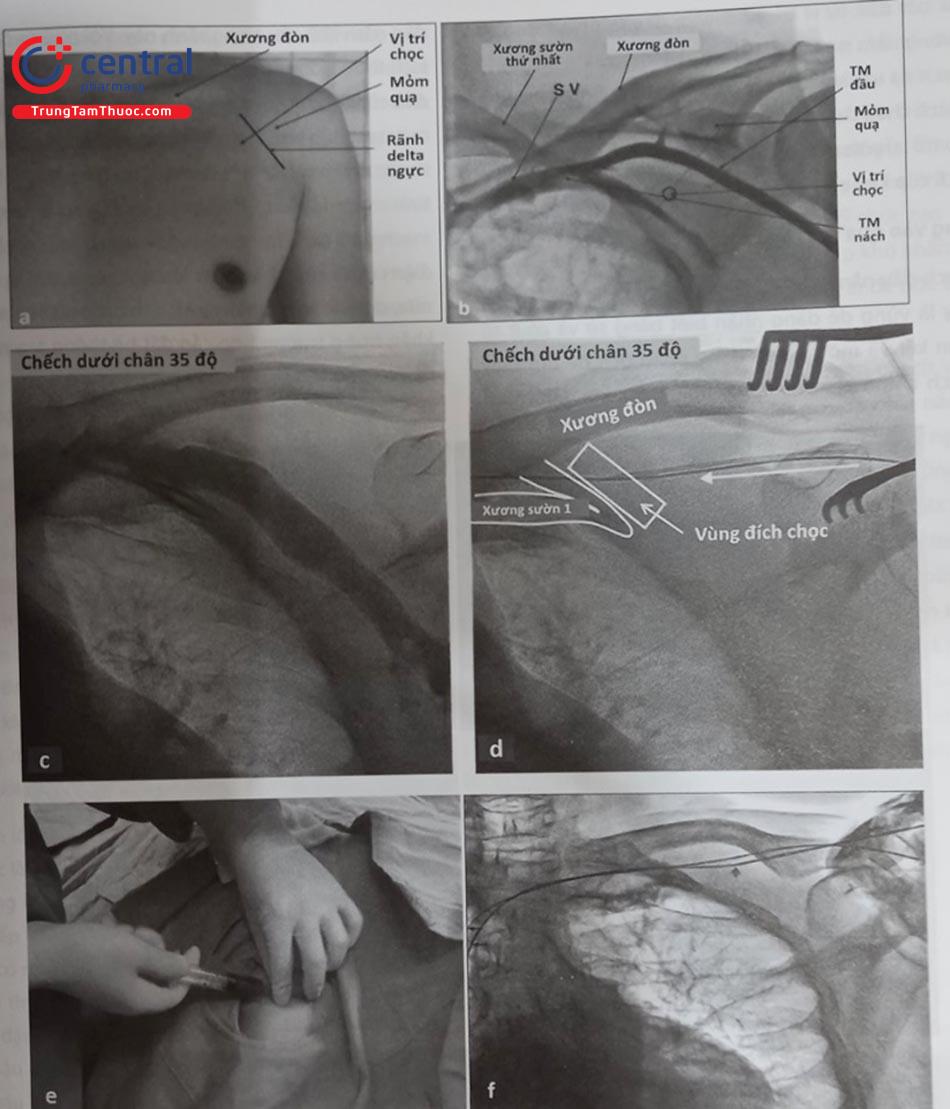
Cách xác định vị trí chọc dựa trên các mốc trên bề mặt: Từ mỏ quạ kẻ một đường vuông góc với rãnh delta ngực, vị trí chọc nằm trên đường này và cách mỏ quạ khoảng 2cm; b) Trên hình ảnh ở tư thế chiếu trước-sau (AP) cho thấy hướng đi của tĩnh mạch nách, các mốc giải phẫu và xác định vị trí chọc theo phương pháp trên; c) Hình ảnh chụp tĩnh mạch nách ở tư thế chếch phía dưới chân 35o cho thấy khung xương sườn và bờ ngoài phổi được tách xa xương đòn và tĩnh mạch nách chạy giữa hai cấu trúc này, có một khoảng cách giữa tĩnh mạch nách và bờ ngoài lồng xương sườn và phổi. d) Vị trí đích để chọc tĩnh mạch nách là vùng hình chữ nhật ở phía trên xương sườn thứ nhất và dưới xương đòn và hướng của kim chọc đi vào vị trí đích. e) Khi chọc góc giữa kim và bơm tiêm với bề mặt da vào khoảng 30-45 độ; f) Mối liên quan giải phẫu giữa đầu kim chọc (mũi tên) với xương sườn thứ nhất ở tư thế chiếu chếch dưới chân 35 độ: kim chọc, còn xa xương sườn thứ nhất và bờ lồng ngực, được đẩy từ từ để vào tĩnh mạch nách và sau đó đưa guidewire qua kim vào lòng tĩnh mạch nách và sau đó là tĩnh mạch chủ trên.
Rạch da bắt đầu từ vị trí guidewire đi vào phía trong và theo hướng nằm ngang dài khoảng 4cm sau khi đã gây tê lại để rạch da và làm túi máy. Trong trường hợp chọc tĩnh mạch nách chưa thành công, kim chọc phải được rút ra, rồi đưa vào trở lại với sự điều chỉnh một chút về góc chọc hoặc hướng đi của kim cho tới khi vào được tĩnh mạch nách.
5.4.3 Đường vào qua tĩnh mạch đầu
Tĩnh mạch đầu nằm ở trong rãnh giữa cơ delta và cơ ngực lớn. Đây là vùng dễ dàng nhận biết bằng sờ và có ít tổ chức liên kết và mỡ nên dễ dàng phẫu tích để tìm thấy tĩnh mạch đầu ở phía dưới. Tuy nhiên, đôi khi tĩnh mạch
đầu nằm khá sâu trong rãnh này. Với những đặc điểm về kích thước, đường đi vào tĩnh mạch trung tâm, tĩnh mạch đầu cũng thường được lựa chọn để đặt điện cực trong cấy máy tạo nhịp tim. Tuy nhiên, đôi khi tĩnh mạch này có kích thước nhỏ hoặc là một đám rối tĩnh mạch nhỏ hơn là một tĩnh mạch lớn đơn độc hoặc có đường đi vòng tới tĩnh mạch dưới đòn. Trong những trường hợp như vậy, việc đặt điện cực sẽ khó khăn hoặc không thể thực hiện được. Hơn nữa, do tĩnh mạch này có kích thước nhỏ nên sẽ gặp khó khăn trong trường hợp cần đặt hệ thống tạo nhịp nhiều điện cực và là hạn chế của cách tiếp cận này.
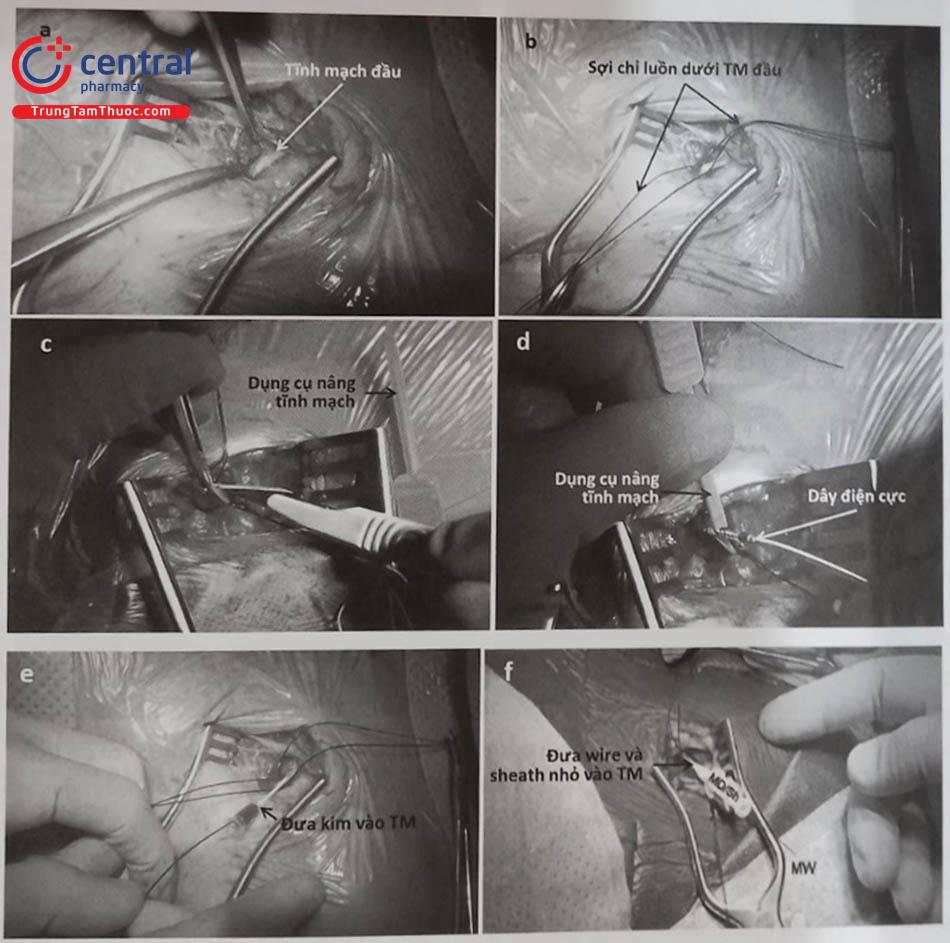
(a) Rạch da, phẫu tích tới cân ngực lớn và tìm thấy tĩnh mạch đầu; b) Một sợi chỉ được đặt luồn qua phía dưới ở phần đầu xa và một sợi ở đầu gần đoạn tĩnh mạch đầu đã được phẫu tích; c) Mở tĩnh mạch bằng dao hoặc kéo nhọn ở thành trên của tĩnh mạch; d) Dụng cụ nâng tĩnh mạch được đặt vào vết rạch để hỗ trợ cho việc đặt dây điện cực trực tiếp vào tĩnh mạch hoặc đặt một wire nhỏ chữ J; e) Một kim luồn được đưa vào tĩnh mạch để đặt wire và sheath nhỏ. f) Một wire và sheath nhỏ đã được đặt vào trong tĩnh mạch đầu để đưa vào tĩnh mạch trung tâm trong những ca gặp khó khăn do tĩnh mạch ngoằn ngoèo hoặc co thắt.
Hình 51.30 mô tả các bước cơ bản của đặt điện cực qua tĩnh mạch đầu. Sau khi rạch da và phẫu tích qua tổ chức mỡ dưới da tới cân ngực lớn sẽ tìm được tĩnh mạch đầu. Tĩnh mạch được bộc lộ một đoạn dài 1-2cm ở trong rãnh delta ngực (Hình 51.30a). Một sợi chỉ tơ không tiêu được đặt luồn qua phía dưới đầu xa của đoạn tĩnh mạch được bộc lộ và sau đó buộc thắt lại. Một sợi chỉ khác cũng được đặt luồn qua phía dưới phần đầu gần đoạn tĩnh mạch nhưng không thắt lại mà để hỗ trợ thực hiện các thao tác đặt dây điện cực (Hình 51.30b). Mở tĩnh mạch bằng kéo nhọn hoặc dao thẳng ở thành trên của tĩnh mạch (Hình 51.30c). Đặt đầu nhọn của dụng cụ nâng tĩnh mạch qua vết rạch vào lòng tĩnh mạch để hỗ trợ cho việc đặt dây điện cực trực tiếp hoặc đặt một wire nhỏ chữ J. Nâng tĩnh mạch lên bằng dụng cụ và tiến hành đặt trực tiếp dây điện cực tạo nhịp vào tĩnh mạch đầu qua vết rạch tĩnh mạch (Hình 51.30d). Đẩy dần dây điện cực trong tĩnh mạch hướng về tĩnh mạch trung tâm và theo dõi đường đi của điện cực dưới màn tăng sáng. Trong những trường hợp gặp khó khăn do tĩnh mạch ngoằn ngoèo hoặc co thắt sẽ tiến hành đặt một kim luồn, rồi một wire nhỏ và sheath nhỏ để đưa vào tĩnh mạch trung tâm như trong cách tiếp cận tĩnh mạch dưới đòn (Hình 51.30e và f).
Ưu điểm lớn nhất của việc sử dụng tĩnh mạch đầu để đặt điện cực là mức độ an toàn của thủ thuật so với cách tiếp cận bằng chọc tĩnh mạch nách hoặc dưới đòn. Phương pháp tiếp cận đặt điện cực qua tĩnh mạch đầu hầu như không có nguy cơ gây tràn khí hoặc tràn máu màng phổi. Mặc dù tĩnh mạch đầu thường mất chức năng dẫn máu sau khi đặt các điện cực tạo nhịp, nhưng nó thường không để lại hậu quả đáng kể. Việc rạch tĩnh mạch có thể gây ra chảy máu đáng kể vào túi máy, nhưng có thể kiểm soát được bằng thắt sợi chỉ ở đầu xa tĩnh mạch đầu đã bộc lộ và một mũi chỉ khâu quanh vị trí đường vào tĩnh mạch sau khi đặt xong điện cực.
5.5 Tạo túi máy
Thân máy tạo nhịp thường được đặt ở vị trí dưới da gần vị trí đường vào tĩnh mạch. Thân máy ngày càng có kích thước nhỏ hơn nên có thể đặt dễ dàng ở hầu hết các bệnh nhân kể cả những bệnh nhân có ít tổ chức dưới da. Thông thường nhất, thân máy được đặt ở vùng dưới xương đòn qua vết rạch làm túi máy liền kề với vị trí chọc mạch để đặt điện cực tạo nhịp (Hình 51.31). Gây tê tại chỗ tổ chức dưới da vùng dự định làm túi máy, sau đó phẫu tích bóc tách dần cho tới bao cân mặt trước cơ ngực lớn (Hình 51.32). Túi máy nên được làm ở trên bao cân cơ ngực lớn và dưới tổ chức mỡ dưới da. Có thể sử dụng ngón tay trỏ và giữa hoặc hai ngón tay cái để tách phần tổ chức tạo túi máy (Hình 51.33). Nếu sử dụng ngón tay gặp khó khăn thì nên sử dụng các kẹp cầm máu đầu tù (pince) để bóc tách làm túi máy.
Hướng tách làm túi máy tốt nhất là nên chếch vào phía trong để tránh nguy cơ trôi thân máy ra phía nách và có thể gây rò. Việc tạo một túi máy ở quá nông ngay dưới lớp da có thể dẫn tới rò rỉ túi máy hoặc hội chứng đau và cần phải làm lại túi máy. Túi máy nên ở ngay phía trên bao cân cơ ngực lớn và cần đủ rộng rãi để đủ chỗ cho cả thân máy và phần dây điện cực còn thừa lại phía ngoài. Nếu túi máy quá nhỏ có thể làm căng phần tổ chức trên thân máy khi khâu đóng ổ máy, ngược lại nếu ổ máy quá lớn lại có thể gây ra sự “trôi”, dịch chuyển thân máy. Cần tăng cường giảm đau bằng các thuốc giảm đau tác dụng nhanh đường tiêm truyền trong giai đoạn tạo túi máy là cần thiết vì đây là thời điểm đau nhất của thủ thuật.
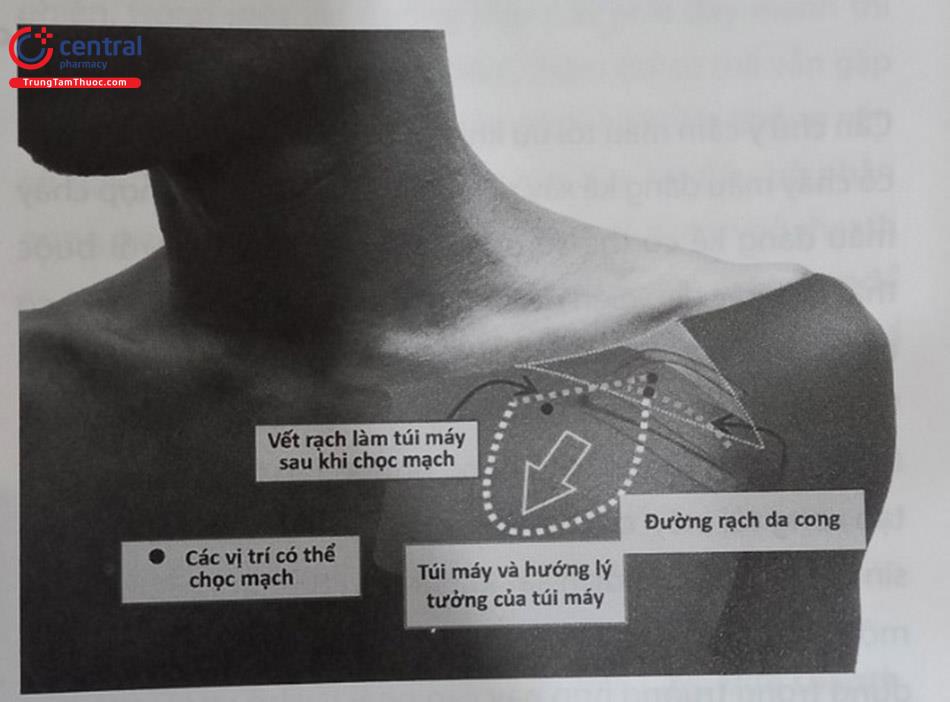
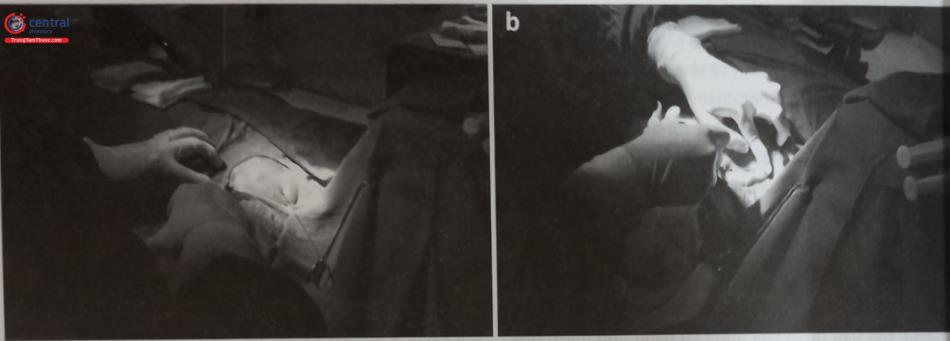
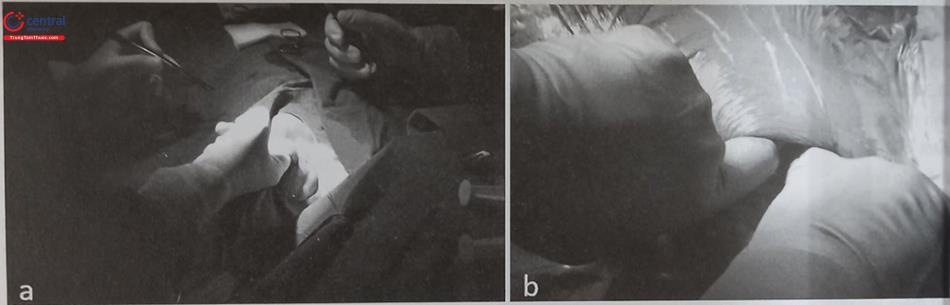
Cần chú ý cầm máu tối ưu khi tạo túi máy, mặc dù hiếm khi có chảy máu đáng kể xảy ra khi phẫu tích. Trường hợp chảy máu đáng kể có thể sử dụng các mũi chỉ khâu rồi buộc thắt lại hoặc dao điện để cầm máu. Việc bóc bỏ lớp cân cơ ngực lớn khi phẫu tích có thể dẫn tới chảy máu từ cơ vào túi máy, đặc biệt là những trường hợp đang sử dụng các thuốc chống đông hoặc chống ngưng tập tiểu cầu. Sau khi tạo xong túi máy, có thể bơm rửa túi máy bằng nước muối sinh lý hoặc dung dịch sát khuẩn sau đó đặt tạm thời vào một vài miếng gạc có cản quang. Các miếng gạc được sử dụng trong trường hợp này cần phải lấy bỏ và kiểm tra kỹ lưỡng đủ nhằm tránh bỏ sót trong túi máy. Những miếng gạc cản quang này có thể không thể phát hiện được nếu như nó được đặt ở dưới thân máy.
Trong một số trường hợp (ví dụ như tổ chức dưới da quá mỏng, thân máy quá lớn, sắp xuất hiện rò rỉ từ túi máy đã đặt trước đây, vấn đề thẩm mỹ), thân máy có thể được đặt ở trong cơ ngực lớn hoặc dưới vú. Những thủ thuật đặt thân máy dưới vú nên được xếp lịch trước và có sự hỗ trợ của bác sĩ phẫu thuật thẩm mỹ. Vị trí túi máy ở dưới cơ ngực lớn có thể được tạo ra bằng cách bóc tách tới lớp giữa cơ ngực lớn và nhỏ. Khi túi máy được đặt ở xa vị trí đặt điện cực vào tĩnh mạch, phải tạo một đường hầm ở tổ chức dưới da để đưa điện cực qua đường hầm để tới vị trí túi máy.
5.6 Đặt introducer sheath vào tĩnh mạch
Việc tiến hành đặt hệ thống sheath-nòng nong giãn vào tĩnh mạch chỉ được thực hiện sau khi đã chọc tĩnh mạch, đưa đầy đủ các guidewire theo yêu cầu, tạo túi máy hoàn thiện và trước khi đặt điện cực. Hệ thống introducer sheath (gọi tắt là sheath) để thực hiện tạo nhịp gồm bộ phận nòng nong giãn ở bên trong và vỏ sheath có thể xé bỏ bao bên ngoài (Hình 51.34). Các sheath có thể có hoặc không có van cầm máu và có kích cỡ khác nhau, có loại có kích thước dài để sử dụng trong những tình huống đặc biệt.

Sau khi đã đặt các guidewire vào tĩnh mạch và tạo túi máy, tiến hành đưa sheath theo guidewire vào hệ thống tĩnh mạch. Trước khi đưa sheath vào hệ thống tĩnh mạch, phải kiểm tra và bơm rửa các sheath bằng nước muối sinh lý. Trong cấy hệ thống tạo nhịp thông thường, sheath được sử dụng thường có kích cỡ 7F còn với cấy điện cực ICD nó có kích cỡ 9F. Việc đưa sheath vào tĩnh mạch chỉ được thực hiện sau khi đã chắc chắn guidewire nằm ở trong hệ thống tĩnh mạch, nếu còn nghi ngờ vị trí của guidewire thì không bao giờ đặt sheath vào hệ thống mạch máu vì nguy cơ có thể vào động mạch và khi rút sheath sẽ gây chảy máu nặng nề vì ở những vị trí này rất khó có thể ép để cầm máu.
Trước khi tiến hành đặt sheath, cũng phải đảm bảo chắc chắn rằng guidewire ở vị trí sàn của túi máy, tức là phải nhìn thấy rõ ràng từ sàn cơ của túi máy bởi vì nếu không điểm vào của các điện cực có thể ở rất nông và vì vậy có thể gây ra hiện tượng rò từ dây điện cực ra ngoài da sau này. Cách tốt nhất là bóc tách tổ chức xung quanh guidewire cho tới sàn cơ của túi máy. Đưa đầu ngoài guidewire qua lỗ ở đầu bộ phận nong giãn của sheath cho tới khi đầu của guidewire đi qua toàn bộ sheath và một phần lớn ở ngoài đầu sheath (Hình 51.35, 51.36a). Khi thực hiện động tác này cần cẩn thận tránh trôi toàn bộ guidewire vào trong hệ thống tĩnh mạch. Đẩy toàn bộ sheath vào theo guidewire và thường gặp những bậc cản trở, đầu tiên là khi đầu nòng nong giãn đi vào tổ chức sâu dưới sàn túi máy và thứ hai là khi sheath đi qua tổ chức này và ngang qua bờ trong của xương sườn thứ nhất. Trong phần lớn các trường hợp, sự cản trở này được khắc phục bằng một lực đẩy nhẹ và toàn bộ sheath sẽ đi qua để vào tĩnh mạch (Hình 51.36b). Tuy nhiên, trong một vài trường hợp cần phải đẩy mạnh thì toàn bộ sheath mới đi qua được, thậm chí có thể vẫn gặp khó khăn. Trong trường hợp vẫn gặp khó khăn, không nên cố gắng đẩy sheath thêm vì sẽ gây tổn hại đầu bộ phận nong giãn hoặc bờ mép của vỏ sheath. Rút toàn bộ sheath ra ngoài và sử dụng một chiếc nong giãn lớn một chút để đưa theo guidewire nhằm tạo ra một đường đi đủ lớn để sau đó dễ dàng đưa toàn bộ sheath đi qua.
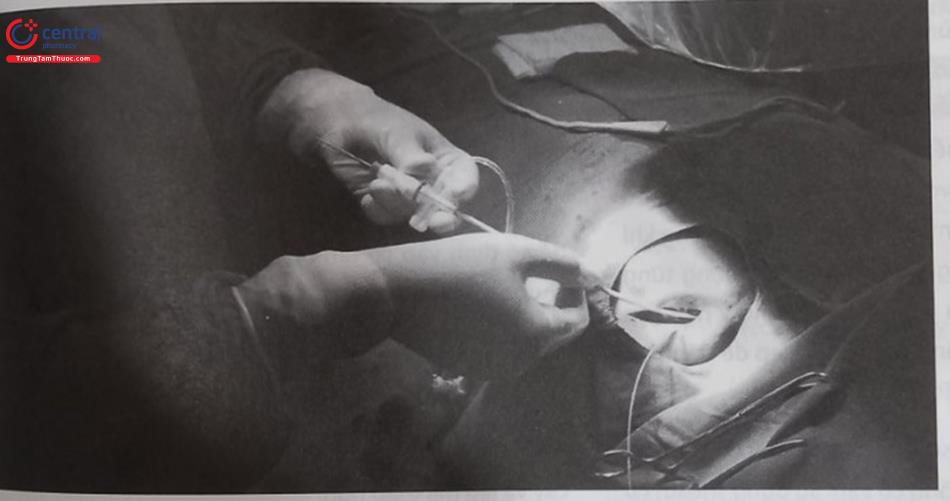
Chú thích: chú ý đầu nòng nong giãn đặt ở sát sàn túi máy và còn một phần guidewire nằm phía ngoài đầu sheath.
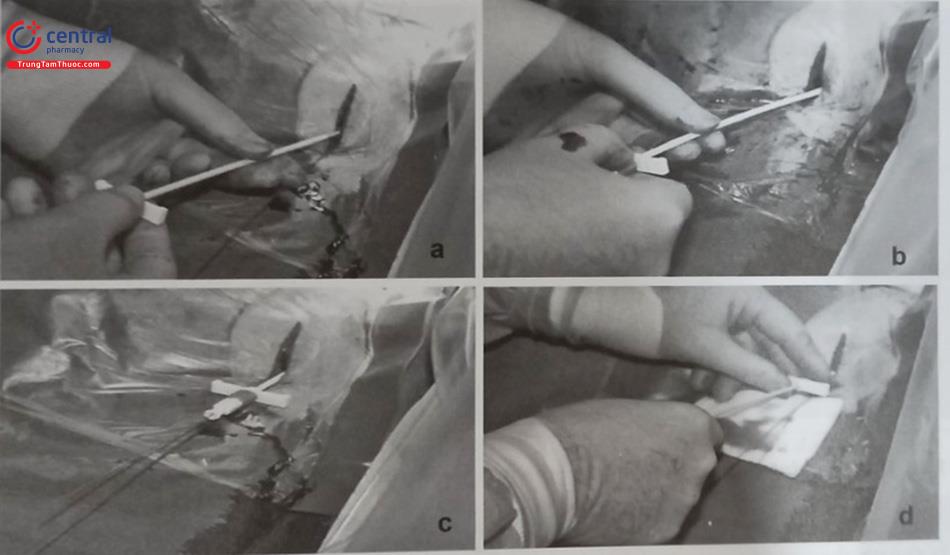
Bộ phận nòng nong giãn và vỏ sheath được đưa qua guidewire vào tới sàn túi máy; b) Đẩy toàn bộ sheath theo guidewire vào tĩnh mạch, chú ý giữ đầu guidewire để tránh trôi vào tĩnh mạch; c) Toàn bộ sheath đã được đưa vào tĩnh mạch ở mức tối đa và
Rút bộ phận nong giãn và guidewire khỏi vỏ sheath để đưa dây điện cực qua vỏ sheath vào tĩnh mạch.
Nếu như bộ phận nòng nong giãn của sheath đặt điện cực có kích cỡ 7F thì sử dụng bộ phận nòng nong giãn có kích cỡ 8 hoặc 9F đưa qua guidewire để nong giãn. Bộ phận nòng nong giãn này nên được đưa vào toàn bộ rồi rút ra vài lần để tạo một đường đi dọc theo guidewire. Sau đó toàn bộ hệ thống sheath-nòng nong giãn dùng để cấy máy được đưa theo guidewire và thường với một đường đi lớn hơn đã được tạo ra thì việc đưa sheath vào tĩnh mạch sẽ dễ dàng hơn. Trong trường hợp việc đưa toàn bộ sheath vẫn khó khăn, cần kiểm tra cẩn thận đầu cuối của vỏ sheath có thể bị tổn hại. Nếu bờ mép đầu trong của sheath bị tổn hại thì nên thay thế bằng một hệ thống sheath-nòng nong giãn mới.
Khi sheath được đưa vào tĩnh mạch chủ trên hoàn hảo, nòng nong sẽ được rút ra cùng với guidewire và tiến hành đặt điện cực (Hình 51.36c, d). Trong trường hợp chỉ chọc tĩnh mạch một lần hoặc khó khăn khi chọc mạch để đưa guidewire thứ hai, thì có thể chỉ rút nòng nong trong khi vẫn giữ lại guidewire trong vỏ sheath và đặt guidewire thứ hai qua vỏ sheath vào tĩnh mạch. Rút vỏ sheath, trong khi hai guidewire vẫn giữ trong tĩnh mạch và sử dụng từng guidewire để đặt sheath và dây điện cực. Chú ý nên kẹp phần cuối của guidewire bằng một chiếc kẹp để tránh nó dịch chuyển trôi vào trong tĩnh mạch.
Thở sâu, đặc biệt ngủ ngáy sẽ làm tăng nguy cơ tắc mạch do khí đi qua một sheath không có van. Sử dụng sheath có van cầm máu sẽ giúp hạn chế chảy máu và tránh tắc mạch do khí. Điện cực tạo nhịp được đưa vào một cách cẩn thận để tránh xoắn gập đầu điện cực và được đưa vào nhĩ phải hoặc tĩnh mạch chủ dưới. Một số bác sĩ xé bỏ sheath rồi tiến hành điều khiển đặt điện cực vào vị trí mong muốn trong buồng tim, một số bác sĩ lại thích giữ lại sheath trong suốt quá trình đặt điện cực cho tới khi việc đặt điện cực vào vị trí tối ưu trong tim. Chúng tôi thường sử dụng cách tiếp cận giữ lại sheath vì sẽ làm cho việc điều khiển, lái điện cực dễ dàng hơn nhất là trong trường hợp xuất hiện co thắt tĩnh mạch dưới đòn và cũng để tránh làm tổn hại lớp vỏ cách điện của dây điện cực.
5.6.1 Đặt các dây điện cực
Hiện nay có nhiều loại dây điện cực đặt nội tâm mạc khác nhau. Chúng khác nhau về cấu tạo, hình dạng, dạng phân cực và phương thức cố định. Loại dây điện cực cố định thụ động có các gai, ngạnh, vây cá ở đầu điện cực và chúng sẽ mắc vào các bè cơ nhú ở thất phải hoặc tiểu nhĩ phải. Các dây điện cực cố định chủ động sử dụng mỏ xoắn ốc ở đầu để cố định vào cơ tim-nội mạc (Hình 51.37, 51.38). Nhìn chung, các dây điện cực cố định chủ động với mỏ xoắn ốc có thể được xoáy để dãn mở ra hoặc thu lại nên dễ dàng cố định hoặc tháo bỏ đi hơn khi cần thiết. Những dây điện cực cố định thụ động thường được bao phủ một lớp steroid nên có thể có những ưu điểm như ngưỡng dẫn ngay sau cấy và lâu dài thấp hơn.
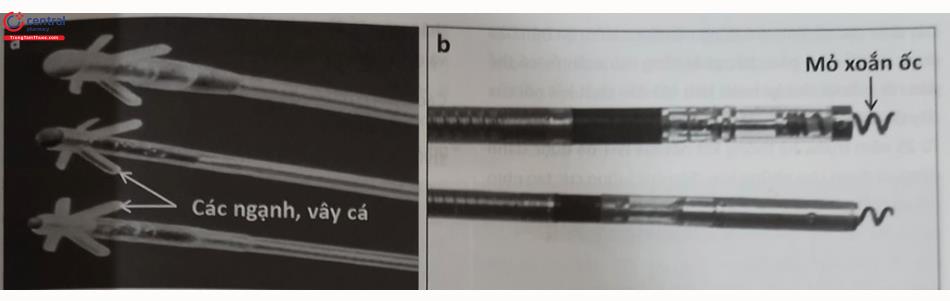
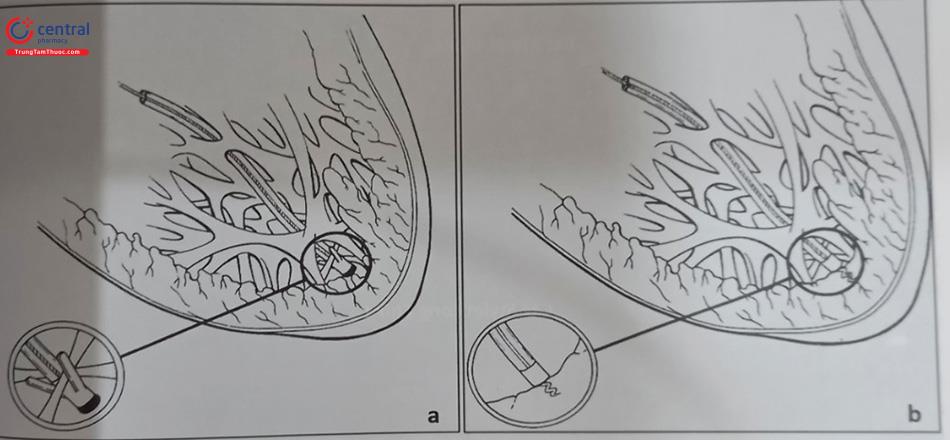
Cố định thụ động: các ngạnh vây cá mắc vào các bè cơ ở mỏm thất phải; b) Cố định chủ động: mỏ xoắn ốc sau khi xoáy ra đã xoắn móc vào cơ thất.
Cả loại dây điện cực cố định chủ động và bị động đều có những ưu điểm và nhược điểm riêng của chúng (Bảng 51.3) và có thể được sử dụng để cấy ở cả tâm nhĩ và tâm thất.
Bảng 51.3. Những đặc điểm của các loại dây điện cực cố định chủ động và thụ động
| ĐIỆN CỰC CỐ ĐỊNH CHỦ ĐỘNG | ĐIỆN CỰC CỐ ĐỊNH THỤ ĐỘNG |
|---|---|
| – Dễ đưa qua các mạch máu vào vị trí cấy ở các buồng tim | – Việc đưa điện cực vào vị trí cấy khó khăn hơn |
| – Tần suất bị bật, di lệch sớm thấp | – Tần suất bị bật, di lệch sớm cao hơn |
| – Vị trí đặt không bị hạn chế | – Vị trí đặt bị hạn chế |
| – Việc tháo bỏ sau cấy dài hạn dễ dàng hơn | – Việc tháo bỏ sau cấy dài hạn khó khăn hơn |
| – Ngưỡng dẫn thường cao hơn | – Ngưỡng dẫn thường thấp hơn |
Dây điện cực cố định chủ động nên được kiểm tra trên bàn dụng cụ để đảm bảo chắc chắn rằng mỏ xoắn ốc có thể dãn nở ra hoặc thu lại hoàn hảo. Mã đầu chốt kết nối của dây điện cực phải phù hợp với phần kết nối của thân máy. Từ 25 năm trước, hệ thống kết nối mã IS-1 đã được dành riêng sử dụng cho những loại điện cực lưỡng cực tạo nhịp nhĩ và thất. Những điện cực tạo nhịp thất trái nhiều cực sử dụng mã kết nối IS-4, thích hợp với tất cả các tiêu chuẩn của các nhà sản xuất. Những điện cực điện thế cao có thể được thiết kế với chuẩn kết nối DF-1 hoặc DF-4. Việc chú ý tới các chi tiết này đặc biệt quan trọng khi chuẩn bị thay thân máy để đảm bảo chắc chắn sự phù hợp giữa thân máy và điện cực trước khi tiến hành thủ thuật.
Các stylet có chiều dài và độ cứng khác nhau được sử dụng để điều khiển và lái dây điện cực trong buồng tim. Các stylet nên được giữ sạch sẽ và khô ráo để dễ dàng đưa vào hoặc rút ra khỏi điện cực. Hiện nay, các loại stylet có thể uốn cong được để tạo ra hình dạng và độ cong khác nhau ở đầu xa điện cực giúp cho việc đặt các điện cực ở nhĩ hoặc đặt điện cực thất vào các vị trí mong muốn dễ dàng hơn (Hình 51.39).

Mặc dù cách tiếp cận chọc tĩnh mạch một lần rồi đặt thêm một guidewire trong vỏ sheath còn giữ lại guidewire thứ nhất, để đặt hai dây điện cực của hệ thống tạo nhịp hai buồng, nhưng việc di chuyển điện cực này có thể ảnh hưởng tới vị của điện cực còn lại hoặc gây tổn hại cho điện cực kia đặc biệt khi điện cực được bao bọc bằng lớp Silicon. Một số bác sĩ cấy máy cho rằng nên sử dụng hai sheath độc lập và không xé bỏ sheath cho tới khi cả hai dây điện cực được đặt xong hoặc ở hai vị trí chọc tách biệt. Tuy nhiên, nếu cần thiết (trong trường hợp chọc mạch khó khăn) cả hai dây điện cực có thể được đặt qua cùng một vị trí chọc mạch bằng cách sử dụng kỹ thuật giữ lại guide-wire.
5.6.2 Đặt dây điện cực thất phải
Khi cấy máy tạo nhịp hai buồng, dây điện cực thất phải thường được đặt trước bởi vì nó có thể được sử dụng để tạo nhịp dự phòng, vị trí của nó thường ổn định hơn dây điện cực nhĩ, và nó thường là dây điện cực quan trọng nhất. Sau khi toàn bộ sheath được đưa theo guidewire vào tĩnh mạch dưới đòn- tĩnh mạch chủ trên, rút bỏ nòng nong và guidewire rồi đưa dây điện cực qua vỏ sheath vào tĩnh mạch trung tâm rồi tới buồng nhĩ phải (Hình 51.40). Cần cẩn thận khi đẩy dây điện cực qua van cầm máu để tránh làm tổn hại đầu điện cực. Dây điện cực thường dễ dàng đi qua tĩnh mạch trung tâm vào phần thấp của tâm nhĩ phải hoặc tĩnh mạch chủ dưới. Đôi khi, có thể gặp khó khăn khi đẩy dây điện cực qua chỗ xoắn gập của sheath hoặc qua chỗ mạch máu quanh co. Rút nhẹ sheath ra một chút rồi đẩy dây điện cực có guidewire qua và đôi khi rút stylet ra một đoạn để làm mềm phần đầu xa dây điện cực có thể hữu ích trong những tình huống này. Trong trường hợp tĩnh mạch trung tâm bị hẹp hoặc quanh co, cần phải sử dụng một sheath dài để đưa dây điện cực vào buồng tim.
Sau khi đưa dây điện cực vào tới buồng nhĩ phải, một số bác sĩ xé bỏ sheath rồi tiến hành điều khiển đặt dây điện cực vào vị trí mong muốn trong buồng tim, một số bác sĩ lại thích giữ lại sheath trong suốt quá trình đặt điện cực cho tới khi việc đặt điện cực vào vị trí tối ưu trong tim. Chúng tôi thường sử dụng cách tiếp cận giữ lại sheath vì sẽ làm cho việc điều khiển, lái điện cực dễ dàng hơn nhất là trong trường hợp xuất hiện co thắt tĩnh mạch dưới đòn và cũng để tránh làm tổn hại lớp vỏ cách điện của dây điện cực.

Trước đây, dây điện cực thất phải thường được đặt vào vùng mỏm thất phải. Tuy nhiên, những năm gần đây, đã có khuynh hướng đặt điện cực thất phải vào vùng vách liên thất hoặc đường ra thất phải. Vấn đề đầu tiên của đặt dây điện cực thất phải là lựa chọn vị trí đặt và đưa dây điện cực qua van ba lá vào thất phải. Thông thường, có ba kỹ thuật để đưa dây điện cực qua vòng van ba lá.
Kỹ thuật thứ nhất còn gọi là “sa” (prolapsing) dây điện cực qua van ba lá (Hình 51.41). Dây điện cực sau khi được đưa qua sheath vào tĩnh mạch chủ trên vào phần thấp của nhĩ phải bằng stylet thẳng, rút stylet ra khỏi đầu điện cực khoảng 5-10cm. Đẩy thêm dây điện cực vào làm cho đầu của nó tỳ vào thành nhĩ phải hoặc vùng vòng van 3 lá. Nếu không được, có thể uốn stylet cong nhẹ có thể giúp cho đầu dây điện cực tỳ vào vùng vòng van 3 lá hoặc thành nhĩ phải. Khi đầu dây điện cực đã tỳ vào thành nhĩ phải hoặc vùng vòng van 3 lá, dây điện cực được đẩy thêm vào trong khi stylet được rút ra 5-10cm làm cho đầu điện cực tạo thành một vòng cuộn ở trong nhĩ phải (Hình 51.41a, 42a). Sau đó stylet thẳng được đẩy vào (trong khi điện cực được rút nhẹ ra) sẽ làm sa phần dây điện cực 5-10 cm từ đầu mút qua van ba lá (Hình 51.41b, 42). Vì stylet được đẩy thêm vào đã làm đầu dây điện cực bật qua van ba lá (Hình 51, 42c). Khi đầu dây điện cực đã nằm trong buồng thất phải, cỏ thể dùng stylet thẳng hoặc uốn cong để lái và điều chỉnh đầu dây điện cực tới vị trí mong muốn như mỏm thất phải (Hình 51.41d, 42e,f) hoặc vùng vách thất phải (Hình 51.42d). Đầu dây điện cực cũng có thể mắc vào van ba lá trong khi phần thân còn lại tiếp tục sa qua van ba lá. Trong trường hợp này, stylet có thể được đẩy thêm để đẩy đầu dây điện cực bật khỏi vòng van. Tuy nhiên, đầu dây điện cực thường bám vào bè cơ thất phải, khi đó stylet có thể được rút ra một vài centimets và dây điện cực được rút ra rồi đẩy vào để cố gắng làm cho đầu dây điện cực bật khỏi bè cơ.
Một điều cần lưu ý và thận trọng là những thao tác quá mạnh mẽ nhất là xoay dây điện cực có thể làm cho đầu điện cực bị vướng vào bộ máy van ba lá làm cho việc giải phóng nó trở lên khó khăn hơn. Nếu chẳng may đầu dây điện cực mắc vào bộ máy dưới van, có thể kéo dây điện cực ngược trở lại nhĩ phải rồi bắt đầu làm lại.
Nếu điều này vẫn xảy ra, nên chuyển sang sử dụng kỹ thuật đưa trực tiếp (Hình 51.43,44) hoặc bật rơi xuống (“drop down”) để đưa dây điện cực qua van ba lá (Hình 51.45). Những kỹ thuật này có thể được sử dụng ngay từ đầu nhất là với các dây điện cực có kích cỡ lớn hơn.

Điện cực tạo thành một vòng ở trong nhĩ phải; b) Xoay và điều chỉnh để vòng dây điện cực đi qua van ba lá; c) điện cực được sa qua van ba lá và đầu điện cực bật vào đường ra thất phải; d) Thay stylet được uốn cong bằng stylet thẳng và dây điện cực được rút nhẹ ra làm đầu điện cực hướng xuống vùng mỏm thất phải; khi điện cực rơi xuống, có thể đẩy nhẹ điện cực để nó đi vào vị trí vùng vách; e) Sau khi đầu điện cực rơi vào sàn thất phải, điện cực được điều chỉnh để đưa vào vị trí cuối cùng ở mỏm thất phải ở tư thế nghiêng trước phải (RAO) và f) nghiêng trước trái (LAO).
Stylet được uốn có hình dạng để hướng đầu dây điện cực đi vào van ba lá; b) Sau đó dây điện cực được đưa trực tiếp qua van ba lá.
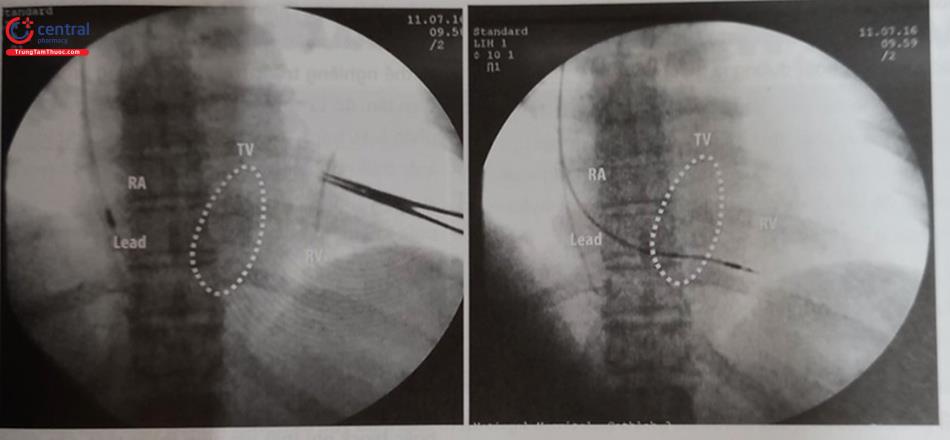
Đầu dây điện cực nằm ở vùng thấp của nhĩ phải; b) Đưa stylet được uốn có hình dạng để hướng đầu dây điện cực đi vào van ba lá và sau đó được đưa trực tiếp qua
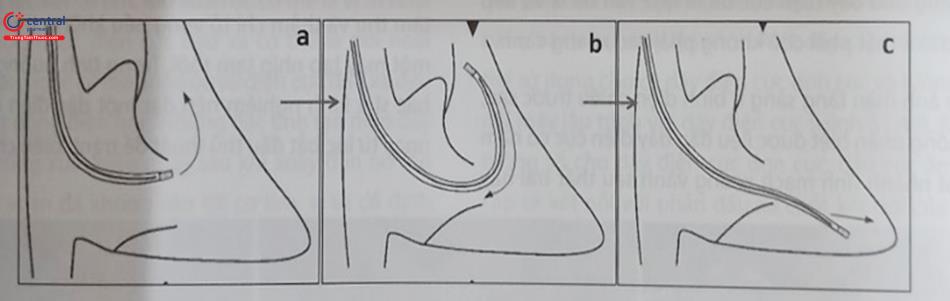
Với kỹ thuật “bật rơi xuống”: Khi đầu dây điện cực bật vào buồng thất phải, cần đảm bảo chắc chắn rằng nó không đi vào tĩnh mạch xoang vành và không mắc vào bộ máy van ba lá. Đầu dây điện cực nằm trong động mạch phổi xác nhận là nó đã đi qua thất phải và không nằm ở trong nhĩ phải hoặc xoang vành. Dây điện cực sau đó được kéo ngược trở lại trong khi stylet được đẩy vào. Đầu dây điện cực mỏ neo có thể bị mắc vào bộ máy van ba lá khi nó đi qua van, nên có thể phải lái trực tiếp các điện cực này khi nó đi qua van. Khi đầu dây điện cực rơi về phía mỏm thất phải tức là nó đã được đưa tới vị trí mong muốn. Thủ thuật này thường gây ra ngoại tâm thu thất nên khi không thấy xuất hiện ngoại tâm thu thất cần xem xét có thể đầu dây điện cực ở trong buồng thất không.
Với kỹ thuật đưa trực tiếp qua van ba lá (Hình 51.43,44): stylet được uốn có hình dạng để hướng đầu dây điện cực đi vào van ba lá và sau đó được đưa trực tiếp qua van ba lá vào buồng thất phải. Có thể cần điều chỉnh nhỏ hướng của đầu điện cực cả bằng xoay theo chiều kim đồng hồ hoặc ngược chiều kim đồng hồ nhằm mục đích ra trước hoặc ra sau tương ứng, cũng như đẩy stylet vào hoặc rút ra nhằm mục đích đầu dây điện cực đi lên trên hoặc xuống dưới:
- Nếu như dây điện cực vẫn không đi thẳng qua van ba lá, cần phải uốn lại Khi đầu dây điện cực đã đi qua van ba lá, có thể rút nhẹ stylet ra sẽ làm cho nó bật rơi về phía mỏm tim. Đôi khi đầu dây điện cực vẫn tiếp tục đi theo hướng cong vào vùng đường ra thất phải sau khi đi qua van ba lá.
- Nếu vị trí mong muốn đặt điện cực thất phải là mỏm, thì sau đó sẽ thay thế stylet cong bằng style thẳng. Khi stylet thẳng được đẩy vào trong điện cực đã đi qua van ba lá, rút từ từ dây điện cực sẽ làm cho đầu dây điện cực bật rơi xuống phía mỏm thất phải. Sau đó sẽ điều chỉnh dần đầu điện cực vào vị trí mong muốn.
- Nếu vị trí đặt dây điện cực thất phải cuối cùng là đường ra thất phải hoặc vùng cao vách liên thất thì stylet được uốn cong giống như trong kỹ thuật đưa dây điện cực qua thẳng van ba lá nhưng toàn bộ stylet được đưa vào trong lòng điện cực. Sau đó, đầu dây điện cực được đưa trực tiếp qua van ba lá và đi thẳng tới vùng cao vách liên thất hoặc đường ra thất phải.
- Tuy nhiên nếu, đầu điện cực vẫn đi thêm vào đường ra thất phải, thì cần phải rút dần điện cực ra, rồi lại điều khiển đưa đầu điện cực vào vị trí mong muốn. Đôi khi để làm được điều này cần phải có một stylet có hình dạng hơi khác một chút.
- Hiện nay một kỹ thuật thường được sử dụng để đặt dây điện cực vào vùng vách thất phải là uốn cong stylet có hình dạng 3 chiều.
Có một số điểm quan trọng và khó khăn để nhận biết vị trí dây điện cực thất phải. Do lỗ xoang vành gần với vòng van ba lá nên có thể đặt nhầm dây điện cực vào xoang vành. Tuy nhiên, có những biện pháp nhận biết để tránh điều này xảy ra. Sự xuất hiện ngoại tâm thu thất là một dấu hiệu chỉ dẫn rằng đầu dây điện cực đã đi qua van ba lá và tiếp xúc với cơ tim thất phải chứ không phải vào xoang vành.
Trên hình ảnh màn tăng sáng ở bình diện chiếu trước sau, có thể không phân biệt được liệu đầu dây điện cực có nằm trong một nhánh tĩnh mạch xoang vành sau thất trái hay mỏm thất phải. Quan sát điện cực ở nhiều bình diện khác nhau để xác nhận vị trí thích hợp của điện cực. Hình ảnh ở tư thế nghiêng trước trái và hình dạng phức bộ QRS trên điện tâm đồ 12 chuyển đạo trong khi tạo nhịp thất sẽ giúp phân biệt, tránh được những nhầm lẫn như vậy. Trên hình ảnh chiếu nghiêng trước trái (LAO), nếu điện cực đi vào xoang vành hoặc các nhánh của nó thì điện cực sẽ đi ra phía sau thất trái. Nếu như do vô ý, một điện cực được đặt vào thất trái hoặc các nhánh xoang vành bên thất trái, phức bộ QRS tạo nhịp sẽ có dạng block nhánh phải, trái lại nếu điện cực đặt trong thất phải thì phức bộ QRS tạo nhịp sẽ có dạng block nhánh trái.
Đối với những bệnh nhân bị block nhánh trái hoàn toàn hoặc block nhĩ thất với nhịp thoát thất, cần đặc biệt cẩn thận khi đưa điện cực qua van ba lá để tránh va chạm vào nhánh phải bó His, hoặc nếu cần nên đặt một điện cực tạm thời trước. Block dẫn truyền thoáng qua có thể gây ra vô tâm thu và thậm chí tử vong nếu không thiết lập kịp thời một máy tạo nhịp tạm thời. Trong tình huống này, với các bác sĩ ít kinh nghiệm nên đặt một dây điện cực tạm thời ngay từ lúc bắt đầu thủ thuật để tránh biến chứng này.
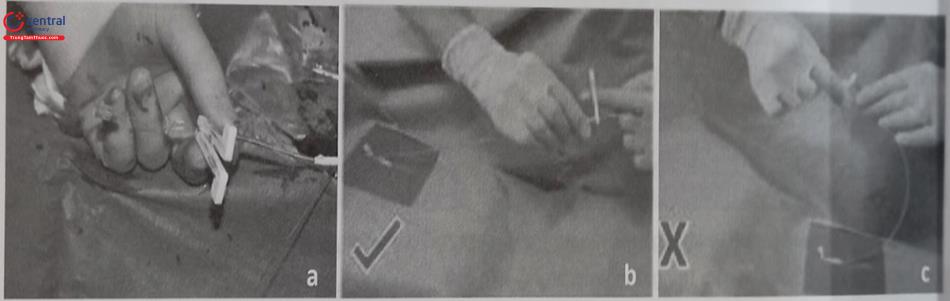
Kẹp dụng cụ cố định điện cực vào đầu xa của chốt kết nối của dây điện cực. b) Xoay dụng cụ theo chiều kim đồng hồ để giãn nở mỏ xoắn trong khi dây điện cực được giữ duỗi thẳng, c) Không được uốn cong dây điện cực. Khi muốn thu mỏ xoắn vào lại trong đầu điện cực, xoay dụng cụ cố định theo chiều ngược lại là ngược chiều kim đồng hồ
Đối với dây điện cực cố định chủ động, sau khi tìm được vị trí thích hợp, việc cố định đầu dây điện cực vào cơ tim bằng cách xoáy giãn nở mỏ xoắn ốc được thực hiện dưới màn tăng sáng và quan sát mức độ giãn nở của mỏ xoắn. Kẹp dụng cụ cố định điện cực vào đầu xa của chốt kết nối của dây điện cực. Xoay dụng cụ chậm theo chiều kim đồng hồ (nhìn vào đầu chốt và dụng cụ cố định) để giãn nở mỏ xoắn trong khi phần đầu gần dây điện cực (phần ngoài cơ thể) phải được giữ duỗi thẳng mà không được uốn cong để tránh việc truyền lực xoay tới mỏ xoắn bị chậm trễ và như vậy có thể dẫn tới xoáy nhiều vòng hơn cần thiết cũng như mỏ xoắn bị giãn nở đột ngột thay vì được nở dần dần (Hình 51.46). Quan sát và đánh giá mức độ nở mỏ xoắn ốc bằng sự thay đổi các mốc trên đầu dây điện cực dưới màn tăng sáng (Hình 51.47). Khi muốn thu mỏ xoắn vào lại, xoay dụng cụ cố định theo chiều ngược lại và xác định mỏ xoắn đã được thu hoàn toàn vào trong đầu điện cực cũng bằng sự thay đổi các mốc trên đầu dây điện cực.
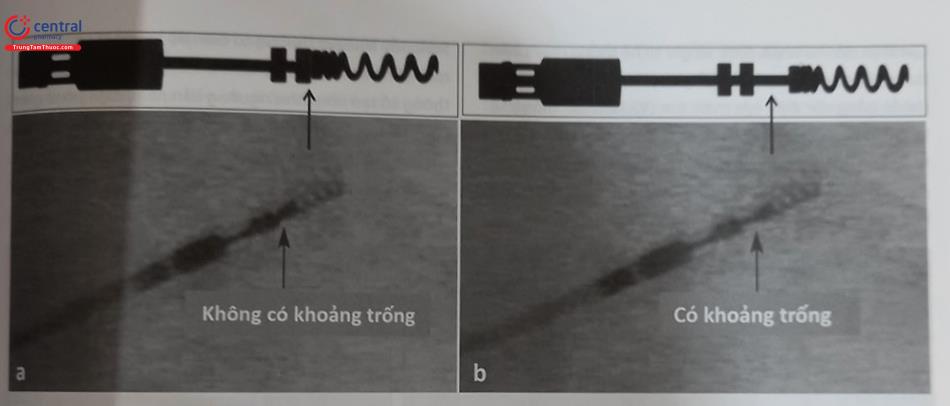
Các dây điện cực cố định chủ động khác nhau về cách chúng tương tác với cơ tim. Mỏ xoắn ốc có thể là vị trí hoạt động điện học, hoặc điện cực đầu xa có thể là nơi hoạt động điện học, hoặc cả mỏ xoắn ốc và điện cực đầu xa đều là nơi có hoạt động điện học. Những đặc tính tạo nhịp đầy đủ có thể không xuất hiện ngay sau khi xoáy dãn nở mỏ xoắn ốc: mỏ xoắn đã không vào tới cơ tim, vị trí cố định có thể không thích hợp hoặc tổn thương tổ chức tại chỗ có thể xảy ra do đầu mỏ xoắn. Tất cả các vị trí dây điện cực phải được kiểm tra trên các hình ảnh ở tư thế chiếu nghiêng trước trái (LAO) và nghiêng trước phải (RAO) trong phòng cấy máy. Các thông số tạo nhịp như biên độ sóng R của nhịp nội tại, ngưỡng dẫn nhịp, điện trở được xác định bằng hệ thống máy lập trình. Một dây cáp nối vô khuẩn có thể sử dụng cho cả dây điện cực đơn cực và lưỡng cực, kết nối máy lập trình với dây điện cực (Hình 51.48). Khi đo các thông số cho dây điện cực đơn cực, đầu cực âm của dây cáp sẽ kết nối với phần đầu xa chốt kết nối của dây điện cực, còn cực dương của dây cáp nối sẽ được kết nối với tổ chức ở túi máy tạo nhịp bằng một điện cực hình đĩa hoặc dạng kẹp.
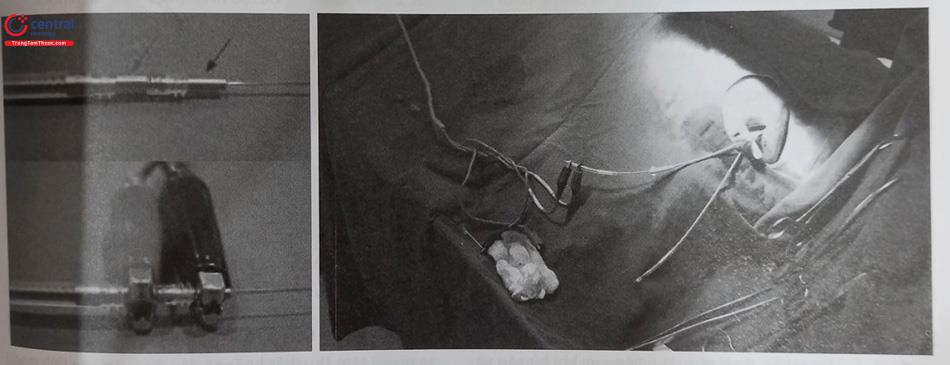
Các điện đồ thu nhận được và ghi từ hệ thống máy phân tích và lập trình hoặc có thể ghi qua máy điện tâm đồ chuẩn bằng các điện cực trước tim (V). Nếu các thông số tạo nhịp đo được không đạt yêu cầu, cần tiến hành tìm vị trí khác. Thông thường, sau khi cố định dây điện cực vào cơ tim nhất là sau khi xoáy giãn nở mỏ xoắn, điện đồ trong buồng tim có hình ảnh của sóng tổn thương (Hình 51.49).
Sóng tổn thương thường có biên độ lớn ngay sau khi xoáy mỏ xoắn vào cơ tim, sau đó biên độ của nó giảm dần. Các thông số tạo nhịp như ngưỡng dẫn nhịp, điện trở sẽ giảm đáng kể sau 15-30 phút. Sự xuất hiện sóng tổn thương sau khi xoáy giãn nở mỏ xoắn chứng tỏ mỏ xoắn đã cố định tốt vào cơ tim.
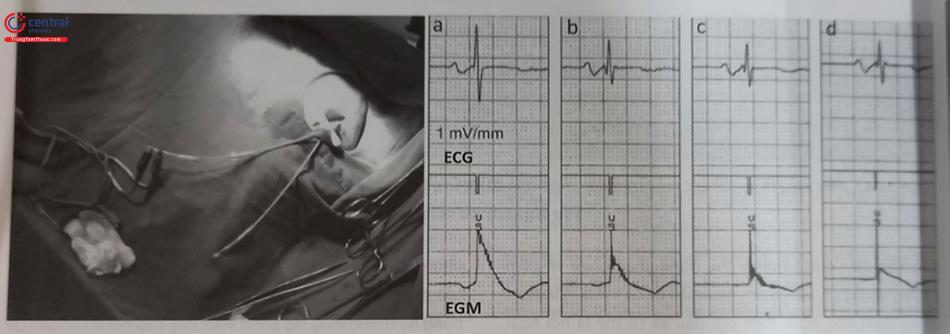
Một điều cũng rất quan trọng là xác định không có hiện tượng kích thích cơ hoành khi tạo nhịp ở cường độ cao 10V. Ngưỡng dẫn nhịp có thể chịu ảnh hưởng bởi nhiều yếu tố như: vị trí gắn vào cơ tim, sự có mặt của nhồi máu cơ tim hoặc sẹo cơ tim, rối loạn điện giải, các thuốc được sử dụng và loại điện cực. Đôi khi các thông số tạo nhịp tối ưu (Bảng 51.4) không thể đạt được thì cần chấp nhận vị trí có được các thông số tạo nhịp tốt nhất. Tuy nhiên, sự thành công trước mắt và lâu dài của hệ thống tạo nhịp có liên quan với vị trí đầu dây điện cực ban đầu, nên cần cố gắng tìm được vị trí ban đầu tốt nhất có thể cả về sự ổn định và các thông số điện học tạo nhịp (hiệu suất điện học).
Bảng 51.4. Các giá trị bình thường của các thông số tạo nhịp tại tâm nhĩ và tâm thất
| CÁC THÔNG SỐ | TÂM NHĨ | TÂM THẤT |
|---|---|---|
| Ngưỡng dẫn (*) | <1,5 V | <1,0 V |
| Sóng nhận cảm (P; R) | >1,5 mV | >5,0 mV |
| Trở kháng | 300-1000 Ω | 300-1000 Ω |
(*): ở thời gian xung động là 0,5s.
Sau khi dây điện cực đã được đặt và cố định vào vị trí mong muốn, kiểm tra sự ổn định của dây điện cực khi hít sâu và ho dưới màn tăng sáng, các thông số tạo nhịp trong giới hạn có thể chấp nhận được, tiến hành xé bỏ vỏ sheath nếu việc thực hiện đặt điện cực trong khi vẫn giữ phần vỏ sheath. Điều chỉnh phần dây điện cực trong buồng tim và mạch máu có một độ chùng vừa phải để tránh hiện tượng căng kéo đầu dây điện cực khi hít sâu (Hình 51.50). Một vòng cong quá lớn hay dây điện cực quá chùng, có thể gây ra ngoại tâm thu, bật hoặc sa dây điện cực vào tĩnh mạch chủ dưới. Trái lại nếu dây điện cực có độ chùng quá ít sẽ bị kéo căng khi hít sâu và như vậy dễ gây bật dây điện cực. Ống bọc ngoài được di chuyển cẩn thận tới sát sàn túi máy, vị trí khâu cố định điện cực. Điện cực được khâu buộc cố định vào cân và cơ ngực lớn bằng chỉ 2-0 hoặc 3-0, không tiêu. Sợi chỉ được khâu và buộc thắt vào cơ ngực lớn, sau đó mới buộc thắt vào dây điện cực. Khi buộc chỉ vào dây điện cực, phải cuốn và buộc qua ống bọc ngoài điện cực và không bao giờ buộc trực tiếp vào thân dây điện cực không được bảo vệ vì sẽ làm đứt gãy vỏ điện cực (Hình 51.51). Sợi chỉ buộc cố định phải đủ chặt để tránh sự di chuyển của dây điện cực. Tuy nhiên, nếu chỉ buộc quá chặt có thể làm tổn hại sự toàn vẹn của dây điện cực ngay cả khi đã buộc thắt qua ống bọc ngoài. Mỗi dây điện cực thường làm hai mũi khâu buộc như vậy. Các thông số tạo nhịp và vị trí dây điện cực phải được kiểm tra lại sau khi buộc và khâu cố định vào cơ. Nếu như các thông số lại không đạt yêu cầu, nên cắt bỏ các mũi chỉ khâu và tiến hành đặt lại dây điện cực.
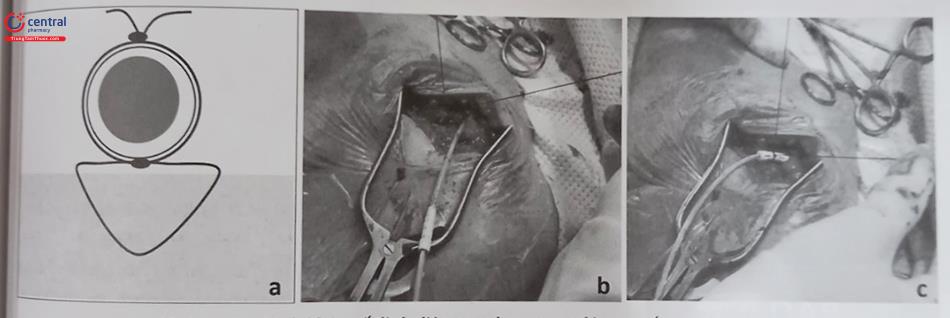
Sơ đồ buộc chỉ hoàn chỉnh vào cơ ngực lớn và dây điện cực; b) Khâu và buộc sợi chỉ vào cơ ngực lớn; c) Sau đó buộc thắt sợi chỉ vào dây điện cực qua ống bọc ngoài. Mỗi dây điện cực thường làm hai mũi khâu buộc như vậy.
Mặc dù vị trí đặt dây điện cực ở mỏm thất phải trước đây thường ưa thích vì sự ổn định của điện cực, nhưng đôi khi phải lựa chọn vị trí khác (như còn một điện cực thất cũ có thể gây ra điện thế tiếp xúc, các thông số tạo nhịp không đạt yêu cầu). Những nỗ lực nhằm có được trình tự khử cực sinh lý và co bóp cơ học hiệu quả hơn khi tạo nhịp thất phải, một số nhà nghiên cứu đã ủng hộ đặt dây điện cực tạo nhịp ở vùng vách liên thất hoặc đường ra thất phải hoặc vùng His. Trong những trường hợp này, cần phải sử dụng dây điện cực cố định chủ động.
Để đặt dây điện cực vào vùng vách thất phải, sau khi đầu dây điện cực qua van ba lá và bật vào đường ra thất phải hoặc động mạch phổi như đã mô tả, rút nhẹ điện cực ra cùng với stylet cong như trong trường hợp đưa dây điện cực trực tiếp qua van ba lá và xoay lái để đầu dây điện cực đi vào vùng vách (Hình 51.52). Để xác định điện cực đi vào vùng vách có thể sử dụng hình ảnh chiếu tư thế nghiêng trước phải (RAO) (Hình 51.53b) hoặc nghiêng trước trái (Hình 51.53c) và độ rộng của phức bộ QRS. Hiện nay, hầu hết các bác sĩ cấy máy sử dụng kỹ thuật uốn stylet cong 3 chiều để đưa đầu điện cực vào vùng vách thất phải và thấy rằng phần lớn các trường hợp sử dụng stylet uốn cong kiểu này dễ dàng đưa được đầu điện cực vào vùng giữa vách thất phải. Stylet được sử dụng để đưa điện cực tới vùng giữa vách được uốn để có hai độ cong. Vòng cong thứ nhất lớn hơn làm điện cực dễ dàng đi qua van 3 lá và hướng tới khoang giữa thất phải (thay vì đi xuống mỏm) và vòng cong nhỏ thứ hai ở phần cuối của của stylet làm cho đầu điện cực hướng ra phía sau vào vùng vách thất phải mà không đi vào thành tự do thất phải (Hình 51.54, 51.55). Những lợi ích về mặt huyết động khi đặt dây điện cực ở các vị trí này so với vị trí truyền thống ở mỏm chưa được chứng minh, nhưng những vị trí này ít có nguy cơ gây thủng thành tự do thất và kích thích cơ hoành hơn. Khi đã tìm được vị trí hợp lý, tiến hành đo sơ bộ các thông số tạo nhịp. Với các dây điện cực cố định chủ động, việc đo các thông số tạo nhịp có thể tiến hành trước khi xoáy dãn nở mỏ xoắn ốc, như là phương thức sàng lọc lựa chọn vị trí cấy trước khi cố định.
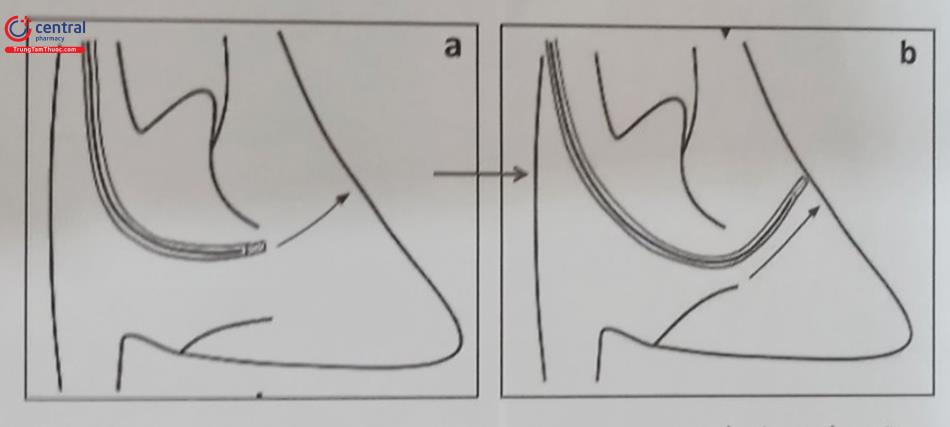
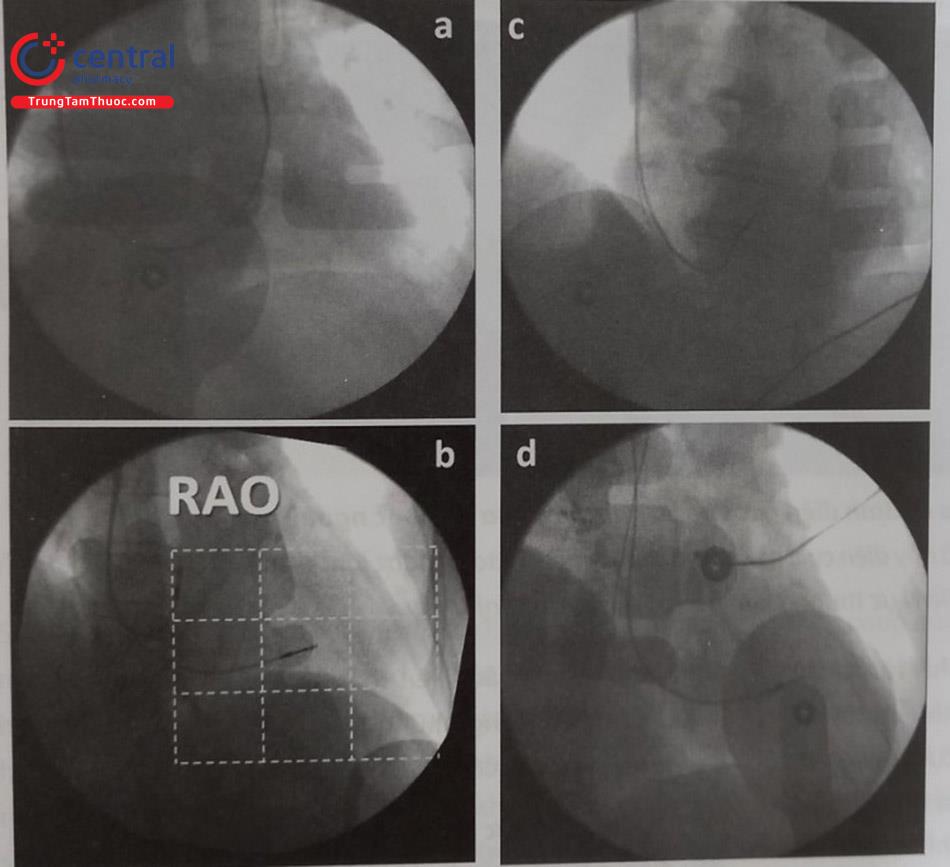
Hình ảnh đầu dây điện cực nằm ở đường ra thất phải-động mạch phổi; b) Ở tư thế nghiêng trước phải, rút dần điện cực trong khi đẩy nhẹ stylet vào làm điện cực rơi vào vùng vách khi đầu điện cực đi vào buồng thất phải (vùng ô vuông giữa tương ứng vùng giữa vách); c) Ở tư thế nghiêng trước trái đầu điện cực hướng vào vùng vách; d) điện cực sau đặt vùng vách ở tư thế nghiêng trước phải.
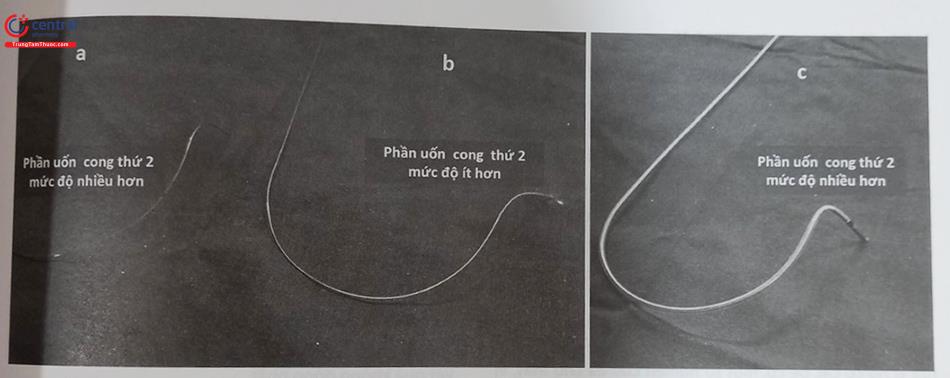
Stylet có phần uốn cong thứ hai với mức độ nhiều hơn; b) Stylet có phần uốn cong thứ hai với mức độ ít hơn; c) Điện cực sau khi đã đưa stylet uốn cong 3 chiều với vòng cong thứ 2 với mức độ nhiều.
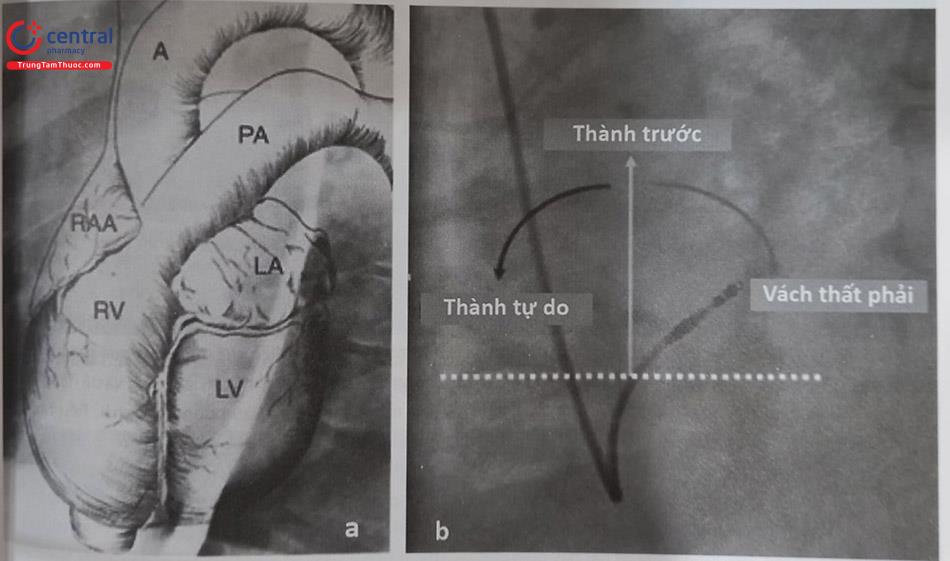
Hình ảnh vị trí của các buồng tim ở tư thế nghiêng trước trái. Dễ dàng nhận thấy hướng đi của vách liên thất. b) Ở tư thế nghiêng trước trái 40º cho thấy các hướng khác nhau của đầu dây điện cực vào các vùng khác nhau của thất phải. (A: động mạch chủ; PA: động mạch phổi; LA: nhĩ trái; LV: thất trái; RV: thất phải; RAA: tiểu nhĩ phải.)
5.6.3 Đặt dây điện cực tâm nhĩ phải
Ngoài các dây điện cực nhĩ phải cố định thụ động và cố định chủ động, cũng có loại dây điện cực có hình chữ J từ trước, nó sẽ được duỗi thẳng bằng một stylet thẳng để đưa vào buồng nhĩ phải và các dây điện cực vốn thẳng thì cần phải có stylet hình chữ J để uốn cong đầu dây điện cực sau khi đã đưa vào buồng nhĩ phải để đặt vào vùng tiểu nhĩ phải (Hình 51.35). Dây điện cực nhĩ phải cố định thụ động có hình dạng từ trước, trong khi loại cố định chủ động có hình dạng khác nhau tùy thuộc nhà sản xuất.
Tiểu nhĩ phải thường là vị trí ưa thích để đặt dây điện cực nhĩ vì nó có các bè cơ. Một số nghiên cứu đã cho thấy, vị trí tiểu nhĩ phải thường có các thông số tạo nhịp trước mắt và lâu dài khá tốt. Một số các nghiên cứu cũng cho thấy tỷ lệ bật của dây điện cực nhĩ cũng ít xảy ra, nhưng nhiều khi phải chấp nhận các thông số tạo nhịp không được tối ưu và chúng trở thành không thể chấp nhận về sau này. Dây điện cực cố định chủ động tỏ ra ưu việt hơn trong những trường hợp này vì cho phép tìm kiếm thêm những vị trí tốt hơn ở trong nhĩ phải. Không có bằng chứng rằng vị trí tạo nhịp nhĩ ảnh hưởng tới tình trạng huyết động, mặc dù tạo nhịp vùng vách liên nhĩ gần nhánh Bachman có thể có vai trò quan trọng trong tạo nhịp chống nhịp nhanh nhĩ. Các nghiên cứu về vị trí tạo nhịp có chọn lựa và tạo nhịp nhĩ phải nhiều vị trí để dự phòng rối loạn nhịp nhanh nhĩ đã có kết quả không đồng nhất.

Khi sử dụng các dây điện cực nhĩ cố định chủ động có hình dạng khác nhau sẽ có những ưu điểm và nhược điểm riêng của chúng. Loại dây điện cực thẳng, cố định chủ động có thể dễ dàng đặt vào các vị trí khác nhau ngoài tiểu nhĩ, tuy nhiên khi điện cực bị bật, rơi vào thất phải và gây ra tạo nhịp cạnh tranh hoặc ngoại tâm thu thất. Loại dây điện cực cố định chủ động hình chữ J cũng có thể cố định vào mọi vị trí ở nhĩ phải, nhưng ở một vài vị trí (như ở vùng thấp tâm nhĩ), hình dạng của nó có thể gây ra sự căng quá mức ở vị trí gắn vào cơ tim, làm tăng nguy cơ bật dây điện cực hoặc thủng tim.
Với dây điện cực cố định thụ động, khi đã bám vào bè cơ tiểu nhĩ thì việc xoay nhẹ dây điện cực hoặc hít sâu sẽ không làm bật đầu điện cực. Một số bệnh nhân có tiểu nhĩ phải to hoặc các bè cơ có thể bị yếu và những bệnh nhân đã trải qua phẫu thuật tim có sử dụng tim phổi nhân tạo, tiểu nhĩ có thể được khâu lại. Trong những trường hợp này đặt dây điện cực cố định thụ động thường khó khăn và nên đặt dây điện cực cố định chủ động.
Để đặt các dây điện cực cố định chủ động sẽ có nhiều loại stylet có các kích cỡ và độ cong khác nhau ở phần đầu chữ J (Hình 51.56). Dây điện cực được đưa qua sheath vào hệ thống tĩnh mạch bằng một stylet thẳng và dễ dàng đi qua tĩnh mạch trung tâm vào buồng nhĩ phải. Tiểu nhĩ phải thường là vị trí được lựa chọn đầu tiên để đặt dây điện cực nhĩ. Sau khi dây điện cực nhĩ đã ở trong phần thấp của buồng nhĩ phải, bước tiếp theo là rút stylet thẳng ra khỏi dây điện cực và đưa một stylet cong hình chữ J với kích cỡ thích hợp và đẩy vào một cách dần dần vì khi stylet cong vào tới phần cuối dây điện cực, nó làm cho đầu dây điện cực có hình chữ J và có thể tác động đến thành nhĩ phải. Khi dây điện cực có hình chữ J, kéo nhẹ nhàng, dần dần toàn bộ dây điện cực lên và điều chỉnh để đầu mút dây điện cực móc vào trần tiểu nhĩ phải (Hình 51.57,58,59,60).
Điều quan trọng cần biết rằng vị trí tiểu nhĩ phải có thể thay đổi và có thể biểu hiện khác nhau trên hình ảnh chuẩn trước sau. Bởi vậy cần phải kiểm tra vị trí đầu điện cực ở các tư thế chiếu khác nhau (ví dụ như ở tư thế nghiêng trước phải (RAO), đầu điện cực nói chung là ra trước (hình 51.61).
Hơn nữa, sự di động của đầu điện cực kiểu cổ điển “cần gạt nước trước kính chắn gió ô tô” (“‘windscreen wiper’’) hoặc hình số 8 (‘‘figure-of-eight’’) chứng tỏ rằng đầu điện cực ở trong tiểu nhĩ phải (Hình 51.62).
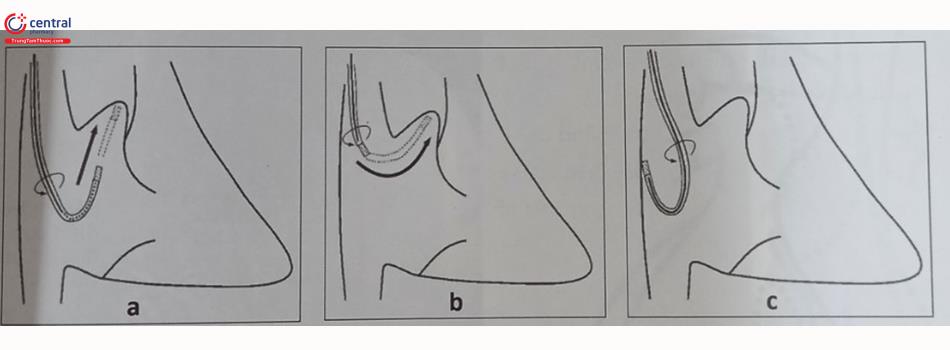
(a) kéo lên phía trên; (b) đẩy trượt vào vùng thành bên nhĩ phải (c) tiếp cận trực tiếp vào thành bên.
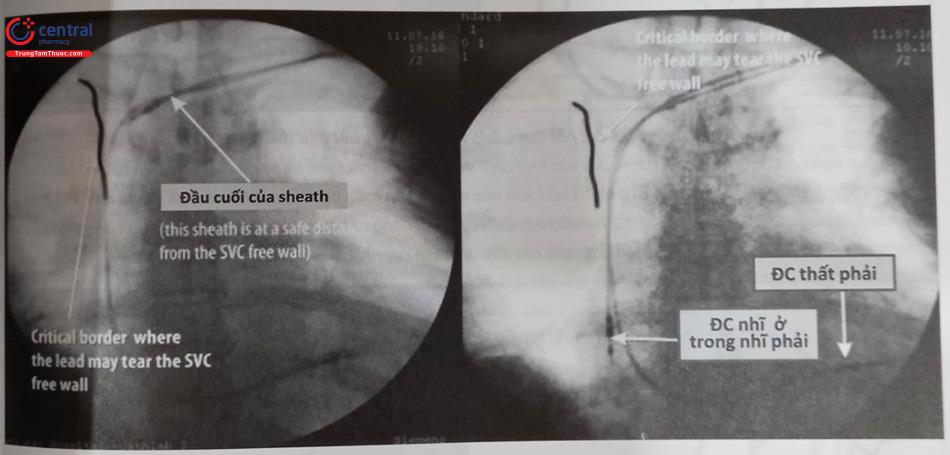
Stylet chữ J dùng để đưa đầu điện cực vào tiểu nhĩ; b) Luồn stylet chữ J vào lòng điện cực nhĩ; c) Toàn bộ stylet chữ J ở trong lòng điện cực nhĩ.
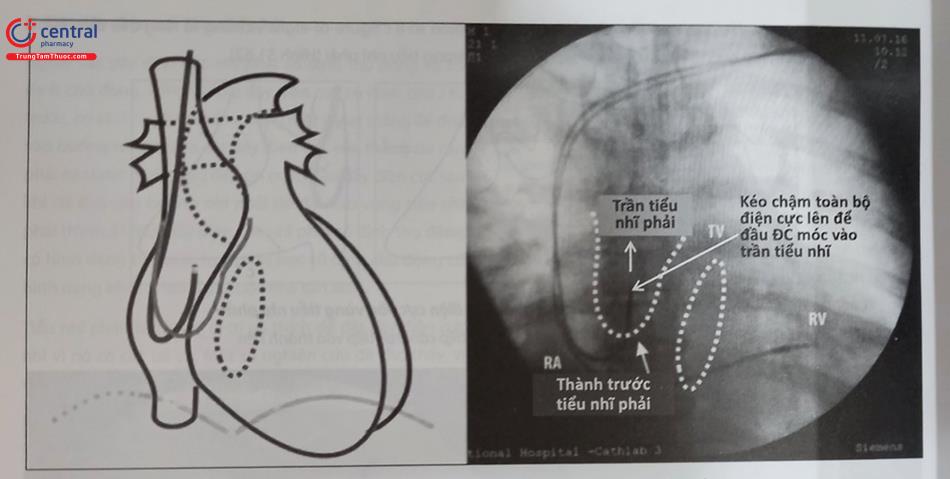
Sau khi đưa stylet chữ J vào dây điện cực và đẩy vào một cách dần dần, khi stylet vào tới phần cuối dây điện cực, nó làm cho dây điện cực có hình chữ J. Khi dây điện cực có hình chữ J, kéo nhẹ và dần dần toàn bộ điện cực lên cho tới khi nó móc vào trần tiểu nhĩ phải. Nếu bệnh nhân có nhịp xoang, đầu xa của dây điện cực sẽ di động từ bên này sang bên kia kiểu cần gạt nước của xe ô tô vì thế còn được gọi là “di chuyển của cần gạt nước của đầu dây điện cực nhĩ”.
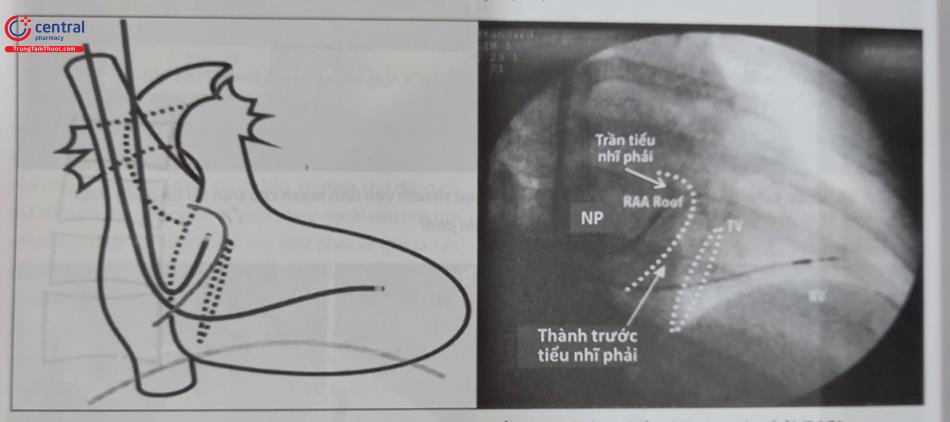
Khi không chắc chắn về vị trí của điện cực trong tiểu nhĩ phải, kiểm tra ở tư thế chiếu nghiêng trước phải, nếu đầu điện cực nằm đúng trong tiểu nhĩ phải sẽ cho thấy đầu điện cực ra phía trước.
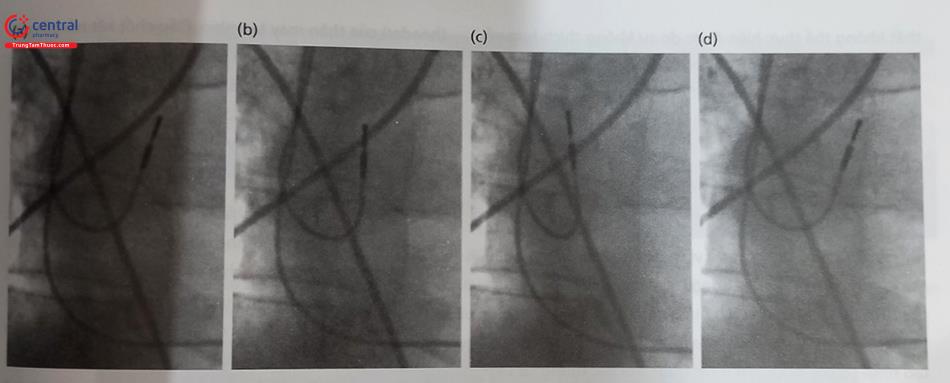
Từ a-d: Di động của điện cực nhĩ được đặt trong tiểu nhĩ phải với một loạt ảnh ở tư thế nghiêng trước phải. Di động điển hình của điện cực qua một chu chuyển tim kiểu cần gạt nước.
Sau khi xác định đầu dây điện cực đã ở trong tiểu nhĩ phải, dùng “dụng cụ cố định” kẹp vào đầu xa chốt cố định của dây điện cực nhĩ để xoáy giãn nở mỏ xoắn ốc gắn vào cơ nhĩ dưới màn tăng sáng như trong cố định điện cực thất phải. Khi mỏ xoắn ốc đã được nở ra đầy đủ, rút stylet chữ J ra một phần, kiểm tra sự bám cố định của dây điện cực vào cơ nhĩ và tiến hành đo các thông số điện học. Các thông số tạo nhịp có thể chấp nhận được trong tạo nhịp nhĩ được trình bày trong (Bảng 51.4).
Khi dây điện cực cố định chủ động được sử dụng, cũng như trong đặt dây điện cực tạo nhịp thất, các thông số tạo nhịp thường được cải thiện đáng kể sau 15-30 phút. Nếu các thông số ban đầu ở trong mức giới hạn, có thể tiến hành đo lại cứ 3-5 phút một lần. Trong trường hợp các thông số tạo nhịp ban đầu không tốt, thì nên tiến hành tìm vị trí mới. Các thông số điện học ban đầu càng tốt thì có khả năng kết quả tạo nhịp lâu dài sẽ thành công hơn. Cũng như trong đặt dây điện cực thất phải, một điều rất quan trọng là phải kiểm tra nguy cơ kích thích cơ hoành bằng cách tạo nhịp nhĩ ở cường độ cao 10V.
Nếu các thông số tạo nhịp ở mức chấp nhận được, tiến hành điều chỉnh độ chùng của điện cực ở trong buồng nhĩ cho thích hợp và khâu cố định điện cực vào cơ ngực lớn bằng chỉ 2-0 hoặc 3-0, không tiêu như trong cố định dây điện cực thất. Những sợi chỉ này cũng phải được cuốn buộc qua một chiếc ống bọc xung quanh dây điện cực và không bao giờ buộc trực tiếp vào lớp vỏ cách điện của dây điện cực như trong khâu cố định dây điện cực thất phải (Hình 51.51). Cuối cùng, cần đo lại các thông số tạo nhịp của cả dây điện cực nhĩ và điện cực thất trước khi kết nối với thân máy tạo nhịp.
Khi quyết định đặt dây điện cực nhĩ phải ở vị trí khác ngoài tiểu nhĩ phải thì thường là thành bên nhĩ phải và phải sử dụng dây điện cực cố định chủ động. Sau khi đưa stylet hình chữ J vào dây điện cực, làm cho đầu dây điện cực có dạng chữ J ở trong buồng nhĩ phải. Đưa đầu dây điện cực vào vùng giữa nhĩ phải rồi sau đó xoay theo chiều kim đồng hồ để đầu điện cực quay sang thành bên nhĩ phải (Hình 51.57c).
5.6.4 Đặt điện cực thượng tâm mạc
Dây điện cực thượng tâm mạc vĩnh viễn có thể được đặt cho cả buồng nhĩ và thất bằng cách phẫu thuật mở lồng ngực. Các loại dây điện cực mới cố định chủ động có phủ steroid và khâu không gây chấn thương có thể có ngưỡng tạo nhịp dài hạn tốt hơn. Tuy nhiên, kết quả lâu dài của dây điện cực tạo nhịp thượng tâm mạc tâm nhĩ vẫn còn là vấn đề khó khăn phải đương đầu. Các dây điện cực này phải đi qua giữa hoặc dưới các xương sườn và sau đó được đi vào đường hầm ở dưới da để tới vị trí túi máy, nên có nguy cơ cao bị gãy dây điện cực.
Nhìn chung, các hệ thống điện cực thượng tâm mạc hiện có đã cho thấy chúng có tuổi thọ ngắn hơn và kết quả lâu dài kém hơn so với dây điện cực nội tâm mạc. Việc đặt dây điện cực thượng tâm mạc thất trái bằng phương thức phẫu thuật có thể là cần thiết trong một số ít bệnh nhân khi phương pháp tiếp cận qua xoang vành để tạo nhịp hai
thất không thể thực hiện được do sự không thích hợp về giải phẫu các nhánh tĩnh mạch xoang vành hoặc tình trạng kích thích cơ hoành không khắc phục được. Phương pháp tiếp cận nội soi lồng ngực ít xâm lấn cũng thường được áp dụng để đặt các dây điện cực thượng tâm mạc.
5.7 Kết nối dây điện cực với thân máy và đặt thân máy vào túi máy, khâu túi máy
Khi các thông số tạo nhịp và vị trí dây điện cực chấp nhận được, mọi miếng gạc đặt trong túi máy được lấy bỏ và tưới rửa túi máy bằng dung dịch nước muối sinh lý. Kiểm tra lại tình trạng chảy máu và các dị vật trong túi máy. Thân máy tạo nhịp có thể được lập trình trước với các thông số ban đầu mong muốn ngay từ khi còn trong hộp vô trùng, sau đó nó được chuyển cho bác sĩ cấy máy.
Đối với máy tạo nhịp hai buồng, một điều cực kỳ quan trọng là dây điện cực thất và nhĩ phải được nhận biết chính xác bằng các thông số như số seri hoặc chiều dài của dây điện cực và kết nối đúng vào cổng của bộ phận kết nối (header) của thân máy tạo nhịp. Đầu chốt kết nối của dây điện cực phải được lau sạch và khô trước khi đưa vào cổng kết nối ở thân máy. Phần đầu xa chốt kết nối của dây điện cực phải được nhìn thấy đã đi qua vị trí của đinh vít tới phần cuối của cổng kết nối và vẫn còn giữ nguyên vị trí này sau khi siết chặt đinh vít (Hình 51.63,64,65).
Một vấn đề cũng cần lưu ý là không nên xoáy đinh vít quá chặt hoặc quá lỏng. Kéo nhẹ dây điện cực ra sẽ xác nhận dây điện cực đã được vít chặt vào thân máy chưa. Thông thường, kết nối dây điện cực tạo nhịp thất phải trước và sau khi việc kết nối đã hoàn chỉnh sẽ tiến hành kết nối điện cực nhĩ (Hình 51.65). Một số tác giả kết nối đồng thời cả dây điện cực thất và nhĩ phải với các cổng tương ứng ở thân máy. Những hệ thống tạo nhịp đơn cực sẽ chưa hoạt động cho đến khi thân máy (có chức năng như một cực dương) được đặt vào túi máy. Sau khi kết nối hoàn chỉnh, nếu máy đã bắt đầu hoạt động, phải kiểm tra hoạt động của máy bằng hình ảnh điện tâm đồ để xác định việc kết nối đúng các dây điện cực nhĩ và thất.
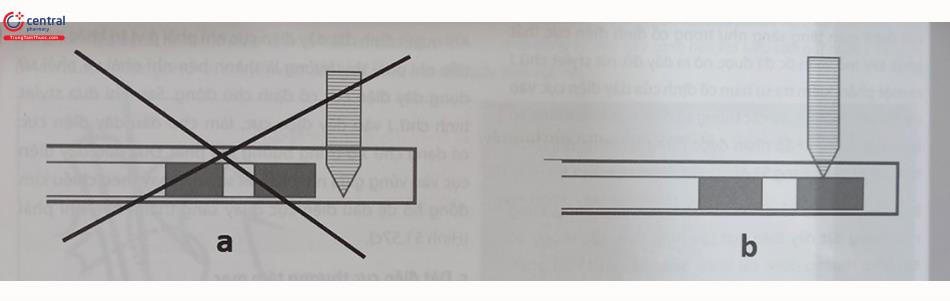
Đầu xa chốt kết nối của dây điện cực chưa đi qua vị trí đinh vít và b) Đầu xa chốt kết nối của dây điện cực đi qua vị trí đinh vít
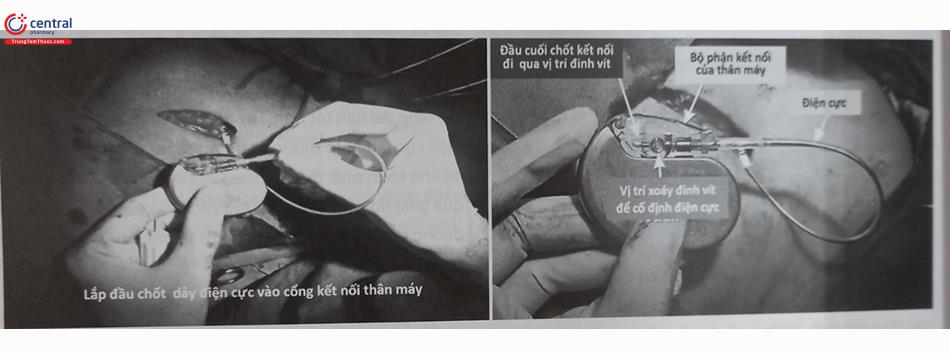
Lắp đúng đầu chốt điện cực vào cổng kết nối, đầu xa chốt kết nối của dây điện cực đã đi qua vị trí đinh vít
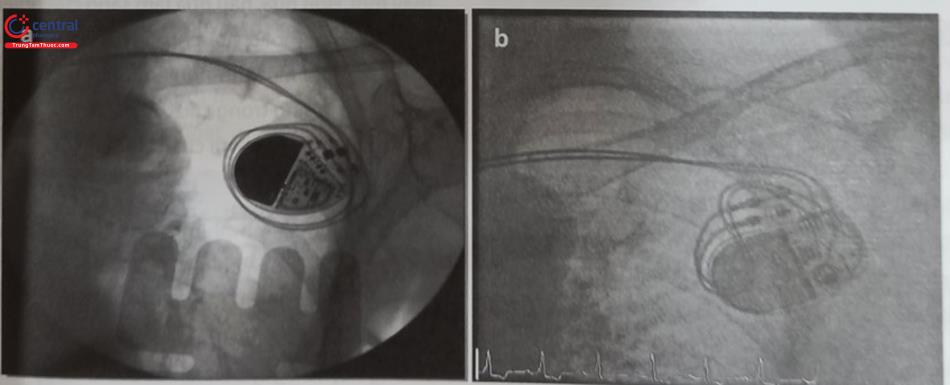
Cắm đầu chốt kết nối của dây điện cực thất vào cổng điện cực thất; b) Đầu chốt kết nối của dây dây điện cực đã được đưa hoàn chỉnh vào trong cổng kết nối và c) Xoáy để siết chặt đinh vít vào chốt kết nối của dây điện cực.
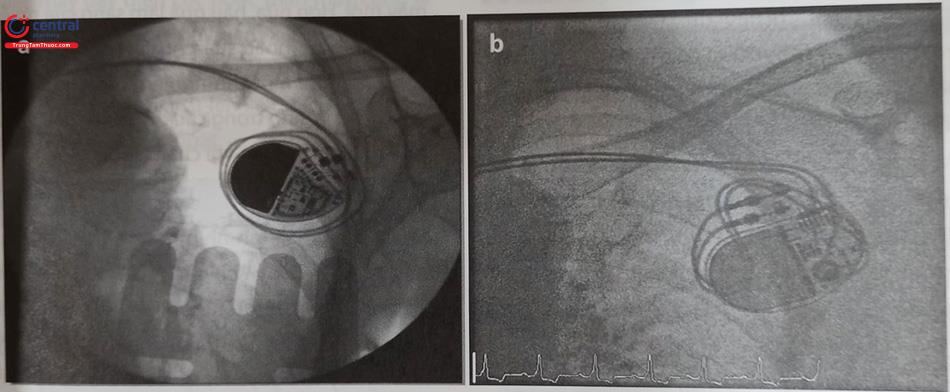
Đặt thân máy vào trong túi máy: Thân máy tạo nhịp phải được đặt cẩn thận và đúng vào trong túi máy. Phần dây điện cực còn dư thừa được cuộn tròn quanh thân máy hoặc được đặt xuống dưới thân máy để tránh gập góc quá mức. Phần dây điện cực này không nên đặt phía trên thân máy vì nó sẽ làm cho việc thay thân máy hoặc sửa chữa dây điện cực sau này khó khăn (Hình 51.66). Có bác sĩ cấy máy treo thân máy vào cân, cơ ngực lớn bằng chỉ không tiêu số 0 qua một lỗ buộc ở thân máy. Việc này làm hạn chế sự dịch chuyển của thân máy và tránh sự lật ngược của thân máy. Sau khi đã đặt thân máy vào túi máy, nếu cần thiết có thể kiểm tra các chức năng hoạt động của máy bằng đầu từ được bọc vô khuẩn của máy lập trình lên vùng máy. Kiểm tra toàn bộ hệ thống tạo nhịp dưới màn huỳnh quang tăng sáng trước khi khâu kín túi máy. Túi máy được khâu kín từ 2-3 lớp bằng chỉ tự tiêu cỡ 2,0-3,0. Lớp tổ chức dưới da thường được khâu bằng mũi chỉ rời, trong khi lớp sát ngoài da thường khâu bằng các khâu mũi vắt và phải đảm bảo hai mép da của túi máy phải được khâu cân đối (Hình 51.67). Khi khâu kín túi máy, cần cẩn thận để tránh đầu kim khâu làm tổn hại dây điện cực.
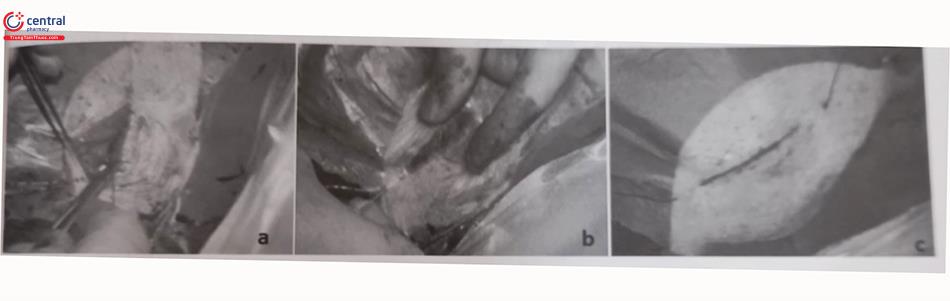
Khâu lớp trong bằng chỉ tiêu, mũi rời; b) Khâu lớp ngay dưới da bằng các mũi khâu vắt; c) Vết mổ túi máy sau khi khâu hoàn chỉnh hai mép da khớp cân đối.
Che phủ vết mổ bằng một lớp gạc vô trùng sau đó băng ép để tránh tụ máu trong túi máy. Trước khi bệnh nhân được chuyển ra khỏi phòng cấy máy, nên kiểm tra lại hoạt động, các thông số tạo nhịp của hệ thống tạo nhịp qua máy lập trình.
5.8 Sửa chữa hệ thống tạo nhịp và thay thân máy
Sửa chữa hệ thống tạo nhịp đã cấy có thể bao gồm thay thân máy, dây điện cực tạo nhịp hoặc cả hai. Thay thân máy không biến chứng thường là một thủ thuật đơn giản, tuy nhiên, trong một số trường hợp việc chuẩn bị phức tạp hơn trường hợp cấy mới. Chỉ định thay thân máy phải được xác nhận và chứng minh đầy đủ và đánh giá toàn hệ thống tạo nhịp bằng các biện pháp không xâm lấn để phát hiện mọi vấn đề liên quan tới dây điện cực. Hơn nữa, việc thay thân máy là cơ hội để thầy thuốc đánh giá lại các chỉ định tạo nhịp để đảm bảo chắc chắn loại máy và phương thức tạo nhịp đã sử dụng trước đó còn thích hợp với nhu cầu của bệnh nhân hay không. Trong một số trường hợp, việc bổ xung dây điện cực tạo nhịp nhĩ hoặc thất trái có thể là thích hợp. Trong một số trường hợp khác, bệnh nhân có thể có chỉ định để nâng cấp hệ thống thành ICD.
Đối với việc sửa chữa dây điện cực bị hỏng, thủ thuật thường phức tạp hơn nhiều so với cấy máy mới, thường do vấn đề chọc mạch, và cần phải tìm hiểu trước thủ thuật về nguyên nhân gây hỏng dây điện cực để dự phòng tránh bị tái diễn lại. Nếu như thủ thuật dự tính sẽ thay dây điện cực thì nên tiến hành chụp hệ tĩnh mạch cùng bên để thấy rõ hình ảnh, tình trạng hẹp, tắc của các tĩnh mạch.
Mặc dù các dây điện cực đã được biết về tình trạng chức năng trước phẫu thuật, tuy vậy chúng có thể bị tổn hại hoặc được phát hiện tổn hại trong quá trình phẫu tích. Bởi vậy, thầy thuốc và bệnh nhân nên chuẩn bị phương án sửa chữa một hoặc tất cả các dây điện cực tạo nhịp trong khi thay thân máy. Một vấn đề quan trọng nhất trong việc chuẩn bị thay dây điện cực hoặc thân máy là phải đảm bảo sự tương thích cơ học và điện học giữa các bộ phận mới và cũ còn giữ lại cũng như mọi bộ phận mới được bổ sung nâng cấp hệ thống tạo nhịp. Qua nhiều năm, hệ thống tạo nhịp đã được chế tạo có sự khác nhau về đầu kết nối của dây điện cực và cổng kết nối ở thân máy, nên có thể không tương thích với nhau. Hiện nay, tất cả các hệ thống tạo nhịp mới đều tuân theo một thiết kế chuẩn cho tất cả các bộ phận (chuẩn IS-1, IS-4 hoặc DF-1 và DF-4). Các hệ thống tạo nhịp cũ có thể có thiết kế dây điện cực không tương thích với thân máy tạo nhịp thế hệ mới hoặc thân máy cũ còn dùng được lại không tương thích với dây điện cực mới.
Trong khi thay thân máy hoặc phẫu thuật sửa chữa hệ thống tạo nhịp, cần đặc biệt chú ý phòng tránh nhiễm trùng bởi vì các nghiên cứu đã cho thấy tỷ lệ nhiễm trùng và các biến chứng khác khi thay máy cao hơn so với cấy máy mới. Hơn nữa, hậu quả lâm sàng của nhiễm trùng cấp tính sau thay hoặc sửa chữa hệ thống tạo nhịp thường nặng nề hơn. Một thử nghiệm mù cho thấy rằng việc sử dụng kháng sinh trong các thủ thuật như vậy đã làm giảm tỷ lệ nhiễm trùng so với chăm sóc chuẩn.
Một tình huống ít gặp nhưng là một thách thức có thể xảy ra khi thay máy tạo nhịp là tình trạng “đóng băng” giữa đầu dây điện cực và bộ phận kết nối của thân máy làm cho việc rút điện cực khỏi thân máy gặp khó khăn. Ước tính có khoảng 1-2% các trường hợp thay thân máy xảy ra tình huống này và nguyên nhân có thể là do sự trờn đinh vít cố định đầu chốt dây điện cực hoặc một số hợp phần của đầu kết nối dây điện cực bị vỡ ra. Những giải pháp có thể thực hiện gồm sử dụng chất bôi trơn, mũi khoan ngoại khoa hoặc khoan răng, dụng cụ cắt xương chỉnh hình để làm lộ ra đầu cuối của đầu kết nối. Nếu như không có giải pháp nào khác, dây điện cực có thể được cắt khỏi lỗ cắm ở bộ phận kết nối của thân máy, sau đó chụp cái mũ vào đầu điện cực (Hình 51.68). Nếu như dây điện cực được đậy mũ và để lại trong túi máy, thì nên khâu điện cực vào sàn túi máy để tránh nguy cơ dịch chuyển hoặc rò, trồi phần đầu điện cực ra ngoài. Một số thầy thuốc ưa thích cắt phần đầu gần của dây điện cực để giảm phần kim loại còn lại trong túi máy. Tuy nhiên, việc này có thể là là một vấn đề nan giải đối với dây điện cực cố định chủ động khi không thể thu mỏ xoắn vào sẽ làm phức tạp việc rút dây điện cực trong tương lai khi cần thiết. Cắt dây điện cực quá ngắn có thể dẫn đến nguy cơ tụt rơi phần dây điện cực còn lại vào hệ thống tĩnh mạch.
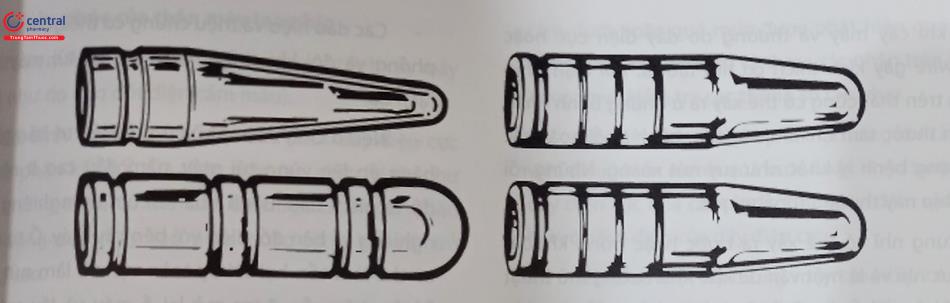
Cuối cùng, việc thay dây điện cực hoặc thân máy cũng là một cơ hội để đánh giá lại túi máy, xem xét thay đổi vị trí đặt máy cho thuận tiện, cấy lại thân máy dưới cơ. Tất cả các yếu tố này phải được đánh giá và lên kế hoạch để khỏi bị bất ngờ trước khi bắt đầu thủ thuật.
6 Biến chứng và xử trí
Cũng như các thủ thuật khác, cấy máy tạo nhịp có khả năng xảy ra các biến cố không mong muốn. Kỹ năng, kinh nghiệm và kỹ thuật là những yếu tố làm giảm bớt các biến cố xảy ra, nhưng mỗi bác sĩ cấy máy cần lường trước chúng có thể xảy ra để chuẩn bị xử lý tốt nhất. Bởi vậy, bác sĩ cấy máy không chỉ quan tâm đến việc hạn chế các biến chứng xảy ra mà còn phải phát hiện và xử trí sớm khi chúng xảy ra. Các biến chứng có thể xảy ra trong, ngay sau, những ngày đầu sau cấy máy (các biến chứng cấp) hoặc ở giai đoạn sau này (các biến chứng muộn).
6.1 Biến chứng cấp tính của cấy máy tạo nhịp
Do chọc mạch và đặt introducer sheath
- Tràn khí màng phổi.
- Tràn máu màng phổi.
- Chọc vào động mạch gây tụ máu ở tổ chức dưới da, trong cơ.
- Tổn thương ống ngực, dây thần
- Tắc mạch do khí hoặc dị vật.
- Thủng tim hoặc tĩnh mạch trung tâm.
Do đặt điện cực
- Rối loạn nhịp tim: Rối loạn nhịp chậm hoặc rối loạn nhịp
- Thủng tim hoặc tĩnh mạch trung tâm.
- Tổn thương van
- Tổn hại điện cực.
Do thân máy tạo nhịp
- Kết nối điện cực không đúng hoặc không hoàn hảo.
- Tụ máu trong ổ máy.
6.1.1 Tràn khí hoặc tràn máu màng phổi
Biến chứng này có thể không có các biểu hiện lâm sàng và chỉ phát hiện được khi chụp Xquang tim phổi. Cần xem xét chẩn đoán khi bệnh nhân có biểu hiện khó thở và/hoặc đau ngực sau khi cấy máy tạo nhịp.
Nếu tràn khí màng phổi số lượng ít, khu trú thì không cần giải quyết bằng các biện pháp can thiệp. Tuy nhiên, nếu bệnh nhân có các triệu chứng nặng nề, tràn khí >10%, hoặc tràn khí màng phổi tiến triển tăng thêm hoặc tồn tại kéo dài thì cần phải dẫn lưu màng phổi.
6.1.2 Rối loạn nhịp tim
Rối loạn nhịp tim có thể là một biểu hiện bệnh nền của bệnh nhân hoặc nó có thể do việc đặt điện cực tạo ra. Ở những bệnh nhân phụ thuộc máy tạo nhịp, việc can thiệp vô tình vào hệ thống tạo nhịp cũ (chưa có tạo nhịp tạm thời) có thể dẫn đến vô tâm thu hoặc nhịp chậm có triệu chứng. Nguyên nhân khác của nhịp chậm bao gồm: phản ứng phế vị, gây tê tại chỗ quá nhiều, tổn thương hệ thống dẫn truyền trong khi đưa và điều khiển điện cực (như tổn thương nhánh phải bó His ở bệnh nhân đã có block nhánh trái).
Sử dụng phương pháp tạo nhịp qua da và/hoặc Atropine, isoproterenol có thể có hiệu quả trong những tình huống này cho đến khi thiết lập được một biện pháp tạo nhịp có hiệu quả. Đối với các bệnh nhân có nguy cơ vô tâm thu trong khi cấy máy tạo nhịp, sửa chữa hệ thống tạo nhịp, thay thân máy, nên đặt tạo nhịp tạm thời trước khi tiến hành thủ thuật.
Những rối loạn nhịp nhanh cũng có thể xảy ra trong khi cấy máy và thường do dây điện cực hoặc guidewire gây kích thích cơ tim tạo ra. Rối loạn nhịp nhanh trên thất cũng có thể xảy ra ở những bệnh nhân có kích thước tâm nhĩ lớn, suy tim, bệnh phổi hoặc các tình trạng bệnh lý khác như suy nút xoang. Những rối loạn nhịp này thường thoáng qua.
Rung nhĩ có thể xảy ra trước hoặc trong khi đặt điện cực nhĩ và là một vấn đề khó khăn trong thủ thuật bởi vì không thể xác định được các thông số tạo nhịp nhĩ trừ khi rung nhĩ kết thúc tự phát hoặc bằng thuốc hoặc bằng sốc điện chuyển nhịp. Điện cực nhĩ cũng có thể được đặt trong khi rung nhĩ xảy ra và sẽ sử dụng tiêu chuẩn biên độ sóng rung nhĩ trong buồng tim >1mV hoặc lớn hơn. Phương án này làm giảm thời gian thủ thuật so với phương án chuyển nhịp trong thủ thuật, nhưng lại có thể dẫn tới đột quỵ não sau thủ thuật.
Rối loạn nhịp thất rất thường xảy ra khi đưa và điều khiển điện cực trong buồng thất nhưng nó thường thoáng qua, hiếm khi xảy ra kéo dài. Các yếu tố thuận lợi cho các rối loạn nhịp thất xảy ra như: giảm oxy máu, thiếu máu cơ tim cục bộ, các thuốc đang sử dụng (như thuốc cường giao cảm) và tạo nhịp không đồng bộ. Rút điện cực khỏi vị trí kích thích thường đủ để kết thúc các rối loạn nhịp này. Tuy nhiên, ở những bệnh nhân nhạy cảm, ngoại tâm thu thất do guidewire hoặc điện cực gây ra có thể dẫn đến nhịp nhanh thất bền bỉ hoặc rung thất; vì vậy nhóm cấy máy phải chuẩn bị cho tình huống này và sẵn sàng phá rung cho bệnh nhân nếu cần thiết. Thông thường,do bác sĩ cấy máy thường tập trung sự chú ý vào hình ảnh trên màn tăng sáng trong khi đặt điện cực nên bác sĩ hoặc nhân viên phụ giúp nên theo dõi điện tâm đồ trên monitoring trong thời gian này. Đôi khi guidewire còn lại hoặc điện cực tạo nhịp tạm thời bị di lệch là nguyên nhân gây kích thích tâm thất dẫn tới các rối loạn nhịp, nên việc rút dây điện cực tạo nhịp ra sẽ không giải quyết được rối loạn nhịp. Hiếm hơn, dây điện cực tạo nhịp thất là nguyên nhân gây ngoại tâm thu thất sau khi cấy.
6.1.3 Tụ máu trong túi máy
Đây là một trong những biến chứng thường gặp nhất trong cấy máy tạo nhịp và thường do chảy máu từ các tĩnh mạch nhỏ trong túi máy. Chảy máu cũng có thể từ các động mạch nhỏ hoặc máu chảy từ tĩnh mạch đặt các điện cực vào túi máy.
Các dấu hiệu và triệu chứng có thể gồm: đau, sưng phồng và đôi khi chảy máu từ vị trí túi máy qua vết rạch
Nếu ổ chảy máu nhỏ có thể điều trị bảo tồn bằng băng ép lên vùng túi máy, nằm đầu cao ít nhất > 45 độ và giảm đau. Bệnh nhân nếu nằm nghiêng thì nên nghiêng về bên đối diện với bên cấy máy. Ổ tụ máu lớn có thể làm tổn hại tới sự toàn vẹn và làm nứt vết mổ. Bệnh nhân cần được mở lại ổ máy và lấy máu tụ tại phòng điện sinh lý tim hoặc phòng mổ.
Không được đặt một kim để dẫn lưu máu tụ hoặc chọc hút máu tụ vì sẽ làm tăng nguy cơ nhiễm trùng ổ máy.
6.1.4 Thủng tim hoặc tĩnh mạch trung tâm
Thủng tim có thể dẫn tới tràn máu màng tim và ép tim. Cần phải nghi ngờ biến chứng này khi bệnh nhân xuất hiện đau ngực, tiếng cọ màng tim, hoặc hạ huyết áp sau khi cấy máy tạo nhịp. Chụp tim phổi có thể cho thấy bóng tim to hoặc đầu điện cực nằm ở ngoài tim. Sự thay đổi hình dạng phức bộ QRS tạo nhịp, đặc biệt là dạng block nhánh phải có thể là dấu hiệu chứng tỏ có sự di lệch đầu điện cực thất. Nếu bệnh nhân có tình trạng huyết động không ổn định do ép tim sẽ phải chọc và dẫn lưu dịch màng ngoài tim khẩn cấp.
6.1.5 Kích thích cơ hoành
Kích thích cơ hoành trái có thể xảy ra khi đặt dây điện cực thất ở mỏm thất phải, đặc biệt ở cường độ xung tạo nhịp cao. Khả năng thủng tim cũng cần được xem xét. Kích thích cơ hoành phải có thể xảy ra do sự di lệch của dây điện cực nhĩ gây kích thích dây thần kinh hoành phải. Trong những trường hợp này, nếu giảm cường độ xung kích thích không giải quyết được sự kích thích cơ hoành thì cần phải đặt lại dây điện cực.
6.1.6 Kích thích cơ vùng túi máy
Biến chứng này có thể xảy ra trong trường hợp dây điện cực tạo nhịp loại đơn cực, đặc biệt là thân máy được đặt lộn ngược trong ổ máy (một nút tiếp xúc trực tiếp với cơ ngực).
Gãy dây điện cực tạo nhịp có thể gây ra rò rỉ dòng điện vào tổ chức xung quanh và làm kích thích cơ quanh ổ máy.
6.1.7 Những hỏng hóc của thân máy tạo nhịp
Thân máy có thể bị tổn hại trong quá trình cấy máy (ví dụ như do dao đốt điện cầm máu).
Cố định không thích hợp đầu chốt dây điện cực vào bộ phận kết nối của thân máy tạo nhịp (ví dụ như xoáy không chặt) có thể dẫn đến trục trặc hoàn toàn hoạt động của máy tạo nhịp hoặc từng lúc với trở kháng
6.1.8 Di lệch hoặc hư hại dây điện cực
Dây điện cực tạo nhịp có thể bị bật, di lệch khỏi vị trí cố định ban đầu ngay sau khi cấy hoặc những ngày đầu sau cấy máy, trước khi nó trở nên cố định hơn nhờ sự đông máu và xơ hóa. Có thể nghi ngờ có sự di lệch dây điện cực khi máy mất dẫn nhịp, trở kháng cao, nhận cảm dưới hoặc quá mức được phát hiện qua máy lập trình hoặc điện tâm đồ và được xác nhận trên hình ảnh Xquang và kiểm tra các thông số tạo nhịp.
Dây điện cực có thể bị tổn hại trong khi cấy máy do việc điều khiển mạnh quá mức hoặc khâu buộc cố định dây điện cực quá chặt hoặc kim khâu đâm vào làm tổn hại vỏ cách điện của dây điện cực.
Kiểm tra một hệ thống máy tạo nhịp có dây điện cực bị tổn hại có thể cho thấy sự thay đổi của trở kháng. Sự nứt vỡ lớp vỏ cách điện của dây điện cực sẽ gây ra trở kháng thấp. Gãy dây dẫn điện cực, sự tiếp nối kém của đầu dây điện cực với thân máy, sự di lệch của dây điện cực đều gây ra trở kháng
6.2 Các biến chứng lâu dài của cấy máy tạo nhịp
Bảng 51.5. Các biến chứng lâu dài liên quan đến máy tạo nhịp và bệnh nhân
| LIÊN QUAN ĐẾN ĐIỆN CỰC | LIÊN QUAN ĐẾN THÂN MÁY | LIÊN QUAN ĐẾN BỆNH NHÂN |
|---|---|---|
Tắc hoặc nghẽn mạch: Hẹp, tắc tĩnh mạch dưới đòn, tĩnh mạch chủ trên. | ||
| Di lệch điện cực. | ||
| Xơ hóa ở chỗ tiếp xúc điện cực và cơ tim (Block đường ra). | ||
| Nhiễm trùng: Viêm nội tâm mạc nhiễm khuẩn. | Rò túi máy. | Đau |
| Hỏng điện cực: | Nhiễm trùng túi máy. | Lôi kéo vết rạch da. |
| Tổn hại nứt vỡ lớp vỏ cách điện. | Hội chứng Twiddler | |
| Gãy dây dẫn điện. | ||
| Viêm màng ngoài tim. |
6.2.1 Nhiễm trùng hệ thống tạo nhịp
Tỷ lệ nhiễm trùng máy tạo nhịp được báo cáo vào khoảng 1,9/1000 máy/năm dựa trên một nghiên cứu quần thể lớn trong thời gian 30 năm. Như đã đề cập trước đây, số lượng máy tạo nhịp được cấy hàng năm tiếp tục tăng lên và cho tới hiện nay tỷ lệ nhiễm trùng liên quan tới hệ thống tạo nhịp cũng tăng lên. Việc phát hiện các tình trạng nhiễm trùng này và điều trị thích hợp là vấn đề cực kỳ quan trọng trong chăm sóc bệnh nhân mang máy tạo nhịp tim. Nhiễm trùng có thể chỉ tại túi máy hoặc toàn bộ hệ thống tạo nhịp với hậu quả là nhiễm trùng máu nặng nề. Có một tỷ lệ cao nhiễm trùng máy tạo nhịp phải mổ lại (ví dụ như đặt lại thân máy). Vi khuẩn gây bệnh thường là chủng trên da như tụ cầu.
Việc điều trị nên bao gồm kháng sinh đường tĩnh mạch; tuy nhiên điều trị kháng sinh hiếm khi tiệt trừ được nhiễm trùng trừ khi đã lấy bỏ hệ thống tạo nhịp. Tỷ lệ tử vong do viêm nội tâm mạc nhiễm khuẩn liên quan tới máy tạo nhịp là vào khoảng 31- 66% nếu không lấy bỏ hệ thống tạo nhịp, còn khi kết hợp lấy bỏ hệ thống tạo nhịp và điều trị thuốc thì tỷ lệ tử vong khoảng 18% hoặc thấp hơn.
Thời điểm thích hợp để lấy bỏ hệ thống tạo nhịp tùy thuộc vào tình trạng lâm sàng của bệnh nhân, tuy nhiên không nên để quá lâu.
6.2.2 Huyết khối hoặc tắc mạch
Biến chứng mạch máu rất thường gặp trong thủ thuật cấy máy tạo nhịp có thể là tắc tĩnh mạch không có triệu chứng cho tới phù nề chi trên. Tử vong do biến chứng tắc mạch rất hiếm. Điều trị ban đầu gồm nằm cao đầu và nâng cao chi trên. Nếu huyết khối tĩnh mạch dưới đòn hoặc tĩnh mạch nách có triệu chứng có thể phải điều trị chống đông hoặc tiêu cục máu. Một điều được khuyến cáo rằng nếu huyết khối tĩnh mạch sâu đã được xác định thì phải điều trị chống đông bằng warfarin ít nhất 6 tháng trừ khi có chống chỉ định.
Hẹp hoặc tắc tĩnh mạch chủ trên có thể phải tiến hành nong bằng bóng qua da hoặc hội chẩn ngoại khoa để cân nhắc biện pháp xử lý.
6.2.3 Sự di chuyển của thân máy tạo nhịp
Sự di chuyển của thân máy tạo nhịp có thể xảy ra nếu túi máy lớn, tổ chức xung quanh túi máy lỏng lẻo, thân máy không được cột chặt vào cơ.
Sự di chuyển của thân máy xuống dưới vú hoặc ra phía nách có thể làm kéo căng dây điện cực hoặc tạo ra một tư thế không thuận lợi và có nguy cơ gây rò rỉ ra ngoài da. Hiện tượng rò rỉ này thường được báo hiệu bằng một giai đoạn “tiền rò rỉ” trước đó với các dấu hiệu khó chịu và biến đổi màu của tổ chức mỏng bị kéo căng ở phía trên chỗ nhô lên của phần hệ thống tạo nhịp.
Những yếu tố nguy cơ làm xuất hiện rò rỉ gồm: có ít tổ chức dưới da, khối lượng và hình dạng của máy tạo nhịp, có thêm các bộ phận phụ ngoài (như bộ phận tiếp hợp dây điện cực) ở trong túi máy, cách tạo của túi máy, sự kích ứng do sự hoạt động hoặc của áo mặc.
Việc nhận biết tiền rò rỉ cho phép cân nhắc khả năng giải cứu hệ thống tạo nhịp bằng cách đặt lại hệ thống tạo nhịp vào dưới cơ ngực lớn hoặc dưới vùng bụng. Nếu rò rỉ đã xảy ra, thì hệ thống tạo nhịp được xem như là đã nhiễm khuẩn và giải pháp thực hành hiện nay là lấy bỏ hệ thống tạo nhịp
6.2.4 Đau vùng cấy máy
Thân máy tạo nhịp được đặt dưới da thường dung nạp tốt, tuy nhiên đôi khi có thể xảy ra hiện tượng đau. Đau thường xảy ra do túi máy nhỏ làm căng các tổ chức cận kề xung quanh. Nhiễm trùng mạn tính cũng có thể là nguyên nhân gây đau. Đau do nguyên nhân thần kinh cũng thường gặp và có thể được điều trị thành công bằng tiêm steroid và làm lại túi máy.
6.2.5 Hội chứng twiddler
7 Theo dõi sau thủ thuật cấy và sửa chữa hệ thống tạo nhịp
Là một tình trạng mà thân máy tạo nhịp bị xoay lộn ngược ở trong túi máy. Điện cực có thể bị xoắn vặn gây ra sự kéo căng quá mức và có thể bị bật làm máy mất dẫn nhịp.
Đối với việc cấy mới hệ thống tạo nhịp cũng như sửa chữa hệ thống tạo nhịp và thay thân máy tạo nhịp cần theo dõi chặt chẽ bệnh nhân trong những ngày đầu. Ghi điện tâm đồ 12 chuyển đạo và theo dõi điện tâm đồ liên tục trong vòng 24 giờ đầu. Tại một số trung tâm, bệnh nhân sau khi về bệnh phòng sẽ được chụp Xquang ngực thẳng để xác nhận vị trí điện cực và kiểm tra có bị tràn khí màng phổi hay không. Tại một số trung tâm khác, việc chụp Xquang ngực không được thực hiện ngay sau mổ trừ khi lâm sàng nghi ngờ có biến chứng và sẽ thực hiện vào ngày hôm sau. Một dây treo cẳng tay có thể giúp hạn chế sự cử động quá mức của chi trên cùng bên trong thời gian 12-24 giờ. Một biên bản cấy máy tỉ mỉ phải được thực hiện ngay sau thủ thuật bao gồm kiểu máy, nhà chế tạo, số máy và điện cực, các bước và quy trình cấy máy, những khó khăn, thuận lợi trong quá trình thực hiện thủ thuật.
Giảm đau có thể là cần thiết trong một vài ngày đầu. Bệnh nhân thường được khuyên hạn chế vận động chi trên cùng bên trong một thời gian, đặc biệt là tránh giơ tay lên cao quá mức bả vai trong khoảng 2 tuần. Tuy nhiên, bệnh nhân không nên hạn chế vận động cánh tay quá mức vì điều này có thể gây ra cứng khớp vai và chậm trễ việc phục hồi chức năng về sau. Vết mổ đặt máy phải được giữ khô và thay băng trong 7-10 ngày.
Các hệ thống tạo nhịp mới được cấy sẽ chỉ có một số lợi ích hạn chế nếu như nó không được lập trình hoàn hảo. Bởi vậy trước khi cho bệnh nhân ra viện, cần phải kiểm tra và lập trình hệ thống tạo nhịp dựa theo nhu cầu của từng bệnh nhân và các đánh giá không xâm lấn về hệ thống tạo nhịp. Lập trình máy tạo nhịp dựa trên 2 nguyên tắc chính:
- Tối ưu hóa tình trạng huyết động của bệnh nhân và
- Đảm bảo sự tiêu thụ năng lượng của pin ở mức thấp nhất. Khi hai yếu tố này là đối lập nhau, thì yếu tố thứ nhất nên được ưu tiên; tuy nhiên các cơ hội để đạt được yếu tố thứ hai cũng không nên bỏ qua như lập trình kéo dài khoảng AV để tránh tạo nhịp thất, nhát bóp hỗn hợp; tần số tim tối thiểu lúc nghỉ thấp hơn; giảm độ lớn của xung kích thích 6-12 tuần sau khi cấy máy để kéo dài tuổi thọ của pin.
Một số nghiên cứu đã cho thấy tầm quan trọng của việc tránh tạo nhịp thất phải không cần thiết, đặc biệt là ở các bệnh nhân có suy tim và rối loạn chức năng thất trái. Những bệnh nhân này nếu có dẫn truyền nhĩ thất bảo tồn thì nên lập trình khoảng AV kéo dài. Các thông số đáp ứng tần số có thể được cài đặt trước khi bệnh nhân ra viện hoặc trong những lần thăm khám tiếp sau. Điều này thường được làm dựa trên kinh nghiệm hoặc đánh giá sau khi cho bệnh nhân thực hiện gắng sức đi bộ nếu cần thiết. Một số thế hệ máy tạo nhịp mới có chức năng phát hiện ngưỡng dẫn nhịp tự động và nó cho phép lập trình công suất tạo nhịp thấp hơn và sẽ tự động tăng độ lớn xung tạo nhịp lên nếu phát hiện thấy ngưỡng dẫn nhịp tăng. Một bản ghi chép các thông số đã được lập trình được giao cho bệnh nhân giữ.
Thầy thuốc cấy máy phải sắp xếp lịch để kiểm tra và theo dõi định kỳ bệnh nhân được cấy máy. Bệnh nhân cũng cần được chỉ dẫn và lời khuyên về sự cần thiết cũng như tầm quan trọng của việc theo dõi kiểm tra hệ thống tạo nhịp đều đặn. Một vấn đề trước đây đã được tranh luận là nhu cầu dự phòng viêm nội tâm mạc cho bệnh nhân cấy máy tạo nhịp. Các khuyến cáo hiện nay không khuyến cáo dự phòng kháng sinh thường quy cho bệnh nhân có điện cực nội mạc.
8 Những hỏng hóc chức năng hệ thống tạo nhịp
8.1 Đánh giá bệnh nhân có nghi ngờ hỏng hóc chức năng máy tạo nhịp
Điều quan trọng là phân tích cẩn thận điện tâm đồ của họ. Lý tưởng nhất là phân tích các đoạn điện đồ trong buồng tim thu được qua giao diện với máy tạo nhịp. Các gai xung tạo nhịp là những tín hiệu có tần số cao và thường được lọc bỏ bởi các máy điện tim kỹ thuật số mới hơn. Hơn nữa các gai xung tạo nhịp từ các điện cực lưỡng cực thường nhỏ hơn và khó nhìn thấy hơn các gai xung tạo nhịp của các điện cực đơn cực. Điều quan trọng và cần thiết là ghi đồng thời nhiều chuyển đạo hoặc sử dụng các máy ghi điện tim cũ hơn để có thể nhìn rõ các gai xung tạo nhịp. Cách tiếp cận điện tim của bệnh nhân tạo nhịp một cách có hệ thống sẽ giúp cho việc xác định đúng các hỏng hóc chức năng của hệ thống tạo nhịp.
8.2 Đánh giá chung những hỏng hóc chức năng máy tạo nhịp có thể xảy ra
8.2.1 Xem xét các thông số tạo nhịp
Nếu như có một giao diện mới với máy tạo nhịp thì cần xem các thông số tạo nhịp như phương thức tạo nhịp, tần số cơ sở, giới hạn tần số trên, các thời khoảng, ngưỡng dẫn nhịp, điện trở, biên độ sóng P hoặc R nhận cảm được và các chức năng khác như chức năng chuyển phương thức tạo nhịp tự động, hysteresis, đáp ứng tần số.
8.2.2 Ghi điện tâm đồ 12 chuyển đạo và đánh giá các dữ liệu sau
Xác định có gai xung kích thích tạo nhịp không và buồng tạo nhịp có dẫn nhịp không.
Nếu không có các gai xung kích thích tạo nhịp thì khử cực tự thân phải đầy đủ.
Đánh giá nhịp tự thân được nhận cảm thích hợp tương ứng với nhịp tạo nhịp.
Đánh giá các thời khoảng chu trình của máy tạo nhịp hai buồng bằng cách đo các thời khoảng về phía sau từ một gai xung tạo nhịp nhĩ.
8.3 Một số hỏng hóc thường gặp ở hệ thống tạo nhịp
Những bệnh nhân có hệ thống máy tạo nhịp bị hỏng chức năng nói chung sẽ không có các gai xung tạo nhịp hoặc không có dẫn nhịp hoặc không nhận cảm.
8.3.1 Mất phát xung kích thích
Các nguyên nhân thường gặp của ngừng nhịp tạo nhịp được trình bày ở phần sau. Đặt một nam châm lên vùng máy tạo nhịp sẽ gây ra tạo nhịp không đồng bộ. Nếu hiện tượng ngừng tạo nhịp được giải quyết khi sử dụng nam châm thì nguyên nhân của nó có thể là nhận cảm quá mức, trái lại nếu hiện tượng ngừng tạo nhịp không giải quyết được thì phải tìm nguyên nhân khác.
Máy không phát xung: Có thể pin của máy ở giai đoạn cuối và dễ dàng phát hiện bằng kiểm tra qua máy lập trình.
Hỏng dây điện cực: Có thể do lỏng đinh ốc vít cố định đầu chốt dây điện cực, mất kết nối của đầu dây điện cực với thân máy, hỏng phần dây dẫn của điện cực, hoặc tổn hại lớp vỏ cách điện của dây điện cực. Khi cónghi ngờ hỏng đầu dây điện cực, thầy thuốc nên nhanh chóng cho chụp phim Xquang ngực. Phim chụp có thể cho thấy đầu chốt dây điện cực không kết nối hoàn hảo với phần kết nối của thân máy hoặc nó cho thấy một sự không toàn vẹn của lớp vỏ cách điện hoặc dây dẫn của điện cực. Khi trở kháng của điện cực tăng lên đáng kể chứng tỏ mất dẫn điện của dây điện cực và thường do gãy đứt dây dẫn của điện cực và khi có sự giảm đáng kể của trở kháng chứng tỏ tổn hại lớp vỏ cách điện của dây điện cực.
Nhận cảm quá mức: Nhận cảm quá mức các nhiễu điện từ (EMI), điện thế cơ, hoặc sóng T có thể dẫn tới hiểu sai các tín hiệu và như vậy sẽ đáp ứng sai do các tín hiệu này.
Giả hỏng chức năng máy tạo nhịp: Việc chẩn đoán nhầm những hỏng hóc chức năng máy tạo nhịp có thể xảy ra khi các gai kích thích nhỏ của hệ thống tạo nhịp lưỡng cực không nhìn thấy trên điện tâm đồ bề mặt. Hỏng chức năng cũng có thể được chẩn đoán nhầm nếu không chú ý tới các đặc tính chức năng khác cho phép tần số tim xuống thấp hơn hoặc cao tần số đã được lập trình. Điều quan trọng là nhớ tới các chức năng khác đã được cài đặt như hysteresis, tần số tim khi ngủ, chế độ đáp ứng tần số hoặc chế độ chuyển phương thức tạo nhịp tự động: có thể làm nhầm lẫn với hỏng chức năng máy tạo nhịp.
8.3.2 Mất dẫn nhịp
Mất dẫn nhịp máy tạo nhịp có thể do:
Ngưỡng dẫn nhịp tăng: Rối loạn điện giải như tăng Kali máu, nhiễm toan máu, các thuốc chống rối loạn nhịp tim (đặc biệt là các thuốc nhóm Ic như flecainide) và sự xơ hóa cơ tim (như trong bệnh cơ tim và nhồi máu cơ tim) có thể làm tăng ngưỡng dẫn nhịp.
Hỏng chức năng dây điện cực: có thể do:
Gãy dây điện cực.
Bật dây điện cực hoặc đầu dây điện cực gây thủng cơ tim: có thể gây ra thay đổi hình dạng của nhịp tạo nhịp, đặc biệt là thay đổi hình dạng phức bộ QRS tạo nhịp từ dạng block nhánh trái sang block nhánh phải.
- Block đường ra của xung kích thích (Exit block): Block đường ra được định nghĩa là việc không thể phát ra xung tạo nhịp ở đầu mút điện cực để kích thích cơ tim cận kề. Hiện tượng này thường do phản ứng viêm xảy ra ở đầu mút của dây điện cực trong khi cấy gây
- Hiện nay, hầu hết các nhà sản xuất đã thiết kế các điện cực có phủ steroid để giảm tối thiểu mức độ viêm ở đầu mút dây điện cực và làm giảm tỷ lệ block đường ra của xung kích thích.
Hiện tượng muộn trễ (Latency): Được định nghĩa là sự chậm trễ giữa xung kích thích và khởi phát tâm thu điện học. Hiện tượng này có thể xảy ra trong trường hợp rối loạn điện giải nặng.
8.3.3 Mất nhận cảm
Do dây điện cực bị bật: Thường đi kèm hiện tượng mất dẫn nhịp.
Tổn hại lớp vỏ cách điện của dây điện cực.
Các tín hiệu điện của nhịp nội tại yếu.
Thay đổi về điện đồ: Những thay đổi tạm thời có thể xảy ra do rối loạn điện giải hoặc cân bằng toan kiềm và những thay đổi vĩnh viễn xảy ra do nhồi máu cơ tim hoặc bệnh cơ
Nhát bóp ngoại tâm
Hỏng thân máy: (các bộ vi mạch nhận cảm).
8.4 Các hỏng hóc chức năng tạo nhịp khác
8.4.1 Hội chứng máy tạo nhịp
Được định nghĩa là các dấu hiệu và triệu chứng xảy ra ở các bệnh nhân có máy tạo nhịp do các thời khoảng co bóp giữa nhĩ và thất không thỏa đáng. Hội chứng tạo nhịp thường do sự dẫn truyền ngược thất-nhĩ gây ra. Hội chứng máy tạo nhịp cũng có thể xảy ra trong rối loạn nhịp nhĩ do gắng sức gây ra, do mất đồng bộ nhĩ thất khi máy tạo nhịp chuyển phương thức tạo nhịp tự động sang phương thức tạo nhịp VVI.
8.4.2 Nhịp nhanh trung gian qua máy tạo nhịp (PMT)
Được định nghĩa là một loại nhịp nhanh được duy trì bởi sự tham gia kích thích liên tục của máy tạo nhịp. Mới thoạt nhìn, đó là nhịp nhanh QRS giãn rộng (do tạo nhịp) có thể giống với nhịp nhanh thất nhất là trong trường hợp máy tạo nhịp với điện cực lưỡng cực có gai kích thích nhỏ rất khó nhìn thấy trên điện tâm đồ.
Một dạng nhịp nhanh qua trung gian máy tạo nhịp xảy ra khi một hệ thống máy tạo nhịp 2 buồng đáp ứng với tần số nhĩ nhanh trong cơn rối loạn nhịp nhanh nhĩ.
Một dạng khác của nhịp nhanh qua trung gian máy tạo nhịp xảy ra khi có sự nhận cảm quá mức ở điện cực nhĩ, như nhận cảm quá mức điện thế cơ.
9 Những vấn đề thường gặp ở bệnh nhân có máy tạo nhịp tim
9.1 Những vấn đề quanh phẫu thuật của bệnh nhân
Đánh giá trước phẫu thuật: Bệnh nhân cần được thu thập tiền sử bệnh tật và khám thực thể và kiểm tra máy tạo nhịp để đánh giá các thông số tạo nhịp như ngưỡng tạo nhịp và nhận cảm, điện trở điện cực.
Xác định mức độ phụ thuộc máy tạo nhịp tim: Những bệnh nhân phụ thuộc máy tạo nhịp nên chuẩn bị sẵn sàng các thiết bị tạo nhịp tạm thời.
Nếu như vùng phẫu thuật nằm gần với vùng túi máy tạo nhịp thì nên tạm dừng chức năng đáp ứng tần số để tránh đáp ứng tạo nhịp với tần số nhanh do sự rung hoặc áp lực truyền tới thân máy.
Cầm máu bằng dao điện có thể gây ra sự ức chế tạm thời việc phát xung của máy tạo nhịp do sự nhận cảm quá mức sóng điện từ (EMI). Dao điện nên sử dụng hạn chế và thực hiện cắt đốt trong khoảng thời gian ngắn và điện cực của dao điện phải đặt ở xa vị trí túi máy tạo nhịp.
Sau phẫu thuật, máy tạo nhịp phải được kiểm tra lại để phát hiện các dấu hiệu bất thường về chức năng, tình trạng điều chỉnh lại phương thức tạo nhịp, những thay đổi về thông số tạo nhịp như ngưỡng tạo nhịp và nhận cảm, trở kháng của điện cực. Chụp tim phổi thẳng sau phẫu thuật tim để đánh giá có tổn thương hoặc di lệch điện cực hay không.
9.2 Nhiễu điện từ (EMI) trong môi trường bệnh viện
9.2.1 Chụp cộng hưởng từ (MRI)
Trường điện từ trong khi chụp cộng hưởng từ có thể gây ra lực xoắn và những hỏng hóc chức năng của hệ thống máy tạo nhịp. Nhiều thế hệ máy tạo nhịp mới có ít bộ phận Sắt có thể nhiễm từ hơn nên lực xoắn được tạo ra cũng ít hơn. Lực nam châm có thể gây ra tình trạng tạo nhịp không đồng bộ, còn tín hiệu có tần số radio có thể gây ra sự ức chế tạo nhịp, tạo nhịp với tần số nhanh hoặc chuyển lại phương thức tạo nhịp.
Máy tạo nhịp đơn cực dễ chịu sự ảnh hưởng của chụp cộng hưởng từ hơn. Trong khi một số nhỏ trung tâm đã phát triển chương trình chụp riêng biệt cho các bệnh nhân có cấy máy tạo nhịp tim, nhưng nhìn chung, nên tránh chụp cộng hưởng từ ở hầu hết các bệnh nhân có máy tạo nhịp tim cấy trừ khi cần thiết tuyệt đối.
Gần đây, các hệ thống tạo nhịp tương thích chụp cộng hưởng từ đã ra đời và được sử dụng rộng rãi trong thực hành lâm sàng. Kỹ thuật tương thích chụp cộng hưởng từ chắc chắn sẽ tiếp tục phát triển.
9.2.2 Tán sỏi ngoài cơ thể (extracorporeal shock-wave lithotripsy)
Tán sỏi ngoài cơ thể là một biện pháp điều trị sỏi thận do máy tán sỏi tạo ra các sóng xung chấn tập trung vào viên sỏi với một áp lực lớn khiến viên sỏi vỡ ra và sau đó theo nước tiểu ra ngoài. Các sóng xung chấn có thể gây tổn hại các máy tạo nhịp có đáp ứng tần số bằng nhận cảm cử động và có các tinh thể áp điện. Các sóng xung chấn có thể gây ra nhận cảm quá mức và dẫn tới tần số tạo nhịp nhanh không sinh lý. Những máy tạo nhịp này phải được lập trình lại về chế độ không đáp ứng tần số trước khi làm thủ thuật. Nếu như máy tạo nhịp có tinh thể áp điện đặt ở vùng bụng thì không nên tiến hành tán sỏi thận ngoài cơ thể.
Các sóng xung chấn có thể bị hiểu nhầm là hoạt động điện học của nhĩ; bởi vậy, các máy tạo nhịp hai buồng phải được lập trình về phương thức tạo nhịp VVI để tránh tạo nhịp thất tần số
Có thể tiến hành tán sỏi thận ngoài cơ thể cho một bệnh nhân có máy tạo nhịp; tuy nhiên, phần thân máy tạo nhịp nên ở xa tiêu điểm của sóng xung chấn tán sỏi thận nhất có thể và một thầy thuốc tim mạch có kinh nghiệm về theo dõi và xử lý các vấn đề của máy tạo nhịp nên có mặt gần buồng tán sỏi trong thời gian thủ thuật.
9.2.3 Điều trị xạ trị
Phóng xạ chẩn đoán không ảnh hưởng tới máy tạo nhịp tim. Điều trị xạ trị cho vùng ngực như trong ung thư vú, hoặc các khối ác tính ở phổi có thể gây ảnh hưởng và/hoặc tổn thương tích lũy. Sự tổn hại các bộ vi mạch hợp nhất của máy tạo nhịp là do sự rò rỉ dòng điện giữa các phần vỏ cách điện. Tổn hại này có liên quan trực tiếp tới liều lượng phóng xạ tích lũy.
Máy tạo nhịp phải được kiểm tra trước và sau một đợt điều trị. Theo dõi điện tâm đồ nên được thực hiện cho những bệnh nhân phụ thuộc máy tạo nhịp. Thân máy tạo nhịp nên được che chắn khỏi tia xạ trị.
9.2.4 Các máy theo dõi tim (cardiac monitorings)
Các máy theo dõi tim phát dòng điện vào cơ thể người bệnh nhằm mục đích đo thông khí phút có thể làm ảnh hưởng đến máy tạo nhịp sử dụng thông khí phút làm phương thức đáp ứng tần số.
9.2.5 Kích thích điện thần kinh qua da (transcutaneous electric nerve stimulation)
Là an toàn đối với bệnh nhân có máy tạo nhịp lưỡng cực. Bệnh nhân có máy tạo nhịp đơn cực có thể phải giảm mức độ nhận cảm xuống.
9.2.6 Các thiết bị chữa răng
Một số loại thiết bị chữa răng có thể gây ra ức chế máy tạo nhịp tim, đặc biệt là máy tạo nhịp đơn cực. Rung có thể làm tăng tần số tạo nhịp ở những loại máy tạo nhịp đáp ứng tần số bằng phương thức nhận cảm cử động.
9.2.7 Sốc điện phá rung chuyển nhịp (cardioversion/ defibrillation)
Nhát sốc từ máy phá rung hoặc chuyển nhịp sử dụng dòng điện xoay chiều có thể làm tổn hại thân máy tạo nhịp hoặc gây ra cài đặt lại chế độ hoạt động của máy. Nếu như cần thiết phải thực hiện phá rung chuyển nhịp bằng dòng điện xoay chiều, các điện cực sốc nên đặt ở vị trí xa thân máy nhất có thể. Sau thủ thuật phải kiểm tra lại hệ thống máy tạo nhịp.
9.2.8 Liệu pháp sốc điện hay gây co giật bằng điện (electroconvulsive therapy)
Là phương pháp sử dụng một dòng điện để tạo ra cơn co giật, nói chung là không ảnh hưởng tới chức năng máy tạo nhịp. Bệnh nhân nên được đánh giá máy tạo nhịp trước và sau thủ thuật. Theo dõi điện tim trong đợt áp dụng liệu pháp là cần thiết.
9.2.9 Liệu pháp nhiệt cao tần (diathermy)
Có thể gây nhiễu hoặc tổn hại máy tạo nhịp nếu phải sử dụng cho những vùng gần thân máy tạo nhịp.
9.2.10 Dao điện (electrocautery)
Cầm máu bằng dao điện có thể gây ra sự ức chế tạm thời việc phát xung của máy tạo nhịp do sự nhận cảm quá mức sóng điện từ (EMI). Dao điện nên sử dụng hạn chế và chỉ thực hiện cắt đốt trong khoảng thời gian ngắn và điện cực của dao điện phải đặt ở xa vị trí túi máy tạo nhịp.
9.3 Nhiễu điện từ môi trường (environmental emi)
9.3.1 Các máy điện thoại cầm tay (Cellular telephones)
Các thiết bị này nói chung là an toàn. Các thế hệ cũ hơn được báo cáo là có ảnh hưởng tới máy tạo nhịp trong khi chuyển và nhận cuộc gọi. Bệnh nhân có máy tạo nhịp không nên để máy điện thoại gần vị trí thân máy tạo nhịp như túi áo và nên tránh cầm giữ điện thoại để nghe cùng bên với máy tạo nhịp khi sử dụng.
9.3.2 Các thiết bị giám sát đồ vật điện (electronic article surveillance-eas)
Là một loại hệ thống chống trộm cắp, có một cổng tạo ra một trường điện từ và mọi người phải đi qua cổng đó. Trường điện từ có thể gây ra nhiễu loạn máy tạo nhịp như ức chế sự phát xung của máy tạo nhịp. Các bệnh nhân có máy tạo nhịp hai buồng đơn cực đặc biệt nhạy cảm với nhiễu từ hệ thống EAS.
9.3.3 Các thiết bị điện công nghiệp
Bao gồm các thiết bị như máy hàn hồ quang, có thể tạo ra trường điện từ mạnh. Độ lớn của trường điện từ thay đổi theo loại thiết bị và nếu như nó đủ mạnh có thể ảnh hưởng tới các máy tạo nhịp đơn cực. Bệnh nhân cần phải được kiểm tra riêng để đảm bảo an toàn.
9.3.4 Các lò vi sóng (microwave ovens)
Hiện nay do các lò vi sóng được thiết kế tốt hơn và các máy tạo nhịp được bảo vệ tốt hơn nên ảnh hưởng của lò vi sóng đối với máy tạo nhịp không còn là vấn đề đáng kể nữa.
9.3.5 Máy phát hiện kim loại (metal detectors)
Các máy phát hiện kim loại được đặt ở những nơi công cộng như sân bay có thể gây ra báo động bởi vì phát hiện ra máy tạo nhịp, và nói chung nó không ảnh hưởng đáng kể vào chức năng của máy tạo nhịp. Bệnh nhân nên tránh ở lâu xung quanh thiết bị này và đi qua chúng ở tốc độ bình thường.
9.3.6 Các đường điện cao thế và các trạm điện
Những vùng này có thể gây ức chế hoặc tạo nhịp không đồng bộ đối với các máy tạo nhịp đơn cực nếu như bệnh nhân ở khá gần trong trường điện. Ở những khoảng cách công cộng thông thường sẽ không ảnh hưởng tới máy tạo nhịp.
9.3.7 Đáp ứng của máy tạo nhịp với nhiễu điện từ
9.3.8 Ức chế tạo nhịp
Nếu điều này xảy ra thì đây rõ ràng là một thảm họa. Phần lớn các thế hệ máy tạo nhịp hiện nay có các lược đồ bảo vệ làm cho hiện tượng ức chế kéo dài hiếm khi xảy ra.
9.3.9 Tạo nhịp nhanh
Nhận cảm quá mức với các nhiễu điện từ ở điện cực nhĩ trong hệ thống tạo nhịp DDD có thể gây nảy cò tạo nhịp thất ở tại hoặc gần giới hạn trên. Sự đáp ứng này thường dung nạp được, nhưng có một số người khi hiện tượng này kéo dài có thể gây ra hồi hộp, hạ huyết áp hoặc đau thắt ngực. Tạo nhịp nhanh cũng có thể xảy ra qua phương thức nhận cảm thông khí phút.
9.3.10 Chuyển về phương thức tạo nhịp không đồng bộ
Hầu hết các máy tạo nhịp hiện nay đều có thuật điện toán bảo vệ chống lại hiện tượng ức chế kéo dài do hiện tượng nhiễu. Lược đồ điện toán dựa trên nguyên lý là các tín hiệu tần số nhanh được phát hiện không giống với các tín hiệu khử cực cơ tim. Máy tạo nhịp được lập trình để có một cửa sổ nhiễu mẫu trong giai đoạn trơ của thất.
Ở hầu hết các loại máy, tín hiệu lặp đi lặp lại được phát hiện nằm trong cửa sổ nhiễu mẫu sẽ chuyển máy tạo nhịp sang chế độ tạo nhịp không đồng bộ. Tạo nhịp không đồng bộ nói chung thường an toàn, nhưng nó không tránh khỏi nguy cơ của tạo nhịp không đồng bộ và nhát tạo nhịp có thể xảy ra trong giai đoạn dễ bị kích thích của thất và có thể khởi phát các rối loạn nhịp thất.
10 Kết quả cấy máy taoh nhịp qua các thử nghiệm lâm sàng
10.1 Các thử nghiệm tạo nhịp thông thường
Các thử nghiệm lâm sàng hầu hết là các thử nghiệm nhỏ và không mù nhằm đánh giá khả năng gắng sức và chất lượng cuộc sống của các phương thức tạo nhịp khác nhau, như buồng tạo nhịp, tạo nhịp có đáp ứng tần số và các kiểu nhận cảm khác
Các thử nghiệm lâm sàng đã cho thấy sự ưu việt của phương thức tạo nhịp thất có đáp ứng tần số (VVIR) so với tạo nhịp thất với tần số cố định (VVI) về mặt chất lượng cuộc sống và khả năng gắng sức.
Nhiều thử nghiệm lâm sàng đã chứng tỏ lợi ích của
phương thức tạo nhịp 2 buồng trên nền tạo nhịp nhĩ ở các bệnh nhân sau cấy máy tạo nhịp vì suy chức năng nút xoang hoặc block nhĩ thất độ cao.
Có những dữ liệu mâu thuẫn nhau về lợi ích của phương thức tạo nhịp 2 buồng so với tạo nhịp một buồng thất có đáp ứng tần số. Những thử nghiệm không mù trước đây cho thấy lợi ích về tử vong của phương thức tạo nhịp 2 buồng DDD so với 1 buồng VVI ở những bệnh nhân bị block nhĩ thất hoàn toàn. Tuy nhiên, một số nghiên cứu tiến cứu có mù đã không cho thấy tạo nhịp nhĩ làm giảm tỷ lệ tử vong hoặc suy tim ở những bệnh nhân bị suy chức năng nút xoang và block nhĩ thất độ cao. Tuy nhiên, một vài thử nghiệm mù đã cho thấy rằng tạo nhịp nhĩ đã làm giảm cả rung nhĩ và đột quỵ. Tuy nhiên lợi ích này có thể bị hạn chế ở nhóm bệnh nhân bị suy nút Một trong những lợi ích rõ rệt của phương thức tạo nhịp 2 buồng, tạo nhịp nhĩ là tránh được hội chứng máy tạo nhịp, mà nó có thể gặp tới 10% ở các bệnh nhân được tạo nhịp kiểu VVI.
10.2 Tóm tắt một số thử nghiệm mù, cỡ mẫu lớn của phương thức tạo nhịp thất so với tạo nhịp nhĩ
10.2.1 Thử nghiệm chọn lựa phương thức tạo nhịp ở người già (thử nghiệm PASE)
Một thử nghiệm mù đơn, ngẫu nhiên có đối chứng giữa tạo nhịp thất so với tạo nhịp 2 buồng ở 407 bệnh nhân trên 65 tuổi. Tiêu chí đánh giá chính là chất lượng cuộc sống với thời gian theo dõi là từ 30 tháng trở lên. Chất lượng cuộc sống được cải thiện rõ rệt ở nhóm được cấy máy tạo nhịp. Những bệnh nhân bị rối loạn chức năng nút xoang nhưng không có block nhĩ thất có chất lượng cuộc sống tốt hơn rõ rệt khi được cấy máy tạo nhịp 2 buồng so với nhóm được cấy máy tạo nhịp 1 buồng thất.
10.2.2 Thử nghiệm tạo nhịp sinh lý tại canada (thử nghiệm stopp)
Trong thử nghiệm này 1.474 bệnh nhân được chỉ định tạo nhịp thất và 1094 bệnh nhân được tạo nhịp sinh lý. Trong khoảng thời gian theo dõi trung bình là 3 năm, không thấy ảnh hưởng đáng kể của phương thức tạo nhịp đến tỷ lệ tử vong, đột quỵ và nhập viện vì suy tim. Tuy nhiên, tỷ lệ rung nhĩ hàng năm thấp hơn đáng kể ở nhóm tạo nhịp nhĩ, mặc dù phải sau 2 năm tác dụng có lợi này mới rõ rệt. Nhóm cấy hệ thống tạo nhịp thất có tỷ lệ biến chứng xung quanh giai đoạn phẫu thuật giảm 50%, nhưng có 5% bệnh nhân bị hội chứng máy tạo nhịp và phải nâng cấp thành tạo nhịp 2 buồng.
10.2.3 Thử nghiệm lựa chọn phương thức tạo nhịp ở bệnh nhân bị suy nút xoang (thử nghiệm most)
Một thử nghiệm mù nhằm so sánh tạo nhịp 2 buồng với tạo nhịp một buồng thất ở 2010 bệnh nhân bị suy nút xoang. Không có sự ưu việt nào của tạo nhịp 2 buồng so với tạo nhịp 1 buồng thất theo tiêu chí chính của thử nghiệm là: tử vong do mọi nguyên nhân, hoặc đột quỵ không tử vong qua 33,1 tháng theo dõi. Tuy nhiên, phương thức tạo nhịp 2 buồng có một số lợi điểm theo tiêu chí phụ bao gồm: giảm tỷ lệ bị rung nhĩ, giảm triệu chứng của suy tim và cải thiện chất lượng cuộc sống. Không có sự khác biệt về tỷ lệ nhập viện vì suy tim giữa hai nhóm.
10.2.4 Thử nghiệm tạo nhịp uk và các biến cố tim mạch (thử nghiệm uk-pace)
Đây là thử nghiệm so sánh các phương thức tạo nhịp VVI(R) và DDD(R) ở 2021 bệnh nhân già (tuổi trung bình là 80 tuổi) bị block nhĩ thất độ cao. Các bệnh nhân được chia mù để cấy máy DDD (50%), VVI (25%) và VVIR (25%). Kết quả cho thấy: không có sự khác biệt về tỷ lệ đột quỵ, rung nhĩ hoặc nhập viện vì suy tim.
10.2.5 Phân tích gộp các nghiên cứu so sánh tạo nhịp nhĩ và tạo nhịp thất
Healey và cộng sự năm 2006 đã tiến hành phân tích gộp tất cả các thử nghiệm mù có đối chứng so sánh phương thức tạo nhịp nhĩ và tạo nhịp thất. Tổng số có 35.000 bệnh nhân được đưa vào phân tích. Không có sự khác biệt về giảm tỷ lệ tử vong và suy tim với phương thức tạo nhịp nhĩ. Tuy nhiên, có sự giảm đáng kể về tỷ lệ bị rung nhĩ (hazard ratio [HR] 0,80, 95% [CI] 0,77 tới 0,89) và giảm giới hạn (hazard ratio [HR] 0,80, 95% [CI] 0,77 tới 0,89) về đột quỵ não ở nhóm tạo nhịp nhĩ.
10.3 Tạo nhịp mỏm thất phải
Vẫn còn là vấn đề được tranh luận. Đây là vị trí ổn định và đáng tin cậy đối với tạo nhịp thất phải. Tuy nhiên tạo nhịp thất phải tạo ra sự mất đồng bộ giữa hai thất và dẫn tới một số tác dụng bất lợi như rối loạn chức năng tâm thu và tâm trương thất trái. Các nghiên cứu hồi cứu và tiến cứu đã cho thấy có mối liên quan giữa số nhát tạo nhịp thất phải tăng với tỷ lệ rung nhĩ và suy tim tăng. Các kỹ thuật tạo nhịp hiện nay nhằm làm giảm tạo nhịp thất phải tới mức tối thiểu được ưa thích hơn các kỹ thuật cũ. Sau đây là một số thử nghiệm bước ngoặt cho thấy tạo nhịp thất phải kết hợp với những hậu quả xấu.
10.3.1 Thử nghiệm DAVID
Thử nghiệm DAVID là nghiên cứu đầu tiên về chiến lược tạo nhịp thất phải ở bệnh nhân cấy máy phá rung chuyển nhịp. Thử nghiệm giả thuyết rằng tạo nhịp 2 buồng có thể làm cho tỷ lệ suy tim thấp hơn ở những bệnh nhân này có EF < 40%. Sau 1 năm, tỷ lệ tử vong và nhập viện vì suy tim tăng lên đáng kể ở nhóm có tạo nhịp 2 buồng. Các tác giả nhận thấy tỷ lệ tạo nhịp mỏm thất phải tăng ở nhóm DDD-70 (60%) so với nhóm VVI-40 (3%). Các tác giả kết luận rằng những ảnh hưởng của tạo nhịp thất phải ở nhóm tạo nhịp DDD đã dẫn tới những hậu quả xấu.
10.3.2 Thử nghiệm save pace
Thử nghiệm này kiểm tra xem liệu việc áp dụng công nghệ tạo nhịp mới để làm giảm tỷ lệ tạo nhịp thất phải, có làm giảm tỷ lệ rung nhĩ ở những bệnh nhân được cấy máy tạo nhịp 2 buồng hay không. Những bệnh nhân bị suy nút xoang, dẫn truyền nhĩ thất bình thường và thời gian QRS bình thường đã được thiết kế mù vào 2 nhóm: một nhóm cấy máy tạo nhịp 2 buồng thông thường và một nhóm cấy máy tạo nhịp 2 buồng giảm tạo nhịp thất, giảm sự mất đồng bộ 2 thất. Kết quả cho thấy tỷ lệ rung nhĩ kéo dài ở nhóm tạo nhịp 2 buồng có giảm tạo nhịp thất thấp hơn nhóm tạo nhịp 2 buồng thông thường (HR 0,60, 95% CI 0,41 tới 0,88).
10.3.3 Nghiên cứu protect-pace
Đây là thử nghiệm mù, tiến cứu, đa trung tâm và ở nhiều nước khác nhau nhằm so sánh sự thay đổi về phân suất tống máu thất trái (LVEF) giữa nhóm tạo nhịp mỏm thất phải và và tạo nhịp vùng cao vách liên thất trong thời gian 2 năm trên 240 bệnh nhân bị block nhĩ thất độ cao và phân suất tống máu cơ sở bình thường. Kết luận của nghiên cứu là: vị trí điện cực không kết hợp với sự khác biệt đáng kể về LVEF, nhập viện vì suy tim, tử vong, hoặc rung nhĩ. Các tác giả cũng kết luận rằng tạo nhịp vùng vách thất phải không có tác dụng bảo vệ chức năng thất trái so với tạo nhịp mỏm thất phải qua một giai đoạn 2 năm đầu.
10.3.4 Khuyến cáo
Hầu hết các khuyến cáo gần đây về tạo nhịp tim và tạo nhịp tái đồng bộ cơ tim đều đề cập đến vấn đề tạo nhịp mỏm thất phải so với tạo nhịp vùng vách/đường ra thất phải. Các khuyến cáo đều đề cập rằng các thử nghiệm nhỏ đã cho thấy tạo nhịp vùng vách đã bảo tồn chức năng thất trái trong khoảng thời gian trung bình tới dài hạn và tạo nhịp bó His cũng tỏ ra có lợi. Tuy nhiên, các khuyến cáo cũng nhận thấy rằng còn quá sớm để đưa ra một đề nghị liên quan tới vị trí tối ưu của điện cực thất phải.
11 Các xu hướng trong tương lai
11.1 Tạo nhịp không có dây điện cực (leadless pacemakers)
Mặc dù những tiến bộ đáng kể về kỹ thuật thiết kế và cấy máy tạo nhịp tim, nhưng ước tính vẫn có khoảng 1/10 bệnh nhân có các ảnh hưởng bất lợi liên quan tới máy tạo nhịp. Các ảnh hưởng bất lợi này liên quan tới thân máy, túi máy và điện cực nằm trong các tĩnh mạch. Gần đây, một loại máy tạo nhịp tim không dây điện cực đã được phát triển, trong đó kết hợp pin, các bộ vi mạch điện tử và điện cực trong một vỏ máy nhỏ có thể đưa qua tĩnh mạch bẹn, tĩnh mạch chủ dưới vào buồng nhĩ phải, rồi thất phải. Một cuộn lò xo sẽ gắn thiết bị vào nội mạc cơ tim ở mỏm thất phải. Một số thử nghiệm nhỏ không mù đã cho thấy hệ thống tạo nhịp không dây điện cực được cấy an toàn và tạo ra phương thức tạo nhịp một buồng tại buồng thất phải.
11.2 Kỹ thuật nhận cảm
Những tiến bộ về phương thức nhận cảm sinh lý và lược đồ đáp ứng tần số gồm:
- Nhiều cảm biến cho việc tạo nhịp sinh lý hơn: Ví dụ như một cảm biến mong muốn kết hợp nhận cảm cử động, một phương thức nhận cảm có đáp ứng nhanh hơn với phương thức nhận cảm khác như thông khí phút, có đáp ứng chậm hơn nhưng tỷ lệ thuận với mức độ gắng sức.
- Nhận cảm hỗn hợp: là sự đóng góp thích hợp của mỗi phương thức nhận cảm trong mỗi giai đoạn hoạt động và có thể lập trình được theo yêu cầu.
- Nhận cảm kiểm tra chéo (Sensor “cross-checking”) được thực hiện để xác định liệu sự gia tăng tần số nhĩ nội tại là thích hợp. Nếu như một cảm biến không xác nhận có sự gia tăng hoạt động, trong khi máy tạo nhịp nhận cảm có sự tăng tần số nhĩ, thì máy tạo nhịp sẽ sử dụng cảm biến cử động để điều chỉnh tần số tim cho thích hợp. Cũng như vậy, các máy tạo nhịp với nhiều cảm biến có thể phát hiện sự bất đồng giữa các cảm biến và bởi vậy tránh được việc tạo nhịp nhanh không thích hợp do đáp ứng dương tính giả của một cảm biến.
12 Tài liệu tham khảo
- Amin Al‐Ahmad, Andrea Nataleet al. How‐to Manual for Pacemaker and ICD Devices: Procedures and Programming. 1st edition 2018, by John Wiley & Sons
- Andea Ruso et al. Transvenous Lead Placement. In Surgical Implantation of Cardiac Rhythm Devices. 2018 by Elsevier Inc.
- Christian Sticherling, Francisco Marin et al. Antithrombotic management in patients undergoing electrophysiological procedures: a European Heart Rhythm Association (EHRA) position document endorsed by the ESC Working Group Thrombosis, Heart Rhythm Society (HRS), and Asia Pacific Heart Rhythm Society (APHRS). Europace 2015; 17: 1197–1214 .
- David Ramsdale, Archana Rao. Cardiac Pacing and Device Therapy. 2012; Springer Verlag London
- Estrada A.H et al. Tranvenous pacing implantation techniques, tips and lessons learned along the Journal of Veterinary Cardiology 2019; 22, 51e64.
- Felix Yang and Guy Kulbak. A new trick to a routine procedure: taking the fear out of the axillary vein stick using the 35o caudal view. Europace 2015; 17: 1157-1160
- Fred M. Kusumoto, Mark H. Schoenfeld et al. 2018 ACC/AHA/HRS Guideline on the Evaluation and Management of Patients With Bradycardia and Cardiac Conduction Circulation 2019; 140: e382–e482.
- Gautham Kalahasty, Suraj Kapa, Joshua Cooper. Components of a pacing and ICD system: basic concepts of pacing. In Cardiac Pacing and ICDs. Edited by Kenneth A. Ellenbogen and Karoly Kaszala. 6th Edition 2020; John Wiley & Sons, Ltd.
- Gerry Kaye. Pacermaker for the treatment of bradyarhythmias. In Practical Interventional Cardiology, Ever Grech. 3th Edition; Taylor & Francis Group.
- Haran Burri, Christoph Starck et al. EHRA expert consensus statement and practical guide on optimal implantation technique for conventional pacemakers and implantable cardioverter-defibrillators: endorsed by the Heart Rhythm Society (HRS), the Asia Pacific Heart Rhythm Society (APHRS), and the Latin-American Heart Rhythm Society (LAHRS); Europace 2021; 00:1–26 .
- Helen Eftekhari et al. Cardiac pacing and devices: history, technologies and current innovations. British Journal of Cardiac Nursing 2017; Vol 12, No
- Hitesh C Patel et al. Caudal fluoroscopy to guide venous access for pacemaker device implantation: should tHis now be standard practice?. Heart Asia 2017; 9:68–69.
- Hui Yang, Hejun Jiang et al. Safety and Efficacy of a Modified Axillary Vein Technique for Pacemaker Implantation. Cardiol Plus 2018; 3:104-107.
- Jeanne E Poole et al. Implantable Electronic Device Surgical Implant. In Surgical Implantation of Cardiac Rhythm Devices. Pub. 2018; Elsevier,
- Jeffrey L. Apfelbaum, Peter M. Schulman, Aman Mahajan. Practice Advisory for the Perioperative Management of Patients with Cardiac Implantable Electronic Devices: Pacemakers and Implantable Cardioverter/Defibrillators. Anesthesiology 2020; 132:225–52.
- Joseph Marine et al. Techniques of pacemaker and ICD implantation and removal. In Cardiac Pacing and ICDs. Kenneth A. Ellenbogen, Karoly Kaszala. 7th Edition 2020; John Wiley & Sons Ltd.
- Kenneth Ellenbogen, Karoly Kaszala. Cardiac Pacing and ICDs. 7th Edition 2020; John Wiley & Sons Ltd.
- Kim Permanent pacemaker implantation technique: Part 1&2. Heart 2009; 95: 259-264, 334-342.
- Majid Haghjoo. Cardiac Implantable Electronic Devices. In Practical Cardiology. 2021, Elsevier
- Majid Haghjoo. Techniques of Permanent Pacemaker Implantation. In Current Issues and Recent Advances in Pacemaker Therapy, Attila Roka. 1st edition 2012; IntechOpen
- Maully J. Shah; Michel J. Silks et al. PACES Expert Consensus Statement on the Indications and Management of Cardiovascular Implantable Electronic Devices in Pediatric Patients. Heart Rhythm. July 2021 PACES Expert
- Michele Brignole et ESC Guidelines on cardiac pacing and cardiac resynchronization therapy. The Task Force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC). Developed in collaboration with the European Heart Rhythm Association (EHRA). European Heart Journal 2013; 34, 2281–2329.
- Niek E. G. Beurskens, Karel N. Breeman et al. Leadless cardiac pacing systems: current status and future prospects. Expert Review of Medical Devices 2019;16(11) 923–930.
- Paul C. Zei1 and Javid Nasi. Extrathoracic Subclavian Vein Access. In How-to Manual for Pacemaker and ICD Devices: Procedures and Programming. First Edition. Edited by Amin Al-Ahmad, Andrea Natale et al. Published 2018 by John Wiley &
- Paul Zei1 and Javid Nasir. Extrathoracic Subclavian Vein Access. In How to Manual for Pacemaker and ICD Devices: Procedures and Programming.Amin Al Ahmad, Andrea Natale et al. 2018; by John Wiley & Sons, Inc.
- Samuel J. Asirvatham et al. Cardiac Pacing, Defibrillation and Resynchronization: A Clinical Approach. 2021; Wiley
- Sergey Barsamyan and Kim Rajappan. Central Venous Access Techniques for Cardiac Implantable Electronic Devices. European Journal of Arrhythmia & Electrophysiology; 2018; 4(2): 66–7
- Tyler Taigen. Cardiac Pacing. In Manual of Cardiovascular Medicine, Brian P. Griffin; 5th Edition, 2018 by Lippincott Williams & Wilkins
- Sanjay S. Srivatsa.A proposed technique for right ventricular septal pacing.E-Journal of Cardiology Practice 2014; 12(20).
- Silva Mulpuru et al. Cardiac Pacemakers: Function, Troubleshooting, and Management: Part 1&2. JACC 2017; 69(2):189–210

