Can thiệp bít thông liên nhĩ - Phẫu thuật tim bẩm sinh
Nguồn: Sách Tim mạch can thiệp
Chủ biên
PGS.TS.BS. Phạm Mạnh Hùng
Tác giả
PGS.TS.BS.Nguyễn Lân Hiếu
BSCKII.Đỗ Quốc Hiển
TS.BSNT.Nguyễn Minh Hùng
ThS.BSNT.Nguyễn Văn Hiếu
ThS.BS.Trần Bảo Trang
Can thiệp bít thông liên nhĩ ngày nay đã được phát triển với nhiều dụng cụ và thao tác tân tiến. Kỹ thuật này ra sao? Hãy cùng Trung Tâm Thuốc Central Pharmacy (trungtamthuoc.com) tìm hiểu trong bài viết sau đây.
1 Giới thiệu chung
Thông liên nhĩ (atrial septal defect) (TLN) là bệnh tim bẩm sinh thường gặp ở trẻ em, và là bệnh tim bẩm sinh thường gặp nhất ở người lớn. Trong đó, TLN lỗ thứ phát (lỗ thứ 2) là thể hay gặp nhất và có khả năng đóng được bằng dụng cụ qua đường ống thông. Các thể thông liên nhĩ khác hầu như không đóng được bằng can thiệp, mà phải sử dụng phương pháp ngoại khoa.
Phẫu thuật điều trị TLN được thực hiện rất sớm từ những năm 50 của thế kỷ XX và sau đó đã trở thành phương pháp điều trị kinh điển, với kết quả rất tốt, tính an toàn và hiệu quả cao, tuy nhiên vẫn có một tỷ lệ tử vong và biến chứng trong quá trình phẫu thuật (do mở ngực, mở xương ức, tim phổi nhân tạo và các biến chứng sau mổ). Một bất lợi khác của phẫu thuật vá lỗ TLN là để lại sẹo mổ và ảnh hưởng tâm lý cho gia đình và bản thân bệnh nhân sau khi trải qua một cuộc phẫu thuật. Chính vì những nguyên nhân trên các nhà khoa học đã cố gắng nghiên cứu trong rất nhiều năm và cho ra đời phương pháp bít TLN qua da theo đường mạch máu bằng các dụng cụ mà không cần phải phẫu thuật.
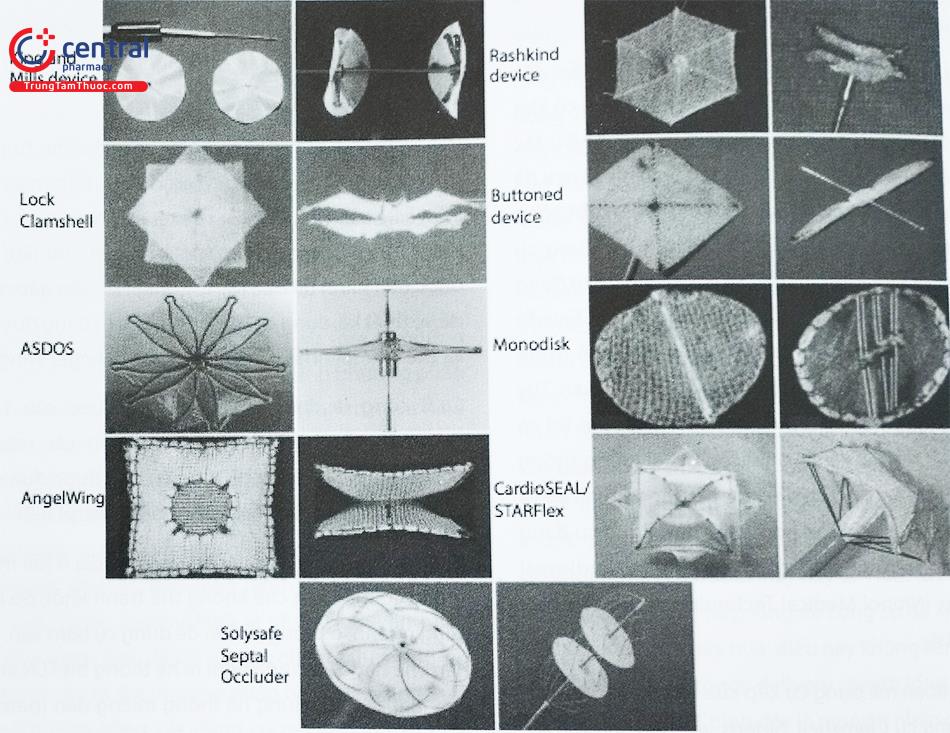
Can thiệp bít TLN yêu cầu các dụng cụ phải an toàn ít biến chứng, dễ dàng thao tác, quan sát tốt dưới màn tăng sáng, thay đổi vị trí linh hoạt hoặc rút lại nếu cần thiết; dụng cụ cũng cần phải có kích cỡ nhỏ và mềm mại để có thể dùng cho trẻ nhỏ. Đã có rất nhiều các dụng cụ với nguyên lý trên đã ra đời, an toàn và thu được kết quả đáng khích lệ. Tuy nhiên, các dụng cụ can thiệp vẫn liên tục được cải tiến để đạt hiệu quả và độ an toàn cao hơn.
Năm 1974, lần đầu tiên TLN được bít thành công trên người bằng dụng cụ qua da, kỹ thuật được thực hiện bởi King và cộng sự. Dụng cụ này gồm một hệ thống màng Dacron (sợi vải tổng hợp) bao bọc lấy các lưới thép như hình một cái ô (dù) và được gắn ở đầu xa của ống thông. Đường kính TLN được đo bằng bóng bơm căng tại vị trí vách liên nhĩ và cỡ dụng cụ được lựa chọn sẽ lớn hơn đường kính lỗ TLN khi bơm bóng 10 mm. Hệ thống ống thông sẽ được đưa vào cơ thể từ tĩnh mạch đùi hoặc tĩnh mạch cảnh. Hai cánh của dụng cụ (còn được gọi là dù) được mở theo nguyên lý mà đến nay rất nhiều loại dụng cụ thế hệ sau vẫn sử dụng: mở đĩa trái của dù, kéo về vách liên nhĩ, cố định cánh nhĩ trái và mở cánh bên nhĩ phải để kẹp vách liên nhĩ vào giữa 2 cánh dù. Dây nối với dụng cụ sẽ được rút ra và giải phóng dụng cụ.
King và Mills đã tiến hành áp dụng phương pháp này trên động vật. Lỗ TLN được tạo ra bằng cách chọc vách liên nhĩ của chó thí nghiệm. Dụng cụ bít thành công ở 5 trong 9 chó thí nghiệm, theo dõi sau thủ thuật thấy không còn luồng thông tồn lưu (residual shunt) cũng như việc nội mạc hoá bề mặt của dụng cụ cũng diễn ra hết sức thuận lợi. Sau thực nghiệm này, phương pháp của King đã được triển khai trên người: 18 bệnh nhân đã được thông tim, 10 người (56%) đã được lựa chọn để bít bằng dụng cụ và 5 bệnh nhân đã được bít thành công (50%). Tuổi của bệnh nhân từ 17 đến 75, trung bình là 24, đường kính lỗ thông khi bơm căng bóng từ 18 đến 26 mm. Theo dõi sau thủ thuật ghi nhận triệu chứng lâm sàng được cải thiện, kích thước các buồng tim phải nhỏ lại. Thông tim kiểm tra sau đó không thấy có bước nhảy oxy tồn lưu. Tuy nhiên sau kết quả đáng khích lệ này, King và cộng sự đã không tiếp tục sử dụng dụng cụ này nữa, điều này không liên quan đến kỹ thuật mà do kích thước delivery sheath (ống chuyển dụng cụ) quá lớn (23F). Chính đây là nguyên nhân chủ yếu gây ra các biến chứng khi sử dụng cũng như việc dụng cụ mang tính đột phá này của King không được áp dụng rộng rãi trên lâm sàng.
Một thời gian sau, Rashkind cho ra đời một dụng cụ mới nhỏ hơn dựa theo nguyên lý tự “mở dù”. Dụng cụ cải tiến này có từ 3 đến 6 cánh làm bằng thép. Cánh dù sẽ có khả năng tự mở khi được đẩy ra ngoài ống thông ở trong nhĩ trái, sau đó dụng cụ sẽ được kéo về và mắc vào vách liên nhĩ bằng các móc nhỏ. Hệ thống delivery sheath (ống chuyển dụng cụ) để đưa dụng cụ vào bít lỗ TLN có kích cỡ từ 14 đến 16F. Dụng cụ có 3 kích cỡ 25, 30 và 35 mm. Kích cỡ dụng cụ được lựa chọn cần lớn gấp đôi so với đường kính TLN khi đo bằng bóng. Dụng cụ này đã được thử nghiệm trên chó và bò cho thấy lớp nội mạc phủ lên trên bề mặt của dụng cụ rất tốt. Giữa năm 1979, dụng cụ của bác sĩ William Rashkind đã được áp dụng trên người. Sau đó, từ năm 1980, Cục quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) đã cho tiến hành các nghiên cứu trên lâm sàng về loại dụng cụ mới này. Đây có thể coi là nghiên cứu đầu tiên trên thế giới về dụng cụ bít qua đường mạch máu ở bệnh nhân TBS. Điều đáng tiếc là bác sĩ Rashkind không còn sống cho đến khi có những kết luận đầu tiên về nghiên cứu của mình và cũng không được chứng kiến sự phát triển “vũ bão” của kỹ thuật bít các lỗ thông bằng dụng cụ qua da.
Do dụng cụ của Rashkind vẫn còn một số nhược điểm đặc biệt là khả năng mở chính giữa cân xứng và không có khả năng thay đổi vị trí cũng như mở lại dụng cụ, nhiều tác giả đã nghiên cứu để cải tiến dụng cụ này. James Lock đã cải tiến thành công bằng cách tăng cường thêm một vòng lò xo thứ hai ở ngay chính giữa dù. Năm 1989 dụng cụ Clamshell do Lock và cộng sự thiết kế với 2 cánh dù tự động mở đã được áp dụng trên lâm sàng để đóng lỗ TLN. Sau đó FDA đã cho phép tiến hành thực nghiệm ở một số trung tâm can thiệp và đã thu được các kết quả rất khả quan. Tuy nhiên dụng cụ này nếu kích thước nhỏ hơn 13 mm thì có nhược điểm rất dễ gãy cánh và dễ còn để lại luồng thông tồn lưu. Chính vì vậy dụng cụ đã được cải tiến về thiết kế và chất liệu để đạt hiệu quả cao hơn. Hiện nay, dụng cụ đang được lưu hành trên thị trường với tên gọi là Cardioseal hay STARTFlex (Nitinol Medical Technologies, Inc, Boston, Massachusetts).
Cùng với giai đoạn mà dụng cụ kép của Rashkind được cải tiến thành dụng cụ Clamshell, Sideris và cộng sự đã thiết kế dụng cụ nút để bít TLN (buttoned device). Dụng cụ của Sideris được thử nghiệm trên lợn và đã thu được thành công ở 17 trường hợp trong 20 động vật thí nghiệm (85%). Các trường hợp thất bại có nguyên nhân liên quan đến kinh nghiệm của bác sĩ và do dụng cụ thiết kế chưa được hoàn hảo. Sau đó các nghiên cứu trên lâm sàng bắt đầu được thực hiện đồng thời với việc dụng cụ được cải tiến theo thời gian. Các thế hệ thứ 2, thứ 3 và thứ 4 của dụng cụ đã lần lượt ra đời, dụng cụ được thiết kế với những cải tiến như làm nút của dụng cụ ở chính giữa. Dụng cụ cũng được đưa vào các thử nghiệm bít lỗ bầu dục (PFO) phòng tắc mạch nghịch thường hay đột quỵ não. Các nghiên cứu đa trung tâm chỉ ra rằng đây là một loại dụng cụ đơn giản, an toàn và hiệu quả trong việc điều trị bệnh TLN.
Các dụng cụ khác được dùng để bít TLN:
Dụng cụ của Pavonik với một đĩa làm bằng các vòng thép với các sợi lò xo bọc lên cùng 2 màng bọc nilon. Dụng cụ này được đưa vào cơ thể qua hệ thống ống chuyển (delivery sheath) 9F. Đĩa của dụng cụ sẽ mở ra ở nhĩ trái và các sợi nylon sẽ bám vào mặt nhĩ phải của vách liên nhĩ. Sau đó các sợi nylon sẽ được cắt đi và phần còn lại sẽ được kéo ra ngoài theo ống thông. Tháng 12 năm 2000, dụng cụ đã được áp dụng trên 2 bệnh nhân đầu tiên và có kết quả tốt. Sau này, dụng cụ được cải tiến bằng cách thay thế các vòng thép bằng các sợi Nitinol và Dacron với chất liệu sinh học.
Das và cộng sự thiết kế dụng cụ có khả năng tự động vào trung tâm (self centering) theo đường tĩnh mạch với ống chuyển (delivery) 11F với các tên rất hay “cánh của thiên thần” (Angel Wing Device). Các nghiên cứu lâm sàng đã được tiến hành tại Hoa Kỳ. Tuy nhiên do vẫn gặp nhiều vấn đề về thiết kế, dụng cụ này hiện nay vẫn đang được cải tiến và thế hệ mới nhất của nó được gọi là Angel Wing II.
Cuối cùng là dụng cụ Helex. Nó được cấu tạo bằng một sợi xoắn Nitinol, trên đó có gắn các màng bằng Polytetrafluoroethylene. Dụng cụ này được đưa vào theo đường tĩnh mạch với ống chuyển (delivery) 8-9F.
Dụng cụ bít TLN với nguyên lý dùng 2 đĩa ở hai mặt của lỗ thông có một hạn chế không thể tránh khỏi, đó là cần gờ xung quanh lỗ thông đủ lớn để dụng cụ bám vào. Để tránh hạn chế này, Sideris đã nghĩ ra hệ thống bít TLN không cần kim loại. Ông sử dụng hệ thống miếng dán (patches) qua đường ống thông để bịt các lỗ thông liên nhĩ rộng không có gờ, tuy nhiên hiệu quả còn hạn chế.
Cột mốc rất quan trọng trong lịch sử việc bít lỗ TLN qua da không cần phẫu thuật là vào năm 1997, Kurtz Amplatz đã ứng dụng thành công dụng cụ 2 đĩa bằng Nitinol trên động vật. Đây là loại dụng cụ được hình thành bởi các sợi Nitinol có kích thước 0,04” đến 0,05”, cũng có hình 2 cánh dù với 2 nút ở chính giữa 2 mặt dù. Dụng cụ có rất nhiều kích cỡ khác nhau để phù hợp với đường kính của lỗ TLN, mà có trên thị trường là các kích cỡ từ 4 đến 40 mm.
Sau khi ra đời, dụng cụ Amplatzer đã thu được kết quả tốt trên rất nhiều trung tâm trên thế giới với các ưu điểm dễ thực hiện, tỷ lệ thành công cao và ít biến chứng. Chính vì vậy nó đã được FDA chính thức cho áp dụng trên diện rộng sau khi kết thúc pha I và II của thử nghiệm với kết quả tỷ lệ đóng kín hoàn toàn ngay sau can thiệp là 91,26% và sau 1 tháng là 98,91%. Điều đặc biệt quan trọng là tỷ lệ biến chứng do can thiệp rất thấp khoảng 0,78%, do đó hiện nay đây gần như là loại dụng cụ được áp dụng chủ yếu trên thế giới trong việc điều trị TLN lỗ thứ 2.
2 Giải phẫu và hình thái thông liên nhĩ ứng dụng trong can thiệp
Thông liên nhĩ lỗ thứ phát là thể hay gặp nhất nằm ở vị trí của lỗ bầu dục. Là thể có thể can thiệp bít bằng dụng cụ qua da.
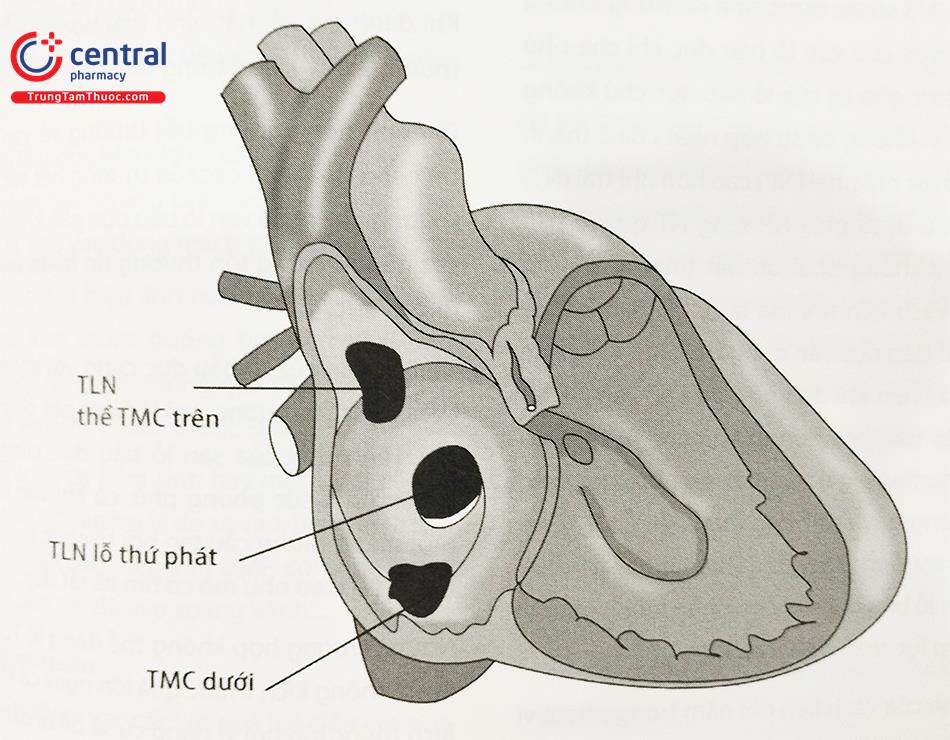
Các thể TLN khác bao gồm: TLN thể tĩnh mạch chủ (TMC) trên và thể TMC dưới, thể xoang vành, TLN lỗ nguyên phát (ít gặp).
Việc nắm vững giải phẫu cũng như phôi thai học quá trình hình thành vách liên nhĩ sẽ giúp đánh giá các tổn thương, tiên lượng, đưa ra phương án điều trị phù hợp và quan trọng hơn là tiến hành can thiệp an toàn, hiệu quả cao.
2.1 Phân loại tổn thương thông liên nhĩ
2.1.1 Thông liên nhĩ liên quan đến vùng lỗ bầu dục
TLN lỗ thứ phát (secundum atrial septal defect) và bệnh còn lỗ bầu dục (patent foramen ovale – PFO). Đây là thể TLN hay gặp nhất. Bất thường này có nguồn gốc do sự ngắn lại của các lá vách lỗ bầu dục, sự ngắn lại quá mức của vách thứ phát hay sự kém phát triển của vách nguyên phát.
Nhìn đại thể lỗ TLN thứ phát không nằm trên một mặt bằng phẳng mà là một vùng gập ghềnh, quan sát rõ hơn hơn nếu nhìn từ mặt nhĩ phải so với nhìn từ mặt nhĩ trái.
2.1.2 Các lỗ thông liên nhĩ khác không liên quan đến vùng lỗ bầu dục
TLN thể xoang tĩnh mạch chủ trên hay tĩnh mạch chủ (TMC) dưới (superior/inferior sinus venosus atrial septal defect): chiếm khoảng 2-3% tổng số các trường hợp TLN. Dị tật nằm gần với vị trí của chỗ đổ vào TMC trên hoặc TMC dưới. Ngay từ năm 1868 các nhà giải phẫu đã mô tả thể này khi phẫu thuật.
TLN thể xoang vành (coronary sinus atrial septal defect) là loại bất thường ít gặp nhưng không phải quá hiếm. Như tên gọi, tổn thương nằm ở vị trí mà bình thường là nơi đổ vào nhĩ phải của xoang tĩnh mạch vành. Về giải phẫu, dị tật được hình thành do sự mở ra của thành đoạn cuối cùng của tĩnh mạch vành hoặc do sự mất “nóc” (unroofing) của thành xoang vành và tâm nhĩ trái. Dị tật thường đi kèm với bất thường tĩnh mạch chủ trên trái đổ trực tiếp vào xoang vành và dẫn vào nhĩ trái.
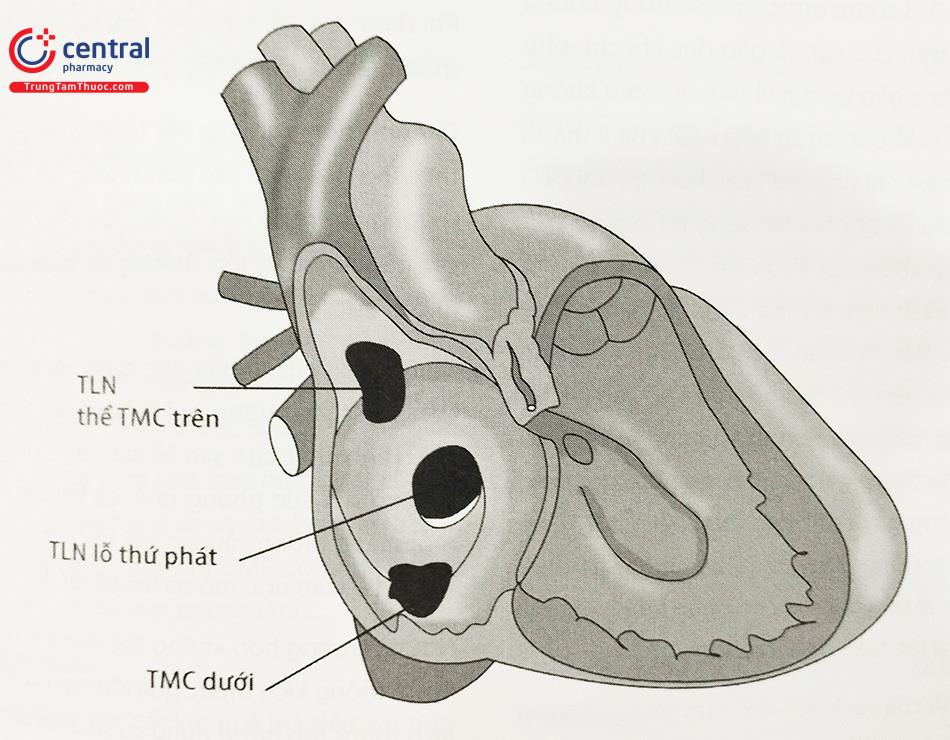
TLN lỗ nguyên phát (primum atrial septal defect): đây là một dị tật hiếm gặp hơn. Nguồn gốc là do sự biến mất của vách liên nhĩ thất, do đó dị tật nằm ở phần dưới của vách liên nhĩ. Gặp trong bệnh lý kênh nhĩ thất.
2.2 Giải phẫu vách liên nhĩ bình thường sau khi sinh
Khi nhìn từ phía bên phải của tim (đã hình thành đầy đủ sau khi sinh) thấy vách liên nhĩ có vẻ rất rộng. Nhưng thực tế vách liên nhĩ được định nghĩa một cách chính xác nhất là phần tổ chức trực tiếp ngăn cách hai buồng tâm nhĩ. Theo định nghĩa này thì vách liên nhĩ được giới hạn bởi van xơ-cơ của lỗ bầu dục (van này tạo nên phần đáy của lỗ bầu dục) và bởi gờ trước – dưới (phần cơ) của lỗ bầu dục xuất phát từ “gai tiền đình” (vestibular spine).
Như vậy, vách liên nhĩ chỉ là một phần nhỏ của vách ngăn giữa hai tâm nhĩ. Ngược lại, gờ động mạch chủ (nằm phía phải lỗ bầu dục) khi nhìn từ phía nhĩ phải có vẻ như là một khối cơ đặc thì thực sự lại chỉ là một vách ngăn thuộc thành mạch nằm ngoài tim. Đưa một dụng cụ xuyên qua vùng này thì dụng cụ không thể vào được nhĩ trái, nhưng lại vào được xoang nằm vắt ngang trong khoang màng tim (ngay trước chỗ phồng ra ở xoang vành phải nằm ở ngay sát gốc động mạch chủ).
Cũng tương tự, đưa một chiếc kim từ nhĩ phải sang nhĩ trái ở vị trí phía trên của lỗ bầu dục kim cũng đi ra phía tổ chức nằm ngoài tim, bởi vì phần ngăn cách giữa hai tâm nhĩ này thực sự chỉ là chỗ gấp lại của thành nhĩ phải và không phải là vách liên nhĩ. Đối với người trưởng thành, chỗ gấp này được bọc bởi tổ chức mỡ ngoài tim. Cũng chính trong vùng này là vị trí của nút xoang.
Về mặt hình thái, những gờ của lỗ bầu dục đều có liên quan mật thiết với các cấu trúc quan trọng của tâm nhĩ. Điều này có thể thấy được qua siêu âm tim. Gờ trên phát triển từ mép sau của lỗ TLN theo hướng tới chỗ tiếp giáp giữa TMC trên và nhĩ phải. Như đã nhấn mạnh ở trên, gờ trên thực sự chỉ là phần cơ nhĩ phải gấp lại. Đi theo hướng của gờ sau – dưới của lỗ TLN, chúng ta sẽ thấy chỗ đổ vào của TMC dưới trong nhĩ phải. Phần ranh giới quan trọng còn lại là gờ trước. Gờ này tạo ra ranh giới giữa gờ của lỗ bầu dục với vòng van ba lá và lỗ vào của xoang vành. Cần phải hiểu đầy đủ bản chất của phần cơ bao xung quanh lỗ bầu dục để xem xét khả năng có thể bít lỗ thông qua da bằng dụng cụ một cách an toàn hay không.
2.3 Lỗ TLN liên quan đến vùng lỗ bầu dục: TLN lỗ thứ phát và bệnh còn lỗ bầu dục (patent oval fossa – PFO)
Vách liên nhĩ không hoàn toàn đóng kín ở thời kỳ chu sinh ở khoảng từ 1/4 đến 1/3 số trẻ được sinh ra. Trong những trường hợp này, gờ trên của van lỗ bầu dục chỉ che phủ gờ trên – trước đã được gấp lại của lỗ bầu dục chứ không hợp nhất với nó. Bởi vì không có sự hợp nhất của 2 thành phần trên nên khi áp lực nhĩ phải (NP) cao hơn nhĩ trái (NT) thì có một luồng máu đi từ phía NP sang NT qua lỗ bầu dục. Tổn thương này không phải do bất thường về mặt cấu trúc của chính vách liên nhĩ mà là do sự gắn không hoàn toàn của van lỗ bầu dục vào các gờ. Chính do sự gắn không hoàn toàn này nên khi đưa một đầu dò vào NP thì nó có thể đi sang nhĩ trái theo hướng nghiêng ra trước và chếch lên trên. Thông thường dòng máu được tạo ra trong trường hợp này không gây ra những thay đổi đáng kể về mặt huyết động và thường được phát hiện một cách tình cờ khi mổ tử thi. Van lỗ bầu dục chỉ cho phép luồng máu đi từ NP sang NT khi áp lực máu ở NP cao hơn.
Bất thường bẩm sinh của vách liên nhĩ nằm trong phạm vi của lỗ bầu dục được gọi là TLN “lỗ thứ phát” hay lỗ thứ hai. Nhưng thực tế thì tổn thương TLN lại nằm ở phần đáy của lỗ bầu dục và phần này lại xuất phát từ vách tiên phát. Như vậy tổn thương gọi là “lỗ thứ phát” thực sự không phải là do bất thường của vách thứ phát. Như đã trình bày ở phần trên, vách thứ phát bản chất chỉ là phần trần của nhĩ phải gấp lại mà thôi.
Khả năng tự đóng của TLN đơn thuần khá cao ở trẻ dưới 5 tuổi, tính trung bình trong vòng 3 tháng đầu thì có tới 4/5 những TLN lỗ nhỏ hoặc trung bình tự đóng. Hiện tượng tự đóng của lỗ TLN cũng đã quan sát thấy ở trẻ còn nhỏ. Một nghiên cứu cho thấy tính đến 18 tháng thì 3/5 lỗ TLN tự đóng, tỷ lệ này ở trẻ 5 tuổi là 2/5. Cơ chế nào gây ra hiện tượng này còn chưa được biết rõ. Những TLN lỗ nhỏ có thể không gây ra triệu chứng gì và không gây những biến đổi đáng kể về mặt huyết động trong suốt cả cuộc đời.
Xét về mặt hình thái, tổn thương vách liên nhĩ cũng có nhiều đặc điểm đa dạng về mặt cấu trúc đáng lưu ý. Những điểm khác biệt này có ảnh hưởng đến việc bít lỗ thông bằng dụng cụ. Can thiệp qua da có thể không thành công nếu lỗ thông quá lớn, hay nếu các gờ xung quanh không phù hợp cho dụng cụ bít lỗ thông bám chắc vào. Những chống chỉ định khác của việc bít lỗ thông bao gồm: lỗ thông ở vị trí khác thường (thành sau gần tĩnh mạch phổi), lỗ thông ở gần chỗ đổ vào của TMC trên hay TMC dưới. Cũng như vậy nếu van Eustachian dày thì cấu trúc này có thể che mất gờ sau dưới của lỗ bầu dục làm cho quá trình bít lỗ thông bằng dụng cụ không thể thực hiện được. Khi đánh giá về mặt hình thái học thì có tới 7/10 các tổn thương nằm ở vị trí trung tâm của lỗ bầu dục.
Chỉ tính riêng những bất thường về van của lỗ bầu dục thì cũng đã tạo ra các tổn thương hết sức đa dạng, từ tổn thương gây ra do van lỗ bầu dục gắn không hoàn toàn vào các gờ tới những tổn thương do hoàn toàn không có van lỗ bầu dục.
Khuyết van của lỗ bầu dục cùng với không tồn tại các gờ dẫn đến tổn thương gọi là “tâm nhĩ chung” hay tim một nhĩ. Hình thái của sàn lỗ bầu dục cũng tạo ra các tổn thương hết sức phong phú, có khi van lỗ bầu dục chỉ là một màng mỏng cấu tạo bởi tổ chức mô liên kết, cũng có khi lại cấu tạo như mô cơ tim và rất dày.
Những trường hợp không thể đóng lỗ TLN bằng dụng cụ khi lỗ thông kích thước quá lớn ngay cả khi có dụng cụ bít kích thước lớn bởi vì dụng cụ sẽ dễ bị gắn vào các tổ chức lân cận trong buồng nhĩ.
Vị trí cuối cùng của dụng cụ trên vách liên nhĩ sau khi bít cũng cần phải được chú ý bất kể kích thước lỗ thông là to hay nhỏ bởi vì nó có thể chệch về phía dưới của nhĩ phải gây đè vào xoang vành, nút nhĩ thất và TMC dưới, hay dụng cụ bít lỗ thông có thể xâm lấn vào vị trí các lá van hai lá trong nhĩ trái. Một nghiên cứu cho thấy gờ hẹp nhất của lỗ TLN là khoảng cách giữa lỗ bầu dục và gờ ĐMC, gờ trước – trên. Cũng chính nghiên cứu này đã cho thấy gờ dài nhất là gờ trên. Nếu gờ trên ngắn quá thì sẽ dẫn tới việc tĩnh mạch phổi phải trên và dưới ở bên phía nhĩ trái bị bít và tương tự, TM chủ trên ở bên phía nhĩ phải bị bít khi đóng lỗ thông bằng dụng cụ.
Các tổn thương có thể nằm ở nhiều vị trí khác nhau trên van lỗ bầu dục. Một nghiên cứu trên những trường hợp mổ tử thi cho thấy 50% các lỗ thông là do van lỗ bầu dục không kín gọi là “cửa sổ” van lỗ bầu dục. Những van lỗ bầu dục dạng này dễ có nguy cơ bị phồng lên về phía bên đối diện, gây ra một luồng máu đi từ trái sang phải và gây tăng gánh thất phải. Ngược lại, một số tổn thương rộng và riêng lẻ lại làm cho việc điều trị trở nên phức tạp. Trong trường hợp này, hai lỗ riêng biệt được hình thành khiến cho quá trình bít lỗ thông bằng dụng cụ trở nên khó khăn hơn.
2.4 Các thông số cần đánh giá trên siêu âm tim trước khi tiến hành thủ thuật
2.4.1 Siêu âm qua thành ngực nhằm xác định
- Loại, số lượng, vị trí của lỗ thông liên nhĩ.
- Kích thước của lỗ TLN trên siêu âm 2D và trên phổ Doppler màu.
- Các gờ của lỗ thông liên nhĩ và các bất thường bẩm sinh khác phối hợp (tĩnh mạch phổi lạc chỗ, hở van hai lá, hẹp van hai lá, hẹp van động mạch phổi…).
- Xác định các dấu hiệu ảnh hưởng gián tiếp do lỗ TLN gây ra như: kích thước buồng tim bên phải (nhĩ phải, thất phải), áp lực ĐMP (thông qua phổ hở van 3 lá và/hoặc phổ hở van ĐMP), kích thước ĐMP…
- Xác định các dị tật bẩm sinh hay mắc phải có thể gặp phối hợp như: hở van hai lá do sa van, hẹp van hai lá (hội chứng Lutembacher), hẹp van ĐMP, còn ống động mạch, TMC trên bên trái đổ vào xoang vành…
2.4.2 Siêu âm qua thực quản
- Đánh giá lại chính xác các kết quả mà siêu âm qua thành ngực đưa ra, đặc biệt cần xác định chính xác hình thái lỗ thông liên nhĩ cũng như các gờ của nó.
- Gờ phía trên (TMC trên), dưới (TMC dưới) và phía sau (xoang vành và van nhĩ thất) của lỗ TLN là đặc biệt quan trọng. Cần phải xác định chính xác cả chiều dài và mức độ chắc chắn của những gờ này.
- Gờ phía trước trên (gờ ĐMC) không thực sự quan trọng vì dụng cụ có thể “ôm” lấy ĐMC mà không cản trở
- vào các bộ phận quan trọng lân cận.
- Lỗ TLN cần phải xa các tĩnh mạch phổi và van hai lá.
- Đo chính xác kích thước lỗ TLN để dự đoán dụng cụ can thiệp sẽ sử dụng.
2.5 Đánh giá các gờ xung quanh lỗ thông liên nhĩ
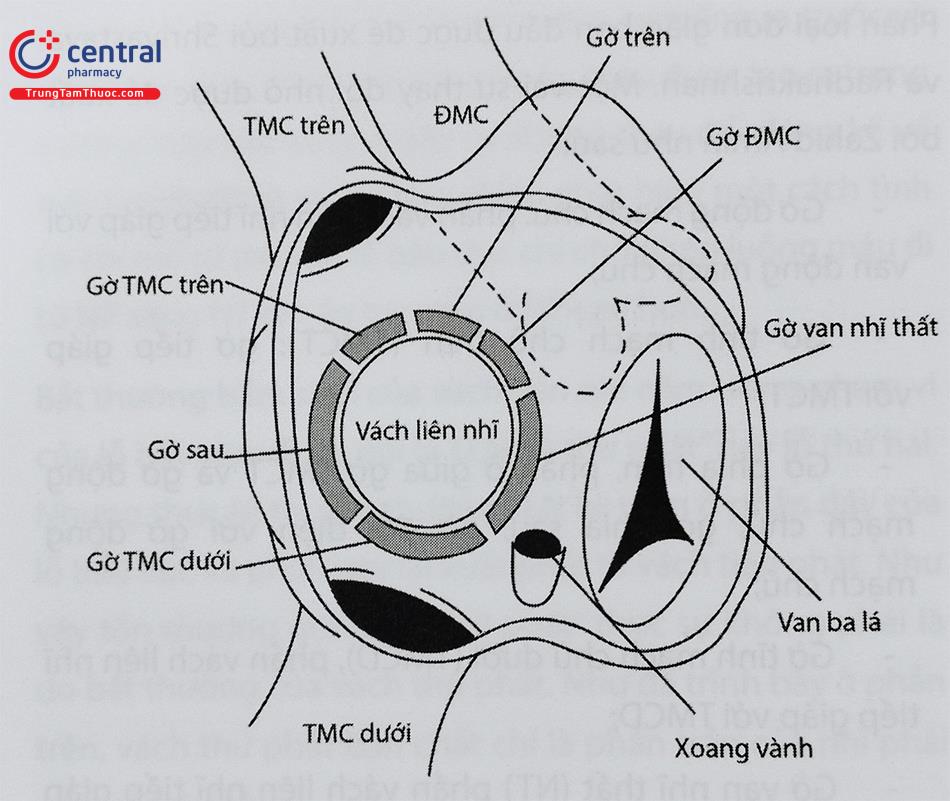
Để bít TLN bằng dụng cụ qua đường ống thông, bác sĩ can thiệp phải có kiến thức về siêu âm vách liên nhĩ và các cấu trúc xung quanh thông liên nhĩ (Hình 32.3). Vách liên nhĩ được bao quanh bởi nhiều cấu trúc quan trọng: gốc động mạch chủ nằm ở phía trước, van hai lá và van ba lá ở phía trước dưới, tĩnh mạch chủ trên và tĩnh mạch phổi trên phải ở phía sau trên, và tĩnh mạch chủ dưới ở phía sau dưới.
Phân loại đơn giản ban đầu được đề xuất bởi Shrivastava và Radhakrishnan. Một vài sự thay đổi nhỏ được đề xuất bởi Zahid Amin như sau:
- Gờ động mạch chủ: phần vách liên nhĩ tiếp giáp với van động mạch chủ;
- Gờ tĩnh mạch chủ trên (TMCT): gờ tiếp giáp với TMCT;
- Gờ phía trên, phần ở giữa gờ TMCT và gờ động mạch chủ; gờ phía sau, gờ đối diện với gờ động mạch chủ;
- Gờ tĩnh mạch chủ dưới (TMCD), phần vách liên nhĩ tiếp giáp với TMCD;
- Gờ van nhĩ thất (NT) phần vách liên nhĩ tiếp giáp với van nhĩ thất.
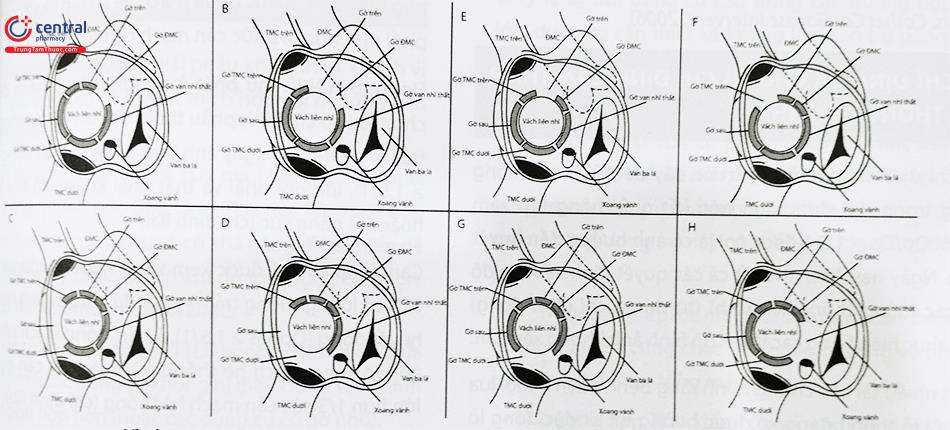
Gờ phía trên. F. Gờ TMCT. G. Gờ TMCD. H. Gờ TMCD phía van nhĩ thất.
(Nguồn: Amin Z. Transcatheter closure of secundum atrial septal defects. Cathet Cardiovasc Intervent. 2006)
Các gờ quanh lỗ thông liên nhĩ có kích thước phù hợp và thuận lợi cho kỹ thuật bít thông liên nhĩ bằng dụng cụ qua da khi có chiều dài từ 7 mm trở lên. Do đó trong nhiều khuyến cáo, gờ quanh lỗ thông liên nhĩ có kích thước tối thiểu 5 mm là điều kiện để có thể bít lỗ thông bằng dụng cụ. Gờ quanh lỗ thông < 3 mm được coi là thiếu hay không có. Với kích thước gờ xung quanh từ 3 đến 5 mm được coi là không đầy đủ và cần xem xét kĩ.
Tuy nhiên, nhờ các cải tiến trong thiết kế của dụng cụ bít thông liên nhĩ, trong trường hợp lỗ thông không có gờ phía trước (gờ động mạch chủ) vẫn có thể thực hiện can thiệp bít TLN, do dụng cụ có thể ôm quanh thành sau của động mạch chủ.
3 Chỉ định và chống chỉ định can thiệp bít thông liên nhĩ
Các chỉ định truyền thống trước đây để đóng các luồng thông trong tim được dựa trên kết quả thông tim xâm lấn với Qp/Qs > 1,5:1 được coi là có ảnh hưởng đến huyết động. Ngày nay, hầu như tất cả các quyết định về mức độ của các luồng thông tầng nhĩ (từ đó có chỉ định đóng) được thực hiện bằng các thăm dò hình ảnh không xâm lấn.
Có rất nhiều tài liệu chứng minh rằng bệnh nhân ở mọi lứa tuổi với lỗ thông đáng kể được hưởng lợi từ việc đóng lỗ thông. Ở trẻ em, hầu hết các trung tâm trì hoãn việc đóng TLN cho đến sớm nhất là khoảng 4 tuổi trừ khi lâm sàng không ổn định như trẻ chậm lớn hoặc nhiễm trùng hô hấp dưới thường xuyên.
Mặc dù trong nhiều năm qua đã có những tranh luận về sự cần thiết phải đóng TLN ở người lớn tuổi, lợi ích đối với nhóm bệnh nhân này đã được làm rõ bằng việc công bố một số nghiên cứu. Đóng TLN ở nhóm tuổi này không ngăn các rối loạn nhịp nhĩ mới xuất hiện, nhưng các triệu chứng liên quan đến luồng thông được cải thiện, tăng áp động mạch phổi (pulmonary arterial hypertension) được giải quyết, tim phải thường được phục hồi và suy tim phải trên lâm sàng, nếu có, điều trị nội khoa sẽ đáp ứng hơn.
Chỉ định bít TLN (theo AHA về xử trí bệnh TBS ở người lớn 2018)
Ở người trưởng thành với thông liên nhĩ lỗ thứ phát đơn độc gây suy chức năng, lớn nhĩ phải và/hoặc thất phải và luồng thông trái ® phải (left-to-right shunt) đủ lớn gây ảnh hưởng huyết động (Qp/Qs ≥ 1,5/1) không có tím khi nghỉ hoặc khi gắng sức, can thiệp hoặc phẫu thuật đóng TLN để giảm thể tích thất phải và cải thiện khả năng gắng sức được khuyến cáo, với điều kiện áp lực động mạch phổi tâm thu nhỏ hơn 50% áp lực động mạch hệ thống, và sức cản mạch phổi nhỏ hơn 1/3 sức cản mạch hệ thống (chỉ định I).
Ở người trưởng thành không có triệu chứng với TLN lỗ thứ phát đơn độc, giãn nhĩ phải và thất phải và luồng thông trái ® phải đủ lớn gây ảnh hưởng đến huyết động (Qp/Qs ≥ 1,5/1) không có tím khi nghỉ hoặc trong khi gắng sức, đóng TLN qua ống thông hoặc phẫu thuật được lựa chọn để giảm thể tích thất phải và/hoặc cải thiện khả năng gắng sức, với điều kiện áp lực động mạch phổi tâm thu nhỏ hơn 50% áp lực động mạch hệ thống và sức cản mạch phổi nhỏ hơn 1/3 sức cản mạch hệ thống (chỉ định IIa).
Đóng lỗ TLN lỗ thứ phát ở người trưởng thành được lựa chọn khi có chỉ định phẫu thuật đi kèm và có luồng thông trái ® phải đủ lớn gây ảnh hưởng đến huyết động (Qp/Qs ≥ 1,5/1), lớn nhĩ phải và thất phải không có tím khi nghỉ hoặc khi gắng sức (chỉ định IIa).
Can thiệp có thể được xem xét ở người trưởng thành với TLN có luồng thông trái ® phải đủ lớn gây ảnh hưởng đến huyết động (Qp/Qs ≥ 1,5/1), áp lực động mạch phổi ≥ 50% áp lực động mạch hệ thống, và/hoặc sức cản mạch phổi lớn hơn 1/3 sức cản mạch hệ thống (chỉ định IIb).
Đóng TLN không được thực hiện ở người trưởng thành với áp lực động mạch phổi lớn hơn 2/3 áp lực động mạch hệ thống, sức cản mạch phổi lớn hơn 2/3 sức cản mạch hệ thống, và/hoặc có luồng thông trái ® phải (chỉ định III).
Bảng 1. Khuyến cáo đóng thông liên nhĩ (theo ESC 2020 về xử trí bệnh tim bẩm sinh ở người lớn)
| Khuyến cáo | Mức độ | Bằng chứng |
| Ở bệnh nhân có bằng chứng quá tải thể tích thất phải và không có tăng áp động mạch phổi (không có dấu hiệu tăng áp lực động mạch phổi trên thăm dò không xâm lấn hoặc thăm dò xâm lấn cho thấy sức cản mạch phổi < 3 WU) hoặc có giảm chức năng thất trái, khuyến cáo đóng TLN bất kể có triệu chứng hay không. | I | B |
| Đóng TLN bằng dụng cụ được khuyến cáo cho thông liên nhĩ lỗ thứ phát nếu phù hợp. Ở bệnh nhân nhiều tuổi không phù hợp đóng TLN bằng dụng cụ, khuyến cáo phải đánh giá cẩn thận nguy cơ phẫu thuật và lợi ích của việc đóng lỗ TLN. | I I | C C |
| Ở bệnh nhân có dấu hiệu tăng áp động mạch phổi trên thăm dò không xâm lấn, đánh giá xâm lấn sức cản mạch phổi là bắt buộc. | I | C |
| Ở bệnh nhân giảm chức năng thất trái, khuyến cáo nên làm test đo bóng và đánh giá cẩn thận lợi ích của việc đóng luồng thông trái ® phải với tác động có hại của đóng lỗ TLN (cân nhắc giữa việc đóng, xem xét đóng và không đóng lỗ TLN). | I | C |
Ở bệnh nhân có tắc mạch nghịch thường (loại trừ do các nguyên nhân khác), việc đóng lỗ TLN có thể được cân nhắc bất kể kích cỡ, trừ trường hợp có tăng áp động mạch phổi hoặc giảm chức năng thất trái. | IIa | C |
| Ở bệnh nhân có sức cản mạch phổi từ 3-5 WU, đóng lỗ TLN có thể được cân nhắc khi luồng thông trái ® phải có ý nghĩa (Qp/Qs > 1,5). | IIa | C |
| Ở bệnh nhân có sức cản mạch phổi ≥ 5 WU, đóng lỗ TLN có thể cân nhắc khi sức cản mạch phổi giảm dưới 5 WU sau khi điều trị hạ áp động mạch phổi và luồng thông trái ® phải có ý nghĩa (Qp/Qs ≥ 1,5). | IIb | C |
| Chống chỉ định đóng TLN ở bệnh nhân có hội chứng Eisenmenger, bệnh nhân có tăng áp động mạch phổi và có sức cản mạch phổi ≥ 5 WU kể cả sau điều trị thuốc hạ áp động mạch phổi hoặc giảm độ bão hòa oxy máu khi vận động. | III | C |
TLN: Thông liên nhĩ; Qp: Lưu lượng tuần hoàn phổi; Qs: Lưu lượng tuần hoàn hệ thống.
4 Dụng cụ bít thông liên nhĩ
TLN có rất nhiều hình dạng giải phẫu khác nhau. Chính vì vậy, mỗi loại dụng cụ có thể rất thích hợp với một dạng lỗ TLN nhất định:
- Ví dụ như trường hợp TLN mà không có gờ phía trước xung quanh gốc ĐMC, loại TLN này rất thích hợp với loại dụng cụ mềm mại và có khả năng điều khiển dễ dàng để ôm lấy ĐMC. Trong khi đó loại dụng cụ nhọn, cứng có thể làm thủng thành ĐMC.
- Trong các trường hợp lỗ TLN không nằm chính giữa vách liên nhĩ, các dụng cụ không tự điều chỉnh vào chính giữa lại phù hợp hơn (hoặc các dụng cụ có gờ nhỏ).
- Các lỗ TLN lớn cần thiết bít bằng các dụng cụ được thiết kế đặc biệt để có thể đóng kín hoàn toàn lỗ thông.
- Vì tỷ lệ bị trôi dụng cụ cao trong các trường hợp TLN lớn, dụng cụ cần thiết kế không làm cản trở dòng chảy nếu bị trôi đi và phải có khả năng lấy ra được qua đường mạch máu không cần phải phẫu thuật.
- Trường hợp TLN có phình vách liên nhĩ, dụng cụ cần vừa bít lỗ TLN vừa làm xẹp chỗ phình vách lại. Chính vì vậy dụng cụ cứng thường thích hợp hơn các dụng cụ mềm vì loại dụng cụ này có thể bị di chuyển trong túi phình.
- Trường hợp áp lực nhĩ phải tăng cao, cần thiết phải có các dụng cụ cứng chắc để không bị võng về phía NT gây cản trở đường tống máu tim trái.
- Trường hợp TLN kiểu cửa sổ, các dụng cụ không tự động nằm chính giữa vách liên nhĩ thường có hiệu quả hơn.
4.1 Các dụng cụ bít thông liên nhĩ hiện đang được sử dụng
4.1.1 Các dụng cụ tự động nằm chính giữa vách liên nhĩ
- Dụng cụ đóng TLN của Amplatzer: Septal occluder (ASO) Amplatzer (St Jude) được cấu tạo bởi các sợi Nitinol có kích thước phần lõi trung tâm từ 4 đến 40
- Dụng cụ đóng thông liên nhĩ của Cocoon: CocoonTM Septal Occluder (CSO) (Vascular Innovations, Bangkok, Thái Lan) có kích thước từ 8 đến 44
- Dụng cụ đóng TLN của Occlutech: Occlutech Figul- la occluder (Occlutech, Jena, Đức) có kích thước từ 4 đến 40 mm. Đĩa trái của dụng cụ không được vít lại bằng một núm kim loại và hệ thống delivery được cải tiến, cho phép có khớp để kết nối dụng cụ với cáp nối để tạo điều kiện cho việc đóng các lỗ thông lớn hoặc không đối xứng.
- Dụng cụ TLN của Lifetech: Cera& occluder (Lifetech Scientific Corporation, Thượng Hải, Trung Quốc) cấu tạo bởi các sợi Nitinol phủ titan có kích thước từ 6 đến 42mm.
4.1.2 Các dụng cụ không tự động nằm chính giữa vách liên nhĩ
Occlutech, Cera và St Jude (Amplatzer) đều tạo ra một biến thể của thiết bị dựa trên dụng cụ tự động nằm giữa vách liên nhĩ của họ với lõi trung tâm mỏng được thiết kế để che phủ nhiều lỗ thông. Các thiết bị này cho phép che phủ tối đa tổn thương mà không bị hạn chế bởi phần lõi trung tâm. Điều này tạo điều kiện ổn định để che phủ tối đa nhiều lỗ (nghĩa là có khả năng di chuyển) trên vách liên nhĩ. Các thiết bị này được phân phối theo cùng một cách và thông qua hệ thống delivery sheath giống như các thiết bị tương đương tự nằm giữa vách liên nhĩ của chúng.
4.2 Dụng cụ đóng TLN của Amplatzer: Amplatzer septal occluder (ASO)
Được Amplatz và cộng sự mô tả lần đầu tiên trên động vật năm 1997, là loại dụng cụ được hình thành bởi các sợi Nitinol (Nickel Titanium National Ordinance Ltd) có kích thước 0,04” đến 0,05”. Nó cũng có hình 2 cánh dù với 2 nút ở chính giữa 2 mặt dù. Do được chế tạo bằng Nitinol là một loại kim loại đặc biệt có khả năng “nhớ hình”, dụng cụ Amplatzer có khả năng thuôn nhỏ nằm gọn trong ống thông và tự nở ra sau khi đẩy ra khỏi ống thông trở về hình dạng ban đầu. Hai mặt của dụng cụ sẽ phủ lên trên lỗ TLN, 3 màng mỏng bằng Polyester ở trong dụng cụ sẽ đảm bảo không cho máu có thể chảy qua dụng cụ. Dụng cụ Amplatzer có rất nhiều kích cỡ khác nhau để phù hợp với đường kính của lỗ TLN, bao gồm từ 4 đến 40mm.
Sau khi ra đời, dụng cụ Amplatzer đã thu được kết quả tốt trên rất nhiều trung tâm trên thế giới với các ưu điểm dễ thực hiện, tỷ lệ thành công cao và ít biến chứng. Chính vì vậy FDA chính thức cho áp dụng trên diện rộng sau khi kết thúc pha I và II của thử nghiệm với kết quả tỷ lệ đóng kín hoàn toàn ngay sau can thiệp là 91,26% và sau 1 tháng là 98,91%. Điều đặc biệt quan trọng là tỷ lệ biến chứng do can thiệp rất thấp khoảng 0,78%, do đó hiện nay gần như là loại dụng cụ được áp dụng chủ yếu trên thế giới trong việc điều trị TLN lỗ thứ phát. Vào tháng 12 năm 2001, dụng cụ này đã chính thức được áp dụng tại Hoa Kỳ.
Kích thước dụng cụ được xác định bằng đường kính của phần eo với nhiều kích cỡ khác nhau, từ 4 đến 40mm (tăng 1mm lên đến 20mm; tăng 2mm từ kích thước 20mm đến thiết bị lớn nhất hiện có là 40mm). Hai đĩa phẳng mở rộng ra bên ngoài eo trung tâm cho phép dụng cụ neo an toàn. Bệnh nhân mắc TLN có luồng thông trái ® phải, do đó, đĩa nhĩ trái (NT) lớn hơn đĩa nhĩ phải (NP). Đối với các thiết bị có kích thước 4-10 mm, đĩa NT lớn hơn 12 mm và đĩa NP lớn hơn 8 mm so với phần eo. Tuy nhiên, đối với các thiết bị có kích thước lớn hơn 11 mm và lên tới 32 mm, đĩa NT lớn hơn 14mm và đĩa NP lớn hơn 10 mm so với eo. Đối với các thiết bị 34 mm trở lên, đĩa NT lớn hơn 16 mm và đĩa NP lớn hơn 10 mm. Cả hai đĩa được đặt hơi nghiêng về phía nhau để đảm bảo sự tiếp xúc chắc chắn của các đĩa với vách liên nhĩ. Có tổng cộng ba miếng polyester Dacron được khâu chắc chắn bằng sợi polyester vào mỗi đĩa và kết nối với phần eo để tăng khả năng gây huyết khối. Một núm bằng thép không gỉ được hàn bằng laser vào đĩa NP, được sử dụng để vặn cáp nối với dụng cụ.
Hệ thống delivery 6 Fr được sử dụng cho các dụng cụ có đường kính < 10 mm; 7 Fr cho 10-15 mm; 8 Fr cho 16-20 mm; 9 Fr cho 22-28 mm; 10 Fr cho 30-34 mm; 12 Fr cho 36-38 mm và 14 Fr cho 40 mm.
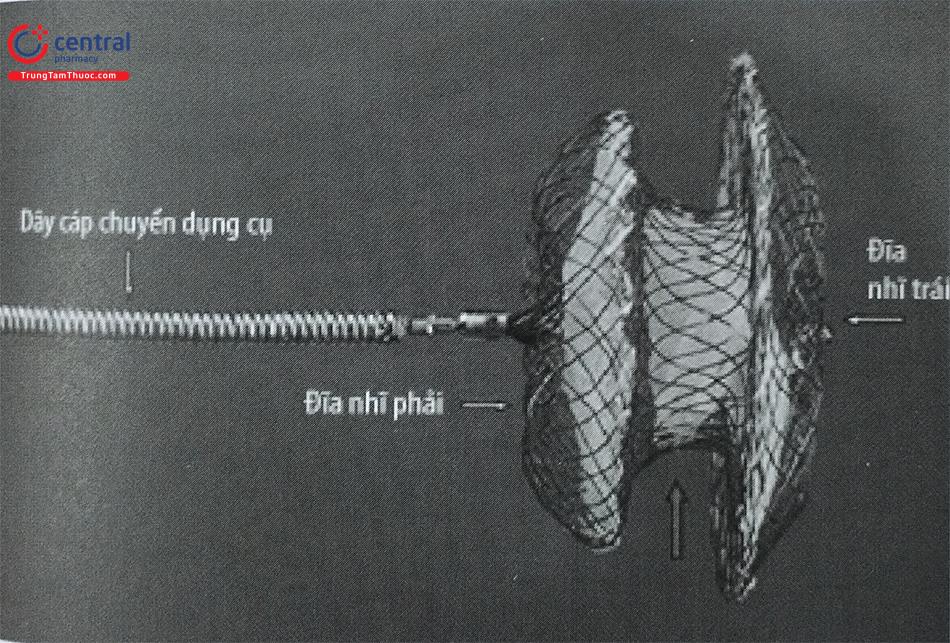
Chú thích: Delivery cable: dây cáp chuyển dụng cụ ; Right atrial disc: đĩa NP; Left atrial disc: đĩa NT
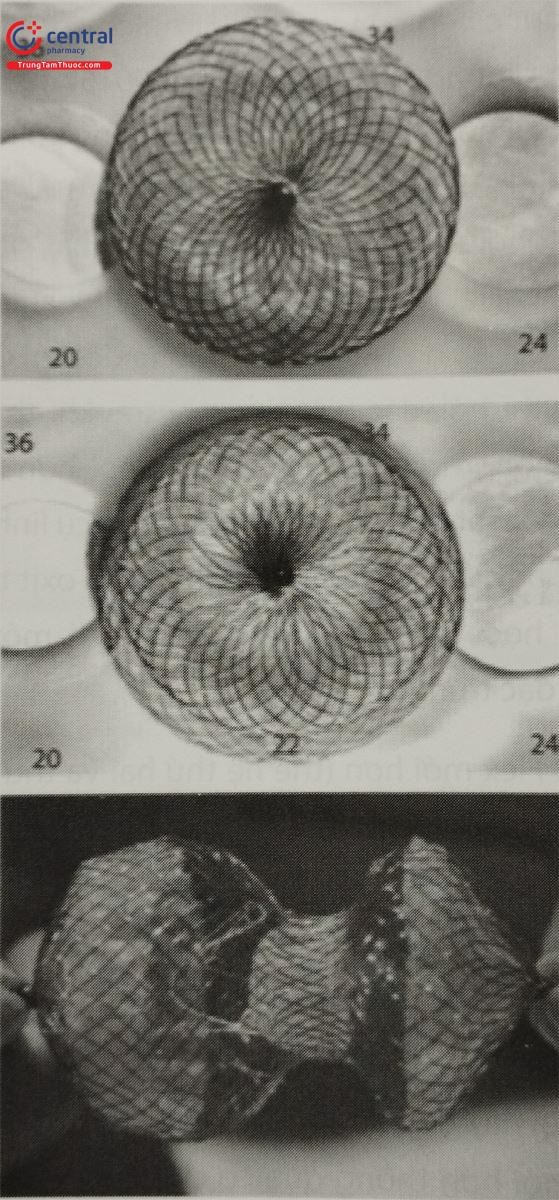
4.3 Dụng cụ đóng thông liên nhĩ của Cocoon: CocoonTM Septal Occluder (CSO)
Dụng cụ đóng thông liên nhĩ có chứa Nitinol có thể tự mở rộng đã được sử dụng rộng rãi trên toàn thế giới và đã được công nhận về kết quả rất thành công. Tuy nhiên, có mối lo ngại về việc khử niken sau khi bít dụng cụ. Dụng cụ đóng thông liên nhĩ của Cocoon: CocoonTM Septal (CSO) đã được phát triển để giảm bất lợi có thể gặp này. Bằng một quá trình gọi là “lắng đọng plasma”, các lớp nguyên tử siêu mỏng được lắng đọng trên bề mặt dây Nitinol. Với khái niệm này, dụng cụ không bị thay đổi tính chất của vật liệu Nitinol, lớp phủ nano bạch kim trên CSO có thể ngăn chặn sự giải phóng niken sau khi cấy ghép. Năm 2010, CSO cùng với các phụ kiện của nó đã được chấp thuận sử dụng tại Liên minh châu Âu. Đến tháng 7 năm 2012, có hơn 4000 dụng cụ đã được sử dụng tại 8 nước châu Á và 6 nước châu Âu.
Mặc dù cấu trúc của CSO có vẻ tương tự như Amplatzer, CSO được bện từ dây Nitinol phủ bạch kim và hệ thống sheath chứa ba vòng polypropylene giúp tăng tạo huyết khối. Kích thước của thiết bị được chỉ định là đường kính của phần eo kết nối ở trung tâm. Đường kính thiết bị tối thiểu là 8 mm trong khi đường kính tối đa là 44 mm (lớn nhất hiện có ở Việt Nam). Chiều dài phần eo là 3 mm đối với đường kính thiết bị là 8-10 mm và 4 mm đối với đường kính thiết bị là 12-40 mm. Đường kính đĩa nhĩ phải lớn hơn phần eo 10 mm. Đĩa bên trái lớn hơn 2 mm so với đĩa bên phải đối với kích thước thiết bị là 8-10 mm, lớn hơn 4 mm đối với thiết bị 12-32 mm và lớn hơn 6 mm đối với thiết bị 34-44 mm. Dụng cụ kết nối với cáp bằng cơ chế vít.
4.4 Dụng cụ đóng TLN của Occlutech: Occlutech Figulla occluder
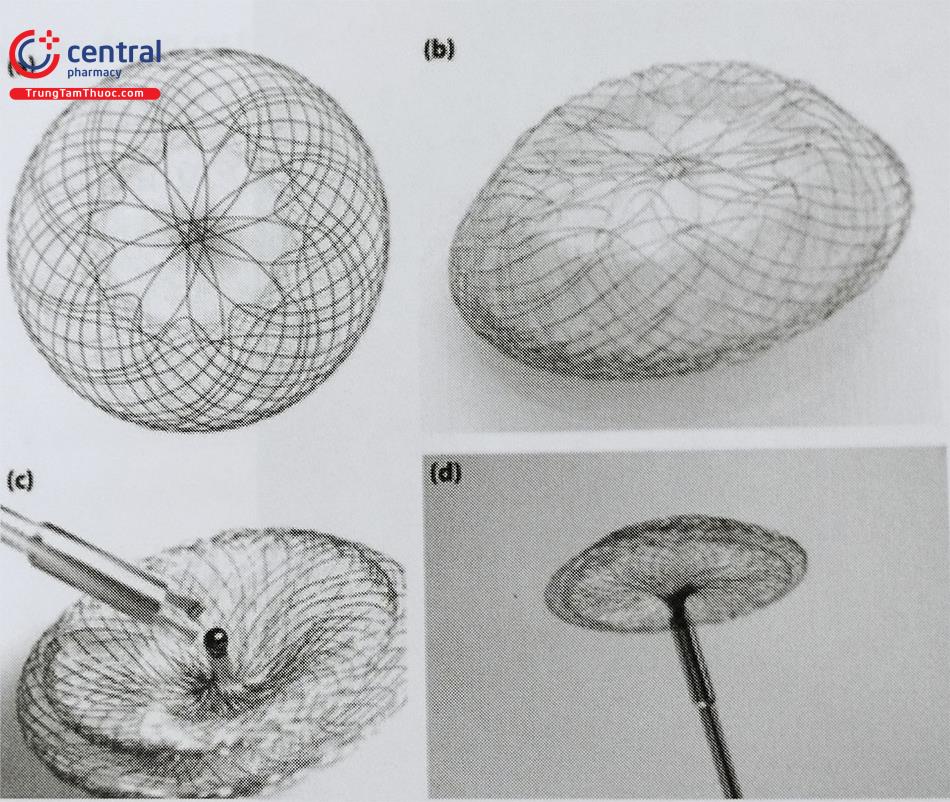
(b) Góc nhìn nghiêng của đĩa NT, lớn hơn đĩa
(c) Đĩa NP có một bóng hàn ở trung tâm để kết nối với hàm của cáp nối giống như kẹp sinh thiết.
(d) Bóng kết nối được kéo vào đầu xa của cáp nối. (Nguồn: com/asd)
Dụng cụ được bện riêng bằng rất nhiều sợi Nitinol (tổng cộng 80) rất mỏng (40-150 μm hay 0,00157-0,00590 inch). Tất cả các sợi nối lại ở đầu gần nên không có nút trên đĩa bên trái (Hình 32.7a và b) như các dụng cụ của Amplatzer hay Cocoon; giúp giảm lượng kim loại phải che phủ bên nhĩ trái. Ngoài ra, việc không có núm kim loại trên đĩa bên trái sẽ giảm thiểu nguy cơ chấn thương đối với các cấu trúc tim trong nhĩ trái, đặc biệt tiểu nhĩ trái khi thả dụng cụ. Dụng cụ mỏng hơn và nhiều sợi Nitinol hơn cùng với 1 đầu nối duy nhất bên đĩa phải giúp dụng cụ linh hoạt hơn. Những sợi này được bao phủ bởi một lớp oxit titan tương thích sinh học, tạo cho Figulla-Occlutech một vẻ ngoài màu vàng đặc trưng.
Các thế hệ Flex mới hơn (thế hệ thứ hai và thứ ba) không có bất kỳ đầu nối hoặc núm kim loại nào để bắt vít vào hệ thống cáp nối. Bằng cách sử dụng quy trình hàn kết hợp laser và plasma để tạo ra một chốt tròn (bóng kết nối) ở phần giữa của đĩa nhĩ phải (Hình 7 c), lượng vật liệu kim loại sử dụng trong khu vực này đã giảm thêm trên 70%. Bóng kết nối này được thiết kế đặc biệt để tương thích với hệ thống mới hơn thông qua cơ chế khớp nối (Hình 7 c và d). Ở thế hệ mới nhất (thế hệ thứ ba) có tên là Figulla Flex II, cấu hình của dụng cụ khi được thu nhỏ vào trong khúc nối (loader) sẽ được giảm đi từ 1 đến 3 Fr cấu hình (profile) do thiết kế độc đáo trong đó đĩa bên trái có kiểu bện khác với đĩa gần (Hình 7 a và b). Thiết kế cũng góp phần làm giảm kim loại trên đĩa bên trái hơn nữa.
4.5 Các dụng cụ cần thiết trong quá trình thủ thuật
4.5.1 Hệ thống ống chuyển (delivery sheath)
Hệ thống delivery được cung cấp tiệt trùng và tách biệt dụng cụ, bao gồm tất cả các thiết bị cần thiết để thả dụng cụ gồm có:
Delivery sheath có đầu nghiêng 45O, kích thước phù hợp với bộ kết nối dụng cụ.
Bộ kết nối dụng cụ (loader) với khúc nối ngắn và van một chiều cho phép thu gọn dụng cụ và đưa vào hệ thống delivery
Cáp nối (cable), đường kính 0,081”(6Fr): Dụng cụ được vặn vào đầu xa của cáp nối và cho phép thu nhỏ, đặt thả và thu hồi dụng cụ. Gần đây, nhà sản xuất đã giới thiệu một hệ thống phân phối mới (hệ thống phân phối TorqVue® FX) với một cáp có lõi bên trong, kéo lại dây lõi tạo ra các góc linh hoạt hơn giữa thiết bị và cáp.
Ốc chốt nhựa: ở phía đuôi của cáp nối cho phép tháo cáp khỏi dụng cụ trong quá trình thả dụng cụ.
Tất cả các delivery sheath có một đầu góc 45°, loại 6 Fr có chiều dài 60 cm, 7 Fr có chiều dài 60 và 80 cm, và 8, 9, 10 và 12 Fr đều có chiều dài 80 cm.
4.5.2 Bóng đo kích thước
Bóng đo kích thước Amplatzer là một hệ thống ống thông bóng có 2 lòng với kích thước trục 7 Fr. Bóng được làm từ nylon và lý tưởng cho việc định cỡ lỗ thông bằng cách tắc dòng chảy và ngăn ngừa sự kéo dài quá mức của lỗ thông. Hệ thống ống thông bóng được đặt ở góc 45° và có các mốc cản quang (được đặt bên trong quả bóng để hiệu chuẩn ở 2, 5 và 10 mm). Có sẵn Ba Kích cỡ bóng: 18, 24 và 34 mm. Bên ngoài bóng có hai marker cản quang hiệu chuẩn ở 15 mm.
Bóng kích thước Cocoon có hai kích cỡ 24 mm và 34 mm với tính chất tương tự, tuy nhiên ba marker cản quang ở ngoài bóng hiệu chuẩn ở mức 10 và 5 mm.
4.5.3 Dây dẫn cứng
Dây dẫn Amplatzer Super Stiff 0,035 inch, dài 260 cm được đưa vào tĩnh mạch phổi trên trái nhằm dễ dàng bơm bóng và cố định bóng đo kích thước cũng như đưa hệ thống de- livery sheath qua lỗ thông.
5 Quy trình bít thông liên nhĩ bằng dụng cụ qua da
Thiết lập đường vào thông thường từ tĩnh mạch đùi phải, nếu thủ thuật thất bại hoặc có dị dạng tại vị trí chọc mạch bên đùi phải, có thể sử dụng đường vào là tĩnh mạch đùi trái.
Cần dùng kháng sinh dự phòng và tiêm TM Heparin 50-100 IU/kg.
Tiến hành các bước thông tim phải thường quy nhằm xác định chiều của luồng thông, sức cản mạch phổi, cũng như phát hiện có tổn thương hẹp van động mạch phổi kèm theo không.
5.1 Lái ống thông qua lỗ thông liên nhĩ
Sử dụng ống thông MP có góc lý tưởng để đi qua lỗ thông. Đặt ống thông ở chỗ nối nhĩ phải và tĩnh mạch chủ dưới, độ cong của tĩnh mạch chủ dưới sẽ hướng ống thông đến lỗ TLN; xoay ống thông theo chiều kim đồng hồ khi tiến về phía vách liên nhĩ (phía sau).
Nếu không thành công, đưa ống thông vào tĩnh mạch chủ trên và từ từ kéo ống thông vào nhĩ phải và giữ để định hướng ống thông dọc theo vách liên nhĩ cho đến khi đi qua lỗ thông.
Phối hợp giữa ống thông MP và dây dẫn giúp tăng hiệu quả đi qua lỗ thông.
Trong các trường hợp khó, siêu âm tim qua thành ngực hoặc siêu âm tim qua thực quản có thể hỗ trợ.
5.2 Đo kích thước lỗ thông liên nhĩ bằng bóng
Lái đầu ống thông MP ở tĩnh mạch phổi trên bên trái. Thay dây dẫn mềm đầu hình chữ J 0,035” bằng dây dẫn siêu cứng (super stiff wire) của Amplatzer, giúp cố định tốt nhất trong tâm nhĩ cho bơm bóng, đặc biệt là trong các trường hợp lỗ thông lớn.
Chuẩn bị bóng với kích cỡ phù hợp theo hướng dẫn của nhà sản xuất. Có thể sử dụng bóng 24 mm để đo kích thước các lỗ thông mà đo trên siêu âm nhỏ hơn 18 mm; nếu lỗ thông kích thước lớn hơn 18 mm, đặc biệt ở người lớn, thì nên dùng loại bóng đo 34 mm.
Khi bơm rửa bóng cần đuổi hết khí khỏi bóng bằng cách để bóng chúc đầu thẳng đứng và hút thật hết khí khỏi bóng. Dung dịch sử dụng để bơm bóng là nước muối sinh lý pha với thuốc cản quang với tỷ lệ 20-25% thuốc cản quang.

Giữ cố định vị trí stiff wire và rút ống thông MP và sheath đùi. Thường đưa bóng đo kích thước trên dây dẫn mà không qua introducer sheath tĩnh mạch. Hầu hết các bóng đo kích thước yêu cầu sheath 8 hoặc 9 Fr.
Hệ thống bóng được đưa trên dây và được đặt trên tổn thương dưới hướng dẫn trên màn hình huỳnh quang và siêu âm tim. Để bóng chiếu tia ở tư thế thẳng mặt (AP view) khi đưa bóng đo đến lỗ TLN.
Bơm bóng từ từ lên tại đúng vị trí của lỗ TLN. Quan sát cho đến khi xuất hiện rõ eo của bóng thì ngừng bơm và đo kích thước eo – chỗ thắt nhất của bóng đo.
- Sử dụng màn huỳnh quang hướng dẫn: Cần đo trên hai tư thế: thẳng mặt (AP) và chếch đầu 30 độ nghiêng trái khoảng 15-20 độ. Để đo kích thước bóng cần căn cứ vào 3 điểm đánh dấu trên thân bóng (calibration) đã nối phần dụng cụ bóng.
- Với các bác sĩ sử dụng siêu âm tim qua thực quản hướng dẫn: lúc này có thể làm siêu âm tim qua thực quản để quan sát xem bóng đã bít hoàn toàn lỗ TLN chưa, còn có lỗ thông khác hay không và để đo kích thước của bóng. Góc đo bóng tốt nhất trên siêu âm thực quản là góc từ 45 đến 55 độ.

Chú thích: TMC: Tĩnh mạch chủ; T: Trái; P: Phải.
Thể tích dung dịch bơm bóng được ghi lại, sau đó bóng sẽ được hút ra xẹp lại toàn bộ. Kéo bóng ra khỏi người bệnh nhân và bơm lại dung dịch cản quang đúng bằng thể tích đã được ghi nhận. Đo lại kích thước của lỗ thông bằng cách đưa bóng vào thước đo có các lỗ với kích thước khác nhau. Đường kính căng nhất của bóng sẽ được ghi nhận và đây sẽ là đường kính của dụng cụ được lựa chọn (lớn hơn đường kính của lỗ TLN được bơm căng 1-2 mm). Eo của bóng cũng được xác định bằng thước đo để xác định lại số liệu đã đo được trên màn hình.
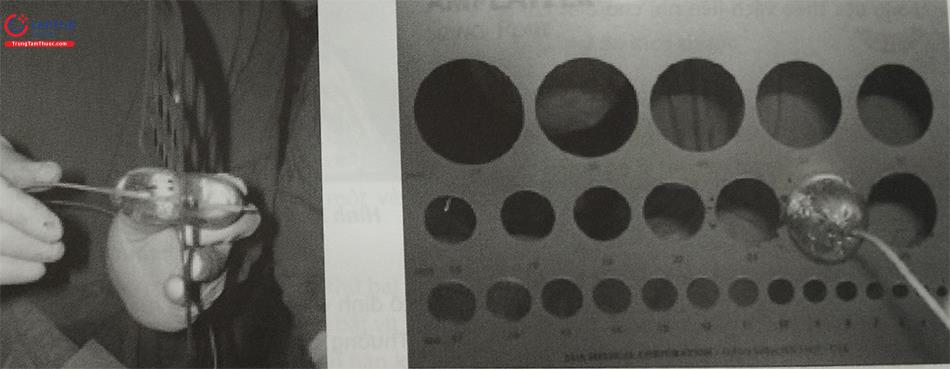
Tóm lại kích thước của TLN sẽ được đo bằng 3 phương pháp: trên phim chụp dưới màn huỳnh quang, trên siêu âm tim qua thực quản và cuối cùng là bằng phương pháp đo trực tiếp bóng ở ngoài cơ thể.
- Trường hợp 3 phương pháp cho kích thước TLN tương đối giống nhau: Có thể thuận lợi khi lựa chọn kích thước dụng cụ bít thông liên nhĩ.
- Trường hợp 3 phương pháp cho kích thước TLN khác nhau: Lúc này việc lựa chọn dụng cụ sẽ khó khăn hơn và cần kinh nghiệm của bác sĩ can thiệp. Đôi khi việc lựa chọn dụng cụ sai lệch (quá nhỏ hoặc quá lớn so với TLN), có thể thu lại dụng cụ và thay bằng dụng cụ khác phù hợp hơn.
5.3 Lựa chọn dụng cụ
Nếu tổn thương có gờ đầy đủ (> 5 mm), chúng ta thường chọn một thiết bị lớn hơn 0-2 mm so với đường kính bóng. Tuy nhiên, nếu gờ trên/trước ngắn (5-7 mm), thường chọn một dụng cụ lớn hơn 4 mm so với đường kính bóng. Khi kích thước dụng cụ được chọn, mở hệ thống delivery có kích thước phù hợp.
5.4 Chuẩn bị dụng cụ và hệ thống ống delivery sheath
Tất cả hệ thống ống thông sẽ được rửa sạch bằng dung dịch sinh lý có pha với heparin. Nòng và vỏ hệ thống sẽ đi theo dây dẫn qua tĩnh mạch đùi lên đến nhĩ trái. Lúc này nòng và dây dẫn sẽ được kéo ra, cần lưu ý không để khí lọt vào lòng ống bằng cách kéo từ từ và để đầu ngoài của ống thông thấp hơn so với tim. Khi kéo hết nòng ra thấy có máu chảy theo là đạt yêu cầu.
Phần tận cùng của dây cáp nối với dụng cụ sẽ được đẩy ra ngoài khỏi bộ phận kết nối với ống thông. Dụng cụ sẽ được vặn theo chiều cùng với chiều kim đồng hồ vào dây cáp nối. Khi có tiếng kêu click nhỏ trong quá trình vặn là đạt yêu cầu. Không vặn quá chặt, quá lỏng hay lệch ren do có thể gây biến chứng khi mở hoặc tháo dụng cụ.
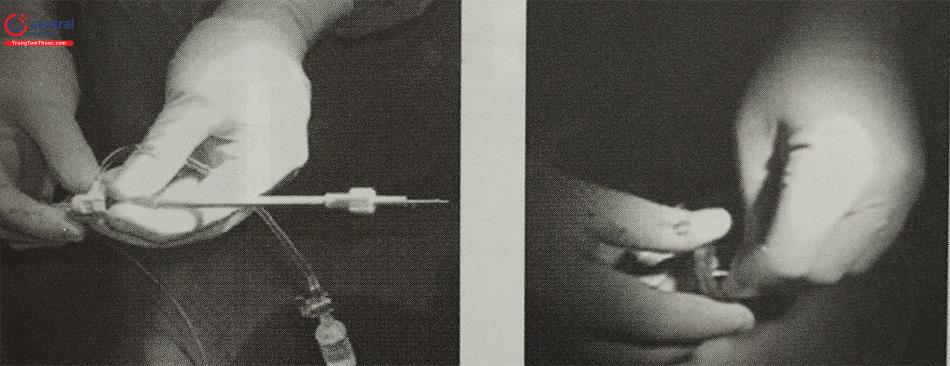
Dụng cụ sẽ được kéo vào bộ phận kết nối trong dung dịch nước để tránh hiện tượng có khí hoặc khó kéo đoạn cuối của dụng cụ vào trong.

Hệ thống kết nối sẽ được kết nối vào đầu ngoài của ống chuyển dụng cụ (delivery sheath), sau đó dụng cụ sẽ được đẩy từ từ vào ống thông. Tránh đẩy quá mạnh hoặc quá nhanh có thể làm hỏng hình dáng của dụng cụ.
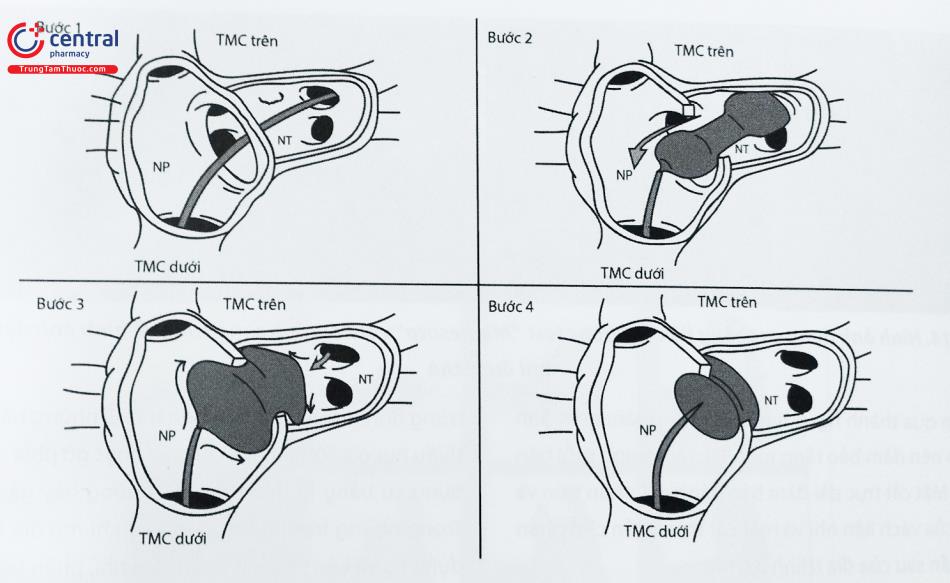
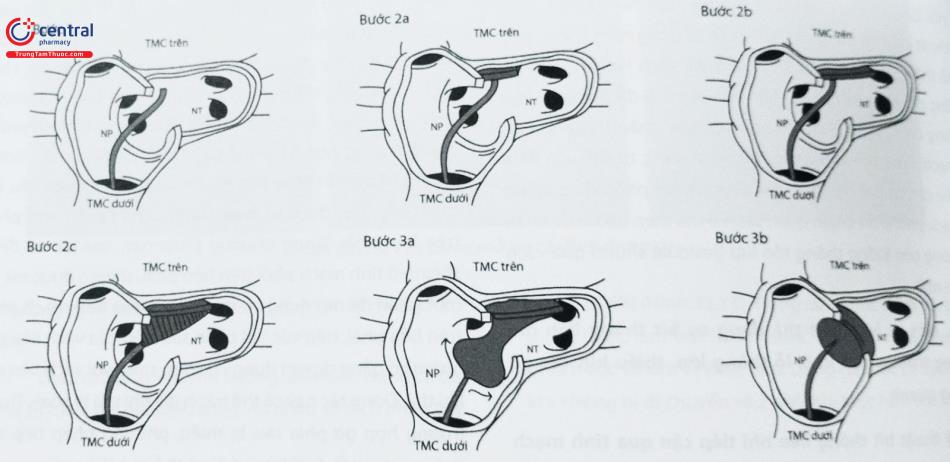
5.5 Kỹ thuật thả dụng cụ trực tiếp trong buồng nhĩ trái bít thông liên nhĩ
Khi dụng cụ đã lên đến đầu trong của ống thông, từ từ đẩy dụng cụ ra khỏi ống thông vào trong nhĩ trái để mở cánh nhĩ trái. Dụng cụ sẽ được kéo từ từ về phía vách liên nhĩ. Cánh nhĩ phải sẽ được mở trong tâm nhĩ phải bằng cách tiếp tục kéo ống thông về và đẩy dụng cụ ra. Lúc này cần kiểm tra trên màn tăng sáng sẽ thấy 2 cánh của Amplatzer không chạm vào nhau ở tư thế nghiêng trái chếch đầu. Nếu có hình ảnh này ngay ở tư thế thẳng mặt thì nhiều khả năng dụng cụ nằm không đúng vị trí. Tuy nhiên quyết định xem dụng cụ có nằm đúng vị trí hay chưa cần phải nhờ vào siêu âm thành ngực hoặc siêu âm thực quản. Góc quan sát tốt nhất là góc khoảng 120 độ. Trên siêu âm qua thành ngực có 3 góc quan sát đặc biệt quan trọng là góc cắt 4 buồng từ mỏm, góc cắt trục ngắn qua các gốc động mạch lớn cạnh bờ trái xương ức và góc dưới sườn.
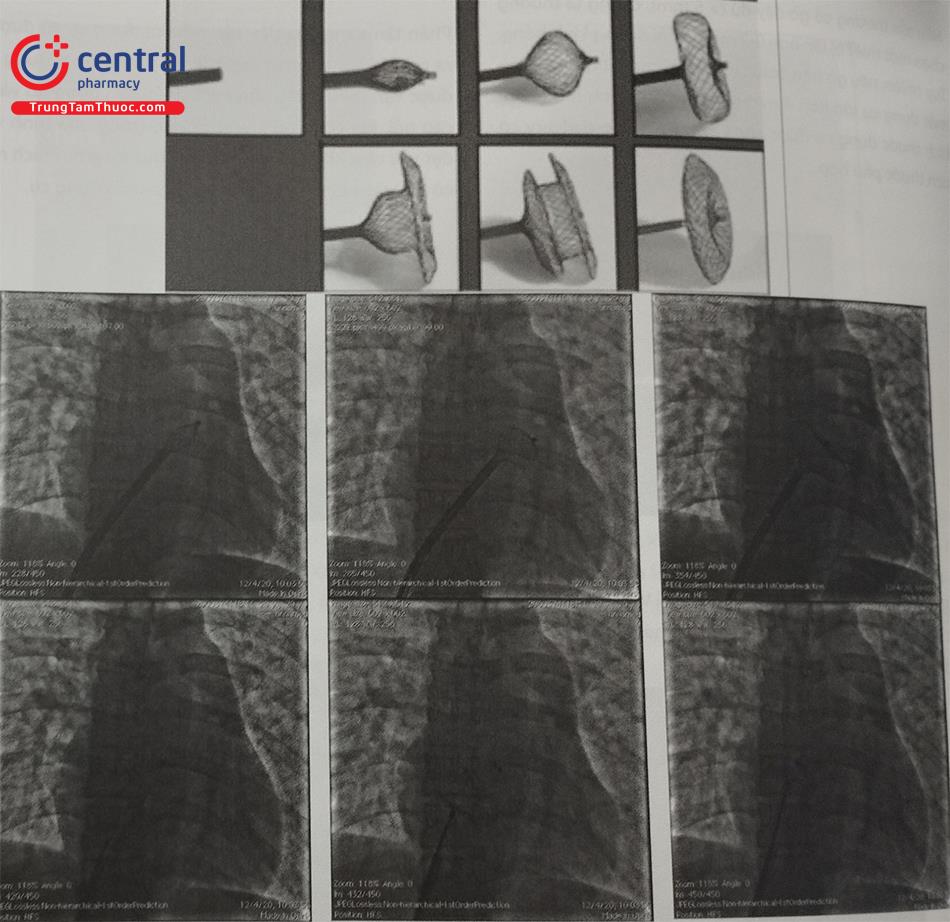
Vị trí dụng cụ có thể được xác minh bằng các kỹ thuật khác nhau:
Dưới màn hình huỳnh quang, dấu hiệu dụng cụ đã ở vị trí tốt là hai đĩa song song với nhau và tách nhau bởi vách liên nhĩ (Hình 32.13). Trong cùng góc chụp đó, bác sĩ can thiệp làm test “Minnesota” (cáp được đẩy nhẹ về phía trước và kéo về phía sau). Dụng cụ được cố định tốt khi không bị di chuyển về 2 phía khi thực hiện test.

Siêu âm tim qua thành ngực hay qua thực quản: hình ảnh siêu âm tim nên đảm bảo rằng một đĩa nằm trong mỗi bên buồng nhĩ. Mặt cắt trục dài đảm bảo đánh giá phần trên và phần dưới của vách liên nhĩ và mặt cắt trục ngắn cho phần trước và phần sau của đĩa (Hình 14).
Phương pháp cuối cùng để xác minh vị trí dụng cụ là chụp mạch. Thực hiện dưới góc chụp ban đầu khi chụp lỗ thông. Sử dụng khúc nối bên của hệ thống delivery sheath hoặc chọc mạch bên đối diện. Vị trí dụng cụ tốt được biểu hiện khi chụp nhĩ phải, thuốc cản quang không thoát qua được đĩa nhĩ phải hoặc khi chụp levophase phổi thuốc cản quang không qua được đĩa nhĩ trái.
Nếu vị trí dụng cụ không chắc chắn hoặc nghi ngờ sau tất cả các thao tác này, dụng cụ có thể được thu lại toàn bộ hoặc một phần và thả lại. Khi vị trí dụng cụ được xác định chắc chắn, dụng cụ được thả bằng cách xoay ngược chiều kim đồng hồ ống chốt Nhựa được gắn đầu cuối của cáp nối. Góc của dụng cụ thường sẽ thay đổi đáng kể khi được thoát khỏi lực căng cáp nối và sẽ tự động nằm chính giữa lỗ thông liên nhĩ và thẳng hàng với vách liên nhĩ. Khi rút ống thông ra cần chắc chắn dây cáp nối đã được rút vào lòng ống thông vì nó có nguy cơ gây chấn thương lòng mạch. Siêu âm và chụp lại kiểm tra ở các tư thế vừa nêu, nếu cần có thể đo lại áp lực động mạch phổi, chụp động mạch phổi ở thì chậm quan sát nhĩ trái đảm bảo chắc chắn không còn luồng thông tồn lưu (residual shunt) qua vách liên nhĩ.
5.6 Một số kỹ thuật thả dụng cụ bít thông liên nhĩ trong trường hợp khó, lỗ thông lớn, thiếu hụt các gờ xung quanh
5.6.1 Kỹ thuật bít thông liên nhĩ tiếp cận qua tĩnh mạch phổi trái
Thông thường đặt hệ thống delivery sheath thông liên nhĩ trong tĩnh mạch phổi trên bên trái. Ở những bệnh nhân có thiếu hụt gờ động mạch chủ và / hoặc gờ phía sau, việc thả dụng cụ bằng kĩ thuật thông thường hay gặp khó khăn. Trong những trường hợp này, sau khi mở đĩa bên trái của dụng cụ và kéo về vách ngăn tâm nhĩ, phần trên trước của dụng cụ (lúc đó hướng về phía gờ động mạch chủ) sẽ nhô sang bên nhĩ phải. Trên siêu âm tim thấy hình ảnh dụng cụ ở vị trí vuông góc với vách liên nhĩ.
Nếu gờ trước bị thiếu, sẽ áp dụng kỹ thuật sau được sử dụng trước. Hệ thống delivery được đặt vào tĩnh mạch phổi trên bên trái; độ sâu của sheath phải đủ để đảm bảo đĩa nhĩ trái được đặt nằm trong tĩnh mạch phổi khi kéo delivery lại. Sau đó, sheath được rút nhanh chóng về đến nhĩ phải để đồng thời cùng lúc mở cả hai cánh, trong khi cáp nối được giữ căng và ổn định vị trí. Đĩa bên trái được bung ra khỏi tĩnh mạch phổi và đập vào vách liên nhĩ, thao tác này giữ cho đĩa bên trái song song với vách liên nhĩ, ngăn không cho phần động mạch chủ của thiết bị nhô vào nhĩ phải. Nếu thiết bị không bung ra khỏi tĩnh mạch phổi, kéo một lực nhẹ dây cáp để rút dụng cụ. Cần hết sức chú ý và thận trọng để tránh đưa thiết bị vào quá sâu trong tĩnh mạch phổi, do có thể làm tổn thương tĩnh mạch phổi. Trong trường hợp kỹ thuật này không thành công hoặc bệnh nhân có lỗ thông liên nhĩ lớn có gờ phía trước yếu, kỹ thuật tiếp theo được sử dụng là tiếp cận từ tĩnh mạch phổi trên bên phải. Trong phương pháp này, sau khi cố định sheath ở tĩnh mạch phổi trên bên phải, sheath được rút lại một phần để mở dụng cụ ra ở miệng của tĩnh mạch phổi trên bên phải, tiếp xúc với phần sau trên của vách liên nhĩ nhằm cố gắng duy trì dụng cụ song song với vách liên nhĩ khi thả. Động tác này có thể tránh đĩa nhĩ trái bị xoay. Trong trường hợp gờ phía sau bị thiếu, phương pháp tiếp cận tĩnh mạch phổi dưới bên phải có thể có hiệu quả.
(Nguồn: Amin Z. Transcatheter closure of secundum atrial septal defects. Cathet Cardiovasc Intervent. 2006;68:778–787)
5.6.2 Kỹ thuật bít thông liên nhĩ tiếp cận qua trần nhĩ trái
Kỹ thuật này cũng có thể áp dụng cho những bệnh nhân thiếu hụt cả gờ động mạch chủ và gờ phía sau. Trong trường hợp này, kỹ thuật thả dụng cụ tiêu chuẩn không thành công phần phía sau của dụng cụ nhô vào nhĩ phải. Ở những bệnh nhân nhỏ tuổi, thường thiếu gờ phía sau, nên cũng có kích thước buồng nhĩ trái nhỏ. Khi mở đĩa bên trái, nó không thể mở rộng trong buồng nhĩ trái; do đó, phần phía sau của thiết bị nhô ra vào khoang tâm nhĩ phải. Để tránh điều này, delivery sheath được đặt gần lỗ của tĩnh
mạch phổi trên bên phải (Hình 32.16) (không phải bên trong tĩnh mạch phổi). Trên màn hình huỳnh quang (góc thẳng mặt), sheath song song với cột sống. Mở dụng cụ và đĩa bên trái được mở trong trần nhĩ trái trong khi vẫn giữ vững vị trí của sheath. Đĩa bên trái được mở sẽ vuông góc với cột sống sau khi được mở tại trần nhĩ. Rút delivery lại để mở đĩa bên phải, thao tác này giữ phần sau của dụng cụ nằm trong nhĩ trái và cách xa gờ phía sau của lỗ thông, trong khi phần còn lại của dụng cụ được thả ra.
(Nguồn: Amin Z. Transcatheter closure of secundum atrial septal defects. Cathet Cardiovasc Intervent. 2006)
5.6.3 Kỹ thuật bít thông liên nhĩ tiếp cận qua tĩnh mạch phổi phải
Kỹ thuật này cũng có thể áp dụng cho những bệnh nhân thiếu hụt cả gờ động mạch chủ và gờ phía sau của TLN.
Kỹ thuật tương tự với khi tiếp cận qua trần nhĩ trái, tuy nhiên delivery sheath được đặt gần lỗ của tĩnh mạch phổi trên bên phải, phần dụng cụ hình nấm thò ra ở trong tĩnh mạch phổi phải.
Mở dụng cụ và đĩa bên trái được mở một phần trong tĩnh mạch phổi phải, kéo delivery sheath lại để mở dần thân dụng cụ, rồi mở đến đĩa bên phải. Kỹ thuật này giữ phần cánh trái của dụng cụ nằm trong nhĩ trái và cách xa gờ phía sau của lỗ thông, trong khi phần cánh phải dụng cụ được kéo về bên nhĩ phải và được thả ra.
5.6.4 Kỹ thuật bít thông liên nhĩ sử dụng hệ thống bóng hỗ trợ
Kỹ thuật dùng bóng hỗ trợ sử dụng hệ thống bóng để hỗ trợ đĩa nhĩ trái của dụng cụ bít thông liên nhĩ trong quá trình thả dụng cụ. Kỹ thuật này được báo cáo lần đầu bởi Dalvi và cộng sự năm 2005. Sự hỗ trợ của bóng giúp ngăn chặn cánh trái của dụng cụ trượt sang nhĩ phải, được sử dụng chủ yếu trong các trường hợp thông liên nhĩ lỗ lớn với thiếu hụt các gờ quanh lỗ thông thậm chí là gờ sau dưới. Thủ thuật cần đường vào tĩnh mạch đùi 2 bên.
6 Biến chứng và xử lý
Các biến chứng nghiêm trọng liên quan đến thủ thuật như tử vong và đột quỵ não là cực kỳ hiếm gặp. Thủng tim cấp do ống thông, dây dẫn hoặc delivery sheath gây tổn thương thành tự do nhĩ trái hoặc tiểu nhĩ trái rất hiếm gặp, gây tràn máu màng tim gây ép tim cấp và cần phẫu thuật cấp cứu.
Dưới đây là các biến chứng thường gặp của thủ thuật.
6.1 Di lệch/rơi dụng cụ
Biến chứng hiếm gặp (khoảng 1% tuỳ từng nghiên cứu) nhưng là biến chứng thường gặp nhất trong các biến chứng nguy hiểm. Thường xảy ra ở những bệnh nhân có lỗ thông lớn và có gờ yếu. Hầu hết các biến cố không gây ra suy sụp huyết động cấp tính.
Dụng cụ có thể được bắt lại và kéo ra ngoài theo đường ống chuyển (delivery sheath), thường phải sử dụng kích thước lớn hơn (thường + 2 Fr) so với delivery sheath đã sử dụng.
Tuy nhiên, can thiệp bít lỗ thông liên nhĩ nói riêng hay can thiệp tim mạch nói chung cần được thực hiện ở những trung tâm có đơn vị phẫu thuật tim mạch. Trường hợp dụng cụ lớn bị rơi không lấy ra được theo đường ống chuyển cần phải phẫu thuật cấp cứu, hoặc những trường hợp thông liên nhĩ lớn dụng cụ bị di lệch gây chèn ép vào van tim cần phải phẫu thuật lấy dụng cụ và vá thông liên nhĩ.
6.2 Rối loạn nhịp tim
6.3 Rối loạn nhịp tim
Năm 2005, Celiker và Ozkutlu tiến hành phân tích Holter điện tâm đồ 24 giờ trên 65 bệnh nhân được bít TLN bằng dụng cụ Amplatzer, có 2 bệnh nhân trong quá trình can thiệp xuất hiện block nhĩ thất cấp III, trong đó 1 bệnh nhân trở về nhịp xoang ngay sau đó, và bệnh nhân còn lại trở về nhịp xoang sau 2 giờ, ngoại tâm thu thất và ngoại tâm thu nhĩ thưa được ghi lại ở 5 bệnh nhân, cho thấy rối loạn nhịp ở những bệnh nhân sau bít lỗ TLN khá an toàn và lành tính. Một nghiên cứu của Hessling được thực hiện trên 23 trẻ TLN được bít bằng dụng cụ Amplatzer cũng đưa đến kết quả đa số bệnh nhân sau thủ thuật là nhịp xoang, 1 bệnh nhân có xuất hiện ngoại tâm thu nhĩ và 1 bệnh nhân có xuất hiện ngoại tâm thu thất thưa, cho thấy rối loạn nhịp sau thủ thuật khá hiếm gặp.
Cũng trong năm 2005, Karwot và cộng sự của mình tiến hành thử nghiệm lâm sàng trên 91 trẻ bệnh nhân TLN được chia làm 2 nhóm, một nhóm được bít lỗ thông bằng dụng cụ Amplatzer và một nhóm được phẫu thuật đóng lỗ thông. Trong nhóm 47 bệnh nhân được bít bằng dụng cụ Amplatzer trên chỉ có 1 bệnh nhân xuất hiện nhịp nhanh kịch phát trên thất, ít hơn nhiều so với số bệnh nhân xuất hiện rối loạn nhịp ở nhóm bệnh nhân phẫu thuật đóng lỗ thông (16/44 bệnh nhân). Kết quả nghiên cứu chỉ ra bệnh nhân sau bít lỗ TLN bằng dụng cụ Amplatzer có tỷ lệ rối loạn nhịp tim ít và an toàn hơn so với nhóm bệnh nhân sau phẫu thuật đóng lỗ thông.
Ở những bệnh nhân TLN, tuổi bệnh nhân càng cao càng kèm theo sự thay đổi về giải phẫu tim khi chưa được đóng lỗ thông, sự giãn các buồng tim theo thời gian sẽ là yếu tố làm tăng tỷ lệ rối loạn nhịp. Rung nhĩ thoáng qua, hay rung nhĩ kịch phát là một rối loạn nhịp hay gặp nhất sau bít TLN bằng dụng cụ. Rối loạn dẫn truyền block nhĩ thất cấp III là biến chứng nguy hiểm cần theo dõi sau thủ thuật bít lỗ TLN.
Tại Viện Tim Mạch Việt Nam, một nghiên cứu với 36 bệnh nhân thông liên nhĩ lỗ thứ hai được bít lỗ thông qua da bằng dụng cụ từ tháng 7/2018 đến tháng 8/2019, được theo dõi rối loạn nhịp qua Holter điện tâm đồ cho kết quả:
Hai bệnh nhân xuất hiện rung nhĩ kịch phát ngay sau bít TLN chiếm 5,56% số bệnh nhân được ghi lại qua điện tâm đồ 12 chuyển đạo ghi tại thời điểm sau thủ thuật. Cả hai bệnh nhân này đều được chuyển nhịp về nhịp xoang thành công bằng thuốc chống rối loạn nhịp Amiodarone và theo dõi bằng Holter điện tâm đồ 24 giờ sau bít không có rung nhĩ cơn hay rối loạn nhịp khác xuất hiện.
Một bệnh nhân theo dõi trên Holter điện tâm đồ 24 giờ sau bít TLN có nhịp chậm xoang. Không có bệnh nhân nào trong nghiên cứu có hiện tượng block nhĩ thất ngay sau thủ thuật bít
Tăng số bệnh nhân có ngoại tâm thu nhĩ, ngoại tâm thu thất sau thủ thuật với 22 bệnh nhân có ngoại tâm thu nhĩ (61,11%); 9 bệnh nhân có ngoại tâm thu thất (25%).
6.4 Biến chứng thủng tim
Do các dụng cụ (delivery sheath, stiff wire cứng…) thao tác thô bạo lên thành tâm nhĩ, nhất là tại các vị trí mỏng như tiểu nhĩ, có thể dẫn đến thủng tâm nhĩ. Đây là biến chứng rất ít gặp, nhưng nghiêm trọng có thể gây tử vong.
Xử trí bằng chọc dẫn lưu dịch màng ngoài tim nếu có ép tim và phẫu thuật cấp cứu.
Cần dự phòng biến chứng bằng cách thực hiện đúng kỹ thuật, thao tác nhẹ nhàng và cẩn thận.
6.5 Dụng cụ chèn ép gây loét thành tim
Amin và cộng sự báo cáo rằng ASO có thể gây xói mòn thành tim ở 0,1% bệnh nhân, xảy ra ở vòm tâm nhĩ và gần gốc động mạch chủ, do dụng cụ đè ép mạnh vào các vị trí này. Nguy cơ loét gây thủng thường gặp nhất ở các bệnh nhân không có gờ ĐMC hoặc gờ trên, được bít bằng dụng cụ quá lớn (oversized).
Divekar cũng báo cáo một trường hợp có các đặc điểm tương tự ở bệnh nhân bít TLN bằng ASO. Hầu hết (66,6%) các trường hợp xảy ra sau khi ra viện, một trường hợp biến chứng xảy ra 3 năm sau thủ thuật. Các thống kê trên cho thấy bệnh nhân có nguy cơ cao cần theo dõi chặt chẽ hơn.
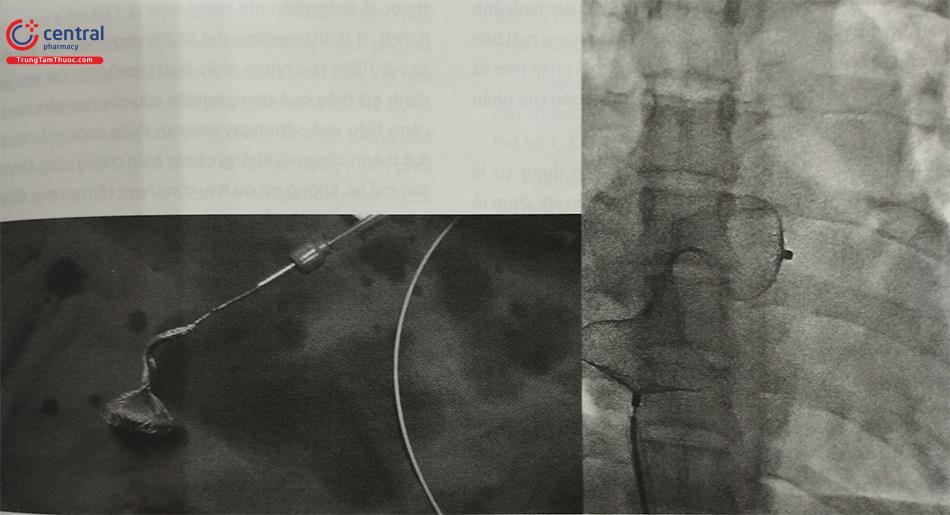
6.6 Biến dạng dụng cụ hình đầu rắn hổ mang (cobra head formation)
Đĩa bên trái giữ cấu hình cao khi được mở, mô phỏng đầu rắn hổ mang. Có thể xảy ra nếu đĩa trái được mở trong tĩnh mạch phổi hoặc tiểu nhĩ trái hoặc nếu tâm nhĩ trái quá nhỏ. Cũng có thể xảy ra nếu dụng cụ bị lỗi hoặc dụng cụ bị căng quá mức khi đẩy trong ống chuyển (delivery sheath).
Khi biến chứng xảy ra, cần thu lại dụng cụ, rút dụng cụ ra ngoài và kiểm tra lại. Trường hợp kiểm tra bên ngoài dụng cụ vẫn bị lỗi này, cần thay dụng cụ mới khác. Nếu các đĩa dụng cụ trở lại bình thường, có thể tiếp tục sử dụng lại dụng cụ này và khi thả lại dụng cụ trong nhĩ trái cần nhẹ nhàng và thay đổi hướng thả dụng cụ (thả dụng cụ trực tiếp trong buồng nhĩ trái hoặc thả trong tĩnh mạch phổi phải).
6.7 Biến chứng thuyên tắc mạch do huyết khối hoặc do khí
Là biến chứng ít gặp, có thể thuyên tắc huyết khối động mạch phổi, động mạch não…
Có thể dự phòng bằng sử dụng đầy đủ heparin tĩnh mạch, luôn chú ý đuổi khí dụng cụ.
6.8 Biến chứng liên quan mạch máu và đường vào
Các biến cố về mạch máu do sử dụng các hệ thống ống chuyển (delivery sheath) là rất hiếm và phần lớn có thể tránh được. Sự ra đời của các hệ thống ống chuyển lớn hơn đi từ đường tĩnh mạch giúp ngăn ngừa các tổn thương động mạch.
Xử trí và chăm sóc đường vào tĩnh mạch giúp ngăn ngừa phần lớn các biến cố mạch máu. Nguy cơ gặp biến chứng mạch máu thường gặp nhất là khi dụng cụ bị rơi mà bác sĩ không thể gắp và thu hồi lại được bằng hệ thống ống chuyển đang dùng, khi đó thường sẽ cần một hệ thống ống chuyển lớn hơn.
Ngoài ra, trong một tình huống mất tập trung mà bác sĩ không chú ý đến vị trí đưa ống chuyển vào, có thể ống chuyển không đủ lớn bị gập hay gãy dụng cụ.
6.9 Viêm nội tâm mạc nhiễm khuẩn
Là biến chứng rất ít gặp. Trong trường hợp này, bệnh nhân cần điều trị bằng kháng sinh đường tĩnh mạch cho đến khi viêm nội tâm mạc ổn định, sau đó tiến hành phẫu thuật tháo bỏ dụng cụ bít và vá lại thông liên nhĩ.
7 Tiêu chí đánh giá thành công thủ thuật
Vị trí dụng cụ có thể được xác minh bằng các kỹ thuật khác nhau:
Dưới màn hình huỳnh quang dấu hiệu dụng cụ đã ở vị trí tốt là hai đĩa song song với nhau và tách nhau bởi vách liên nhĩ. Trong cùng góc chụp đó, bác sĩ can thiệp làm test “Minnesota” (cáp được đẩy nhẹ về phía trước và kéo về phía sau). Dụng cụ được cố định tốt khi không bị di chuyển về 2 phía khi thực hiện test.
Siêu âm tim qua thành ngực hay qua thực quản: hình ảnh siêu âm tim nên đảm bảo rằng một đĩa nằm trong mỗi bên buồng nhĩ. Mặt cắt trục dài đảm bảo đánh giá phần trên và phần dưới của vách liên nhĩ và mặt cắt trục ngắn cho phần trước và phần sau của đĩa.
Phương pháp cuối cùng để xác minh vị trí dụng cụ là chụp mạch. Thực hiện dưới góc chụp ban đầu khi chụp lỗ thông. Sử dụng khúc nối bên của hệ thống delivery sheath hoặc chọc mạch bên đối diện. Vị trí dụng cụ tốt được biểu hiện khi chụp nhĩ phải, thuốc cản quang không thoát qua được đĩa nhĩ phải hoặc khi chụp levophase phổi thuốc cản quang không qua được đĩa nhĩ trái.
Nếu vị trí dụng cụ không chắc chắn hoặc nghi ngờ sau tất cả các thao tác này, dụng cụ có thể được thu lại toàn bộ hoặc một phần và thả lại. Khi vị trí dụng cụ được xác định chắc chắn, dụng cụ được thả bằng cách xoay ngược chiều kim đồng hồ ống chốt nhựa được gắn đầu cuối của cáp nối. Góc của dụng cụ thường sẽ thay đổi đáng kể khi được thoát khỏi lực căng cáp nối và sẽ tự động nằm chính giữa lỗ thông liên nhĩ và thẳng hàng với vách liên nhĩ. Khi rút ống thông ra cần chắc chắn dây cáp nối đã được rút vào lòng ống thông vì nó có nguy cơ gây chấn thương lòng mạch. Siêu âm và chụp lại kiểm tra ở các tư thế vừa nêu, nếu cần có thể đo lại áp lực động mạch phổi, chụp động mạch phổi ở thì chậm quan sát nhĩ trái đảm bảo chắc chắn không còn luồng thông tồn lưu (residual shunt) qua vách liên nhĩ.
8 Kết quả qua một số nghiên cứu
Các nghiên cứu sau đây trên thế giới sẽ chứng minh hiệu quả và độ an toàn của kĩ thuật bít lỗ thông liên nhĩ qua da bằng dụng cụ.
Nghiên cứu của tác giả Du Z-D và cs so sánh hiệu quả và độ an toàn của kĩ thuật bít lỗ thông liên nhĩ qua da và phẫu thuật vá thông liên nhĩ. Đây là nghiên cứu đa trung tâm, nhưng không ngẫu nhiên được tiến hành qua 29 trung tâm tim mạch nhi từ năm 1998 đến năm 2000. Các bệnh nhân được phân vào nhóm đóng bằng dụng cụ qua da và phẫu thuật theo sự quyết định của bệnh nhân và gia đình. Kết quả nghiên cứu cho thấy, có 154 bệnh nhân được phẫu thuật vá thông liên nhĩ, với độ tuổi trung bình là 4,1 tuổi và kích thước lỗ thông liên nhĩ trung bình là 14,2 ± 6,3 mm. So với 422 bệnh nhân được bít lỗ thông liên nhĩ qua da với độ tuổi trung bình lớn hơn là 9,8 tuổi (p<0,001) và kích thước lỗ thông liên nhĩ trung bình là 13,3 ± 5,4 mm (p = 0,099). Tỉ lệ thành công đạt 95,7% cho nhóm bít qua da so với 100% cho nhóm phẫu thuật (p=0,006). Các tiêu chí đánh giá hiệu quả trong nghiên cứu này bao gồm thành công hiệu quả sớm ngay sau can thiệp hoặc phẫu thuật (bít thành công mà không có các biến chứng nặng, không cần mổ lại, không rơi dù hay còn shunt tồn lưu mức độ từ vừa trở lên ở thời điểm ra viện); thành công hiệu quả ngắn hạn (trong vòng 12 tháng sau bít lỗ thông liên nhĩ); thành công về hiệu quả trong cả giai đoạn nghiên cứu. Theo 3 tiêu chí đánh giá hiệu quả này cho mỗi nhóm, nhóm can thiệp bít qua da tương ứng lần lượt là 94,8% 98,5% và 91,6%. Với nhóm phẫu thuật, các tỉ lệ tương ứng là 96,1% 100% và 89% (không có sự khác biệt có ý nghĩa p > 0,05). Tỉ lệ biến chứng cho nhóm bít bằng dụng cụ là 7,2% so với phẫu thuật 24% (p< 0,001). Thời gian nằm viện trung bình là 1,0 ±0,3 ngày so với thời gian nằm phẫu thuật là 3,4 ±1,2 ngày ( p< 0,001). Không ghi nhận có ca tử vong nào trong nghiên cứu. Kết quả nghiên cứu đã chứng minh kỹ thuật bít lỗ thông liên nhĩ lỗ thứ hai qua da an toàn và hiệu quả có thể thay thế cho phẫu thuật.
Nghiên cứu của tác giả Lopez K. và cộng sự nghiên cứu hiệu quả và độ an toàn của bít bằng dụng cụ kích thước lớn 40 mm (thiết bị đóng lỗ thông liên nhĩ của Amplatzer). Nghiên cứu gồm 33 bệnh nhân (22 nữ, 11 nam) được bít bằng dụng cụ kích thước 40 mm cho các bệnh nhân có tuổi trung bình 40 tuổi (từ 14 đến 81 tuổi) và cân nặng trung bình 65 kg (từ 48 đến 98 kg). Kích thước trung bình của lỗ thông liên nhĩ đo trên siêu âm là 30,5 mm (từ 32 đến 43,7 mm). Tỉ lệ Qp :Qs trung bình là 3,2 : 1( từ 1,4 đến 6,2). Thành công đạt được ở 28 bệnh nhân (23 bệnh nhân được đóng kín hoàn toàn và có 5 bệnh nhân có luồng shunt tồn dư nhỏ). Có 5 bệnh nhân không thành công (2 bệnh nhân bị rơi dụng cụ, 1 bệnh nhân có rò ngoài thành nhĩ trái liên quan đến ống thông, 3 bệnh nhân cần phẫu thuật).
Nghiên cứu của tác giả Humenberger M. nhằm đánh giá ảnh hưởng của tuổi lên kết quả bít lỗ thông liên nhĩ ở người lớn, qua các yếu tố tình trạng cơ năng, sự xuất hiện rối loạn nhịp, tái cấu trúc thất phải và áp lực động mạch phổi, nghiên cứu được tiến hành trên 236 bệnh nhân (164 nam) tuổi trung bình 49 ± 18 tuổi, được phân nhóm theo tuổi (nhóm A có 78 người dưới 40 tuổi; nhóm B có 84 người giữa 40 đến 60 tuổi và nhóm c có 74 người trên 60 tuổi). Kích thước lỗ thông liên nhĩ trung bình 22 mm, với tỉ lệ Qp/Qs là 2,2 không khác biệt giữa các nhóm tuổi.
Tuy nhiên, nhóm các bệnh nhân lớn tuổi có nhiều triệu chứng hơn các nhóm khác với áp lực động mạch phổi và kích thước thất phải cao hơn có ý nghĩa theo tuổi. Kết quả sau can thiệp, kích thước thất phải giảm từ 41 ± 7, 43 ± 7 và 45±6mm giảm xuống còn 32±5, 34±5 và 37±5 tương ứng các nhóm A,B và C (p<0,0001) và áp lực động mạch phổi giảm từ 31 ±7, 37±10 và 53±17 mmHg xuống còn 26±5, 30±6 và 43±14 mmHg (p<0,0001). Cải thiện triệu chứng với 13, 49 và 83% các bệnh nhân trước can thiệp có triệu chứng và giảm còn 3,11 và 34% sau can thiệp tương ứng với các nhóm. Nghiên cứu kết luận ở bất cứ tuổi nào, việc đóng lỗ thông liên nhĩ đều cải thiện triệu chứng và giảm áp lực ĐMp và kích thước thất phải. Chỉ định đóng lỗ thông liên nhĩ bất kể các triệu chứng ở các bệnh nhân lớn tuổi.
9 Theo dõi sau can thiệp
9.1 Theo dõi bệnh nhân sau can thiệp
Bệnh nhân được theo dõi các dấu hiệu lâm sàng sau khi kết thúc thủ thuật (nhịp tim, huyết áp, nhiệt độ,…), nhằm phát hiện các tai biến như chảy máu, tụ máu vị trí chọc mạch, tan máu,…
Kháng sinh được sử dụng trong vòng 1 ngày (ngày can thiệp). Kháng sinh được sử dụng là Cephalosporin thế hệ 1, 2, đường tĩnh mạch.
Tất cả các bệnh nhân được dùng Aspirin với liều 3-5 mg/kg ở trẻ em, và liều 75-100 mg/ngày ở người lớn, trong vòng 6 tháng và phòng viêm nội tâm mạc trong vòng 1 năm.
9.2 Theo dõi bệnh nhân lâu dài
- Bệnh nhân được khám lâm sàng và siêu âm Doppler tim 1 ngày sau khi can thiệp và tái khám theo định kỳ (1 tháng, 3 tháng, 6 tháng và 1 năm sau khi can thiệp). Với bệnh nhân trẻ em được khám lại định kỳ hàng năm đến 3 năm sau can thiệp, và mỗi 2 năm đến khi trưởng thành.
- Khi tái khám định kỳ bệnh nhân được khám lâm sàng, làm điện tâm đồ và siêu âm tim.
10 Tài liệu tham khảo
- Anderson RH, Brown NA, Webb S (2002). Development and structure of the atrial Heart ;88:104–110.
- Berger F, Vogel M, Alexi-Meskishvili V, Lange PE (1999). Comparison of results and complications of surgical and Amplatzer device closure of atrial septal J Thorac Cardiovasc Surg; 118:674 –678.
- Butera G, Gabriella De Rosa, et al (2003). Transcatheter Closure of Atrial Septal Defect in Young JACC; Vol. 42, No. 2, :241–5.
- Phan Tan , Nguyen Lan Hieu., W. Won, Shin, S. et al. (2018). Combined Percutaneous Procedure in Patient with Lutembacher Syndrome: A Case Report and Real-World Experience Review. Cardiology Research, 9(6), 385-391. https://doi.org/10.14740/cr776w.
- Chan KC, Godman MJ, Walsh K, Wilson N, Redington A, Gibbs AL (1999). Transcatheter closure of atrial septal defect and interatrial communications with a new self expanding nitinol double disc device (Amplatzer septal occluder): multicentre UK Heart
- ;82:300.
- Chessa M, Carminati M, Butera G, et al (2002). Early and Late Complications Associated With Transcatheter Occlusion of Secundum Atrial Septal Defect. JACC Vol. 39, :1061–5.
- Chessa M, Carrozza M, Butera G, Negura D, Piazza L, Giamberti A, Feslova D ,Bossone D, Vigna C, Carminati M (2006). The Impact of Interventional Cardiology for the Management of Adults with Congenital Heart Defects. Catheterization and Cardiovascular Interventions 67:258–264.
- Dhillon R, Thanopoulos B, Tsaousis G, Triposkiadis F, Kyriakidis M, Redington A (1999). Transcatheter closure of atrial septal defects in adults with the Amplatzer septal occluder. Heart ;82:559 –562.
- Ergin Koçynldirim, Mazyar Kanani, Philipp Bonhoeffer, Martin J. Elliott (2007). Amplatzer device embolization: hazards of multiple attempts at catheter retrieval. Anadolu Kardiyol Derg; 7: 320-30.
- McCarthy KP, Ho SE, Anderson RHA (2003). Defining the morphologic phenotypes of atrial septal defects and interatrial communications. Images Paediatr Cardiol ;15:1-24.
- Schrale RG, Mitchell AR, Wilson N (2007). ‘Cobra malformation’ of an Amplatzer device during percutaneous closure of a ventricular septal defect. Eur Heart J;28(6):698.
- Amin Z. (2006) Transcatheter closure of secundum atrial septal defects. Cathet Cardiovasc Intervent ;68:778–787.Stout K.K. et al (2019). 2018 AHA/ACC Guideline for the Management of Adults With Congenital Heart Disease. JACC 73( 12 ): e81-192
- Baumgartner H. et al. (2021) 2020 ESC Guidelines for the management of adult congenital heart disease: The Task Force for the management of adult congenital heart disease of the European Society of Cardiology (ESC)
- European Heart Journal, Volume 42(6), 563–645.
- Du , Hijazi ZM., Kleinman CS., et al (2002). Comparison between transcatheter and surgical closure of secundum atrial septal defect in children and adults: Results of a multicenter nonrandomized trial. J Am Coll Cardiol., 39, 1836-1844.
- Lopez K., Dalvi B-V., Balzer D., et al (2005) Transcatheter closure of large secundum atrial septal defects using the 40 mm Amplatzer septal occluder: Results of an international Catheter Cardiovasc Interv., 66(4): 580-584.
- Humenberger , Rosenhek R., Gabriel H., et al (2011) Benefit of atrial septal defect closure in adults: impact of age.Eur Heart J., 32, 553-560.

