Can thiệp bít còn lỗ bầu dục ngăn ngừa đột quỵ tái phát

Nguồn: Sách Tim mạch can thiệp
Chủ biên
PGS.TS.BS. Nguyễn Mạnh Hùng
Tác giả
TS.BSNT.Đoàn Đức Dũng
PGS.TS.BS.Nguyễn Lân Hiếu
ThS.BSNT.Nguyễn Văn Hiếu
ThS.BSNT.Phùng Đình Thọ
Lỗ bầu dục được cho là có liên quan đến đột quỵ. Can thiệp bít còn lỗ bầu dục như thế nào? Hãy cùng Trung Tâm Thuốc Central Pharmacy (trungtamthuoc.com) tìm hiểu những thông tin về tthủ thuật này trong bài viết sau đây.
1 Đại cương
Lỗ bầu dục là một cấu trúc bẩm sinh bình thường của vách liên nhĩ. Sau khi sinh, sự tăng lưu lượng máu phổi và áp lực nhĩ trái lớn hơn nhĩ phải, gờ bên trái của lỗ bầu dục ép sát vào vách liên nhĩ làm nó được đóng lại một cách sinh lý. Nghiên cứu bệnh học đã chỉ ra rằng lỗ bầu dục có thể ở dạng probe-patent (phát hiện qua thăm dò bằng dụng cụ) ở khoảng 25% dân số.
Năm 1988, Lechat đã chú ý về biểu hiện đột quỵ và tồn tại lỗ bầu dục, sau đó nhiều tác giả khác đã tìm hiểu mối liên quan. Mặc dù đây là cấu trúc cần thiết và bình thường trong quá trình phát triển của thai nhi, nhưng lỗ bầu dục được cho là liên quan tới tỷ lệ cao hơn về đột quỵ chưa rõ nguyên nhân qua các nghiên cứu hồi cứu, đặc biệt ở bệnh nhân có tiền sử đau đầu Migraine. Biến cố thần kinh ở bệnh nhân còn tồn tại lỗ bầu dục được cho là do cơ chế tắc mạch nghịch thường, do dòng máu xoáy tại vị trí của cấu trúc này gây hình thành cục máu đông trôi theo dòng máu gây ra tắc mạch. Điều này được củng cố bởi những ca lâm sàng minh chứng có huyết khối ở vị trí lỗ bầu dục. Do đó phương pháp bít lỗ bầu dục bằng dụng cụ được đề xuất nhằm ngăn ngừa đột quỵ tái phát.
Chỉ định bít lỗ bầu dục với mục đích này đã được FDA chấp thuận vào tháng 10 năm 2016 sau khoảng 2 thập kỷ nghiên cứu ứng dụng phương pháp này qua các thử nghiệm lâm sàng.
.jpg)
a: Lỗ bầu dục được bộc lộ bởi dụng cụ dạng que đi từ nhĩ phải sang nhĩ trái (hình trên) và từ nhĩ trái sang nhĩ phải (hình dưới); b. Hình ảnh huyết khối ở vị trí lỗ bầu dục trên siêu âm tim; c. Hình ảnh huyết khối ở vị trí lỗ bầu dục trên đại thể (NT: Nhĩ trái; NP: Nhĩ phải; HK: Huyết khối; TMCD: Tĩnh mạch chủ dưới)
2 Chẩn đoán còn lỗ bầu dục
2.1 Đặc điểm lâm sàng
Còn lỗ bầu dục là nguồn tiềm ẩn của luồng thông phải-trái trong tim và có thể dẫn đến thuyên tắc ngược. Biểu hiện lâm sàng thường ở những thập kỷ thứ 3 hoặc thứ 4 của cuộc sống và hiếm khi ở thanh thiếu niên.
2.1.1 Biến cố mạch não
Thuyên tắc ngược qua lỗ bầu dục, liên quan tới các thiếu sót thần kinh (hoặc đột quỵ) hoặc các biến cố hệ thống khác, là biểu hiện dễ dàng nhận thấy nhất của còn lỗ bầu dục. Đột quỵ không rõ nguyên nhân chiếm đến 40% các đột quỵ ở người trẻ. Còn lỗ bầu dục xuất hiện ở 39% số bệnh nhân dưới 55 tuổi với đột quỵ không rõ nguyên nhân so với 29% bệnh nhân đột quỵ có nguyên nhân.
Ngoài ra, các đặc điểm giải phẫu nhất định ví dụ như lỗ thông lớn (>5 mm), luồng thông phải-trái cố định khi nghỉ ngơi, xuất hiện trên 10 vi bóng trong tâm nhĩ trái khi siêu âm tim qua thực quản có cản quang, phình vách liên nhĩ, và sự có mặt của van Eustachian ưu thế đi kèm với nguy cơ thuyên tắc ngược cao hơn. Phình vách liên nhĩ xuất hiện ở khoảng 35% bệnh nhân còn lỗ bầu dục. Các đặc điểm giải phẫu khác xuất hiện ở 20% nhóm đột quỵ không rõ nguyên nhân so với 9,7% bệnh nhân có nguyên nhân rõ ràng.
2.1.2 Nguy cơ tái phát sau thiếu máu não thoáng qua hoặc đột quỵ không rõ nguyên nhân
Nguy cơ tái phát là 3-5% đã được ghi nhận trong hầu hết các trường hợp với điều trị nội khoa nhồi máu não. Tuy nhiên, nghiên cứu WARSS (Warfarin-Aspirin Recurrent Stroke Study) cho thấy tỷ lệ tái phát hoặc tử vong trong vòng 2 năm là 15% ở nhóm warfarin và 17% ở nhóm Aspirin khi tập hợp các bệnh nhân có đột quỵ không rõ nguyên nhân được phân tích. Mayo Clinic ghi nhận tỷ lệ tái phát là 4,1% của bất kỳ biến cố thần kinh nào sau phẫu thuật đóng lỗ bầu dục.
2.1.3 Tắc mạch hệ thống
Bệnh nhân còn lỗ bầu dục có nguy cơ tắc mạch hệ thống, đặc biệt nếu có đặt catheter đường hầm, điện cực máy tạo nhịp, hoặc huyết khối tĩnh mạch sâu. Tắc mạch vành và tuần hoàn ngoại biên trong những tình trạng này đã được ghi nhận.
2.1.4 Đau nửa đầu - Migraine
Đau nửa đầu là một bệnh lý thần kinh mạn tính đặc trưng bởi đau đầu tái diễn. Tình trạng này ảnh hưởng tới 8-13% người trưởng thành và thường liên quan tới các triệu chứng thần kinh tự trị hoặc aura. Khoảng 47-48% bệnh nhân đau nửa đầu còn lỗ bầu dục, so với 17-20% trong dân số nói chung.
2.1.5 Hội chứng giảm oxy máu-khó thở khi thay đổi tư thế
Hội chứng này là tình trạng ít được biết đến và khó chẩn đoán. Triệu chứng lâm sàng chính là khó thở hoặc giảm oxy máu khi đứng thẳng. Những triệu chứng này thường cải thiện trong tư thế nằm.
Hội chứng này thường xảy ra ở những người lớn tuổi và liên quan với giãn động mạch chủ và các bệnh đồng mắc khác như cắt phổi, khí phế thũng, và xơ gan có thể dẫn đến sự dịch chuyển của tĩnh mạch chủ khi đứng. Do đó, ở những bệnh nhân còn lỗ bầu dục, dòng chảy được hướng thẳng đến tĩnh mạch chủ và luồng thông từ phải sang trái xuất hiện. Chẩn đoán dựa vào đo bão hòa oxy động mạch ở những vị trí có thể có luồng thông trong tim. Siêu âm tim huyết động có thể được sử dụng để thấy rõ lỗ bầu dục. Điều trị thực thụ của hội chứng giảm oxy máu-khó thở khi thay đổi tư thế là đóng lỗ bầu dục qua da. Tỷ lệ thành công là gần 100%, và tỷ lệ biến chứng thấp.
2.1.6 Thợ lặn biển sâu và thợ lặn có bình khí
Nhóm bệnh nhân còn lỗ bầu dục này là những người thợ lặn biển sâu và lặn có bình khí. Nhóm bệnh nhân này có thể có bệnh giảm áp với các triệu chứng bất thường mặc dù đã tuân theo quy trình phù hợp và đúng nguyên tắc trong lúc lặn. Một tỷ lệ các triệu chứng thần kinh 61% đã được ghi nhận. Các vấn đề về giảm áp cũng dẫn đến các tổn thương não nhiều hơn ở những người còn lỗ bầu dục so với những người không còn lỗ bầu dục.
Những tình trạng khác có thể liên quan đến còn lỗ bầu dục: bao gồm phù phổi độ cao, ngừng thở khi ngủ do tắc nghẽn và tổn thương chất trắng.
2.2 Chẩn đoán xác định
Chẩn đoán lỗ bầu dục dựa vào: Siêu âm qua thành ngực, siêu âm qua thực quản và siêu âm Doppler xuyên sọ. Siêu âm thành ngực có thể quan sát thấy lỗ bầu dục qua dòng Doppler màu, hoặc hình ảnh rửa bọt cản âm trong buồng nhĩ trái trong 4 chu kỳ tim liên tiếp. Siêu âm qua thực quản quan sát dòng màu và hình ảnh rửa bọt cản âm rõ hơn siêu âm qua thành ngực. Siêu âm Doppler xuyên sọ được thực hiện sau khi bơm chất cản âm vào tĩnh mạch, bọt cản âm sẽ gây ra vi tắc mạch não và sẽ tạo ra một tín hiệu đặc trưng có thể quan sát và nghe được ở động mạch não giữa trong vòng 4-20 giây.
Kích thước của lỗ bầu dục được phân loại thành 4 loại, dựa trên số lượng bọt cản âm đi vào nhĩ trái trong siêu âm tim có thực hiện nghiệm pháp Valsava:
Mức 0: Không thấy bọt cản âm.
Mức 1: Có 3 – 10 bọt cản âm (nhỏ).
Mức 2: Có 10 – 20 bọt cản âm (trung bình).
Mức 3: Có trên 20 bọt cản âm (lớn).
3 Chỉ định và chống chỉ định bít lỗ bầu dục bằng dụng cụ
3.1 Chỉ định
Chỉ định can thiệp cho những bệnh nhân tồn tại lỗ bầu dục có đột quỵ não và/hoặc đột quỵ não thoáng qua, tắc mạch hệ thống không tìm được nguyên nhân khác, được cho là do tắc mạch nghịch thường.
Chỉ định này nhằm mục đích ngăn ngừa tắc mạch tái phát (nhồi máu não, tắc mạch ngoại biên.
3.2 Chống chỉ định
Bệnh nhân có khối u trong tim, tổ chức sùi hoặc huyết khối ở vị trí đặt dụng cụ.
Huyết khối tĩnh mạch ở vị trí thiết lập đường vào trong thủ thuật.
Bất thường tĩnh mạch về giải phẫu hoặc kích thước không phù hợp cho việc đưa các dụng cụ can thiệp.
Bệnh nhân có luồng thông phải – trái khác, bao gồm thông liên nhĩ và/hoặc lỗ thông do phá vách liên nhĩ.
Bệnh nhân đang có viêm nội tâm mạc nhiễm khuẩn hoạt động hoặc các bệnh lý nhiễm trùng khác chưa được kiểm soát.
4 Đặc điểm giải phẫu áp dụng trong can thiệp
Có 3 dạng giải phẫu: (1) dạng phẳng, (2) dạng đường hầm, và (3) phình vách liên nhĩ nguyên phát với còn lỗ bầu dục.
.jpg)
A: Lỗ bầu dục dạng phẳng; B: Lỗ bầu dục dạng đường hầm; C: Lỗ bầu dục kèm theo phình vách liên nhĩ (NP: Nhĩ phải; NT: Nhĩ trái; PFO: Lỗ bầu dục)
Trong 2 thể dạng phẳng và dạng đường hầm, việc lựa chọn dụng cụ là dễ dàng. Tuy nhiên với thể kèm theo phình vách liên nhĩ, việc lựa chọn dụng cụ sẽ khó khăn hơn do yêu cầu về mặt kỹ thuật dụng cụ phải che phủ được cả phần phình vách nhĩ, vì vậy qua siêu âm sẽ xác định chính xác gờ của lỗ thông đồng thời chỉ ra giới hạn của phình vách đến vị trí có cấu trúc vách liên nhĩ đủ chắc để neo giữ dụng cụ.
Những trường hợp có kèm theo phình vách luôn luôn phải tìm xem có lỗ thông liên nhĩ thứ phát hay không, trong trường hợp có lỗ thông liên nhĩ thứ phát, việc xác định kích thước lỗ thông phải sử dụng bóng đo kích thước chính xác trong thủ thuật, thông thường kích thước dụng cụ được sử dụng sẽ lớn hơn nhiều so với kích thước lỗ thông đo trên siêu âm tim.
5 Dụng cụ bít lỗ bầu dục
Trong khoảng 2 thập kỷ tiến hành các thử nghiệm, có các thế hệ dụng cụ khác nhau được áp dụng để bít lỗ bầu dục: Dụng cụ STARFlexPFO trong thử nghiệm CLOSURE1, dụng cụ AMPLATZER PFO trong thử nghiệm PC TRIAL và thử nghiệm RESPECT, dụng cụ Gore HELEX và CARDIOFORM trong thử nghiệm REDUCE.
Hiện nay, dụng cụ bít lỗ bầu dục được FDA chấp thuận là dụng cụ Amplatzer PFO closure, ngoài ra có các dụng cụ khác cấu tạo tương tự dụng cụ này của Innovation, Lifetech.
5.1 Dụng cụ Amplatzer
Dụng cụ Amplatzer là dụng cụ hai đĩa tự mở rộng làm từ một lưới wire nitinol. Lưới wire nitinol có đường kính 0,005-0,006 inch. Hai đĩa được kết nối với nhau bởi một eo đường kính 2 mm và dài 4 mm. Eo của dụng cụ chính là phần nút vào lỗ bầu dục khi dụng cụ được thả, trong khi 2 đĩa có tác dụng ép vào vách liên nhĩ để neo giữ dụng cụ và che phủ kín luồng thông. Các đĩa này được phủ bởi màng sợi Polyester phía bên trong nhằm tăng khả năng che kín luồng thông và thúc đẩy quá trình nội mạc hoá dụng cụ.
Dụng cụ có khả năng nhớ hình tốt và dễ dàng được thu lại vào bên trong ống thông, khi được thu vào bên trong ống thông nó có dạng một hình trụ dài.
Dụng cụ có kích thước: 18, 25, 30 và 35, tương ứng với đường kích của đĩa phải tính bằng mm. Đường kính của đĩa trái là 18 mm với dụng cụ 18 và 25 mm, 30 mm với dụng cụ 30 và 25 mm với dụng cụ 35. Eo giữa có đường kính 2 mm và dài 4 mm.
.jpg)
2.1.6.1
5.2 Dụng cụ khác
Dụng cụ STARFlex PFO: Dụng cụ này gồm 2 cánh hình vuông được liên kết với nhau bởi một eo, hai cánh này được sắp xếp lệch nhau 90 độ. Cấu tạo bởi màng sợi polymer khâu vào khung kim loại nitinol, có khả năng nhớ hình. Kích thước gồm 23mm, 28 mm, 33 mm. Trong nghiên cứu CLOSURE 1, dụng cụ này không làm cải thiện có ý nghĩa mức độ shunt, mức độ phình vách, không làm giảm tỷ lệ đột quỵ tái phát, biến cố tổn thương mạch máu lên tới 3%, tỷ lệ rung nhĩ mới xuất hiện lên tới 5,7%. Hiện nay dụng cụ này ít được sử dụng trong lâm sàng.
.jpg)
2.1.6.2
Dụng cụ Gore HELEX:
Dụng cụ này cũng có cấu tạo dạng 2 đĩa, nhưng 2 đĩa hình tròn và có mỗi đĩa có 2 lớp xếp lên nhau, liên kết với nhau qua trục đi qua tâm. Cấu tạo màng gắn với khung nitinol có nhiều lớp giúp cho hình dạng của dụng cụ này được kỳ vọng bít kín lỗ thông hơn so với dụng cụ STARFLEX.
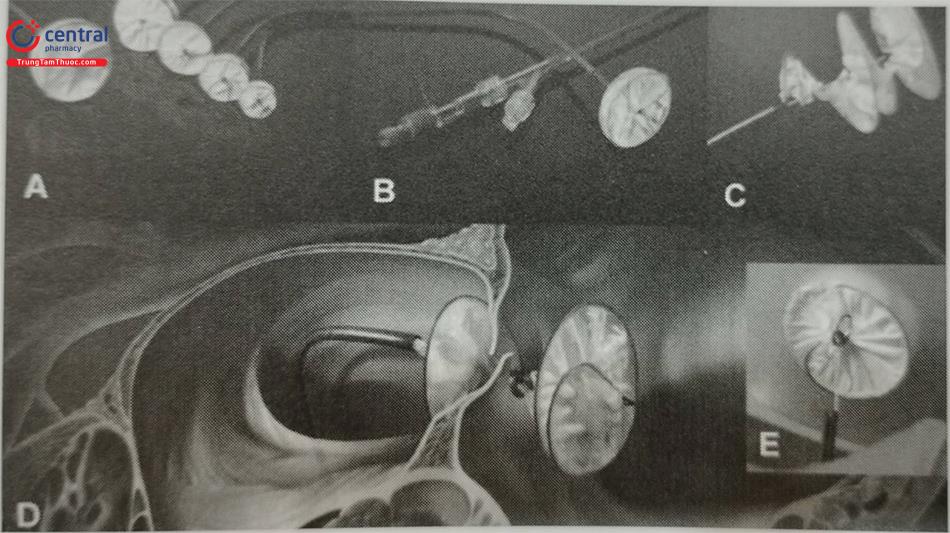
Chú thích: A: Hình ảnh dụng cụ GoreHELEX; B: Hệ thống deliv- ery sheath; C: Hình ảnh dụng cụ khi nở ra; D: Hình ảnh dụng cụ bít kín lỗ bầu dục; E: Thả dụng cụ bám vào vách liên nhĩ.
2.1.6.3
5.3 Hệ thống thu và chuyển dụng cụ
Hệ thống delivery system: Dụng cụ delivery sheath được đưa qua lỗ thông PFO vào trong nhĩ trái.
Ống nạp dụng cụ (loader): Dùng để thu dụng cụ vào trong lòng ống, bộ này sau đó được kết nối với de- livery sheath để đẩy dụng cụ vào Quá trình thu dụng cụ sẽ được thực hiện trong khay nước muối sinh lý để đảm bảo hết không khí.
Cáp nối dụng cụ (cable): Cáp nối này gắn với dụng cụ, bác sĩ can thiệp dùng cáp nối này để thu dụng cụ vào bộ thu dụng cụ, đồng thời đẩy vào hệ thống ống thả.
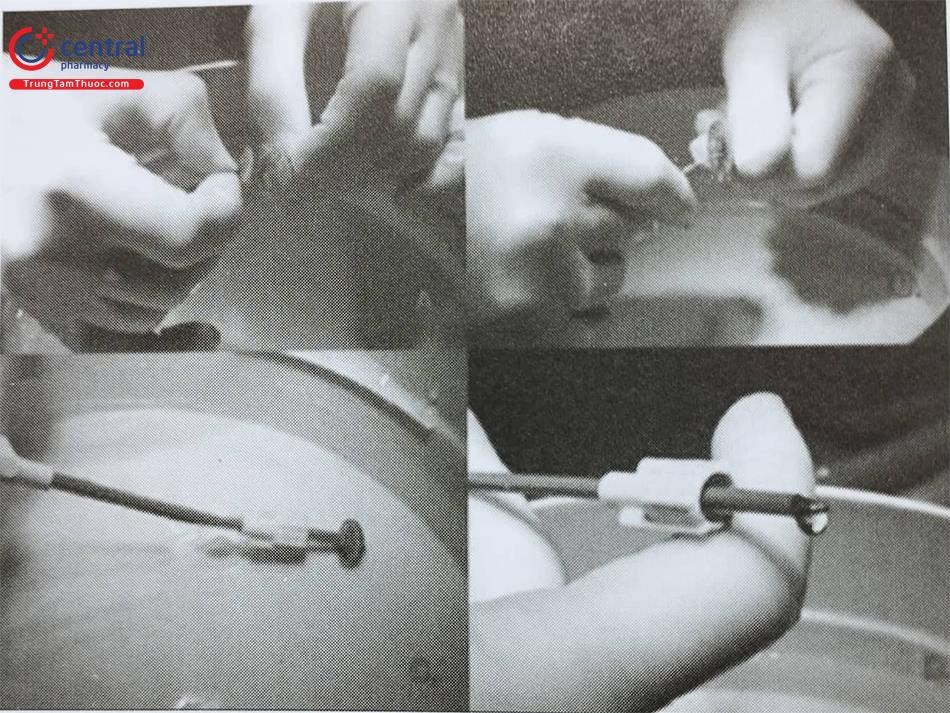
2.1.6.4
6 Kỹ thuật bít lỗ bầu dục
- Kỹ thuật bít lỗ bầu dục được thực hiện trong phòng can thiệp có máy chụp mạch, máy siêu âm tim và đầy đủ các phương tiện cấp cứu.
- Kíp can thiệp gồm: Bác sĩ can thiệp chính, bác sĩ can thiệp phụ, điều dưỡng phụ can thiệp, điều dưỡng chạy ngoài, điều dưỡng hành chính. Bác sĩ can thiệp chính nên là người có kinh nghiệm trong can thiệp các bệnh lý tim bẩm sinh và cấu trúc như bít thông liên nhĩ, bít thông liên thất, bít còn ống động mạch, nong van hai lá …
- Kháng sinh dự phòng đường tĩnh mạch trước can thiệp.
- Phương pháp vô cảm: Gây mê toàn thân hoặc gây tê tại chỗ, nếu bệnh nhân gây mê cần được nhịn ăn trước thủ thuật ít nhất 6 tiếng.
- Đặt đầu dò siêu âm qua thực quản nếu sử dụng siêu âm qua thực quản hỗ trợ, bệnh nhân cũng được dặn nhịn ăn trước thủ thuật ít nhất 6 tiếng.
- Đường vào: Thường là tĩnh mạch đùi phải (một số trường hợp có thể sử dụng tĩnh mạch đùi trái), sheath Heparin đường tĩnh mạch liều 50 – 100 UI/Kg cân nặng. Trong trường hợp có sử dụng đầu dò siêu âm trong buồng tim, đường vào tĩnh mạch đùi bên trái được thiết lập.
Đánh giá huyết động tim phải. Thực hiện siêu âm tim qua thực quản/siêu âm trong buồng tim để đánh giá giải phẫu của lỗ bầu dục và đánh giá bóng cản quang có hoặc không có nghiệm pháp Valsalva.
Lái ống thông qua lỗ bầu dục dưới hướng dẫn của màn tăng sáng và siêu âm tim: Ống thông thường sử dụng trong kỹ thuật này là Multipurpose. Dây dẫn đường cho ống thông thường được sử dụng là dây dẫn Terumo 0,035 inch, đầu thẳng.
Đo kích thước của lỗ bầu dục bằng bóng 24 mm hoặc 34 mm. Có một số tác giả chỉ đơn thuần lựa chọn kích thước dụng cụ dựa vào siêu âm. Tuy nhiên việc đo kích thước lỗ thông đặc biệt hữu ích đối với những lỗ bầu dục kích thước lớn, lỗ bầu dục kèm theo phình vách liên nhĩ.

(NP: Nhĩ phải; NT: Nhĩ trái; PFO: Lỗ bầu dục)
2.1.6.5
- Đưa dây dẫn vào ống thông đi sang nhĩ trái, lái vào tĩnh mạch phổi (thường đưa vào tĩnh mạch phổi trên bên trái), dây dẫn thường dùng là dây dẫn super stiff wire (dây dẫn siêu cứng) để thực hiện việc dẫn đường dễ dàng cho hệ thống delivery
- Đẩy hệ thống delivery sheath trượt trên dây dẫn từ tĩnh mạch đùi phải lên tĩnh nhĩ phải qua lỗ thông vào nhĩ trái. Hệ thống delivery sheath có kích thước phụ thuộc vào kích thước của dụng cụ bít (6F đến 9F).
- Lựa chọn dụng cụ: Chủ yếu dựa vào kết quả siêu âm qua thực quản trước đó.
- Chuẩn bị dụng cụ: Dụng cụ được kết nối với cáp
- nối thông qua khớp nối dạng vít xoáy, sau đó được thu vào ống loader và được loại bỏ khí bằng động tác bơm nước muối sinh lý có pha heparin.
- Bít lỗ thông: Dụng cụ được đẩy vào delivery sheath, đưa vào nhĩ trái, mở đĩa bên trái rồi kéo về áp sát lỗ thông phía nhĩ trái, sau đó thả đĩa bên phải áp sát vào lỗ thông phía bên phải. Trong quá trình đẩy dụng cụ vào delivery sheath cần chú ý để đầu của hệ thống ống thông thấp tránh biến chứng tắc mạch khí.
- Sử dụng siêu âm tim đánh giá kết quả bít: Vị trí của dụng cụ, shunt tồn lưu, ảnh hưởng của dụng cụ đến các cấu trúc xung quanh.
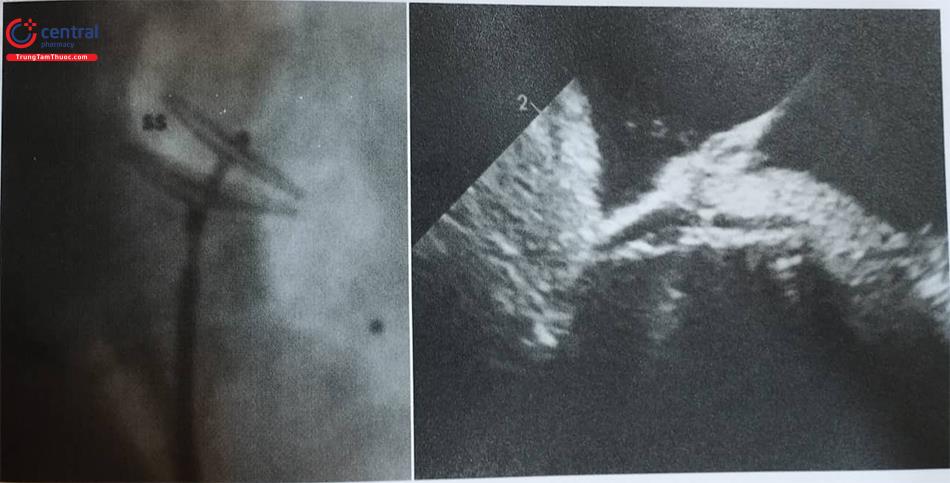
2.1.6.6
- Đánh giá hình dạng và sự ổn định của dụng cụ trên màn tăng sáng kết hợp với siêu âm tim. Nếu dụng cụ không ổn định về hình dạng và cố định không tốt cần phải thả lại dụng cụ hoặc lựa chọn dụng cụ khác phù hợp hơn.
- Tiến hành tháo dụng cụ khỏi cáp nối.
- Rút hệ thống ống thả, khâu vết chọc mạch và băng ép.
5.3.1 Siêu âm trợ giúp trong bít lỗ bầu dục
Siêu âm tim đóng vai trò quan trọng trong quá trình làm thủ thuật bít lỗ bầu dục:
- Hướng dẫn cho thủ thuật viên lái dụng cụ đi qua lỗ thông.
- Hướng dẫn đánh giá kết quả sau khi bít.
- Phát hiện biến chứng.
- Tuỳ vào cơ sở vật chất và nhân lực mà việc thực hiện siêu âm tim trợ giúp có thể là siêu âm tim qua thành ngực hoặc siêu âm qua thực quản hoặc siêu âm trong buồng tim.
5.3.2 Nguyên tắc lựa chọn dụng cụ
- Kích thước của dụng cụ đủ để bít kín lỗ bầu dục nhưng không ảnh hưởng tới các cấu trúc tim xung quanh. Vì vậy gờ của lỗ thông tới các cấu trúc xung quanh phải lớn hơn bán kính của dụng cụ.
- Với những lỗ bầu dục không có phình vách liên nhĩ, sử dụng dụng cụ 18 hoặc 25 mm, phụ thuộc vào chiều dài của vách.
- Nếu có phình vách liên nhĩ đáng kể hoặc nếu vách nguyên phát rất mỏng và mềm, sử dụng dụng cụ 35 mm nếu gờ tĩnh mạch chủ dưới trên 17,5 mm và gờ động mạch chủ trên 17,5
- Nếu có phình và gờ động mạch chủ, gờ tĩnh mạch chủ dưới ở khoảng 12,5-17,5 mm, dụng cụ 25 mm nên được sử dụng.
7 Tiêu chí đánh giá thành công thủ thuật
Vị trí dụng cụ có thể được xác minh bằng các kỹ thuật khác nhau:
Dưới màn hình huỳnh quang dấu hiệu dụng cụ đã ở vị trí tốt là hai đĩa song song với nhau và tách nhau bởi vách liên nhĩ. Trong cùng góc chụp đó, bác sĩ can thiệp làm test “Minnesota” (cáp được đẩy nhẹ về phía trước và kéo về phía sau). Dụng cụ được cố định tốt khi không bị di chuyển về 2 phía khi thực hiện
Siêu âm tim qua thành ngực hay qua thực quản: hình ảnh siêu âm tim đảm bảo rằng một đĩa nằm trong mỗi bên buồng nhĩ. Mặt cắt trục dài đảm bảo đánh giá phần trên và phần dưới của vách liên nhĩ và mặt cắt trục ngắn cho phần trước và phần sau của đĩa. Đồng thời không còn luồng thông tồn lưu (residual shunt) qua vách liên nhĩ.
Phương pháp cuối cùng để xác minh vị trí dụng cụ là chụp mạch. Thực hiện dưới góc chụp ban đầu khi chụp lỗ thông. Sử dụng khúc nối bên của hệ thống de- livery sheath hoặc chọc mạch bên đối diện. Vị trí dụng cụ tốt được biểu hiện khi chụp nhĩ phải, thuốc cản quang không thoát qua được đĩa nhĩ phải hoặc khi chụp levophase phổi thuốc cản quang không qua được đĩa nhĩ trái.
8 Biến chứng và xử lý
Tử vong: Hiếm gặp.
Chảy máu nặng phải truyền máu: Nguyên nhân do thủng thành nhĩ, ép tim cấp, tụ máu nặng vết chọc mạch, chảy máu do tổn thương mạch máu.
Tràn máu màng tim gây ép tim: Dụng cụ làm tổn thương thành tự do của tim gây tràn máu màng
Xử trí: Dẫn lưu màng tim, truyền máu, trung hoà Heparin bằng Protamin sulfat, theo dõi sát và chuyển phẫu thuật nếu tình trạng không tiến triển.
Chuyển phẫu thuật: Chuyển phẫu thuật khi có biến chứng rơi dụng cụ không lấy ra được bằng can thiệp, thủng tim, bít thất bại…
Thuyên tắc động mạch phổi: Chẩn đoán dựa vào biểu hiện lâm sàng, điện tâm đồ, siêu âm tim và tiêu chuẩn vàng là chụp cắt lớp vi tính động mạch phổi.
Rơi dụng cụ: Biến chứng rơi dụng cụ xảy ra khi kích thước dụng cụ nhỏ hơn so với kích thước của lỗ bầu dục, hoặc gờ của lỗ bầu dục quá ngắn, hoặc lỗ bầu dục có kèm theo phình vách, hoặc do kỹ thuật thả dụng cụ không đúng vị trí (lệch nhiều về bên trái hoặc bên phải). Phát hiện biến chứng rơi dụng cụ dựa vào màn tăng sáng kết hợp với siêu âm
Xử trí rơi dụng cụ: Có thể lấy dụng cụ ra bằng thòng lọng hoặc chuyển phẫu thuật.
Các biến chứng khác: Rối loạn nhịp nhĩ trong và sau thủ thuật, bloc nhĩ thất thoáng qua, huyết khối dụng cụ không triệu chứng, tắc mạch hệ thống có triệu chứng, ST chênh lên thoáng qua trên điện tim đồ, thông động tĩnh mạch tại vị trí chọc mạch, máu tụ vùng chọc mạch, loét cấu trúc tim liên quan đến vùng rìa của dụng cụ.
9 Kết quả qua một số nghiên cứu
Nghiên cứu CLOSURE 1: Nghiên cứu này được thực hiện trên bệnh nhân còn tồn tại lỗ bầu dục có đột quỵ não và/hoặc đột quỵ não thoáng qua do tắc mạch nghịch thường. Dụng cụ sử dụng trong nghiên cứu này là Có 447 bệnh nhân được bít bằng dụng cụ và nhóm chứng là 462 bệnh nhân được điều trị nội khoa đơn thuần. Tuổi trung bình là 46 (18-60 tuổi), tỷ lệ nam – nữ tương đương. Dựa trên tiêu chí chính là tỷ lệ đột quỵ não hoặc đột quỵ não thoáng qua, hoặc tử vong do bất kỳ nguyên nhân gì trong thời gian 30 ngày hoặc biến cố thần kinh trong thời gian từ ngày thứ 31 đến 2 năm sau can thiệp, nghiên cứu cho thấy không có sự khác biệt có ý nghĩa thống kê giữa 2 nhóm (5,8% ở nhóm can thiệp và 7,7% ở nhóm chứng). Thêm vào đó, tỷ lệ rung nhĩ ở nhóm can thiệp cao hơn so với nhóm chứng (6% ở nhóm can thiệp và 1% ở nhóm chứng).
Nghiên cứu PC TRIAL: Nghiên cứu này sử dụng dụng cụ Amplatzer PFO trên đối tượng bệnh nhân còn tồn tại lỗ bầu dục có đột quỵ não hoặc đột quỵ não thoáng qua, tắc mạch ngoại biên không tìm thấy nguyên nhân nào khác. Nghiên cứu được thực hiện trên nhóm can thiệp và sử dụng thuốc ức chế ngưng tập tiểu cầu kép từ 1-6 tháng (204 bệnh nhân), nhóm chứng là nhóm bệnh nhân sử dụng điều trị nội khoa đơn thuần bằng aspirin và thuốc chống đông đường uống (210 bệnh nhân). Tiêu chí gộp bao gồm tử vong, đột quỵ não, tai biến thoáng qua, hoặc tắc mạch hệ thống. Nghiên cứu này có xu hướng lợi ích ở nhóm can thiệp nhưng không có khác biệt có ý nghĩa thống kê.
Nghiên cứu RESPECT: Nghiên cứu được thực hiện trên tổng số 980 bệnh nhân ở Hoa Kỳ với nhóm can thiệp bít lỗ bầu dục bằng dụng cụ Amplatzer và nhóm chứng điều trị thuốc ức chế ngưng tập tiểu cầu hoặc thuốc chống đông đường uống. Tiêu chí chính của nghiên cứu là đột quỵ não nặng, đột quỵ não và tử vong sớm do nguyên nhân bất kỳ. Tỷ lệ đột quỵ não ở nhóm can thiệp nhỏ hơn có ý nghĩa thống kê so với nhóm chứng (giảm được 45% nguy cơ tương đối ở nhóm bệnh nhân can thiệp) trong khoảng thời gian theo dõi trung bình 5,9 năm.
Nghiên cứu REDUCE: Nghiên cứu này được tiến hành với thời gian theo dõi trung bình 3,2 năm, dụng cụ được sử dụng trong nghiên cứu là Gore HELEX hoặc CARDIOFORM. Có 441 bệnh nhân được can thiệp bít lỗ bầu dục bằng dụng cụ và sử dụng ức chế ngưng tập tiểu cầu, nhóm chứng gồm 223 bệnh nhân được điều trị thuốc ức chế ngưng tập tiểu cầu đơn thuần. Tiêu chí chính của nghiên cứu là đột quỵ não hoặc đột quỵ não thoáng qua được khẳng định bằng cộng hưởng từ sọ não trong thời gian theo dõi 2 năm. Kết quả của nghiên cứu đã cho thấy có sự giảm tỷ lệ đột quỵ não có ý nghĩa thống kê ở nhóm can thiệp so với nhóm chứng.
10 Theo dõi sau thủ thuật
Theo dõi sau thủ thuật tương tự như đóng thông liên nhĩ lỗ thứ phát, aspirin liều 3-5 mg/kg/ngày ở trẻ em, và liều 75 – 100 mg/ngày ở người lớn.
Một số tác giả duy trì aspirin liều 75 – 100 mg/ngày trong 6 tháng phối hợp với một thuốc chống kết tập tiểu cầu, thường là Clopidogrel 75 mg/ngày trong 1-6 tháng.
Siêu âm tim theo dõi mỗi 3-6 tháng nên bao gồm đánh giá luồng thông phải-trái ở mức tâm nhĩ với tiêm thuốc cản quang tĩnh mạch và nghiệm pháp Valsalva.
11 Kết luận
Can thiệp điều trị phòng ngừa tai biến tái phát hoặc tắc mạch hệ thống tái phát ở bệnh nhân còn tồn tại lỗ bầu dục là một phương pháp điều trị hiệu quả và an toàn đã được chứng minh qua các thử nghiệm. Việc lựa chọn bệnh nhân để chỉ định bít lỗ thông phải được tiến hành thận trọng để loại trừ các nguyên nhân gây tắc mạch khác. Thủ thuật được tiến hành ở phòng can thiệp với đầy đủ phương tiện và bác sĩ chuyên khoa có kinh nghiệm thực hành tim mạch can thiệp.
12 TÀI LIỆU THAM KHẢO
- Putaala J, Metso AJ, Metso TM, . et Analysis of 1008 consecutive patients aged 15 to 49 with first-ever ischemic stroke: the Helsinki young stroke registry. Stroke. 2009. April; 40 4: 1195– 203. [PubMed]
- Haeusler KG, Herm J, Hoppe B, . et al. Thrombophilia screening in young patients with cryptogenic stroke. Prevalence of gene polymorphisms compared to healthy blood donors and impact on secondary stroke prevention. Hamostaseologie. 2012; 32 2: 147– [PubMed]
- Hagen PT, Scholz DG, Edwards WD.. Incidence and size of patent foramen ovale during the first 10 decades of life: an autopsy study of 965 normal Mayo Clin Proc. 1984. January; 59 1: 17– 20. [PubMed]
- Meissner I, Whisnant JP, Khandheria BK, . et al. Prevalence of potential risk factors for stroke assessed by transesophageal echocardiography and carotid ultrasonography: The SPARC Mayo Clinic Proceedings. 1999. October; 74 9: 862– 9. [PubMed]
- Van Camp G, Franken P, Melis P, Cosyns B, Schoors D, Vanoverschelde . Comparison of transthoracic echocardiography with second harmonic imaging with transesophageal echocardiography in the detection of right to left shunts. Am J Cardiol. 2000; 86: 1284– 7, A9. [PubMed]
- Webster MW, Chancellor AM, Smith HJ, . et Patent foramen ovale in young stroke patients. Lancet. 1988. July 2; 2 8601: 11– 2. [PubMed]
- Kohistani Z, Probst C. Paradoxical embolus stuck in a patent foramen ovale. Thorac Cardiovasc Surg Rep. 2016. December; 5 1: 60– 1. [PMC free article] [PubMed]
- Achesinski AL, Gunther WM, Pearman CB.. Saddle Pulmonary Embolism with Paradoxical Coronary Artery Embolism through a Patent Foramen J Forensic Sci. 2017. May; 62 3: 812– 4. [PubMed]
- Meier B, Kalesan B, Mattle HP, . et .; PC Trial Investigators Percutaneous closure of patent foramen ovale in cryptogenic embolism. N Engl J Med. 2013. March 21; 368 12: 1083– 91. [PubMed]
- Furlan AJ, Reisman M, Massaro J, . et al. Closure or medical therapy for cryptogenic stroke with patent foramen ovale. N Engl J Med. 2012. March 15; 366 11: 991– 9. [PubMed].
- American College of Cardiology [Internet]. Washington, C.: American College of Cardiology; c2017. Carroll JD, Sarver J, Thaler
- Randomized evaluation of recurrent stroke comparing PFO closure to established current standard of care treatment; 2016 Nov 1 [cited 2017 Mar 20]. Available from: http://www.acc.org/latest-in-cardiology/clinicaltrials/2013/07/19/12/28/respect.
- Rigatelli G, Pedon L, Zecchel R, . et al. Long-Term Outcomes and Complications of Intracardiac Echocardiography-Assisted Patent Foramen Ovale Closure in 1,000 Consecutive J Interv Cardiol. 2016. October; 29 5: 530– 38. [PubMed].
- Kernan WN, Ovbiagele B, Black HR, . et al.; American Heart Association Stroke Council, Council on Cardiovascular and Stroke Nursing, Council on Clinical Cardiology, and Council on Peripheral Vascular Disease. Guidelines for the prevention of stroke in patients with stroke and transient ischemic attack: a guideline for healthcare professionals from the American Heart Association/American Stroke Association. Stroke. 2014. July; 45 7: 2160– 236. [PubMed].
- Messé SR, Gronseth G, Kent DM, . et al. Practice advisory: Recurrent stroke with patent foramen ovale (update of practice parameter):ReportoftheGuidelineDevelopment,Dissemination,andImplementationSubcommitteeoftheAmericanAcademyofNeurology. Neurology. August 23; 87 8: 815– 21. [PMC free article] [PubMed]
- Nassif M, Lu H, Konings TC, . et al. Platypnoea-orthodeoxia syndrome, an underdiagnosed cause of hypoxaemia: four cases and the possible underlying Neth Heart J. 2015. November; 23 11: 539– 45. [PMC free article] [PubMed]

