Thuốc chống Parkinson
Trungtamthuoc.com - Parkinson là một bệnh lý liên quan đến sự thoái hóa tế bào thần kinh ở não. Triệu chứng phổ biến của bệnh Parkinson bao gồm run chân, cứng cơ và khó khăn trong việc điều khiển chuyển động. Đây là căn bệnh ảnh hưởng đến hơn 10 triệu người trên thế giới. Vậy bệnh lý này có những nhóm thuốc điều trị nào? Phác đồ điều trị bệnh ra sao? Hãy cùng Trung Tâm Thuốc Central Pharmacy tìm hiểu qua bài viết sau đây.
1 Khái quát về bệnh Parkinson
Bệnh Parkinson là một tình trạng rối loạn não dẫn đến các động tác không tự chủ hoặc không thể kiểm soát được, như run rẩy, cơ bắp cứng, khó duy trì thăng bằng và không cử động được như ý muốn. Mặc dù bất kỳ ai cũng có thể mắc bệnh Parkinson, nhưng theo một số nghiên cứu, tỷ lệ mắc bệnh này cao hơn ở nam giới so với nữ giới.
Nguyên nhân gây ra chứng Parkinson là do tế bào thần kinh trong não chết hoặc bị suy yếu. với dấu hiệu điển hình là giảm nồng độ Dopamine nội sinh.
Parkinson có 4 triệu chứng điển hình là: run rẩy, cứng cơ, hoạt động bị chậm lại và mất ổn định về dáng đi và tư thế.
Một số biến chứng có thể gặp khi bị Parkinson như: Kiệt sức cho rối loạn chức năng đường ruột, dễ bị ngã do mất thăng bằng, kết hợp với loãng xương nên nguy cơ xảy ra các vấn đề liên quan đến xương như: gãy xương, đứt dây chằng cao, viêm phổi.
Mời quý bạn đọc xem thêm tại: Bệnh Parkinson: nguyên nhân, triệu chứng và điều trị
2 Bệnh Parkinson có thể chữa khỏi được không?
Bệnh Parkinson hiện tại không có phương pháp chữa trị hoàn toàn, nhưng có các phương pháp điều trị và quản lý để giảm triệu chứng và cải thiện chất lượng cuộc sống của bệnh nhân. Các phương pháp điều trị bao gồm sử dụng thuốc, điều trị ngoại vi, và thậm chí phẫu thuật trong những trường hợp nặng.
3 Nhóm thuốc điều trị bệnh Parkinson
3.1 Levodopa
Levodopa được coi là lựa chọn hàng đầu trong điều trị Parkinson. Trong hơn 50 năm qua, Levodopa được xem là tiêu chuẩn vàng trong điều trị bệnh Parkinson với hiệu quả kiểm soát triệu chứng vượt trội hơn tất cả các thuốc khác
Cơ chế tác dụng
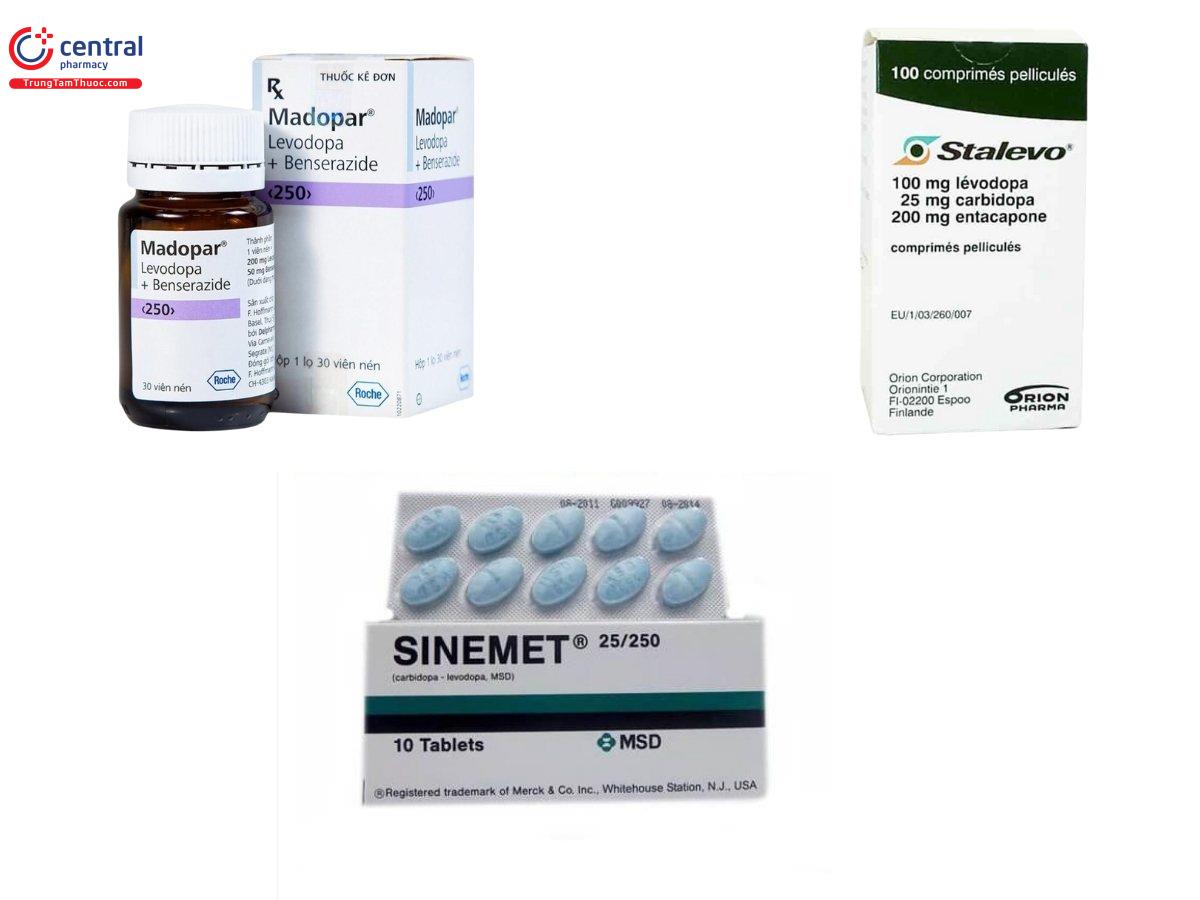
Sau khi vượt qua rào máu não, Levodopa chuyển hóa thành dopamine, gia tăng lượng dopamine nội sinh giúp giảm các triệu chứng Parkinson. Sau khi được giải phóng, dopamine có thể được đưa trở lại đầu cuối dopaminergic hoặc chuyển hóa bởi các enzyme như catechol-O-methyltransferase (COMT) hoặc monoamine oxidase (MAO). Có 2 dạng thuốc Levodopa là co-beneldopa (Madopar) và co-careldopa (Sinemet).
Liều dùng
Madopar (benserazide/levodopa) hàm lượng 50/100. Là một Carbidopa thay thế, sử dụng nhiều ở Việt Nam.
Stalevo (levodopa/carbidopa/entacapone): gồm stalevo 100, stalevo 150. Tác dụng của thuốc kéo dài, giảm được số lần uống, giảm được tổng liều. Tốt cho bệnh nhân dùng thêm liều ban đêm.
Sinemet (carbidopa/levodopa) hàm lượng 25/100, 10/100 và 25/250. Liều khởi đầu 50-100mg, có thể tăng 300-600 mg.
Tác dụng phụ
Buồn nôn, hạ huyết áp, táo bón, rối loạn lo âu và ảo giác.
Chỉ định
Levodopa là thuốc điều trị chính trong quá trình điều trị Parkinson, thường được chỉ định điều trị Parkinson ngay từ đầu, có thể được sử dụng đơn trị liệu hoặc kết hợp với các thuốc hỗ trợ khác.
Chống chỉ định
Bệnh nhân bị rối loạn chức năng gan, thận, tim mạch hoặc rối loạn tâm thần
Không dùng thuốc đối với người bệnh từ 25 tuổi trở xuống
Phụ nữ có thai và phụ nữ cho con bú.
Tương tác thuốc
Tác dụng của Madopar bị ức chế bởi thuốc an thần và opioid . Madopar không nên dùng đồng thời với các thuốc ức chế MAO không chọn lọc không hồi phục; cần có khoảng thời gian ít nhất hai tuần giữa lúc ngừng thuốc ức chế MAO và bắt đầu điều trị bằng Madopar.
Sinemet có thể tương tác với các loại thuốc điều trị bệnh Parkinson khác, Metoclopramide, Isoniazid, Phenytoin, Papaverine , thuốc huyết áp, thuốc chống trầm cảm hoặc thuốc điều trị rối loạn tâm thần.
Tác dụng phụ thường gặp là nôn, buồn nôn, mê sảng, rối loạn tâm thần, nguy cơ khởi phát biến chứng dao động vận động và loạn vận động.
3.2 Thuốc chủ vận Dopamine
Cơ chế tác dụng
Bản chất của bệnh Parkinson là do thiếu lượng dopamine dẫn truyền thần kinh. Do đó, việc sử dụng chất chủ vận Dopamine giúp tăng lượng dopamine trong tế bào thần kinh. Từ đó giúp làm giảm các triệu chứng của bệnh Parkinson.
Các thuốc trong nhóm này là:
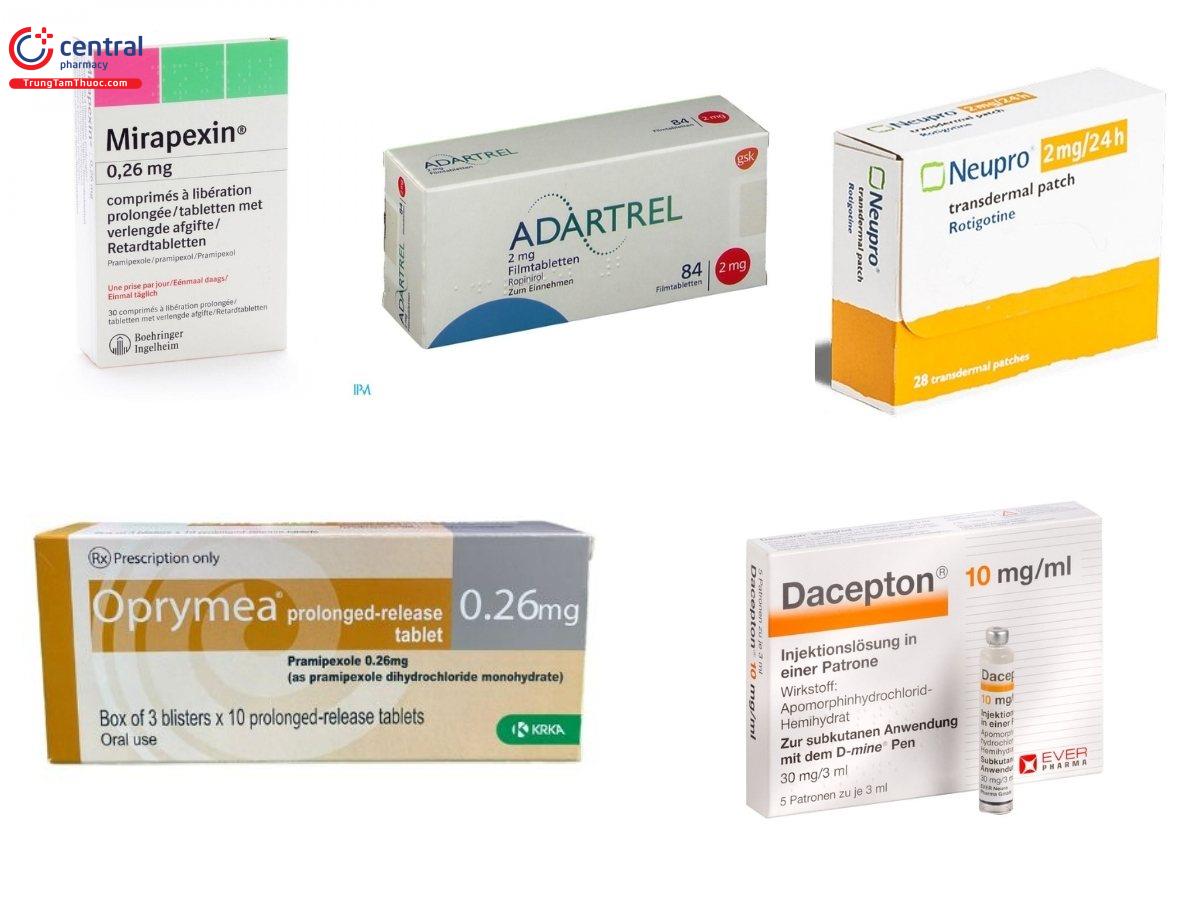
- Pramipexole (Mirapexin, Oprymea)
- Ropinirole (Adartrel)
- Rotigotin (Neupro)
- Apomorphin (Dacepton)
Liều dùng
| Tên thuốc | Liều dùng |
| Mirapexin | Liều khởi đầu: 0,375 mg/ngày chia làm 3 lần Điều trị duy trì: 1,5 đến 4,5 mg/ngày, chia thành ba lần mỗi ngày, có hoặc không dùng levodopa đồng thời (khoảng 800 mg/ngày). |
| Oprymea | Liều khởi đầu: 0,26mg mỗi ngày. Sau đó tăng liều dần dần theo chỉ định sau mỗi 5-7 ngày cho đến khi triệu chứng của bạn được kiểm soát. Liều duy trì: 1,05 mg mỗi ngày. Liều có thể được tăng lên tối đa 3,15 mg mỗi ngày. |
| Adartrel | Liều khởi đầu: 0,25 mg mỗi ngày một lần trong 2 ngày. Nếu liều này được dung nạp tốt thì nên tăng liều lên 0,5 mg mỗi ngày một lần trong thời gian còn lại của tuần đầu. Từ tuần thứ 2 trở đi, nên tăng liều hàng ngày cho đến khi đạt được đáp ứng điều trị tối ưu. Liều tối đa là 2 mg mỗi ngày một lần. |
| Neupro | Đối với bệnh nhân mắc Parkinson giai đoạn đầu, liều khởi đầu là 2 mg/ngày, liều tối đa là 4mg/ngày. Đối với bệnh nhân mắc Parkinson giai đoạn tiến triển, liều khởi đầu được khuyến cáo là 4mg/ngày, liều tối đa là 6mg/ngày. |
| Dacepton | Liều khuyến cáo là 2 đến 30mg tiêm dưới da khi cần, liều khởi đầu từ 2 mg 1 lần/ngày, liều tối đa 6mg, 5 lần/ngày. |
Chỉ định
Thuốc có thể được sử dụng đơn trị liệu hoặc sử dụng kết hợp với Levodopa để điều trị triệu chứng của Parkinson.
Chống chỉ định
Người bệnh đang được điều trị chứng tăng prolactin - máu.
Người có tiền sử rối loạn tâm thần hoặc tim mạch.
ADR nghiêm trọng nhất khi sử dụng chất chủ vận dopamine là nguy cơ xuất hiện rối loạn kiểm soát xung động, biểu hiện qua các hành vi như đánh bạc, mua sắm, ăn không kiểm soát hoặc hoạt động tình dục quá mức. Hội chứng cai thuốc chủ vận Dopamine là một vấn đề xảy ra ở những bệnh nhân đang giảm hoặc ngừng sử dụng chất chủ vận Dopamine, với các đặc điểm tâm thần nghiêm trọng như kích động, lo âu và khó chịu, không đáp ứng với Levodopa. (n( Tác giả Rob M A de Bie và cộng sự (Ngày đăng 12 tháng 3 năm 2020), Initiation of pharmacological therapy in Parkinson's disease: when, why, and how, The Lancet Neurology. Truy cập ngày 1 tháng 1 năm 2024 )n)
3.3 Thuốc ức chế MAO-B
Cơ chế tác dụng
Monoamine oxidase-B (MAO-B) là một loại enzyme thuộc nhóm monoamine oxidase, chịu trách nhiệm chủ yếu trong việc oxy hóa và loại bỏ neurotransmitter monoamine như dopamine từ cơ thể. Do đó thuốc ức chế MAO-B sẽ ức chế quá trình oxy hóa Dopamine, dẫn đến tăng tái hấp thu Dopamine.
Các thuốc trong nhóm này bao gồm:
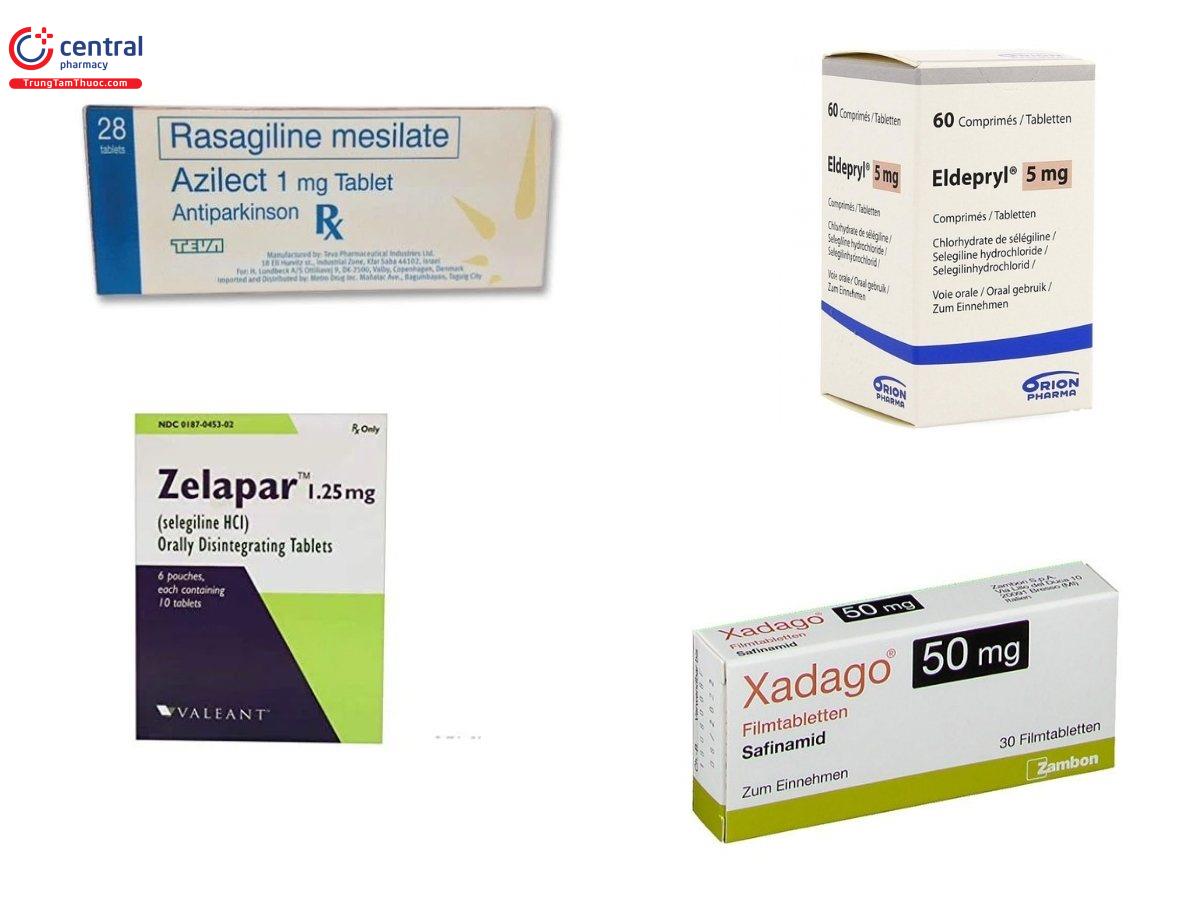
- Rasagiline (Azilect)
- Selegiline (Eldepryl, Zelapar)
- Safinamide (Xadago)
Liều dùng
| Tên thuốc | Liều dùng |
| Azilect | Liều được khuyến cáo là 1 mg một lần mỗi ngày, dùng cùng hoặc không cùng Levodopa. |
| Eldepryl | Liều khuyến cáo là 10 mg chia làm 2 lần mỗi ngày, uống vào buổi sáng và buổi trưa. |
| Zelapar | Liều khởi đầu là 1,25 mg mỗi lần một ngày trong ít nhất 6 tuần. Sau 6 tuần, có thể tăng liều lên 2,5 mg mỗi ngày một lần nếu được kê đơn. |
| Xadago | Liều khởi đầu là 50mg uống một lần mỗi ngày vào cùng một thời điểm trong ngày; sau hai tuần, có thể tăng liều lên 100mg mỗi ngày một lần |
Một số tác dụng phụ của nhóm thuốc ức chế MAO-B bao gồm: khô miệng, buồn nôn, nôn mửa, ợ nóng, táo bón, tiêu chảy, rối loạn giấc ngủ.
Chỉ định
Thuốc được chỉ định sử dụng sớm hoặc sử dụng kết hợp với Levodopa để điều trị triệu chứng của Parkinson.
Chống chỉ định
Người mẫn cảm với bất kì thành phần nào của thuốc
Phụ nữ có thai và cho con bú cần cân nhắc giữa lợi ích và bất lợi trước khi sử dụng thuốc.
3.4 Các thuốc ức chế COMT
Cơ chế hoạt động: Thuốc ức chế catechol- O -methyltransferase (COMT) là thuốc có tác dụng ức chế enzyme catechol- O -methyltransferase. Đây là enzyme chuyển hóa Levodopa thành 3- O -methyldopa. Việc ức chế COMT sẽ giúp ức chế chuyển hóa Levodopa thành 3- O -methyldopa, thay vào đó tăng chuyển hóa Levodopa thành dopamine.
Một số thuốc trong nhóm này là:
- Entacapone (Comtan): Liều khuyến cáo của Comtan (entacapone) là một viên 200 mg dùng đồng thời với mỗi liều levodopa và carbidopa tối đa 8 lần mỗi ngày
- Tolcapone (Tasmar): Liều Tasmar được khuyến nghị là 100mg/ngày.
- Opicapone (Ongentys): Liều khuyến cáo của Ongentys là 50 mg uống một lần mỗi ngày trước khi đi ngủ.
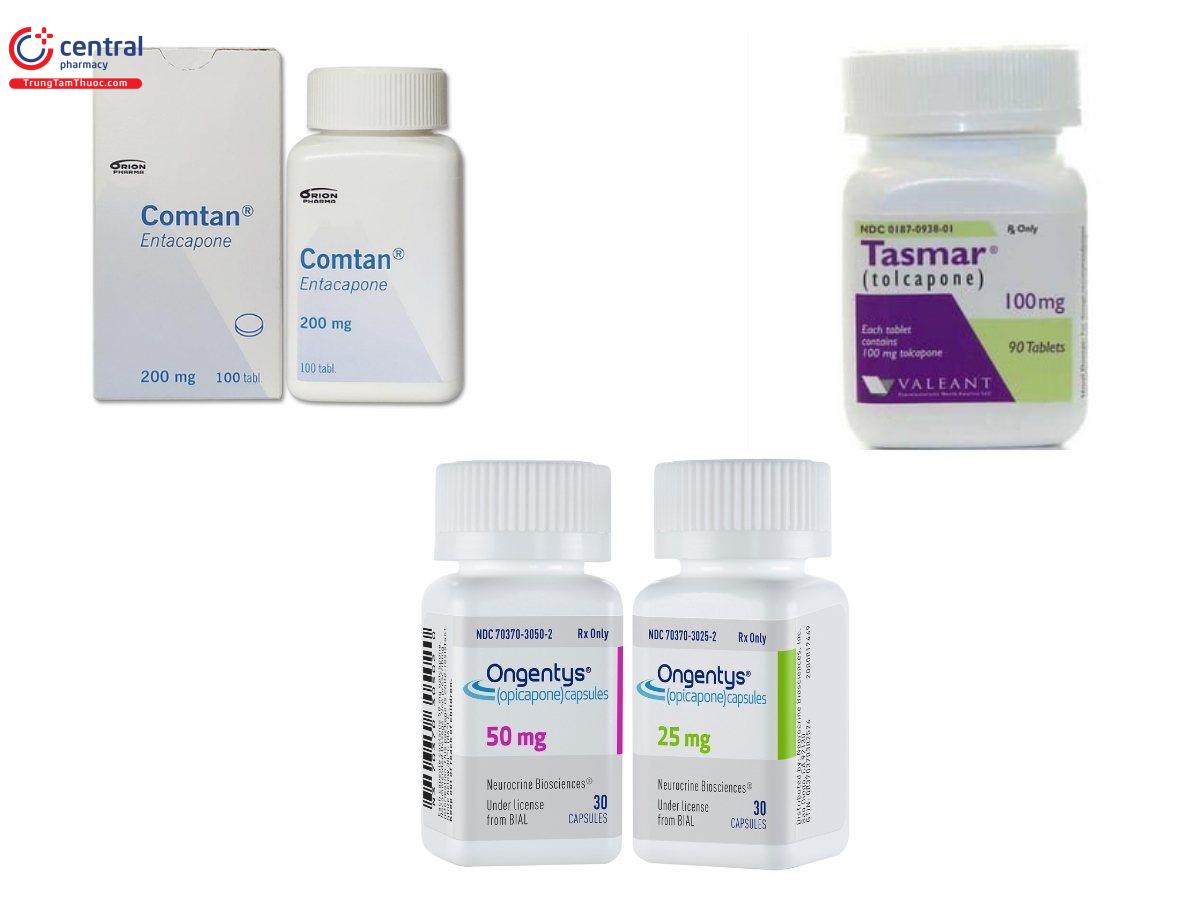
Entacapone và opicapone là chất ức chế ngoại biên, không qua được hàng rào máu não. Tolcapone có khả năng vượt qua hàng rào máu não.
Các tác dụng phụ cụ thể bao gồm tiêu chảy và men gan tăng cao. Các báo cáo gần đây về ba trường hợp viêm gan xảy ra do sử dụng tolcapone đã khiến nhiều quốc gia loại bỏ hợp chất này khỏi thị trường dược phẩm của họ.
Chỉ định
Thuốc được chỉ định sử dụng kết hợp với Levodopa để điều trị triệu chứng của Parkinson.
Chống chỉ định
Quá mẫn với bất cứ thành phần nào của thuốc.
3.5 Amantadin
Cơ chế hoạt động
Amantadine là chất đối kháng yếu với thụ thể NMDA, làm tăng giải phóng dopamine và ngăn chặn tái hấp thu dopamine.
Liều dùng
Liều khuyến cáo là 100mg uống hai lần mỗi ngày. Có thể tăng tới 400mg 203 lần mỗi ngày khi cần thiết dưới sự giám sát của bác sĩ.

Chỉ định
Thuốc được dùng đơn trị liệu hoặc kết hợp với Levodopa để điều trị triệu chứng giia đoạn đầu bệnh Parkinson.
Chống chỉ định
Phụ nữ có thai và cho con bú.
Bệnh nhân có tiền sử loét dạ dày và suy thận nặng.
Các tác dụng phụ của Amantadine thường gặp như: Mờ mắt; Buồn nôn; Buồn ngủ; Đau đầu; chóng mặt.
3.6 Thuốc kháng cholinergic
Cơ chế hoạt động
Khi nồng độ acetylcholine tăng, việc sản xuất dopamine giảm hoặc bị ngừng lại, gây ra các triệu chứng điển hình của bệnh Parkinson.
Chỉ định
Thuốc được chỉ định sử dụng đơn trị liệu trong điều trị Parkinson giai đoạn đầu và sau đó sử dụng bổ trợ cho Levodopa. Thuốc có hiệu quả điều trị ngắn.
Các thuốc kháng cholinergic thường được sử dụng bao gồm:
Liều khởi đầu: ngày đầu tiên dùng 1mg , sau đó tăng thêm 2 mg mỗi 3-5 ngày cho đến khi đạt 6-10 mg/ngày
Liều duy trì: 5-15mg/ngày, chia liều mỗi 6-8 giờ/lần.
3.7 Thuốc mới điều trị bệnh Parkinson
ABBV-951: Công ty AbbVie đã hoàn thành các thử nghiệm và nộp đơn xin Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt công thức Carbidopa/Levodopa được thiết kế dưới dạng tiêm dưới da.
ND0612 : Công ty NeuroDerm gần đây đã hoàn thành các thử nghiệm lâm sàng và đang chờ dữ liệu về loại thuốc mới này, đây là công thức truyền carbidopa/Levodopa dưới da liên tục. Công ty dự kiến sẽ nộp đơn trong năm 2023 cho các cơ quan quản lý của Hoa Kỳ và Châu Âu để xin phê duyệt. (n( Chuyên gia của Parkinson foundation (Ngày đăng 28 tháng 3 năm 2023), Parkinson’s & Medications: What's New?, Parkinson foundation. Truy cập ngày 18 tháng 1 năm 2023 )n).
4 Lưu ý khi sử dụng thuốc điều trị Parkinson
Các loại thuốc điều trị bệnh Parkinson đều là những loại thuốc kê đơn, chỉ được sử dụng sau khi được bác sĩ chuyên khoa nội thần kinh kiểm tra và kê đơn. Bệnh nhân cần tuân thủ đúng theo đơn thuốc, bao gồm liều lượng, thời gian sử dụng, thời điểm uống thuốc và tái khám theo lịch hẹn. Nếu có bất kỳ dấu hiệu bất thường nào, người bệnh cần thông báo ngay cho bác sĩ điều trị.
Dù sử dụng thuốc thuộc nhóm nào, việc bắt đầu thường là với liều thấp, sau đó tăng dần để đạt được liều tác dụng và duy trì liều đó. Bác sĩ sẽ điều chỉnh đơn thuốc dựa trên mức độ bệnh và sau một khoảng thời gian, kiểm tra phản ứng của người bệnh để điều chỉnh lượng thuốc hoặc thay thế loại thuốc phù hợp hơn (nếu cần thiết). Trong trường hợp muốn thay đổi loại thuốc, quá trình này phải diễn ra dần dần, không nên ngừng thuốc đột ngột.
Về tác dụng phụ, tùy thuộc vào loại thuốc mà có thể xuất hiện các tác dụng không mong muốn khác nhau. Tuy nhiên, một số biểu hiện phổ biến có thể bao gồm: khô mắt, khô miệng, buồn ngủ, nhịp tim nhanh, dị ứng, hạ huyết áp tư thế, loạn nhịp tim, đau bụng, buồn nôn, khó tiêu, táo bón. Sử dụng liều cao có thể gây ra hiện tượng lú lẫn, ảo giác và kích động. Vì vậy nếu tác dụng phụ xảy ra với tần suất nhiều, bệnh nhân cần báo cho bác sĩ chuyên khoa điều trị.
5 Phác đồ điều trị Parkinson
Hiện nay, trên thế giới chưa có phương pháp điều trị dứt điểm bệnh Parkinson. Tuy nhiên nếu bệnh được phát hiện sớm và kịp thời, bệnh có thể được kiểm soát tối đa bằng các phương pháp điều trị, cụ thể như sau:
5.1 Điều trị bằng thuốc
Đây được coi là phương pháp ưu tiên hàng đầu trong điều trị Parkinson. Dựa vào tiền sử bệnh, tiền sử sử dụng thuốc, bác sĩ sẽ lựa chọn nhóm thuốc điều trị Parkinson phù hợp với tình trạng của bệnh nhân.
Nguyên tắc điều trị bằng thuốc (tham khảo chẩn đoán và điều trị của bệnh viện Bạch Mai - Hà Nội) (n( Chủ biên PGS.TS.BS. Đào Xuân Cơ (Ngày xuất bản năm 2022), Bệnh Parkinson, trang 1345-1347, Cẩm nang chẩn đoán và điều trị bệnh nội khoa bệnh viện Bạch Mai - Hà Nội, Bộ Y Tế. Truy cập ngày 18 tháng 1 năm 2022 )n):
- Bệnh nhân được chỉ định bắt đầu sử dụng thuốc khi gặp các khó khăn trong sinh hoạt hằng ngày, ví dụ như vận động, làm việc, chơi thể thao,...
Nguyên tắc điều trị có thể đi theo các hướng như sau:
- Sử dụng levodopa ngay từ đầu.
- Dùng thuốc chủ vận Dopamin trước.
- Hoặc dùng levodopa ± entacapone sau đó mới thêm một thuốc chủ vận dopamin ( khi liều carbidopa/levodopa đạt được 400-600 mg).
Hướng khởi đầu điều trị hiện nay:
- Trường hợp bệnh nhân tuổi còn trẻ, không có rối loạn nhận thức: dùng trước một thuốc chủ vận dopamine.
- Trường hợp bệnh nhân lớn hơn 75 tuổi hoặc bệnh nhân có rối loạn nhận thức: ưu tiên dùng carbidopa/levodopa.
- Liều dùng là liều thấp nhất có hiệu quả điều trị.
5.2 Điều trị không dùng thuốc
Ngoài việc sử dụng thuốc điều trị, sử dụng kết hợp các phương pháp điều trị không dùng thuốc sẽ tăng hiệu quả điều trị lên rất nhiều. Các phương pháp này bao gồm:
- Tập thể dục: Các bài tập như đi bộ, đạp xe, hoặc aerobic nhẹ có thể giúp cải thiện ổn định cơ bắp và cân bằng.
- Châm cứu: Châm cứu có thể giúp giảm đau, cứng cơ, lưu thông các huyệt đạo trên cơ thể.
- Vật lý trị liệu: Các bài tập và kỹ thuật vật lý trị liệu được thiết kế giúp cải thiện chức năng vận động của bệnh nhân, chẳng hạn như kéo dãn cơ, duy trì thăng bằng, điều chỉnh dáng đi, tư thế đứng đúng. Thêm vào đó các bài tập như vận động môi miệng, vận động lưỡi cũng được áp dụng cho các bệnh nhân gặp khó khăn về điều khiển cơ vận động liên quan đến việc ăn uống.
- Cải thiện tâm lý: Các phương pháp như tư vấn tâm lý và hỗ trợ xã hội có thể giúp người bệnh Parkinson vượt qua các thách thức tâm lý và cảm xúc. Ngoài ra việc tham gia các hoạt động nghệ thuật như hội họa, âm nhạc, hoặc viết có thể giúp cải thiện tâm trạng và giảm căng thẳng.

Các phương pháp này thường được kết hợp với thuốc để tối ưu hóa điều trị và cải thiện chất lượng cuộc sống của người bệnh Parkinson.
5.3 Điều trị bằng can thiệp phẫu thuật
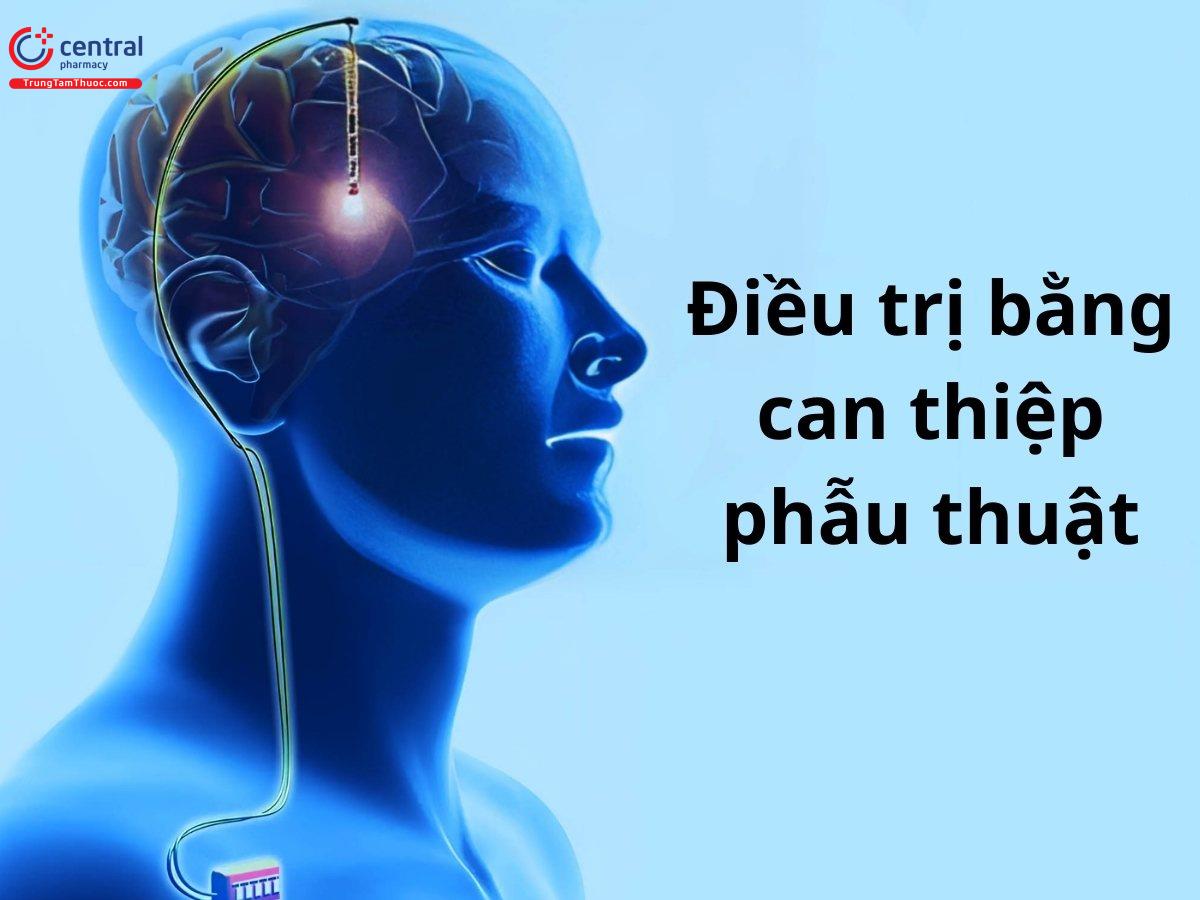
Có ba loại phẫu thuật có thể được thực hiện đối với bệnh Parkinson, bao gồm:
Phẫu thuật tổn thương (đốt mô): Trong thủ tục này, các phần sâu của não được nhắm mục tiêu và các tổn thương nhỏ được tạo ra ở những phần quan trọng của não giúp kiểm soát chuyển động. Phẫu thuật không cần gây mê, có thể được thực hiện khi bệnh nhân tỉnh táo. Kỹ thuật này giúp xác định chính xác vị trí của tổn thương. Tổn thương được đặt vào để giúp kiểm soát hoặc ngăn chặn vùng não gây run.
Kích thích não sâu (Deep brain stimulation-DBS): Phương pháp kích thích não sâu thường được thực hiện khi bệnh nhân đang tỉnh táo, hợp tác với quy trình phẫu thuật và có thể kéo dài trong khoảng 4 đến 6 giờ. Với loại phẫu thuật này, một điện cực nhỏ được đặt vào những phần quan trọng của não giúp kiểm soát chuyển động. Điện cực được gắn vào một cục pin nhỏ ở thành ngực và được nối bằng dây đặt dưới da. Sau đó, máy kích thích sẽ được bật lên và làm gián đoạn luồng thông tin bình thường trong não và có thể giúp giảm các triệu chứng của bệnh Parkinson. Tại Việt Nam, bệnh nhân có thể thực hiện phương pháp phẫu thuật kích thích não sâu ở một số bệnh viện uy tín như Bệnh viện Hữu nghị Việt Đức, Bệnh viện Nguyễn Tri Phương, Bệnh viện E Hà Nội. Chi phí cho phẫu thuật kích thích não sâu thường rơi vào khoảng 600 đến 800 triệu đồng.
Ghép thần kinh hoặc cấy ghép mô: Nghiên cứu thực nghiệm đang được thực hiện để tìm ra sự thay thế cho phần não hoạt động không bình thường trong bệnh Parkinson.
Liệu pháp tế bào gốc: Mục đích của phương pháp này là sử dụng các tế bào sống, khỏe mạnh để thay thế hoặc sửa chữa những tổn thương trong não của người mắc bệnh Parkinson. Đây cũng là một phương pháp mới điều trị bệnh Parkinson.

