Biến chứng và tác dụng phụ có thể gặp phải khi tiêm Filler

Dịch: Bác sĩ Trương Tấn Minh Vũ
Tải bản PDF TẠI ĐÂY
1 Giới thiệu
Tất cả các quy trình đều có khả năng gây ra các biến chứng. Bác sĩ thực hiện thủ thuật phải có khả năng chẩn đoán tình trạng và đưa ra phương pháp điều trị phù hợp.
2 Vết bầm
Các quy trình làm đầy có thể gây ra vết bầm máu, tình trạng này được quan sát thấy thường xuyên hơn sau khi tiêm vào mặt phẳng trung bì và khi sử dụng kỹ thuật rẽ quạt hoặc đường chéo. Vết bầm ít xảy ra hơn với kỹ thuật bolus và ở mặt phẳng trên màng xương. Để giảm thiểu nguy cơ bầm máu và/hoặc tụ máu, bệnh nhân nên tránh dùng các thuốc như axit acetylsalicylic, warfarin, clopidogrel, thuốc chống viêm không steroid (NSAID), Dầu Cá, Vitamin E bổ sung, viên nang tỏi, Bạch Quả và Nhân Sâm từ một tuần trước khi thực hiện thủ thuật. Tuy nhiên, điều quan trọng là phải có sự đồng ý bằng văn bản của bác sĩ kê đơn trước khi đình chỉ bất kỳ sản phẩm thuốc nào. Nếu vết bầm xảy ra, bệnh nhân nên tránh tiếp xúc với ánh nắng mặt trời cho đến khi vết bầm biến mất hoàn toàn và tránh tập thể dục cường độ cao trong 24 giờ đầu. Vết bầm cũng có thể tránh được bằng cách sử dụng cannula.
3 Phù nề
3.1 Phù nề ngay lập tức
Phù tạm thời trong giai đoạn ngay sau thủ thuật là bình thường và có liên quan đến kỹ thuật được sử dụng, số lần đâm kim và thể tích được tiêm.
3.2 Phù nề qua trung gian kháng thể (phù mạch)
Một số bệnh nhân có thể phát triển quá mẫn với sản phẩm được tiêm do phản ứng quá mẫn qua trung gian IgE (phản ứng loại I), có thể xảy ra sau lần tiếp xúc đầu tiên hoặc sau khi tiếp xúc nhiều lần. IgE kích thích sự thoái hóa của tế bào mast, giải phóng Protease, heparin, histamine, cytokine, prostaglandin và leukotrien, dẫn đến phù nề, ban đỏ và ngứa, là những đặc điểm của phản ứng dị ứng. Phù có thể chỉ giới hạn ở chỗ tiêm hoặc toàn thân. Điều trị bằng thuốc kháng histamin kết hợp với prednisone. Phù mạch tiến triển nhanh được coi là một trường hợp cấp cứu y tế vì nguy cơ tắc nghẽn đường thở.
3.3 Phù nề không qua trung gian kháng thể (khởi phát muộn)
Phản ứng quá mẫn muộn được đặc trưng bởi sự cứng lại, ban đỏ và phù nề, qua trung gian là tế bào lympho T. Nó thường xảy ra một ngày sau khi thực hiện thủ thuật, nhưng có thể bắt đầu vài tuần sau đó và kéo dài trong vài tháng. Có thể được điều trị bằng Prednisone và hyaluronidase.
3.4 Phù do tắc nghẽn
Một số bệnh nhân có thể bị phù nề thậm chí nhiều tháng sau khi thực hiện thủ thuật do đặc tính hút ẩm của chất làm đầy. Các tình huống như viêm xoang và khóc có thể gây tắc nghẽn vùng mặt và hậu quả là giữ nước tại vị trí tiêm chất làm đầy.
4 Ban đỏ
Ban đỏ ở một mức độ nhất định ngay sau khi thực hiện thủ thuật là điều bình thường, nhưng nếu tình trạng này kéo dài hơn một vài ngày thì đó có thể là phản ứng quá mẫn. Trong những trường hợp này, có thể sử dụng corticosteroid tại chỗ có hiệu lực trung bình. Nên tránh sử dụng corticosteroid hiệu lực cao do nguy cơ teo và giãn mao mạch. Laser và ánh sáng xung cường độ cao (IPL) là những hỗ trợ tốt.
5 Nhiễm trùng
Giống như bất kỳ quy trình nào phá vỡ hàng rào bảo vệ da, đều có nguy cơ nhiễm trùng. Nên bôi thuốc sát trùng tốt lên vết thương để giảm thiểu nguy cơ này. Có thể làm sạch da bằng cồn 70%, ngay sau đó dùng Dung dịch chlorhexidine. Điều quan trọng nữa là phải sử dụng găng tay phẫu thuật trong quá trình thực hiện và cẩn thận để không làm nhiễm bẩn đầu kim hoặc cannula. Các vi sinh vật gây nhiễm trùng thường là Staphylococcus aureus hoặc Streptococcus pyogenes, nhưng các dấu hiệu nhiễm trùng trễ, hai tuần sau thủ thuật, có thể gợi ý nhiễm trùng không điển hình. Các dạng nhẹ có thể được điều trị bằng kháng sinh đường uống (PO), nhưng những trường hợp nặng hơn cần dùng kháng sinh toàn thân và nhập viện. Chẩn đoán phân biệt bao gồm phản ứng quá mẫn muộn, cũng gây ban đỏ, nhưng thường liên quan đến ngứa mà không có nóng tại chỗ. Sự hình thành áp xe là một biến chứng hiếm gặp có thể xảy ra từ một đến vài tuần sau thủ thuật. Áp xe cần được dẫn lưu và kê đơn điều trị bằng kháng sinh tùy theo kết quả nuôi cấy.
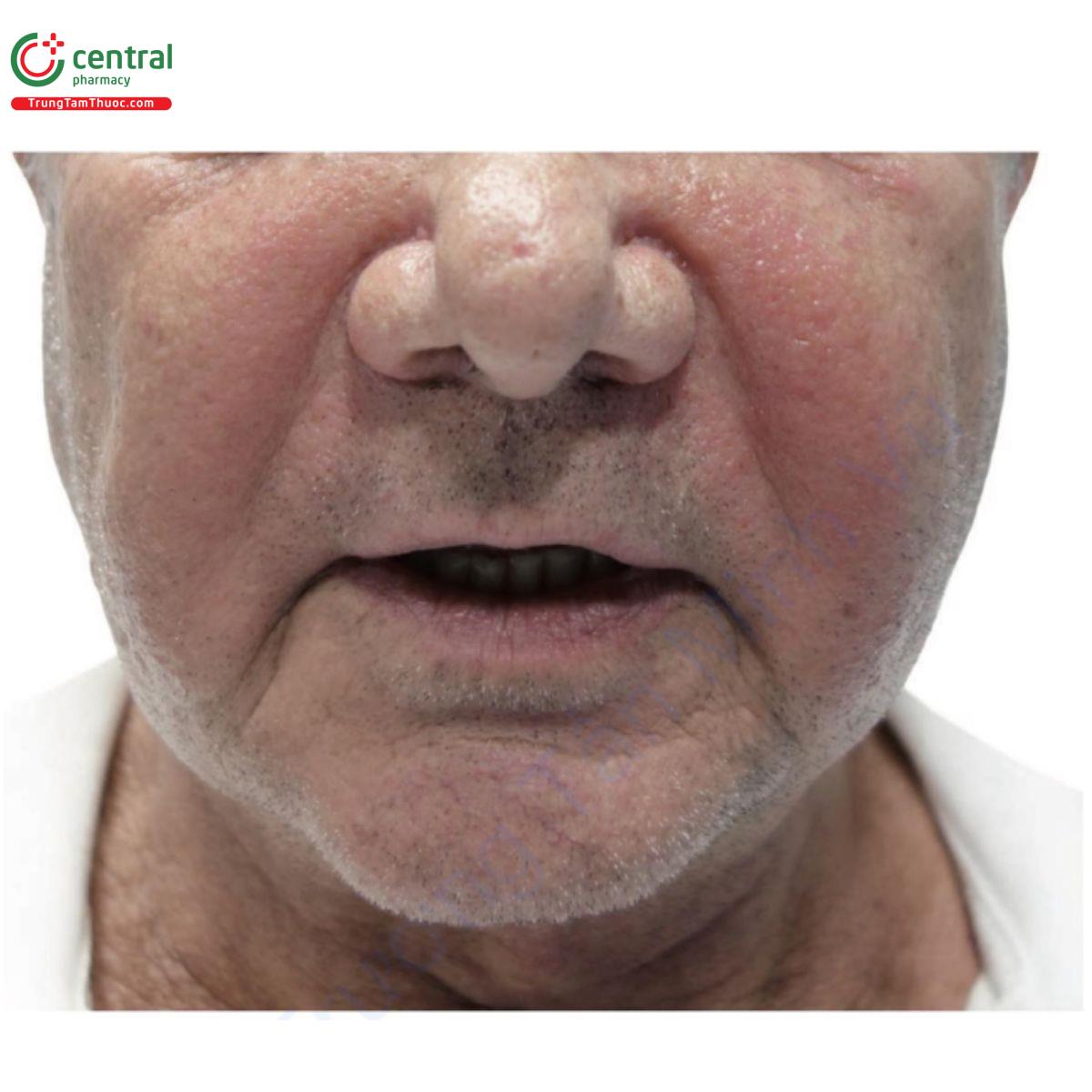
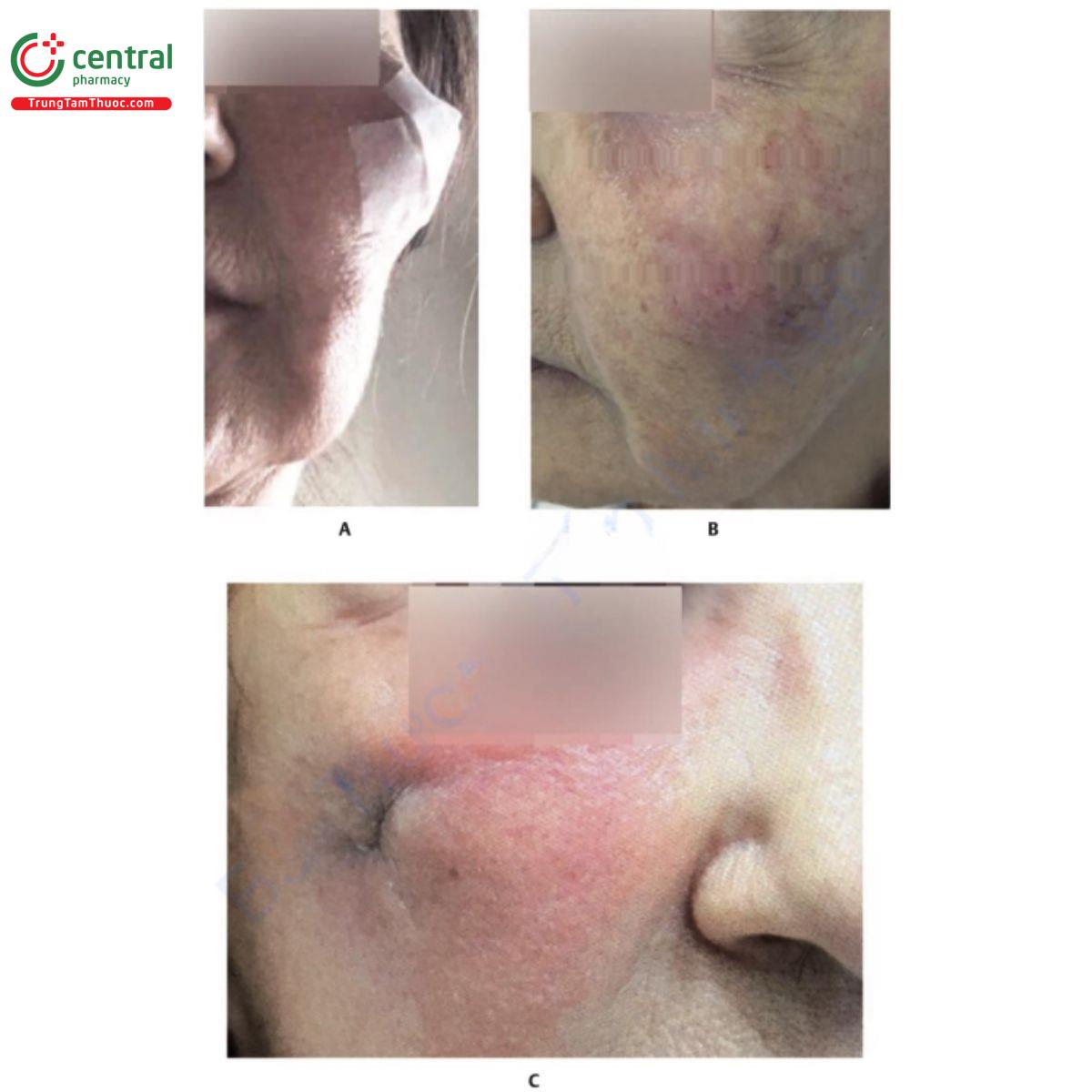
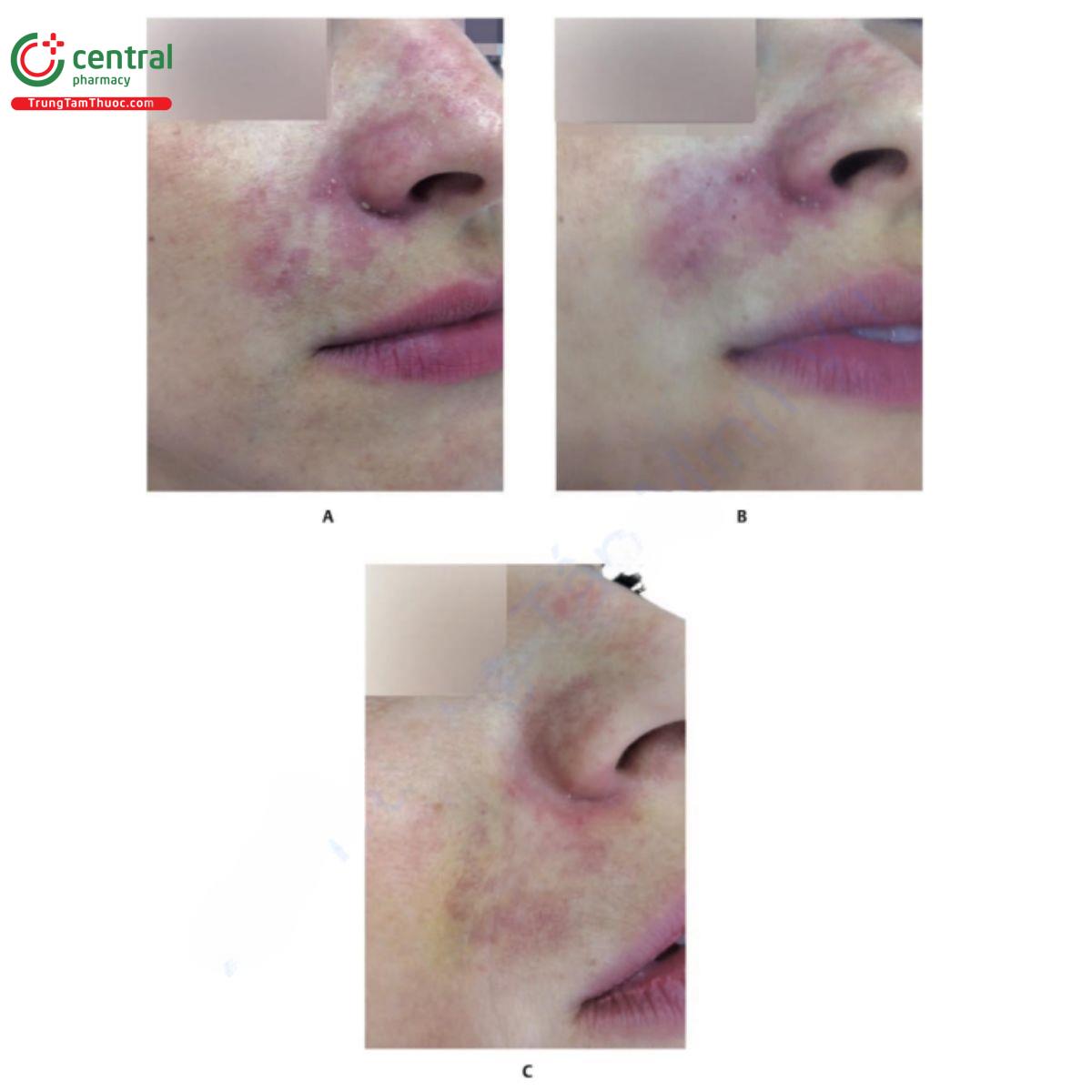
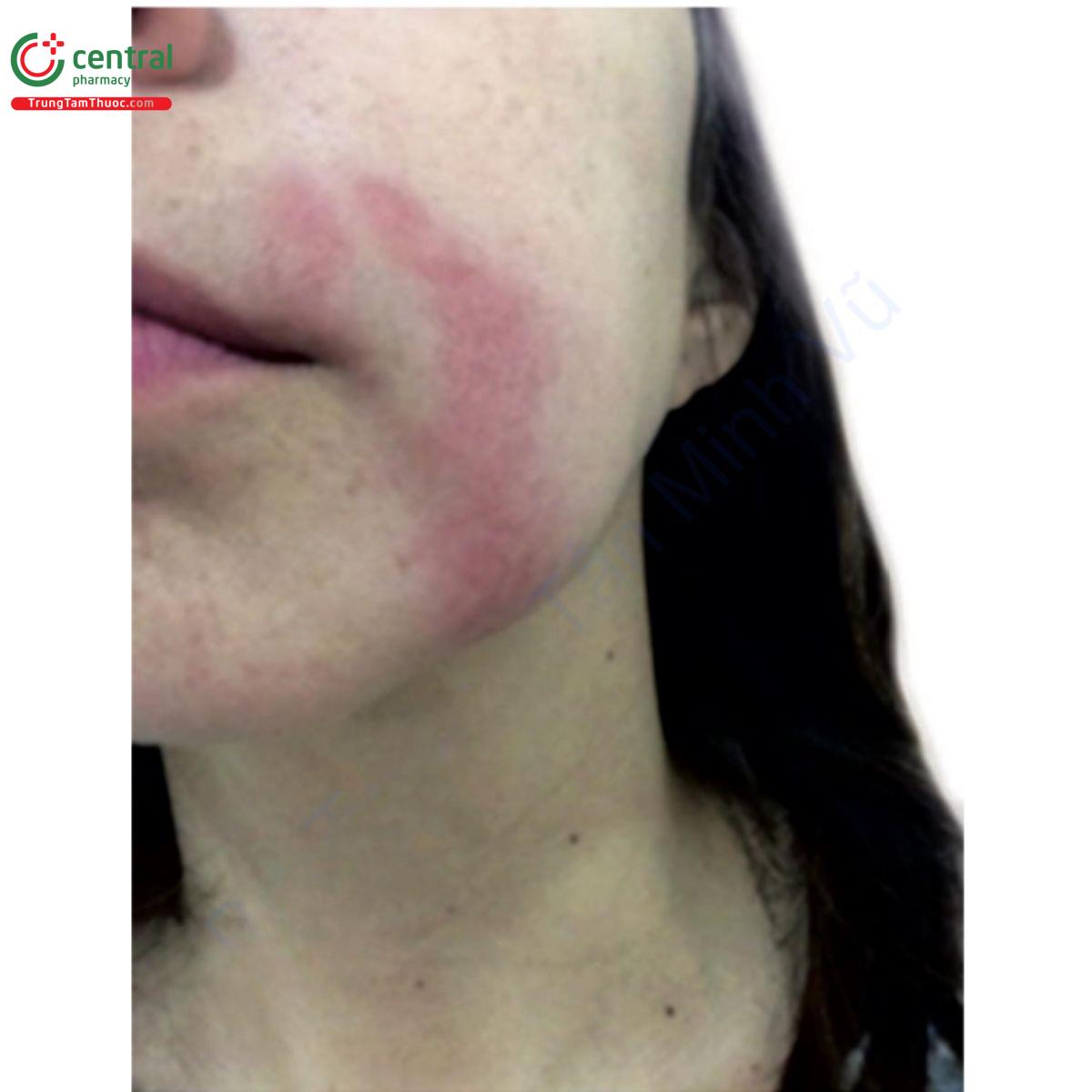
Bệnh nhân có tiền sử nhiễm virus herpes có thể bị tái hoạt. Khi tiêm chất làm đầy vào môi và vùng quanh miệng, nên bắt đầu điều trị dự phòng bằng valaciclovir trước khi thực hiện thủ thuật (500mg, 2/ngày, trong 5 ngày). Phần lớn sự tái hoạt xảy ra ở vùng quanh miệng, niêm mạc mũi và vòm miệng cứng. Chẩn đoán phân biệt nên được thực hiện với tắc mạch máu (Hình 18.3).
Hình 18.3 A. Bệnh nhân trước khi làm đầy bằng axit hyaluronic (HA). B và C. Bệnh nhân 6 tháng sau khi làm đầy bằng HA ở vùng má và gò má, và ở nếp gấp mũi môi và rãnh cằm môi. Bệnh nhân xuất hiện tình trạng ban đỏ, phù nề, nóng và đau ở phần ba giữa và dưới bên trái khuôn mặt. Các dấu hiệu và triệu chứng rõ rệt hơn ở vùng má và gò má, tiến triển thành áp xe tại vị trí đó. Một mẫu được lấy để nuôi cấy. Liệu pháp kháng sinh đường uống và prednisone được bắt đầu. D. Ngay sau khi dẫn lưu áp xe. Thuốc kháng sinh được ngừng sử dụng vì bệnh nhân có phản ứng dị ứng với thuốc (lưu ý tình trạng ban đỏ ở vùng cổ). Kết quả nuôi cấy là âm tính.
6 Nốt
Các nốt có thể được phân loại là không viêm và viêm.
6.1 Các nốt không viêm
Đây là kết quả của sự tích tụ sản phẩm ở một vị trí cụ thể, do điều chỉnh quá mức hoặc tiêm quá nông. Chúng có thể sờ thấy và/hoặc nhìn thấy được sau thủ thuật và chẩn đoán phân biệt với chúng bao gồm u hạt do dị vật, màng sinh học và các nốt viêm khác. Chúng được điều trị bằng cách xoa bóp đơn thuần hoặc kết hợp với hyaluronidase.
6.2 Các nốt viêm
Các nốt đỏ khởi phát muộn thường gây đau và thứ phát do quá mẫn cảm với sản phẩm, nhiễm trùng hoặc phản ứng của cơ thể với vật lạ. Chẩn đoán phân biệt những phản ứng này thường khó khăn; do đó, khi đối mặt với một nốt hoặc mảng cứng, bất kể thời gian kể từ khi khởi phát, màng sinh học vi khuẩn (bacterial biofilm) nên được xem xét.
Màng sinh học là một cộng đồng vi khuẩn có cấu trúc bao quanh một chất nền polyme. Khi một sản phẩm được tiêm vào da, nó có thể bị nhiễm vi khuẩn và tạo thành màng sinh học. Những vi khuẩn này tiết ra một chất nền bảo vệ và bám dính cho phép chúng bám vào một bề mặt sống hoặc bề mặt trơ, tạo thành một sự nhiễm trùng mãn tính, cấp độ thấp nhưng vẫn có khả năng kháng thuốc kháng sinh. Màng sinh học cũng tiết ra vi khuẩn tự do vào các mô. Một số loài vi khuẩn hình thành màng sinh học và thời gian nhiễm trùng càng kéo dài thì khả năng kháng thuốc kháng sinh càng cao.
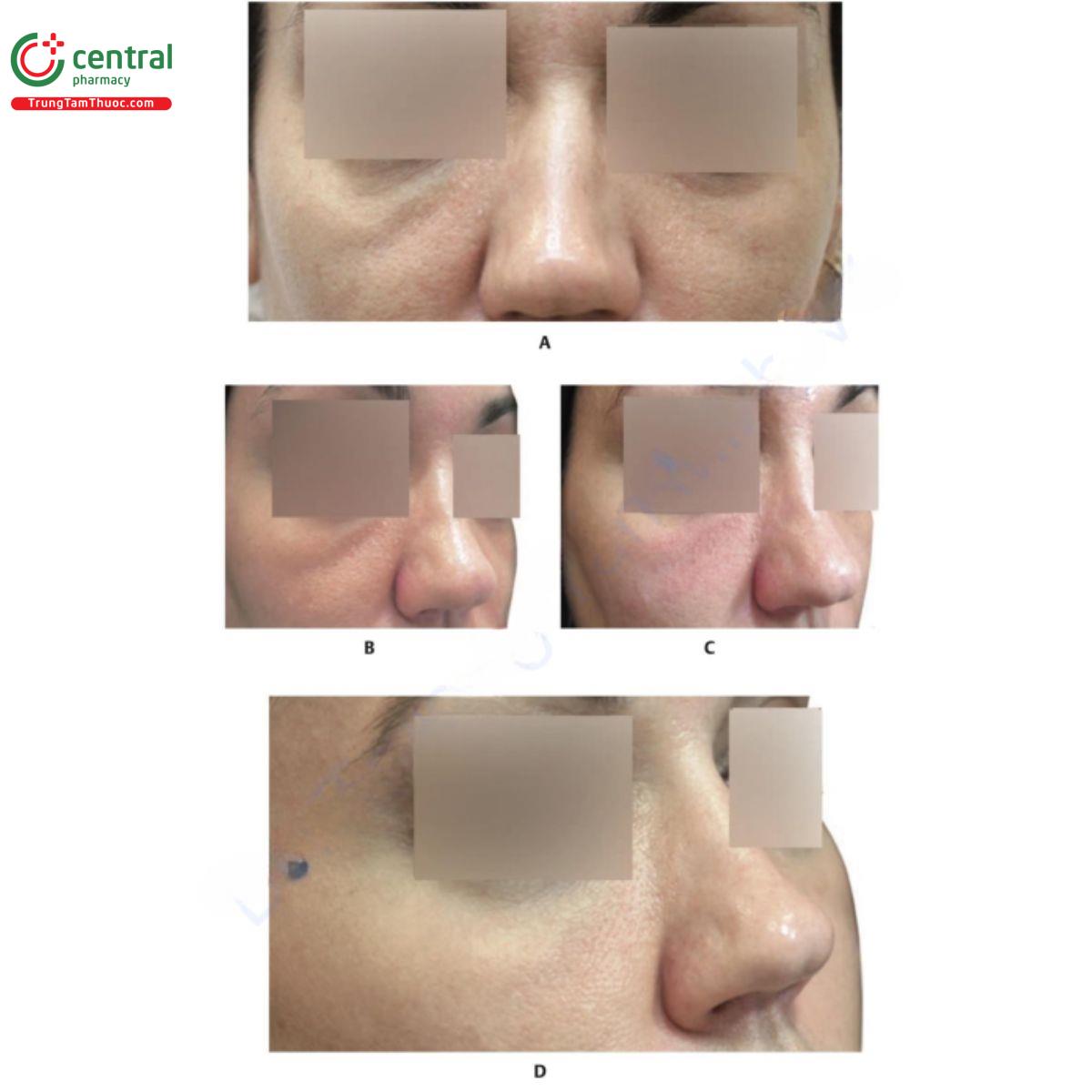
Ví dụ, khi được kích hoạt do chấn thương từ một quy trình khác, màng sinh học có thể gây nhiễm trùng tại chỗ hoặc toàn thân, phản ứng viêm hoặc phản ứng u hạt. Vì nuôi cấy thường âm tính nên người ta cho rằng những nốt này là do phản ứng dị ứng hoặc tạo u hạt với chất làm đầy. Liệu pháp kháng sinh là bước đầu tiên để điều trị bệnh nhân nghi ngờ có màng sinh học, ngay cả khi kết quả nuôi cấy âm tính. Quinolone như Ciprofloxacin 500 mg mỗi 12 giờ, và macrolide như clarythromycin 500 mg mỗi 12 giờ, có thể được dùng trong hai tuần. Trong trường hợp tiêm chất làm đầy bằng axit hyaluronic (HA), việc sử dụng hyaluronidase nên được cân nhắc sau khi bắt đầu điều trị bằng kháng sinh. Màng sinh học có thể được điều trị theo Hình 18.1.
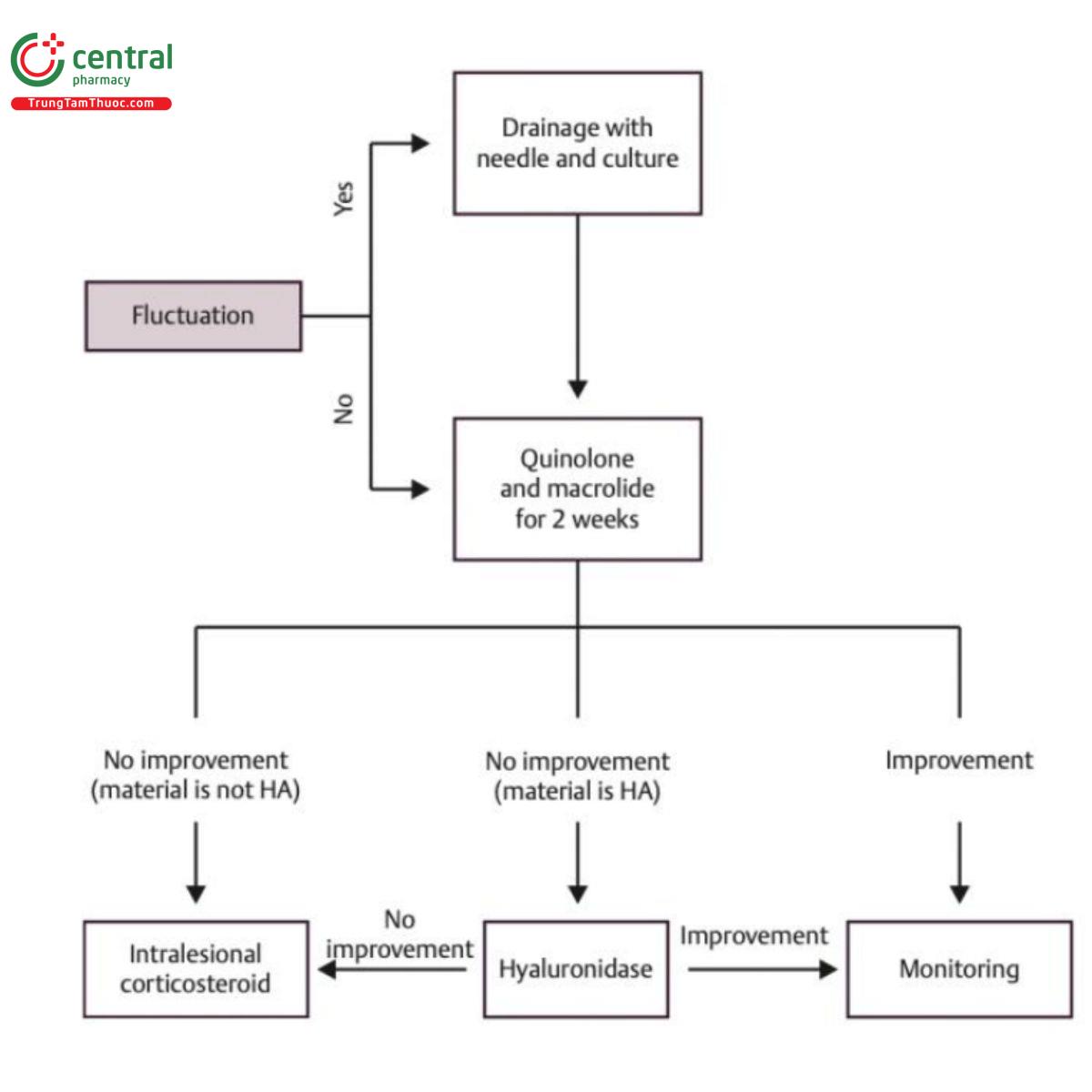
Chiến lược để giảm nguy cơ hình thành màng sinh học là làm sạch mặt bệnh nhân đúng cách trước khi thực hiện, tránh tiêm qua niêm mạc miệng, tránh các vật liệu vĩnh viễn và không tiêm trên cùng một mặt phẳng được sử dụng để tiêm chất làm đầy khác hoặc vào mô bị chấn thương (Hình 18.4).
7 Dị cảm
Tổn thương dây thần kinh là một biến chứng hiếm gặp và xảy ra do chấn thương trực tiếp, khi dây thần kinh bị kim đâm hoặc rách một phần, khi tiêm sản phẩm vào bên trong dây thần kinh, khi sản phẩm chèn ép dây thần kinh hoặc khi lỗ dây thần kinh bị xoa bóp mạnh. Tổn thương thần kinh có thể là tạm thời và có thể hồi phục hoặc vĩnh viễn. Neuropraxia đề cập đến một tổn thương thần kinh không bị đứt sợi trục, có thể dẫn đến suy giảm cảm giác hoặc vận động, nhưng sẽ cải thiện sau 2 đến 3 tuần. Việc cắt ngang các dây thần kinh cảm giác nhỏ trên da (tổn thương sợi trục) có thể gây ra mảng tê tại vị trí được chi phối bởi dây thần kinh; vết thương này cũng có thể hồi phục và cảm giác sẽ trở lại sau một vài tháng. Vị trí phổ biến nhất gây ra loạn cảm giác, dị cảm và tê là vùng của dây thần kinh dưới ổ mắt, do tiêm vào trong dây thần kinh hoặc trong lỗ ra của thần kinh, hoặc do chèn ép vật liệu vào lỗ ra thần kinh sau khi xoa bóp mạnh. Điều trị bằng cách tiêm Triamcinolone vào lỗ ra, hòa tan vật liệu sờ thấy được bằng lidocain hoặc dung dịch muối và viên nang Vitamin B12 đã được báo cáo trong y văn.
8 Tổn thương mạch máu
Bác sĩ thực hiện phải có kiến thức chuyên sâu về giải phẫu mạch máu trên mặt và cần lưu ý những mạch máu nào dễ bị tổn thương ở khu vực cần điều trị trước khi bắt đầu bất kỳ thủ thuật nào. Tiêm vào trong mạch gây thiếu máu cục bộ và hoại tử mô. Các dấu hiệu lâm sàng bao gồm sự đổi màu da, vết bầm dạng lưới, tái tưới máu mao mạch chậm và hình thành mụn nước và mụn mủ (Bảng 18.1).
Thiếu máu cục bộ do chèn ép từ bên ngoài (phù tại chỗ do đặc tính ưa nước của sản phẩm) có thể xảy ra khi tiêm một lượng lớn vật liệu, thường ở những vị trí có sức căng mô lớn hơn do phẫu thuật trước đó hoặc sẹo. Các vị trí có ít tuần hoàn bàng hệ, như vùng gian mày hoặc vùng mũi, dễ bị tổn thương hơn. Các yếu tố khác làm tăng nguy cơ tắc mạch bao gồm tiêm một lượng lớn sản phẩm trong một liều bolus, tiêm nhanh với áp lực cao và mặt phẳng tiêm sâu. Bảng 18.2 liệt kê các yếu tố nguy cơ khác gây suy yếu mạch máu.
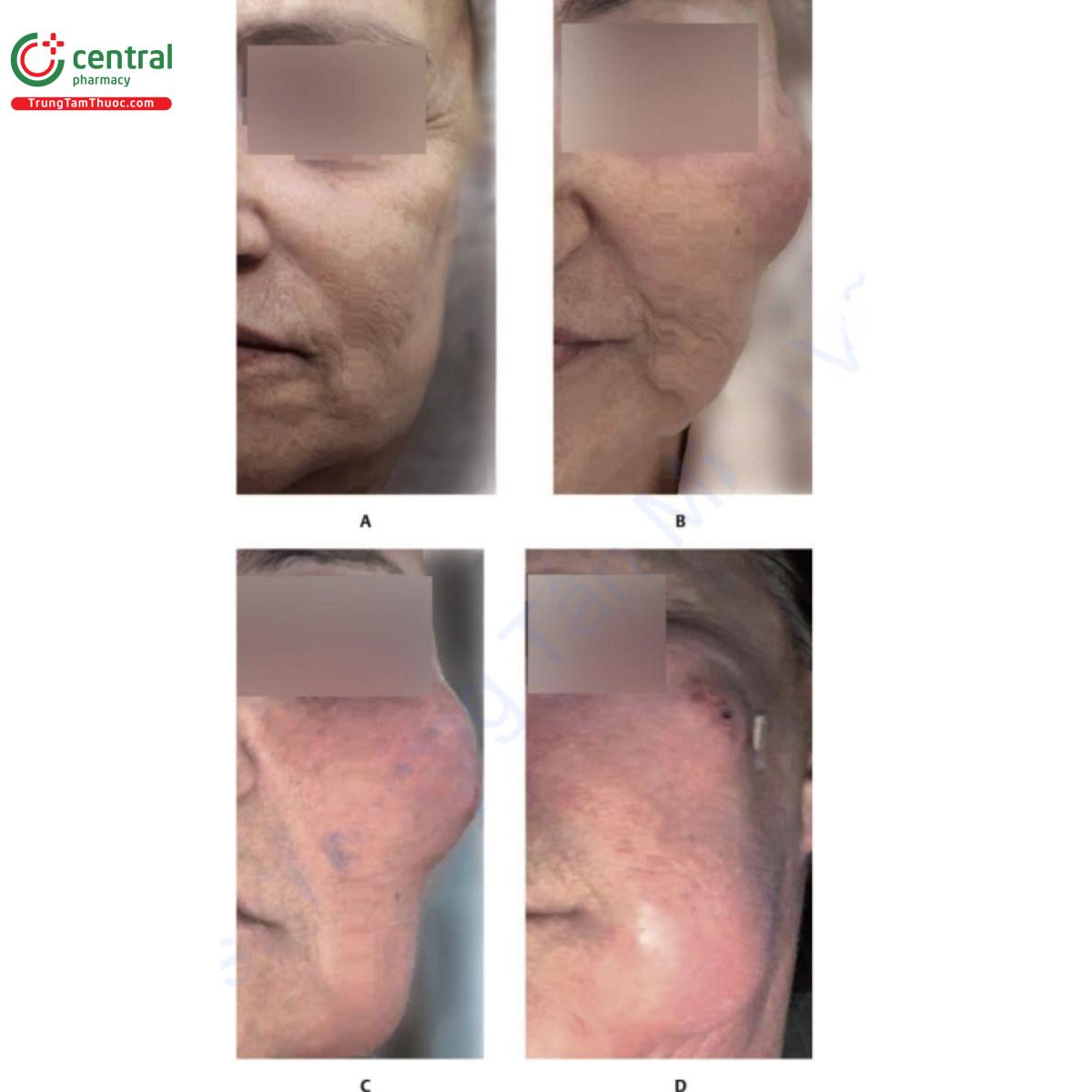
Khi loại biến chứng này được chẩn đoán, việc điều trị nên được bắt đầu càng sớm càng tốt vì sự can thiệp sẽ làm giảm tỷ lệ tàn tật. Hyaluronidase được tiêm vào vị trí (đối với chất làm đầy HA) và dùng một miếng dán Nitroglycerin cùng với axit acetyl salicylic, miếng dán ấm và xoa bóp. Sildenafil 100 mg cũng có thể được sử dụng để làm giãn các mạch máu bị ảnh hưởng. Trong những trường hợp nghiêm trọng, liệu pháp oxy cao áp có thể được sử dụng để hỗ trợ khả năng sống của mô bị ảnh hưởng. Nên bắt đầu dùng kháng sinh dự phòng, và nếu bệnh nhân có tiền sử bệnh herpes simplex thì cũng nên bắt đầu điều trị bằng thuốc kháng virus (Hình 18.5).
Bảng 18.1 Các dấu hiệu lâm sàng của tổn thương mạch máu.
| Dấu hiệu và triệu chứng | Mô tả | Cân nhắc lâm sàng |
| Đau | Đau có thể không xuất hiện lúc đầu khi chất làm đầy có chứa Lidocaine trong thành phần hoặc khi sử dụng thuốc gây tê tại chỗ hoặc gây tê vùng. Ở những vị trí thiếu máu cục bộ, đau tăng lên và thường không đáp ứng với thuốc giảm đau thông thường. | Không phải là dấu hiệu đặc trưng. |
| Giai đoạn chuyển trắng | Chuyển trắng có thể xảy ra ngay sau khi tiêm vào động mạch và chỉ là tạm thời. | Không phải là dấu hiệu đặc trưng. Nó cũng có thể xảy ra khi thuốc gây tê có chứa epinephrine hoặc khi thêm epinephrine vào chất làm đầy. Chuyển trắng do epinephrine xảy ra do co động mạch và thường kéo dài trong 5 đến 10 phút. |
| Vết bầm dạng lưới | Sự đổi màu đỏ, tím, dạng lưới. Điều này xảy ra sau giai đoạn chuyển trắng và da có thể chuyển sang màu xanh, tùy thuộc vào lượng oxy đang bị suy giảm. | Không phải là dấu hiệu đặc trưng. Tắc nghẽn một phần hoặc bên cạnh có thể làm thay đổi khía cạnh lâm sàng này. Vết bầm xảy ra do sự giãn nở mao mạch sau khi tắc nghẽn hoặc co thắt động mạch. |
| Tái tưới máu mao mạch chậm | Đè bằng ngón tay ở vùng bị ảnh hưởng cho thấy tái tưới máu chậm. | Sự trở lại màu da bình thường sau 1 đến 2 tuần được coi là bình thường. Tái tưới máu chậm có thể là dấu hiệu của suy động mạch. |
| Giai đoạn chuyển xanh | Với sự suy giảm oxy cục bộ, màu xanh đậm chiếm ưu thế, biểu thị máu bị khử oxy. | Hoạt động trao đổi chất của mô bị ảnh hưởng sử dụng toàn bộ oxy có sẵn trong các mao mạch cục bộ, gây ra sự đổi màu xanh. Một khối máu tụ sâu cũng có thể có biểu hiện này, làm cho dấu hiệu khó giải thích. |
| Giai đoạn giới hạn | Trong giai đoạn thiếu máu cục bộ tiến triển thành hoại tử, một ranh giới xung huyết phân biệt bao quanh một vùng hoại tử rõ rệt. | Hoại tử mô là dấu hiệu khởi phát muộn, phát triển thành loét. |
| Lành thương và tái tạo | Sau khi loại bỏ mô hoại tử, tình trạng viêm sẽ giảm bớt và mô sẽ được phục hồi. | Quá trình lành thương diễn ra thứ cấp. |
Bảng 18.2 Các yếu tố nguy cơ khi tiêm axit hyaluronic (HA) vào động mạch
| Các yếu tố nguy cơ | Mô tả | Cân nhắc lâm sàng |
| Vị trí | Tiêm sâu hoặc tiêm gần các mạch máu lớn. Test áp lực âm có thể không phát hiện ra máu chảy ngược. | Cần thận trọng khi tiêm gần các động mạch mặt và góc, trên nếp gấp mũi môi, sống mũi và gian mày. Tất cả người tiêm đều bắt buộc phải có hiểu biết sâu về các động mạch mặt. |
| Thể tích | Thể tích sản phẩm lớn hơn gây ra mức độ tắc nghẽn cao hơn. Thực hành an toàn cần phải không tiêm quá 0,1 ml vào cùng một điểm tiêm. | |
| Kim rất mỏng | Kim có cỡ nhỏ hơn có nhiều khả năng xuyên qua lòng động mạch hơn so với kim lớn hơn. | Dòng máu chảy ngược dương tính có nhiều khả năng xảy ra khi sử dụng kim cỡ lớn hơn. Mặc dù việc test áp lực âm trước khi tiêm là một biện pháp tốt, nhưng đôi khi vật liệu nhớt không cho phép máu động mạch chảy ngược. |
| Sẹo trước đó | Sẹo sâu có thể cố định động mạch ở một vị trí cụ thể, làm chúng dễ dàng bị đâm thủng bằng kim hơn. Điều này cũng xảy ra khi động mạch đi qua lỗ ra và các cấu trúc sâu trên mặt. | Các động mạch lớn hơn trong mô dưới da có thể “chệch đi” khi chúng bị kim hoặc cannula lớn hơn chạm vào. |
| Cannula | Cannula có thể làm giảm, nhưng không loại trừ, nguy cơ tiêm vào mạch máu. | Cannula mỏng hơn, đặc biệt là những loại có kích thước nhỏ hơn 27G, có nguy cơ thủng thành mạch cao hơn. |
| Cấu tạo của vật liệu được sử dụng | Một số sản phẩm, như Collagen, dễ dàng gây ra tình trạng đông máu nội mạch ngay lập tức; những sản phẩm khác hầu như không gây tắc nghẽn mạch máu, không kích hoạt hệ thống bổ thể và không gây ra phản ứng viêm cấp tính. | HA có ưu điểm là được thủy phân nhanh chóng bởi hyaluronidase. |
9 Tắc động mạch võng mạc
Động mạch võng mạc trung tâm là nhánh tận của động mạch mắt. Các nhánh gần bao gồm các động mạch trên ròng rọc, trên hốc mắt, động mạch lưng mũi và động mạch góc. Nếu đầu kim hoặc cannula làm thủng động mạch và tạo áp lực lên pít tông, chất làm đầy có thể di chuyển ngược dòng trong động mạch đến điểm xuất phát của động mạch võng mạc trung tâm. Tại thời điểm này, khi người tiêm giải phóng áp lực từ pít tông, áp suất động mạch sẽ đưa sản phẩm theo hướng tuần hoàn của võng mạc. Vì những động mạch này có đường kính nhỏ nên lượng chất làm đầy nhỏ có thể làm tắc nghẽn tuần hoàn võng mạc, dẫn đến mù lòa. Nếu người thực hiện thủ thuật tạo thêm áp lực lên pít-tông, chất làm đầy có thể trở lại động mạch cảnh trong và vẫn được đưa vào tuần hoàn não, gây ra tai biến mạch máu não (CVA). Các đặc điểm lâm sàng của thuyên tắc quanh nhãn cầu bao gồm mù lòa và đau mắt dữ dội ngay lập tức. Điều trị nói chung không thành công.
Năm 2013, Ozturk và cộng sự báo cáo 61 trường hợp tắc nghẽn mạch máu mặt do chất làm đầy gây ra, trong đó 12 trường hợp tiến triển đến mù lòa ngay lập tức. Trong những trường hợp này, các vị trí thường gặp biến chứng thị giác nghiêm trọng nhất là mũi (32,8%), gian mày (26,2%) và nếp gấp mũi môi (26,2%). Chất làm đầy được sử dụng là HA, Canxi hydroxyapatite, axit polylactic và collagen. Trong đánh giá này, không đề cập đến việc tiêm làm đầy vào thái dương.
10 Hyaluronidase
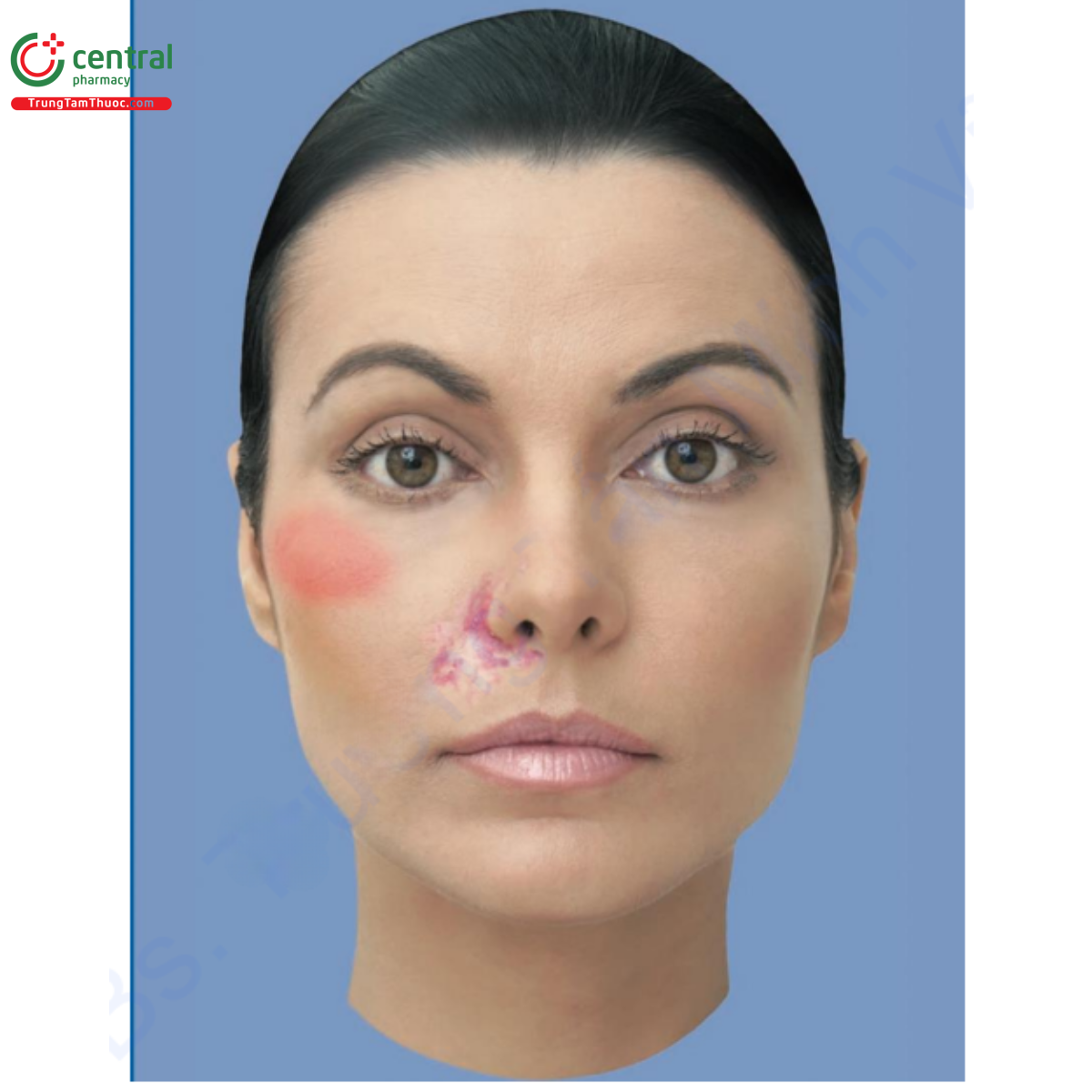
Hyaluronidase thuộc nhóm enzyme có khả năng phân giải HA; được sử dụng trong y học để tăng sự khuếch tán của thuốc và đảo ngược tác dụng của việc tiêm chất làm đầy HA. Hyaluronidase được điều chế từ tinh hoàn của động vật có vú (cừu hoặc gia súc). Hyaluronidase có thể được sử dụng để điều trị tình trạng chỉnh sửa quá mức, hiệu ứng Tyndall và các nốt không viêm. Chúng tôi tính toán liều hyaluronidase khoảng 10 IU cho mỗi 0,1 ml HA. Trong trường hợp có nốt viêm, điều quan trọng là phải bắt đầu điều trị bằng kháng sinh. Phản ứng dị ứng là biến chứng chính liên quan đến hyaluronidase. Các loại phản ứng khác nhau đã được báo cáo trong tài liệu, phụ thuộc vào liều lượng và vị trí sử dụng (Hình 18.6).
Tỷ lệ phản ứng dị ứng tại chỗ là khoảng 0,05 đến 0,69%, trong khi nổi mề đay và phù mạch xảy ra ở dưới 0,1% trường hợp. Phần lớn các trường hợp được báo cáo liên quan đến các thủ thuật phẫu thuật nhãn khoa trong đó hyaluronidase được sử dụng để gây tê sau nhãn cầu, cùng với lidocain hoặc bupivacain. Trong phần lớn các trường hợp, tiêm dưới da gây ra phản ứng dị ứng cục bộ và nhẹ. Phản ứng toàn thân thường xảy ra với liều tiêm tĩnh mạch cao hơn. Một công thức mới có tên Hylenex đã có sẵn tại Hoa Kỳ, là một hyaluronidase tái
11 Các biến chứng do kỹ thuật
Các biến chứng do kỹ thuật có thể xảy ra do thể tích không đủ, mặt phẳng ứng dụng rất nông hoặc rất sâu, không đối xứng hoặc chọn sản phẩm không chính xác.
Hiệu ứng Tyndall
Hiệu ứng Tyndall là hiện tượng xảy ra do ánh sáng bị khúc xạ trong trường hợp gel HA được tiêm rất nông vào lớp trung bì. Khi ánh sáng chiếu vào phần được tiêm, nó sẽ phân tán thành nhiều màu sắc khác nhau, mỗi màu có tần số khác nhau. Màu xanh
12 Tài liệu tham khảo
1. Funt D, Pavicic T. Dermal fillers in aesthetics: an overview of adverse events and treatment approaches. Clin Cosmet Investig Dermatol 2013;6:295–316
2. DeLorenzi C. Complications of injectable fillers, part I. Aesthet Surg J 2013;33(4):561–575
3. Rohrich RJ, Monheit G, Nguyen AT, Brown SA, Fagien S. Softtissue filler complications: the important role of biofilms. Plast Reconstr Surg 2010;125(4):1250–1256
4. DeLorenzi C. Complications of injectable fillers, part 2: vascular complications. Aesthet Surg J 2014;34(4):584–600
5. Carruthers JD, Fagien S, Rohrich RJ, Weinkle S, Carruthers A. Blindness caused by cosmetic filler injection: a review of cause and therapy. Plast Reconstr Surg 2014;134(6):1197–1201
6. Hirsch RJ, Brody HJ, Carruthers JD. Hyaluronidase in the office: a necessity for every dermasurgeon that injects hyaluronic acid. J Cosmet Laser Ther 2007;9(3):182–185
7. DeLorenzi C. Transarterial degradation of Hyaluronic Acid filler by hyaluronidase. Dermatol Surg 2014;40(8):832–841
8. Cavallini M, Gazzola R, Metalla M, Vaienti L. The role of hyaluronidase in the treatment of complications from hyaluronic acid dermal fillers. Aesthet Surg J 2013;33(8):1167–1174