Những điều cần biết về hội chứng buồng trứng đa nang (PCOS)
Nguồn: Các vấn đề trọng yếu trong hỗ trợ sinh sản
Chủ biên: PGS.TS.BS. Lê Minh Tâm
Tham gia soạn biên
GS.TS.BS. Cao Ngọc Thành
ThS.BS. Trần Thị Như Quỳnh
ThS.BS. Nguyễn Đắc Nguyên
Hội chứng buồng trứng đa nang (Polycystic ovary syndrome - PCOS) là nguyên nhân thường gặp nhất gây rối loạn nội tiết ở phụ nữ, đa phần biểu hiện với rậm lông rối loạn kinh nguyệt và không phóng noãn. Mặc dù hội chứng này đã được Stein và Leventhal mô tả từ năm 1935, cho đến những năm gần đây, nó vẫn là một thách thức lâm sàng, chưa được hiểu biết một cách đầy đủ từ nguyên nhân, cơ chế sinh bệnh, cách điều trị, dự phòng hiệu quả, đặc biệt trong lĩnh vực hiếm muộn.
Dựa trên tiêu chuẩn chẩn đoán theo Viện Sức khỏe quốc gia (National Institutes of Health - NIH), 4 - 10% phụ nữ độ tuổi sinh sản mắc Hội chứng buồng trứng đa nang. Theo tiêu chuẩn chẩn đoán của Rotterdam, tỷ lệ Hội chứng buồng trứng đa nang ở độ tuổi sinh sản trong khoảng 3 - 26%.
1 Cơ chế bệnh sinh
Hội chứng buồng trứng đa nang là một hội chứng liên quan đến các rối loạn chuyển hoá và nội tiết. Tuy vậy, trong nhiều thập kỷ qua, người ta chưa rõ cơ chế của bệnh là như thế nào và có nhiều tranh cãi với các giả thuyết khác nhau nhằm giải thích nhiều rối loạn liên quan như: sự tổng hợp quá mức steroid buồng trứng, bất thường thụ thể insulin, sự oxy hóa quá mức và rối loạn di truyền cũng như môi trường.
1.1 Giả thuyết liên quan đến thai kỳ
Gần đây, giả thuyết Hội chứng buồng trứng đa nang được đề cập liên quan đến điều kiện môi trường trong buồng tử cung ở giai đoạn thai kỳ, chủ yếu là những trẻ sơ sinh nhẹ cân và trẻ quá cân. Những yếu tố nguy cơ này kèm theo những gen bệnh lý đặc hiệu có thể dẫn đến dấu hiệu lão hóa sớm, dậy thì sớm (tăng Dehydroepiandrosterone - DHEAS) hoặc hội chứng chuyển hóa (kháng insulin và béo phì trung tâm). Ban đầu, tình trạng cường androgen trong tử cung được cho là nguyên nhân của bệnh lý này. Tuy nhiên, nhiều nghiên cứu sau đó lại nhận thấy những trường hợp phơi nhiễm quá mức androgen trước sinh cũng như sự xuất hiện Hội chứng buồng trứng đa nang ở bệnh nhân trẻ tuổi không có mối liên quan với nồng độ cao androgen ở máu dây rốn của những trường hợp sinh ra từ bệnh nhân Hội chứng buồng trứng đa nang.
Thuyết tân tạo mô mỡ cho rằng hiện tượng tạo mô mỡ ở những trẻ mắc hội chứng chậm tăng trưởng trong tử cung và chậm phát triển chiều cao thường kém hơn, dẫn đến giảm khả năng dự trữ lipid tại các mô mỡ. Hệ quả là làm tăng sự kháng insulin dẫn đến Hội chứng buồng trứng đa nang và cường androgen. Tuy nhiên, điều này không đúng với những trường hợp bệnh nhân Hội chứng buồng trứng đa nang nhưng trước đây không mắc IUGR hoặc mắc hội chứng này nhưng không kèm theo chậm phát triển chiều cao.
1.2 Vai trò cường insulin máu
Hiện tượng cường insulin máu và đề kháng insulin đã được đa số các tác giả công nhận ở các trường hợp Hội chứng buồng trứng đa nang là tác nhân ảnh hưởng đến tình trạng sản xuất quá mức androgen của buồng trứng. Các triệu chứng Hội chứng buồng trứng đa nang thường là hậu quả của cường androgen nhưng sự tác động qua lại giữa cường insulin và cường androgen là tác động vòng xoắn bệnh lý.
Kháng insulin và cường insulin máu là một bằng chứng quan trọng nhất, thường uga dini i neol gặp ở những bệnh nhân quá cân với tỷ lệ 30 - 60%. Mặc dù có tình trạng kháng insulin diễn ra ở ngoại biên (như mô mỡ), nhưng buồng trứng vẫn nhạy cảm với insulin và các peptid kích thích khác như IGF. Hiện tượng này được ghi nhận ở cả những người có cân nặng bình thường và quá cân.
Kháng insulin ở ngoại biên gây giảm tiêu thụ glucose, rối loạn chuyển hoá Glucose lại làm insulin máu tăng cao. Insulin tác động đến chuyển hoá ở gan, giảm sản xuất SHBG (sex hormone binding globulin) và IGF-1BP (IGF-1 binding globulin) khiến cho nồng độ androgen tự do tăng lên. Nồng độ SHBG tổng hợp ở gan còn được điều khiển bởi sự cân bằng của các hormone: Testosterone tác dụng ức chế, estrogen và thyroxine kích thích.
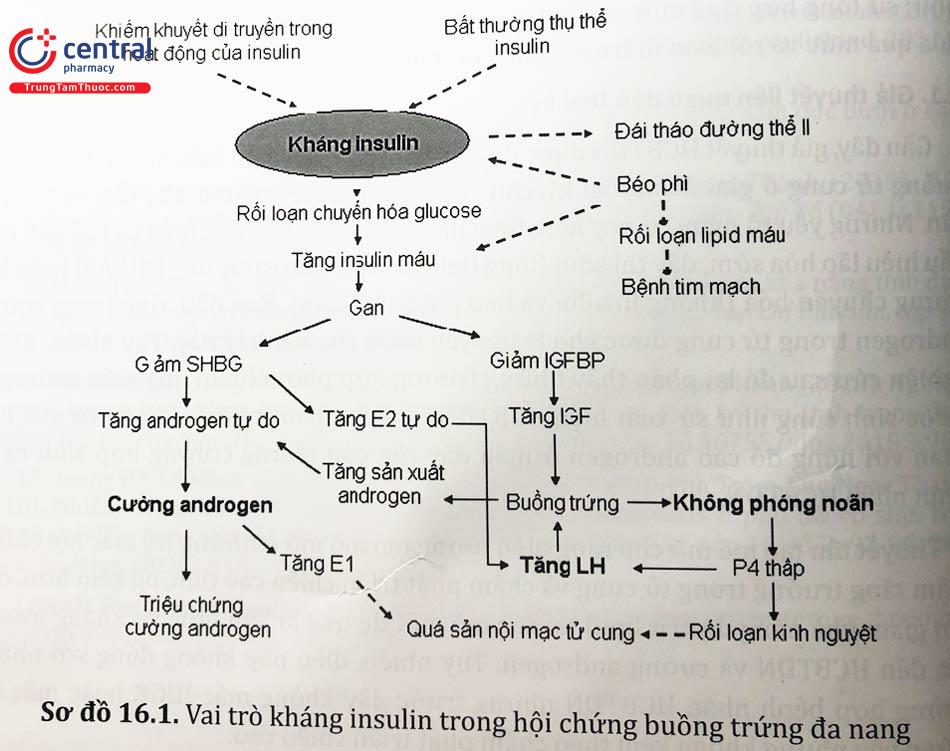
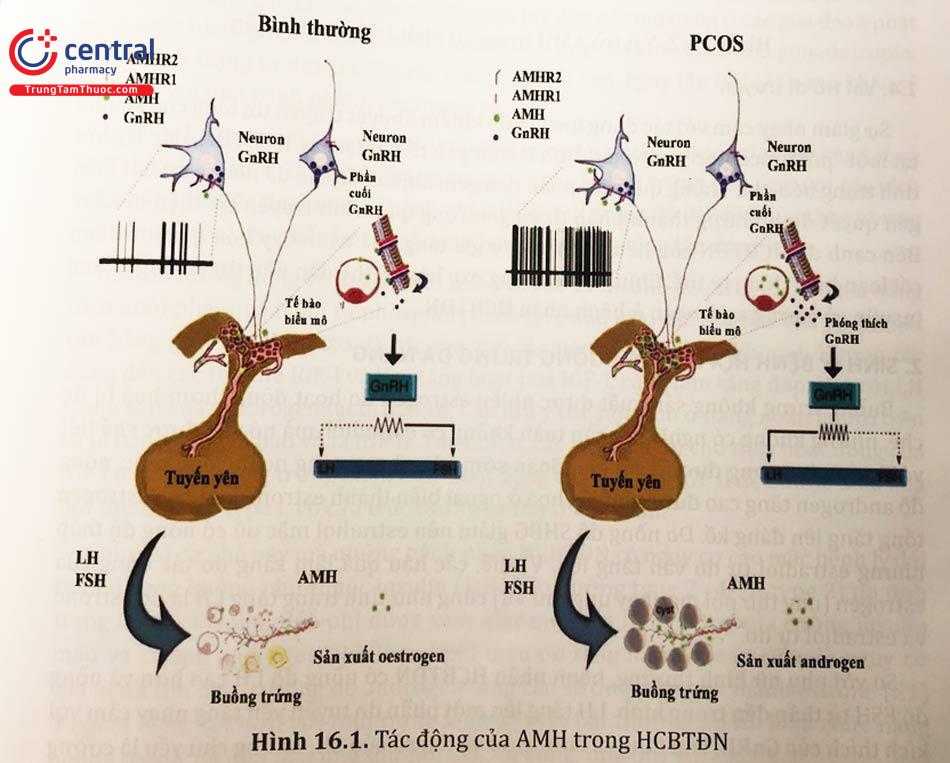
1.3 Vai trò của AMH
Sự hiện diện thụ thể AMH ở vùng hạ đồi đã được xác định và chính nồng độ cao AMH là tác nhân thúc đẩy phát xung GnRH dẫn đến rối loạn tăng tiết nồng độ LH của tuyến yên. Mặc dù căn nguyên của rối loạn này vẫn chưa xác định được, nghiên cứu đã khẳng định vai trò của AMH đối với sinh lý bệnh học trong Hội chứng buồng trứng đa nang.
Sự khiếm khuyết tại tế bào vỏ của buồng trứng có thể giải thích một phần nào tình trạng cường androgen của bệnh nhân Hội chứng buồng trứng đa nang. Các bằng chứng cho thấy phụ nữ Hội chứng buồng trứng đa nang tăng tiết androgen nồng độ cao tại các tế bào vỏ nhờ vào sự tổng hợp nội sinh ngay cả khi thiếu hụt cơ chất ban đầu. Sự điều chỉnh nội sinh này cũng ảnh hưởng đến các tế bào hạt làm sản xuất AMH gấp đến 4 lần so với nhóm chứng không bệnh lý. Nhiều nghiên cứu đã nhận thấy số lượng nang noãn, nang thứ cấp tăng ở bệnh nhân Hội chứng buồng trứng đa nang. Bên cạnh đó quá trình chết tế bào (apoptosic) không hiệu quả làm tăng đáng kể số lượng các nang noãn trưởng thành.
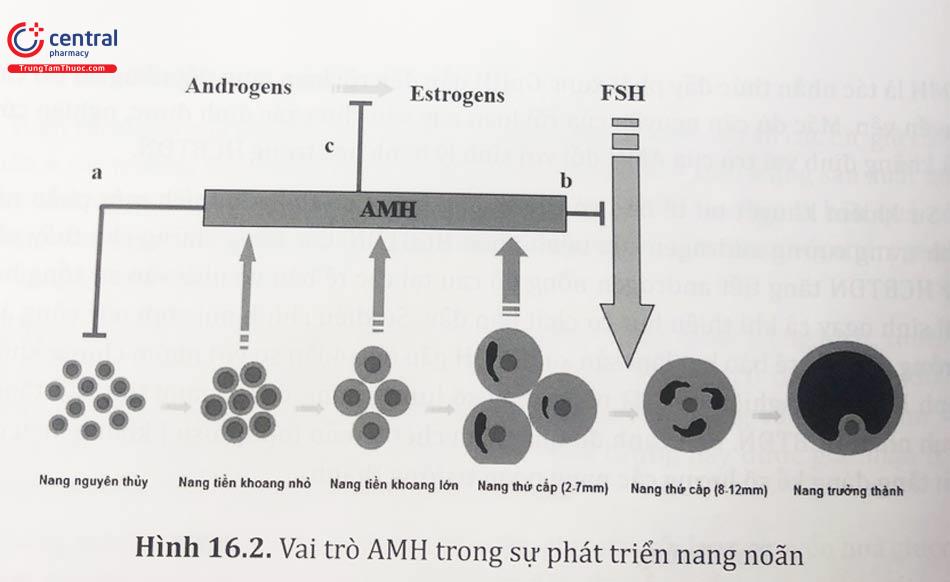
 Khả năng của AMH làm thay đổi phát triển nang noãn sớm được chứng minh bằng thử nghiệm AMH knock-out ở chuột làm tăng khởi phát chiêu mộ nang noãn nguyên thủy vào giai đoạn phát triển. Khi giảm AMH ở những phụ nữ Hội chứng buồng trứng đa nang không phỏng noãn sẽ tăng biến đổi các nang noãn sang pha tăng trưởng.
Khả năng của AMH làm thay đổi phát triển nang noãn sớm được chứng minh bằng thử nghiệm AMH knock-out ở chuột làm tăng khởi phát chiêu mộ nang noãn nguyên thủy vào giai đoạn phát triển. Khi giảm AMH ở những phụ nữ Hội chứng buồng trứng đa nang không phỏng noãn sẽ tăng biến đổi các nang noãn sang pha tăng trưởng.
1.4 Vai trò di truyền
Sự giảm nhạy cảm với tác dụng insulin do khiếm khuyết truyền tín hiệu của insulin tại một “post-receptor" được xác định là một yếu tố nội tại gây Hội chứng buồng trứng đa nang, độc lập với tình trạng béo phì. Thông qua việc phân tích gen, nhiều báo cáo đã nêu ra sự đột biến gen quyết định những thành phần tham gia trong quá trình truyền tín hiệu insulin. Bên cạnh đó Hội chứng buồng trứng đa nang còn liên quan với sự gia tăng quá trình oxy hóa quá mức làm rối loạn hoạt động ty thể. Chính sự gia tăng oxy hóa có thể dẫn đến tình trạng kháng insulin và cường androgen ở bệnh nhân Hội chứng buồng trứng đa nang.
2 Sinh lý bệnh hội chứng buồng trứng đa nang
Buồng trứng không sản xuất được nhiều estrogen do hoạt động thơm hoá bị ức chế, nhưng không có nghĩa là hoàn toàn không có estradiol, mà nó vẫn được chế tiết với lượng ít, tương đương với giai đoạn sớm của phase nang noãn. Mặt khác, nồng độ androgen tăng cao được chuyển hoá ở ngoại biên thành estrone làm cho estrogen tổng tăng lên đáng kể. Do nồng độ SHBG giảm nên Estradiol mặc dù có nồng độ thấp nhưng estradiol tự do vẫn tăng lên. Vì thế, các hậu quả lâm sàng do tác động của estrogen (ung thư nội mạc hay ung thư vú) cũng như tình trạng tăng LH là do estrone và estradiol tự do.
So với phụ nữ bình thường, bệnh nhân Hội chứng buồng trứng đa nang có nồng độ LH cao hơn và nồng độ FSH từ thấp đến trung bình. LH tăng lên một phần do tuyến yên tăng nhạy cảm với kích thích của GnRH, làm tăng cả cường độ và tần số của LH, nhưng chủ yếu là cường độ. Điều này có thể liên quan đến môi trường có estrogen cao tác động lên sự chế tiết LH và ức chế tiết FSH. Chính nồng độ LH cao sẽ làm tăng hoạt tính sinh học của LH.
Dạng nồng độ gonadotropin như thế này (LH cao, FSH thấp) cũng có thể do tăng tần số chế tiết GnRH. Điều này có thể là kết quả của sự thiếu hụt Progesterone kéo dài làm giảm ức chế các opioid vùng dưới đồi.
Nồng độ LH cao kéo dài sẽ làm sản xuất quá mức androstenedione và testosterone do làm tăng hoạt động P450 cytochrome. Đồng thời, nồng độ SHBG do gan sản xuất bị giảm đi làm cho androgen tự do trong máu tăng lên, gây các triệu chứng do cường androgen và tích tụ trong nang gây thoái hoá nang noãn và không rụng trứng. Người ta nhận thấy, nồng độ của EGF (Epidermal growth factor) và TGF (Transforming growth factor) trong dịch nang buồng trứng người Hội chứng buồng trứng đa nang tăng lên gây ức chế hoạt động thơm hoá và ngăn sự phát triển nang noãn.
Nồng độ FSH dù thấp nhưng không bị ức chế hoàn toàn vẫn tiếp tục kích thích các nang noãn lớn lên, nhưng không trưởng thành và không phóng noãn được mà chỉ duy trì thời gian tồn tại đến vài tháng tạo nên nhiều nang nhỏ kích thước 2 - 10 mm. Các nang này được bao quanh bởi các tế bào vỏ quá sản, thường bị hoàng thể hoá dưới ảnh hưởng của LH cao liên tục. Sự tích luỹ dần các mô nang ở các giai đoạn phát triển khác nhau giúp tăng sản xuất steroid đáp ứng với kích thích của gonadotropin. Đây là tình trạng tự duy trì. Khi các nang bị thoái hoá, ngay lập tức các nang khác sẽ thay thế với quá trình phát triển tương tự.
Insulin-like growth factor (IGF-I) có khả năng làm hiển thị các thụ thể của LH và kích thích sự sản xuất và tích luỹ androgen trong buồng trứng đáp ứng với các kích thích của LH. Mặc dù ở một số bệnh nhân Hội chứng buồng trứng đa nang, nồng độ IGF-I không tăng nhưng các bằng chứng cho thấy hoạt tính sinh học của chúng tăng lên đáng kể.
Insulin tương đồng về thụ thể với IGF-I, cả IGF và insulin đều truyền tín hiệu bằng cách khởi phát quá trình tự phosphoryl hoá tyrosine trên các thụ thể. Khi có sự mất cân bằng giữa insulin máu và các thụ thể của nó thì insulin có khuynh hướng tác động đến các thụ thể IGF-I và làm tăng hoạt hoá IGF-I, càng làm tăng đáp ứng với LH trong sản xuất androgen tại tế bào vỏ. Cần lưu ý IGF nội sinh ở nang noãn người trên cả tế bào hạt và tế bào vỏ là IGF II. Tuy nhiên, các nghiên cứu cho thấy hoạt động của IGF I trên mô buồng trứng nhận thấy hoạt động của IGF I và IGF II đều được điều hoà bởi thụ thể IGF type I, có cấu trúc tương tự thụ thể insulin.
Chính vì cơ chế này mà những bệnh nhân Hội chứng buồng trứng đa nang có nguy cơ cao mắc bệnh lý đái tháo đường không phụ thuộc insulin (Đái tháo đường type 2 - ĐTĐ type 2) do tình trạng kháng insulin. Béo phì được xem như một yếu tố nguy cơ của cường insulin máu và cường androgen. Rối loạn lipid máu do tăng insulin máu cũng là nguy cơ của bệnh tim mạch. Nồng độ androgen tăng cao sẽ được chuyển thành estrone (E1) ở ngoại biên, kết hợp với tình trạng kinh nguyệt bất thường do rối loạn chức năng buồng trứng, dễ dẫn đến ung thư nội mạc tử cung, ung thư vú...
Tuy vậy, người ta vẫn chưa hiểu nguyên nhân gì dẫn đến tình trạng kháng insulin máu ở những bệnh nhân Hội chứng buồng trứng đa nang. Người ta nghĩ nhiều đến khả năng di truyền trên NST thường của bệnh lý này do nhận thấy tỷ lệ cao mẹ của những bệnh nhân Hội chứng buồng trứng đa nang cũng có hình thái buồng trứng đa nang trên siêu âm. Bạn trong
3 Triệu chứng hội chứng buồng trứng đa nang
Do đây là một hội chứng liên quan đến toàn thân nên bệnh nhân có thể đến khám vì nhiều lý do khác nhau. Tuy nhiên, không phải mọi bệnh nhân đều có đủ các triệu chứng. Các triệu chứng có thể biểu hiện:
3.1 Triệu chứng lâm sàng
3.1.1 Béo phì và rối loạn chuyển hoá
Béo phì khi nhỏ tuổi là một yếu tố nguy cơ cao của Hội chứng buồng trứng đa nang. Những bé gái béo phì sẽ tăng nguy cơ đề kháng insulin, rối loạn chuyển hóa và mắc Hội chứng buồng trứng đa nang khi trưởng thành. Mặt khác, những phụ nữ Hội chứng buồng trứng đa nang sẽ tăng khả năng mắc chứng béo phì. Tình trạng này được giải thích là do sự tăng phân bố mỡ ở cơ quan nội tạng và mô dưới da do hiện tượng tăng androgen; dạng béo phì trung tâm này tương tự như sự phân bố mỡ ở cơ thể người nam trong đó lượng mỡ có mối liên quan với mức đề kháng insulin.
Ngoài ra, béo phì đóng vai trò quan trọng nhằm thể hiện tình trạng chuyển hóa của bệnh nhân. Phụ nữ Hội chứng buồng trứng đa nang thường mắc chứng xơ vữa do lipid kèm theo tình trạng tăng LDL, triglycerid và cholesterol, cũng như giảm nồng độ HDL. Bên cạnh đó, tình trạng xơ vữa động mạch sẽ tăng cao, độ đàn hồi thành mạch cũng như lớp nội mạch đều bị thay đổi. Hơn nữa, phụ nữ Hội chứng buồng trứng đa nang thường có tiền sử bệnh lý tim mạch nặng nề hơn. Tuy nhiên, tình trạng béo phì đơn thuần không phải là nguyên nhân chính gây những bệnh lí kèm theo này. Phụ nữ Hội chứng buồng trứng đa nang có quá trình trao đổi chất trong cơ thể tương tự những người béo phì.
Đây là một triệu chứng chuyển hoá thường gặp của Hội chứng buồng trứng đa nang. Sự phân bố mỡ trong cơ thể ảnh hưởng mạnh mẽ đến nồng độ SHBG. Béo phì kiểu nam hay béo phì trung tâm (béo bụng) thường kết hợp với cường insulin máu, cường androgens và giảm nồng độ SHBG. Cơ chế của những thay đổi này là do cường insulin máu. Người ta nhận thấy nồng độ SHBG trong tuần hoàn tương quan nghịch với trọng lượng cơ thể, vì thế khi tăng cân sẽ làm giảm SHBG, gây ra những thay đổi quan trọng do nồng độ hormone steroid tự do tăng lên. Mối liên hệ giữa insulin và SHBG là rất chặt chẽ và người ta xem nồng độ SHBG như là một marker của tình trạng đề kháng insulin tăng insulin máu. Tuy nhiên, tình trạng béo phì chỉ xảy ra ở 35 - 60% bệnh nhân Hội chứng buồng trứng đa nang và ngược lại không phải tất cả các phụ nữ béo phì đều rối loạn nội tiết.

Ảnh hưởng của béo phì đối với không phóng noãn ở bệnh nhân Hội chứng buồng trứng đa nang có thể tóm tắt qua 3 tác động:
- Tăng thơm hoá ngoại biên androgens thành estrogens.
- Làm giảm nồng độ SHBG, dẫn đến tăng nồng độ testosterone và estrogen tự do.
- Tăng nồng độ insulin do tăng đề kháng insulin làm kích thích buồng trứng tăng sản xuất androgens.
Nghiên cứu của chúng tôi ở 759 trường hợp phụ nữ trong độ tuổi sinh sản đến khám vô sinh và được chẩn đoán có Hội chứng buồng trứng đa nang theo Rotterdam (391) và không có Hội chứng buồng trứng đa nang (368) tại 3 trung tâm hỗ trợ sinh sản chính ở khu vực miền Trung Việt Nam ghi nhận số đo vòng eo và chỉ số eo/hông ở nhóm Hội chứng buồng trứng đa nang cao hơn nhóm chứng có ý nghĩa thống kê. Rối loạn lipid máu gặp ở 176 trường hợp Hội chứng buồng trứng đa nang (chiếm 45%) trong đó, bất thường cholesterol toàn phần chiếm 21,0%, triglyceride 21,5%, LDL-C 25,6% và HDL giảm ở 7,9%. Rối loạn glucose máu gặp ở 119 trường hợp (chiếm 30,4%) với bất thường glucose máu đói 16,4% và bất thường nghiệm pháp dung nạp glucose sau 2 giờ là 25,0%. Xem xét các yếu tố chuyển hóa, 68,8% các trường hợp PCOS có ít nhất một rối loạn gồm tăng chỉ số eo/hông, Cholesterol toàn phần, Triglyceride, LDL-C, đường máu đói G0 hay giảm HDL-C. Có mối liên quan giữa rối loạn chuyển hóa với các yếu tố lâm sàng và nội tiết: tăng chỉ số eo/hông liên quan với tuổi, chỉ số khối cơ thể, AMH và prolactin; cholesterol toàn phần liên quan với BMI và prolactin; Triglycerid liên quan với tuổi; HDL-C giảm liên quan với BMI, LH và FSH; đường máu đói liên quan với BMI. Như vậy, rối loạn chuyển hóa khá phổ biến ở bệnh nhân vô sinh có Hội chứng buồng trứng đa nang miền Trung Việt Nam. Do đó, cần có chiến lược sàng lọc, phát hiện sớm và can thiệp phù hợp để dự phòng các biến chứng toàn thân liên quan đến rối loạn chuyển hóa.
Triệu chứng da, lông Rậm lông và râu, hói tóc, da nhờn và mụn là các dấu hiệu lâm sàng của cường androgen. Triệu chứng rậm lông gặp ở 92% phụ nữ có hình ảnh PCO trên siêu âm. Người phụ nữ có nhiều lông và râu ở mặt và trên cơ thể, phân bố như nam giới trưởng thành bình thường hoặc có khi nhiều hơn. Thật sự số nang lông không thay đổi từ khi sinh ra cho đến lúc chết. Rậm lông là do tăng chất lượng, kích thước, mức độ sắc tố và chiều dài lông. Ngược lại, tóc rụng nhiều ở nửa trước của đầu hay đỉnh đầu (hói tóc kiểu nam). Triệu chứng rậm lông rất có giá trị gợi ý chẩn đoán cường androgen. Tuy nhiên cần lưu ý sự phát triển và phân bố lông trên cơ thể đôi khi bị ảnh hưởng bởi yếu tố di truyền, chủng tộc... Phụ nữ châu Á thường mức độ rậm lông ít hơn châu Mỹ hay châu Âu.
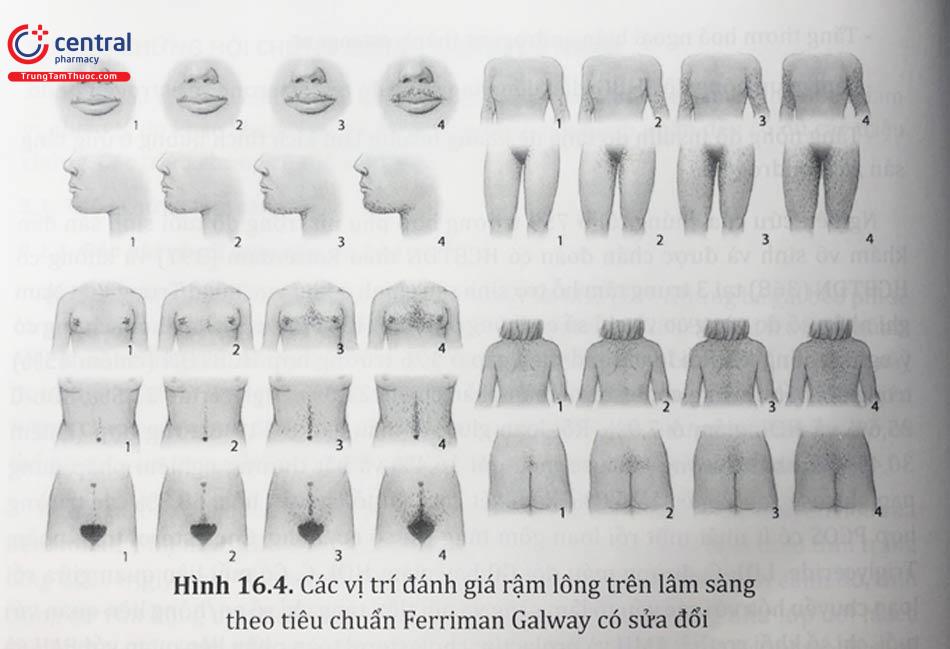
Đánh giá rậm lông trên lâm sàng thường sử dụng tiêu chuẩn của Ferriman Galway có sửa đổi, gồm đánh giá sự phát triển của lông ở chín vùng cơ thể nhạy cảm với androgen: môi trên, cằm, ngực, lưng trên và lưng dưới, bụng trên và dưới, cánh tay trên và đùi. Điểm 0 thể hiện không có lông và điểm 4 thể hiện sự phát triển lông toàn diện. Tổng điểm từ 8 trở lên cấu thành rậm lông.
Tăng tiết bã nhờn xảy ra ở nang chân tóc, các tuyến nhờn trên da là tác động chính trên da của androgen tuần hoàn. Mụn là một bệnh lý viêm mạn tính các tuyến nhờn, xảy ra ở 1/3 các trường hợp Hội chứng buồng trứng đa nang, thường gặp ở chủ yếu ở mặt, ít gặp ở lưng và ngực. Các tổn thương có thể có đầu đen (do sắc tố) hoặc trắng, khi có viêm thường gây đau. Ngoài ra, ở một số vùng gấp da có thể có hiện tượng dày sừng.
3.1.2 Rối loạn kinh nguyệt
Rối loạn kinh nguyệt thường biểu hiện với kinh thưa hoặc vô kinh. Gọi là kinh thưa khi vòng kinh kéo dài trên 35 ngày, vô kinh khi không thấy kinh trên 6 tháng. Đây là hậu quả của tình trạng bất thường nồng độ các hormone sinh dục do rối loạn chức năng buồng trứng. Quá trình thơm hoá bị ức chế, sự phóng noãn không xảy ra do các nang noãn không phát triển làm cho nồng độ estradiol và progesterone đều thấp, nội mạc tử cung không có tác dụng của các hormone này trở nên không hoạt động. Gần 90% phụ nữ kinh thưa có hình ảnh PCO trên siêu âm, và chỉ có 30% có PCO trong nhóm bệnh nhân vô kinh.
3.1.3 Vô sinh
Đây cũng là nguyên nhân thông thường khiến bệnh nhân đến khám. Vô sinh có thể là nguyên phát do rối loạn chức năng buồng trứng như trình bày ở trên dẫn đến không có phóng noãn vào giữa chu kỳ. Ngoài ra, có thể bệnh nhân vô sinh thứ phát do tiền sử sẩy thai liên tiếp. Đây là một tình trạng thường gặp ở những bệnh nhân Hội chứng buồng trứng đa nang dù có thai tự nhiên hay do hỗ trợ sinh sản. Có tác giả cho rằng, tình trạng tăng tiết quá mức LH chính là nguyên nhân của sẩy thai. Tuy nhiên, nhiều nghiên cứu khác không ủng hộ kết luận này bởi vì có nhiều bệnh nhân Hội chứng buồng trứng đa nang vẫn bị sẩy thai khi nồng độ LH không cao (tự nhiên hay do ức chế với GnRHa). Các nghiên cứu gần đây đã chứng minh được mối liên quan giữa béo phì và tăng tỷ lệ sẩy thai ở những trường hợp Hội chứng buồng trứng đa nang.
3.1.4 Những vấn đề tâm lý
Stress tâm lý và Hội chứng buồng trứng đa nang bước đầu được nhận thấy có mối liên quan với nhau. Một số lượng lớn các nghiên cứu kết luận rằng phụ nữ Hội chứng buồng trứng đa nang dễ dàng mắc phải các rối loạn tâm lý như trầm cảm, lo lắng, tăng tỷ lệ sử dụng ma túy để giải tỏa tâm lý, rối loạn ăn uống và rối loạn chức năng tâm lý tình dục. Hơn nữa, phụ nữ Hội chứng buồng trứng đa nang thường kém hài lòng về bản thân và tăng tỷ lệ điều trị tại các bệnh viện tâm thần hơn nhóm chứng. Vì vậy, chất lượng sống thường không cao và dễ gây những ảnh hưởng xấu đến tâm lý và tình cảm.
Chính tình trạng béo phì, mụn trứng cá, rậm lông và kinh thưa hoặc những rối loạn liên quan đến Hội chứng buồng trứng đa nang là tác nhân chính dẫn đến những stress tâm lý cho bệnh nhân Hội chứng buồng trứng đa nang do những bất thường về ngoại hình cơ thể.
Những nghiên cứu trong tương lai cần tập trung xác định mối quan hệ nhân quả giữa Hội chứng buồng trứng đa nang và các bệnh lý tâm thần từ đó đưa ra các khuyến cáo trên phương diện tâm lý học. Điều này rất quan trọng trong điều trị lâm sàng nhằm bởi vì những rối loạn tâm lý ảnh hưởng xấu đến việc điều chỉnh chế độ sống.
3.2 Xét nghiệm sinh hoá
3.2.1 Xét nghiệm nội tiết trong tuần hoàn ngoại biên
Nồng độ androgen tăng cao: tăng nồng độ testosterone (> 2,5 nmol/l), androstenedione, chỉ số androgen tự do (Testosterone x 100/SHBG) - một đặc trưng của hoạt động androgen.
Nồng độ LH tăng (10 IU/l) và tỷ số LH/FSH tăng > 2 là tiêu chuẩn quan trọng trong chẩn đoán Hội chứng buồng trứng đa nang.
Nồng độ estradiol tự do và estrone có thể bình thường hoặc tăng.
Giảm nồng độ SHBG.
Có thể tăng prolactin máu.
Tình trạng kháng insulin: đường máu, nghiệm pháp dung nạp glucose. Tuy nhiên, giá trị thử nghiệm này chỉ có tính chất tham khảo.
Định lượng DHEAS (Dihydroepiandrostenedione Sulfate) để phân biệt tình trạng cường androgen do nguồn gốc buồng trứng hay tuyến thượng thận.
Sự thay đổi các rối loạn nội tiết này có khuynh hướng tương ứng với những biểu hiện triệu chứng trên lâm sàng.
AMH (anti-Müllerian hormone) là một xét nghiệm quan trọng ở bệnh nhân Hội chứng buồng trứng đa nang. Đây là một glycoprotein, được tiết ra bởi tế bào hạt, bắt đầu từ giai đoạn nang sơ cấp, biểu hiện cao nhất ở giai đoạn tiền nang và nang nhỏ với kích thước < 4 mm (giai đoạn phát triển nang không phụ thuộc vào FSH) và biểu hiện AMH dần dần giảm xuống trong các giai đoạn tiếp theo và không còn được tiết ra ở những nang trứng lớn hơn 8 mm.
Nghiên cứu của chúng tôi tại Huế, với những phụ nữ vô sinh có Hội chứng buồng trứng đa nang, độ tuổi trung bình là 29,21 ± 4,20. Tỷ lệ Hội chứng buồng trứng đa nang ở bệnh nhân trên 35 tuổi là 26,4% so với 58,2% ở bệnh nhân dưới 35 tuổi (RR=0,45 với KTC là 0,35 - 0,59). Nhóm Hội chứng buồng trứng đa nang có tỷ lệ BMI quá cân cao hơn so với nhóm chứng gấp 1,20 lần (RR=1,20 với KTC 95%: 1,02-1,42). Nhóm Hội chứng buồng trứng đa nang có nồng độ AMH, chỉ số LH/FSH và Testosterone cao hơn có ý nghĩa so với nhóm chứng với giá trị lần lượt là 8,94 ± 5,68 ng/ml vs 3,49 ± 2,12 ng/ml; 2,08±1,49 vs 0,81 ± 0,39 và 0,36 ± 0,27 ng/ml vs 0,18 ± 0,14 ng/ml. Tại điểm cut-off AMH bằng 4,42 ng/ml, độ nhạy và độ đặc hiệu chẩn đoán Hội chứng buồng trứng đa nang lần lượt là 79,03% và 74,08%, diện tích dưới đường cong là 0,85 95%CI 0,82; 0,87).
Về vai trò của AMH và LH/FSH trong chẩn đoán Hội chứng buồng trứng đa nang, nghiên cứu chúng tôi công bố trên tạp chí Clinical Endocrinology ghi nhận ở mức giới hạn tối ưu là 32,79 pmol/l, AMH có độ nhạy và độ đặc hiệu lần lượt là 78,50% và 75,83% với AUC 0,852 (KTC 95%: 0,826 - 0,875). Tỷ lệ LH/FSH có AUC tương tự ở ngưỡng tối ưu là 1,33 (AUC = 0,867, KTC 95% 0,842 - 0,889), chứng tỏ giá trị chẩn đoán tương tự với AMH (p=0,340). Qua phân tích hồi quy logistic, mức AMH tăng 1 ng/ml có liên quan đến tăng nguy cơ PCOS (OR = 1,63, KTC 95%: 1,506 - 1,764; p < 0,001). Tương tự, tỷ lệ LH/FSH tăng một đơn vị có liên quan với tăng 14,433 lần (KTC 95%: 9,302 - 22,395; P< 0,001) nguy cơ PCOS. Không có sự khác biệt đáng kể giữa các giá trị của tỷ lệ AMH và LH/FSH trong chẩn đoán PCOS, vì sự khác biệt giữa hai AUC là 0,013, KTC 95%: 0,024 - 0,028 và p=0,897. Nghiên cứu chúng tôi đã kết luận rằng, mặc dù các dấu ấn sinh học riêng biệt này không đủ để chẩn đoán PCOS, sự kết hợp của các yếu tố nội tiết khác nhau bao gồm tỷ lệ AMH, LH và LH/FSH cùng với BMI và các đặc điểm nhân trắc học và lâm sàng khác có thể cung cấp thêm giá trị để thiết lập chẩn đoán PCOS.
3.2.2 Xét nghiệm nội tiết trong dịch nang
Tỷ số androstenedione trong dịch nang là biểu hiện chức năng tế bào hạt và tình trạng phát triển của nang và nồng độ các yếu tố nội tại buồng trứng (IGF) biểu hiện khả năng điều hoà nội tiết tại buồng trứng. Nồng độ estrogen trong dịch nang thấp, kể cả nang trước rụng trứng trong Hội chứng buồng trứng đa nang. Nồng độ androgen dịch nang tăng lên, trong nang bình thường hay nang thoái hoá.
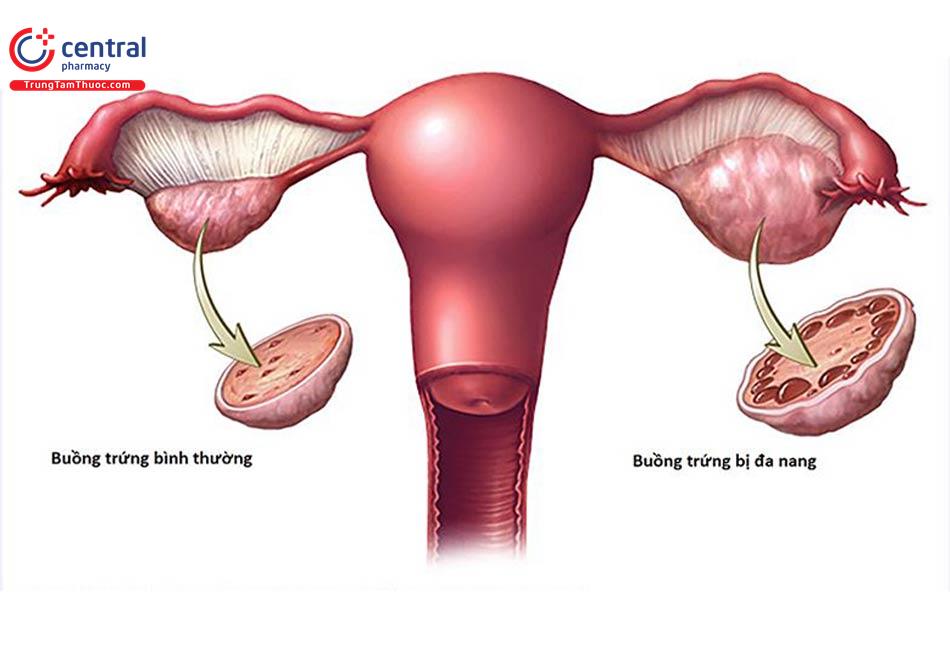
3.3 Hình ảnh buồng trứng đa nang
3.3.1 Đặc điểm mô học
Mô nang noãn thoái hoá được giữ lại như một phần của buồng trứng. Theo giả thuyết 2 tế bào, khi nang ng noãn thoái hoá sẽ làm các tế bào hạt thoái hoá và còn lại tế bào vỏ. Vì thế hiển nhiên mô đệm chức năng này sẽ tăng chế tiết androstenedione và testosterone từ các tế bào vỏ. Đây là cơ sở của phương pháp cắt bỏ một phần buồng trứng để kích thích phóng noãn ở bệnh nhân Hội chứng buồng trứng đa nang.
Buồng trứng lớn lên với vỏ bên ngoài trắng mềm như ngọc. Bề mặt buồng trứng lớn lên, thể tích buồng trứng trung bình tăng 2,8 lần. Số nang noãn nguyên thuỷ tương đương buồng trứng bình thường, nhưng số nang đang phát triển và nang thoái hoá tăng gấp đôi. Mỗi buồng trứng có thể chứa đến 20 - 100 nang. Độ dày lớp vỏ (lớp ngoài cùng) tăng 50%. Độ dày mô đệm lớp vỏ tăng lên một phần ba lần và mô đệm dưới vỏ tăng 5 lần. Mô đệm tăng lên do cả quá sản tế bào vỏ và tăng hình thành các nang thoái hoá. Quá sản tế bào rốn buồng trứng gấp 4 lần.
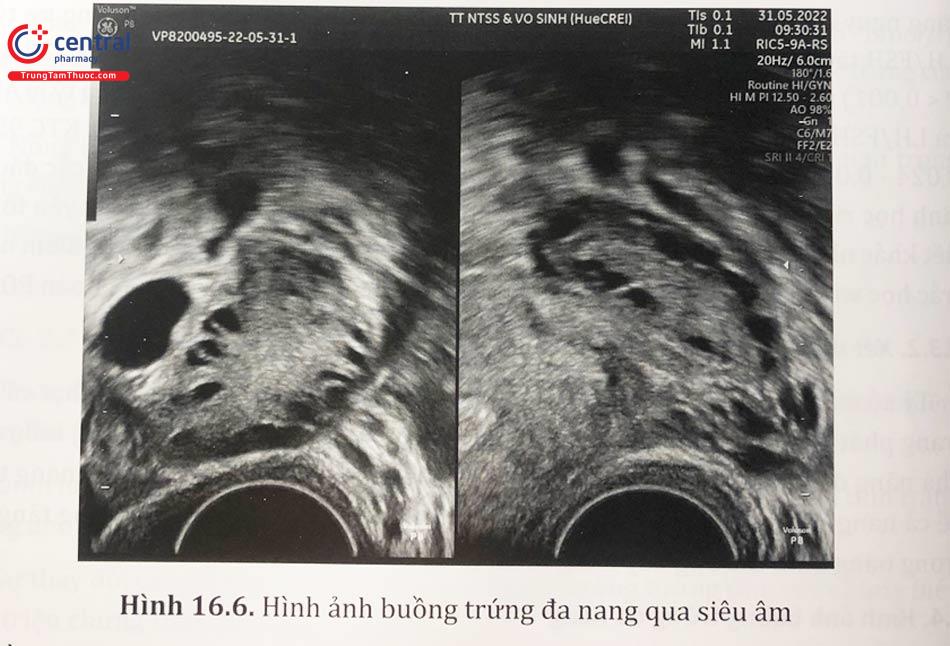
3.3.2 Hình ảnh buồng trứng trên siêu âm
Đây là một tiêu chuẩn quan trọng trong chẩn đoán Hội chứng buồng trứng đa nang. Hình ảnh quan sát được như: hai buồng trứng tăng kích thước, có nhiều nang (trên 10 nang) phân bố riêng biệt kích thước nhỏ (dưới 10 mm); các nang chủ yếu phân bố ở vùng ngoại vi của buồng trứng, như hình chuỗi hạt đeo cổ; mô đệm buồng trứng dày, tăng sáng, chiếm trên 25% thể tích buồng trứng.
Tuy nhiên, theo các tiêu chuẩn chẩn đoán về Hội chứng buồng trứng đa nang thì không nhất thiết phải có đủ các tiêu chuẩn trên của siêu âm mới chẩn đoán buồng trứng đa nang.
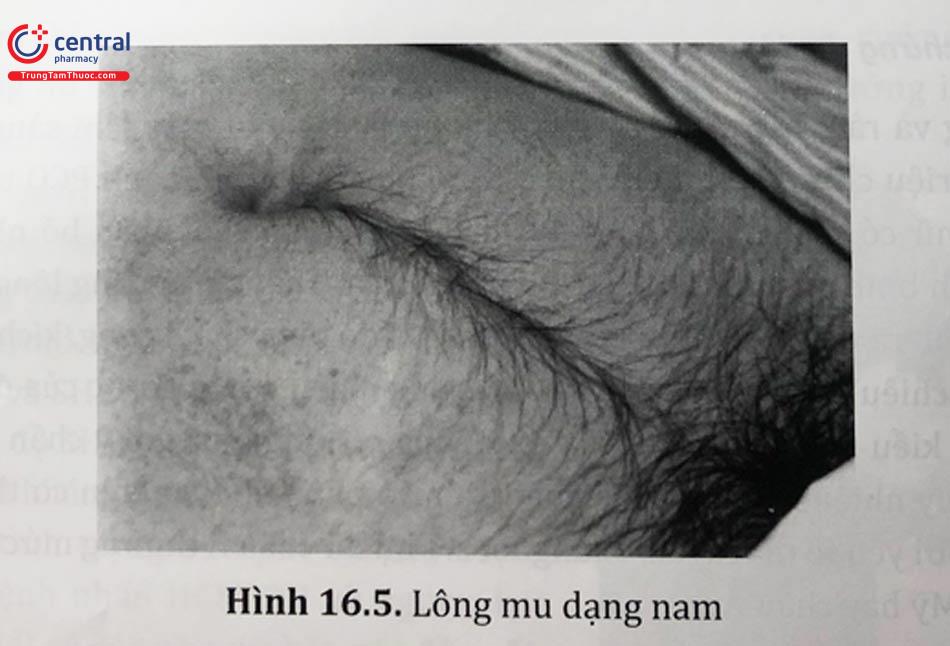
3.4 Về phương diện y học cổ truyền
Nghiên cứu của chúng tôi về phương diện y học cổ tryền trên các trường hợp vô sinh có Hội chứng buồng trứng đa nang biểu hiện các triệu chứng lâm sàng theo YHCT ở bệnh nhân vô sinh có Hội chứng buồng trứng đa nang xuất hiện khá phổ biến. Thể tỳ hư đàm thấp và thể đàm ứ tương kết có BMI và chu vi vòng bụng cao hơn thể thận hư huyết ứ và thận hư can uất. Cụ thể lưỡi to bệu/có dấu răng 60,8%, rêu trắng 94,1%, mạch trầm 92,2%, mạch sác 27,5%, mạch tế 55,9%, mệt mỏi hoặc hay quên 86,3%, kinh nguyệt không đều 71,6%, kinh nguyệt sau kì 53,9%. Thể thận hư can uất 42,2%, đàm ứ tương kết 26,5%, thận hư huyết ứ 17,6%, tỳ hư đàm thấp 13,7%.
4 Tiêu chuẩn chẩn đoán hội chứng buồng trứng đa nang
Mặc dù việc nhận biết một bệnh nhân Hội chứng buồng trứng đa nang với những biểu hiện như trên không phải là khó khăn. Tuy nhiên, trong nhiều năm qua, nhiều trường phái khác nhau có những tiêu chuẩn chẩn đoán khác nhau về Hội chứng buồng trứng đa nang. Điều này gây nhiều khó khăn trong chẩn đoán, điều trị và kết quả nghiên cứu khoa học về bệnh lý phức tạp này.
Hiện nay, việc chẩn đoán Hội chứng buồng trứng đa nang thường được dựa trên 3 tiêu chuẩn khác nhau: theo Viện nghiên cứu sức khỏe quốc gia Hoa Kỳ (National Institutes of Health - NIH), theo Hội tăng androgen (AES) và theo tiêu chuẩn Rotterdam. Mặc dù tình trạng đề kháng insulin và béo phì được xem là những biểu hiện nội tại của Hội chứng buồng trứng đa nang nhưng cả hai đều không được sử dụng để chẩn đoán Hội chứng buồng trứng đa nang.
Mỗi một khuyến cáo đều yêu cầu phải loại trừ những bệnh lý dẫn đến tình trạng cường androgen và kinh thưa. Sự khác biệt giữa các khuyến cáo mặc dù không nhiều nhưng đều sẽ dẫn đến sự chẩn đoán và điều trị Hội chứng buồng trứng đa nang khác biệt nhau. Ngoài ra, việc chẩn đoán ở độ tuổi thiếu niên hiện nay vẫn còn đang rất tranh cãi.
Sự khác biệt về các tiêu chuẩn chẩn đoán:

4.1. Tiêu chuẩn NIH
Năm 1990, tại New York, Viện Nghiên cứu sức khoẻ Hoa Kỳ đã thống nhất tiêu chuẩn của mình trong chẩn đoán Hội chứng buồng trứng đa nang:
- Tình trạng cường androgen trên lâm sàng và cận lâm sàng sau khi loại trừ các nguyên nhân khác gây cường androgen.
- Rối loạn kinh nguyệt, vô sinh.
Tiêu chuẩn này nhấn mạnh vai trò của rối loạn nội tiết trong Hội chứng buồng trứng đa nang, chủ yếu là cường androgen mà không kể đến buồng trứng có hình ảnh đa nang hay không. Dựa vào tiêu chuẩn này, tần suất Hội chứng buồng trứng đa nang được chẩn đoán thấp, chỉ dưới 10%, chủ yếu là những bệnh nhân cần được điều trị. Theo tiêu chuẩn này, tên của hội chứng là buồng trứng đa nang không được thể hiện.
4.1 Tiêu chuẩn Rotterdam
Tháng 7 năm 2003, hội nghị lần thứ 19 của Hiệp hội Sinh sản người và phôi học châu Âu (ESHRE) với sự tham gia của các chuyên gia của Hiệp hội Y học sinh sản Hoa Kỳ (ASRM) đã công bố tiêu chuẩn chẩn đoán thống nhất mới về Hội chứng buồng trứng đa nang, khi có hai trong ba tiêu chuẩn sau:
Tiêu chuẩn 1: kinh thưa hoặc vô kinh. Kinh thưa là vòng kinh kéo dài trên 35 ngày. Vô kinh là tình trạng không có kinh trên 6 tháng.
Tiêu chuẩn 2: cường androgen. Lâm sàng gồm rậm lông, mụn trứng cá, béo phì... Cận lâm sàng gồm tăng testosterone toàn phần, tự do, giảm SHBG, tăng chỉ số androgen tự do.
Tiêu chuẩn 3: buồng trứng đa nang trên siêu âm. Có ≥ 12 nang kích thước từ 2 - 9 mm và/hoặc tăng thể tích buồng trứng > 10 cm, không cần xét đến sự phân bố nang hoặc mật độ mô buồng trứng. Thể hiện ít nhất ở một buồng trứng. Siêu âm thực hiện vào ngày 2 - 5 của chu kỳ. Thể tích buồng trứng được tính bằng 0,5 × (dài × rộng × cao) cm3.
Dựa theo tiêu chuẩn chẩn đoán này, có thể chia thành 4 nhóm Hội chứng buồng trứng đa nang:
- Nhóm 1: Rối loạn kinh nguyệt - Buồng trứng đa nang - Cường androgen.
- Nhóm 2: Rối loạn kinh nguyệt - Buồng trứng đa nang.
- Nhóm 3: Cường androgen - Rối loạn kinh nguyệt.
- Nhóm 4: Cường androgen - Buồng trứng đa nang.
Do đó, biểu hiện lâm sàng của Hội chứng buồng trứng đa nang rất đa dạng, khác nhau tuỳ chủng tộc và khu vực địa lý, thay đổi tuỳ theo giai đoạn trong cuộc đời của người phụ nữ.
Nghiên cứu của chúng tôi về kiểu hình Hội chứng buồng trứng đa nang ở phụ nữ Việt Nam đăng trên tạp chí Obstetrics and Gynecology Research cho thấy, phụ nữ có Hội chứng buồng trứng đa nang ở Việt Nam gầy nhưng có chỉ số cân nặng và cơ thể cao hơn so với nhóm chứng. Khoảng 34,4% bị rậm lông, chủ yếu giới hạn ở chân, cánh tay và mu. Nhóm D (hình thái buồng trứng đa nang O + [PCOM]) là kiểu hình phổ biến nhất được ghi nhận trong nhóm PCOS Việt Nam của chúng tôi (67,6%). Ferriman - Gallwey được điều chỉnh, nồng độ LH, testosterone và hormone chống Mullerian cao nhất ở Nhóm A (O + H + PCOM) và thấp nhất ở Nhóm D (O + PCOM).
4.2 Chẩn đoán phân biệt
Khi chẩn đoán Hội chứng buồng trứng đa nang cần phân biệt với một số tình trạng cường androgen do các nguyên nhân khác:
4.2.1 Tăng sản tuyến thượng thận bẩm sinh
Bệnh lý này do khiếm khuyết enzyme dẫn đến sự sản xuất androgen quá mức. Dạng nặng của bệnh khởi phát trong thai kỳ, nhẹ hơn có thể xuất hiện muộn sau khi sinh với các mức độ khởi phát muộn, bán phần, không điển hình, và tăng sản tuyến thượng thận mắc phải. Mặc dù các bước trong quá trình tổng hợp từ cholesterol thành cortisol đều có thể bị ảnh hưởng theo các bệnh lý khác nhau, nhưng thiếu hụt men thường gặp là 21-hydroxylase (P450c21), 11-ß hydroxylase (P450c11) và 3ẞ-hydroxysteroid dehydrogenase.
Thiếu men 21 hydroxylase: xuất hiện khoảng 5% phụ nữ bị cường androgen. Biểu hiện lâm sàng là tình trạng cường androgen như trong Hội chứng buồng trứng đa nang. Định lượng 17-0HP (17-hydroxyprogesterone) trong máu, nếu trên 5 ng/ml chẩn đoán xác định. Nếu nồng độ này từ 2 - 5 ng/ml cần thực hiện test Synacthene (0,25 mg IV hay IM), xét nghiệm lại 17-OHP nếu tăng lên trên 10 ng/ml thì chẩn đoán xác định.
4.2.2 Hội chứng Cushing
Hội chứng này do tình trạng chế tiết quá mức cortisol kéo dài, có thể theo 5 cách khác nhau: chế tiết quá mức ACTH của tuyến yên, khối u tăng tiết ACTH bên ngoài tuyến yên, chế tiết cortisol tự động do tuyến thượng thận hoặc đôi khi do buồng trứng và cuối cùng rất hiếm xảy ra là sự chế tiết CRH của khối u. Hội chứng này được chẩn đoán dựa vào xét nghiệm nồng độ cortisol tự do bài tiết trong nước tiểu 10 - 90 kg/24 giờ và nồng độ cortisol huyết thanh vào đêm khuya (dưới 15 kg/dl).
4.2.3 Tăng prolactin máu:
gây tình trạng cường androgen chức năng với tăng DHEA. Tuy nhiên trong Hội chứng buồng trứng đa nang vẫn ghi nhận có tăng prolactin.
4.2.4 Khối u sản xuất androgen:
khối u tuyến thượng thận
4.2.5 Rậm lông tự phát:
chẩn đoán chủ yếu nhờ siêu âm. Tuy nhiên, những phụ nữ Hội chứng buồng trứng đa nang có đến 20 - 30% có hình ảnh buồng trứng bình thường.
4.2.6 Sử dụng androgen kéo dài:
trong các trường hợp chuyển giới tính từ nữ sang nam.
5 Điều trị vô sinh ở bệnh nhân có hội chứng buồng trứng đa nang
Hội chứng buồng trứng đa nang như đã trình bày ở trên liên quan đến nhiều cơ quan trong cơ thể. Bệnh nhân có thể đến cơ sở y tế vì các lý do khác nhau và cần sự can thiệp của các chuyên khoa khác nhau như dinh dưỡng (do béo phì), nội tim mạch (xơ vữa động mạch, cao huyết áp), nội nội tiết (đái tháo đường type II), da liễu (mụn trứng cá, rậm lông, rụng tóc), bác sĩ phụ khoa (kinh thưa, vô kinh, ung thư nội mạc tử cung) hoặc vô sinh.
Một cách tổng quát, việc điều trị bệnh nhân Hội chứng buồng trứng đa nang nhằm các mục đích (1) giảm sản xuất và giảm nồng độ androgen trong tuần hoàn, (2) bảo vệ nội mạc tử cung khỏi tác động của estrogen không phù hợp, (3) cố gắng đạt được cân nặng bình thường, (4) Tránh tác động của cường insulin đối với nguy cơ bệnh lý tim mạch và đái tháo đường, và (5) phục hồi chức năng buồng trứng để điều trị vô sinh.
Phạm vi bài viết này chỉ đề cập đến vấn đề điều trị vô sinh ở những bệnh nhân Hội chứng buồng trứng đa nang.
5.1 Nguyên tắc điều trị
Bệnh nhân Hội chứng buồng trứng đa nang bị vô sinh là do tình trạng không phát triển nang noãn và phóng noãn như bình thường. Việc điều trị vô sinh nhằm tác động vào khả năng phóng noãn gồm một số bước:
- Điều chỉnh cường androgen thông qua điều chỉnh cân nặng và tình trạng kháng insulin.
- Kích thích phóng noãn bằng thuốc.
- Phẫu thuật buồng trứng qua nội soi.
- Thụ tinh trong ống nghiệm.
- Thu trứng chưa trưởng thành và nuôi trong môi trường thí nghiệm.
5.2 Phương pháp điều trị
5.2.1 Thay đổi lối sống và giảm cân
Hướng dẫn liệu pháp thể dục và chế độ ăn uống hạn chế calo là một phần rất quan trọng nhằm điều trị tình trạng béo phì ở bệnh nhân Hội chứng buồng trứng đa nang. Vì vậy, điều chỉnh lối sống được xem như là hình thức điều trị trước tiên và cần được áp dụng trong suốt quá trình điều trị. Thừa cân có mối liên quan chặt chẽ với các quá trình chuyển hóa và sức khỏe sinh sản ở phụ nữ Hội chứng buồng trứng đa nang. Khi trọng lượng cơ thể giảm ít nhất 5% sẽ có nhiều tác động có lợi như điều hòa kinh nguyệt, cải thiện khả năng sinh sản, giảm sự đề kháng insulin và nồng độ testoterone, cũng như giảm chứng mụn trứng cá và rậm lông và những rối loạn liên quan tâm lý.
Có mối liên hệ chặt chẽ giữa cân nặng cơ thể (Body mass index - BMI) và cường androgen, đặc biệt là rậm lông, rối loạn kinh nguyệt và vô sinh. Đồng thời, các nghiên cứu cho thấy béo phì có thể liên quan đến nguy cơ sẩy thai cao hơn. Cân nặng giảm sẽ làm giảm tình trạng đề kháng insulin, đặc biệt ở ngoại biên, giúp cải thiện nồng độ androgen, có thể hồi phục chức năng buồng trứng với phóng noãn bình thường. Mặc dù kết quả phương pháp này phụ thuộc chủ yếu vào quan điểm, cách sống của bệnh nhân, nhưng không phải không thực hiện được nếu bệnh nhân được tư vấn tốt và có quyết tâm cao.
5.2.2 Thuốc tránh thai kết hợp đường uống
Thuốc tránh thai uống có thể được xem là phương pháp điều trị lâu dài cho bệnh nhân Hội chứng buồng trứng đa nang theo khuyến cáo của Hiệp hội Nội tiết Úc và Hội Buồng trứng đa nang (Task Force and the Endocrine Society, Australian Alliance & the PCOS Consensus Group) như là phương tiện đầu tay nhằm kiểm soát chứng cường androgen và kinh thưa ở bệnh nhân Hội chứng buồng trứng đa nang. Thông qua sự ức chế trục hạ đồi - tuyến yên - buồng trứng, viên tránh thai uống làm giảm sự tiết LH, tăng sản xuất sex hormone binding globulins và giảm nồng độ testoterone. Từ đó, chứng cường androgen được kiểm soát sẽ làm giảm các triệu chứng như mụn và rậm lông, điều chỉnh những rối loạn chu kỳ kinh nguyệt, cũng như đảm bảo việc tránh thai một cách hiệu quả. Sử dụng viên tránh thai uống ít nhất 6 tháng được khuyến cáo nhằm đạt được kết quả điều trị chứng mụn trứng cá và rậm lông tốt nhất. Mặc dù những phác đồ đều không khuyến cáo chính xác nên sử dụng loại viên tránh thai cụ thể nào, nhưng sự lựa chọn tốt nhất nhằm điều trị triệu chứng là thuốc tránh thai liều thấp bao gồm các chất kháng androgen hoặc progestins.
5.2.3 Metformin
Metformin là một biguanide, được hấp thu vào cơ thể qua đường tiêu hoá. Thuốc có tác dụng ức chế tổng hợp glucose ở gan, giảm hấp thu glucose ở ruột và tăng sử dụng glucose ở mô ngoại biên. Vì thế nó được dùng trong điều trị tiểu đường type II. Metformin có thể làm tăng số thụ thể của insulin nhưng không làm tăng nồng độ insulin nên không gây giảm đường huyết ở những bệnh nhân có đường huyết bình thường, có thể dùng dài ngày. Thuốc có thời gian bán huỷ ngắn, chỉ khoảng 1 - 5 giờ, đạt đỉnh sau 2 - 3 giờ, ít bị tích luỹ và thường thải toàn bộ.
Do vậy, metformin có tác dụng rất tốt trong việc giúp hồi phục chức năng buồng trứng ở những người Hội chứng buồng trứng đa nang có cường insulin máu, đặc biệt là những người béo phì. Nó giúp giảm cân nặng do tăng nhạy cảm insulin, ổn định nồng độ androgen do đó có tác dụng tốt lên khả năng phóng noãn, giúp điều hoà kinh nguyệt và có thai tự nhiên. Ngoài ra nó có thể làm giảm nguy cơ đái tháo đường trong thai kỳ. Các xét nghiệm sinh hoá sau dùng metformin cho thấy giảm nồng độ testosterone, tăng SHBG, giảm LH.
Nghiên cứu đầu tiên sử dụng metformin trên bệnh nhân Hội chứng buồng trứng đa nang được thực hiện năm 1994 của Velazquez nhận thấy insulin giảm đến 35% và tỷ lệ insulin/glucose cũng giảm 31%. Một số nghiên cứu khác lại cho rằng metformin chủ yếu làm tăng sự sử dụng hiệu quả glucose hơn là tăng độ nhạy cảm insulin, từ đó ức chế tổng hợp glucose nội sinh và tăng chuyển hóa glucose. Điều trị Metformin ở bệnh nhân Hội chứng buồng trứng đa nang béo phì và rối loạn dung nạp đường được chứng minh có nhiều cải thiện về độ nhạy cảm insulin cũng như dung nạp đường, từ đó giảm nồng độ insulin và androgen.
Khi dùng metformin kết hợp với các thuốc kích thích buồng trứng khác như clomiphene citrate, FSH, làm cho buồng trứng tăng đáp ứng với các thuốc này, giảm nguy cơ quá kích buồng trứng và cũng giảm được các nguy cơ lâu dài do Hội chứng buồng trứng đa nang gây ra. Metformin rất ít tác dụng phụ, thường là không đặc hiệu, chủ yếu trên đường tiêu hoá, có thể gây nhiễm toan, rối loạn hấp thu B12, acid folic. Do vậy, khi dùng metfromin dài ngày nên bổ sung B12 cho bệnh nhân.
Liều sử dụng metformin có thể từ 1000 - 1500 mg/ngày chia làm 2 - 3 lần, uống chung với bữa ăn. Bắt đầu điều trị với liều thấp rồi tăng dần. Thời gian dùng có thể từ vài ngày, vài tuần hay kéo dài 3 - 6 tháng. Lưu ý nên ngừng thuốc trước khi làm thủ thuật hay phẫu thuật (như chụp HSG).
5.2.4 Thiazolidinediones
Thiazolidinediones (TZD) thuộc nhóm các thuốc tăng độ nhạy cảm insulin nhằm điều trị đái tháo đường type II. TZD kích hoạt receptor của yếu tố kích hoạt peroxisome type gamma và là tác nhân khởi động quá trình phiên mã các tế bào mỡ. Sử dụng Pioglitazone (Actos) ở các bệnh nhân Hội chứng buồng trứng đa nang cho thấy hiệu quả cải thiện nồng độ insulin và sự đề kháng insulin. Tuy nhiên, bởi vì tác dụng tăng nguy cơ ung thư bàng quang, những TZDs khác được khuyến cáo sử dụng hơn như troglitazone và rosiglitazone trong điều trị Hội chứng buồng trứng đa nang.
5.2.5 Inositol
Gần đây, một số thuốc mới bắt đầu được đưa vào sử dụng điều trị Hội chứng buồng trứng đa nang vì tính hiệu quả cũng như ít tác dụng phụ. Myo-inositol (MYO) và D-chiroinositol (DCI) là 2 chất đồng dạng Inositol giúp kích hoạt độ nhạy cảm insulin. Sự kháng insulin có thể được cải thiện nhờ sự biến đổi quá trình tổng hợp chất trung gian của inositol phosphoglycans (IPG). Nhiều thử nghiệm nhận thấy sử dụng MYO giảm sự đề kháng insulin ở bệnh nhân Hội chứng buồng trứng đa nang.
Khi kết hợp với acid folic, MYO có tác dụng hạn chế hội chứng quá kích buồng trứng tốt hơn là sử dụng đơn thuần Acid Folic ở các bệnh nhân Hội chứng buồng trứng đa nang được chọc hút trứng. MYO cũng cải thiện kết quả điều trị vô sinh ở những chu kỳ IVF khi được kết hợp với a-lipoic acid. Hơn nữa, sự kết hợp MYO và DCI theo tỷ lệ 40-1 có tác dụng hạn chế nguy cơ mắc phải hội chứng rối loạn chuyển hóa ở bệnh nhân Hội chứng buồng trứng đa nang béo phì. MYO-DCI giúp cải thiện các triệu chứng Hội chứng buồng trứng đa nang: kinh thưa, giảm sự đề kháng insulin, lipid và mụn trứng cá.
Một báo cáo tổng quan của chúng tôi đã ghi nhận các dữ liệu và bằng chứng từ trong y văn đã chứng minh được Metformin có khả năng làm giảm đề kháng Insulin, đồng thời cải thiện các thông số nội tiết, lipid, rối loạn kinh nguyệt, cải thiện chức năng buồng trứng và gia tăng tỷ lệ có thai tự nhiên ở những phụ nữ có Hội chứng buồng trứng đa nang. Mặc dù cơ chế tác động và các nghiên cứu gần đây cho thấy inositol có hiệu quả trong việc cải thiện các triệu chứng và dấu hiệu của Hội chứng buồng trứng đa nang, rối loạn chuyển hóa và các thông số nội tiết đồng thời dễ dung nạp và rất ít tác dụng phụ, các nghiên cứu này còn dừng lại ở số lượng, cỡ mẫu, thời gian điều trị, theo dõi và các kết cục nghiên cứu có độ mạnh nghiên cứu còn thấp. Y văn hiện nay vẫn còn thiếu các nghiên cứu có độ tin cậy cao so sánh hiệu quả giữa Inositol so với các chất tăng nhạy cảm với Metformin khác, đặc biệt về tỷ lệ có thai và tỷ lệ trẻ sinh ra sống.
5.2.6 Spironolactone
Spironolactone - một steroid tổng hợp cấu trúc tương tự mineralcorticoid aldosterone có khả năng cải thiện độ nhạy cảm với insulin, từ đó cũng được khuyến cáo sử dụng nhằm điều trị cường androgen và các triệu chứng liên quan như mụn trứng cá và rậm lông. Tuy nhiên, hiện vẫn còn nhiều nghiên cứu chưa đồng thuận. Vì vậy, các phác đồ điều trị chưa khuyến cáo sử dụng spironolactone nhằm điều trị Hội chứng buồng trứng đa nang; cần thực hiện thêm các nghiên cứu mới nhằm xác định liệu spironolactone có khả năng điều trị hội chứng này hay không. 5.2.7. Clomiphene citrate Clomiphene citrate (CC) là một loại nonsteroid đường uống gốc triphnylethylene có cấu trúc tương tự như diethylstilbestrol. Clomiphene biểu hiện hoạt tính estrogenic rất yếu. Nhờ cấu trúc tương tự với estrogen mà nó có thể gắn lên các thụ thể của estrogen. Vì thế, khi tiếp xúc với clomiphene, vùng dưới đồi - tuyến yên không thể nhận biết nồng độ estrogen nội sinh thật sự trong tuần hoàn, cơ chế hồi tác âm tính bị mất tác dụng làm hoạt hoá sự chế tiết GnRH. Trước đây, trong điều trị Hội chứng buồng trứng đa nang, CC được xem như là lựa chọn đầu tay do khả năng gây phóng noãn hiệu quả, ít gây quá kích buồng trứng hơn các thuốc khác, cách dùng đơn giản và rẻ tiền.
Tuy nhiên, người ta nhận thấy CC có tăng khả năng phóng noãn nhưng thật sự không làm tăng tỷ lệ mang thai và không cải thiện nguy cơ sẩy thai. Rất có thể liên quan đến hoạt tính kháng estrogen của CC đối với tử cung, cổ tử cung và âm đạo. Nó tác động đối vận làm mỏng biểu mô âm đạo, chất nhầy cổ tử cung ít và đặc, nội mạc tử cung kém phát triển, ảnh hưởng đến sự di chuyển của tinh trùng, khả năng làm tổ và phát triển của phôi.
5.2.7 Chất ức chế men thơm hóa
Aromatase Inhibitor (AI) đầu tiên được sử dụng để điều trị ung thư vú ở những bệnh nhân sau mãn kinh, lần đầu tiên được đề nghị như một thuốc gây phóng noãn ở những phụ nữ không rụng trứng với sự đáp ứng không đầy đủ với CC vào năm 2001. Các AI được sử dụng phổ biến nhất trong gây phóng noãn là Letrozole và anastrozole. AI có vai trò ức chế quá trình thơm hoá androgen tế bào vỏ tại tế bào hạt, đẫn đến ức chế sinh tổng hợp estrogen. Điều này gây thiếu hồi tác âm của estradiol, làm tăng tiết FSH từ tuyến yên, từ đó cho phép nang noãn phát triển lớn dưới tác dụng của FSH.
Thêm vào đó androgen làm tăng độ nhạy của các nang trứng với FSH. Ưu điểm của AI như một tác nhân gây phóng noãn được lựa chọn đầu tay là để tránh các tác dụng phụ của CC, bao gồm các tác dụng kháng estrogenic ở ngoại biên trên nội mạc tử cung và chất nhầy ống cổ tử cung và tăng nguy cơ đa thai.
AI, không giống như CC, không tác động đến các receptor của estrogen ở trung tâm hoặc làm mỏng nội mạc, hơn thế nữa thời gian bán huỷ của AI ngắn, mất tác dụng sau gắn kết với enzyme. AI được sử dụng bằng đường uống tương tự CC, từ ngày 2 của chu kỳ kinh với liều từ 2,5 - 7,5 mg/ngày, có thể tăng liều mỗi 2,5 mg sau mỗi chu kỳ. Tác dụng phụ của AI gây rối loạn tiêu hoá, phừng mặt, nhức đầu, suy nhược, đau lưng. AI được sử dụng để điều trị cho các bệnh nhân vô sinh có Hội chứng buồng trứng đa nang, làm cải thiện kết quả có thai ở nhóm bệnh nhân này.
5.2.8 Gonadotropins
Kích thích phóng noãn bằng FSH ngoại sinh có thể dùng theo nhiều phác đồ khác nhau. Việc bắt đầu sớm trong những ngày đầu chu kỳ có thể làm tăng tổng liều dùng, tăng số lượng nang noãn trưởng thành và tăng nguy cơ quá kích buồng trứng. Có thể dùng phác đồ tăng liều dần hoặc giảm liều dần. Đánh giá đáp ứng của bệnh nhân qua hình ảnh siêu âm nang noãn đầu dò âm đạo, quan sát số lượng và kích thước của nang noãn, đồng thời theo dõi nồng độ estrogen.
Trong Hội chứng buồng trứng đa nang, khi kích thích với gonadotropin cần lưu ý các nguy cơ có thể gặp như hội chứng quá kích buồng trứng, thất bại với kích thích hoặc đa thai. Biện pháp nhằm giảm các nguy cơ trên là lựa chọn phác đồ phù hợp, theo dõi sát, điều chỉnh liều FSH theo đáp ứng và chỉ trigger khi đủ điều kiện an toàn.
5.2.9 Phẫu thuật trên buồng trứng
Phẫu thuật ngoại khoa trước đây gồm phương pháp xẻ múi cam, cắt góc buồng trứng và đốt điểm buồng trứng. Một số nghiên cứu cho thấy, hiệu quả sau phẫu thuật làm tăng nhạy cảm của buồng trứng đối với các thuốc kích thích buồng trứng. Vì thế những trường hợp Hội chứng buồng trứng đa nang kháng CC hay LH cao kéo dài có thể chỉ định phẫu thuật.
Phẫu thuật xẻ múi cam với giả thuyết là khả năng phóng noãn của buồng trứng bị hạn chế do vỏ buồng trứng dày hơn bình thường và nang noãn không phát triển được. Phương pháp cắt góc buồng trứng nhằm đưa kích thước và hoạt động nội tiết của buồng trứng trở về bình thường bằng cách lấy đi khoảng 50 - 75% mô buồng trứng mỗi bên. Tuy nhiên, các phương pháp này hiện không được khuyến cáo sử dụng do tỷ lệ dính sau mổ cao và nguy cơ suy buồng trứng do phẫu thuật.
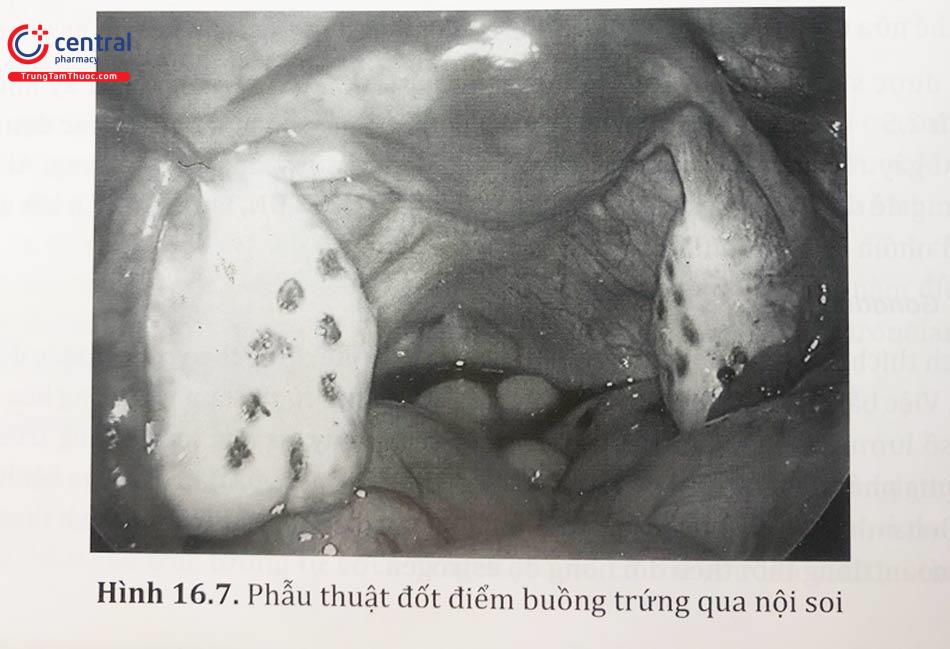
Hiện nay, ở một số trung tâm có thể áp dụng phương pháp đốt điểm buồng trứng qua nội soi. Tại bờ tự do của buồng trứng, dùng đầu kim đốt điện đơn cực chuyển dùng (đầu kim Corson) chọc thẳng góc tạo 10 - 15 lỗ trên bề mặt buồng trứng với dòng điện 40W, kéo dài 2 giây ở mỗi điểm. Dù vậy, đây là phương pháp xâm lấn, có các nguy cơ và biến chứng do phẫu thuật làm cho chỉ định phẫu thuật không được rộng rãi. Các kết quả nghiên cứu về sự ảnh hưởng của đốt điểm buồng trứng lên độ dự trữ buồng trứng vẫn còn tranh cãi. Một số nghiên cứu cho thấy đốt điểm buồng trứng sẽ giúp cải thiện khả năng phóng noãn, tuy vậy một số các nghiên cứu khác vẫn lo ngại các tác động tiêu cực của phương pháp này lên sự dự trữ buồng trứng.
5.2.10 Thụ tinh trong ống nghiệm
Mặc dù thụ tinh trong ống nghiệm không phải là chọn lựa đầu tiên đối với Hội chứng buồng trứng đa nang, nhưng nhiều bệnh nhân cần được chỉ định khi có kèm lý do vô sinh khác, hoặc không có thai sau nhiều lần kích thích phóng noãn thất bại. Vì thế, những bệnh nhân này khi thực hiện IVF cần được lưu ý đặc biệt.
Khó khăn đầu tiên khi điều trị IVF đối với bệnh nhân Hội chứng buồng trứng đa nang là kích thích buồng trứng với nguy cơ cao quá kích hoặc kém đáp ứng, đáp ứng chậm và/hoặc hình thành nang chức năng. Nồng độ E2 trong quá trình kích thích tăng nhanh, có thể nhiều nang phát triển hơn nhưng tỷ lệ thụ tinh vẫn giảm. Hai yếu tố hỗ trợ là tình trạng cường insulin máu luôn tồn tại tăng nguy cơ đáp ứng của buồng trứng với LH và mật độ VEGF - một yếu tố tăng tính thấm thành mạch có vai trò quan trọng trong quá kích buồng trứng tăng lên. Bình thường VEGF đã tăng lên sau khi phóng noãn (đỉnh LH) chịu trách nhiệm cho sự xâm nhập các mạch máu vào trong hoàng thể.
Sau khi chuyển phôi, vấn đề hỗ trợ giai đoạn hoàng thể cũng cần đặc biệt lưu ý vì nó có thể gây quá kích nếu hỗ trợ hoàng thể bằng hCG và nguy cơ sẩy thai cao nếu hỗ trợ không hiệu quả. Nghiên cứu tiến cứu mô tả có theo dõi được thực hiện tại Trung tâm Nội tiết sinh sản và Vô sinh, Bệnh viện Trường Đại học Y - Dược Huế (HueCREI) trên các phụ nữ Hội chứng buồng trứng đa nang thực hiện kỹ thuật TTTON trong khoảng thời gian từ tháng 01/2020 đến tháng 05/2021. Các bệnh nhân được chẩn đoán Hội chứng buồng trứng đa nang theo tiêu chuẩn Rotterdam và phân thành 4 kiểu hình: kiểu hình A: rối loạn phóng noãn, cường androgen và buồng trứng đa nang; kiểu hình B: rối loạn phóng noãn và cường androgen nhưng hình ảnh buồng trứng bình thường; kiểu hình C: cường androgen và hình ảnh buồng trứng đa nang nhưng có chu kỳ phóng noãn bình thường và kiểu hình D: có rối loạn phóng noãn và hình ảnh buồng trứng đa nang nhưng không có cường androgen lâm sàng hoặc cận lâm sàng. Phân tích hồi quy đa biến cho thấy không có yếu tố độc lập nào kể cả kiểu hình ảnh hưởng đến tỷ lệ có thai lâm sàng ở các phụ nữ Hội chứng buồng trứng đa nang khi thực hiện TTTON.
5.2.11 Nuôi trứng chưa trưởng thành trong môi trường thí nghiệm
Nghiên cứu thành công đầu tiên của Cha và cs năm 1991 bằng cách thu trứng từ mẫu mô buồng trứng, nuôi cấy đến trưởng thành, cho thụ tinh và đã mang thai sinh đủ tháng. Bằng cách thay đổi kim chọc hút, hút với áp lực thích hợp qua đường âm đạo với siêu âm hướng dẫn. Những nang noãn chưa trưởng thành (< 10 mm) được chọc hút, lấy noãn sơ cấp (giai đoạn GV) và nuôi dưỡng trong môi trường thí nghiệm giúp hoạt hoá noãn và đồng thời có bổ sung các nội tiết tố cần thiết (FSH, LH, estrogen) đến khi trưởng thành thì cho thụ tinh.
Đây có thể là một phương pháp lựa chọn trong việc điều trị vô sinh cho bệnh nhân Hội chứng buồng trứng đa nang. Đặc biệt những bệnh nhân này có các nang noãn nằm trên bề mặt buồng trứng, thuận lợi hơn cho việc chọc hút. Bỏ qua quá trình kích thích buồng trứng giúp giảm nguy cơ quá kích cho bệnh nhân, tiết kiệm chi phí. Tuy nhiên người ta nhận thấy tỷ lệ làm tổ và phân cắt phôi còn thấp, thường bị ngừng phát triển ở giai đoạn 4 - 8 tế bào, ít phôi phát triển đến phôi nang.
6 Kết luận
Hội chứng buồng trứng đa nang là tình trạng rối loạn chuyển hoá và nội tiết toàn thân, ảnh hưởng lên nhiều hệ thống cơ quan khác nhau với nhiều cơ chế tác động phức tạp. Đến nay y học đã đạt được những bước tiến đáng kể trong tìm hiểu cơ chế bệnh sinh, chẩn đoán cũng như phương pháp điều trị hội chứng Hội chứng buồng trứng đa nang. Tuy nhiên, vẫn còn nhiều vấn đề cần được giải đáp liên quan một số thuyết như rối loạn tổng hợp steroid, kháng insulin, rối loạn quá trình oxy hóa và các yếu tố vận chuyển gen có thể xảy ra ngay từ trước sinh. Vì vậy, những nghiên cứu mới cần được thực hiện nhằm làm sáng tỏ những yếu tố có thể dẫn đến Hội chứng buồng trứng đa nang.
Hội chứng buồng trứng đa nang thể điển hình thường xuất hiện những bệnh lý kèm theo khác từ đó càng làm hội chứng này thêm phức tạp và ảnh hưởng đến toàn bộ các hệ thống trong cơ thể như hệ nội tiết, phụ khoa, tim mạch hay tâm lý. Vì vậy, để điều trị tất cả các rối loạn này liên quan đến nhiều chuyên khoa khác nhau nhằm đạt kết quả tốt nhất. Điều đáng lưu ý là điều trị Hội chứng buồng trứng đa nang thay đổi theo độ tuổi và tùy thuộc vào triệu chứng xuất hiện. Các hướng dẫn đều khuyến cáo điều chỉnh chế độ sống là một phần rất quan trọng của điều trị. Phương pháp điều trị cụ thể tùy vào nhu cầu từng trường hợp để có chỉ định phù hợp. Nguyên tắc chính trong điều trị vô sinh là ổn định các rối loạn nội tiết - chuyển hoá, phục hồi phóng noãn và hỗ trợ sinh sản khi có chỉ định.
7 Tài liệu tham khảo
1. Cao Ngọc Thanh, Le Minh Tam, Nguyen Vu Quoc Huy, Justin Pilgrim, Le Viet Nguyen Sa, Le Dinh Duong, Pham Chi Kong, Devora Aharon, Micah J Hill (2019). Defining polycystic ovary syndrome phenotype in Vietnamese women. Journal of Obstetrics and Gynaecology Research. https:// doi.org/ 10.1111/ jog.14097.2019. Japan Society of Obstetrics and Gynecology. pp 1-11
2. Dewailly, D., Lujan, M. E., Carmina, E., Cedars, M. I., Laven, J., Norman, R. J., et al (2014). Definition and significance of polycystic ovarian morphology: a task force report from the Androgen Excess and Polycystic Ovary Syndrome Society. Hum. Reprod. Update 20, 334-352. doi: 10.1093/ humupd/ dmt061
3. Diamanti- Kandarakis, E., and Dunaif, A (2012). Insulin resistance and the polycystic ovary syndrome revisited: an update on mechanisms and implications. Endocr. Rev. 33, 981- 1030. doi: 10.1210/ er.2011-1034
4. Dokras, A., Clifton, S., Futterweit, W., and Wild, R (2011). Increased risk for abnormal depression scores in women with polycystic ovary syndrome: a systematic review and meta- analysis. Obstet. Gynecol. 117, 145-152. doi: 10.1097/ AOG.0b013e318202b0a4
5. Dumesic, D. A., and Lobo, R. A (2013). Cancer risk and PCOS. Steroids 78, 782-785. doi: 10.1016/ j.steroids.2013.04.004
6. Fauser, B. C., Tarlatzis, B. C., Rebar, R. W., Legro, R. S., Balen, A. H., Lobo, R., et al (2012). Consensus on women's health aspects of polycystic ovary syndrome (PCOS): the Amsterdam ESHRE/ ASRM- Sponsored 3rd PCOS Consensus Workshop Group. Fertil. Steril. 97, 28-38.e25. doi: 10.1016/ j.fertnstert.2011.09.024
7. Formuso, C., Stracquadanio, M., and Ciotta, L (2015). Myo- inositol vs. D- chiro inositol in PCOS treatment. Minerva Ginecol. 67, 321-325.
8. Lê Minh Tâm, Lê Việt Hùng, Nguyễn Thị Phương Lê, Lê Đình Dương, Lê Viết Nguyên Sa, Trần Thy Yên Thùy, Phạm Chí Kông, Nguyễn Thị Ni, Nguyễn Đăng Thị Như Anh, Cao Ngọc Thành (2017). Rối loạn nội tiết sinh sản ở bệnh nhân vô sinh có hội chứng buồng trứng đa nang. Tạp chí Phụ Sản (ISSN 1859-3844). Tập 15 (03), 9/2017: 119-125. https://doi. org/10.46755/vjog.2017.3.425
9. Lê Minh Tâm, Lê Việt Hùng, Nguyễn Thị Phương Lê, Lê Đình Dương, Lê Viết Nguyên Sa, Trần Thy Yên Thùy, Phạm Chí Kông, Nguyễn Thị Ni, Nguyễn Đăng Thị Như Anh, Cao Ngọc Thành (2017). Rối loạn chuyển hóa ở bệnh nhân vô sinh có hội chứng buồng trứng đa nang. Tạp chí Y Dược học, Trường Đại học Y Dược Huế - Tập 7, số 3, tháng 6/2017: 7-13. DOI: 10.34071/jmp.2017.3.1
10. Le Minh Tam, Le Viet Nguyen Sa, Le Dinh Duong, Nguyen Vu Quoc Huy, Chen Chen, Cao Ngoc Thanh (2019). Exploration of the role of anti-Mullerian hormone and LH/FSH ratio in diagnosis of polycystic ovary syndrome. Clin Endocrinol (Oxf). 2019; 00:1-7. https://doi. org/10.1111/cen.13934
11. Le Minh Tam, Nguyen Vu Quoc Huy, Truong Quang Vinh, Le Dinh Duong, Le Viet Nguyen Sa, Cao Ngoc Thanh (2018). Metabolic Syndrome and Insulin Resistance Syndrome Among Infertile Women With Polycystic Ovary Syndrome: A Cross- Sectional Study From Central Vietnam. Journal of Endocrinology and Metabolism (EnM) 2018; 33:447-458 https:// doi. org/ 10.3803/ EnM.2018.33.4.447 pISSN 2093-596X eISSN 2093-5978
12. Lê Quỳnh Trang, Lê Minh Tâm (2019). Rối loạn chuyển hoá lipid ở bệnh nhân vô sinh có Hội chứng buồng trứng đa nang. Tạp chí Phụ sản. Tập 17 (01), 09-2019: 48-53. DOI 10.46755/vjog.2019.1.594
13. Lê Viết Nguyên Sa, Lê Minh Tâm, Cao Ngọc Thành (2019). Cập nhật y học bằng chứng về hiệu quả của metformin và inositol trong điều trị hội chứng buồng trứng đa nang. Tạp chí Y Dược học - Trường Đại học Y Dược Huế - Tập 9, số 6+7, tháng 12/2019. DOI: 10.34071/ jmp.2019.6_7.29
14. Lê Viết Nguyên Sa, Trần Thị Như Quỳnh, Lê Thị Thuận Mỹ, Cao Ngọc Thành, Lê Minh Tâm (2021). Ảnh hưởng của các kiểu hình Hội chứng buồng trứng đa nang khác nhau lên kết quả thụ tinh trong ống nghiệm. Tạp Chí Phụ sản, 19(1), 54-60. https://doi.org/10.46755/ vjog.2021.1.1190
15. Lê Viết Thắng, Lê Minh Tâm (2016). Nghiên cứu nồng độ AMH ở các trường hợp vô sinh có hội chứng buồng trứng đa nang. Tạp chí Phụ Sản. Tập 14 (03): 135-139. https://doi. org/10.46755/vjog.2016.3.763
16. Mendoza, N., Simoncini, T., and Genazzani, A. D (2014). Hormonal contraceptive choice for women with PCOS: a systematic review of randomized trials and obse
19. Nguyễn Thị Kim Liên, Nguyễn Quang Tâm, Lê Minh Tâm & Đoàn Văn Minh (2021). Đặc điểm lầm sàng theo y học cổ truyền ở bệnh nhân vô sinh có hội chứng buồng trứng đa nang. Tạp chí Phụ sản, 19(2), 34-40. https://doi.org/10.46755/vjog.2021.2.1222
20. Spritzer, P. M., Motta, A. B., Sir- Petermann, T., and Diamanti- Kandarakis, E (2015). Novel strategies in the management of polycystic ovary syndrome. Minerva Endocrinol. 40, 195- 212.
21. Zhang, H. Y., Zhu, F. F., Xiong, J., Shi, X. B., and Fu, S. X (2009). Characteristics of different phenotypes of polycystic ovary syndrome based on the Rotterdam criteria in a large- scale Chinese population. BJOG 116, 1633-1639. doi: 10.1111/ j.1471-0528.2009.02347.x

