Bệnh vảy phấn đỏ nang lông (Pityriasis rubra pilaris)
Trungtamthuoc.com - Bệnh vảy phấn đỏ nang lông là một bệnh hiếm gặp, với tỉ lệ mắc như nhau ở cả nam và nữ, trong bất kì độ luổi nào. Nhưng hay gặp nhất là ở trẻ em 1-10 tuổi (do di truyền) và người lớn 40-60 tuổi (do mắc phải). Bệnh thường xuất hiện đầu tiên dưới dạng một đốm nhỏ trên mặt và sau đó lan ra sau lưng và phần còn lại của cơ thể.
1 Bệnh học vảy phấn hồng
1.1 Bệnh vảy phấn đỏ nang lông là gì?
Vảy phấn đỏ nang lông hay còn gọi là Vảy phấn hồng - Pityriasis rubra pilaris (PRP) là một bệnh rối loạn da hiếm gặp, gây viêm da, dày móng và có lúc rụng cả tóc. Tên này có nghĩa là bong vảy (bệnh vảy phấn), mẩn đỏ (rubra), có sự tham gia của các nang lông (pilaris) .
Vảy phấn đỏ nang lông là một bệnh lý da liễu với biểu hiện là dày sừng nang lông khu trú, dày sừng lòng bàn tay, lòng bàn chân, các mảng vảy thường có màu hung đỏ và có thể tiến triển thành đỏ da toàn thân.

Bệnh có thế bắt gặp cả ở nam và nữ với tỉ lệ như nhau ở bất kì độ luổi nào. Nhưng hay gặp nhất là ở trẻ em 1-10 tuổi (do di truyền) và người lớn 40-60 tuổi (do mắc phải).
Hiện nay nguyên nhân gây bệnh Viêm nang lông dạng vảy phấn vẫn chứa được xác định rõ ràng.
1.2 Các thể lâm sàng
Bệnh được chia thành 6 typ:
- Typ 1: Dạng điển hình ở người lớn chiếm tỉ lệ mắc trên 50%.
- Typ 2: Dạng không điển hình ở người lớn chiếm tỉ lệ mắc khoảng 5%.lông.
- Typ 3: Dạng điển hình ở trẻ em chiểm tỉ lệ mắc khoảng 10%.
- Typ 4: Dạng khu trú ở trẻ em chiểm tỉ lệ mắc khoảng 25%.
- Typ 5: Dạng không điển hình ở trẻ em chiểm tỉ lện mắc khoảng 5%.
- Typ 6: Vảy phấn đỏ nang lông có liên quan tới việc người bệnh bị nhiễm HIV.
1.3 Chẩn đoán bệnh vảy phấn đỏ nang lông
1.3.1 Triệu chứng lâm sàng
Sẩn nang lông có màu nâu, vàng nâu hoặc màu da, sờ thô ráp hay xuất hiện ở vùng da đầu, trán, mũi, cổ, ngực, đầu gối, khuỷu tay và mặt duỗi đốt ngón tay-chân.
.jpg)
Các dát đỏ xuấ hiện ở vùng tỷ đè, đầu, mặt và cổ, phía trên có vảy da khô, lan tỏa dần từ đầu xuống thân và tứ chi gây ra đỏ da toàn thân.
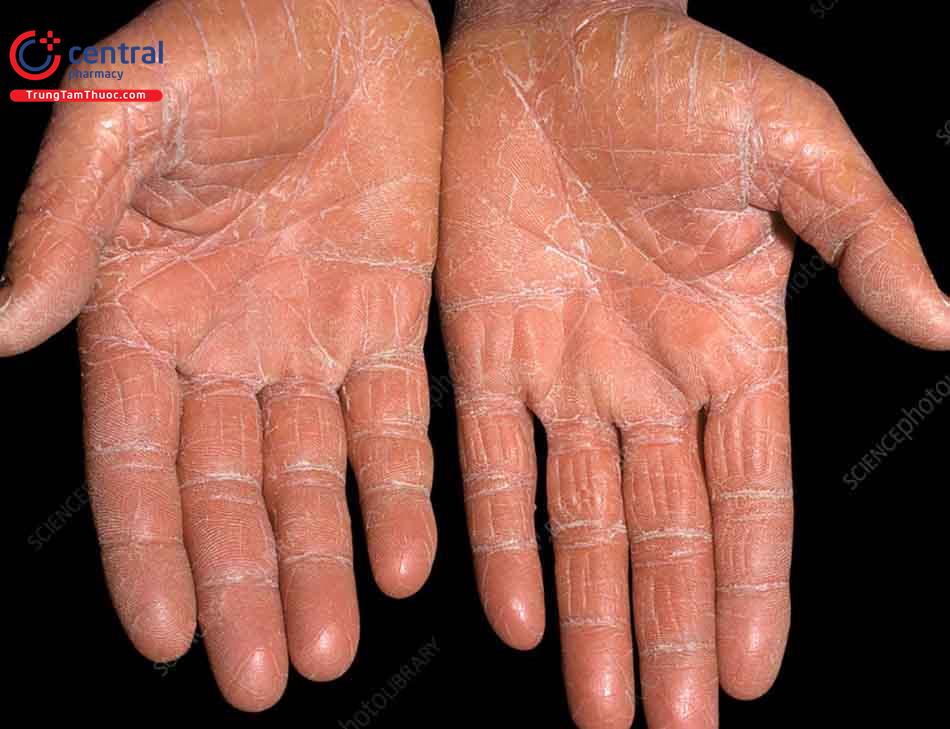
Dày sừng lòng bàn tay, bàn chân và có xu hướng lan ra rìa, các vị trí sừng rất cứng và nứt nẻ.
Móng đục, dày, dễ đứt gãy, rỗ móng.
Nếu có tổn thương trên mặt rất dễ bị lộn mi.
Toàn thân có thể bị ngứa nhẹ.
1.3.2 Cận lâm sàng
Mô bệnh học: Có hiện tượng dày sừng, nút sừng dày đặc, á sừng quanh nang lông, các mạch máu ở trung bì giãn nhưng không xoắn
Các xét nghiệm khác cho kết quả:
- Giảm protein gắn Retinol trong máu.
- Tăng CRBP.
- Tăng CRABP.
- Tăng hoạt động của tế bào T, và giảm hoạt động của tế bào Th.
1.3.3 Chẩn đoán bệnh
Việc chẩn đoán vảy phấn hồng sẽ dựa vào các triệu chứng lâm sàng và kết quả xét nghiệm cận lâm sàng.
Chẩn đoán phân biệt các thể lâm sàng:
- Thể điển hình ở người lớn
Hay khởi phát ở đầu, mặt với các vảy mỏng. Vài tuần sau đó sẽ xuất hiện các sẩn chắc ở chân lông to bằng đầu đinh ghim có màu đỏ hồng, phía trên có vảy sừng trắng dính chặt.
Lòng bàn tay, bàn chân dày sừng và nứt nẻ, có cảm giác ngứa ngáy.
Bệnh dai dẳng và kéo dài. Có một số trường hợp tự khỏi sau 1-3 năm nhưng rất dễ tái phát.
- Thể không điển hình ở người lớn
Sẩn chân lông ít gặp mà thường chủ yếu là bị bong vảy. Dễ nhầm với bệnh chàm mạn tính.
- Thể điển hình ở trẻ em
Thường khởi phát từ 5-10 tuổi và tự khỏi khi lớn dần. Biểu hiện lâm sàng tương tự như thể điển hình ở người lớn.Thể không điển hình ở trẻ em
Xuất hiện ngay sau sinh hoặc trong 1-2 năm đầu đời với thương tôn là các mảng đỏ da, da dày bất thường.Thể không điển hình ở trẻ em
Xuất hiện vào một vài năm sau sinh với các sẩn đỏ khu trú ở chân lông, sờ thấy từng mảng thô ráp khác biệt với làn da mịn màng của trẻ nhỏ. Hay gặp ở ở vùng đầu gối và khuỷu tay.
- Thể liên quan đến HIV
Thương tổn trên da giống kiểu điển hình ở người lớn.
2 Phác đồ điều trị bệnh vảy phấn hồng
2.1 Nguyên tắc điều trị
Dùng các thuốc làm dịu da, dưỡng ẩm. Tránh dùng thuốc gây kích ứng da.
Không dùng Corticoid bôi tại chỗ để điều trị.
Trong trường hợp cần thiết, kết hợp giữa điều trị toàn thân và ánh sáng trị liệu.
2.2 Điều trị tại chỗ
Tránh bôi các loại thuốc hay mỹ phẩm dễ gây kích ứng da.
Giữ ẩm, làm dịu và sạch làn da bằng Acid Lactic, vaselin hay các loại kem dưỡng ẩm khác.
Sử dụng kết hợp Vitamin A Acid kết hợp với chiếu tia UV nếu cần.

2.3 Điều trị toàn thân
Cho bệnh nhân dùng vitamin A với liều khởi đầu từ 0,5-0,75mg/kg/ngày. Sau khi bệnh tiến triển tốt thì giảm liều dần. Thời gian sử dụng vitamin A kéo dài từ nửa năm đến một năm.
Trường hợp người bệnh dùng vitamin A không có hiệu quả thì thay thế bằng Methotrexate với liều 20-30mg/tuần theo đường uống hoặc tiêm mỗi tuần 1 lần. Thời gian điều trị kéo dài từ 4 tháng tới 1 năm.
Có thể sử dụng Azathioprim cho người lớn với liều mỗi ngày 100-200mg bởi tác dụng khá hiệu quả.
Cyclosporin dùng liều tấn công mỗi ngày là 5mg/kg. Sau khoảng 1 tháng (tùy đáp ứng của bệnh nhân) có thể giảm xuống mỗi ngày 2-3mg/kg.
Đối với người bệnh HIV cần kết hợp dùng các thuốc chống virus.
3 Tài liệu tham khảo
1. Bộ Y tế, Hướng dẫn chẩn đoán và điều trị các bệnh da liễu , Ngày xuất bản: 13 tháng 1 năm 2015.
2. By Medline Staff, Pityriasis rubra pilaris, U.S. National Library of Medicine. Truy cập ngày 10 tháng 09 năm 2021.

