Bệnh ung thư hạch (Lymphoma): Phân loại, nguyên nhân, triệu chứng, chẩn đoán và điều trị
1 Bệnh ung thư hạch - Lymphoma là gì?
Bệnh ung thư hạch ( hay U lympho, Lymphoma) là một trong ba loại ung thư máu chính, cùng với bệnh bạch cầu và u tủy .
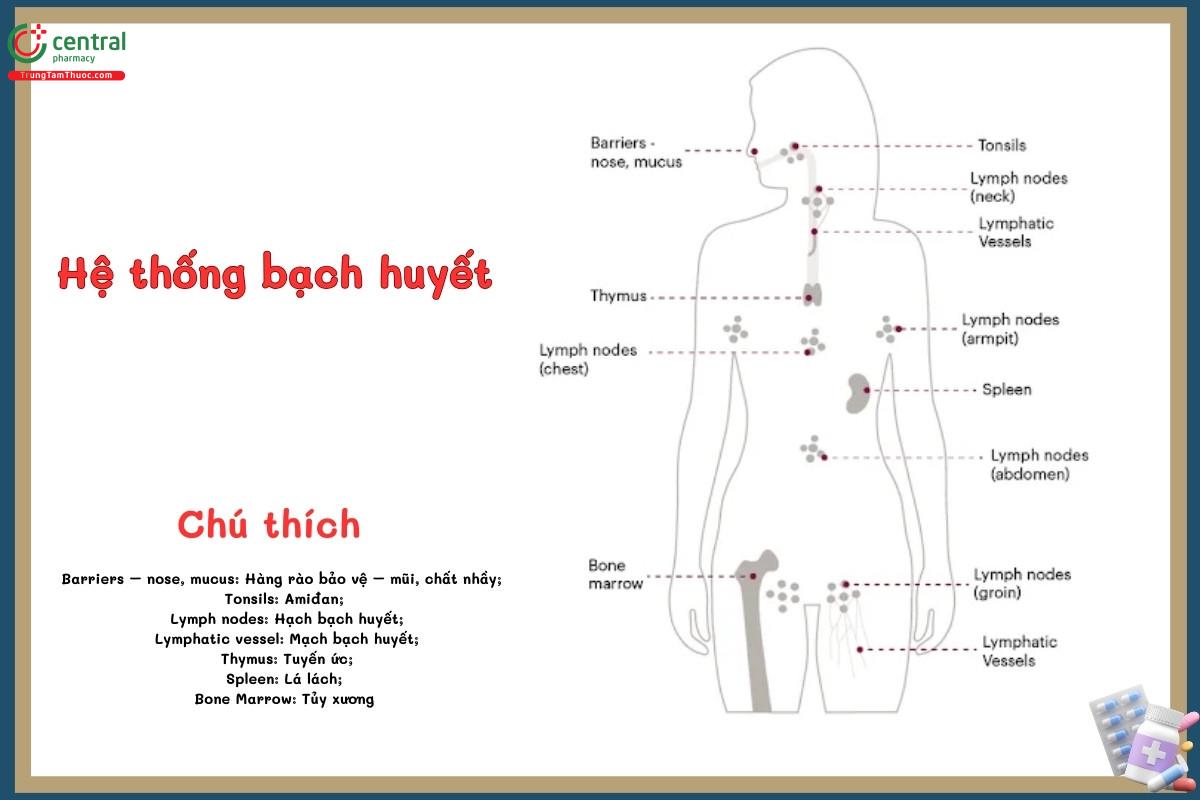
Lymphoma bắt đầu từ hệ bạch huyết, một phần quan trọng của hệ miễn dịch. Bệnh này chủ yếu ảnh hưởng đến một loại tế bào bạch cầu được gọi là tế bào lympho, dẫn đến sự nhân lên không kiểm soát của của các phân nhóm tế bào B, tế bào T và tế bào sát thủ tự nhiên (NK) của tế bào lympho ở nhiều giai đoạn phát triển khác nhau. Lymphoma có thể phát triển ở nhiều bộ phận khác nhau của hệ bạch huyết, bao gồm hạch bạch huyết, lá lách, tủy xương và các cơ quan khác.
2 Nguyên nhân
Nhiều yếu tố môi trường, truyền nhiễm và di truyền khác nhau đã được xác định có thể dẫn đến bệnh Lymphoma.
- Tiếp xúc với các chất độc hại do tính chất công việc: thuốc diệt cỏ, thuốc trừ sâu.
- Các tác nhân gây nhiễm trùng: Bao gồm Helicobacter pylori, Borrelia burgdorferi , Chlamydia psittaci , Campylobacter jejuni , virus lymphotropic tế bào T ở người, viêm gan C, virus herpes 8 ở người. Kích thích mãn tính mô lymphoid cũng làm tăng nguy cơ phát triển u lympho. Nhiễm trùng dai dẳng với các loại virus như virus Epstein Barr và cytomegalovirus cũng làm tăng nguy cơ phát triển u lympho.
- Suy giảm miễn dịch: Nhiễm HIV, người nhận ghép tạng và những người mắc chứng rối loạn suy giảm miễn dịch di truyền
- Sử dụng thuốc: Thuốc ức chế yếu tố hoại tử khối u alpha đặc biệt liên quan đến u lympho tế bào T. Ức chế miễn dịch mãn tính ở bệnh nhân sau ghép (cả ghép tạng đặc và ghép tủy xương) làm tăng nguy cơ mắc u lympho.
- Bệnh tự miễn: Bệnh viêm ruột, viêm khớp dạng thấp và hội chứng Sjögren.
- Yếu tố địa lý: U Lympho NK/T ngoài hạch phổ biến ở các nước Đông Nam Á và Mỹ La-tinh.
3 Phân loại
Theo Tổ chức Y tế Thế giới (WHO), Lymphoma được phân loại thành hơn 90 phân nhóm khác nhau. Việc phân loại chi tiết hơn của từng nhóm dựa vào đặc điểm hình thái học, dấu ấn miễn dịch, bất thường di truyền, đặc điểm phân tử và biểu hiện lâm sàng. Về cơ bản, Bệnh Lymphoma được chia thành 2 nhóm chính:
- Hodgkin lymphoma (HL - U lympho Hodgkin) chiếm 10%
- Non-Hodgkin lymphoma (NHL - U lympho không Hodgkin) chiếm 90%
3.1 Hodgkin lymphoma (HL - U lympho Hodgkin)
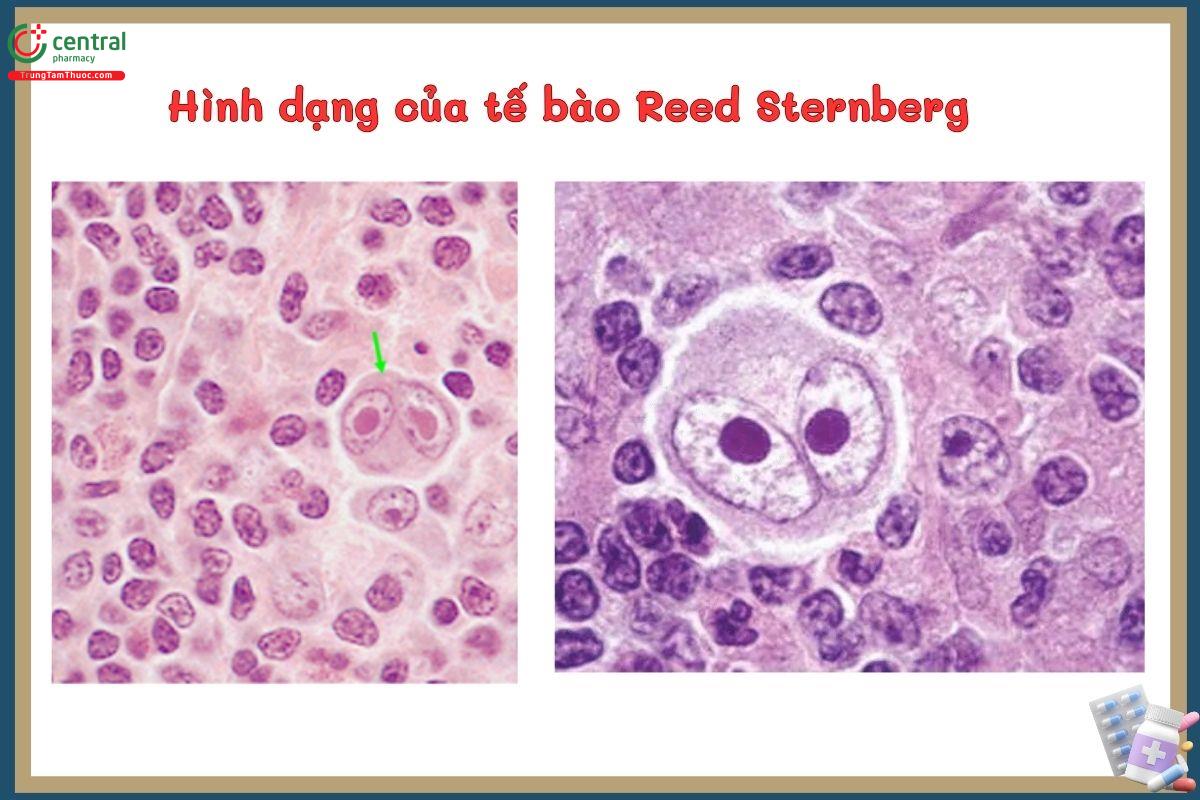
Hodgkin lymphoma hay U lympho Hodgkin (HL), trước đây gọi là bệnh Hodgkin, là một khối u lympho dạng đơn dòng hiếm gặp có tỷ lệ chữa khỏi cao. Bệnh được đặc trưng bởi sự hiện diện của các tế bào Reed–Sternberg là những tế bào khổng lồ, đa nhân hoặc nhân nhiều thùy, nằm xen giữa nền mô viêm gồm các tế bào miễn dịch lành tính khác.
Phân loại thành hai loại riêng biệt:
- Hodgkin lymphoma cổ điển (chiếm 95%)
- Hodgkin lymphoma dạng nốt chiếm ưu thế tế bào lympho
Bệnh thường gặp nhất ở hai nhóm tuổi: người trẻ từ 15–40 tuổi và người lớn trên 55 tuổi, thường xuất hiện ở các hạch bạch huyết cổ.
3.2 Non-Hodgkin lymphoma (NHL - U lympho không Hodgkin)
Non-Hodgkin lymphoma là nhóm ung thư lớn ảnh hưởng đến hệ bạch huyết, xuất phát từ tế bào B, T hoặc tế bào NK (natural killer). NHL không phải là một bệnh duy nhất mà bao gồm hơn 100 phân nhóm khác nhau. Hai loại phổ biến nhất là:
- Lymphoma tế bào B lớn lan tỏa
- Lymphoma dạng nang
Bệnh có thể gặp ở mọi lứa tuổi nhưng phổ biến hơn ở người trên 60 tuổi. Nguy cơ mắc bệnh tăng nếu có suy giảm miễn dịch, nhiễm virus, hoặc đột biến di truyền.
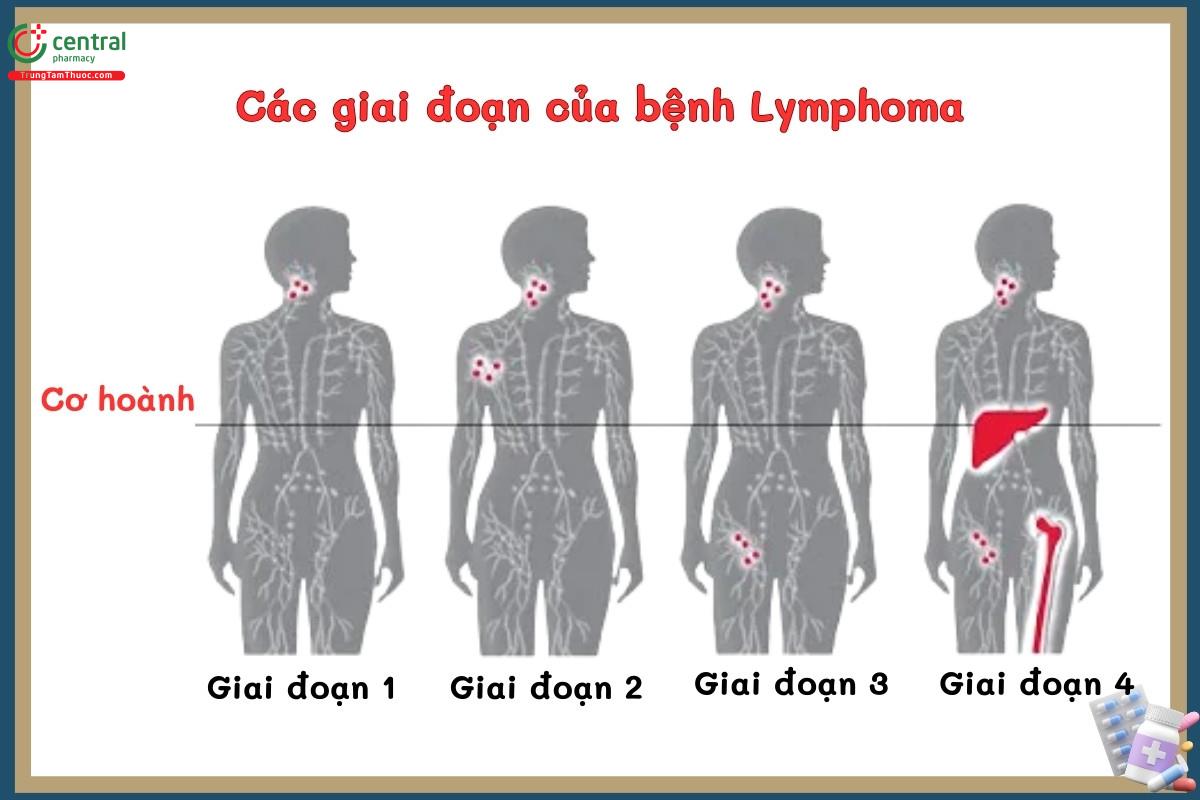
4 Các giai đoạn bệnh
Giai đoạn 1 (I): Tế bào được tìm thấy chỉ ở một vùng hạch bạch huyết duy nhất bị ảnh hưởng Giai đoạn 2 (II): Tế bào được tìm thấy ở hai hoặc nhiều vùng hạch bạch huyết cùng một bên cơ hoành (phía trên hoặc dưới)
Giai đoạn 3 (III): Tế bào ung thư lan đến vùng hạch bạch huyết ở cả hai bên cơ hoành (trên và dưới), có thể liên quan đến cơ quan ngoài hệ bạch huyết hoặc lá lách gần đó.
Giai đoạn 4 (IV): Ung thư lan rộng đến các cơ quan bên ngoài hệ bạch huyết hoặc trong khung xương.
5 Triệu chứng
Các triệu chứng của có thể khác nhau tùy thuộc vào phân nhóm và vị trí lan rộng của bệnh. Một số triệu chứng phổ biến bao gồm:
- Sưng hạch bạch huyết không đau: Do tế bào lympho ác tính tăng sinh làm hạch to nhưng không viêm nên không đau.
- Mệt mỏi dai dẳng: Do phản ứng viêm toàn thân và/hoặc tế bào lymphoma ức chế tủy xương gây thiếu máu.
- Sốt kéo dài hoặc tái phát: Do tế bào lymphoma và vi môi trường khối u tiết cytokine gây viêm (IL-1, TNF-α).
- Đổ mồ hôi đêm: Do chất trung gian viêm ảnh hưởng trung tâm điều nhiệt gây vã mồ hôi ban đêm.
- Sụt cân không rõ nguyên nhân: Do tăng chuyển hóa cơ bản và mất cảm giác ngon miệng vì phản ứng viêm.
- Khó thở: Do khối u lớn chèn ép ở trung thất hoặc đường thở gây hạn chế hô hấp.
- Dễ nhiễm trùng: Do rối loạn chức năng miễn dịch, tế bào miễn dịch không còn hoạt động hiệu quả.
- Ngứa da lan tỏa: Do cytokine kích hoạt phản ứng viêm và dị ứng.
- Triệu chứng chèn ép tại chỗ gây ho, đau ngực, khó thở, đau bụng: Do khối u lớn gây chèn ép các cơ quan lân cận như phổi, bụng, ruột…
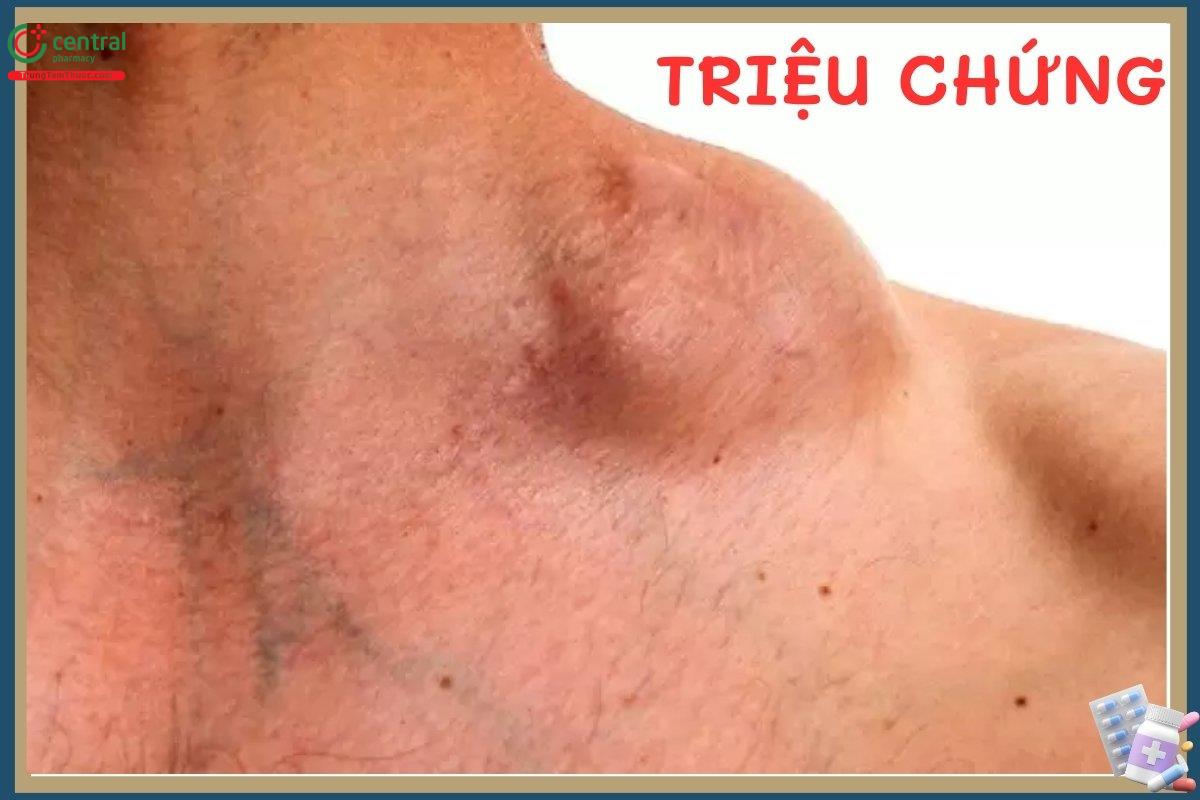
6 Chẩn đoán và điều trị
6.1 Chẩn đoán
Khám lâm sàng: Khám lâm sàng được thực hiện khi người bệnh có các triệu chứng như sưng hạch không đau, sốt kéo dài, đổ mồ hôi đêm, mệt mỏi hoặc sụt cân.
Sinh thiết mô: Chẩn đoán Lymphoma được xác nhận bằng sinh thiết mô. Các phương pháp thường được sử dụng bao gồm chọc hút kim nhỏ, sinh thiết lõi, sinh thiết rạch/mép và sinh thiết cắt bỏ. Trong đó, sinh thiết cắt bỏ được coi là “tiêu chuẩn vàng” vì nó cho phép đánh giá cấu trúc toàn bộ hạch bạch huyết.
- Sinh thiết cắt bỏ : Cắt bỏ toàn bộ hạch bạch huyết.
- Sinh thiết rạch : Cắt bỏ một phần hạch bạch huyết.
- Sinh thiết lõi : Loại bỏ một phần hạch bạch huyết bằng kim lớn.
Xét nghiệm máu:
- Công thức máu toàn phần (CBC) có phân biệt để phân tích các loại tế bào bạch cầu khác nhau.
- Tốc độ lắng hồng cầu (ESR) để phát hiện tình trạng viêm có thể là dấu hiệu của bệnh Lymphoma.
- Lactate dehydrogenase (LDH) để phát hiện lượng lớn tế bào “chuyển hóa” hoặc tăng trưởng/chết.
- Xét nghiệm chức năng gan và thận .
- Điện di protein huyết thanh (SPEP) để đánh giá các protein đơn dòng (protein M), là các protein bất thường mà tế bào plasma của bạn sản xuất ra.
Kiểm tra hình ảnh:
- Chụp cắt lớp vi tính (CT) để tìm kiếm các dấu hiệu của bệnh u lympho như hạch bạch huyết to, lá lách hoặc các cơ quan khác.
- Chụp cắt lớp phát xạ positron (PET) để phát hiện các dấu hiệu ung thư. Chụp PET thường được kết hợp với chụp CT độ phân giải thấp và đôi khi được sử dụng bổ sung cho chụp cộng hưởng từ ( MRI ).

6.2 Điều trị
Điều trị u lympho không giống nhau đối với mọi bệnh nhân. Mỗi người có một hành trình riêng, tùy thuộc vào loại u lympho, giai đoạn bệnh và tình trạng sức khỏe tổng thể.
(1) Hóa trị
- Hóa trị là một trong những phương pháp điều trị phổ biến nhất đối với bệnh u lympho. Phương pháp này sử dụng các loại thuốc mạnh để tiêu diệt tế bào ung thư hoặc ngăn chặn chúng phát triển và phân chia.
- Cách sử dụng: Thuốc có thể được truyền qua đường tĩnh mạch hoặc uống dưới dạng viên, tùy thuộc vào phác đồ điều trị cụ thể.
- Tác dụng phụ: Mặc dù hóa trị có hiệu quả nhưng có thể gây mệt mỏi, rụng tóc, buồn nôn, suy giảm miễn dịch.
(2) Xạ trị
- Xạ trị sử dụng tia năng lượng cao để nhắm mục tiêu và tiêu diệt tế bào ung thư tại những vùng cụ thể. Thường được dùng khi u lympho còn khu trú (chưa lan rộng). Có thể kết hợp với hóa trị để tăng hiệu quả.
- Ưu điểm: Quá trình điều trị thường không gây đau.
- Tác dụng phụ: Có thể gồm kích ứng da, mệt mỏi, nhưng thường chỉ là tạm thời và sẽ thuyên giảm sau khi kết thúc điều trị.
(3) Liệu pháp nhắm mục tiêu
- Đây là phương pháp can thiệp vào các phân tử đặc hiệu của tế bào ung thư – chẳng hạn như protein hoặc gen – giúp kiểm soát sự phát triển của khối u. Không giống như hóa trị, tác động đến cả tế bào khỏe mạnh và tế bào ung thư, liệu pháp này nhắm đến các mục tiêu cụ thể trên tế bào u lympho, không làm tổn thương nhiều đến tế bào khỏe mạnh.
- Ưu điểm: Hiệu quả với những trường hợp không đáp ứng tốt với hóa trị hoặc xạ trị.
(4) Liệu pháp miễn dịch
- Liệu pháp miễn dịch tăng cường hệ thống phòng vệ tự nhiên của cơ thể để phát hiện và tiêu diệt tế bào ung thư. Hoạt động bằng cách sử dụng các chất do cơ thể sản sinh hoặc được tạo ra trong phòng thí nghiệm để kích hoạt hệ miễn dịch.
- Ưu điểm: Thường có ít tác dụng phụ và hiệu quả hơn hóa trị, và ngày càng trở nên phổ biến trong điều trị u lympho.
(5) Liệu pháp tế bào CAR-T
- CAR-T là một dạng điều trị miễn dịch tiên tiến, mang tính cách mạng trong điều trị u lympho. Quy trình là lấy tế bào miễn dịch từ chính cơ thể bệnh nhân sau đó biến đổi trong phòng thí nghiệm để nhận diện và tiêu diệt tế bào ung thư, cuối cùng đưa trở lại vào cơ thể.
- Ưu điểm: Thường dùng khi các phương pháp điều trị khác không hiệu quả. Hiện đang cho thấy nhiều kết quả khả quan, đặc biệt đối với các loại u lympho ác tính và khó điều trị.
(6) Cấy ghép tế bào gốc
- Phương pháp này thay thế tủy xương bị tổn thương bằng tế bào gốc khỏe mạnh, có thể từ chính bệnh nhân hoặc người hiến tặng. Áp dụng chủ yếu cho bệnh nhân bị u lympho tái phát hoặc không đáp ứng với các liệu pháp khác.
- Ưu điểm: Ghép tế bào gốc thường diễn ra sau liệu pháp hóa trị hoặc xạ trị liều cao để bổ sung tủy xương sau khi tủy xương bị ảnh hưởng bởi quá trình điều trị chuyên sâu.
(7) Chăm sóc giảm nhẹ
- Dù điều trị chính có hiệu quả hay không, bệnh nhân luôn cần được hỗ trợ để kiểm soát các triệu chứng và tác dụng phụ. Đó là lúc chăm sóc giảm nhẹ trở nên rất quan trọng trong cải thiện chất lượng cuộc sống trong và sau điều trị.
- Gồm có:
+ Thuốc kiểm soát cơn đau, buồn nôn hoặc các tác dụng phụ khác.
+ Liệu pháp hỗ trợ tinh thần, giảm căng thẳng và hỗ trợ tâm lý.
+ Hỗ trợ cho cả bệnh nhân và gia đình họ trong suốt hành trình điều trị.
- Chăm sóc giảm nhẹ có thể đi song song với các phương pháp điều trị khác và là phần không thể thiếu trong việc chăm sóc toàn diện người bệnh.
7 Bệnh Lymphoma (U lympho) có nguy hiểm không?
Lymphoma là một bệnh ung thư của hệ bạch huyết, có thể nguy hiểm nếu không được phát hiện và điều trị kịp thời. Theo Viện Ung thư Quốc gia Hoa Kỳ (NCI), mức độ nguy hiểm và tiên lượng của lymphoma phụ thuộc vào loại lymphoma (Hodgkin hay non-Hodgkin), giai đoạn bệnh khi chẩn đoán, và sức khỏe tổng thể của bệnh nhân. Những trường hợp được phát hiện sớm và điều trị đúng phác đồ thường có cơ hội sống cao, nhưng lymphoma tiến triển muộn hoặc tái phát có thể dẫn đến các biến chứng nghiêm trọng và tỷ lệ tử vong tăng cao.
8 Bệnh Ung thư hạch (U lympho) sống được bao lâu, có chữa được không?
Đối với Hodgkin lymphoma, tỷ lệ chữa khỏi cao với khoảng 90% bệnh nhân đạt được sự thuyên giảm nhờ kết hợp hóa trị và/hoặc xạ trị, ước tính khoảng 80% bệnh nhân Hodgkin có thể được chữa khỏi hoàn toàn. Ví dụ, điều trị hóa trị phối hợp ABVD (adriamycin (Doxorubicin), bleomycin , vinblastine , dacarbazine), xạ trị - phương pháp điều trị tiêu chuẩn cho bệnh nhân mắc HL giai đoạn sớm, với tỷ lệ sống sau 5 năm >95%.
Đối với Non-Hodgkin lymphoma, tiên lượng phụ thuộc nhiều vào loại cụ thể và giai đoạn phát hiện. Một nghiên cứu năm 2017 ghi nhận 8.274 ca tử vong trong tổng số 18.047 trường hợp mắc Lymphoma tế bào B lớn lan tỏa (DLBCL). Trong đó, 76% tử vong do bệnh DLBCL, 24% do nguyên nhân khác không liên quan ung thư. Tỷ lệ sống sót sau 10 năm theo nhóm nguy cơ là 80% ở nhóm thấp, 60% nhóm trung bình và 36% nhóm cao. Tỷ lệ chữa khỏi ước tính lần lượt là 73%, 49% và 27%, mặc dù các con số này còn chưa chắc chắn do được tính dựa trên ngoại suy từ đường cong sống sót theo thời gian theo dõi.
9 Điều trị Ung thư hạch (U lympho) tốn bao nhiêu tiền?
Chi phí điều trị ung thư hạch (U lympho) tại Việt Nam phụ thuộc vào nhiều yếu tố như giai đoạn bệnh, loại hạch (Hodgkin hoặc không Hodgkin), phác đồ điều trị, loại thuốc sử dụng và mức chi trả của Bảo hiểm y tế (BHYT). Tổng chi phí điều trị ung thư hạch ước tính dao động từ khoảng 70 đến 400 triệu đồng, được chia theo từng phương pháp như sau:
- Hóa trị là phương pháp phổ biến nhất trong điều trị ung thư hạch. Thông thường, bệnh nhân sẽ trải qua quá trình gồm ba giai đoạn chính: giai đoạn đầu trong tháng đầu với chi phí khoảng 10 triệu đồng; giai đoạn củng cố kéo dài vài tháng, chi phí từ 30 đến 40 triệu đồng để kiểm soát tế bào ung thư; và giai đoạn duy trì khoảng 2 năm với chi phí thấp hơn, giúp duy trì hiệu quả điều trị.
- Xạ trị thường kéo dài từ 2 – 7 đợt, mỗi đợt khoảng 5 ngày. Chi phí dao động từ 5 – 10 triệu đồng mỗi đợt, tổng chi phí có thể lên đến từ 10 – 35 triệu đồng mỗi đợt.
- Phẫu thuật nếu khối u lớn hoặc chẩn đoán cần làm rõ hơn. Chi phí phẫu thuật ước tính khoảng 35 đến 50 triệu đồng mỗi lần tùy loại can thiệp, chưa tính chi phí thuốc.
- Thuốc điều trị đích hoặc miễn dịch chi phí có thể rất cao, lên tới 120 đến 150 triệu đồng mỗi tháng. Hiện phần lớn các thuốc này chưa được BHYT chi trả, nên bệnh nhân phải tự chi trả hoặc tìm nguồn hỗ trợ khác.
- Liệu pháp cấy ghép tế bào gốc đồng loài dao động từ 200 - 400 triệu đồng. Tại bệnh biên chợ Rẫy, lần đầu tiên điều trị thành công cho bệnh nhân ung thư hạch kháng trị bằng phương pháp ghép tế bào gốc đồng loại và phương pháp xạ trị toàn thân. Tổng chi phí điều trị khoảng 290 triệu đồng và bảo hiểm y tế thanh toán 170 triệu đồng, bệnh nhân chi trả 120 triệu đồng.
10 Kết luận
Lymphoma là một loại ung thư máu phức tạp với nhiều biểu hiện và tiến triển khác nhau. Việc phát hiện sớm, phân loại chính xác và đánh giá đúng giai đoạn bệnh là rất quan trọng để lựa chọn phương pháp điều trị hiệu quả, từ đó cải thiện tiên lượng và nâng cao chất lượng cuộc sống cho người bệnh. Hy vọng bài viết này đã cung cấp cho bạn những kiến thức bổ ích và thiết thực về căn bệnh này, giúp nâng cao nhận thức và chủ động hơn trong việc phòng ngừa, phát hiện và điều trị bệnh ung thư hạch.
11 Tài liệu tham khảo
1. Tác giả Hatem Kaseb và cộng sự (Ngày cập nhật: Ngày 26 tháng 6 năm 2023). Hodgkin Lymphoma. NCBI. Truy cập ngày 19 tháng 8 năm 2025.
2. Tác giả Sumina Sapkota và cộng sự (Ngày cập nhật: Ngày 24 tháng 2 năm 2023). Non-Hodgkin Lymphoma. NCBI. Truy cập ngày 19 tháng 8 năm 2025.
3.Tác giả Ayesha Jamil và cộng sự (Ngày cập nhật: Ngày 17 tháng 7 năm 2023). Lymphoma. NCBI. Truy cập ngày 19 tháng 8 năm 2025.
4. Tác giả Lewis WD và cộng sự (Ngày đăng: Ngày 1 tháng 1 năm 2020). Lymphoma: Diagnosis and Treatment. Pubmed. Truy cập ngày 19 tháng 8 năm 2025.
5. Tác giả Howlader N và cộng sự (Ngày đăng: Ngày 1 tháng 9 năm 2017). Cancer-specific mortality, cure fraction, and noncancer causes of death among diffuse large B-cell lymphoma patients in the immunochemotherapy era. Pubmed. Truy cập ngày 19 tháng 8 năm 2025.
6. Chuyên gia The Leukemia & Lymphoma Society - LLS. NHL Subtypes. lls.org. Truy cập ngày 19 tháng 8 năm 2025.
7. Chuyên gia The Leukemia & Lymphoma Society - LLS. Hodgkin Lymphoma Staging. lls.org. Truy cập ngày 19 tháng 8 năm 2025.
8. Chuyên gia The Leukemia & Lymphoma Society - LLS. Lymphoma diagnosis, survival rate by age, prognosis, and treatment. lls.org. Truy cập ngày 19 tháng 8 năm 2025.
9. Chuyên gia George Washington (GW) Cancer Center. Lymphomas (Hodgkin and Non-Hodgkin). cancercenter.gwu.edu. Truy cập ngày 19 tháng 8 năm 2025.
10. Chuyên gia NCI. Non-Hodgkin Lymphoma Treatment (PDQ®)–Patient Version. cancer.gov. Truy cập ngày 19 tháng 8 năm 2025.

