Bệnh da do nấm sợi: triệu chứng và cách điều trị
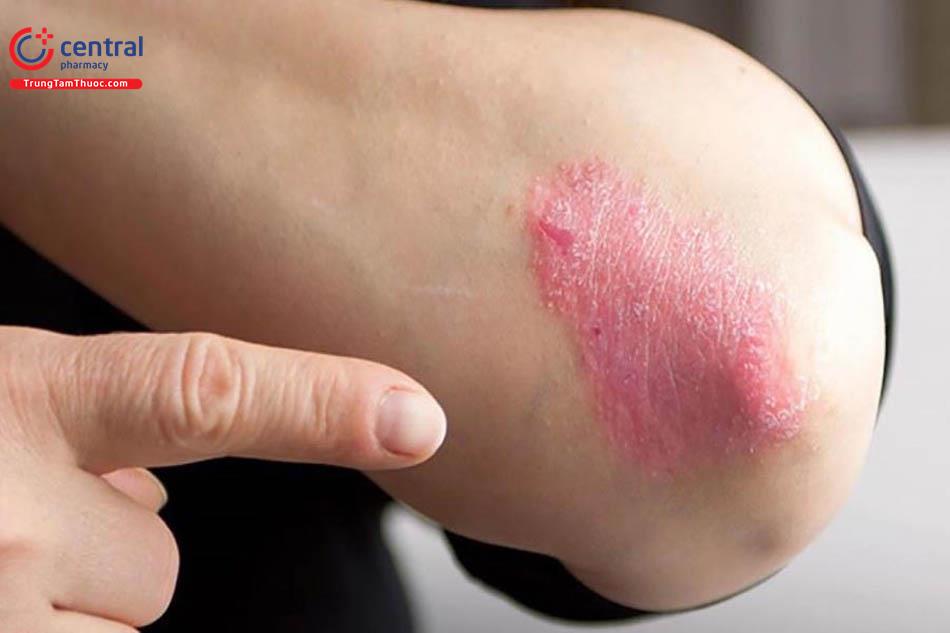
Trungtamthuoc.com - Bước đầu trong điều trị bệnh da do nấm sợi đó là cần tìm được và loại bỏ các yếu tố tạo điều kiện cho nấm dễ dàng phát triển hơn. Tùy thuộc vào tình trạng nhiễm nấm sợi của từng người bệnh mà cho họ sử dụng thuốc bôi tại chỗ hoặc theo đường toàn thân
1 Bệnh da do nấm sợi và các yếu tố nguy cơ
Nấm sợi là một trong những tác nhân gây viêm da phổ biến nhất, chúng chỉ có thể tồn tại trên các lớp sừng ngoài da. Bệnh da do nấm sợi thường gặp ở những nơi có khí hậu nhiệt đới nóng ẩm vì đây là điều kiện lý tưởng cho sự phát triển và sinh sôi của nấm.
Hiện nay, nấm sợi gây ra các bệnh ngoài da ở người gồm có Trichophyton, Epidermophyton, Microsporum. Người bệnh có thể nhiễm các loài nấm sợi này từ đất, động vật hoặc từ người bệnh nhưng không gây bệnh ở niêm mạc.
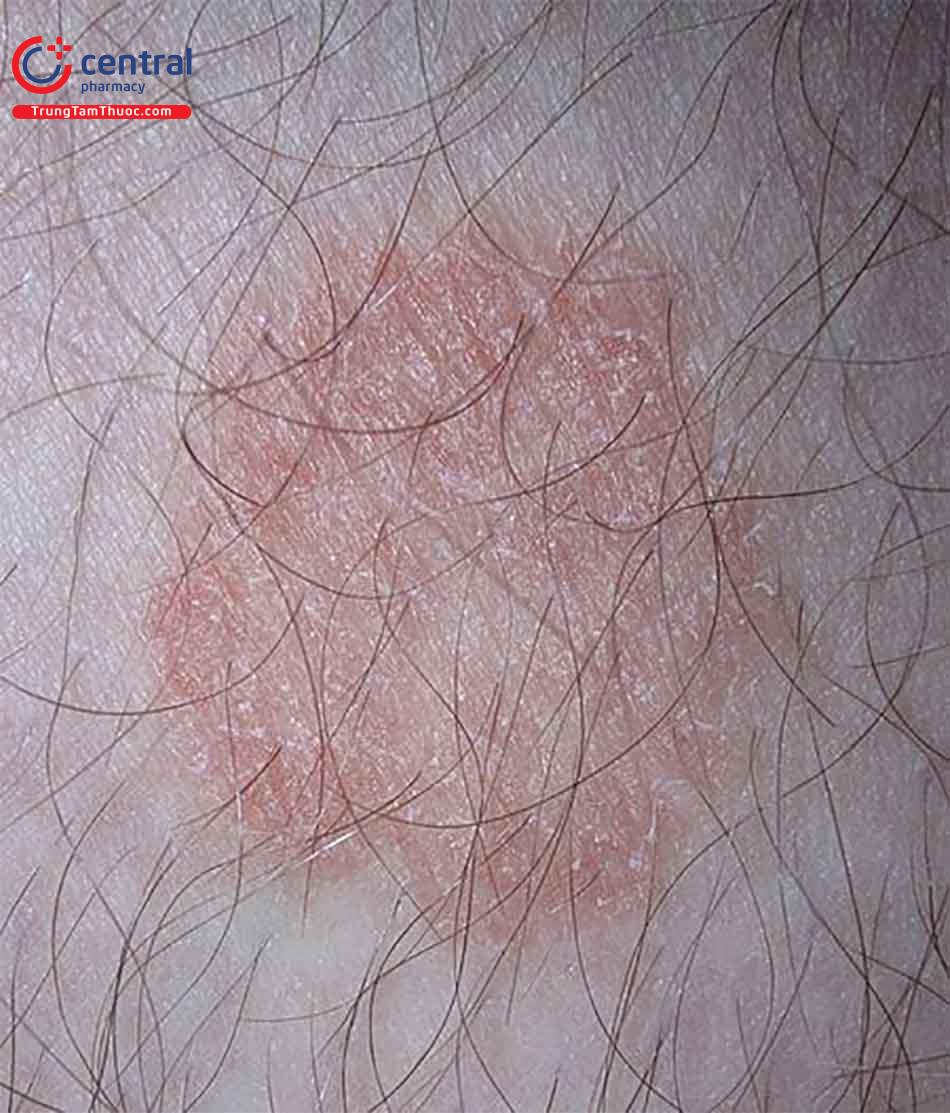
Các yếu tố nguy cơ làm tăng khả năng bị bệnh da do nấm sợi gồm:
Bệnh nấm sợi trên da này thường hay gặp ở những nơi có điều kiện sinh hoạt thiếu thốn, ở tập thể, dùng chung đồ dùng cá nhân.
Những người sống trong điều kiên thời tiết nóng ẩm, tiết nhiều mồ hôi làm thay đổi pH của da.
Các đối tượng có da bị xây sát, khô hay rối loạn cấu tạo lớp sừng trên da sẽ dễ bị nhiễm nấm và gây bệnh trên da hơn.
Bệnh da do nấm sợi cũng gặp nhiều hơn ở người bệnh có rối loạn nội tiết, suy giảm miễn dịch, dùng kháng sinh và thuốc ức chế miễn dịch dài ngày.
2 Chẩn đoán viêm da do nấm sợi như thế nào?
2.1 Bệnh nấm ở bàn chân
Nấm bàn chân thường gặp ở những người là vận động viên do đi giầy thường xuyên. Bệnh đặc trưng bởi tình trạng nứt nẻ, viêm kẽ đặc biệt ở ngón chân thứ 4 và thứ 5. Người bệnh thường có triệu chứng ngứa và rát rất khó chịu.
Nếu người bệnh bị nấm chân do Trichophyton rubrum thì thường xảy ra tình trạng da khô, bong vảy và dày lên. Người bệnh gặp phải chứng tăng sừng và ban đỏ ở lòng bàn chân, gót chân và hai bên bàn chân.
Ngoài ra, còn một dạng khác của nấm da chân là người bệnh xuất hiện những mụn nước, mụn mủ, đôi khi là những nốt phồng, thường ở gót chân. [1] [2] [3]
2.2 Biểu hiện của nấm bẹn
Nấm bẹn xảy ra thường do người bệnh nhiễm phải loài nấm Epidermophyton inguinale, Trichophyton rubrum.
Người bệnh có những chấm màu đỏ, có vảy nhỏ, sau lan rộng ra thành mảng tròn hoặc bầu dục, hơi gồ lên so với vùng da xung quanh. Đồng thời ở những viền của mảng viêm da này có nhiều mụn nước và hình thành vảy, sau liên kết với nhau thành những mảng lớn. Triệu chứng khó chịu mà người bệnh hay gặp phải khi có tình trạng này là rất ngứa ngáy.
Cần phân biệt giữa nấm bẹn và erythrasma hay tình trạng viêm kẽ do Candida.
2.3 Nấm vùng mặt có triệu chứng như thế nào?
Hầu hết trường hợp nhiễm nấm sợi gây viêm da trên mặt có nguyên nhân là T-rubrum, T-mentagrophytes, M-canis.
Lúc này, bệnh nhân thường xuyên cảm thấy ngứa và rát, đặc biệt chúng càng trở nên nghiêm trọng hơn sau khi tiếp xúc với ánh sáng mặt trời. Trên mặt của họ có thể xuất hiện các vùng da hình tròn hay hình khuyên có màu đỏ, có thể có vảy hay các cạnh viền xung quanh.
Lưu ý, cần phân biệt nấm vùng mặt do nhiễm nấm sợi với viêm da tiết bã, bệnh hồng ban, lupus ban đỏ và viêm da tiếp xúc.
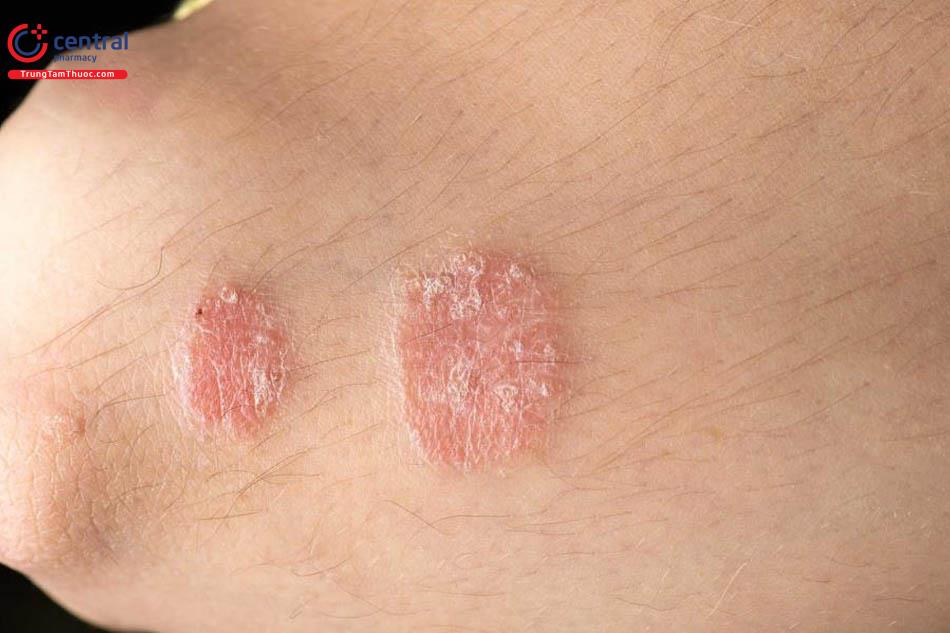
2.4 Triệu chứng của nấm trên thân
Tình trạng này có thể xảy ra do bất kỳ loài nấm sợi nào nhưng đa phần là do T-rubrum, T-mentagrophytes, M-canis và T-tonsurans.
Người bệnh có những mụn nước mọc lên thành từng đám hình tròn hay hình cung rồi lan ra xung quanh gây ngứa ngáy khó chịu. Các tổn thương này có thể khu trú hoặc lan ra toàn thân tùy thuộc và loài nấm và cơ địa của người bệnh.
2.5 Nấm vùng râu có biểu hiện như thế nào?
Nấm vùng râu là một dạng nấm da rất hiếm khi gặp phải. Tình trạng này thường gặp ở đối tượng là nam giới trưởng thành, người thường xuyên tiếp xúc với xúc vật.
Với những trường hợp tổn thương nông, các sợi râu sẽ bị gẫy, hình thành vảy khô, có thể bong hoặc không bong chân râu bình thường. Bệnh thường gặp do nhiễm nấm Violaceum, T-rubrum.
Còn những trường hợp tổn thương nấm vùng sâu thường do T-mentagrophytes gây nên. Bệnh tiến triển chậm, có nhiều u nhỏ liên kết với nhau thành mảng thâm nhiễm, có thể tạo thành các ổ áp xe. Như vậy, những người có tình trạng này râu có thể bị rụng, da viêm sưng, có mủ chảy qua nang râu. [4]
2.6 Xét nghiệm cận lâm sàng
Bệnh nhân khi nghi ngờ bị viêm da do nhiễm nấm sợi cần được soi tươi để phát hiện sợi nấm trên nền tế bào sừng.
Để biết được chính xác loài nấm nào gây bệnh viêm da có thể đem nuôi cấy chúng trong môi trường thích hợp.
3 Phương pháp điều trị viêm da do nấm sợi
3.1 Nguyên tắc điều trị
Bước đầu trong điều trị viêm da do nấm sợi đó là cần tìm được và loại bỏ các yếu tố tạo điều kiện cho nấm dễ dàng phát triển hơn.
Tùy thuộc vào tình trạng nhiễm nấm sợi của từng người bệnh mà cho họ sử dụng thuốc bôi tại chỗ hoặc theo đường toàn thân
3.2 Liệu pháp điều trị cụ thể
Người bệnh viêm da do nấm sợi cần đặc biệt chú ý vệ sinh cá nhân, không được mặc quần áo ẩm ướt.
Thường xuyên là và phơi quần áo dưới ánh sáng mặt trời đặc biệt là quần áo lót vì như vậy sẽ làm giảm sự gia tăng phát triển của nấm gây bệnh.
Những người bị nhiễm nấm sợi, hàng rào ngoài da bảo vệ cơ thể đã tổn thương, do đó không nên tiếp xúc với chó mèo, cả kể người không bệnh.
Không sử dụng chung đồ dùng cá nhân đặc biệt là quần áp, chăn màn với người khác.
Người đã bị nấm sợi trên da không nên tắm bằng xà phòng, vì chúng có thể làm cho nấm phát triển mạnh mẽ hơn.
Có thể cho bệnh nhân sử dụng thuốc chống nấm dạng bôi hoặc kết hợp với thuốc dạng uống căn cứ vào mức độ bệnh của từng người.
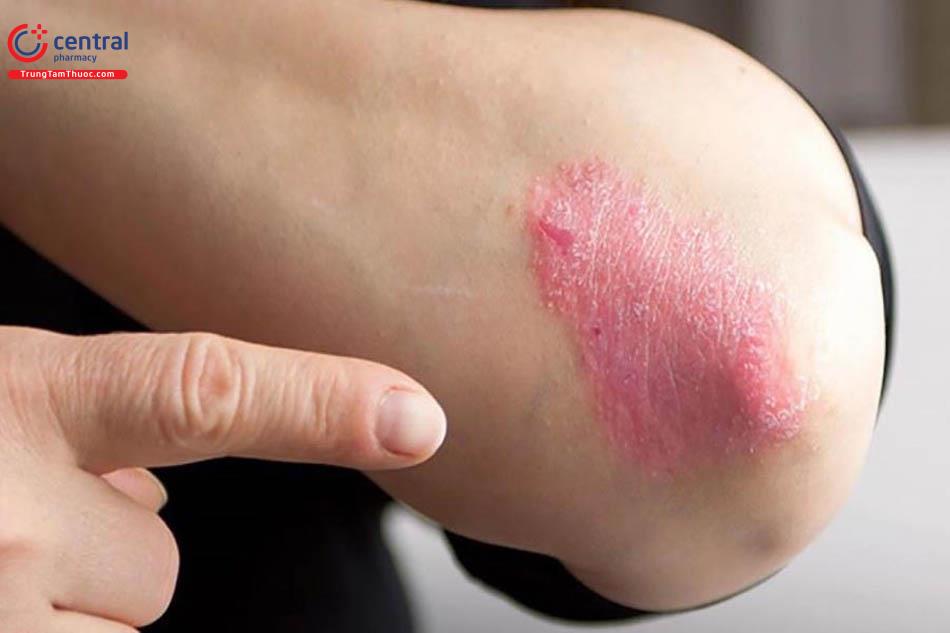
Các thuốc chống nấm tại chỗ thường được sử dụng bao gồm Cyclopiroxolamin 1%, Ketoconazol 2%, Terbinafin 1%, Clotrimazol 1%. Các thuốc này phải được sử dụng tối thiểu từ 3 đến 4 tuần, mỗi ngày bôi vào vùng da nhiễm nấm từ 1 đến 2 lần.
Thuốc kháng nấm toàn thân được dùng theo đường uống thông dụng bao gồm Griseofulvin, hoặc Terbinafin, hoặc Itraconazol. Thuốc được dùng với các đối tượng tổn thương do nhiễm nấm sợi lan rộng, điều trị bằng thuốc dạng bôi không khỏi. Tuy nhiên, khi sử dụng thuốc kháng nấm này người bệnh phải kiểm tra chức năng gan, thận trước và trong quá trình điều trị.
Hy vọng qua bài viết này, bạn đọc hiểu rõ hơn về bệnh da do nấm sợi để điều trị phù hợp.
Tài liệu tham khảo
- ^ Tác giả: Sasagawa Y, Ngày đăng 22 tháng 8 năm 2019, Internal environment of footwear is a risk factor for tinea pedis, Pubmed. Truy cập ngày 26 tháng 10 năm 2021
- ^ Tác giả: Al-Mahmood A, Al-Sharifi E, Epidemiological Characteristics and Risk Factors of Tinea Pedis Disease Among Adults Attending Tikrit Teaching Hospital/ Iraq., Pubmed. Truy cập ngày 26 tháng 10 năm 2021
- ^ Tác giả: Oz Y, Qoraan I, Oz A, Balta I, Prevalence and epidemiology of tinea pedis and toenail onychomycosis and antifungal susceptibility of the causative agents in patients with type 2 diabetes in Turkey., Pubmed. Truy cập ngày 26 tháng 10 năm 2021
- ^ Tác giả:Adam O Goldstein, MD, MPHBeth G Goldstein, MD, Dermatophyte (tinea) infections, Uptodate. Truy cập ngày 26 tháng 10 năm 2021

