Bệnh giun lươn (Strongyloidiasis) có chữa được không? Triệu chứng và cách điều trị theo phác đồ Bộ Y tế
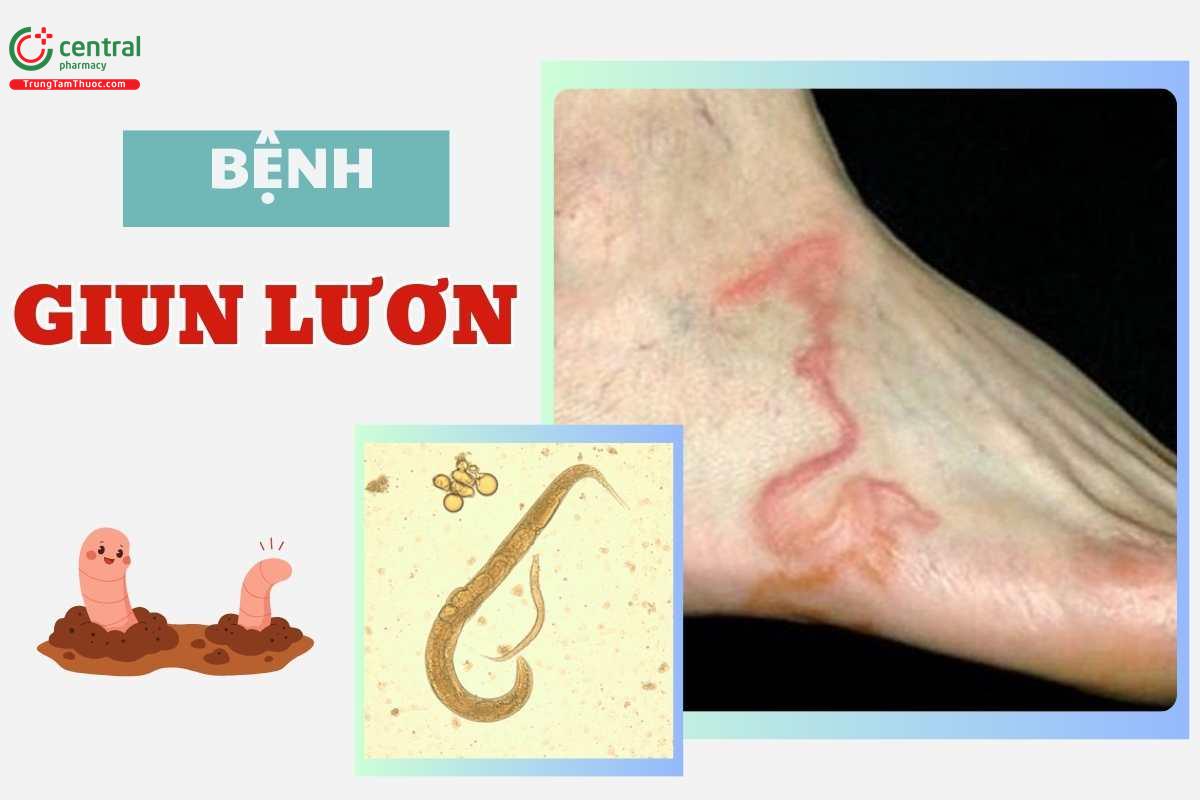
1 Bệnh giun lươn là gì?
Bệnh giun lươn có tên khoa học là Strongyloidiasis là bệnh truyền nhiễm do ký sinh trùng giun lươn Strongyloides stercoralis gây ra. Đây là một loại giun tròn nhỏ, thường xuất hiện tại các nước thuộc vùng nhiệt đới và cận nhiệt đới, trong đó có Việt Nam. Ước tính có khoảng 30-100 triệu người nhiễm bệnh giun lươn trên toàn cầu. [1].
Người bị nhiễm bệnh giun lươn do ấu trùng xâm nhập qua da, khi da tiếp xúc trực tiếp với đất có ấu trùng. Tuy nhiên khác với các loài giun khác, giun lươn còn có thể nhân bản ngay trong cơ thể người, do giun cái ký sinh ở người đẻ trứng, trứng nở thành ấu trùng và phát triển ngay trong ruột non. Các trường hợp này sẽ gây ra nhiễm trùng nhiều năm mà không cần tiếp xúc với môi trường ngoài.
Bệnh gây ra nhiều triệu chứng tại nhiều cơ quan do ấu trùng di chuyển ký sinh như rối loạn tiêu hoá, hô hấp, thần kinh…Bệnh tái nhiễm nhiều lần khiến người bệnh suy nhược nhưng có thể không gặp các triệu chứng cụ thể nào cả. Bệnh thậm chí gây tử vong ở những đối tượng có hệ miễn dịch suy yếu.
Bất cứ ai cũng có thể mắc bệnh giun lươn, tuy nhiên một số đối tượng sẽ có nguy cơ cao nhiễm bệnh hơn, bao gồm:
- Người có hệ thống miễn dịch bị suy yếu
- Người đang dùng thuốc corticosteroid hoặc nhiễm virus lymphotropic tế bào T.
- Trẻ em hay chơi trên đất hoặc người có thói quen đi chân đất.
- Người làm công việc trong môi trường tiếp xúc với đất như khai thác than, trồng trọt.
- Người sống trong môi trường bị ô nhiễm, gần khu vực không đảm bảo vệ sinh như bãi rác, ao tù, cống rãnh hoặc sông hồ ô nhiễm.
2 Bệnh giun lươn có lây từ người sang người không?
Bệnh giun lươn không lây nhiễm qua hắt hơi, ho hoặc quan hệ tình dục. Các trường hợp lây nhiễm giun lươn từ người qua người rất hiếm, nhưng cũng có thể xảy ra trong một số trường hợp đặc biệt như ghép nội tạng từ người mang mầm bệnh, hoặc tiếp xúc với da của người khác mà có nhiễm ấu trùng giun lươn.

Nguyên nhân chính gây ra bệnh là do ấu trùng giun lươn xuyên qua da khi tiếp xúc trực tiếp với đất bị ô nhiễm. Chúng có thể xâm nhập ngay cả khi không có vết thương trên da, sau đó di chuyển đến các cơ quan như ruột, phổi hoặc ký sinh trong máu gây bệnh.
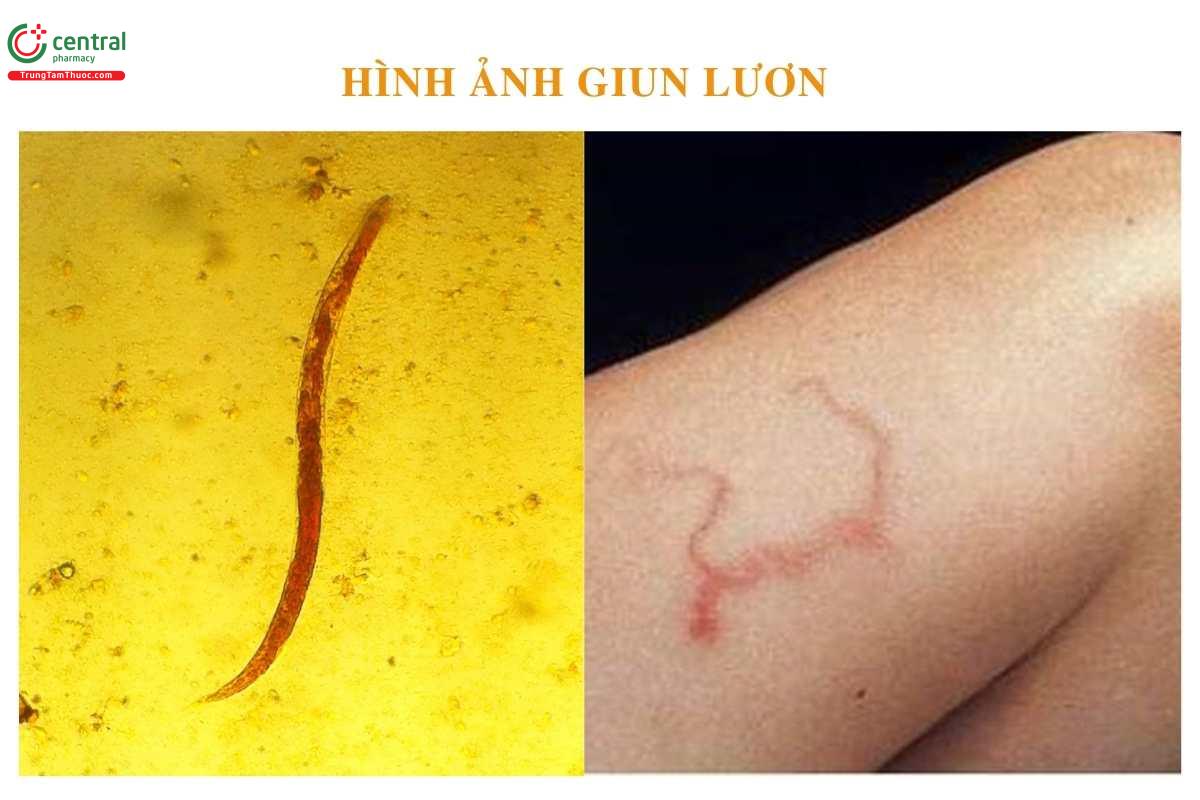
3 Hình ảnh giun lươn
Một số hình ảnh về giun lươn và ấu trùng giun lươn:
4 Chu kỳ phát triển của giun lươn
Khi tiếp xúc với S. stercoralis, chu trình lây nhiễm giun lươn trải qua các giai đoạn sau:[2].
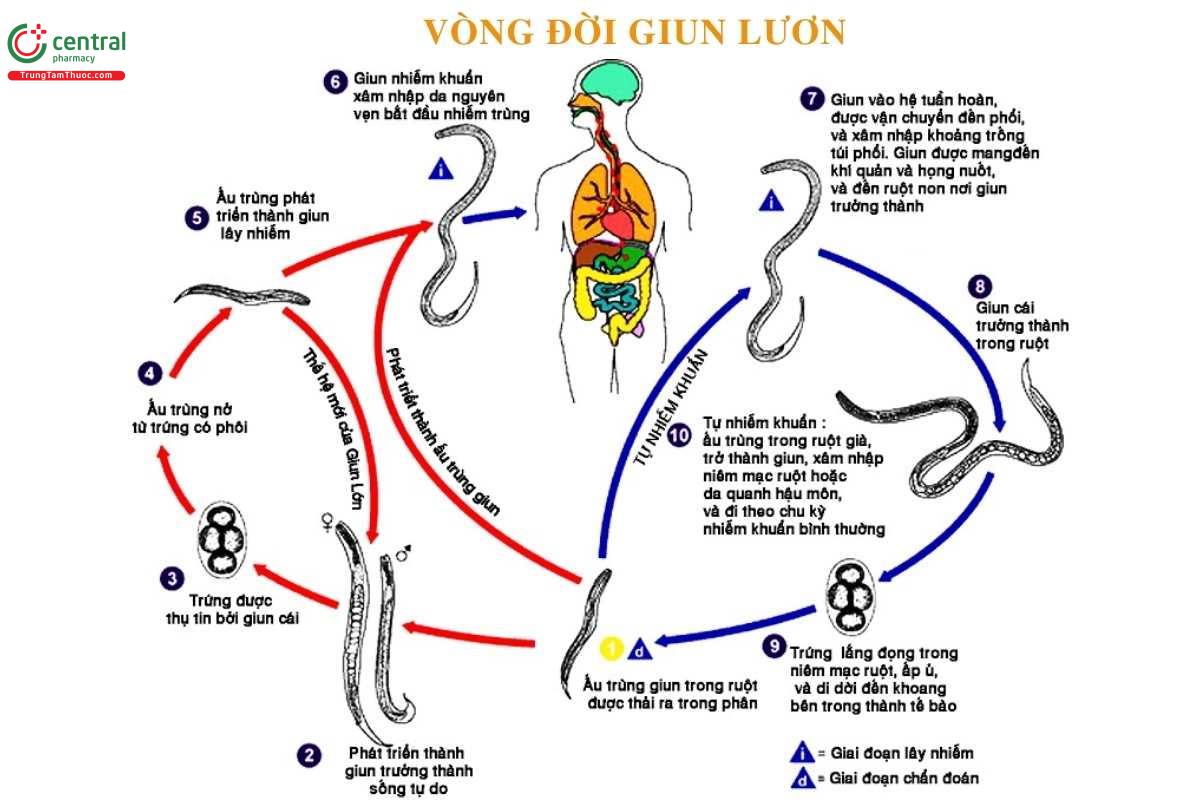
Chú thích các giai đoạn phát triển của giun lươn:
| Giai đoạn | Chu trình phát triển |
| 1 | Ấu trùng giun lươn giai đoạn đầu có thực quản dạng ụ phình (L1) được thải ra môi trường qua phân của người nhiễm. |
| 2 | Khi ra môi trường, những ấu trùng này có thể phát triển theo hai hướng: trở thành giun trưởng thành sống tự do, hoặc phát triển thành ấu trùng giai đoạn ba (L3) với thực quản dạng hình chỉ, đây là dạng có khả năng gây nhiễm, có thể xâm nhập qua da người. |
| 3 | Trong môi trường sống tự do, giun trưởng thành tiến hành giao phối, và con cái đẻ trứng. |
| 4 | Trứng sau đó nở thành ấu trùng mang thực quản dạng ụ phình. |
| 5 | Những ấu trùng mới nở này tiếp tục phát triển thành giun trưởng thành sống tự do hoặc thành ấu trùng hình ống (L3) có khả năng lây nhiễm. |
| 6 | Ấu trùng có thực quản hình ống (L3) xâm nhập từ đất qua da tiếp xúc. |
| 7 | Sau khi xâm nhập, ấu trùng theo đường máu đến phổi, xuyên qua mao mạch phổi, di chuyển lên khí quản rồi đến hầu họng, nơi chúng được nuốt xuống hệ tiêu hóa và tiếp tục di chuyển đến ruột non để trưởng thành. |
| 8 | Trong ruột non, giun cái trưởng thành đẻ trứng. |
| 9 | Trứng nở ra ấu trùng mang thực quản dạng ụ phình, và phần lớn trong số này sẽ được thải ra ngoài qua phân. |
| 10 | Tuy nhiên, một số ấu trùng dạng ụ phình (L1) trong ruột già có thể phát triển thành ấu trùng hình ống (L3) và quay ngược lại xâm nhập vào cơ thể thông qua niêm mạc ruột (gây tự nhiễm nội sinh) hoặc qua da vùng quanh hậu môn (gây tự nhiễm ngoại sinh), rồi tiếp tục chu kỳ di chuyển và phát triển như trong quá trình nhiễm ban đầu. |
5 Triệu chứng nhiễm
Các dấu hiệu nhiễm bệnh khác nhau ở người mới nhiễm nhẹ và người bệnh lâu năm ở thể nặng: [3].
5.1 Thể bệnh thông thường
Các triệu chứng phổ biến như:
- Rối loạn tiêu hóa: thường gặp nhất là tiêu chảy kéo dài, thông thường trên 2 tuần và có xen kẽ với các giai đoạn táo bón.
- Đau bụng: Cơn đau thường khu trú ở vùng thượng vị hoặc hạ sườn phải, đi kèm cảm giác buồn nôn và nôn mửa.
- Dị ứng: các triệu chứng như ngứa ngáy, nổi mẩn đỏ tại vị trí ký sinh trùng xâm nhập qua da, hoặc phát ban dạng mề đay rải rác toàn thân, kéo dài, có thể không thuyên giảm khi dùng thuốc.
Ngoài các biểu hiện trên, bệnh còn gây ra tình trạng mệt mỏi, chán ăn, sụt cân, thiếu máu, những bệnh lý nghiêm trọng trên đường tiêu hoá như loét dạ dày, xuất huyết tiêu hoá.
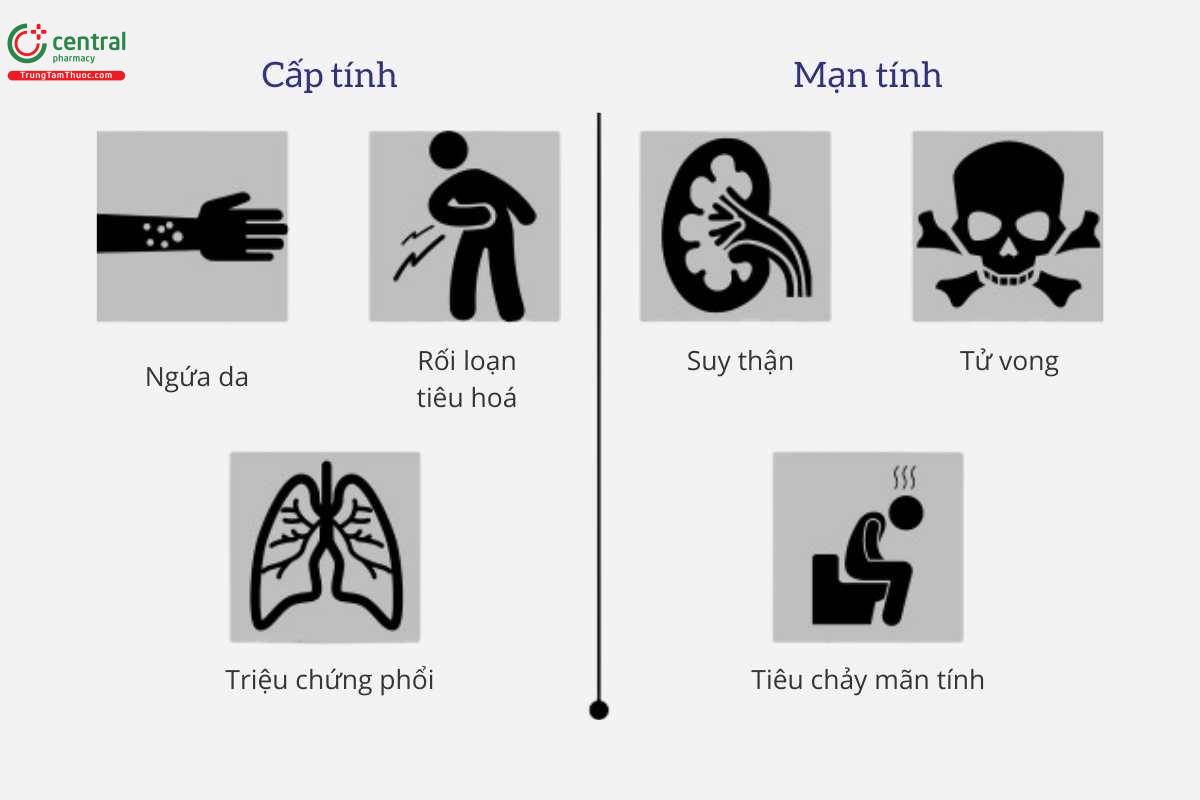
5.2 Thể bệnh nặng
Thể bệnh nặng thường xảy ra ở những đối tượng có hệ miễn dịch suy giảm do sử dụng thuốc corticosteroid kéo dài hay thuốc ức chế miễn dịch, có đi kèm các bệnh lý mạn tính khác như nhiễm khuẩn, viêm phổi, suy thận mạn, bệnh tiểu đường, suy dinh dưỡng. Các triệu chứng bao gồm biểu hiện nhiễm giun lươn lan tỏa toàn thân và hội chứng tăng nhiễm giun lươn.
Trong thể lan tỏa bệnh thường diễn tiến rất nghiêm trọng và có nguy cơ tử vong cao, do ấu trùng giun lươn xâm nhập vào nhiều cơ quan trong cơ thể. Cụ thể:
- Hệ tiêu hoá: Ấu trùng có thể gây tổn thương ruột, dẫn đến viêm, xuất huyết tiêu hóa hoặc gây viêm phúc mạc.
- Biểu hiện thần kinh: các biến chứng gặp phải như suy nhược thần kinh, viêm não, viêm màng não…
- Hệ hô hấp: một số biến chứng nguy hiểm như viêm phổi, áp xe phổi, hen phế quản.
Ngoài ra các triệu chứng khác cũng có thể gặp như phì đại hạch, viêm nội tâm mạc, viêm tụy, suy gan, suy thận.
6 Chẩn đoán
6.1 Yếu tố dịch tễ học
Xác định bệnh nhân có tiền sử sống tại các vùng đất ô nhiễm hoặc từng tiếp xúc với môi trường đang lưu hành dịch giun lươn, có điều kiện vệ sinh kém không.
6.2 Triệu chứng lâm sàng
Nhận biết các dấu hiệu gợi ý đến khả năng nhiễm giun lươn như rối loạn tiêu hoá, ngứa da không rõ nguyên nhân, nổi mẩn…
6.3 Cận lâm sàng
Thực hiện các xét nghiệm chẩn đoán như:
- Xét nghiệm phân: Phân được kiểm tra bằng phương pháp soi tươi hoặc phương pháp Baermann để tìm ấu trùng giun lươn.
- Xét nghiệm các dịch cơ thể: Dịch tá tràng, dịch rửa phế quản hoặc đờm cũng có thể được lấy để tìm ấu trùng.
- Xét nghiệm ELISA: Đây là phương pháp rất có giá trị trong chẩn đoán vì cho phép phát hiện kháng thể đặc hiệu chống lại giun lươn Strongyloides stercoralis trong huyết thanh.
- Xét nghiệm tổng IgE: Nồng độ IgE toàn phần trong máu có thể tăng.
- Công thức máu: Chỉ số bạch cầu ái toan, tổng số bạch cầu ngoại vi tăng.
- Xét nghiệm sinh hóa máu: Một số trường hợp ghi nhận tăng men gan.
- Sinh học phân tử: Các kỹ thuật như PCR có thể được sử dụng để xác định loài giun lươn.
Một số chẩn đoán hình ảnh khác nhằm phát hiện những tổn thương của giun lươn gây ra như:
- Siêu âm ổ bụng
- Chụp Xquang ngực
- Chụp CT, MRI
6.4 Chẩn đoán phân biệt
Viêm loét dạ dày tá tràng: chẩn đoán được xác lập thông qua nội soi tiêu hóa trên, nhằm loại trừ nguyên nhân không do ký sinh trùng.
Nhiễm ấu trùng giun móc: Cần phân biệt bằng xét nghiệm hình thái học của ấu trùng.
Bệnh ấu trùng giun đầu gai: đặc trưng tổn thương của ấu trùng giun đầu gai bởi các u cục dưới da, gây ngứa nhiều. Do đó cần thực hiện xét nghiệm ELISA để phát hiện được kháng thể của loại giun này.
7 Cách điều trị
7.1 Điều trị triệu chứng tại nhà
Nâng cao thể trạng người bệnh, duy trì chế độ ăn uống và nghỉ ngơi hợp lý khi điều trị nhiễm giun lươn.
Trường hợp bệnh nhân bị tiêu chảy kéo dài hoặc mất nước, cần tiến hành truyền dịch để bù điện giải.
Sử dụng kháng sinh phù hợp để kiểm soát triệu chứng nhiễm trùng.
Sử dụng thuốc kháng histamin để giảm cảm giác khó chịu do ngứa da.
Điều trị bệnh lý nền đồng thời để hiệu quả điều trị toàn diện.
7.2 Thuốc đặc trị theo phác đồ Bộ Y tế
Các phác đồ chỉ định điều trị đặc hiệu cho bệnh giun lươn gồm có:[4]
7.2.1 Phác đồ 1 Thuốc Ivermectin (Pizar)
Liều dùng
Thể bệnh thông thường: Trẻ em có cân nặng từ 15kg trở lên và người lớn sử dụng liều 0,2mg/kg cân nặng/ngày, thời gian sử dụng có thể là 1-2 ngày, uống thuốc lúc đói .
Thể bệnh nặng, nhiễm giun lươn lan tỏa: khuyến cáo dùng liều theo cân nặng tương tự 0,2mg/kg/ngày nhưng kéo dài cho đến khi kết quả xét nghiệm phân hoặc đờm cho thấy không còn ấu trùng giun lươn, thời gian điều trị có thể kéo dài đến 2 tuần.
 Xem tất cả ảnh
Xem tất cả ảnh360.000₫Còn hàng
| Công ty đăng ký | Công ty TNHH dược phẩm Đạt Vi Phú |
| Số đăng ký | VD-18099-12 |
| Dạng bào chế | Viên nén |
| Quy cách đóng gói | Hộp 1 vỉ x 4 viên |
| Mã sản phẩm | t413 |
7.2.2 Phác đồ 2 Thuốc Albendazol (Zentel)
Liều dùng
Thể bệnh thông thường:
- Người lớn: uống 400mg/lần, ngày 2 lần, liên tục trong 7 ngày.
- Trẻ em >2 tuổi: uống 400mg/lần x 1 lần/ngày trong 3 ngày liên tiếp.
- Trẻ em <2 tuổi: uống 200mg/lần x 1 lần/ngày trong 3 ngày liên tiếp, có thể nhắc lại sau 3 tuần.
Thể bệnh nặng, nhiễm giun lươn lan tỏa có biến chứng: dùng liều uống 400mg/lần, mỗi ngày 2 lần, dùng trong 7 ngày, sau đó theo dõi xét nghiệm trong 2-4 tuần và có thể lặp lại đợt điều trị tương tự nếu còn ấu trùng.

 Xem tất cả ảnh
Xem tất cả ảnh65.000₫Còn hàng
| Công ty đăng ký | Glaxo Smith Kline |
| Số đăng ký | GC-0182-12 |
| Dạng bào chế | Viên nén bao phim |
| Quy cách đóng gói | Hộp 1 vỉ x 2 viên |
| Mã sản phẩm | a869 |
7.2.3 Phác đồ 3 Thuốc Thiabendazol (Niczen)
Liều dùng.
- Thể bệnh thông thường: 25mg/kg/lần, ngày uống 2 lần (không quá 3g/ngày), nên dùng sau khi ăn no, thời gian điều trị 2 ngày.
- Nhiễm giun lươn lan tỏa: 25mg/kg/lần, ngày uống 2 lần (không quá 3g/ngày), nên dùng sau khi ăn no, thời gian điều trị kéo dài tối thiểu 5-7 ngày hoặc cho đến khi không còn ấu trùng trong xét nghiệm.
7.3 Theo dõi sau điều trị
7.3.1 Trong thời gian điều trị nội trú
Bệnh nhân cần theo dõi ít nhất 7 ngày tại cơ sở y tế, các xét nghiệm phân được thực hiện vào ngày thứ 5,6,7 để đánh giá hiệu quả điều trị. Đồng thời các xét nghiệm chức năng gan, công thức máu cũng được tiến hành nhằm đánh giá mức độ phục hồi các cơ quan.
7.3.2 Theo dõi sau điều trị nội trú
Vì bệnh có thể tái nhiễm do đặc tính của ấu trùng giun lươn, do đó cần đánh giá định kỳ các thời điểm như sau 1 tháng, 3 tháng, 6 tháng, 12 tháng, gồm các tiêu chí:
- Triệu chứng lâm sàng
- Xét nghiệm phân, dịch tá tràng hoặc đờm
- Công thức máu
- Sinh hóa máu
- ELISA giun lươn, IgE
- Siêu âm bụng
- CT hoặc MRI sọ não
8 Bị giun lươn không nên ăn gì?
Ngoài dùng thuốc đúng lộ trình, chế độ ăn uống hợp lý cũng sẽ giúp bệnh không trở nên trầm trọng hơn, một số nhóm thực phẩm nên hạn chế sử dụng như:
- Thức ăn sống, tái, chưa chín như tiết canh, rau sống, thịt tái có thể chứa thêm các ấu trùng giun, sán khác, nên cần luộc chín hoặc chế biến chín trước khi ăn.
- Đồ ăn khó tiêu, nhiều dầu mỡ do giun lươn làm tổn thương ruột, sử dụng các thực phẩm này sẽ gây khó chịu bụng.
- Thức ăn lên men, đồ ăn cay nóng có thể gây kích thích ruột, tăng sự tổn thương do giun gây ra.
- Rượu bia, chất kích thích làm suy giảm hệ miễn dịch, ảnh hưởng đến gan, thận, cản trở quá trình đào thải độc tố và hiệu quả điều trị của thuốc trị giun.
9 Bệnh giun lươn nên ăn gì?
Một số thực phẩm người bệnh nên ăn trong quá trình điều trị như:
- Thực phẩm giàu dinh dưỡng, dễ tiêu hoá như cháo, súp, canh rau củ hoặc cơm mềm, bún phở.
- Trái cây và rau xanh như rau mồng tơi, cà rốt, chuối, Đu Đủ, cam, táo.
- Thực phẩm giúp tăng cường hệ miễn dịch như nghệ, yến, sữa chua không đường.
10 Phòng bệnh
Để phòng bệnh giun lươn hiệu quả, cần thực hiện đồng thời các biện pháp đối với cá nhân và cộng đồng:
10.1 Đối với cá nhân
Duy trì thói quen vệ sinh cá nhân hàng ngày, rửa tay bằng xà phòng trước khi ăn và sau khi đi vệ sinh.
Ăn uống hợp vệ sinh như ăn chín, uống sôi, rửa sạch rau bằng nước sạch hoặc muối loãng trước khi ăn.
Không đại tiện bừa bãi ra môi trường.
Làm việc trong môi trường tiếp xúc với bùn, đất cần đeo găng tay, giày, không đi chân đất.
Thăm khám sức khỏe định kỳ, nếu nghi ngờ có nhiễm giun lươn cần đến các cơ sở y tế sớm nhất để chẩn đoán và kịp thời điều trị.
10.2 Đối với cộng đồng
Tuyên truyền, giáo dục về bệnh giun lươn, nâng cao ý thức người dân trong việc phòng tránh nguy cơ lây nhiễm.
Khuyến khích cộng đồng có thói quen vệ sinh đúng cách, cải thiện môi trường, thu gom và xử lý rác thải hợp lý.
Trong nông nghiệp cần quản lý tốt, đảm bảo quy trình ủ phân bón hữu cơ đúng chuẩn, diệt ấu trùng trước khi bón ruộng.
Giám sát và sàng lọc những khu vực có nguy cơ mắc bệnh cao, xử lý kịp thời để ngăn ngừa tình trạng lây lan bệnh.
11 Kết luận
Bệnh giun lươn tuy hiếm gặp nhưng gây nhiều biến chứng nguy hiểm nếu không được điều trị kịp thời.Việc nâng cao nhận thức về con đường lây truyền, triệu chứng và cách phòng ngừa là điều cần thiết để giảm tỷ lệ mắc trong cộng đồng. Nếu người bệnh đang dùng thuốc điều trị, hãy tuân thủ đúng chỉ dẫn của bác sĩ, và không tự ý bỏ dở liệu trình có thể khiến bệnh trầm trọng hơn.
Tài liệu tham khảo
- ^ Tác giả Andres L. Mora Carpio; Marcelle Meseeha (ngày cập nhật 4 tháng 9 năm 2023) Strongyloidiasis. Truy cập ngày 16 tháng 4 năm 2025
- ^ Chuyên gia Centers for Disease Control and Prevention (ngày đăng 30 tháng 7 năm 2019) Strongyloidiasis. CDC. Truy cập ngày 16 tháng 4 năm 2025
- ^ Tác giả Rojelio Mejia 1, Thomas B Nutman (ngày đăng 1 tháng 2 năm 2013) Screening, prevention, and treatment for hyperinfection syndrome and disseminated infections caused by Strongyloides stercoralis. NIH. Truy cập ngày 16 tháng 4 năm 2025
- ^ Bộ Y tế (ngày đăng 30 tháng 05 năm 2022) Hướng dẫn chẩn đoán, điều trị và phòng bệnh giun lươn. Bộ Y tế. Truy cập ngày 16 tháng 4 năm 2025

