Suy tim: định nghĩa, các nhóm thuốc điều trị suy tim
Trungtamthuoc.com - Suy tim là một tình trạng phổ biến ảnh hưởng đến khả năng bơm máu của tim. Mặc dù suy tim không có cách chữa trị, nhưng các biện pháp lối sống, sử dụng thuốc cũng như các phương pháp điều trị khác có thể giúp những người mắc bệnh này ổn định và sống lâu hơn. [1]
1 Suy tim là gì?
1.1 Khái niệm
Suy tim là gì? Suy tim là tình trạng cung lượng tim không đủ khả năng cung cấp máu đáp ứng nhu cầu oxy cho cơ thể trong các trạng thái sinh hoạt của người bệnh.
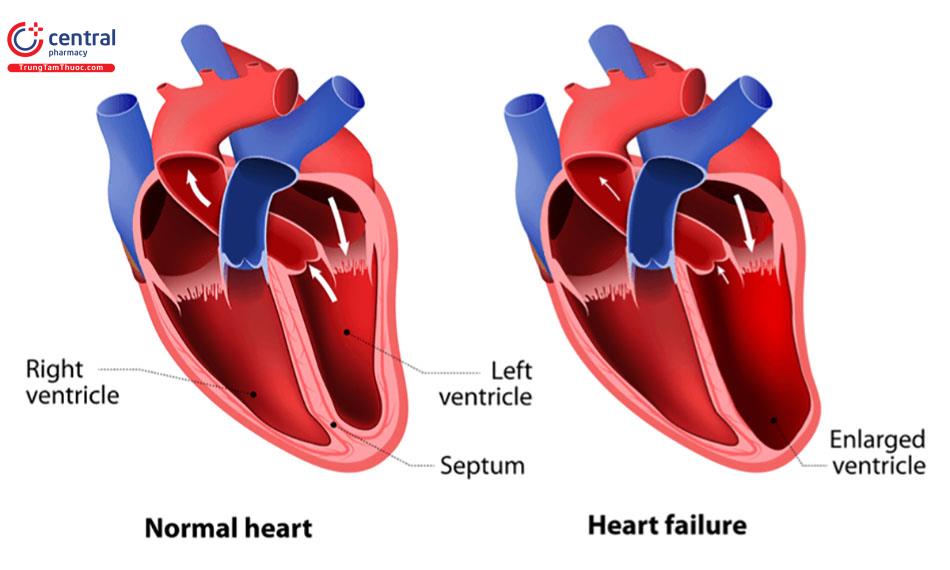
Suy tim là lý do tim mạch phổ biến nhất để nhập viện đối với những người trên 60 tuổi. Đây là bệnh là mãn tính nhưng điều trị có thể giúp kiểm soát các triệu chứng trong nhiều năm. [2] [3]
1.2 Phân loại suy tim
Có nhiều cách phân loại suy tim khác nhau dựa vào cung lượng tim, vị trí và tiến triển của bệnh, cụ thể như sau:
1.3 Phân loại suy tim theo cung lượng tim:
Dựa vào cung lượng tim, suy tim được chia thành 2 loại suy tim cung lượng thấp và suy tim cung lượng cao.
- Suy tim cung lượng thấp: hoạt động của tim bị suy giảm nên mặc dù nhu cầu chuyển hoá của cơ thể bình thường, tim vẫn không đáp ứng được. Ví dụ như suy tim do các bệnh của cơ tim, van tim, nhịp tim, suy tim do tăng huyết áp...
- Suy tim cung lượng cao: hoạt động của tim có thể bình thường nhưng do nhu cầu chuyển hoá của cơ thể tăng nên dù có tăng lưu lượng tim thì tim cũng không đáp ứng được. Ví dụ như suy tim do cường tuyến giáp, suy tim do thiếu máu nặng, thiếu vitamin B1...
1.4 Phân loại suy tim theo vị trí
- Suy tim trái: khi tim bên trái bị suy thì việc bơm máu từ thất trái vào tuần hoàn ngoại vi giảm, máu ứ lại tâm thất trái dẫn đến ứ ngược trở lại ở tâm nhĩ trái và ứ ở phổi, gây phù phổi. Nguyên nhân hay gặp nhất của suy tim trái là do tăng huyết áp động mạch.
- Suy tim phải: khi tim bên phải bị suy, tâm thất phải không thể bơm máu vào phổi nên máu lưu lại ở thất phải và trở lại tĩnh mạch ngoại vi gây phù toàn thân. Nguyên nhân thưòng gặp của suy tim phải là do bệnh tâm - phế mạn tính.
- Suy tim toàn bộ: suy tim trái hoặc phải rồi cũng sẽ dẫn đến suy tim toàn bộ nếu không được phát hiện và chữa trị kịp thòi.
1.5 Phân loại suy tim theo tiến triển của bệnh
Căn cứ theo tiến triển cua bệnh, có thể chia ra:
- Suy tim cấp tính.
- Suy tim mạn tính.
2 Cơ chế bệnh sinh của suy tim
Cung lượng tim chính là một trong những thông số biểu hiện hoạt động của tim, phụ thuộc vào 4 yếu tố là tiền gánh, hậu gánh, sức co bóp và tần số của tim.
Khi hoạt động của tim bị giảm, cung lượng tim bị giảm theo, khi đó cơ thể sẽ phản ứng lại bằng cơ chế bù trừ như:
- Tại tim: hệ thần kinh giao cảm tại tim được kích thích, gây tăng sức co bóp cơ tim, tăng tần số tim, giãn tâm thất, phì đại tâm thất nhằm làm tăng cung lượng tim.
- Các hệ thống ngoài tim: tăng hoạt tính của hệ giao cảm ngoại biên, hệ Renin - Angiotensin -Aldosteron (RAA), tăng giải phóng Arginin - Vasopressin, để cố duy trì cung lượng tim này.
Khi các cơ chế bù trừ này bị vượt quá, tim sẽ suy với nhiều hậu quả.
Các thuốc điều trị suy tim có tác dụng làm tăng cung lượng tim bằng cách tác động vào các yếu tố ảnh hưởng. Cụ thể:
- Tăng sức co bóp cơ tim: các chế phẩm của digitalis.
- Giảm tiền gánh và hậu gánh: thuốc giãn mạch.
- Giảm ứ muối, ứ nước: thuốc lợi niệu.
- Giảm hậu gánh và giảm ứ muối, ứ nước: thuốc ức chế enzym chuyển dạng angiotensin (Angiotensin Converting Enzym - ACE).
3 Cập nhật điều trị suy tim 2026
Suy tim là một hội chứng phức tạp với nhiều cơ chế bệnh sinh khác nhau, và trong nhiều năm, cách tiếp cận điều trị chủ yếu dựa vào phân suất tống máu (EF). Tuy nhiên, theo tổng quan bằng chứng cập nhật năm 2026, cách nhìn nhận và điều trị suy tim đã thay đổi rõ rệt. Những dữ liệu mới không chỉ mở rộng các lựa chọn điều trị, mà còn thay đổi cách chúng ta tiếp cận bệnh nhân trong thực hành lâm sàng.
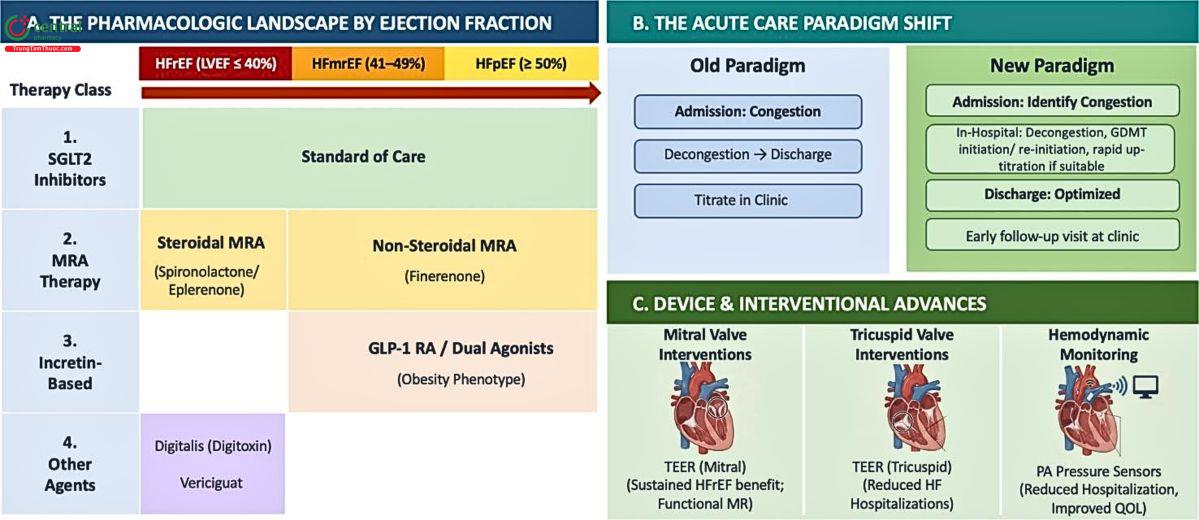
ARNI = Thuốc ức chế thụ thể Angiotensin-Neprilysin; BB = Thuốc chẹn beta; EF = Phân suất tống máu; GDMT = Điều trị nội khoa theo hướng dẫn; HF = Suy tim; MRA = Thuốc đối kháng thụ thể Mineralocorticoid; PA = Động mạch phổi; QOL = Chất lượng cuộc sống; SGLT2i = Thuốc ức chế chất vận chuyển đồng vận natri-glucose-2; TEER = Can thiệp van qua catheter
3.1 Suy tim không còn là bệnh được quyết định chủ yếu bởi EF
Trước đây, EF đóng vai trò trung tâm trong phân loại và điều trị. Bệnh nhân EF giảm có nhiều lựa chọn điều trị rõ ràng, trong khi EF bảo tồn gần như chỉ điều trị triệu chứng.
Theo cập nhật mới, điều trị suy tim đang chuyển dần sang hướng cá thể hóa theo kiểu hình bệnh mà không chỉ dựa vào EF (phản ánh rõ ràng qua các thuốc mới). Điều này phản ánh thực tế rằng suy tim không phải là một thực thể đồng nhất, mà là tập hợp của nhiều nhóm bệnh nhân khác nhau với cơ chế bệnh sinh riêng biệt. Các yếu tố như béo phì, đái tháo đường, bệnh thận mạn hay tình trạng viêm đều có thể ảnh hưởng đến cách lựa chọn điều trị. Vì vậy, EF vẫn quan trọng, nhưng không còn là yếu tố duy nhất quyết định chiến lược điều trị.
Đồng thời mở rộng đáng kể phạm vi điều trị suy tim trên toàn bộ phổ phân suất tống máu (EF). Điều này đánh dấu sự thay đổi lớn trong thực hành, khi trước đây suy tim bảo tồn EF HFpEF gần như không có điều trị cải thiện tiên lượng rõ ràng.
3.2 Tiến bộ về thuốc điều trị
Các bằng chứng mới trong giai đoạn gần đây đã làm thay đổi đáng kể lựa chọn thuốc.
3.2.1 SGLT2i - Liệu pháp nền tảng trong suy tim
Ban đầu, đây là nhóm thuốc được phát triển để điều trị đái tháo đường. Tuy nhiên, các thử nghiệm lớn đã chứng minh hiệu quả rõ rệt ở bệnh nhân suy tim ở mọi mức EF, cho thấy khả năng giảm nhập viện do suy tim và mang lại lợi ích về chuyển hóa.
Những dữ liệu này cho thấy SGLT2i không chỉ đơn thuần là thuốc lợi tiểu hay kiểm soát đường huyết, mà là một liệu pháp nền tảng với hiệu quả nhất quán ở nhiều kiểu hình suy tim.
3.2.2 Finerenone - Thuốc đầu tiên chứng minh có thể điều trị suy tim bảo tồn EF (HFpEF)
Nhóm kháng thụ thể mineralocorticoid không steroid (như thuốc Finerenone) đã được chứng minh có hiệu quả ở bệnh nhân suy tim giảm nhẹ (HFmrEF) và suy tim bảo tồn EF (HFpEF). Đây là một trong những điểm mới nổi bật nhất vì trước đó các thuốc cùng nhóm cổ điển cho kết quả không rõ ràng ở suy tim bảo tồn EF. Sự xuất hiện của này giúp mở rộng điều trị từ kiểm soát triệu chứng sang cải thiện kết cục lâm sàng ở HFpEF.
3.2.3 Liệu pháp incretin - Hướng điều trị hoàn toàn mới nhắm mục tiêu vào kiểu hình béo phì-suy tim
Béo phì là nguyên nhân chính của HFpEF, tạo nên một kiểu hình riêng đặc trưng bởi các rối loạn về huyết động và chuyển hóa. Trên cơ sở đó, các liệu pháp incretin như Semaglutide và tirzepatide đã được nghiên cứu như một hướng điều trị mới ở nhóm bệnh nhân này. Từ đó tạo nên hướng tiếp cận mới là điều trị suy tim dựa trên yếu tố chuyển hóa.
Các thử nghiệm cho thấy những thuốc này không chỉ giúp giảm cân mà còn cải thiện triệu chứng, tăng khả năng gắng sức và giảm các biến cố suy tim.
Điều này gợi ý rằng HFpEF không phải là một bệnh duy nhất, mà bao gồm nhiều kiểu hình khác nhau, trong đó béo phì và rối loạn chuyển hóa đóng vai trò quan trọng và có thể trở thành mục tiêu điều trị
3.2.4 Digoxin - “thuốc cũ, vai trò mới”
Thứ ba, digitalis glycosides, điển hình là digoxin đã được đánh giá lại và dùng lại. Bằng chứng mới cho thấy thuốc này vẫn có vai trò ở một số bệnh nhân HFrEF, đặc biệt khi đã tối ưu các điều trị nền. Tuy nhiên, thuốc không thay thế điều trị chuẩn mà chỉ được sử dụng chọn lọc trong những trường hợp phù hợp.
3.3 Thay đổi cách tiếp cận điều trị trong suy thận cấp
Một thay đổi quan trọng khác là cách tiếp cận suy tim cấp. Trước đây, điều trị chủ yếu tập trung vào dùng lợi tiểu giảm sung huyết triệu chứng rồi xuất viện (kiểu nhập viện → lợi tiểu → xuất viện).
Hiện nay, nhập viện do suy tim cấp được xem là “cửa sổ vàng” để can thiệp điều trị toàn diện. Tức là thời gian nằm viện không chỉ được sử dụng để giảm sung huyết mà còn để nhanh chóng bắt đầu liệu pháp điều trị nền (GDMT), và các hướng dẫn đã áp dụng cách tiếp cận này (khởi trị và tối ưu hóa các thuốc nền ngay trong thời gian nằm viện). Một phân tích thứ cấp của STRONG-HF cho thấy việc này cải thiện tình trạng sung huyết mà còn làm giảm nhu cầu sử dụng thuốc lợi tiểu. Kết quả này gợi ý khả năng thay đổi cách tiếp cận điều trị suy tim, từ chiến lược chủ yếu dựa vào thuốc lợi tiểu sang ưu tiên tối ưu các liệu pháp nền (GDMT) ngay từ giai đoạn sớm.(nhập viện → lợi tiểu + tối ưu GDMT sớm → điều trị toàn diện → xuất viện)
Đồng thời nhấn mạnh vai trò của việc đánh giá sớm đáp ứng với điều trị lợi tiểu trong suy tim cấp. Việc sử dụng natri niệu giúp nhận diện sớm những bệnh nhân đáp ứng không đầy đủ, từ đó cho phép điều chỉnh liều lợi tiểu kịp thời và phù hợp nhằm đạt hiệu quả giảm sung huyết tối ưu. Cách tiếp cận này phản ánh một sự chuyển dịch từ theo dõi thụ động sang quản lý chủ động, trong đó điều trị được điều chỉnh dựa trên đáp ứng sớm thay vì chờ đợi biểu hiện lâm sàng muộn.
3.4 Vai trò ngày càng tăng của thiết bị y tế
Điều trị suy tim hiện nay không còn chỉ giới hạn ở thuốc, các phương pháp can thiệp và thiết bị đang ngày càng đóng vai trò quan trọng trong chiến lược điều trị toàn diện. Một số thiết bị như:
Theo dõi áp lực động mạch phổi từ xa (CardioMEMS HF) được chứng minh giảm sung huyết, giảm số lần nhập viện do suy tim, cải thiện tình trạng chức năng và chất lượng cuộc sống.
Can thiệp van qua catheter (TEER) được chứng minh hiệu quả với bệnh nhân hở van hai lá thứ phát (MR), nghiên cứu đang mở rộng sang van ba lá.
Như vậy, điều trị suy tim hiện đại không còn là một chiến lược “một hướng”, mà là sự kết hợp linh hoạt giữa thuốc và thiết bị hỗ trợ nhằm cải thiện triệu chứng, giảm nhập viện và tối ưu hóa tiên lượng cho người bệnh.
3.5 Khoảng trống lớn nhất trong thực hành là dùng không đủ thuốc
Mặc dù có nhiều tiến bộ về thuốc và can thiệp, một vấn đề quan trọng vẫn tồn tại là việc tối ưu hóa điều trị chưa đạt được trong thực hành. Nhiều bệnh nhân không được sử dụng đầy đủ hoặc không đạt liều tối ưu của các thuốc có bằng chứng.
Điều này cho thấy thách thức hiện nay không chỉ là phát triển thuốc mới, mà còn là triển khai hiệu quả các liệu pháp đã có.
3.6 Kết luận
Các bằng chứng cập nhật đến năm 2026 cho thấy điều trị suy tim đã bước sang một giai đoạn mới. Cách tiếp cận không còn giới hạn theo EF mà chuyển sang cá thể hóa theo kiểu hình bệnh. Các lựa chọn điều trị đã được mở rộng, đặc biệt ở HFpEF, và suy tim cấp được xem là thời điểm quan trọng để tối ưu điều trị.
Quan trọng hơn, việc áp dụng đầy đủ và kịp thời các liệu pháp có bằng chứng là yếu tố then chốt để cải thiện kết cục cho người bệnh.[4]
4 Các thuốc điều trị suy tim
4.1 Glycosid trợ tim
4.1.1 Đặc điểm chung
Các glycosid trợ tim đều có nguồn gốc từ thực vật: dương địa hoàng, sừng dê, hành biển, Thông Thiên, Trúc Đào...[5]
Cấu trúc của các glycosid trợ tim gồm 2 phần chính:
- Aglycon (genin): có tác dụng chủ yếu trên tim. Tất cả các phần genin của glycosid trợ tim giống nhau ở chỗ đều chứa nhân steroid (10, 13- dimethyl- cyclopentanoperhydrophenantren) mang vòng lacton 5 cạnh hoặc 6 cạnh không bão hoà. Phần khác nhau là ở số lượng nhóm - OH có mặt trong aglycon của mỗi glycosid trợ tim. Số lượng nhóm - OH này quyết định tính hòa tan trong lipid, do đó ảnh hưởng tới dược động học của thuốc.
- Phần đường (glucose, ramnose, galactose...): không có tác dụng trực tiếp trên tim.
.jpg)
4.1.2 Glycosid trợ tim loại digitalis
Gồm: digitoxin (digitalin), gitoxin, digoxin.
4.1.2.1 Nguồn gốc
Các glycosid trợ tim trên được chiết xuất từ cây Dương Địa Hoàng (Digitalis purpurea, D. lanata Ehrh.), họ Scrophulariaceae.
4.1.2.2 Dược động học
Hấp thu: các glycosid có sự hấp thu khác nhau qua Đường tiêu hóa tùy thuộc tính tan trong lipid của thuốc: digitoxin tan nhiều trong lipid (do trong cấu trúc phần genin chỉ có 1 nhóm -OH tự do) nên hấp thu tốt qua đường uống (> 90%). Thuốc được hấp thu ngay sau khi uống và kéo dài sau 2 giờ. Digoxin tan vừa phải (do trong cấu trúc phần genin có 2 nhóm -OH tự do) nên hấp thu kém hơn (khoảng 60 - 75%).
Phân bố: thuốc gắn vào protein huyết tương tùy thuộc vào mức độ tan trong lipid của các glycosid trợ tim. Digitoxin gắn vào protein huyết tương 90%; digoxin gắn khoảng 25 - 50%; song sự gắn kết này không bền vững, nên thuốc dễ giải phóng ra dạng tự do. Các glycosid trợ tim tập phân bố rộng vào các mô, đặc biệt ở tim, thận phổi và có thể qua được hàng rào nhau thai.
Chuyển hoá: thuốc được chuyển hóa thành những chất không có hoạt tính hoặc có hoạt tính thấp. Digitoxin chuyển hoá hoàn toàn ở gan còn digoxin chỉ chuyển hóa qua gan 5 - 10%. Các thuốc được chuyển hóa bằng cách thủy phân giải phóng renin, hydroxyl hóa và liên hợp với acid glucuronic, sulfuric.
Thải trừ: Các thuốc được thải trừ theo 2 đường chính:
- Qua thận: Lọc qua cầu thận, tới ống thận digitoxin được tái hấp thu một phần. Digoxin thải trừ gần hoàn toàn. Sự thải trừ của glycosid không phụ thuộc vào pH nước tiểu.
- Qua mật: khi qua ruột, digitoxin và digoxin đều được tái hấp thu theo chu kỳ gan - ruột.
- Suy gan, suy thận gây tích luỹ thuốc, làm tăng độc tính của thuốc.
- Nhìn tổng quát về dược động học của glycosid loại digitalis thấy rằng đây là những thuốc có tích luỹ trong cơ thể do:
- Thuốc có ái lực cáo với các mô tim, thận, phổ do đó tác dụng kéo dài.
- Thuốc có chu kỳ ruột - gan nên có sự tái hấp thu thuốc.
- Nồng độ các chất điện giải: Ca++ máu cao, K+ máu hạ làm thuốc gắn nhiều vào cơ tim hơn.
Để hạn chế nguy cơ tích lũy thuốc trong cơ thể, nên uống thuốc theo từng đợt, muốn chuyển đổi thuốc khác phải nghỉ ít nhất từ 3 - 5 ngày.
Hơn nữa, các glycosid trợ tim là những thuốc độc bảng A, có chỉ số điều trị thấp nên dùng liều nhỏ, theo đường uống. Ngày nay, trong điều trị người ta thường bắt đầu bằng liều thấp (tương đương với liều duy trì) để hạn chế độc tính của thuốc.
4.1.2.3 Tác dụng và cơ chế
- Trên tỉm
Đây là tác dụng chủ yếu. Các thuốc trong nhóm có tác dụng làm tim đập mạnh, chậm và đều. Cụ thể: thuốc làm tâm thu mạnh và ngắn, tâm trương dài ra, nhịp tim chậm lại nên tim được nghỉ nhiều hơn, cung lượng tim tăng và nhu cầu oxy của cơ tim giảm, do đó cải thiện được tình trạng suy tim. Thuốc tác dụng trên tim theo cơ chế sau:
Gắn với Na+ - K+ ATPase và ức chế enzym này, vì vậy làm giảm hoặc mất năng lượng cung cấp cho “ bơm Na+ - K+” hoạt động để khử cực màng tế bào. Khi Na+- K+ ATPase bị ức chế, nồng độ Na+ trong tế bào tăng (do không được trao đổi với K+), điều này ảnh hưởng tới sự trao đổi Na+ - Ca++ sau mỗi hiệu điện thế hoạt động. Cụ thể khi nồng độ Na+ tăng trong tế bào sẽ cản trở Ca++ ra ngoài tê bào, do vậy nồng độ Ca++ trong tế bào tăng sẽ làm tăng sức co bóp của cơ tim, làm tim đập mạnh.
Các trung khu ở cung động mạch chủ và xoang động mạch cảnh cũng chịu ảnh hưởng của Na+- K+ ATPase. Khi enzym này bị ức chế thì tại đó sẽ tăng các xung động giảm áp về trung tâm phó giao cảm và làm giảm trương lực giao cảm, đồng thời giảm dẫn truyền nhĩ thất (do ức chê dòng Ca++ ở nút nhĩ - thất), kết quả làm chậm nhịp tim.
Ngày nay một số tác giả xếp glycosid trợ tim vào nhóm V trong bảng phân loại các thuốc chữa loạn nhịp tim, vì thuốc có tác dụng làm “ổn định màng” theo cơ chế: hoạt hoá dòng K+ tâm nhĩ, gây hiện tượng ưu phân cực, rút ngắn điện thế hoạt động ở tâm nhĩ và tăng thời gian trơ nút nhĩ - thất nên làm nhịp tim chậm và đều lại.
- Các tác dụng khác:
Trên thận: thuốc ức chế Na+K+ATPase ở màng tế bào ống thận, tăng thải muối, nước gây lợi niệu, đồng thời các thuốc này làm tăng cung lượng tim nên máu qua thận tăng, tăng sức lọc cầu thận cũng gây lợi niệu.
Trên cơ trơn: liều cao tăng co bóp cơ trơn dạ dày, ruột nên có thể gây nôn, đi lỏng. Co thắt khí, phế quản, tử cung (có thể gây sẩy thai).
Trên thần kinh trung ương: kích thích trung tâm nôn ở sàn não thất IV.
4.1.2.4 Chỉ định
Các glycosid trợ tim được chỉ định trong các trường hợp sau:
- Suy tim cung lượng thấp.
- Loạn nhịp tim: rung nhĩ, cuồng động nhĩ.
4.1.2.5 Tác dụng không mong muốn
Thuốc có thể gây rối loạn nhịp tim: nhịp tim chậm thêm, block xoang nhĩ, block nhĩ - thất, nặng có thể gây xoắn đỉnh, rung thất, ngừng tim. Biến đổi trên điện tâm đồ: PQ kéo dài, QT ngắn lại, ST hạ thấp và chếch, xuất hiện ngoại tâm thu.
Rốì loạn tiêu hoá: buồn nôn, nôn, tiêu chảy.
Có thể gặp: rối loạn thị giác, rối loạn, thần kinh trung ương (ảo giác, lẫn, mất định hướng).
4.1.2.6 Chống chỉ định
Nhịp tim chậm dưới 70 lần/phút.
Rối loạn nhịp thất: nhịp nhanh thất, rung thất; block nhĩ - thất độ 2, 3; ngoại tâm thu thất.
Viêm cơ tim cấp do bạch hầu, thương hàn...
Thận trọng trong trường hợp Ca++ máu cao, K+ máu thấp.
4.1.2.7 Tương tác thuốc
Các thuốc làm tăng tác dụng và tăng độc tính của digitoxin và digoxin:
- Do làm giảm độ thanh thải: Verapamil, Diltiazem, Amiodaron, đặc biệt là Quinidin.
- Do kìm hãm cytocrom P450 tại gan như: Erythromycin, Tetracyclin.
Các thuốc làm giảm K+ máu: thuốc lợi niệu giảm K+ máu, glucocorticoid, Insulin...
Các thuốc làm tăng loạn nhịp tim: thuốc kích thích 3 - adrenergic, succinylcholin.
Các thuốc làm giảm hấp thu các glycosid trợ tim loại digitalis: cholestyramin, kaolin - pectin, Neomycin, antacid, sulfasalazin...
4.1.3 Các glycosid trợ tim loại strophantus
Gồm G. strophantin (Ouabain) và K. strophantin.
.jpg)
4.1.3.1 Nguồn gốc
G. strophantin (uabain) được chiết từ hạt cây Strophantus gratus.
K. strophantin được chiết từ hạt cây Strophantus kombe, họApocynaceae.
4.1.3.2 Dược động học
Do trong phần genin của các glycosid trợ tim này có 5 nhóm -OH nên thuốc hầu như không tan trong lipid, không hấp thu qua đường tiêu hóa.
Trong máu không liên kết với protein huyết tương và không có chu kỳ ruột - gan nên không tích lũy.
Thuốc xuất hiện tác dụng nhanh 5-10 phút sau tiêm tĩnh mạch. Tác dụng mạnh nhất khoảng 1 giờ sau tiêm.
Không chuyển hóa ở gan. Thải trừ nhanh qua thận dưới dạng còn hoạt tính và không tái hấp thu, thời gian bán thải khoảng 6 giờ.
4.1.3.3 Tác dụng
Làm tim co bóp mạnh và đều theo cơ chế tương tự glycosid trợ tim loại digitalis. Thuốc ít tác dụng trên dẫn truyền nội tại cơ tim nên có thể dùng khi nhịp tim chậm.
Thuốc còn có tác dụng lợi niệu.
4.1.3.4 Chỉ định
Thay thế các glycosid trợ tim loại digitalis khi bệnh nhân không chịu thuốc hoặc kém hiệu quả.
Cấp cứu suy tim cấp vì tác dụng nhanh.
4.1.3.5 Tác dụng không mong muốn
Một số tác dụng không mong muốn có thể gặp phải khi sử dụng thuốc nhóm này như:
- Nôn, tiêu chảy.
- Rung thất.
4.2 Thuốc làm tăng co bóp cơ tim do tăng AMPv
4.2.1 Tác dụng chung
Các thuốc làm tăng biên độ co bóp cơ tim và rút ngắn thời gian co bóp nên có tác dụng tốt trong điều trị sốc, nhưng không cải thiện được tình trạng suy tim như glycosid trợ tim. Các glycosid trợ tim làm tăng biên độ co bóp cơ tim, nhưng tốc độ co bóp tăng vừa phải, thời gian co bóp kéo dài do vậy cải thiện được tình trạng suy tim.
Cơ chế tác dụng chung:
Các thuốc này làm tăng AMPV ở màng tế bào cơ tim, do vậy hoạt hoá proteinkinase phụ thuộc AMPv, khi các proteinkinase được hoạt hoá, nó sẽ giúp cho quá trình phosphoryl hoá kênh Ca++ mạnh hơn dẫn tối tăng Ca++ vào trong tế bào làm tăng co bóp cơ tim.
4.2.2 Các thuốc cường beta - adrenergic
4.2.2.1 Isoproterenol
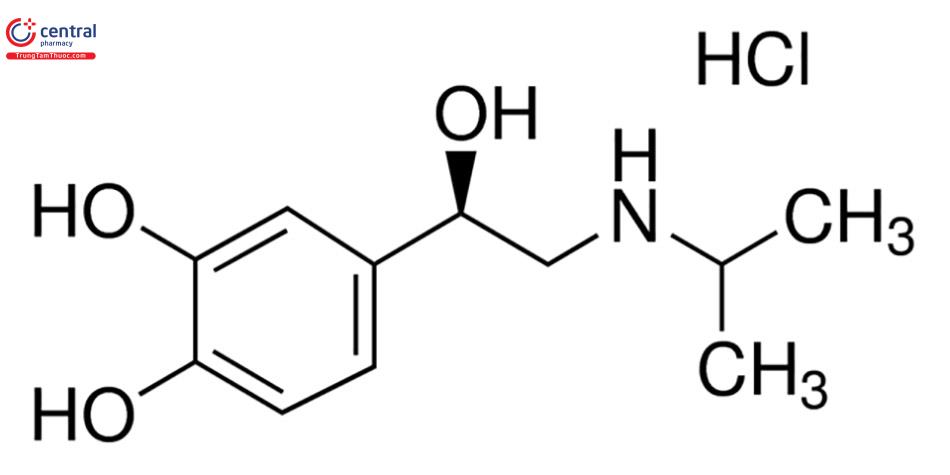
Tác dụng
Thuốc kích thích không chọn lọc trên beta- adrenergic.
Cường adrenergic: làm tim đập nhanh, mạnh, tăng tính dẫn truyền và tính chịu kích thích, lưu lượng tim tăng, huyết áp tối đa tăng, tăng nhu cầu oxy.
Cường beta2 - adrenergic: giãn mạch, giảm sức cản ngoại biên nên giảm hậu gánh, do vậy huyết áp tối thiểu giảm, giãn phế quản.
Do lưu lượng của tim tăng và giãn mạch nên các vùng tạng chịu ảnh hưởng của sốc được tưối máu, nên được dùng điều trị tốt trong suy tim do sốc.
Làm tăng Glucose máu, tăng hủy lipid, do đó sinh năng lượng.
Chỉ định
Suy tim do sốc.
Sốc có hạ huyết áp.
Ngừng tim: kết hợp với xoa bóp tim ngoài lồng ngực; máy kích thích tạo nhịp tim.
Block nhĩ thất, hen phế quản.
Tác dụng không mong muốn
Hạ huyết áp, loạn nhịp tim, nhồi máu cơ tim.
Chống chỉ định
Không dùng cùng thuốc mê như Fluothan, Cyclopropan để hạn chế tăng độc tính trên tim, mạch và huyết áp.
4.2.2.2 Dobutamin
Tác dụng
Thuốc có tác dụng chọn lọc trên beta1- adrenergic.
Trên tim: tăng co bóp cơ tim, tăng lưu lượng tim, tăng nhịp tim vừa phải, do vậy làm tăng ít nhu cầu sử dụng oxy của cơ tim.
Mạch: làm giảm nhẹ sức cản ngoại vi và giãn hệ động mạch phổi nên giảm hậu gánh.
Chỉ định
Suy tim cấp và mạn tính: Dùng từng đợt dobutamin 2 - 4 ngày. Nếu dùng kéo dài phải theo dõi chặt chẽ các tác dụng không mong muốn, không nên vượt quá liều 10 microgam/kg/phút.
Sốc tim (sau mổ tim với tuần hoàn ngoài cơ thể).
Tác dụng không mong muốn
Dị ứng, nhức đầu, khó thỏ, buồn nôn, đau ngực, hồi hộp, có thể có nhịp tim nhanh, ngoại tâm thu thất, huyết áp tăng...
Chống chỉ định
Mẫn cảm với thuốc.
Thận trọng trong rung nhĩ, cuồng nhĩ.
4.2.3 Dopamin
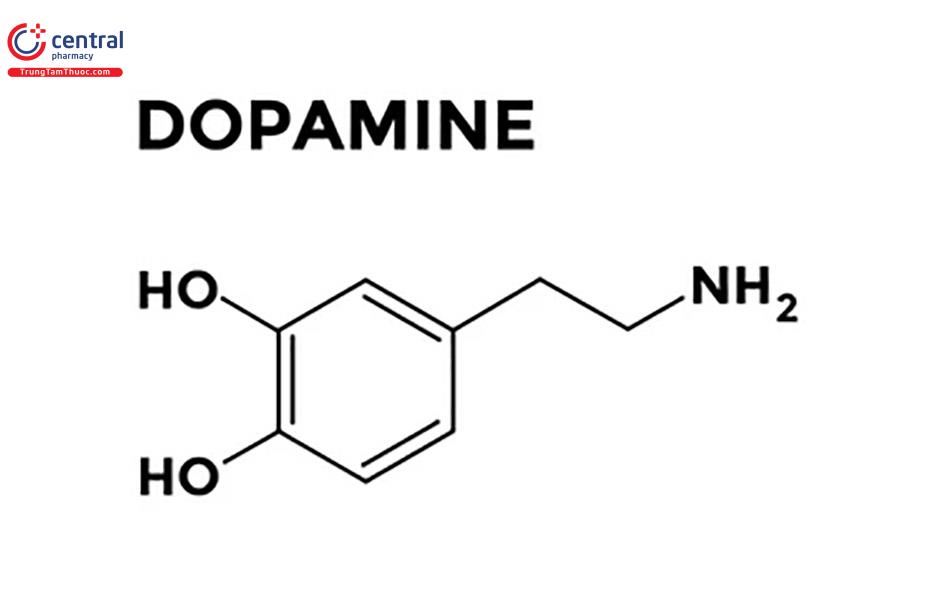
4.2.3.1 Tác dụng
Do chuyển hóa và thải trừ nhanh nên thuốc chỉ dùng theo đưòng truyền tĩnh mạch. Tác dụng của thuốc tùy thuộc vào liều:
Liều thấp 1 - 3 microg/kg/phút: kích thích receptor Dopamin trên thận làm tăng lưu lượng thận gây lợi niệu (do giãn mạch thận và mạch mạc treo).
Liều 2 - 5 microg/kg/phút kích thích beta1 - adrenergic của tim gây các tác dụng tương tự như tác dụng của dobutamin.
Liều 5-10 microg/kg/phút: kích thích receptor alpha- adrenergic ngoại biên gây co mạch, làm tăng sức cản ngoại biên và tăng áp lực phổi làm tăng cung lượng tim.
4.2.3.2 Chỉ định
Thuốc được chỉ định trong các trường hợp bệnh nhân bị suy tim kèm hạ huyết áp.
4.2.3.3 Tác dụng không mong muốn
Tác dụng không mong muốn thường gặp khi sử dụng ở liều cao: Liều cao làm nhịp tim nhanh nhiều, buồn nôn, nôn, đau thắt ngực.
4.2.3.4 Chống chỉ định
Nhịp nhanh thất, ngoại tâm thu thất,
U tế bào ưa Crom.
4.2.4 Các thuốc phong toả phosphodiesterase
Gồm: amrinon, milrinon, enoximon.
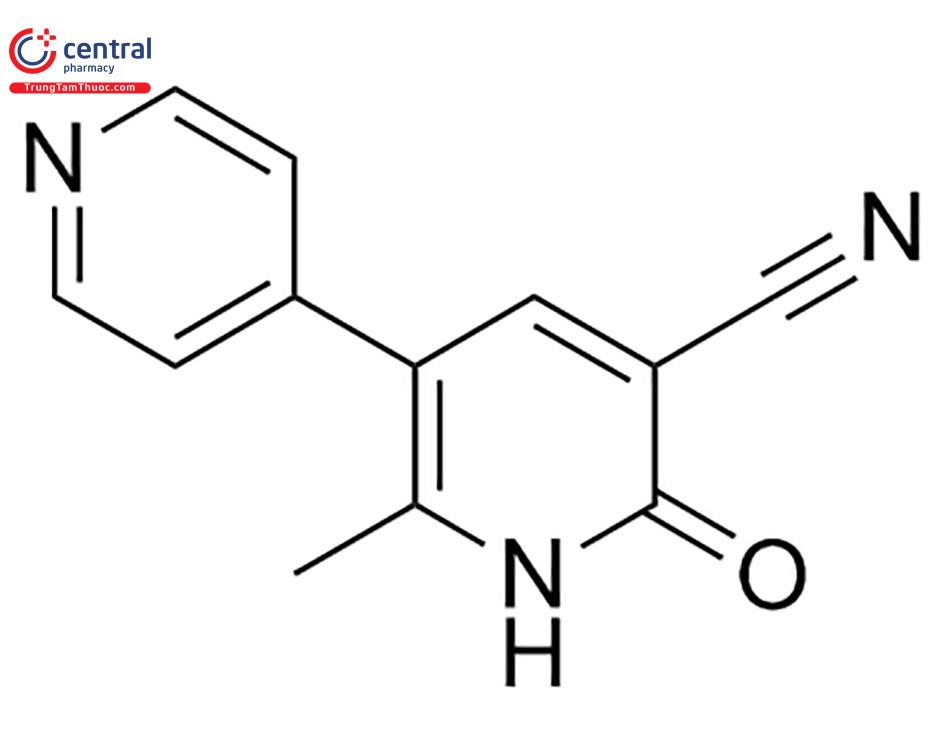
4.2.4.1 Dược động học
Liên kết vối protein huyết tương: amrinon 10 - 22%, milrinon 70%, enoximon 85%.
Thời gian bán thải: amrinon khoảng 3,6 giờ, enoximon 4,2 - 6,2 giờ.
Thải trừ chủ yếu qua thận, một phần dưới dạng chuyển hóa.
4.2.4.2 Tác dụng
Tăng co bóp cơ tim, tăng cung lượng tim.
Giãn mạch dẫn đến giảm tiền gánh và hậu gánh.
4.2.4.3 Cơ chế chung
Các thuốc thuộc nhóm ức chế enzym phosphodiesterase màng tế bào. Enzym này tham gia giáng hóa AMP vòng. Khi enzym bị ức chế thì lượng AMP vòng tăng lên trong tế bào làm tăng lượng Ca++ trong bào tương, tăng sức co bóp cơ tim.
Các thuốc mới này ưu điểm hơn thuốc cổ điển (nhóm xanthin) là: không kích thích thần kinh trung ương.
4.2.4.4 Chỉ định
Suy tim cấp.
Điều trị đợt ngắn ngày ở bệnh nhân suy tim mạn.
Tác dụng không mong muốn
Rối loạn nhịp nhĩ hay thất.
Có thể tổn thương gan.
Sốt, nhức đầu, rối loạn tiêu hoá, giảm vị giác và khứu giác.
Giảm tiểu cầu (nếu dùng kéo dài).
4.2.4.5 Chống chỉ định
Mẫn cảm vối thuốc.
Suy thận nặng.
Các bệnh gây hẹp khít van tim.
4.2.5 Các thuốc diều trị suy tim khác
4.2.5.1 Các thuốc lợi niệu
Gồm: các thuốc lợi niệu quai, lợi niệu thiazid và lợi niệu giữ Kali, có tác dụng làm giảm ứ muôi và nước.
4.2.5.2 Các thuốc giãn mạch trực tiếp
Gồm Hydralazin, natrinitroprussiat làm giảm hậu gánh, Nitroglycerin giảm tiên gánh.
Các thuốc ức chế men chuyển và chen receptor AT1 của angiotensin II
Có tác dụng làm giảm cả tiền gánh và hậu gánh, giảm sự phì đại cơ tim nên được dùng điều trị suy tim mạn tính.
4.2.5.3 Các thuốc chẹn beta - adrenergic
Những năm gần đây, đã dùng một số thuốc chẹn beta - adrenergic như: Metoprolol, Atenolol, Bisoprolol, Carvedilol để điều trị suy tim. Các thuốc này cải thiện được tình trạng suy tim mạn khi dùng liều thấp phôi hợp với các thuốc kinh điển khác, nhự lợi tiểu, glycosid loại digitalis, thuốc ức chế men chuyển.
Các thuốc trợ tim trên làm cho tim hoạt động tốt hơn, tăng cung lượng tim, giúp cho cờ tim đã bị suy yếu co bóp dễ dàng hơn. Vì vậy, thường được dùng để điều trị suy tim.
Tài liệu tham khảo
- ^ Tác giả: Chuyên gia của drug.com, Medications for Heart Failure (Congestive Heart Failure), drug.com. Truy cập ngày 5 tháng 1 năm 2021
- ^ Tác giả: Chuyên gia của NHS.UK, Heart failure, NHS.UK. Truy cập ngày 5 tháng 1 năm 2021
- ^ Tác giả: Patrick Rossignol, Adrian F Hernandez, Scott D Solomon, Faiez Zannad, Heart failure drug treatment, NCBI. Truy cập ngày 5 tháng 1 năm 2021
- ^ Tác giả: Liori S, Kapelios CJ, Savarese G, Filippatos G. (Ngày đăng: Ngày 11 tháng 3 năm 2026), Heart failure evidence update 2026, Pubmed. Truy cập ngày 21 tháng 3 năm 2026
- ^ Tác giả: Mai Tất Tố, Giáo trình Dược lý học, tập 2, Nhà xuất bản Y học, 2012, trang 180-186.

