3 đường phẫu thuật nâng ngực phổ biến trong y khoa
Nguồn : Breast Augmentation Video Atlas
Bản dịch tiếng Việt: Video Atlas phẫu thuật nâng vú
Chủ biên: Wil-liam P. Adams, Jr
Dịch bởi: Ths.Bs Đinh Công Phúc cùng sự hỗ trợ nhóm E-bacsy.
1 Mổ qua đường nếp lằn vú và mặt phẳng kép
1.1 Giới thiệu
Nâng ngực qua đường nếp lằn vú là đường mổ được kiểm chứng khoa học nhất trong y văn. Hầu như mọi nghiên cứu có kết quả đã báo cáo thì sử dụng phương pháp này và cho kết quả tốt nhất qua đường mổ nếp lằn vú. Hiện tại, những tiến bộ làm cho đường mổ này trở thành một vết sẹo thẩm mỹ phần kỳ chất lượng, mảnh mai ở tại nếp lằn vú (IMF) và áp dụng cho nhiều loại vú. Chương này mô tả chi tiết các bí mật của kỹ thuật làm cho vết mổ được tốt nhất.
Những điểm chính
- Đường mổ nếp lằn vú mới có thể dễ dàng được lên kế hoạch trước phẫu thuật nằm chính xác ở nếp lằn vú sau phẫu thuật.
- Trình tự kỹ thuật có hệ thống và tạo khoang cho phép bóc tách rất chính xác hiệu quả
- Thực hiện bóc tách chính xác sẽ cầm máu tốt, nhìn trực tiếp, ít xâm lấn và không dùng kéo đầu tù.
- Phần lớn các nghiên cứu về kết quả nâng ngực ở mức cao đã và đang sử dụng phương pháp qua đường nếp lằn vú.
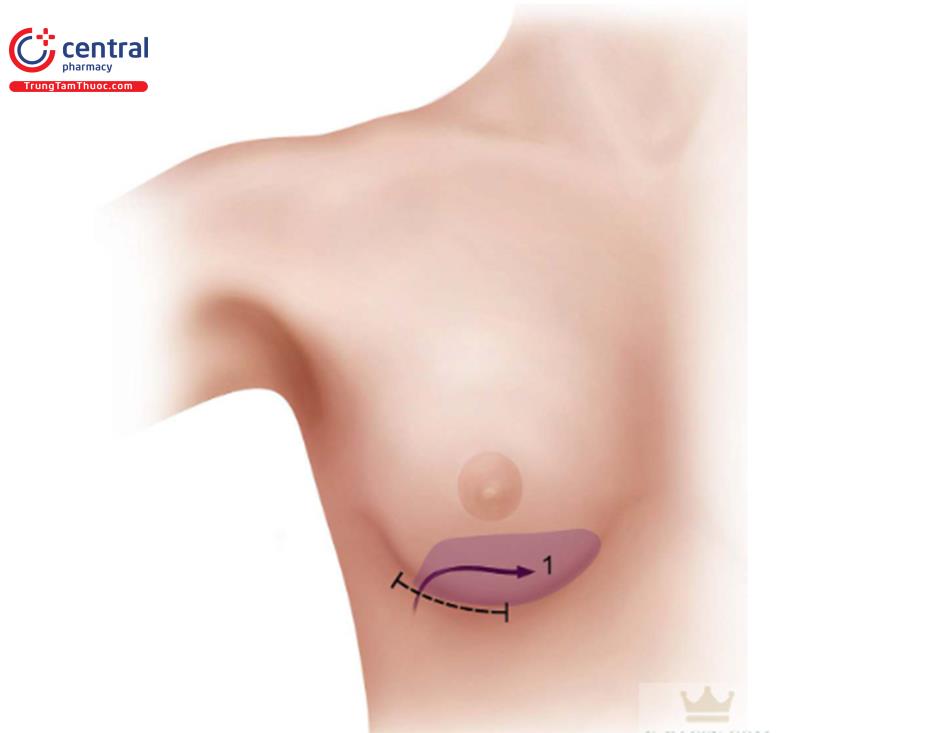
1.2 Vẽ trước phẫu thuật
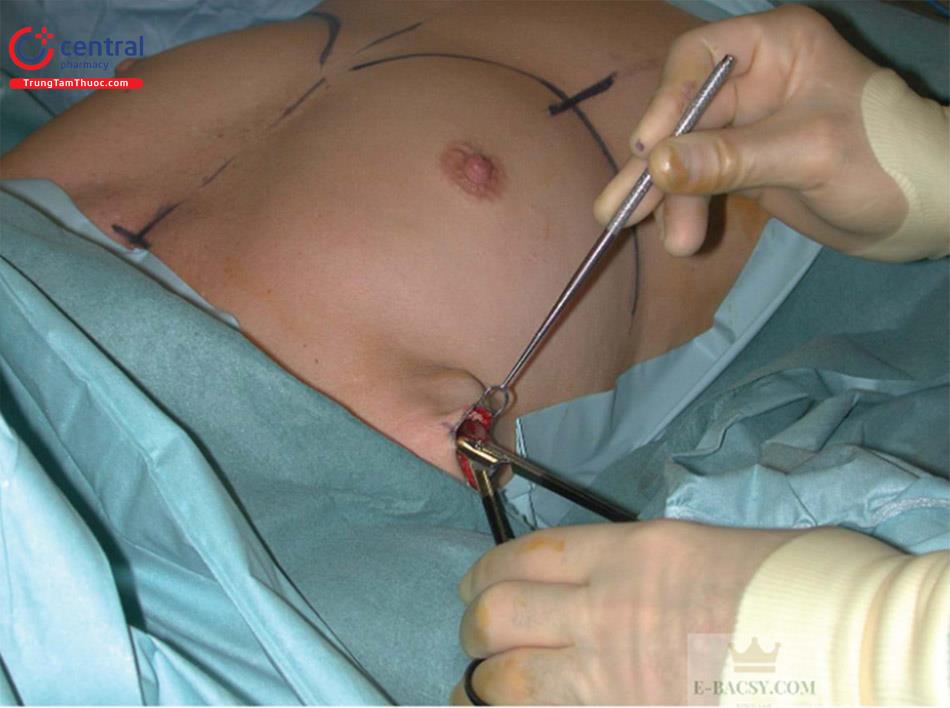
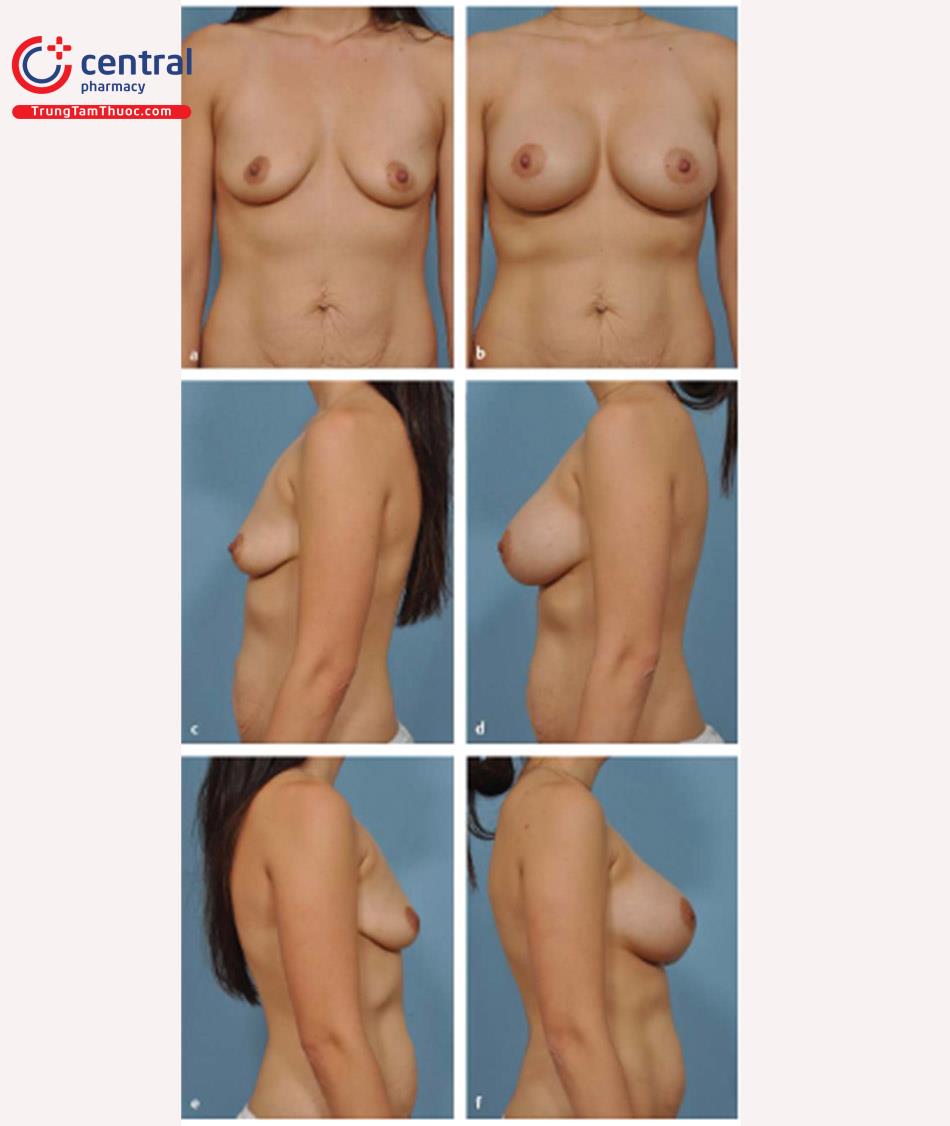
Bệnh nhân được vẽ đường mổ ở vị trí ngồi trước khi làm phẫu thuật ( Hình 8.1).
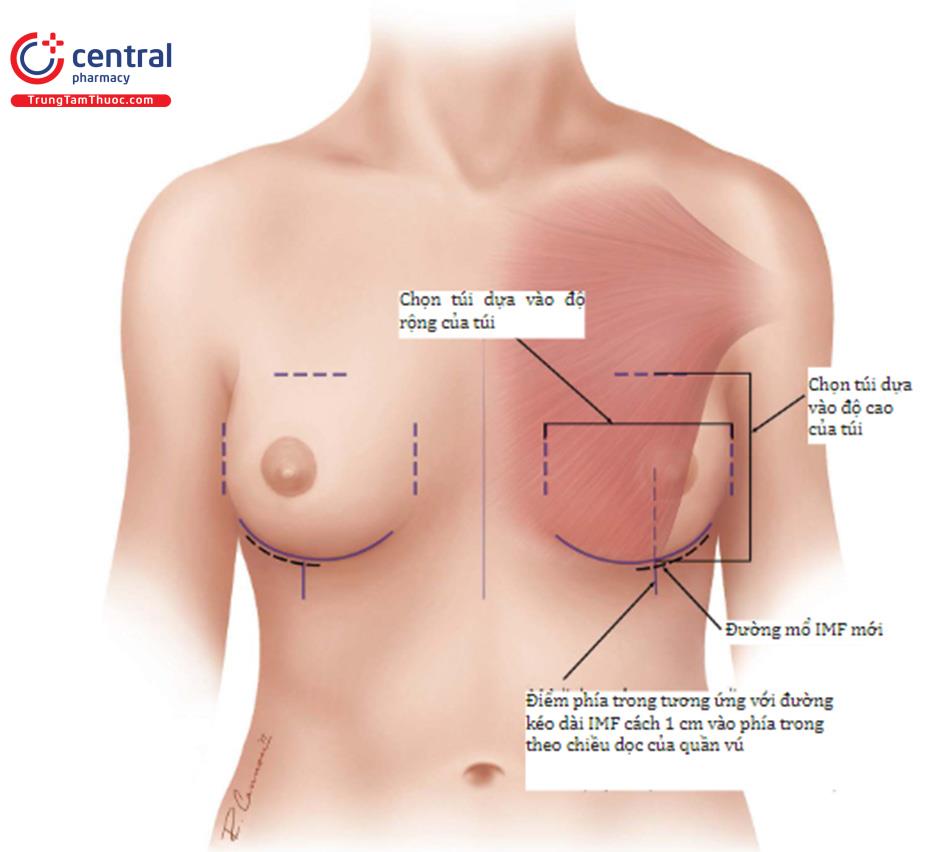
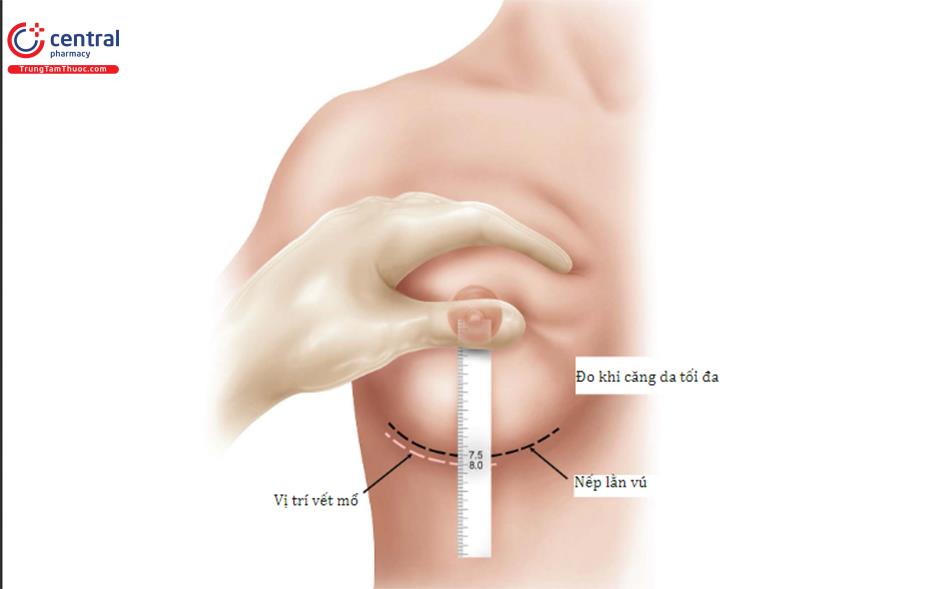
Đường giữa và đường IMF được đánh dấu để tham khảo. Đánh dấu chiều rộng của túi bằng một thước kẹp với một điểm ở trong và 1 điểm bên ngoài tương ứng với chiều rộng của bộ túi được chọn. Dấu chấm ở trong ương ứng với bờ trong chỗ bắt đầu cơ ngực lớn và sau đó sử dụng thước kẹp để đánh dấu phía ngoài bằng với chiều rộng của túi đã chọn. Dùng vị trí nếp lằn vú mới cho bờ dưới của túi, sau đó dùng thước kẹp để đo lên phần trên của vú sao cho bằng chiều rộng của túi. Cuối cùng, đánh dấu vị trí chính xác của đường mổ.
1.2.1 Thiết kế đường mổ
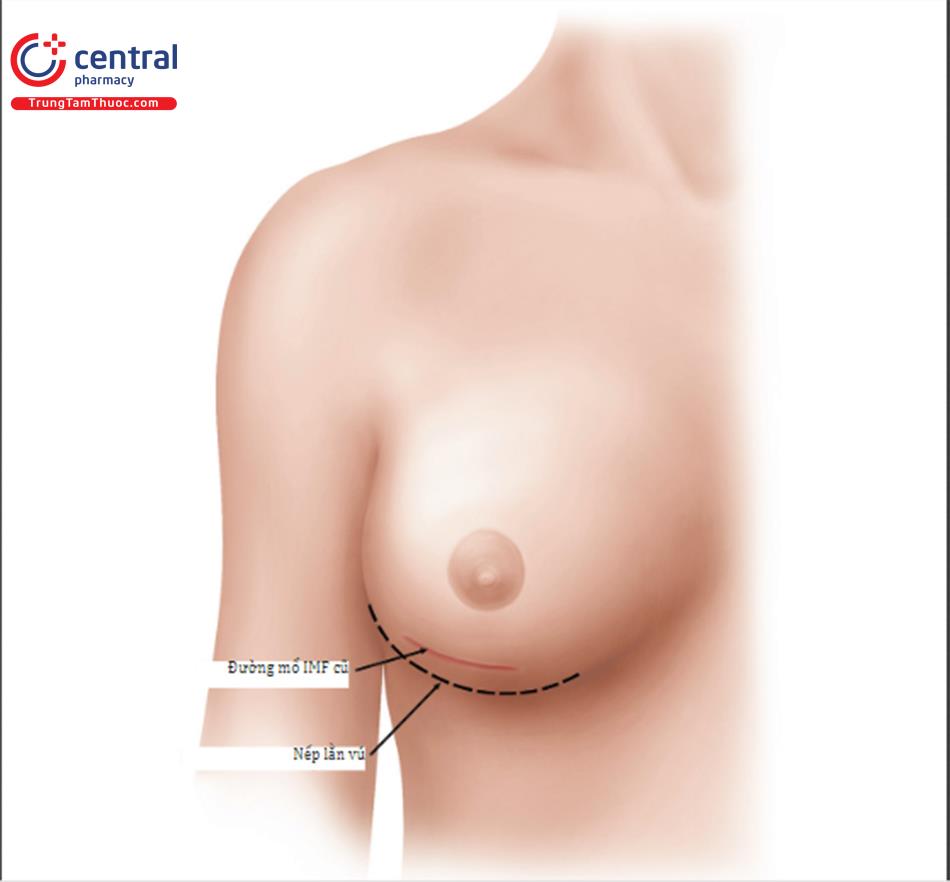
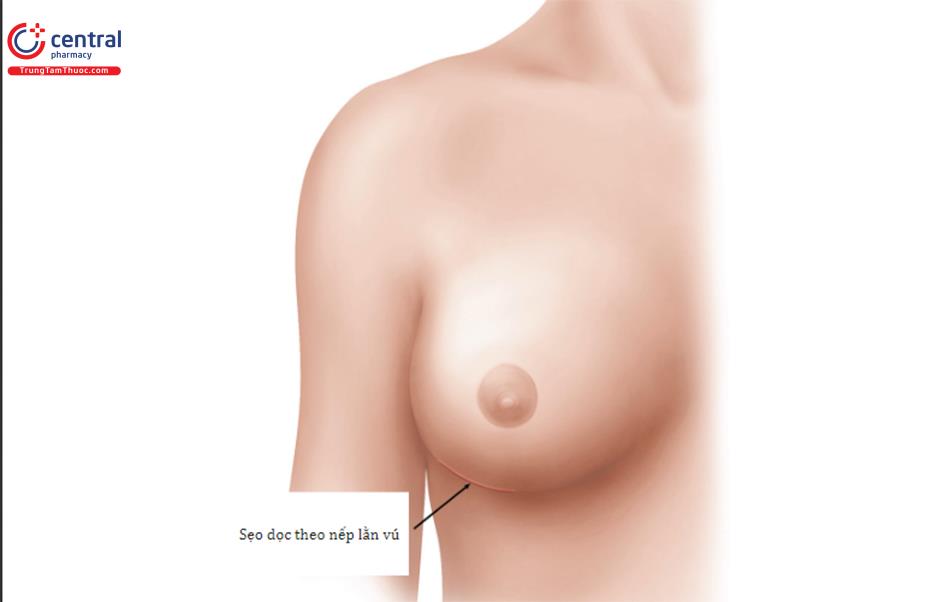
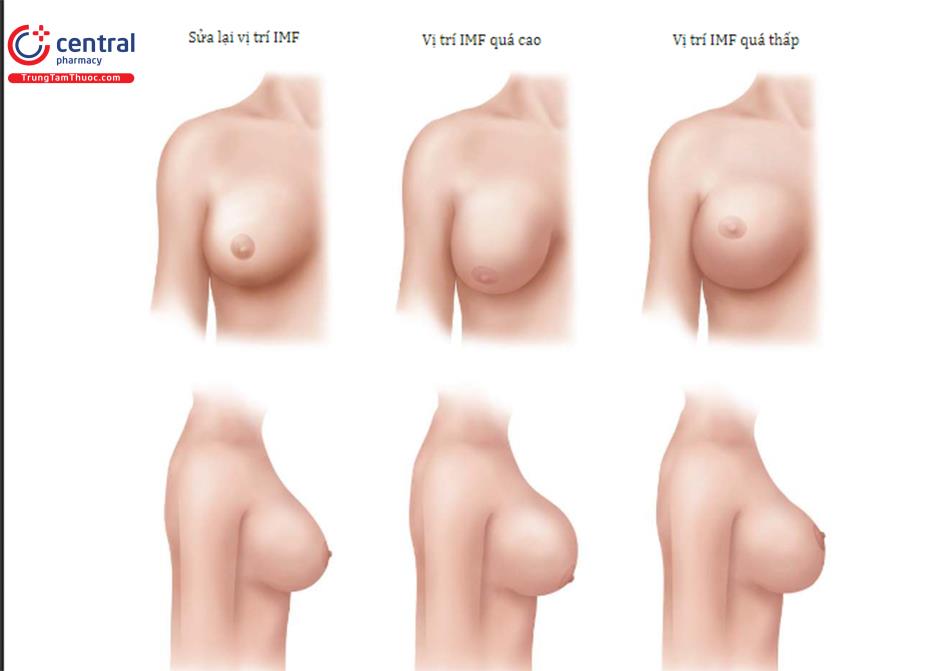
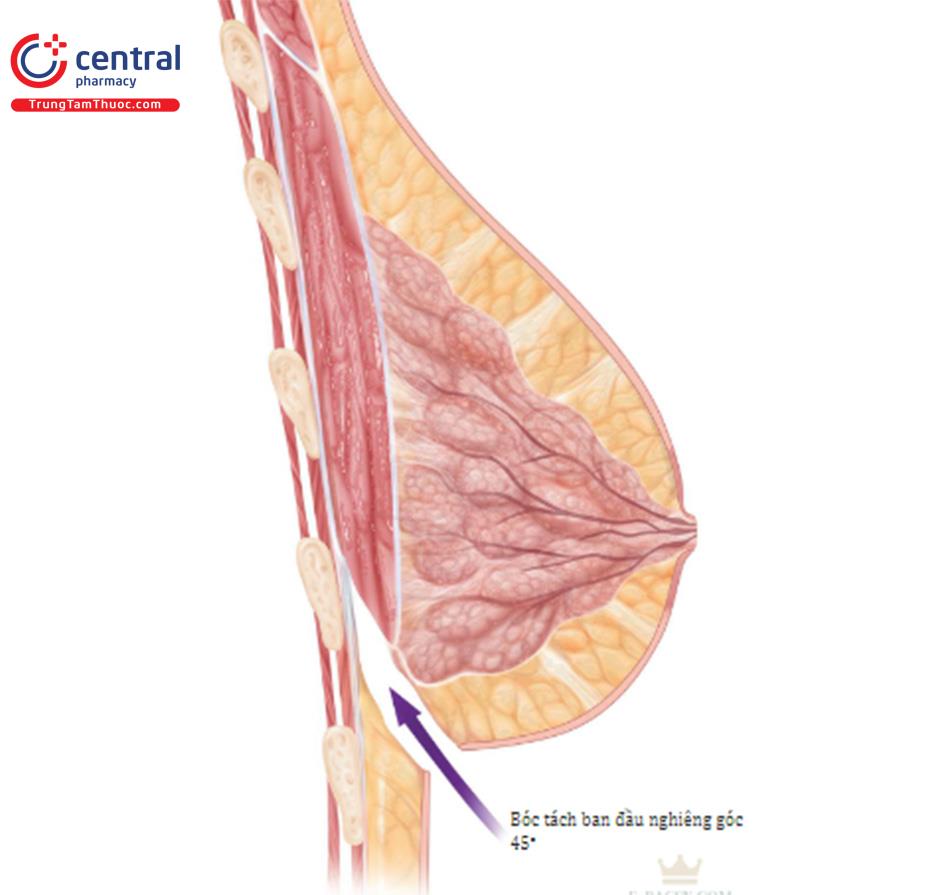
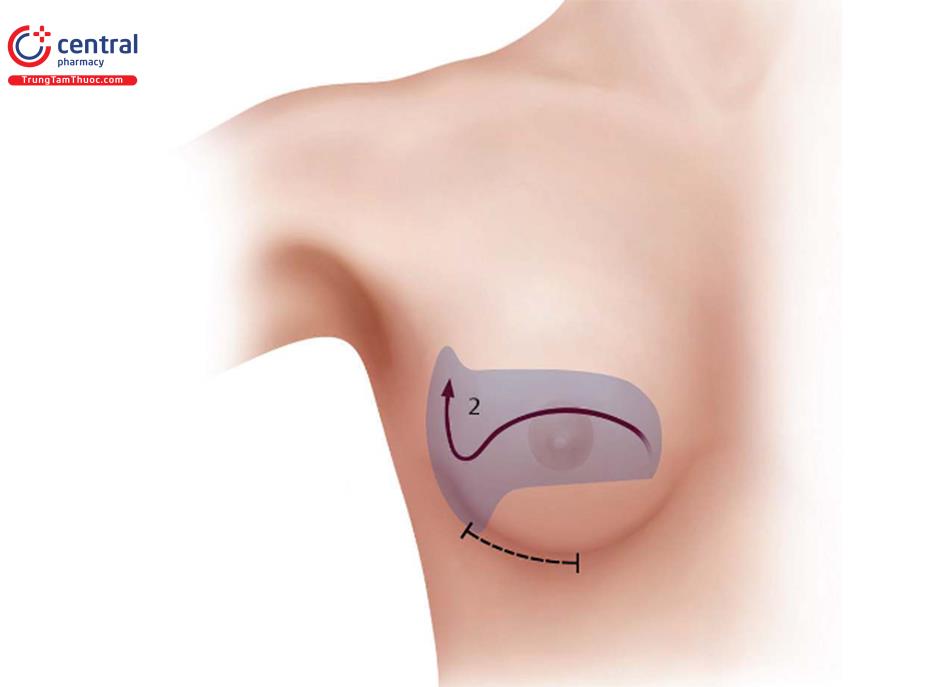
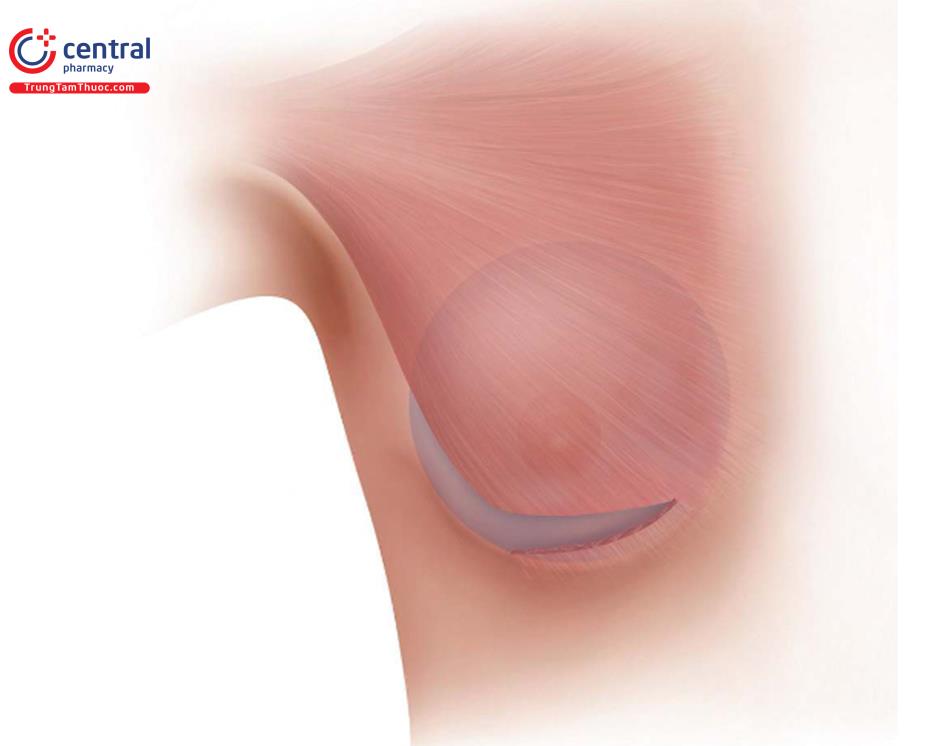
Những tiến bộ về đường mổ dưới vú để nâng ngực đã dẫn đến đường mổ nếp lằn vú mới. Đường mổ này trái ngược với đường mổ cũ ( Hình 8.2), thường được nằm trên 1cm so với IMF trước phẫu thuật; tuy nhiên, phương pháp này không bao giờ mang lại kết quả tốt về vị trí cũng như điều kiện lành vết thương tối ưu. Đường mổ nếp lằn vú mới sẽ nằm ngay tại vị trí của đường nếp lằn vú sau phẫu thuật, có thể ở cùng vị trí với IMF trước phẫu thuật hoặc có thể thấp hơn IMF trước phẫu thuật ( Hình 8.3).
Đường mổ mới có thể được dự đoán bởi những mối liên quan đã biết. Mối liên quan chính để thiết kế đường mổ là chiều rộng nền vú và đo từ núm vú đến nếp lằn vú với độ căng tối đa. Mối liên quan lập kế hoạch dựa trên mô, đã được phát triển trước đó, đã cải tiến thêm bằng cách sử dụng chiều rộng vú, độ căng của da và đo từ núm vú đến nếp lằn vú xác định kích thước túi để làm đầy vú tối ưu nhất. Tuy nhiên, xác định mối liên quan này làm cho việc đặt đường mổ chính xác trong nếp lằn vú có tính linh hoạt cao. Ví dụ bệnh nhân, chiều rộng vú là 12 cm, và độ dài từ núm vú đến nếp lằn vú khi căng da tối đa là 7,5 cm.
==> Xem thêm Lập kế hoạch phẫu thuật tại đây: Quy Trình Nâng Ngực Và Kế Hoạch Phẫu Thuật Dựa Trên Mô Tuyến Vú
Dựa trên các mối liên quan đã biết ( Bảng 8.1), độ dài từ núm vú đến nếp lằn vú ngay lập tức sau phẫu thuật sẽ là 8 cm. Với việc sử dụng thước đo bằng Nhựa, khoảng cách núm vú tới IMF được đo dưới độ giãn tối đa để xác định khoảng cách núm vú đến nếp lằn vú 7,5 cm ( Hình 8.4); do đó, đường mổ sẽ được nằm dưới 5 mm bên dưới nếp lằn vú.
1.2.2 Tổng quan quy trình mổ
Quy trình mổ được chia thành bốn phần chính (Hình 8.7).
Trình tự mổ sẽ được mô tả trong các phần sau.
| Bảng 8.1 Thiết kế vết mổ nếp lằn vú mới | ||||||||
| Khối lượng túi ghép | 200 | 250 | 275 | 300 | 325 | 350 | 375 | 400 |
| Vú rộng | 10.5 | 11 | 11.5 | 12 | 12.5 | 13 | 13.5 | 14 |
| Đặt IMF mới dựa vào khoảng cách(cm) từ núm vú tới IMF( đo dưới độ căng da tối đa) | 7.0 | 7.5 | 7.7 | 8 | 8.25 | 8.5 | 9.0 | 9.5 |
| Tên viết tắt: NF-IMF, Núm vú- nếp lằn vú. | ||||||||
1.3 Bóc tách bước đầu
Dụng cụ
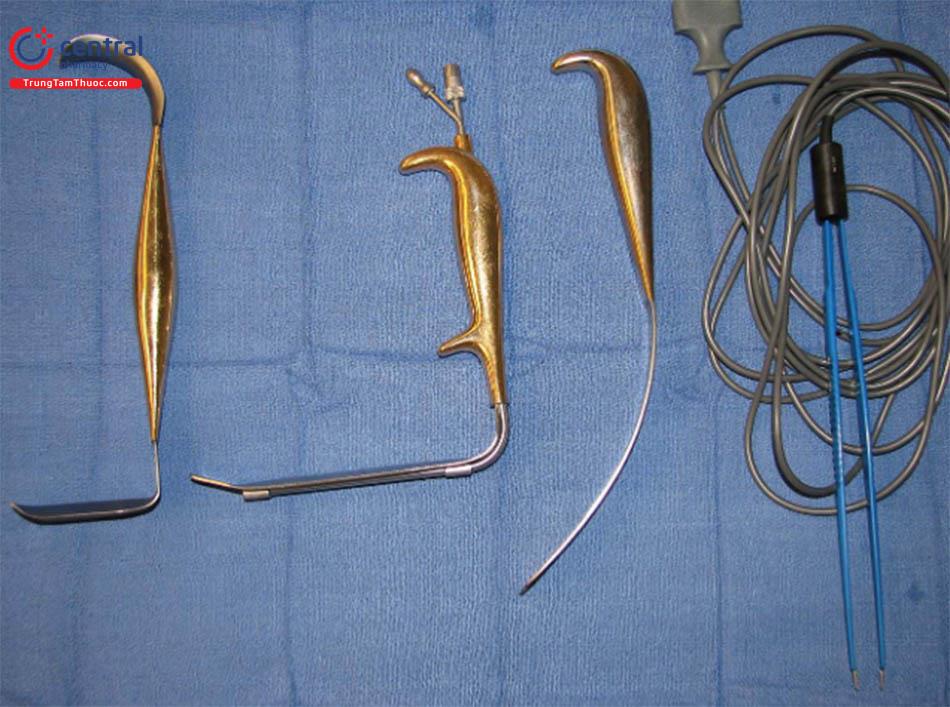
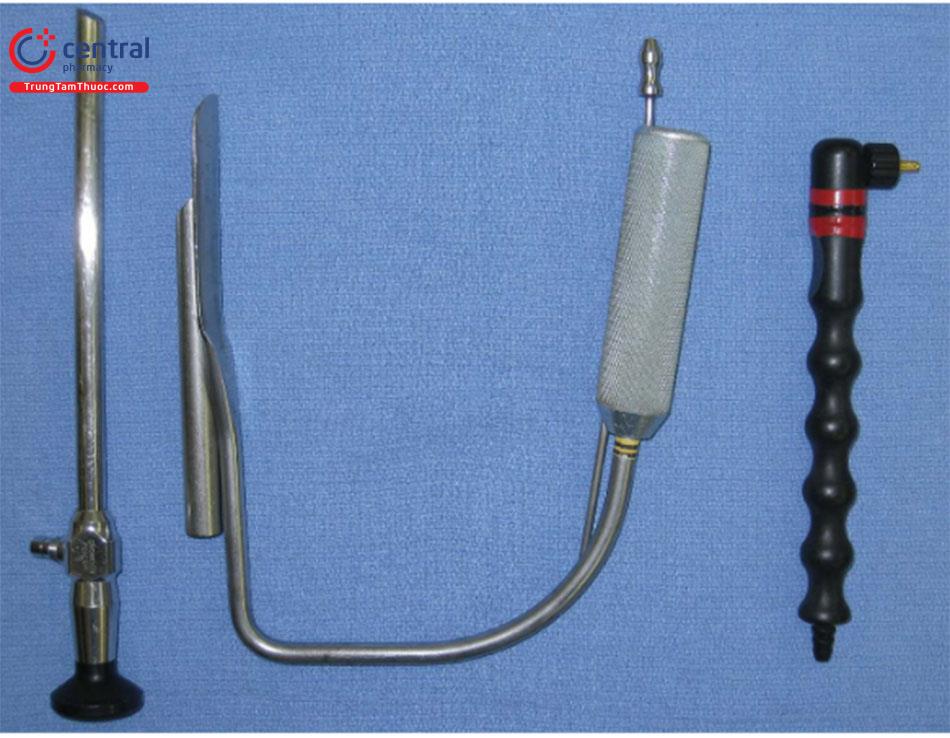
Năm dụng cụ chuyên dụng được dùng cho kỹ thuật này. Chúng bao gồm: retractor có 2 đầu, dụng cụ đẩy túi, retractor không răng có đèn có ống hút khói, dao mổ điện đơn cực có chuyển chế độ trên tay cầm, đèn mổ có ánh sáng tốt.( Hình.8.8).
1.3.1 Đánh dấu và vẽ
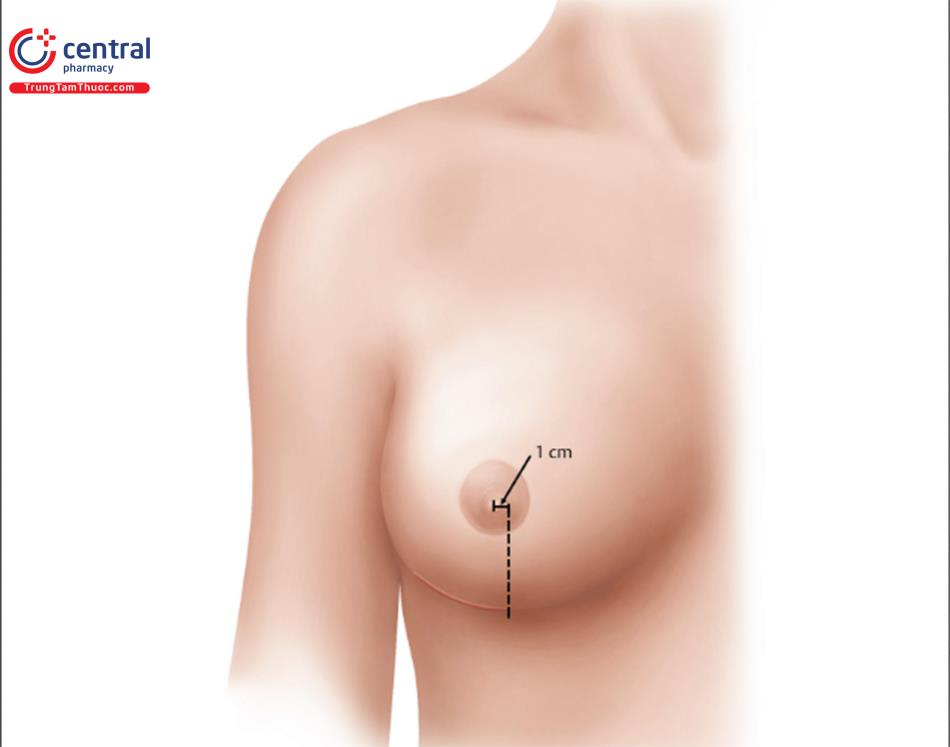
Đường mổ thực hiện chính xác tại vị trí IMF dự kiến sau phẫu thuật như được mô tả trước ( Hình 8.3). Nói chung, cuối đầu trong của đường mổ IMF là cách đầu núm vú 1cm khi chiếu thẳng xuống đến nến nếp lằn vú, và đường mổ dự kiến sẽ cong theo đường nếp lằn vú và phụ thuộc vào chiều dài và kích thước của nhu mô túi.
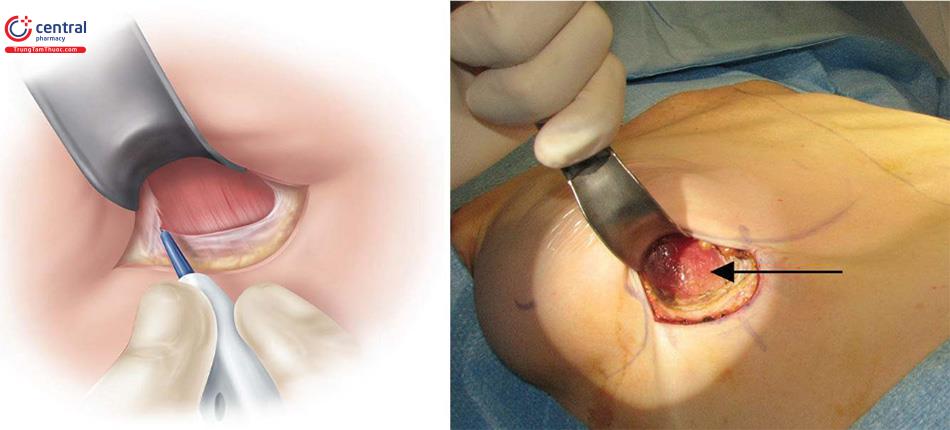
1.3.2 Vết mổ
Chiều dài của đường mổ phụ thuộc vào loại túi và kích thước của túi. Khi kích thước của túi tăng thì chiều dài của đường mổ tăng theo và điều tương tự, túi nhám thì đường mổ dài hơn túi trơn. Chiều dài đường mổ không bao giờ nhỏ hơn 3,75 cm đối với bất kỳ loại túi nào, vì đây là mức tối thiểu để nhét túi vào cho chính xác, nhìn trực tiếp để bóc tách tổ chức, một nguyên lý chính của kỹ thuật này.
Điều này cũng giúp bác sĩ phẫu thuật tránh dùng dụng cụ cùn để tách tổ chức, kỹ thuật ngày dẫn đến vị trí không chính xác, và tỷ lệ biến chứng cao hơn bao gồm cả co thắt bao xơ và lệch vị trí ảnh hưởng không tốt đến đời sống sau này của bệnh nhân.
1.3.3 Chi tiết về Kỹ thuật
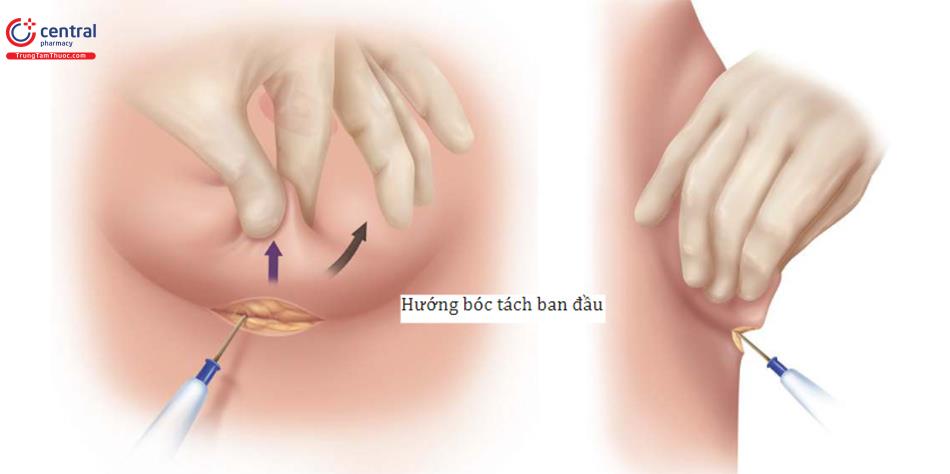
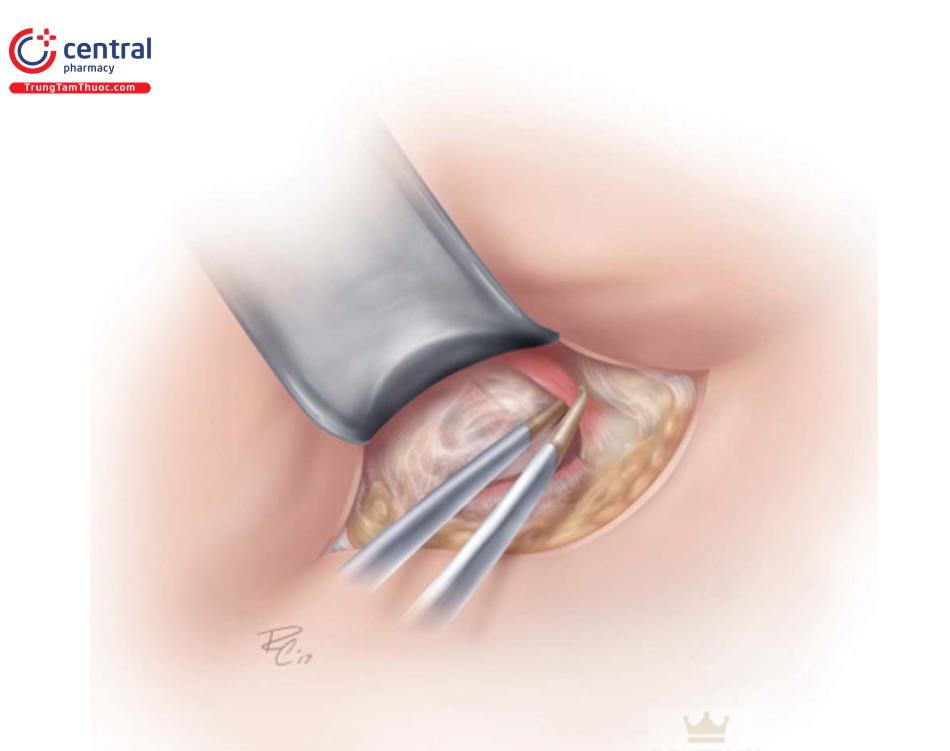
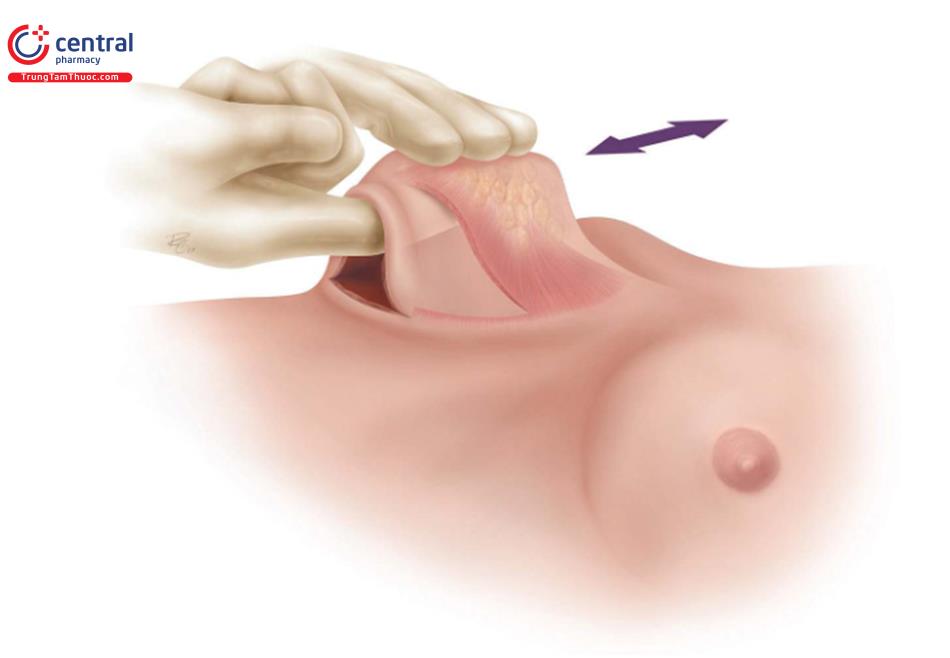
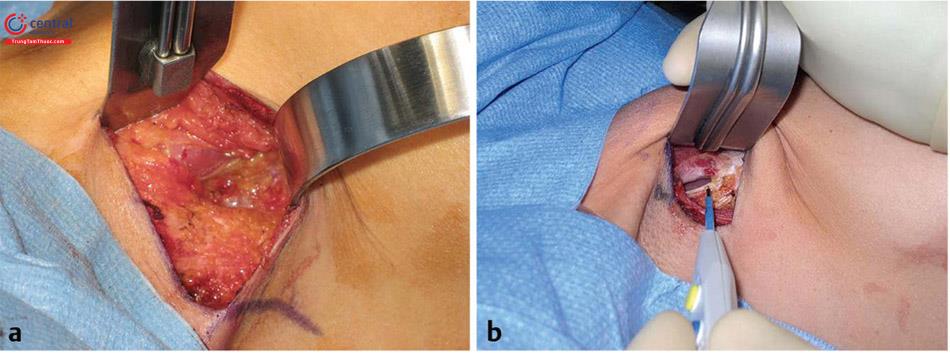
Đối với một bác sĩ phẫu thuật thuận tay phải, đứng bên phải bệnh nhân, rạch da đến lớp giữa hạ bì, và ban đầu thực hiện bóc tách được qua lớp hạ bì bằng đầu đốt điện. Tiếp theo, kéo da ở vùng dưới vú lên (Hình 8,9) và thực hiện việc bóc tách lên trên theo diện nhìn thấy cho đến quần vú.
Đây là một kỹ thuật quan trọng ban đầu để tránh nhu mô tuyến vú đổ xuống che lấp vết mổ tại IMF, sau đó có thể dẫn đến biến dạng sau phẫu thuật. Không nên dùng móc đôi kéo da hay bất kỳ retractor nào để kéo vết mổ vào lúc này. Qua đường mổ IMF thi chúng ta nhìn trực tiếp để bóc tách, định hướng từ nông đến sâu hướng vào chỗ bám cơ ngực lớn, nằm khoảng 1->2 cm trên nếp lằn vú ( Hình 8.10).
1.3.4 Những điều cần lưu ý
Bất kỳ loại bóc tách nào trong khu vực IMF sẽ dẫn đến việc hạ thấp thụ động IMF xuống thấp hơn vị trí dự kiến của nó; nếu vùng IMF yếu thì dưới sức nặng của túi có thể làm cho đường IMF rơi xuống và điều này nhấn mạnh thêm các vấn đề phát sinh khi đặt túi quá lớn khi chọn sai túi. Vì lý do này, điều có phần quan trọng là bóc tách lên phần trên ngay lập tức sau khi rạch da được kéo lên. Sử dụng 1% Lidocaine với epinephrine trong vết mổ là rất hữu ích để giảm thiểu bất kỳ chảy máu nào, và tất cả các trường hợp chảy máu phải đốt cầm máu trước khi mổ bóc tách sâu hơn để cho phép chúng ta hình dung tốt nhất diện túi mà không có máu chảy ra
Nếu vị trí IMF quá thấp (phải) thì vú to ở phần dưới.
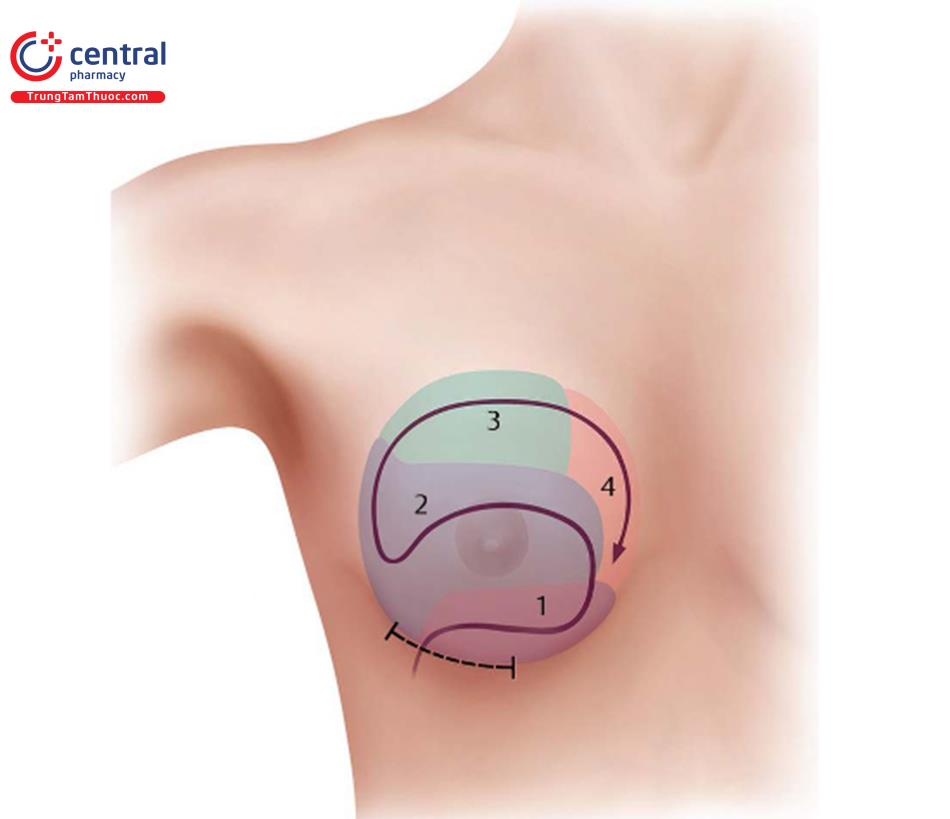
(1) Chia phần nguyên ủy dưới của cơ ngực lớn.
(2) Tạo đường cong ra ngoài và xác định phần ngoài của túi.
(3) Phần trên của túi.
(4). Phần trong của túi/chia phần trong của cơ ngực lớn
1.3.5 Ưu điểm
Sau khi kéo da lên, dùng retractor 2 đầu để kéo da lên nhằm bóc tách sâu hơn dưới da. Thay đổi vị ví của retractor 2 đầu khoảng 1-2 giây/lần để tạo lực căng tối ưu tại vị trí bóc tách, và điều này sẽ tạo điều kiện để xác định cơ ngực lớn. Lúc này, chúng ta sẽ thấy nhiều những mạch máu xiên nhỏ và kiểm soát chảy máu để máu lan ra ngoài mô. Khi nhận dạng được cơ ngực lớn, dùng retractor kéo lên để định vị lại thêm 1 lần nữa, , và kéo phần cơ ngực và nhu mô vú ra phía trước ( Hình 8.11).
Điều này cho thấy một cách trực tiếp là đúng cơ ngực lớn và không phải là cơ răng trước hoặc cơ gian sườn, và đây là cơ sở an toàn để tạo khoang túi dưới cơ ngực lớn. Trong nhiều năm qua, khi thực hiện đặt túi mặt phẳng kép thì đã có cách hiểu sai, là việc bóc tách giữa cơ ngực lớn và nhu mô tuyến vú, và sau đó mới bóc tách tạo khoang túi dưới cơ ngực lớn. Đây là lỗi logic, vì không biết phải bóc tách bao nhiêu giữa nhu mô và cơ cho đến khi tạo thêm khoang túi.
1.4 Phần 1: Tách cơ / khoang túi
1.4.1 Dụng cụ
Retractor có 2 đầu, đèn mổ và máy đốt điện đơn cực có chuyển chế độ trên tay cầm, dùng để bóc tách chính trong phần này.
1.4.2 Đánh dấu và vẽ
Chỗ bắt đàu bên dưới của cơ ngực lớn là điểm bắt đầu chia cơ.
1.4.3 Chi tiết về kỹ thuật
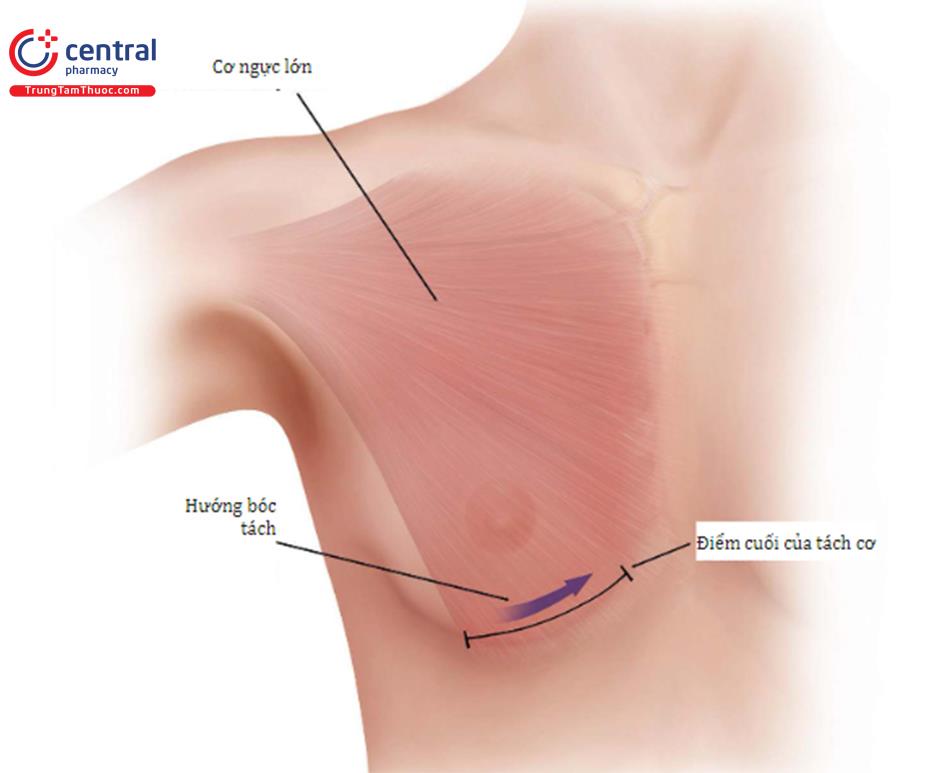
Trình tự quy trình được thực hiện trong 4 phần. Khi đã xác định được cơ ngực lớn, nơi bắt đầu chia ( Hình 8.13) của cơ này có thể từ bờ ngoài cho đến phần giữa của cơ ngực lớn.
Khi chia và cắt cơ ngực lớn thì phải dùng dao mổ điện để cầm chuẩn sạch máu chảy; tuy nhiên, khi mặt phẳng dưới cơ ở vùng quanh quần vú đã lỏng lẻo thì chúng ta đã đi đúng mặt phẳng dưới cơ ngực lớn ( Hình 8.14), tiếp tục dùng dao mổ điện để bóc tách thêm để tạo khoang túi cho phù hợp. Để tạo mặt phẳng kép chuẩn loại 1 thì dùng Retractor 2 đầu kéo tổ chức ra trước để bóc tách sâu xuống dưới và vào trong mặt phẳng túi. Chia cơ ngực lớn có thể bắt đầu từ phần bên ngoài của cơ hay cũng co thể đi từ trong ra ngoài, tùy thuộc vào sở thích của bác sĩ phẫu thuật.
Khoảng gần đường giữa dọc theo chỗ chia cơ ngực lớn, dùng retractor quay ngược 180 độ và đổi sang phần đầu dài hơn để tạo thuận lợi khi nhìn sâu vào trong để bóc tách. Tại mọi thời điểm, xác định và cầm máu ngay các mạch máu xuyên nhỏ khi chúng chảy máu. Tất cả các nguồn gốc của chảy máu gồm chỗ cắt cơ ngực lớn phải kiểm soát được sau phẫu thuật ( Hình 8.15).
Sự phân chia cơ ngực lớn sẽ dừng lại trước khi đạt tới bờ xương ức, và không tiếp tục chia thêm cơ ngực lớn lên trên dọc theo xương ức. ( Hình 8.16)
1.4.4 Những điều cần lưu ý
Nhận dạng không chính xác cơ ngực lớn hoặc nhầm lẫn của cơ ngực lớn với cơ liên sườn, cơ răng trước hoặc cơ ngực bé dẫn đến bóc tách tạo khoang túi không chính xác, tăng nguy cơ chảy máu, tăng nguy cơ tràn khí màng phổi chảy máu, hoặc tăng nguy cơ tràn khí màng phổi.
Để tránh điều này, điều quan trọng là khi bắt đầu bóc tách nên hướng về phía bờ trong của quần vú. Khi xác định giải phẫu cơ ngực lớn chúng ta nên đặt nút gạc làm dấu. Nếu không xác định được các mạch máu xiên nhỏ thì dẫn đến máu chảy ra phẫu trường và không thể nhìn trực tiếp để thực hiện bóc tách, và sẽ làm cho cuộc mổ ít chính xác hơn và thời gian dài hơn. Một lỗi hay gặp của nhiều bác sĩ phẫu thuật là khi chia cơ ngực lớn qua vùng xương ức thậm chí qua bờ trong xương ức. Điều này nên tránh bằng mọi giá, vì nó dẫn đến nhiều kết quả không mong muốn.
1.4.5 Điểm nổi bật
Gây mê toàn thân và sử dụng thuốc liệt cơ có tác dụng ngắn và tạo điều kiện cho sự bóc tách khi kéo cơ lên đến giảm thiểu chấn thương do kéo cơ và giảm thời gian tiếp xúc với cơ. Chia cắt cơ ngực lớn là phần đầu tiên của bóc tách vì điều này mở ra khoang túi cho các giai đoạn còn lại. Cầm máu chuẩn là rất quan trọng cho việc bóc tách này. Tất cả các mạch máu xiên, bất kể lớn hay nhỏ, đều được xác định và cầm máu bằng máy đốt trước khi chúng chảy máu. Các cơ nhỏ thì thường có các mạch máu chạy dọc theo thân cơ, , và những mạch máu này cần được đặc biệt tìm ra và sử dụng phương pháp đốt điện đơn cực có chuyển mạch bằng tay, tạo điều kiện thuận lợi cho việc cầm máu chắc chắn. Chỗ cắt vào cơ ngực lớn nằm trên IMF 1 cm.
1.5 Phần 2: Xác định giải phẫu / khoang túi
1.5.1 Dụng cụ
Retractor có 2 đầu, đèn mổ và máy đốt điện đơn cực có chuyển chế độ trên tay cầm.
1.5.2 Điểm mốc
Xác định mặt phẳng giữa cơ ngực lớn và cơ ngực bé hay là ở trên mức của núm vú.
1.5.3 Chi tiết về Kỹ thuật
Theo sự phân chia phần dưới của cơ ngực lớn (xem Phần 1), phần thứ hai của quá trình bóc tách bắt đầu bằng cách mở rộng mặt phẳng đến mức ngang giữa vú hoặc hơi trên núm vú. Khi thực hiện bóc tách từ bên ngoài và xác định cơ ngực bé nằm sâu dưới mặt phẳng bóc tách và cơ răng trước nằm dọc theo thành bên ngực ( Hình 8.18)
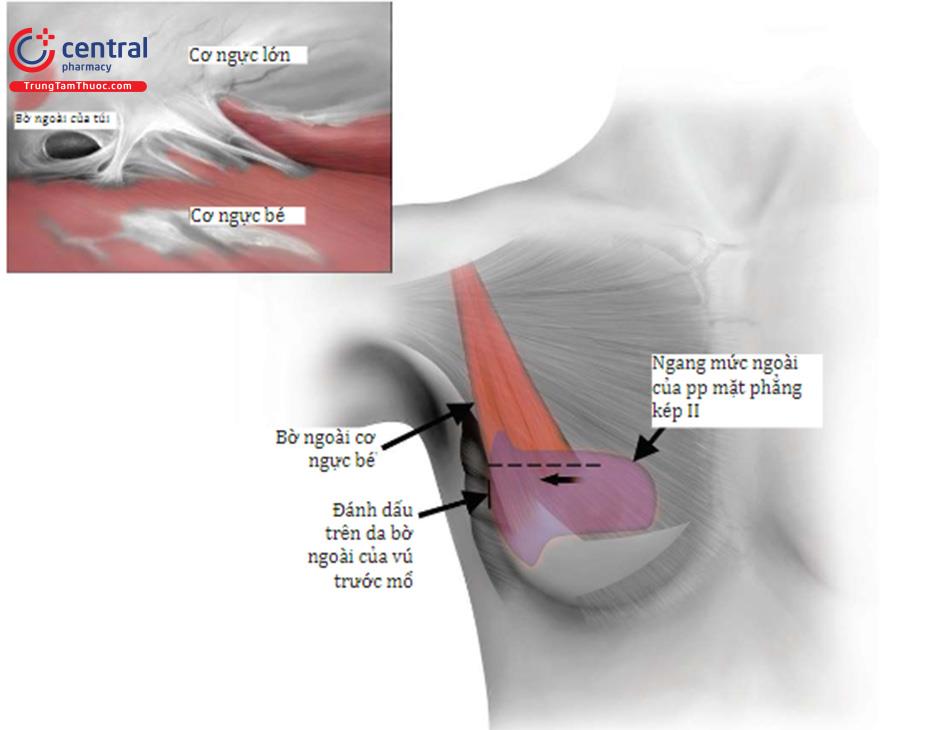
Điều quan trọng là ở tại núm vú hoặc trên núm vú thì khi bóc tách phải giảm thiểu tối đa sự nhầm lẫn các cơ ngực bé, cơ ngực lớn và cơ răng trước. Một khi đã xác định được cơ ngực bé, thực hiện bóc tách xuống phía dưới, cắt hết bất kỳ dải cơ phía ngoài của cơ ngực lớn còn lại và nhận dạng cơ răng trước nằm ở lớp sâu để tiếp tục bóc tách. Cuối cùng, xác định được chiều rộng mặt bên của túi là quan trọng (Hình 8.19).
Bóc tách bên ngoài khoang túi để xác định chiều rộng túi và phải phù hợp với chiều rộng nền túi đã chọn trước (túi tròn hoặc túi giọt nước). Dùng bút vẽ da để đánh dáu trước phẫu thuật sẽ giúp bác sĩ phẫu thuật xác định chiều rộng của bóc tách tạo khoang túi phía ngoài. Bác sĩ phẫu thuật cũng có thể sử dụng bờ ngoài của cơ ngực bé như một điểm cần tương ứng với đánh dấu trên da. Nếu có sự khác biệt giữa hai hướng dẫn mang tính bước ngoặt này, chúng ta sẽ có xu hướng sử dụng cơ ngực bé làm phần chính. Điều chỉnh cuối cùng của mặt bên của túi có thể thực hiện dễ dàng với túi tại chỗ và nhìn trực tiếp để bóc tách.
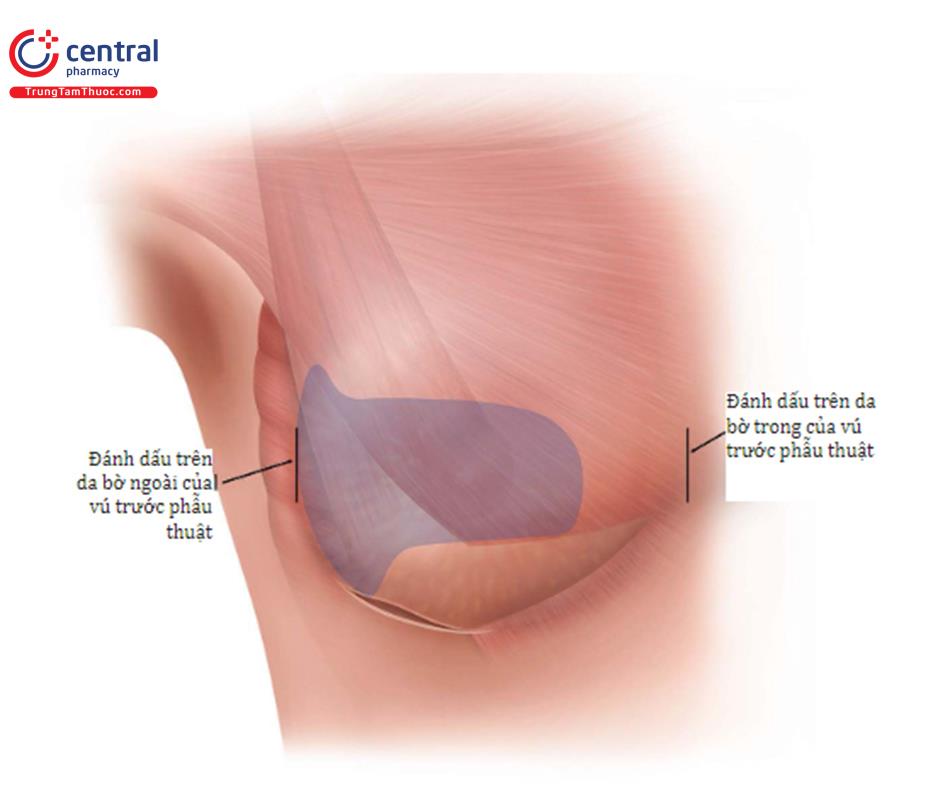
1.5.4 Những điều cần lưu ý
Nếu đường cong bên ngoài quá thấp sẽ khó bóc tách tạo khoang túi. Bác sĩ phẫu thuật nên đảm bảo phần thứ hai của quá trình bóc tách được thực hiện bên dưới núm vú để tránh bất kỳ sự nhầm lẫn nào giữa cơ ngực lớn, cơ ngực bé và cơ răng trước. Mặc dù thông hiểu về giải phẫu rất tỉ mỉ, song vẫn có thể vô tình nâng một phần cơ ngực bé. Khi phát hiện ra điều này, có thể được điều chỉnh lại mặt phẳng giải phẫu cho chính xác; tuy nhiên, phòng ngừa chủ động với kỹ thuật phù hợp là phòng ngừa lý tưởng nhất.
1.5.5 Ưu điểm
Phẫu trường sạch không máu làm cho việc xác định giải phẫu được mô tả dễ dàng và đơn giản. Có máu chảy ra phẫu trường giữa ngực lớn và ngực bé / thành ngực cần được xác định và kiểm soát. Đây là bản chất của phòng ngừa chảy máu về sau.
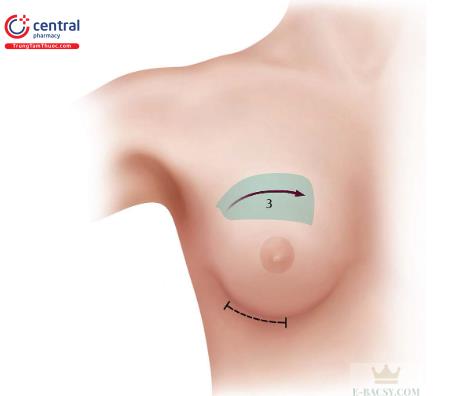
1.6 Phần 3: Phần trên của khoang túi
1.6.1 Dụng cụ
Retractor có 2 đầu, retractor không răng có ống hút khói, đèn mổ và máy đốt điện đơn cực có chuyển chế độ trên tay cầm.
1.6.2 Chi tiết về kỹ thuật
Sau khi đã xác định mặt bên của khoang túi (xem Phần 2), thực hiện bóc tách ở phần trên cơ ngực bé. Tiếp theo, đổi sang retractor sang đầu dài hơn.
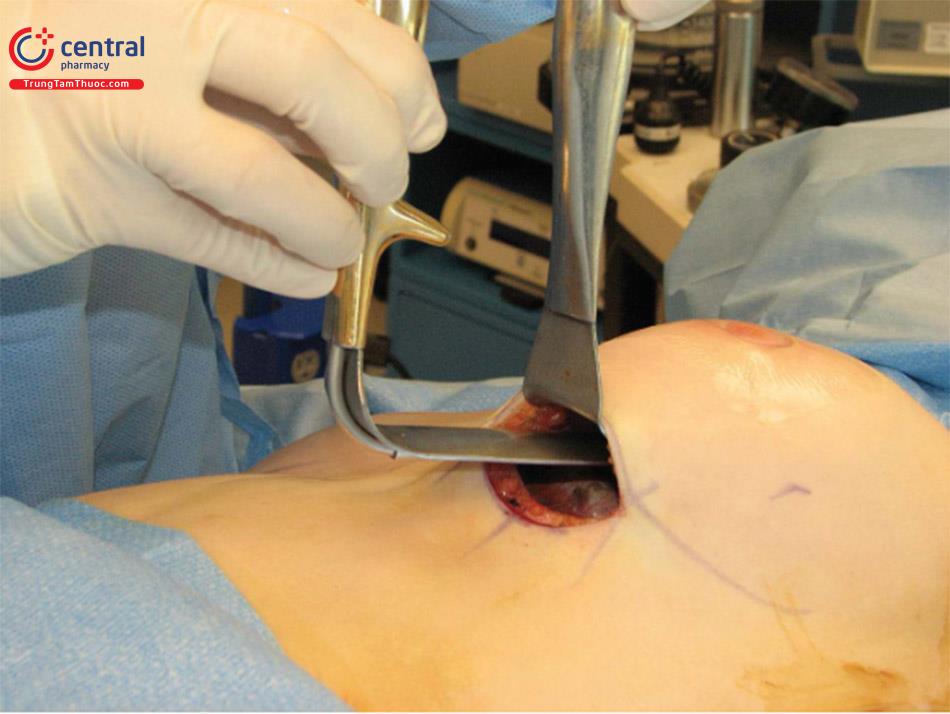
1.6.3 Những điều cần lưu ý
Khi bóc tách phần trên của khoang túi thì dùng hút khói gắn vào retractor. Với đèn mổ tốt, ánh sáng qua quang sợi trên retractor là không cần thiết. Khi chuyển đổi dụng cụ trong khoang túi, dụng cụ sau đặt nằm dưới dụng cụ trước và rút dụng cụ trước ra để tránh chấn thương cho xương sườn thành ngực dẫn đến chảy máu và đau sau mổ ( Hình 8.21).
1.6.4 Ưu điểm
Khi bóc tách phía trên vú được hoàn thành dựa vào chiều cao túi đã vẽ trước.( Hình 8.22).Nói chung, với túi tròn hay túi cao đầy hình giọt nước, bóc tách khoang túi phía trên có thể cao hơn một chút so với chiều cao của túi. Ngược lại, với các túi cao ít đầy hình giọt nước, việc bóc tách túi trên phải được giới hạn ở chiều cao của túi, nếu bóc tách nhiều dễ bị xoay túi. Các thuận lợi của bóc tách quá nhiều đã lỗi thời và không được hỗ trợ bởi dữ liệu này, ngay cả trong bối cảnh dùng túi tròn, trơn.
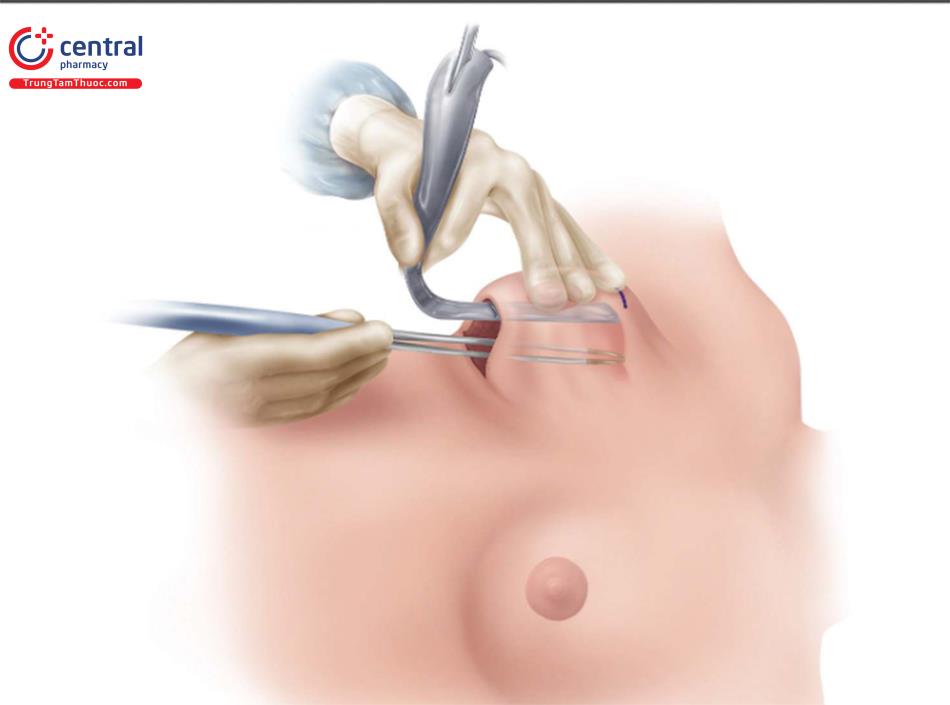
1.7 Phần 4: Phần bên trong của Túi
Phần 4 của 4 là phần bóc tách khoang túi ở phía trong và chia phần phụ của cơ ngực lớn ở phía trong mà không chia phần chính của cơ ngực lớn (Hình 8.23).
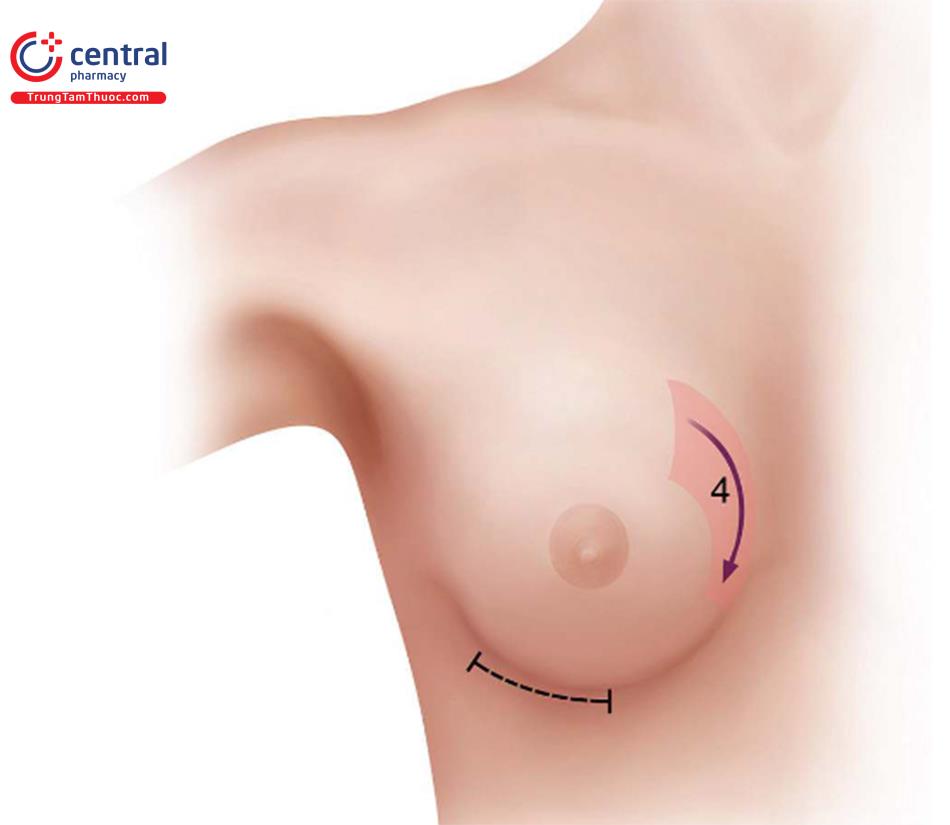
Dụng cụ
Retractor có ống hút khói, đèn mổ và máy đốt điện đơn cực có chuyển chế độ trên tay cầm.
1.7.1 Đánh dấu và vẽ
Bờ trong của cơ ngực lớn.
1.7.2 Chi tiết về kỹ thuật
Phần cuối cùng của bóc tách tạo khoang túi là chia cắt phần phụ của cơ ngực lớn ( Hình 8.24).
Một lần nữa, phải xác định các mạch máu xiên lớn trong các khu vực này và phải được kiểm soát nếu tiếp xúc trong quá trình bóc tách. Điều quan trọng nữa là phải cắt những gân màu trắng của cơ ngực lớn; tuy nhiên, phần chính của cơ ngực lớn nên giữ nguyên để tối đa hóa sự bao phủ mô mềm trên túi ( Hình 8.25).
1.7.3 Cẩn thận
Điều quan trọng là phải cẩn thận khi gặp nhánh lớn của động mạch vú trong, đặc biệt là ở khoang liên sườn thứ hai và thứ ba. Nếu tiếp cận các mạch máu này thì nên kiểm soát tốt và đốt cầm máu; tuy nhiên, không nhất thiết (khu-yến nghị) phải xác định các mạch máu này trong khoang liên sườn nếu chưa nhìn thấy trực tiếp trong lúc bóc tách (xem Phần 3). Điều quan trọng là tránh cắt vào thân chính của cơ ngực lớn, vì điều này dẫn đến khả năng biến dạng không xác định cũng như nguy cơ sờ thấy túi, gợn sóng, co kéo, không cân đối và u cục.
1.7.4 Những ưu điểm
Để bóc tách khoang túi ở trong đến cuối cùng là rất hữu ích, vì khi bóc tách để giải phóng các dải mô mềm đính phía trong phòng ngừa lộ túi phía trong. Bằng cách sử dụng trình tự quy trình, khoang túi ở trong có thể được xác định dễ dàng thông qua đường mổ nếp lằn vú và phẫn thuật chính xác. Những nguyên ủy phụ có màu trắng phải cắt để tách nó ra một cách chính xác trong khi duy trì sự nguyên vẹn của cơ ngực lớn để bao phủ lên trên túi.
1.8 Điều chỉnh mặt phẳng kép và chuẩn bị bỏ túi
Sau khi tạo khoang túi 4 phần, điều chỉnh mặt phẳng kép được thực hiện khi chỉ định (Video 8.7).
1.8.1 Dụng cụ
Retractor 2 đầu, đèn mổ, dao mổ điện đơn cực.
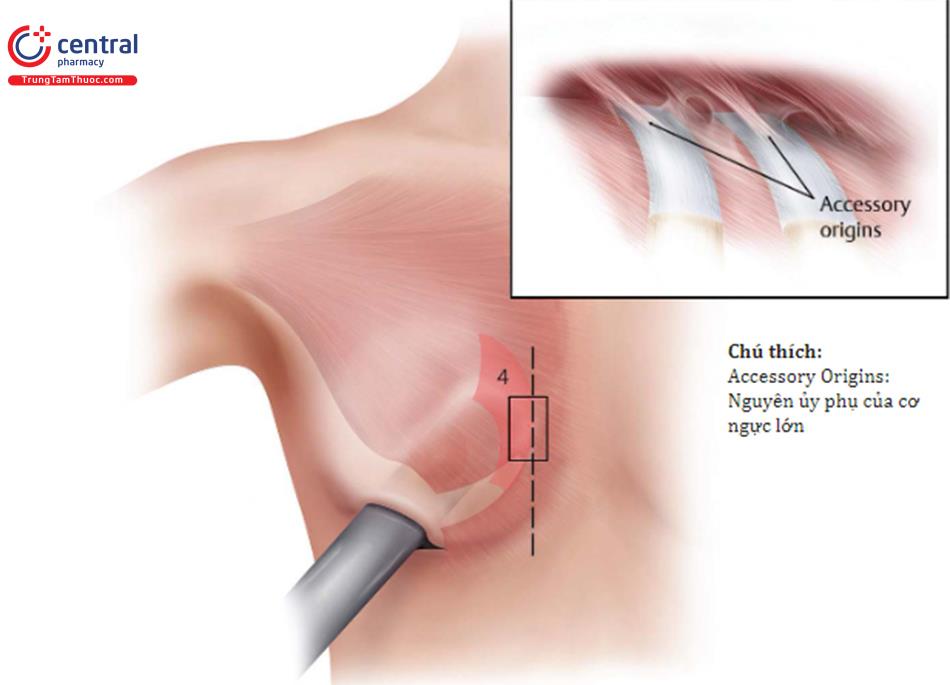
1.8.2 Điểm mốc
Không.
1.8.3 Chi tiết về kỹ thuật
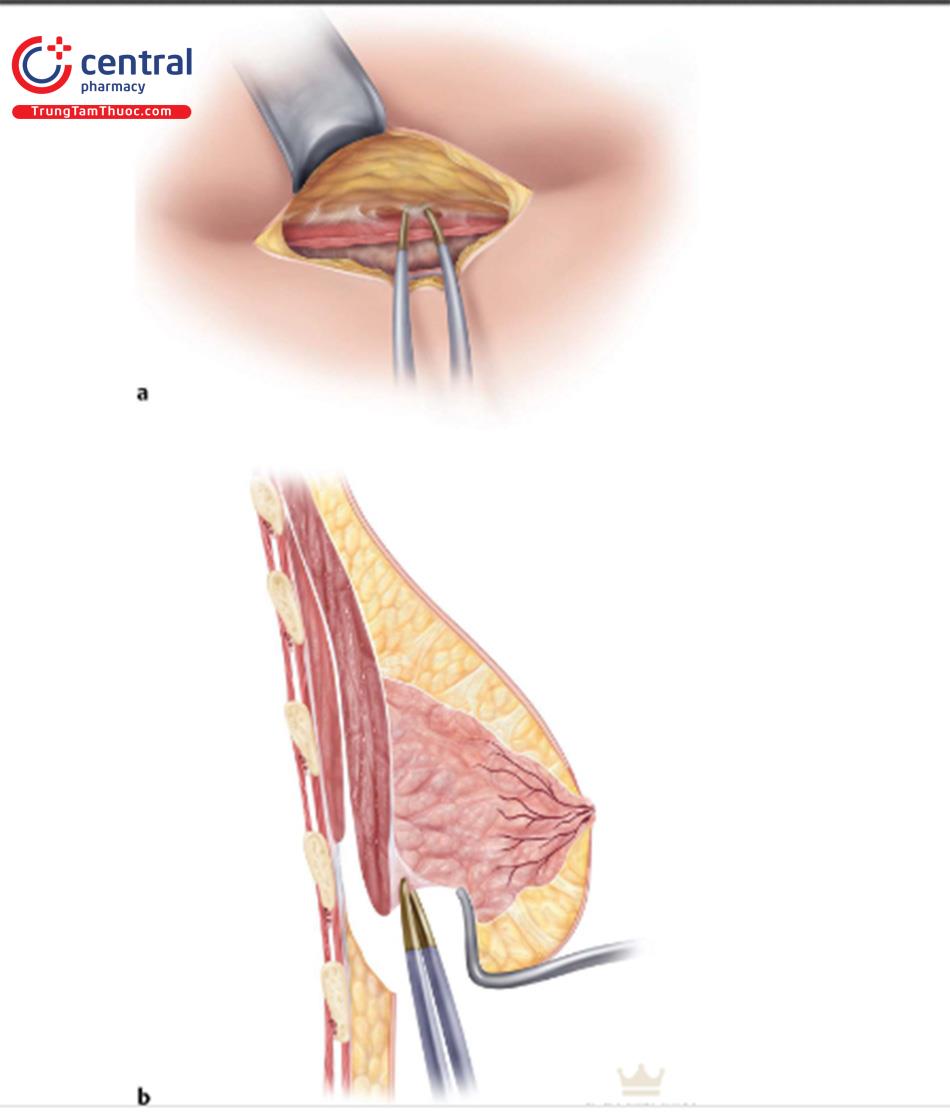
Mở rộng mặt trước phần dưới của vú có thể giúp xác định vị trí mặt phẳng kép để tương tác giữa túi và mô mềm được tốt nhất. Dùng ngón tay trỏ đặt vào khoang túi với đầu ngón tay chỉnh vào chỗ chia cơ ngực lớn. Đẩy ngón tay ra trước để điều chỉnh cho túi được nhô ra hơn sau khi nâng. Nếu giãn ra trước bị hạn chế thì phải đánh giá lại (cả cơ ngực và nhu mô phần dưới vú;
Nếu các bác sĩ phẫu thuật cảm thấy rằng cần mở rộng ở phần dưới tốt hơn, thì thực hiện điều chỉnh mặt phẳng kép.
Trong một số trường hợp như vú bị sa trễ, da lỏng lẻo và di động giữa mặt phẳng nhu mô tuyến vú và cơ hoặc một số vú bị co kéo phần dưới, định hướng mặt phẳng kép II hoặc III có thể được mong muốn để làm cho nhu mô tuyến vú ở phần dưới được nhiều hơn và để hỗ trợ mở rộng khoang túi ( Hình 8.27). Tạo mặt phẳng kép I, II và III dựa trên mô tả nguyên bản của kỹ thuật này.

Trong thực tế, có vô số mối liên quan giữa mặt phẳng kép I và III.
3 Mặt phẳng kép I là sự phân chia bờ dưới cơ ngực lớn (trái ngược với không có sự phân chia bờ dưới cơ ngưc lớn, được gọi là đặt túi dưới cơ truyền thống). Mặt phẳng kép II tách bờ dưới cơ ngực lớn đến bờ dưới quần vú. Mặt phẳng kép III tách bờ dưới cơ ngực lớn đến bờ trên quần vú. Trên thực tế, các trạng thái này là nhiều hơn để phân loại, nhưng khi tạo mặt phẳng kép có thể có vô số trạng thái giữa mặt phẳng kép I và mặt phẳng kép III.
Bằng cách kéo nhu mô vú ra trước và sờ nắn nhu mô vú, bác sĩ phẫu thuật có thể xác định liệu có nên thực hiện thao tác mặt phẳng kép hay không. Mặt phẳng kép II hoặc III được thực hiện bằng cách tách phần dính giữa cơ ngực lớn và nhu mô vú (Hình 8.28).
Tách tổ chức dính giữa cơ ngực lớn và nhu mô vú sẽ gây ra sự di chuyển / xoay / co kéo các cạnh cơ ngực lớn trong khi duy trì độ che phủ tổ chức ở bên trong phủ qua túi. Sự di chuyển vị trí của cơ nhiều hơn của túi ở phần dưới của vú so với nhu mô vú tạo ra một mặt phẳng dưới tuyến ở phần dưới của vú với độ bao phủ của cơ ở phần trong và phần trên của vúi (xem Chương 7: Nâng ngực mặt phẳng kép).
Khi đã xác định mặt phẳng túi, túi được chuẩn bị bằng nước muối sinh lí và sau đó là tưới rửa 3 loại kháng sinh có betadine.
1.8.4 Những điều cần lưu ý
Trong túi mặt phẳng kép, mối liên quan mặt phẳng kép chính xác chỉ có thể được dự đoán. Đánh giá và quyết định điều chỉnh mặt phẳng kép cụ thể là quyết định duy nhất của phẫu thuật viên trong lúc mổ, nhằm tránh bóc tách quá mức và giảm độ bao phủ cơ về sau. Bóc tách từ từ, từng ít một để cho cơ lớn kéo xoay dần lên. Sau khi bóc tách 1 ít, nên sờ nắn hai bên để đánh giá kết quả. Tránh bóc tách quá mức. Tách 1 ít cơ ngực lớn ra khỏi nhu mô vú sẽ dẫn đến cơ co rút / xoay. Không có bệnh nhân nào phải bóc tách cho lên trên bờ trên của quần vú.
1.8.5 Ưu điểm
Việc điều chỉnh mặt phẳng kép nên được thực hiện sau khi hoàn thành quá trình bóc tách khoang túi. Bác sĩ phẫu thuật thường nghĩ rằng việc bóc tách giữa cơ ngực lớn và nhu mô vú dễ thực hiện hơn trước khi bóc tách tạo khoang dưới cơ ngực; tuy nhiên, cách tiếp cận này ít chính xác hơn và cũng ảnh hưởng đến các cơ chế cơ học của bờ dưới cơ ngực lớn được gắn vào nhu mô vú trong phần đầu của quá trình bóc tách.
1.9 Vú 2 bên
Là một bác sĩ phẫu thuật thuận tay phải, chúng tôi thực hiện bóc tách tạo khoang của vú bên phải trước và sau đó lăn bệnh nhân về phía tôi để thực hiện bóc tách tạo khoang vú bên trái ở cùng phía bàn mổ (Video 8.8). Điều này cũng an toàn và và cũng giúp toàn bộ kiếp phẫu thuật hoạt động thuận lợi hơn.
1.10 Chuẩn bị bỏ túi / Nhét túi
Túi phải được chuẩn bị theo các nguyên tắc của kế hoạch 14 điểm.4 Điều quan trọng nhất là vúng này phải được tưới bằng dung dịch đã được chứng minh.5 Tưới ba thuốc kháng sinh với có hoặc không betadine đã được chứng minh trong các nghiên cứu độc lập có tỷ lệ co kéo túi thấp hơn 10 lần.
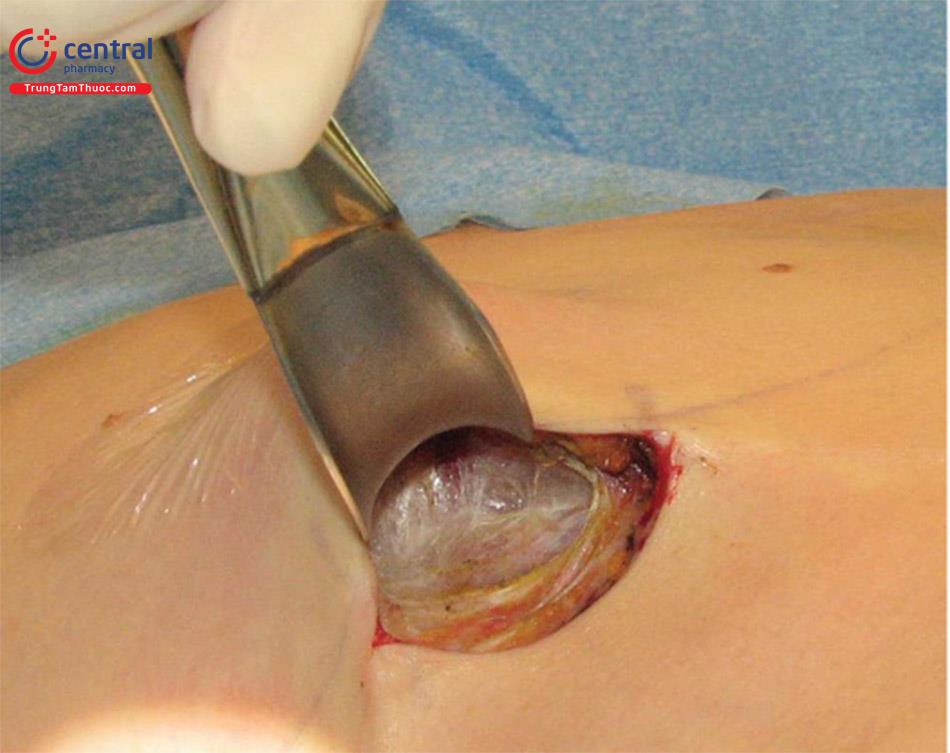
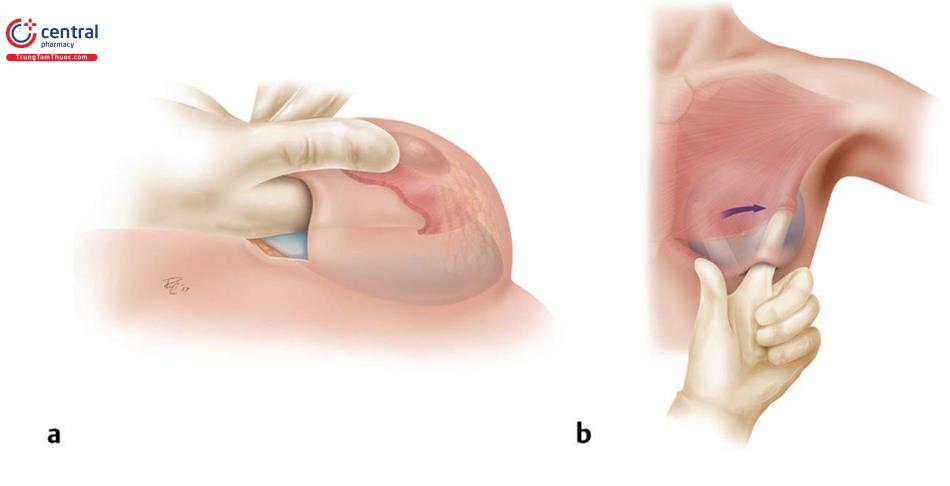
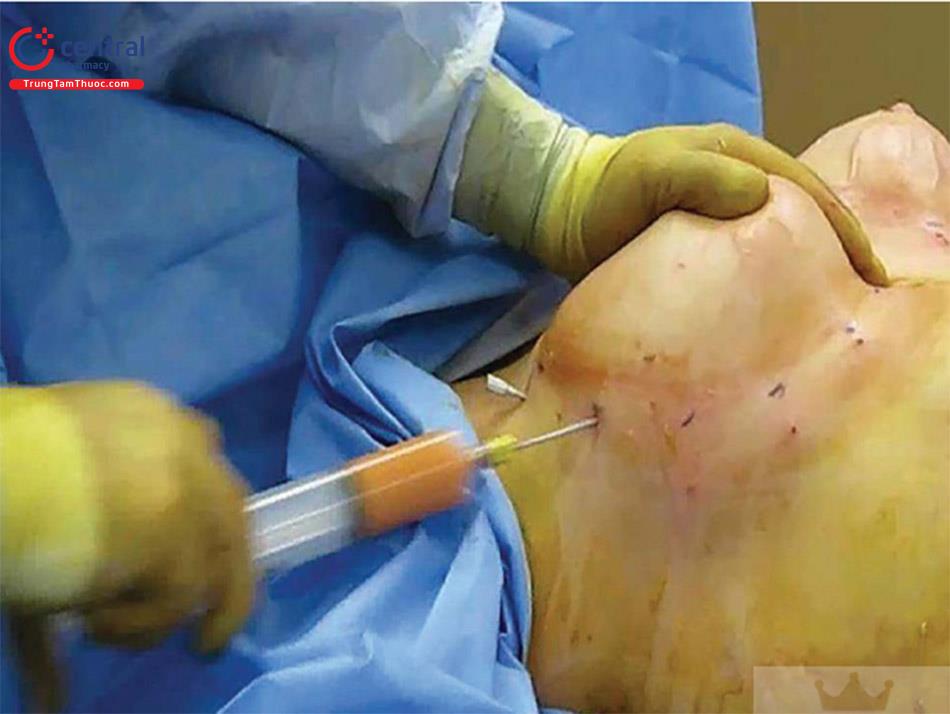
Bản tóm tắt về kế hoạch 14 điểm để giảm thiểu nhiễm trùng liên quan đến thiết bị bao gồm những điều sau đây: Nên đeo găng tay mới để xử lý và nhét túi. Đặt túi vào trong khoang túi không gây chấn thương tổ chức (tất cả các túi, đặc biệt là silicone gel hoặc túi silicone gel định dạng). Chấn thương do nhét túi là một trong những thành phần nguy cơ chính của tổn thương bao túi, và do đó, việc nhét không gây chấn thương là vô cùng quan trọng. Khi nhét túi, mô mềm được chỉnh lại (Hình 8.29) và kiểm tra túi xem có bất kỳ nếp gấp hoặc chèn ép mô mềm nào không.
Việc bóc tách thêm khoang túi đôi khi là cần thiết, nên bóc tách tăng dần chiều rộng khoang túi ở phía ngoài, và điều này có thể được thực hiện bằng cách sử dụng retractor 2 đầu, dụng cụ đẩy túi và dao mổ điện đơn cực ( Hình. 8.30). Điều này tạo điều kiện mở rộng khoang túi tăng dần đến mức mong muốn. Kiểm tra lại bờ dưới của túi xem có nằm ở vị trí IMF mong muốn chưa.
1.11 Đóng vết thương
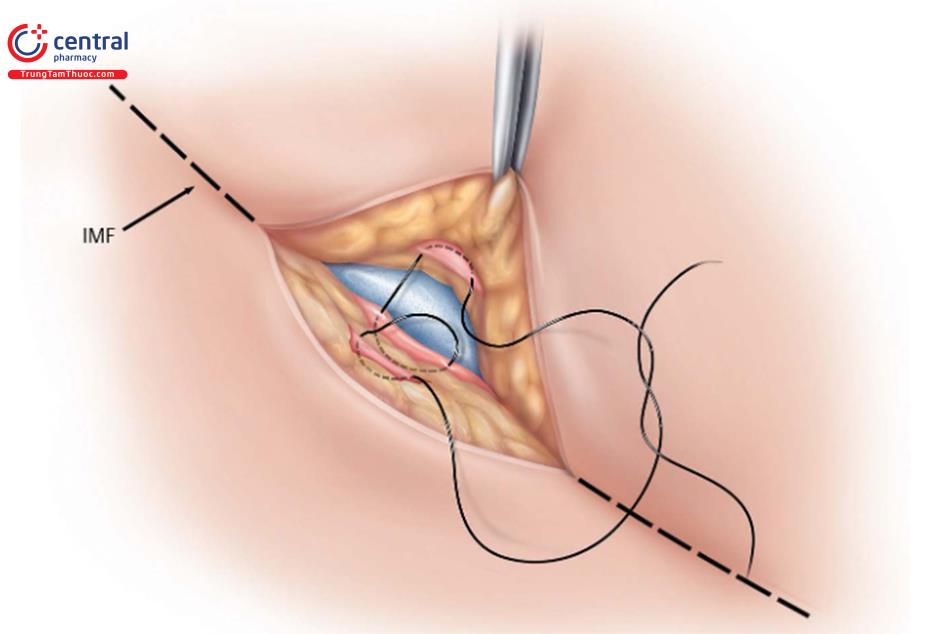
Ở một số bệnh nhân có nguy cơ cao, dùng chỉ khâu cố định IMF.8
Khâu cố định IMF sẽ tốt cho các bệnh nhân sau đây:
- Chưa sinh đẻ/ tổ chức nhu mô rắn chắc.
- Co kéo phần dưới vú.
- Chiều rộng nền vú dưới 11 cm và tổ chức nhu mô rắn chắc (căng da [SS] <2 cm).
- Bệnh nhân có IMF thấp
Những loại này có nguy cơ cao hơn cho bất thường phần dưới của vú. Vì thế, ở những bệnh nhân có các đặc điểm này, khâu cố định IMF bao gồm 3 ba điểm khâu: khâu từ cân mạc nông ở bờ trên vết mổ và bờ dưới vết mổ tới vị trí IMF ở thành ngực có thể đủ lực để giữ vùng này ( Hình. 8,31). Khâu 3 mũi như vậy. Điều quan trọng là phải nhận ra rằng loại chỉ khâu này không gây ra biến dạng, và do đó, nó chỉ nên được sử dụng khi có chỉ định và cần thận trọng.
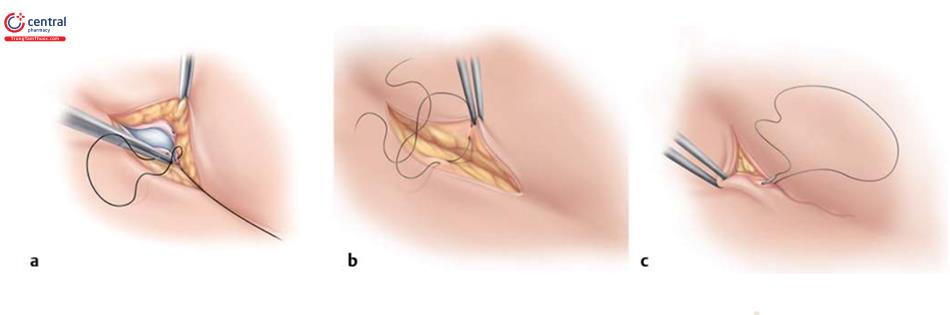
Khâu vết thương theo tiêu chuẩn bao gồm ba lớp ( Hình 8.32), khâu fascia nông với chỉ tiêu bằng khâu liên tục hay khâu mũi rời, chẳng hạn như PDS, sau đó là khâu dưới da bằng Polydioxanone (PDS) 4.0 hoặc chỉ Monocryl 3.0 và khâu liên tục dưới da bằng Monocryl 4.0.
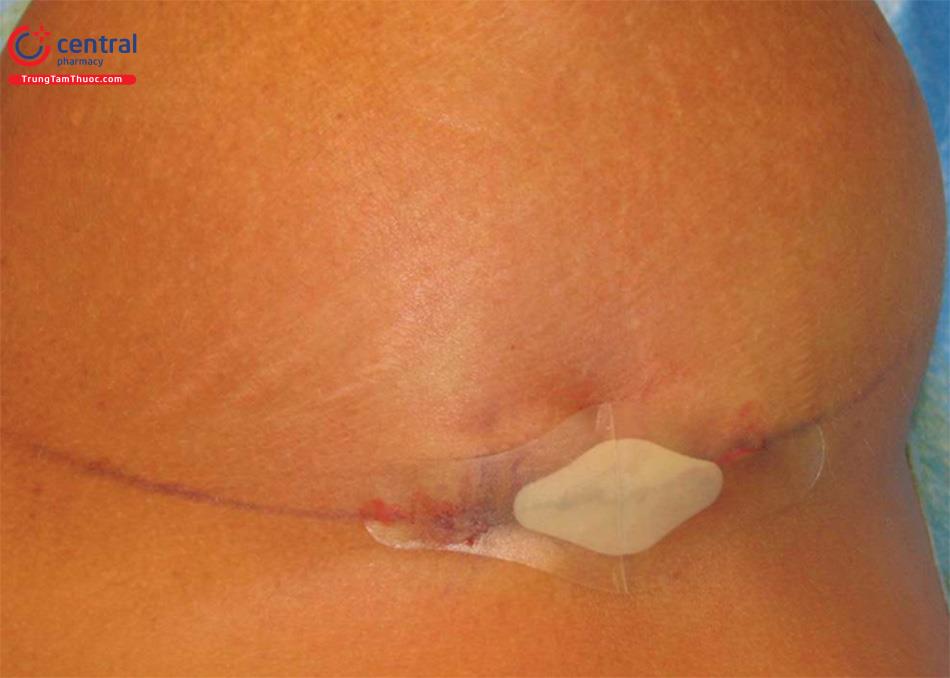
Chăm sóc vết thương: Băng vết mổ bằng Gel Band-Aid vô trùng để biêu mô hóa và ngăn thấm nước ( Hình 8.33).
Quản lý sau mổ được trình bày chi tiết trong Chương 15 và Video 8,9 cho thấy một ví dụ về phẫu thuật nâng ngực qua đường IMF đầy đủ.
.jpg)
(b) Lớp hạ bì được đóng bằng chỉ tiêu.
(c) Cuối cùng là khâu da với mũi khâu dưới da.
2 Mổ qua đường nách
2.1 Giới thiệu
Phần này phác thảo chi tiết cách sử pháp nội soi để nâng ngực qua đường nách. Các khía cạnh cụ thể của kỹ thuật tạo khả năng duy trì kiểm soát chính xác việc tạo khoang túi ngực và đặt túi. Phương pháp này đã mang lại những thành công và kết quả nhất định bất kể là kiểu loại vú nào và loại túi ngực nào được sử dụng.
Những điểm chính
- Thiết kế đường mổ tập trung ở đỉnh nách, da có mang lông.
- Bóc tách ban đầu từ nông đến mặt phẳng dưới da đến bờ ngoài cơ ngực lớn.
- Bóc tách cơ Phần I: Tạo khoang rõ ràng để chuẩn bị cắt cơ ngực lớn.
- Bóc tách cơ Phần II: chia cơ ngực lớn được bằng cách tương quan các mốc bên ngoài với giải phẫu bên trong. Hình ảnh dưới nội soi cho phép phân chia chính xác cơ liên quan đến vị trí IMF, để duy trì hoặc giảm thấp vị trí IMF như đã chỉ định.
- Chăm sóc sau phẫu thuật củng cố IMF và ngăn ngừa túi di chuyển ngược lên đường hầm được sử dụng để đặt.
2.2 Kế hoạch mổ
Mặc dù nhiều loại đường mổ khác nhau đã được mô tả cho vị trí túi bằng cách sử dụng phương pháp qua đường nách, nhưng có ba kiểu đường mổ được tác giả ưa thích. Đầu tiên là vết mổ ngắn từ 2,5 đến 3 cm ở đỉnh nách, được tác giả chỉ ưu tiên cho túi nước biển, mổ dọc theo nếp gấp da đã có. Vết mổ này luôn nằm trong vùng da có mang lông (Hình 9.1). Cách tiếp cận đường mổ này quá ngắn để sử dụng an toàn trong việc đặt túi gel silicone.
Ngoài ra, cách thứ hai có thể được sử dụng cho túi nước biển và túi gel silicone là sử dụng một đường mổ dài hơn, khoảng 5 cm. Như với lựa chọn đầu tiên, mục tiêu là có tất cả hoặc hầu hết đường mổ này trong vùng da mang lông ở hõm nách. Tác giả thích vết mổ dài hơn cho túi gel silicone, trong đó khi đường mổ dài hơn là cần thiết để ngăn ngừa làm vỡ cấu trúc gel đã định sẵn trong quá trình đặt. Vết mổ này quá dài để được nằm trong nếp gấp da ở hõm nách và do đó phải được định hướng từ trên xuống dưới hơi ra sau của hõm nách để ít nhìn thấy trong giai đoạn sau mổ.
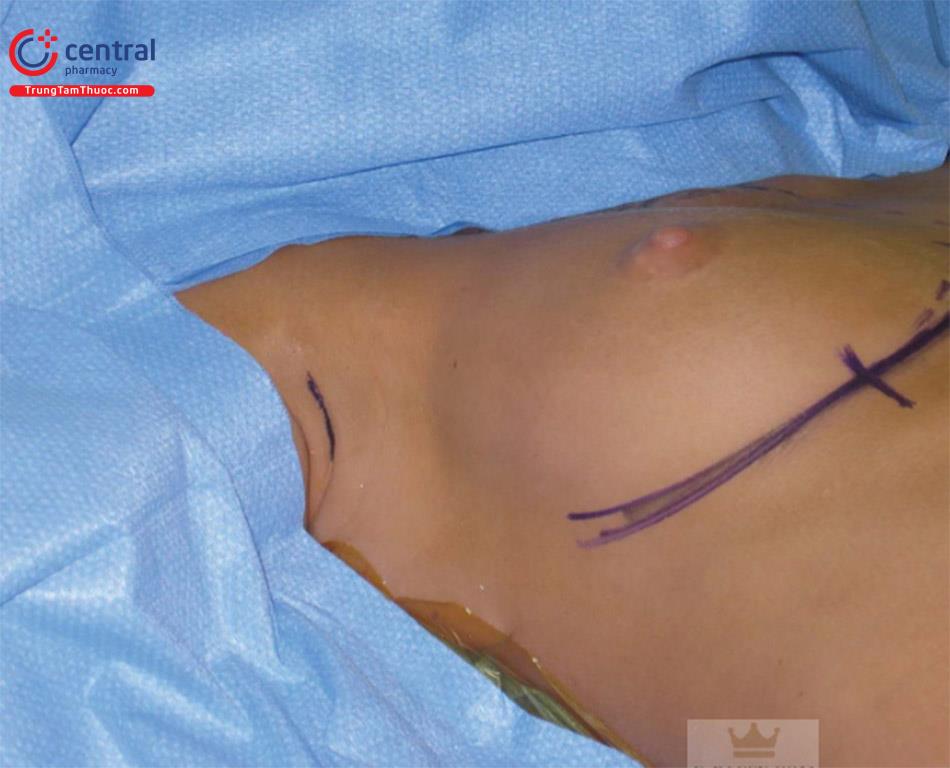
Tùy chọn cách thứ ba là một vết mổ mở rộng hình chữ S, được tác giả ưa thích khi vùng da có lông ở hõm nách rất hẹp và để đặt túi gel silicone có hình dạng gắn kết cao ( Hình 9.3).
Theo quan điểm của tác giả, vết mổ này thường dễ thấy nhất trong ba cách và do đó được sử dụng rất hạn chế.
2.3 Bóc tách bước đầu
2.3.1 Dụng cụ
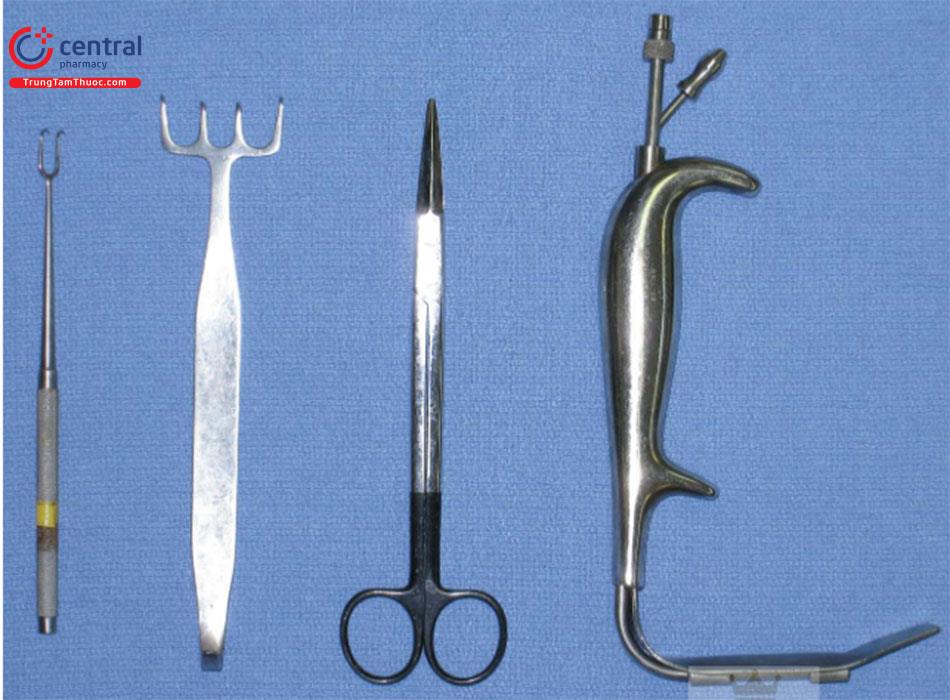
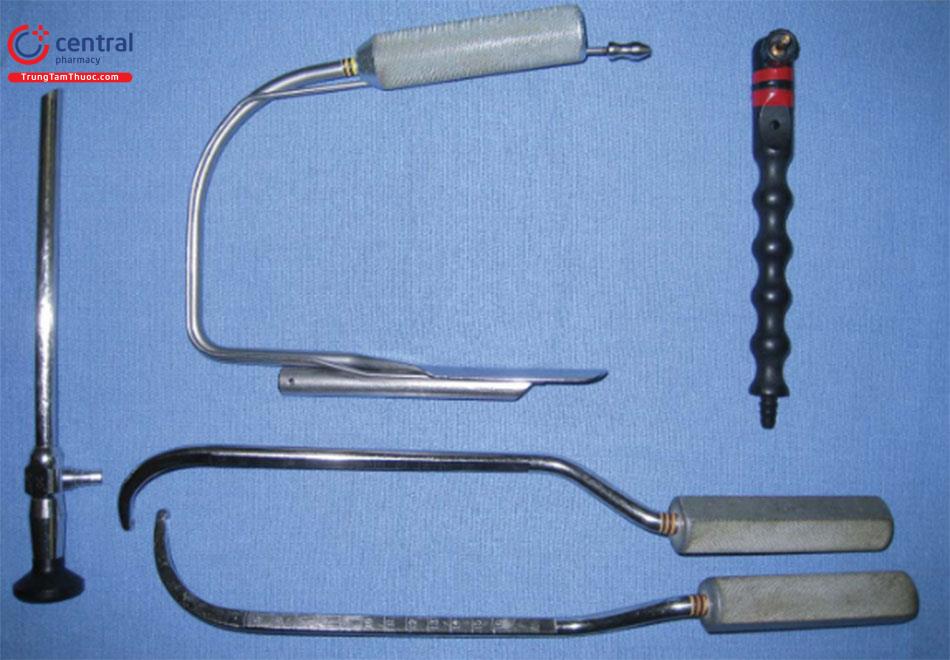
Các dụng cụ đề xuất cho quy trình này bao gồm máy đốt điện có đầu kim Colora-do, móc da rộng 2 đầu, Móc da 4 chấu Freeman, kéo căng da mặt thẳng (đầu cùn) và một retactor không mấu có gắn dây hút thoát khói (Hình 9.4)
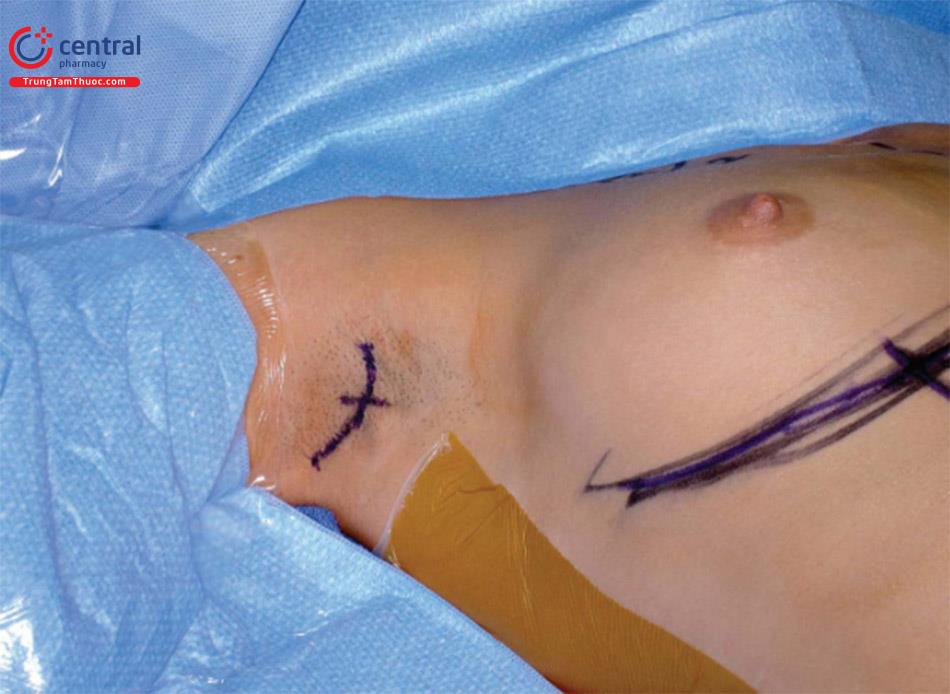
2.3.2 Vẽ đánh dấu
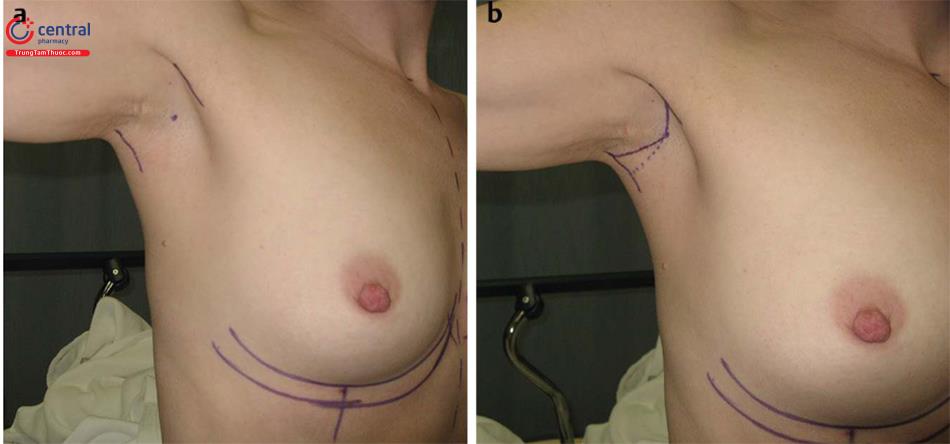
Vẽ một vết mổ ngắn trong nếp gấp da hiện có ở đỉnh nách. Tác giả lên kế hoạch xung quanh nếp gấp da rõ ở nách để lựa chọn sử dụng đường mổ. Tác giả thích đánh dấu vị trí đường mổ trước phẫu thuật khi bệnh nhân ngồi. Sử dụng các mốc để giữ đường mổ trong vùng da có mang lông, xác nhận trước khi đặt đường mổ với bệnh nhân, định vị cho phẫu thuật theo phương pháp gây mê toàn thân. Đánh dấu đường rạch dài hơn khi bệnh nhân tỉnh táo ở tư thế ngồi, vị trí đầu tiên là ở cạnh sau của bờ cơ răng trước và là cạnh trước của bờ sau của hõm nách. Đỉnh nách sau đó được đánh dấu bằng một dấu chấm ( Hình. 9.5a). Đường rạch được kéo dài về phía trước nằm ở bờ sau cơ ngực lớn. Nếu chọn đường rạch chữ S, phần mở rộng phía trước ít hơn ở phía sau cạnh sau của cơ ngực lớn. Vết mổ được kéo dài ra phía sau từ điểm đỉnh nách, cạnh lớn ra sau để đường mổ không nhìn thấy nếu tay bệnh nhân đặt trên eo của họ. Nếu chọn đường rạch chữ S, phần trung tâm của chữ S được tập trung ở nếp gấp da và đầu trên cũng để đi theo vùng da có lông. Điều này được xác định trước trong vùng hõm nách trước khi bắt đầu phẫu thuật ( Hình 9.5b, Video 9.1).
2.3.3 Chi tiết về phẫu thuật
Ban đầu, dùng dao rạch da sâu xuống lớp hạ bì, ngay lập tức bóc tách rộng vào mặt phẳng dưới da bằng đầu đốt điện đơn cực với đầu kim Colorado. Bóc tách ban đầu được hướng về phía trước về bờ ngoài của cơ ngực lớn, phải cẩn thận giữ nguyên mặt phẳng dưới da.
Đối với đường mổ ngắn, ban đầu thực hiện điều bằng dao mổ điện ở chế độ đốt, sử dụng móc da rộng 2 đâu để kéo da và dùng kéo thẳng đầu cùn để tiếp tục tách đến cạnh bên của cơ ngực lớn ( Hình. 9.6). Không khuyến khích dùng ngón tay cái tay không thuận để nhấc mặt sau của cơ ngực lớn lên, dùng cái kéo chèn ngay bên dưới mép cơ vào khoảng không gian dưới cơ ngực lớn. Cái kéo nằm trong mặt phẳng nông và song song với mặt trước của các xương sườn để không để vô tình bóc tách vào lồng ngực.
Khi rạch da dài hơn và hình chữ S, rạch theo đường chéo ngắn trước khi mở đường mổ để đảm bảo dễ căn chỉnh và đóng vết mổ dễ dàng. Sau khi tạo vết mổ, sử dụng móc 4 nhánh Freeman để nhấc mặt phẳng dưới da lên ngay lập tức. Mặt phẳng mổ chính xác được lặp đi lặp lại khi nó tới phía ngoài cơ ngực lớn. Móc Freeman sau đó được thay thế bằng một retactor có quang sợi dày 1 inch khi tiếp cận bờ ngoài của cơ ngực lớn. Retractor sẽ giúp nhận dạng được ngay mặt dưới bờ ngoài của cơ ngực lớn. Điều này cho phép nhìn thấy trực tiếp để bóc tách vào không gian dưới cơ ngực lớn bằng cách sử dụng đốt điện vào mọi lúc. Cách tiếp cận này cho thấy khả năng hiển thị tối ưu của mặt dưới cơ ngực lớn (Hình 9.7)
(b) Phần kéo dai mở rộng ra trước và ra sau
(a) Nhìn trực tiếp và (b) với hỗ trợ retactor kéo lên
2.3.4 Những điều cần lưu ý
Vấn đề quan trọng cho giai đoạn bóc tách ban đầu là giữ cho mặt phẳng bóc tách nằm trong mặt phẳng dưới da cho đến bờ ngoài cơ ngực lớn. Điều này liên tục là để tránh tổn thương đến dây thần kinh liên sườn và hạch bạch huyết ở các mô của nách. Bóc tách trong mặt phẳng dưới da ngay lập tức dẫn đến việc tạo ra một vạt da mỏng mà không bị phá hủy bởi dao mổ điện dùng để bóc tách. Mổ bóc tách cẩn thận trong giai đoạn này ngăn ngừa chảy máu và tạo điều kiện tốt cho các bước tiếp theo của phẫu thuật.
2.3.5 Ưu điểm
Có những nhược điểm vốn có trong việc lựa chọn đường mổ bằng phương pháp này. Tùy chọn đường mổ ngắn, từ 2,5 đến 3 cm ở đỉnh nách, trong một nếp gấp da hiện có là một lựa chọn cho đặt túi nước biển. Kỹ thuật này có ưu điểm là để lại vết sẹo bên ngoài ít nhìn thấy nhất, nhưng ít cho phép nhìn thấy trực tiếp khi bóc tách sâu hơn và xâm nhập vào khoang dưới cơ ngực lớn. Đường hầm bóc tách hẹp hơn, với kinh nghiệm, nếu có thể được tạo ra một đường hầm nhất định thì đường mổ sẽ nhỏ hơn. Kinh nghiệm đã chỉ ra rằng điều này là có thể trên cơ sở nhất định và đã khiến tác giả tiếp tục sử dụng phương pháp này thường xuyên cho đặt túi nước biển.
Ngoài ra, phương pháp rạch da dài hơn cho phép thấy được tất cả các chi tiết của bóc tách ban đầu, bao gồm cả đi vào khoảng không dưới da. Vùng này sẽ không có mạch máu. Móc 4 chấu Freeman, được thay thế bằng retractor có quang sợi dày 1 inch, cho phép nhìn thấy rõ ràng, với thao tác kéo da lên để phòng ngừa tổn thương vạt da dư được tạo ra bởi sự bóc tách mặt phẳng bên ngoài. Tuy nhiên, cần có sự đảm bảo hơn nữa đối với bệnh nhân trong giai đoạn hậu phẫu sớm đối với kết quả cuối cùng của vết mổ. Kinh nghiệm này đã khiến tác giả chỉ sử dụng các phương pháp rạch dài hơn cho đặt túi gel silicon, trong đó độ dài đường mổ được thêm vào là cần thiết để nhét thành công các túi ngực được làm sẵn mà không thể thực hiện được thông qua phương pháp rạch ngắn thay thế đã mô tả cho đặt túi nước biển ban đầu trống rỗng và bơm phồng sau khi đặt.
2.4 Bóc tách cơ: Phần I
2.4.1 Dụng cụ
Máy nội soi góc mười milimét, góc 30 độ, retractor có ống nội soi, máy nội soi có ống hút kết hợp, dao mổ điện có tích hợp hút, bàn đạp dao mổ điện lưỡng cực, nội soi có đèn, dung dịch đông. ( Hình. 9.8).
2.4.2 Vẽ điểm mốc
Ban đầu, bóc tách dưới cơ là ở dưới quần vú, định hướng bằng cách nhìn thấy hình ảnh của xương sườn trong mặt phẳng sâu, trước mặt phẳng ở quần vú sẽ thấy cơ ngực lớn ở trên, ở trong và ngoài ( Hình 9,9).
2.4.3 Chi tiết về phẫu thuật
Phần I của bóc tách cơ tập trung vào việc tạo ra phẫu trường để nhìn thấy và chuẩn bị cho việc giải phóng cơ. Mặt phẳng bóc tách nằm trong 2 cơ, lớp sâu là cơ ngực bé, lớp nông là cơ ngực lớn, sau đó đi xuống dưới hơn là giữa cơ ngực lớn và xương sườn ở phía xa / thấp của phẫu trường. Qua nội soi, thấy được mặt phẳng nằm dưới cơ ngực lớn, chỉ sử dụng dao điện, cầm máu bằng đốt điện triệt để, để cho phép tránh chảy máu và duy trì khả năng nhìn thấy phẫu trường được tối ưu. Bóc tách ngay bên dưới mặt dưới của cơ ngực lớn, theo hướng từ đường mổ về phía nếp lằn vú, trong một phẫu trường rộng, cho đến khi nhìn thấy rõ các xương sườn ( Hình 9.10). Nhìn thấy xương sườn là cột mốc quan trọng ban đầu để duy trì định hướng nội soi và chuẩn bị cho việc tạo ra phẫu trường đầy đủ trước khi tách cơ ngực lớn.
Độ rộng của phẫu trường được duy trì trong suốt, lộ ra của mặt dưới của cơ ngực lớn kéo dài đến các phần phụ của cơ ngực lớn chèn vào bên dưới ở ngang mức nếp lằn vú, đến phần đính phía ngoài và tới cơ răng trước. Khi chưa thực hiện xong giai đoạn này thì không được chia hoặc tách cơ ngực lớn. Trọng tâm là chuẩn bị và tạo ra một phẫu trường để tạo điều kiện cho việc tiếp xúc và nhìn thấy rõ và nhìn trực tiếp để kiểm soát tốt việc bóc tách cơ ngực lớn là phần chính của chia tách cơ ngực lớn. Phạm vi bóc tách trong giai đoạn sớm nhất của kỹ thuật này được xác đinh từ mốc ngoài đến mốc trong của giải phẫu ( Hình 9.11; Video 9.3). Khi tạo khoang túi thì tránh chảy máu làm nhuộm màu phẫu trường ảnh hưởng đến bóc tách.
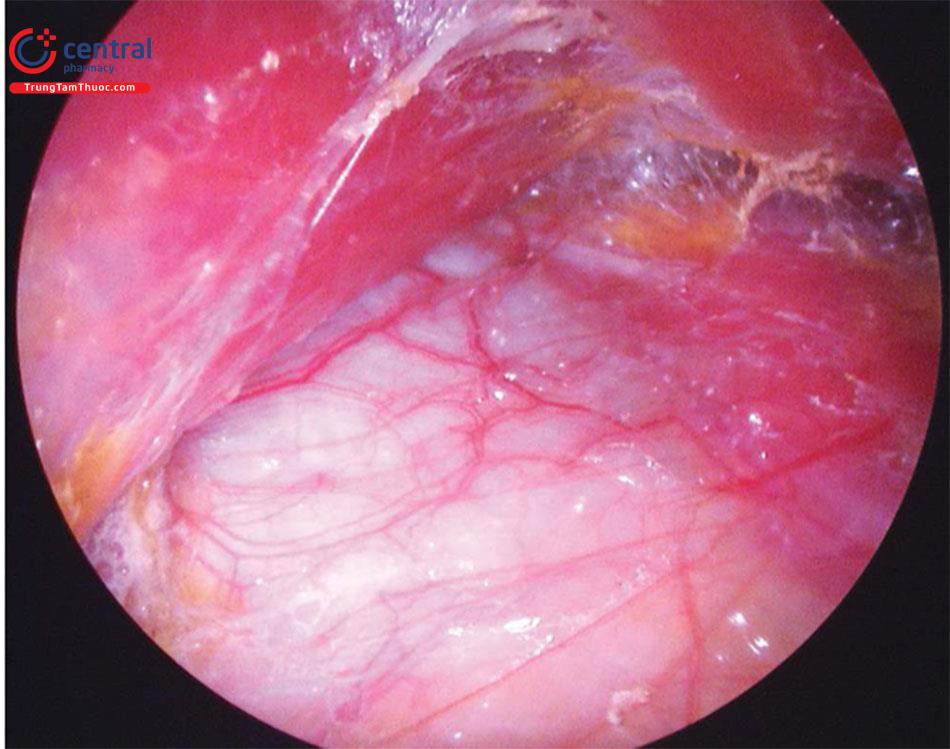
2.4.4 Những điều cần lưu ý
Phần này của phẫu thuật là rất quan trọng để duy trì hình ảnh rõ nét để chuẩn bị cho việc giải phóng cơ ngực lớn. Lúc đầu của trong giai đoạn này, bóc tách phụ thuộc vào sự xâm nhập chính xác vào mặt phẳng mô, nằm giữa cơ ngực lớn và cơ ngực bé, liên quan đến cơ ngực bé. Vấn đề tiếp theo là bóc tách cẩn thận trong mặt phẳng quần vú, lớp nông là mặt dưới cơ ngực lớn, lớp sâu là nhìn thấy rõ các xương sườn, để tránh vô tình xâm nhập vào khoang lồng ngực. Nếu tác giả không có kinh nghiệm về vấn đề này thì việc xâm nhập vào khoang lồng ngực có thể xảy ra dễ dàng hơn so với khi nhìn thấy rõ, đặc biệt ở những bệnh nhân có hình dạng thành ngực khó xác định hoặc biến dạng thành ngực. Chia ra 2 phần riêng biệt trước và sau khi tách cơ ngực lớn để tránh phẫu thuật sai, trong đó
Không được chia tách cơ ngực lớn cho tới khi đã xác định rõ ràng toàn bộ chỗ bám cơ ngực lớn ở ngang mức của nếp lằn vú.
2.4.5 Ưu điểm
Chỉ thực hiện dùng dao mổ điện trong giai đoạn ban đầu của việc tạo kho-ang túi. Mặc dù giai đoạn này có thể được thực hiện với bóc tách bằng kéo đầu tù, có thể thực hiện nhanh hơn, nhưng với kinh nghiệm đã cho thấy rằng chảy máu và phẫu trường kém do máu chảy sẽ dẫn đến kéo dài quá trình giải phóng cơ ngực lớn và có khả năng làm phức tạp cuộc phẫu thuật cũng như khả năng phục hồi của bệnh nhân. Một kinh nghiệm lớn của tác giả đã dẫn đến sự tiến triển tốt trong việc dùng máy đốt điện gần như hoàn chỉnh, và nhấn mạnh vào việc tạo ra khoang túi hoàn chỉnh trước khi bóc tách cơ ngực lớn thực sự. Kỹ thuật này cho thấy khả năng nhìn thấy rõ phẫu trường, kiểm soát giải phóng cơ ngực lớn để theo dõi, và cải thiện phục hồi bệnh nhân. Hơn nữa, kỹ thuật này đơn giản hóa rất nhiều khi giải phóng cuối cùng của cơ ngực lớn.
2.5 Phân chia cơ: Phần II
2.5.1 Dụng cụ
Máy nội soi 10 mm, có góc 30 độ, retractor có ống nội soi, đầu dao điện có gắn ống hút, bàn đạp máy đốt điện lưỡng cực, ống nội soi có gắn đèn, dung dịch đông lạnh, dụng cụ tách Agris-Dingman( Hình 9.1.2)
2.5.2 Vẽ đánh dấu
Vẽ đánh dấu mặt trong của vú là đường liên tục từ nếp lằn vú chạy vào trong ngay mức chỗ bám đầu trong cơ ngực lớn. Mặt ngoài liên quan đến chỗ bám bên ngoài của cơ ngực lớn, nơi bóc tách cơ ngực lớn tận hết bằng nọi sôi. Sau đó, giải phóng cơ tiến hành theo hướng từ trong ra ngoài. Giải phóng cơ bên trong là cắt các nhánh bám vào xương ức. Khi giải phóng cơ bên trong thì lưu ý rằng không nên giải phóng cơ lên cao hơn mức ngang của núm vú.( Hình 9.13).
2.5.3 Chi tiết về kĩ thuật
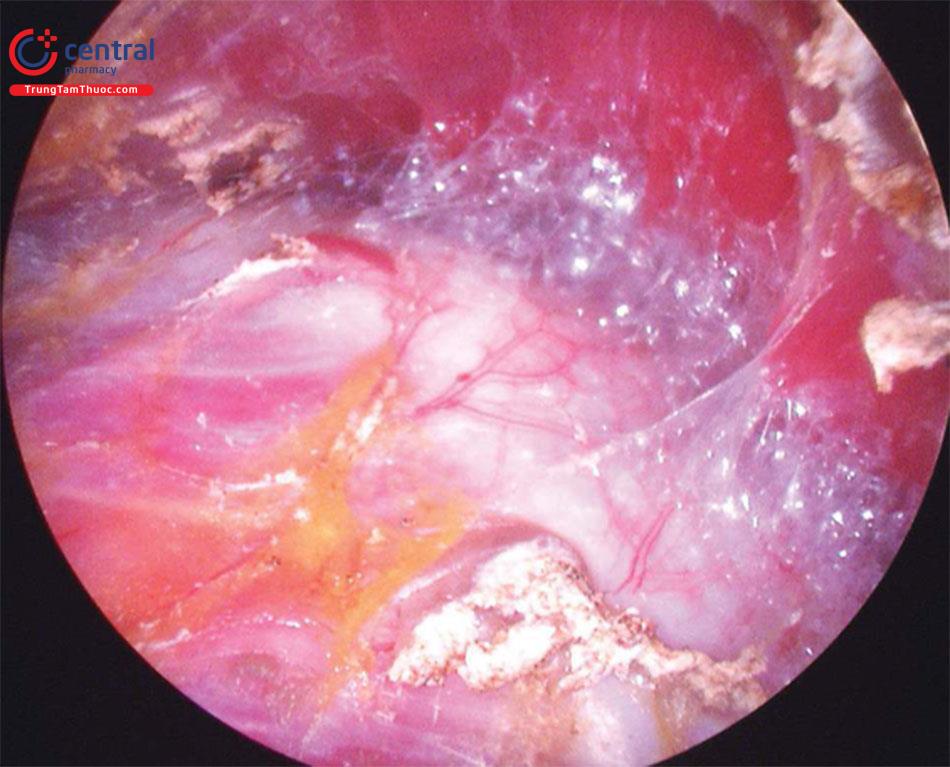
Điểm bắt đầu giải phóng cơ ngực lớn là bên trong, tương ứng với mặt ngoài nơi đã đánh dấu trước phẫu thuật, tại ngang mức bên trong của nếp lằn vú. Vị trí và mức độ của điểm này được xác nhận bằng cách tương quan giải phẫu bên trong với đánh dấu bên ngoài. Hình. 9.14 cho thấy một ví dụ về điểm bắt đầu giải phóng cơ ngực lớn, nhìn thấy bên trong với sự trợ giúp của máy nội soi ở mặt trong của vú phải, liên quan với các dấu hiệu bên ngoài, trước khi giải phóng mô. Sau đó, tiến hành giải phóng ra ngoài, từ trái sang phải, ngay trên nếp lằn vú dự định (vẽ trước).
Dùng máy đốt điện để cắt tách các cột cơ của cơ ngực lớn, từ bên trong đến bên ngoài, liên tục kiểm tra hướng của ống nội soi, một lần nữa xác định giải phẫu bên trong đến các điểm tham chiếu bên ngoài. Tham chiếu tương quan bên trong với bên ngoài bằng cách bóc tách dần tổ chức mô, tại vị trí mong muốn liên quan đến nếp lằn vú bên trong. Kiểm soát tốt bất kỳ điểm có khả năng chảy máu nào là rất quan trọng để duy trì hình ảnh tối ưu cho bóc tách giải phóng cơ qua nội soi.
Sau đó, tiếp tục giải phóng ra ngoài tới bờ của cơ ngực lớn. Độ sâu của giải phóng (nhìn qua nội soi bên trong từ sâu đến nông), từ bề mặt sâu của cơ ngực lớn bao gồm cả cân trước cơ lớn, có thể dễ dàng thực hiện và kiểm soát tùy thuộc vào kế hoạch phẫu thuật. Sau khi rút ống nội soi ra, dùng dụng cụ tách tổ chức Dingman-Agris, đầu tiên là bên trong và sau đó ra bên ngoài, để kiểm tra mức độ giãn của tổ chức và kích thước của khoang túi ngực. Bất kỳ một sự tinh chỉnh nhẹ cần thiết nào thì phải dùng dụng cụ tách tổ chức Dingman-Agris để tách nhẹ, hoặc qua ống nội soi, dùng kéo cắt và đốt điện cầm máu. Nếu sử dụng bóc tách đầu tù, thì phải đưa lại ống nội soi để kiểm soát bất kỳ điểm chảy máu nào trước khi đặt túi.
Toàn bộ phạm vi bên trong của vú được xác nhận
2.5.4 Những điều cần lưu ý
Thách thức của bóc tách cơ: Phần I là tạo ra một khoang quang rộng trong giới hạn của giải phẫu bên trong và duy trì hình ảnh tối ưu ở mặt dưới của cơ ngực lớn. Sự rõ ràng của quan điểm của việc giải phóng cơ ngực lớn trong trường hợp này có thể tác động đồng thời tạo ra một số vấn đề quá mức hoặc các tác động ngoài ý muốn khác. Các khả năng hoàn thành giải phóng cơ ngực lớn phụ thuộc vào khả năng thường xuyên để duy trì định hướng chính xác bằng nội soi. Kỹ năng nội soi cơ bản này là rất quan trọng và trở thành bản chất kinh nghiệm thứ hai. Điều này phải được kiểm tra nhiều lần trong giai đoạn giải phóng cơ để đảm bảo kiểm soát mức độ giải phóng liên quan đến nếp lằn vú đang hiện có. Chú ý cẩn thận về điều này cho phép kiểm soát mức độ của nếp lằn vú, cho dù kế hoạch phẫu thuật là duy trì nếp lằn vú ở vị trí cũ hay hạ thấp vị trí xuống ở vị trí mới trên từng bệnh nhân cụ thể. Khía cạnh khác của độ nhìn rõ ràng là độ sâu và mức độ giải phóng mô, và liệu sự giải phóng đó có bao gồm độ dày đầy đủ cơ hay không và liệu nó sẽ kéo dài vào trước cân cơ ngực hay sâu hơn (vì việc bóc tách qua nội soi được thực hiện từ sâu đến nông) Lớp cân Scarpa. Giải phóng qua các lớp cân cơ này thì phải theo thiết kế, theo kế hoạch ở một bệnh nhân cụ thể, để tránh việc vô tình giải phóng và làm mỏng quá mức các lớp hỗ trợ mô quan trọng.
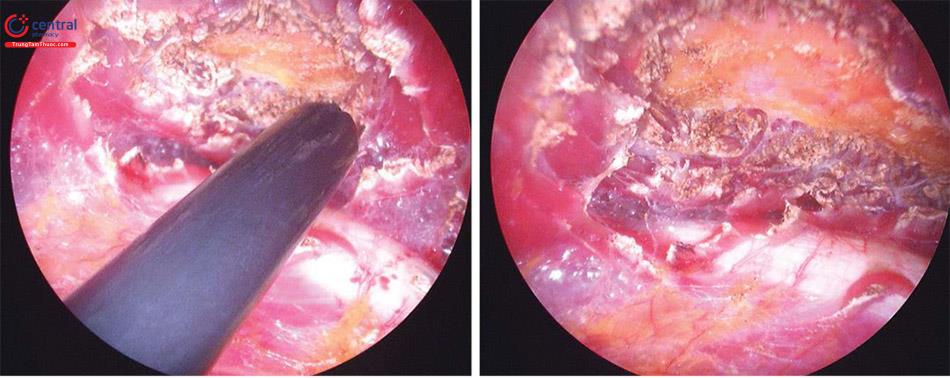
2.5.5 Ưu điểm
Tại thời điểm viết bài này, tác giả đã thực hiện kỹ thuật này đã 20 năm. Đã có một sự phát triển nhất định để gần như hoàn toàn nhấn mạnh vào kỹ thuật đốt điện dứt khoát và duy trì hình ảnh tối ưu. Trong mỗi bước của kỹ thuật từ vết mổ đến bóc tách ban đầu, đến bờ ngoài của cơ ngực lớn, để đi vào không gian dưới da, để tạo khoang túi ngực bằng dùng chế độ đốt của dao mổ điện-nhìn qua nội soi thì cũng đơn giản. Đây là chìa khóa cho kết quả nhất định và thành công vớikỹ thuật này. Ban đầu, dùng các dụng cụ bóc tách cùn thì dễ tăng khả năng chảy máu, dẫn đến khó có được hoặc duy trì hình ảnh tối ưu để giải phóng cơ ngực lớn. Sau khi hoàn thành giải phóng cơ, nên sử dụng ống nội soi để kiểm tra lại cầm máu nếu sử dụng bất kỳ kỹ thuật bóc tách cùn nào để tinh chỉnh và giải phóng mô.
2.6 Chuẩn bị túi và vị trí túi
2.6.1 Dụng cụ
Hai retractors Deaver 1-inch nhỏ.
2.6.2 Điểm mốc
Xác định kích thước của đường hầm mô cần thiết cho đặt túi. Đường hầm hẹp ― khoảng 3 đến 4 cm cho đặt túi nước biển. Túi gel silicone đòi hỏi đường hầm rộng hơn, song song với xương đòn ở bờ trên của mép vết mổ, và giải phóng ra ngoài xuống dưới.
2.6.3 Chi tiết về kỹ thuật
Tưới túi bằng dung dịch kháng sinh được bác sĩ phẫu thuật ưa thích. Tác giả cũng tưới rửa khoang túi bằng sử dụng dung dịch 0,5% Marcaine với epi-nephrine. Nếu vết mổ nhỏ đã được sử dụng để tiếp cận, retractor Deaver duy nhất được đưa vào thông qua đường mổ và định hướng xuống dưới, hướng tới phức hợp đỉnh của núm vú -quần vú. Túi nước biển, với bóp đuổi không khí hoàn toàn, được ngâm trong dung dịch kháng sinh, sau đó được đặt sâu vào theo dưới retractor, cuộn tròn lại ( Hình 9.15). Túi không cuộn lại được đặt khi bờ xa được đặt đến vị trí nếp lằn vú mong muốn. Sau đó, làm đầy túi bằng nước biển qua hệ thống bơm kín.
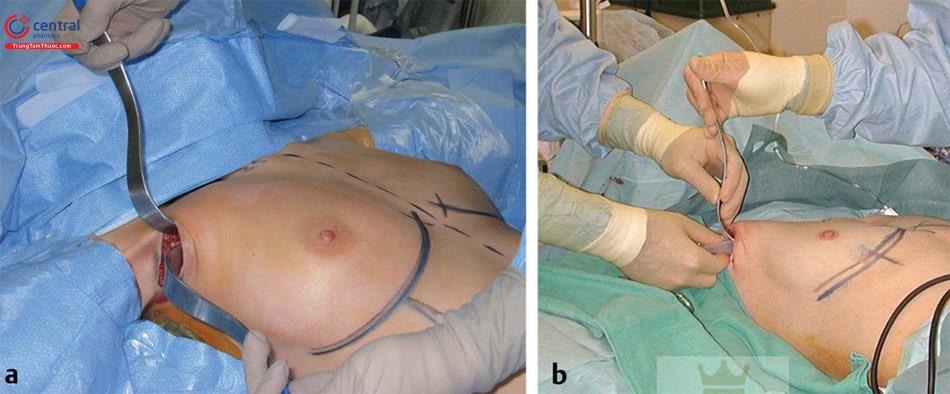
(b) đường hầm rộng hơn cho túi gel silicon
Thay găng tay bác sĩ phẫu thuật trước khi xử lý đặt túi, với bác sĩ phẫu thuật là người duy nhất xử lý túi.
Ngoài ra, nếu sử dụng đường mổ dài hơn, vị trí túi nước biển là cách khác như đã nêu trước. Vị trí túi gel Silicon đòi hỏi phải sử dụng hai retractor Deaver, một song song với xương đòn ở bờ trên và thứ hai dọc theo mặt phẳng giải phóng bên ngoài. Các retractor được kéo theo hướng vuông góc và đặt túi bằng chuyển động lăn dọc theo cạnh trên của túi để đặt. Thường xuyên sử dụng ống lót chèn để thu nhỏ tiếp xúc với túi gel silicon với da và các mô dưới da trong quá trình đặt. Định hướng chính xác và tái tạo mô trên túi được xác nhận và bệnh nhân được đặt ở tư thế ngồi 45 và 80 độ. Bất kỳ điều chỉnh nhỏ nào cần thiết để tinh chỉnh ở đường nếp lằn vú thì thực hiện bằng cách sử dụng dụng cụ tách Ding-man-Agris. Tuy nhiên, cần hết sức cẩn thận để những điều chỉnh này luôn làm ở mức tối thiểu, vì việc sử dụng lực mạnh loại dụng cụ cùn này sẽ dẫn đến việc thiếu kiểm soát khoang túi, tăng nguy cơ chảy máu và mổ lại là khó tránh được. Sau khi xác nhận đối xứng 2 bên, lấy bỏ hết tất cả các dụng dụng cụ ở vết mổ và chuẩn bị đóng vết mổ. Tác giả không sử dụng ống dẫn lưu cho nâng ngực thường quy (Video 9.5).
Kỹ thuật đặt túi gel nhám đã định hình phụ thuộc vào khả năng đặt túi với định hướng chính xác vào khoang túi. Sau khi đặt ban đầu, xác nhận định hướng với sự trợ giúp của retractor. Kỹ thuật cụ thể phụ thuộc vào từng loại túi cụ thê và các công cụ hỗ trợ cho định hướng hiện tại. Sau đó, đẩy túi sâu vào trong khoang túi, được xác nhận bằng cách đặt bệnh nhân ở các vị trí 45 và 80 độ. Một lần nữa, xác nhận chính xác vị trí của túi theo phương thẳng đứng. Nếu cần, có thể dùng ống dẫn lưu nhỏ, tùy thuộc vào sở thích của bác sĩ phẫu thuật.
2.6.4 Ưu điểm và nhược điểm
Nhấn mạnh ở kỹ thuật này, như với các thành phần trước đó của quy trình, là để tránh dùng dụng cụ bóc tách đầu tù, và chắc chắn dùng nó tối thiểu nhất. Điều này là rất quan trọng để chắc chắn và có thể dự đoán kết quả bằng cách sử dụng kỹ thuật này. Việc bóc tách thì tránh bóc tách quá mức khi tạo khoang túi, đặc biệt là tại khu vực của nếp lằn vú, vì việc sửa chữa một lỗi như vậy có thể không được sử dụng bằng cách đặt túi qua đường nách.
Liên quan đến túi gel nhám định dạng, điều quan trọng cần lưu ý là các túi này khó đặt hơn và không cho phép điều chỉnh vị trí sau phẫu thuật, điều mà có thể thực hiện với các túi tròn trơn. Không nên sử dụng túi định dạng trừ khi chúng ta bóc tách tạo khoang túi chính xác qua đường nách bằng nội soi. Ngoài ra, sự khác biệt quan trọng của túi tồn tại ở độ dày của gel nhám giữa các nhà sản xuất có thể làm cho một số túi dễ bị vỡ hơn trong khi đặt bằng kỹ thuật này.
2.7 Đóng vết mổ
Tác giả ưa thích khâu vết mổ bằng các mũi khâu đơn chôn dưới da, với chỉ 3 PD0 PDS (polydioxanone; Ethicon, Somerville, NJ), theo sau khâu lớp nông bằng plaint cargut 6.0. Steri-Strips băng phủ qua vết mổ. Giữ cố định nếp lằn vú trong bằng cách sử dụng hai lớp băng xốp một inch, sau đó là băng ép (Video 9.6). Băng ép để giữ cho túi nằm ở vị trí mong muốn và để duy trì áp lực hiệu quả trên ở vùng nách và vùng đường hầm trên của vú, băng đều tay 2 bên. Băng như thế trong 1->2 ngày, sau đó thay bằng áo ngực định hình, thường kết hợp với bọc đàn hồi, để duy trì vị trí túi trong giai đoạn sớm sau mổ. Sự khác biệt quan trọng với phương pháp đặt túi qua đường nách, khi so sánh với phương pháp đặt túi qua đường nếp lằn vú, là băng áp lực phải duy trì ở phần trên của vú để ngăn chặn sự di chuyển ngược lại sớm của túi vào đường hầm mô được sử dụng để đặt túi. Đây là vấn đềQuan trọng có thể dẫn đến sai lệch túi lên trên mặc dù khoang túi mô được tạo ra rất chính xác. Quản lý bệnh nhân sau đó về cơ bản là giống như bất kỳ bệnh nhân nâng ngực sau phẫu thuật.
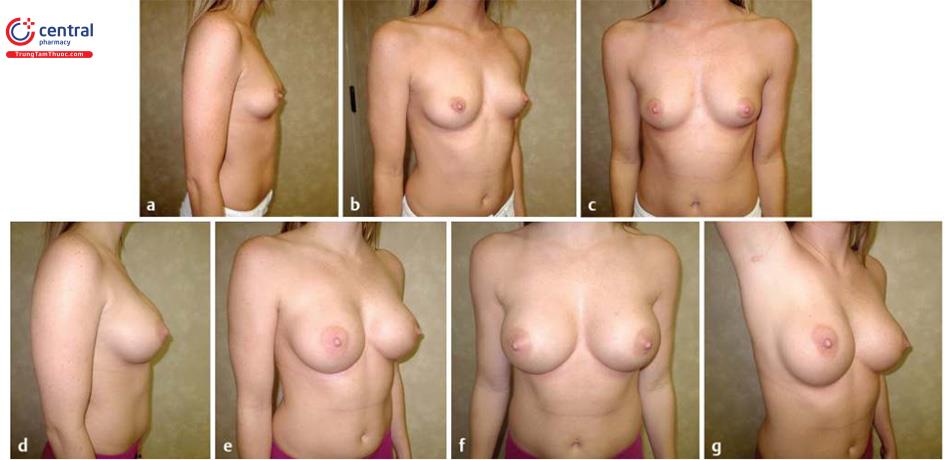
(d-f) Hình ảnh hậu phẫu 1 năm.
(g) Hình ảnh đường mổ sau phẫu thuật
2.8 Kết quả
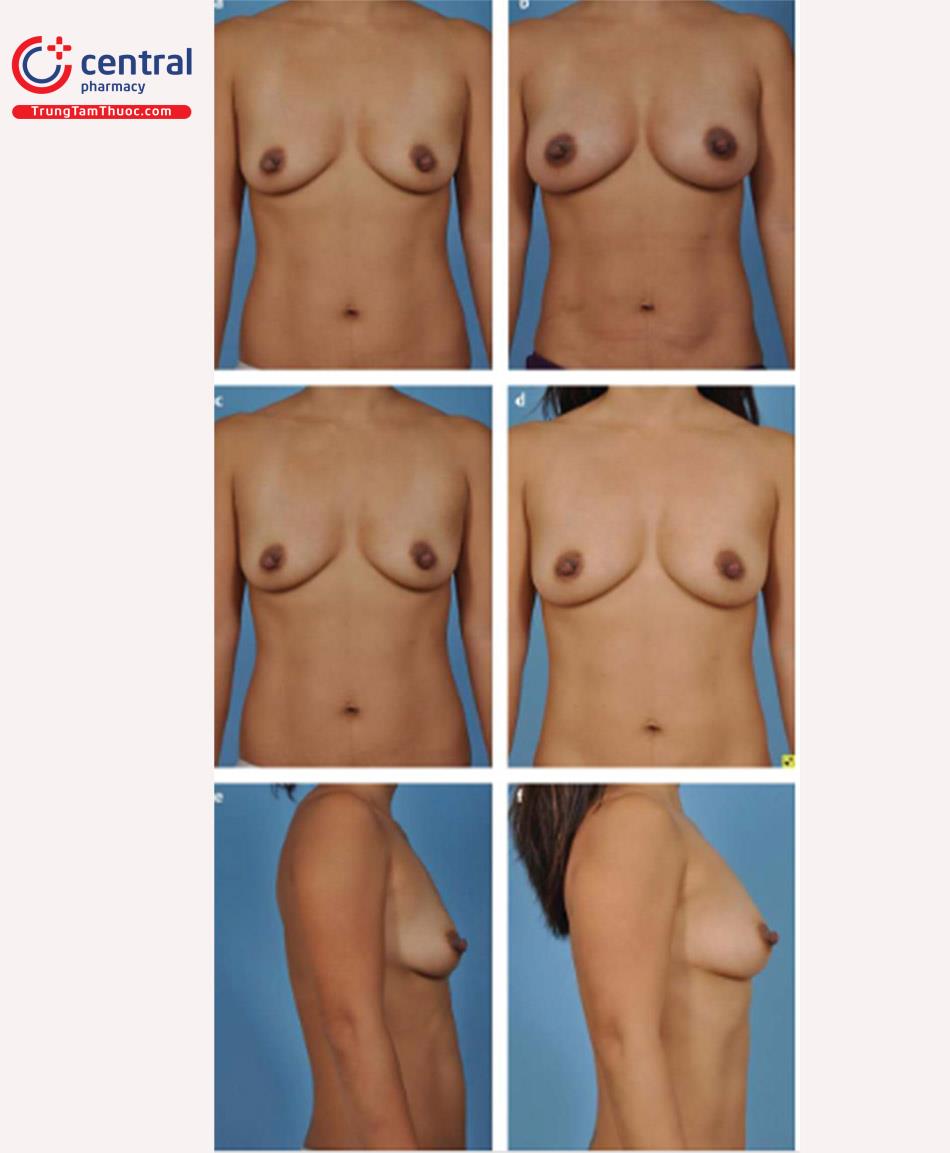
Các hình ảnh trước phẫu thuật và hình ảnh sau phẫu thuật 1 năm.Hình. 9.16 và Hình. 9.17 mô tả bệnh nhân đã trải qua quá trình nâng vú được hiển thị trong. Hình. 9.16 là bệnh nhân được mô tả trong các video bao gồm. Kỹ thuật thể hiện ở bệnh nhân này đòi hỏi một đường mổ góc, nếp lằn vú trong khoang túi được hạ xuống và sử dụng túi gel silicỏne có độ nhô cao. Bệnh nhân Hình. 9.17 đòi hỏi một vết mổ thẳng vì nếp lằn vú dài hơn trên da ở đỉnh nách. Việc tiến hành giải phóng cơ ngực lớn theo cách duy trì mức độ và hình dạng hiện tại của IMF. Túi gel silicone có độ nhô vừa được sử dụng.
Thông tin bổ sung về và sửa đổi kỹ thuật gần đây nhất cũng có thể được tìm thấy trong các tài liệu gần đây.
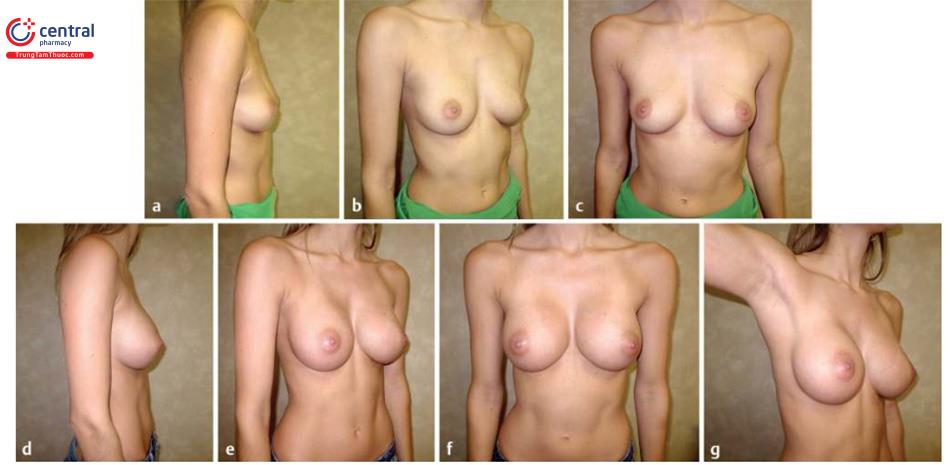
(d-f) Hình ảnh hậu phẫu 1 năm.
(g) Hình ảnh đường mổ sau phẫu thuật
3 Mổ qua đường quần vú
3.1 Giới thiệu
Nâng ngực sa trễ qua đường quần vú là một kỹ thuật để điều chỉnh vú sa trễ ít mà không có sẹo mở dọc theo vú. Điều trị vú sa trễ bằng cắt bỏ da quanh quần vú, có vết sẹo quanh quần vú ở trên. Kỹ thuật có thể cải thiện sự tương đồng giữa vú và quầng vú, vì làm giảm đường kính quầng vú. Mục tiêu của phương pháp này là chọn vú sa trễ ít và giải thích cho bệnh nhân về khả năng của phần dưới của vú nhô ra nhiều hơn thay vì có vết sẹo dọc theo vú. Khâu khối cố định tròn là rất quan trọng để duy trì vết sẹo và quần vú với kết quả thẩm mỹ tốt hơn.
Những điểm chính
- Nâng ngực qua quầng vú của vú sa trễ là một lựa chọn quan trọng để giảm thiểu sẹo trong các trường hợp vú sa trễ ít.
- Được chỉ định để nâng cao phức hợp núm vú-quầng vú và gò vú
- Nâng ngực sa trễ qua đường quần hoặc thu gọn vú mà không làm to lên có thể dẫn đến thiếu bảo vệ và hình dạng mong muốn.
Điều chỉnh các mức độ khác nhau của vú sa trễ vú bằng kỹ thuật nâng ngực / nâng ngực sa trễ đòi hỏi thách thức tăng thể tích vú bằng túi silicone trong khi cắt bỏ da thừa và đồng thời di chuyển phức hợp quầng vú (NAC) lên trên và phần trên của vú đầy lên.
Các kỹ thuật mổ đường quần vú và dọc vú cho nâng ngực sa trễ đã được phát triển để thu nhỏ sẹo trong các trường hợp vú sa trễ ít. Kỹ thuật đường quần vú được mô tả lần đầu tiên bởi Bartels et al. Năm 1980, Gruber và Jones đã trình bày về kỹ thuật nâng ngực sa trễ với các chỉ định và các biến chứng liên quan. Kỹ thuật này được phổ biến bởi Benelli và Góes.
Trong phẫu thuật nâng ngực sa trễ trong tạo hình vú, việc lựa chọn phương pháp phẫu thuật cho loại túi dựa trên đặc điểm riêng của từng bệnh nhân và các điều kiện mô để đảm bảo độ bao phủ tối ưu. Kỹ thuật không được tùy tiện dựa trên sở thích của bác sĩ phẫu thuật và bệnh nhân, phải đảm bảo độ che phủ mô, do đó giảm thiểu rủi ro ngắn và lâu dài. Đường mổ quanh quần vú trong phẫu thuật nâng ngực có quần vú nằm giữa vú hơn so với toàn bộ vú và để xử lí vú sa trễ từ ít đến trung bình. Tuy nhiên, thao tác này được giới hạn trong các trường hợp vừa phải vì vú không đạt được sự nâng lên nhiều.
Mục tiêu của phẫu thuật nâng ngực qua đường quần vú:
- Phẫu thuật ít xâm lấn, phù hợp với mức độ vú sa trễ ít.
- Nâng cao của NAC.
- Chuyển đổi từ vú sa trễ sang vú hình nón.
- Độ cao của gò vú.
- Tăng kích thước /cải thiện kích thước vú.
- Cải thiện tính đối xứng vú.
- Sẹo nhỏ / cắt da hạn chế.
- Giữ nguyên vẹn và toàn bộ độ dày mô mềm của phần dưới vú
- Tư vấn cho bệnh nhân và bảo cho bệnh nhân biết về phần dưới của vú có thể nhô nhiều ra thay vì có vết sẹo thẳng dọc.
Mục tiêu đối lập của phẫu thuật nâng ngực sa trễ và nâng ngực, một mục tiêu làm giảm đi và cái mục tiêu làm đầy lên, dẫn đến nhiều nguy cơ của phẫu thuật nâng ngực sa trễ và phẫu thuật nâng ngực và làm cường điệu chúng. Chúng bao gồm:
- Tăng nguy cơ nhiễm trùng túi khi tiếp xúc hoặc sai lệch vị trí.
- Tăng nguy cơ hoại tử núm vú hoặc vạt da.
- Mối quan hệ giữa núm vú toàn bộ vú và túi thì không chắc chắn, sẹo xấu dọc theo vú, và giảm cảm giác núm vú.
Ở một mức độ nào đó, tái phát của vú sa trễ và liên quan đến giãn rộng vết sẹo ở quần vú có thể giải quyết bằng cách phẫu thuật cắt bỏ da dư quanh quần vú sang kỹ thuật mổ chữ T lật ngược.
Phẫu thuật nâng ngực sa trễ theo đường quần vú chủ yếu được chỉ định cho những bệnh nhân trẻ tuổi với độ dày và độ đàn hồi của da còn tốt. Loại bệnh nhân tốt nhất cho phẫu thuật nâng ngực sa trễ qua đường quần là những bệnh nhân nếu làm nâng ngực đơn thuần hay chỉ thu gọn vú thì kết quả không tốt vì hình dạng vú sẽ như cái đĩa và da rất lỏng lẻo và căng ra. Vú săn chắc khi mong muốn bảo tồn dây chằng Cooper cũng cho kết quả tốt hơn.
3.2 Kỹ thuật
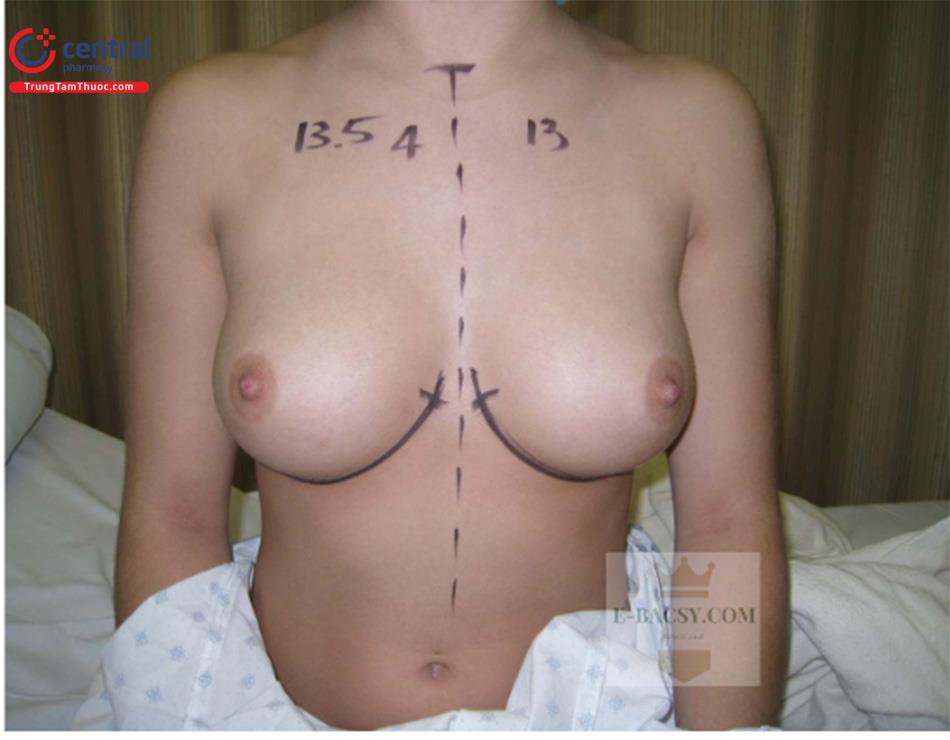
Thực hiện vẽ đánh dấu với bệnh nhân ở tư thế đứng. Phương pháp chính xác được thực hiện bằng cách dựa vào nếp lằn vú (IMF), NAC và điểm trên xương ức cũng đánh dấu.
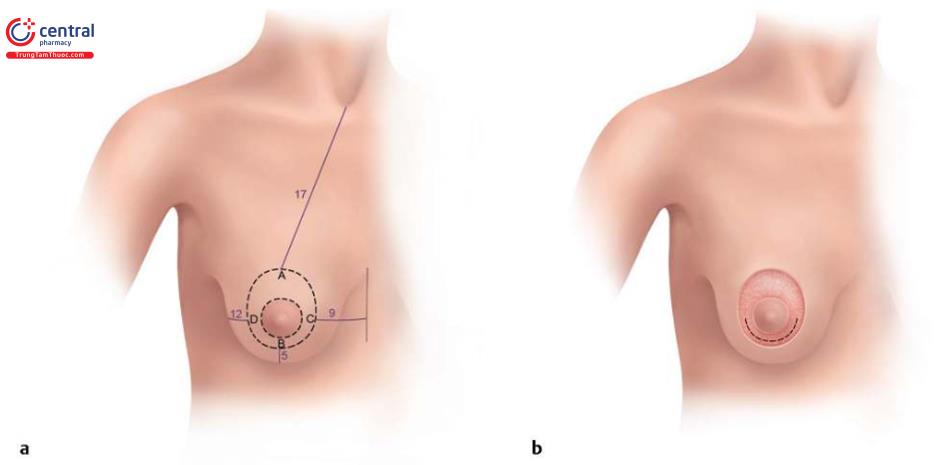
Đánh dấu đường giữa của ngực và IMF. Đường đầu tiên là vẽ 1 đường thẳng giữa ngực từ đỉnh xương ức xuống tới mỏm ức, và tiếp tục đường thứ 2: cách 5 cm từ bờ trên xương ức, chạy từ trên xương đòn đến NAC xuống qua quần vú. Tạo chiều cao núm vú là vô cùng quan trọng. Xác định vị trí được bởi nhiều yếu tố.Khoảng cách từ đỉnh xương ức đến núm vú nằm trong khoảng từ 17 đến 19 cm và nó bị ảnh hưởng bởi chiều cao vú và đặc điểm riêng từng người. Ước tính số lượng da dư, và sau đó hình dạng quần vú (hình bầu dục ở vị trí đứng) được vẽ đánh dấu phức hợp xung quanh quầng vú. Từ nếp lằn vú đến núm vú từ 4,5 đến 5,5 cm. Từ đường giữa đến núm quần vú khoảng 9 cm. ( Hình 10.1). Dấu vết của mô vú được đánh dấu giới hạn trên khắp vú để khi mổ bóc tách dưới da.
Kích thước và hình dạng lý tưởng của vú ở phụ nữ là có tính duy truyền và liên quan đến cả sở thích của từng người và các chuẩn mực văn hóa riêng.
3.3 Kỹ thuật
Đặt nằm ngửa bệnh nhân trên bàn mổ và sau khi gây mê toàn thân hay ngoài màng cứng (có thể gây tê tại chỗ), vô trùng, trải săng mổ và chuẩn bị rạch da, rạch da sâu xuống dưới da (ngoại trừ bên trên tới quầng vú), với dung dịch epinephrine loãng trong dung dịch nước muối ( 1: 100.000) và sau đó thực hiện đánh dấu dưới dạng bốn điểm chính trong NAC ( Hình 10.2.).
(b) Sau khi cắt bỏ lớp da, rạch da xuyên qua lớp da bên dưới.
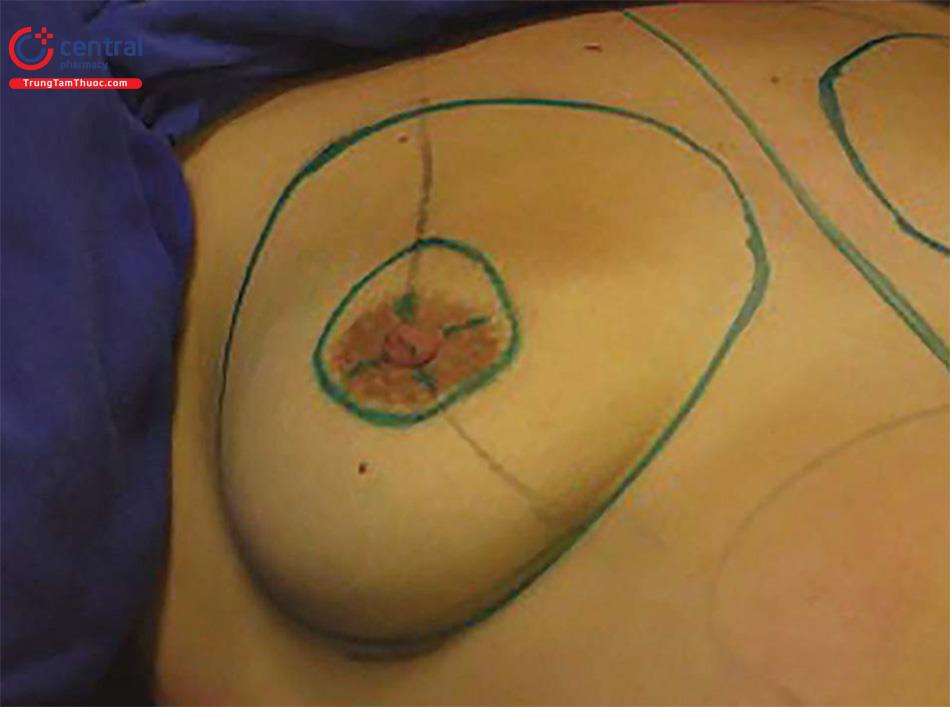
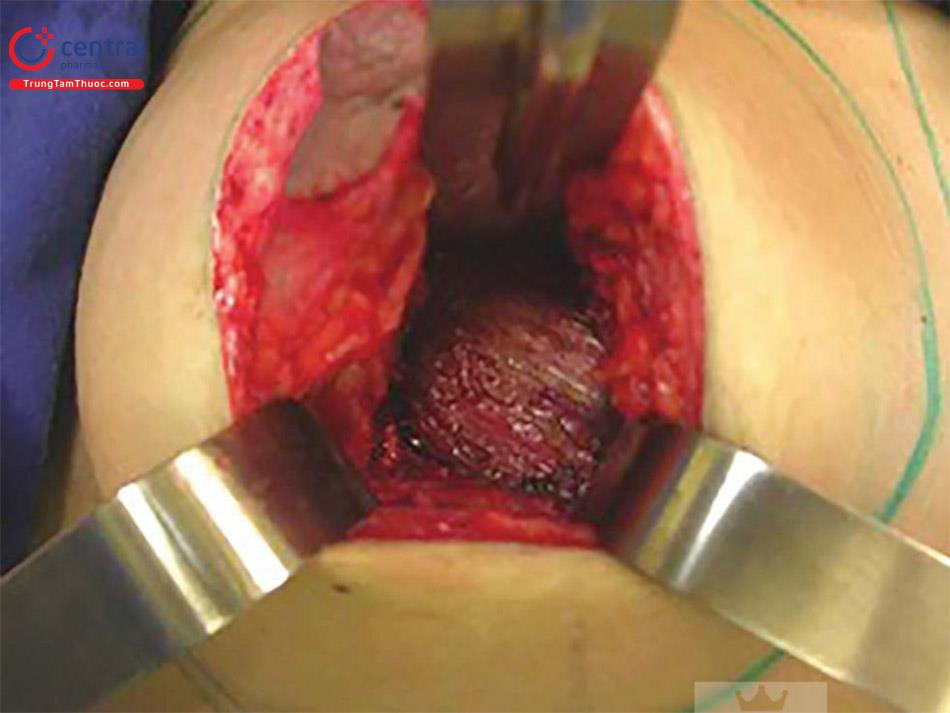
Phẫu thuật được bắt đầu bằng cách đánh dấu quầng vú bằng 42 mm. Thực hiện một vết rạch da tròn, tiếp theo là lấy bỏ hết lớp biểu mô của vùng hình tròn đã đánh dấu ( Hình 10.3). Sau đó, bắt đầu bóc tách nhu mô tuyến vú được ở nửa dưới giữa da và quầng vú, nằm ở phần dưới của vú, song song với ống dẫn tuyến sữa tránh cắt chúng, hướng sâu về phía thành ngực.
Khi đến thành ngực, khi đến cân cơ ngực lớn thì bắt đầu tạo khoang túi, bóc tách tạo khoang túi nằm trên cơ ngực lớn, theo hình đã vẽ sẵn ( Hình. 10,4). Kiểm tra lại kích thước túi và loại. Bác sĩ phẫu thuật nên quyết định có nên chọn 2 túi có kích thước khác nhau không để bù lại sự khác biệt về kích thước của vú tự nhiên. Tuy nhiên, cần lưu ý rằng thấy rõ có sự khác biệt về tỷ lệ phần trăm về thể tích, do đó, ngay cả khi tăng thêm cùng một thể tích cho cả hai vú,thì sự không cân xứng sau phẫu thuật sẽ ít hơn. Nếu chọn túi lớn hơn, chúng ta phải rất thận trọng, bởi vì đặt bên lớn hơn bệnh nhân sẽ dễ nhận thấy hơn. Điều quan trọng để kiểm tra bệnh nhân ở từ phía sau.
Sau khi chọn túi, thực hiện việc cầm máu cẩn thận. Tưới rửa túi bằng dung dịch kháng sinh (nước muối, Gentamicin, Cefazoline), cũng như để túi bên trong hộp. Bác sĩ phẫu thuật thay găng tay và rửa chúng bằng dung dịch kháng sinh trước khi chạm vào túi.
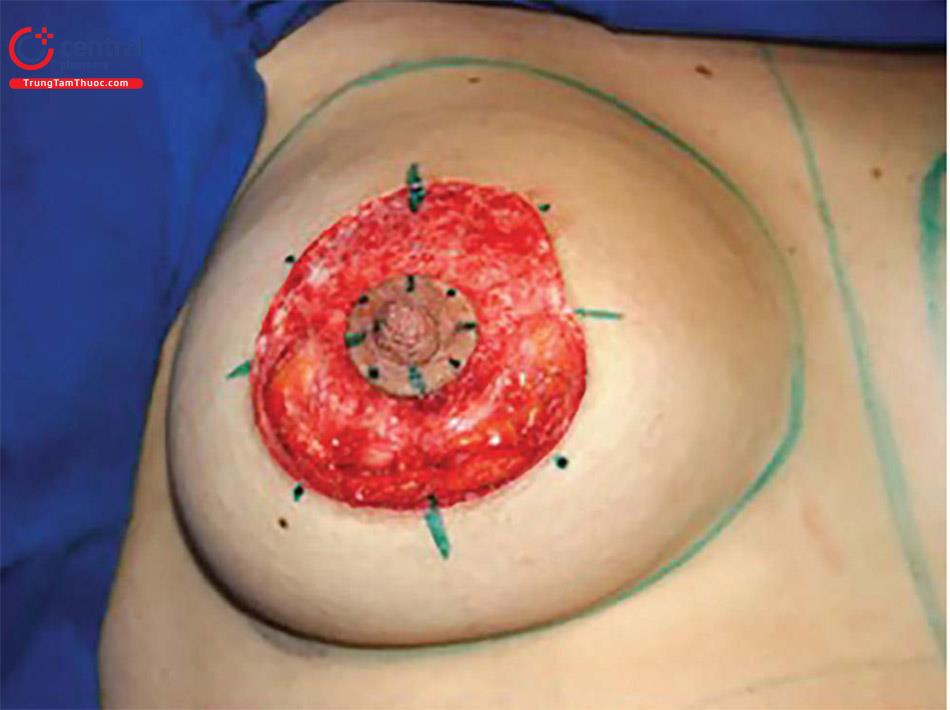
Khâu nhu mô tuyến vú bằng các mũi khâu sử dụng chỉ Monocryl 4.0 ở hai hoặc ba mặt phẳng. Thực hiện khâu vòng tròn xung quanh NAC để phân phối phân bố lực căng da đều quanh da quần vú và giảm căng nhiều cho NAC. Đánh dấu 8 điểm chính ở vùng da quanh quần vú và quầng vú ( Hình 10.5). Sử dụng chỉ nylon 3.0 không màu để khâu chạy quanh quần vú. Khâu từ lớp hạ bì sâu của lớp da bên ngoài và tổ chức sâu của quần vú, khâu túm lấy một ít các mô đã đánh dấu nằm trong quầng vú và khâu tổ chức nhiều hơn ở da quanh quần vú. Khi kéo căng chỉ khâu sẽ làm giảm chu vi của đường kính quần vú dần, cho đến đường kính mong muốn của NAC (khoảng 4,5 cm). Dùng chỉ tiêu chậm (4.0 Monocryl) để đóng vết mổ quanh quần vú (Hình 10.6).
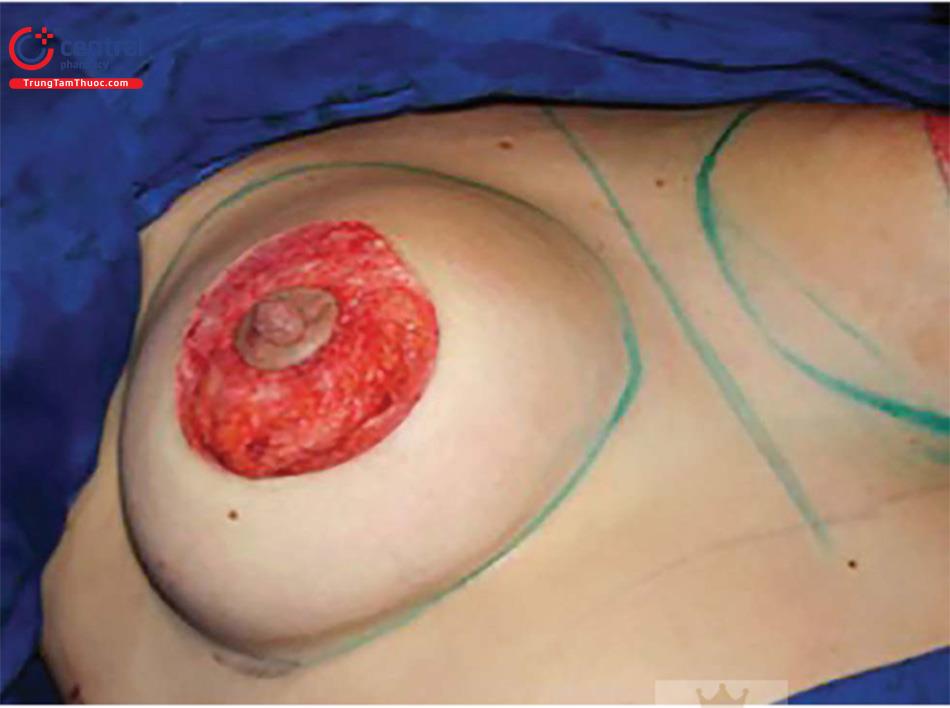
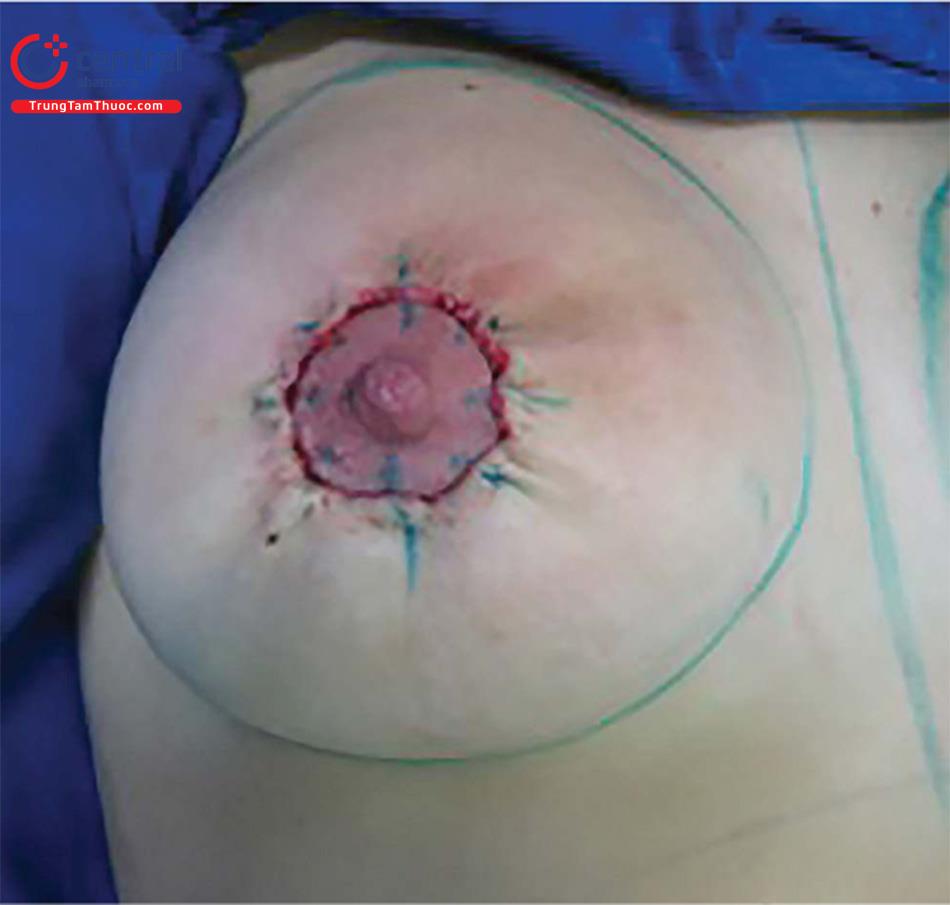
Chúng ta sẽ thấy nhiều nếp nhăn quanh quần vú ngay sau kết thúc cuộc mổ và chúng sẽ mất thường sau 3 tháng. Điều quan trọng là phải giải thích cho bệnh nhân trước khi phẫu thuật.
Trong trường hợp cần tạo hình vú lại lần 2, để xử lí phần vú sa trễ thì da thừa cần cắt bỏ sao cho phù hợp.
Đối với trường hợp này, sau khi lấy bỏ da quanh quần vú, chúng tôi bóc tách dưới da cho đến khi gần chạm vào bao xơ của túi. Mở cắt bao xơ của túi và lấy túi ra ngoài, với cắt bỏ mặt trước của bao xơ. Giữ lại mặt sau của bao xơ và cắt phần giữa của nó. Khoang túi mới được tạo ra nằm bên dưới mặt sau của bao xơ, giữ một ít sợi cơ ngực lớn bám trên nó và khi bóc tách tạo khoang vú đạt đến vị trí đã đánh dấu trước mổ, qua giới hạn của phần bao xơ. Đặt túi vào khoang túi sau khi cầm máu cẩn thận và rửa túi bằng dung dịch kháng sinh. Khoang túi này không được đóng hoàn toàn để tránh độ phẳng của túi và mất độ nhô. Khâu nhu mô tuyến vú lại với nhau để đạt độ bao phủ nhất định và để tránh di lệch của túi nằm dưới tuyến vú. Đóng vết mổ như trong các trường hợp mổ lần đầu. Trong những trường hợp bị co kéo túi do đặt dưới cơ, có thể tạo khoang túi mới ở mặt phẳng dưới cân cơ ngực lớn.
3.4 Thảo luận
Phẫu thuật nâng ngực sa trễ qua đường quần vú cải thiện tình trạng da lỏng lẻo, sa trễ tuyến vú giả, cho những trường hợp vú sa trễ độ 1 hoặc độ 2. Đường rạch da qua quần vú loại bỏ thành phần dọc của vú và có thể giúp che giấu bớt vết sẹo. Khâu cố định quanh quần vú là chìa khóa quan trọng để ngăn ngừa sự giãn rộng quần vú và giãn rộng vết sẹo mà hay thường thấy với các phương pháp khác.
Kỹ thuật qua đường quần vú là lựa chọn đầu tiên để tránh sẹo lớn hơn ở vú sa trễ độ 1 và độ 2 vì túi ngực sẽ nâng ngực to lên, dẫn đến da bị thừa ít hơn. Thật khó để phẫu thuật nâng ngực sa trễ mà không đặt thêm túi. Trong trường hợp những người có da lỏng lẻo dư thừa, cần phải thực hiện vết mổ dọc hoặc chữ T ngược, ngay cả trong các trường hợp sửa lại mà kết quả lý tưởng vẫn không đạt được.
Nếu phẫu thuật nâng ngực sa trễ hoặc cắt bỏ bớt da và tuyến vú thì vú sẽ không có độ nhô cần thiết cũng như kích thước mong muốn và sẽ sa trễ lại theo thời gian. Bằng cách đặt túi khi phẫu thuật nâng ngực sa trễ thì sẽ có kết quả có thể dự đoán và an toàn, giảm thiểu rủi ro, có thể đạt được kết quả tốt hơn. Khi lựa chọn bệnh nhân phẫu thuật nâng ngực sa trễ đúng thì kết quả đạt được sẽ tốt và lâu dài.
Không nên đặt núm vú quá cao trong quá trình nâng ngực / nâng ngực sa trễ vì nó sẽ trông không tự nhiên và khó sửa, đặc biệt là nếu túi ngực bị rơi xuống. Hình dạng của da cần cắt bỏ thường không tròn và đồng tâm hoàn hảo nhưng có thể có hình bầu dục và lệch tâm hơn để nâng núm vú và chiều rộng của vú không quá hẹp.
Điều quan trọng là phải thực hiện đánh dấu quầng vú ở các điểm chính trước khi rạch da. Bằng cách này, duy trì kích thước thích hợp và giãn rộng quầng vú phù hợp đạt được khi kết thúc phẫu thuật.
Thực hiện khâu chỉ vòng tròn với chỉ không tiêu (Nylon không màu vì Go-re-Tex không có ở Brazil) như kỹ thuật của Denis Hammond. 8 điểm hướng dẫn cố định quầng vú và khâu lấy một lượng mô lớn hơn ở viền ngoài chỉ ở những điểm được đánh dấu và những vết khâu nhỏ hơn của mô ở trong các điểm được đánh dấu ở rìa quầng vú. Cách khâu này giúp giữ kết quả lâu dài và để ngăn ngừa giãn rộng quầng vú. Khâu vòng, cố định chỉ khâu ở phần bắt đầu và kết thúc ở bên dưới của quầng vú, để lại nốt chỉ cùng một vị trí. Khi bệnh nhân thường phàn nàn về cảm giác vết khâu, sau 1 năm chỉ được lấy ra với gây tê tại chỗ.
Trong hầu hết các trường hợp, chọn túi tròn có độ nhô cao vì những bệnh nhân bị thiếu mô ở phần trên của vú và thừa mô ở cực dưới. Túi tròn sẽ cải thiện dáng vú và độ nhô phần trên của vú tốt hơn. Túi có độ nhô cao thì thích hợp hơn vì chúng cải thiện được độ nhô của vú vì khâu chỉ vòng tròn có xu hướng làm cho ngực phẳng hơn.
Tránh đặt dưới cơ vì da lỏng lẻo của vú là chủ yếu ở những bệnh nhân này và mô vú trượt trên túi ngực có thể xảy ra, dẫn đến xuất hiện vú sóng đôi. Ghép mỡ có thể được sử dụng để bổ sung cho đường viền vú, đặc biệt là trong trường hợp mổ lại và bệnh nhân gầy, tránh đặt dưới cơ và các vấn đề của nó. Đặt dưới cân cơ ngực lớn là lựa chọn cho những ca mổ lần đầu và đặt dưới bao xơ (một phần trong cơ) trong các trường hợp mổ lại.
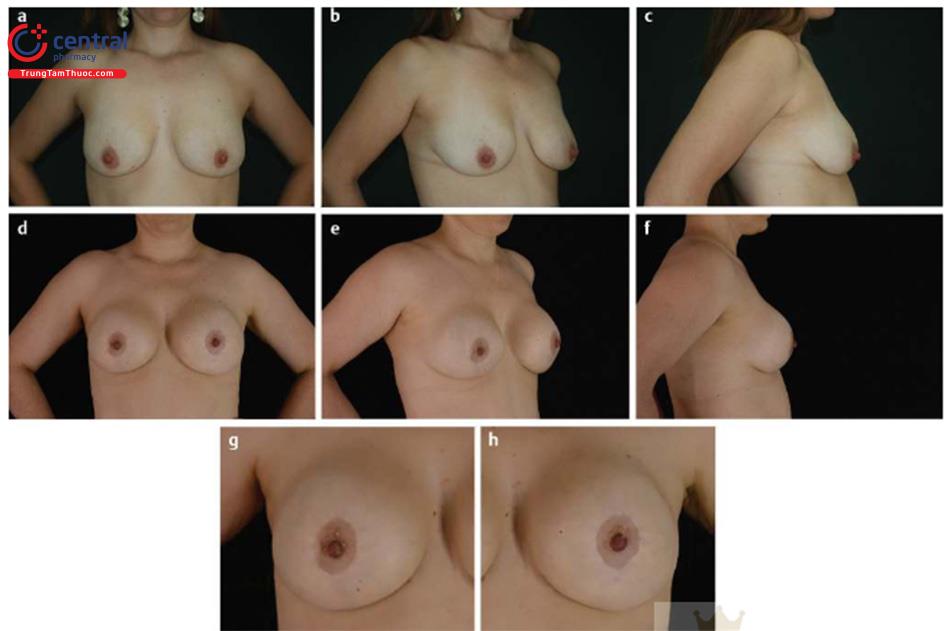
(d-f) 5 năm phẫu thuật đặt túi nâng vú sa trễ. Đặt túi tròn nhám dưới cân cơ ngực lớn, kích thước 215 ml.
(g- h) Sẹo sau phẫu thuật
3.5 Phần kết luận
Nâng ngực sa trễ có thể là một quy trình an toàn cho cả bệnh nhân và bác sĩ phẫu thuật khi được thực hiện với kế hoạch chu đáo và thực hiện cẩn thận. Thông báo cho bệnh nhân trước phẫu thuật rằng sự bất cân xứng của vú có thể được cải thiện nhưng hiếm khi được hoàn toàn giống nhau 2 bên.
Phẫu thuật an toàn và thành công có thể đạt được một cách đáng tin cậy cho cả nâng ngực sa trễ và đặt túi / nâng ngực sa trễ đơn thuần tuân thủ các nguyên tắc này.
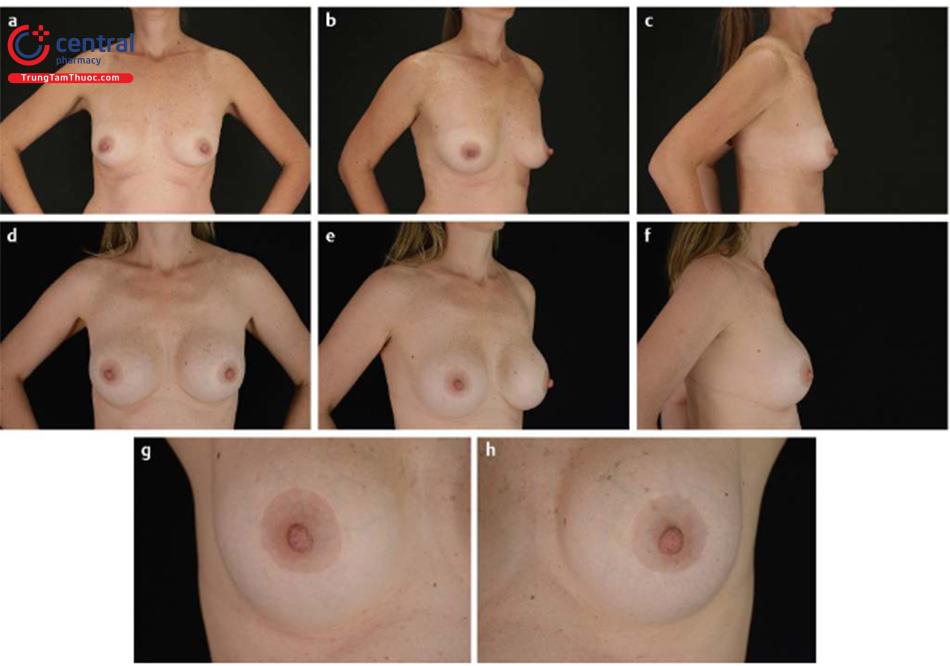
(d- f) 8 năm sau phẫu thuật nâng vú sa trễ và đặt túi. Đặt dưới cân cơ ngực với túi tròn nhám có độ nhô cao, kích thước 270 ml.
(g- h) Sẹo sau phẫu thuật
4 Nâng ngực bằng cách ghép mỡ khối lượng lớn
Nâng ngực với phương pháp ghép mỡ khối lượng lớn (LVFG) có vai trò tuyệt vời trong việc nâng ngực. LVFG gần đây đã được chứng minh là an toàn, đáng tin cậy và quan trọng nhất là không ức chế kiểm soát ung thư. Chương này sẽ tập trung vào các khái niệm được sử dụng trong LVFG bao gồm làm giãn tổ chức vú trước, xử lý, kết quả thu được và vị trí đặt túi. Nó cũng sẽ chứng minh nâng ngực chỉ sử dụng LVFG thay cho nâng ngực kết hợp ghép mỡ. Trong chương này, gồm nhiều trường hợp rất khác nhau, trong đó LVFG có thể được sử dụng để xử lí các biến chứng liên quan đến đặt túi, thay thế đặt túi (đồng thời thay đổi đặt túi thành cấy ghép mỡ [SIEF]) và cho LVFG cùng với đặt túi (kết hợp với đặt túi). Sau khi đọc chương này, người đọc sẽ hiểu rõ hơn về cách sử dụng phương pháp ghép mỡ khối lượng lớn trong thực tế.
Ghép mỡ vào thay thế nhu mô tuyến vú có từ lâu trong phẫu thuật vú. Các kỹ thuật bắt đầu từ ghép mỡ ở mặt sau đó phát triển để ứng dụng trong ghép mỡ khối lượng nhỏ và lớn (LVFG) để thay thế và nâng ngực. Lịch sử đã ghi nhận với việc ghép mỡ khối lượng nhỏ cả trong phẫu thuật tái tạo và thẩm mỹ để cải thiện các khuyết tật của vú, đặc biệt là thành ngực / giữa 2 vú, dáng vú bị chia tách ra xa và bất thường nhẹ.
Thách thức của kỹ thuật LVFG cho những vú nhạy cảm với nội tiết tố đã gây nhiều tranh cãi và dẫn đến một số tranh luận về việc ứng dụng lâm sàng của nó. Năm 1987, sau khi Bircoll trình bày kinh nghiệm về phẫu thuật nâng ngực bằng phương pháp ghép mỡ, những lo ngại về sự an toàn của quy trình và sự can thiệp của nó đối với bệnh ung thư vú đã khiến Hiệp hội Phẫu thuật Thẩm mỹ Hoa Kỳ đưa ra quan điểm rằng ghép mỡ sẽ làm tổn thương đến khả năng phát hiện ung thư vú và nên bị cấm, do đó đặt lệnh cấm đối với LVFG trong gần 20 năm.
Sau đó, nhiều báo cáo trường hợp, bài thuyết trình và một loạt bệnh nhân đã được trình bày bởi các nhà điều tra độc lập đã chứng minh rằng ghép mỡ là an toàn, đáng tin cậy và quan trọng nhất, không ức chế giám sát ung thư .4,5 Mãi đến tháng 1 năm 2009, Hiệp hội Phẫu thuật Thẩm mỹ Phẫu thuật Thẩm mỹ Hoa Kỳ đã tuyên bố ngược lại những gì trước đây họ đã quy định, ghép mỡ là an toàn.Kể từ đó, tiếp tục có sự hỗ trợ từ các tài liệu. ghép mỡ tiếp tục an toàn để cải thiện thẩm mỹ tái tạo ung thư vú và nâng ngực.
LVFG được định nghĩa là ghép hơn 300ml mỡ vào trong vú. Các thành phần của mỡ chuyển không thành công trong nâng ngực sẽ tạo thành u nang dầu, hoại tử mỡ và các biến chứng tiềm ẩn khác. Cũng giống như nâng ngực chuẩn, mục đích của LVFG cho phẫu thuật nâng ngực là giới thiệu một phương pháp nâng ngực đáng tin cậy mang lại bộ ngực khỏe mạnh mà vẫn có thể kiểm tra vú hiệu quả bằng chụp X quang tuyến vú.
Khi ghép mỡ đã trở nên phổ biến, nên chú ý nhiều hơn tập trung vào các khái niệm về giãn tổ chức vú trước, tăng giảm, quy trình ghép và vị trí ghép. Ban đầu, các bác sĩ nhiệt huyết cho là LVFG sẽ thay thế đặt túi để nâng ngực. Các tác giả tin rằng đây không phải đơn cử là thành công 1 trường hợp. Tuy nhiên, LVFG có một vai trò tuyệt vời trong việc nâng ngực cũng như khả năng khắc phục các vấn đề về đặt túi. Chương này sẽ đề cập đến nâng ngực chỉ sử dụng LVFG thay cho đặt túi vú.
Nó cũng sẽ chứng minh một số tình huống khác nhau trong đó LVFG có thể được sử dụng, để quản lý các biến chứng liên quan đến đặt túi, để thay thế cho đặt túi (thay đổi túi ngực bằng ghép mỡ [SIEF]) và LVFG cùng với đặt túi (nâng ngực kết hợp).
Việc thực hiện LVFG để nâng ngực thay cho đặt túi ngực là riêng hơn là một quy tắc. Trong những bệnh nhân phẫu thuật nâng ngực thì những người chấp nhận dùng LVFG để tăng kích thước vú có thể chiếm ít hơn 10%. Những bệnh nhân muốn dùng LVFG để tăng kích thước vú thường là người có khuynh hướng không muốn dùng chất liệu cấy ghép từ bên ngoài như đặt túi ngực chẳng hạn và mong muốn một kết quả cực kỳ tự nhiên. Như vậy, những bệnh nhân thường chỉ mong muốn duy nhất là tăng kích thước vú. Tuy nhiên, một lợi ích tiềm ẩn phải xem xét khi hút mỡ để tăng kích thước vú thẩm mỹ là có chỗ vị trí nào để hút không.
4.1 Phân loại bệnh nhân
Điều quan trọng cho LVFG tin cậy là xác định được độ săn chắc của da vú. Ghép mỡ đơn thuần để tăng kích thước vú hay là ghép mỡ + đặt túi ngực kết hợp. Bệnh nhân lý tưởng có đủ da vú để nâng. Ví dụ, bệnh nhân đã sinh nhiều con, sau đó bị tình trạng xẹp vú do teo tuyến vú và có nhiều mỡ để hút là lý tưởng cho LVFG đơn thuần. Bệnh nhân có độ chùng da nhiều có thể không cần giãn tổ chức vú trước vẫn đạt được kết quả tốt. Mặt khác, bệnh nhân sinh nhiều con nhưng có da vú rắn chắc thường đòi hỏi phải giãn tổ chức vú trước để đạt được kết quả tương xứng.
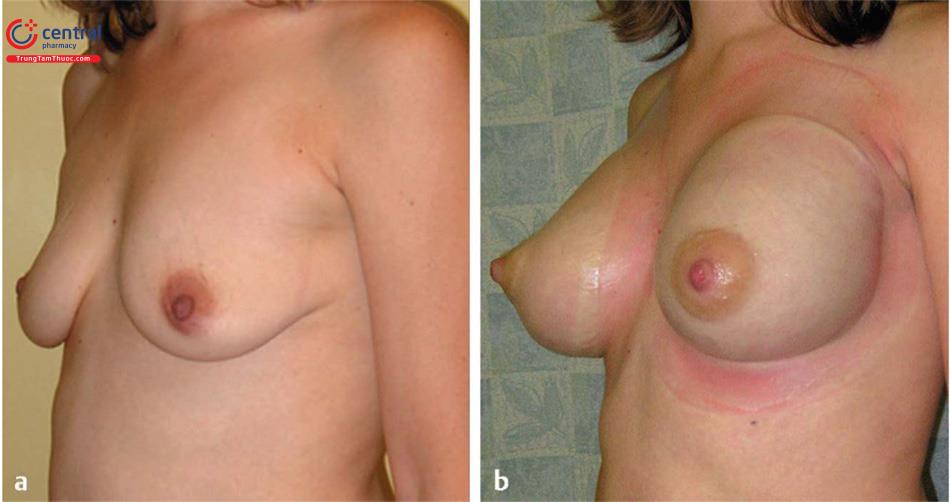
Giãn tổ chức vú trước không chỉ làm cho lớp da phù hợp để làm đầy mỡ mà còn tạo ra một môi trường bên trong dẫn đến tăng kích thước của vú tốt hơn. Với các phương pháp hiện tại, việc giãn tổ chức vú trước có thể không thoải mái và tốn thời gian. Tuy nhiên, nó là cần thiết để nâng ngực đáng tin cậy. Nghiên cứu đầu tiên của Del Vecchio và Bucky mô tả tỷ lệ duy trì 66% giãn tổ chức vú trước 3 tuần sau đó là LVFG14 ( Hình 12.1).
Bệnh nhân có cú hình củ hay vú bị co kéo phần dưới là ứng cử viên tuyệt vời cho LVFG nhưng thường đòi hỏi phải có các thao tác đặc biệt trong lúc mổ như dùng kim để giải phóng các dải xơ để cải thiện hình dạng cũng như nâng cao lên.
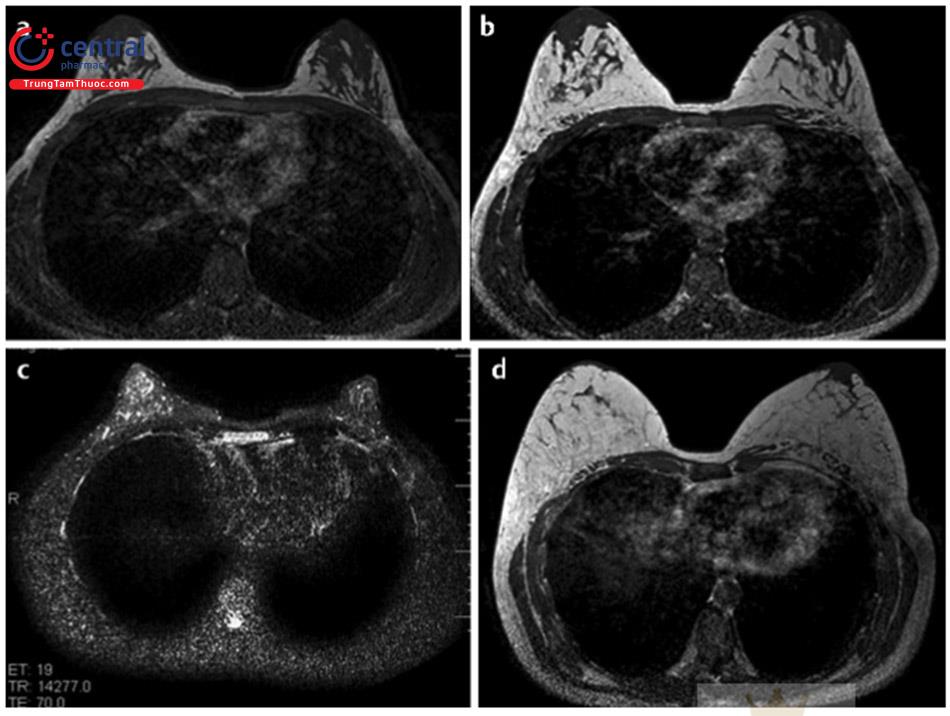
4.2 Đánh giá bệnh nhân
Bệnh nhân LVFG lý tưởng có giải phẫu thuận lợi với đủ lượng mỡ để hút và ghép mỡ lên vú. Tuy nhiên, bệnh nhân gầy cũng làm khá tốt với ghép mỡ. Có thể lấy mỡ ở nhiều vùng khác nhau trên cơ thể bệnh nhân.
Tất cả bệnh nhân phải được chụp X quang vú trước phẫu thuật. Họ phải không có bất kỳ điều gì liên quan đến ung thư vú hoặc bất kỳ khuynh hướng di truyền nào đối với ung thư. Bệnh nhân được đánh giá cho bất kỳ bệnh tật nào ảnh hưởng đến sự hút mỡ an toàn. Hút thuốc lá là một chống chỉ định do suy yếu vi tuần hoàn và sự gia tăng của hoại tử mỡ và u nang dạng dầu. Bệnh nhân trải qua giai đoạn giãn tổ vú trước cần phải có động lực và tuân thủ đầy đủ.
4.3 Tuân thủ quy trình
Giãn tổ chức vú trước mổ là không thể thay thế. Giãn tổ chức vú trước phụ thuộc vào cả sự tuân thủ của bệnh nhân và sự tuân thủ cơ học của các mô. Nếu không giãn đủ tổ chức, thì việc ghép mỡ sẽ dẫn đến tăng áp lực kẽ sẽ làm tăng tế bào chết và kích thước còn lại kém. Bệnh nhân cần được giáo dục và động viên đúng cách để đạt được sự giãn rộng tối ưu. Cuối cùng, trách nhiệm của bác sĩ phẫu thuật là lựa chọn, giáo dục và quản lý bệnh nhân thông qua quá trình giãn rộng vú trước. Giãn rộng đầy đủ đòi hỏi một khối lượng giãn tổ chức vú trước lớn hơn kết quả mong muốn. Nếu bệnh nhân không đạt được sự giãn rộng vú thích hợp trước khi phẫu thuật, thì phải được hoãn lại.
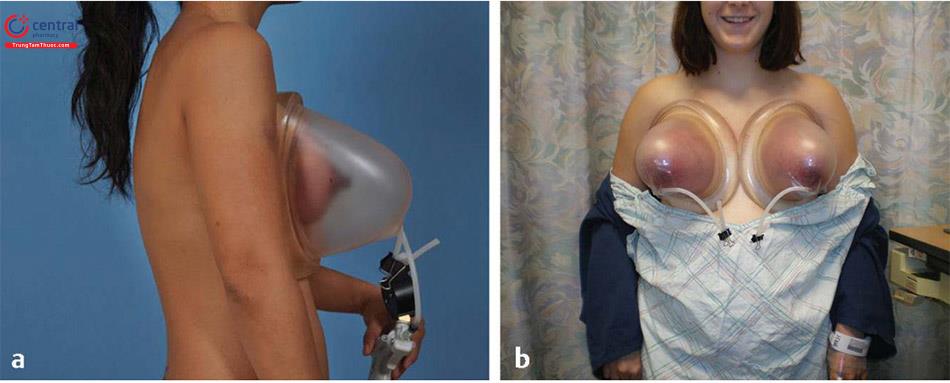
4.4 Chỉ định giãn tổ chức vú trước
Dụng cụ giãn tổ chức BRAVA đầu tiên được phát triển vào những năm 1990 như là một thiết bị giãn mô mềm bên ngoài để làm to ngực. Bệnh nhân mặc áo hình vòm xung quanh vú như áo ngực. Thiết bị này thường được đeo suốt ngày đêm cho từ 4-6 tuần. Kỹ thuật này tạo ra một hiệu ứng chân không bên trong ngực sẽ làm tăng các chất lỏng và mạch máu và dẫn đến tổ chức vú lớn hơn. Tuy nhiên, nếu điều này bị ngưng lại, vú sẽ trở lại kích thước ban đầu.
Có nhiều mối tương quan có thể được rút ra giữa hút áp lực âm để chăm sóc vết thương và kỹ thuật BRAVA trong giãn rộng vú trước. Lực âm trên vết thương sẽ tạo ra lực biến dạng trên các tế bào thúc đẩy sự phân chia tế bào, sự hình thành mạch và sự điều hòa trong các yếu tố tăng trưởng.16,17 Người ta cho rằng những kỹ thuật tương tự này xảy ra với mô tuyến vú trong quá trình giãn rộng BRAVA. Công dụng giãn tổ chức vú trước trong phẫu thuật nâng ngực đã trở nên đáng tin cậy để mang lại cho bệnh nhân một kết quả có thể dự đoán được. Việc thực hiện kỹ thuật giãn tổ chức vú trước phẫu thuật nâng ngực không chỉ làm căng lớp da mà còn làm tăng tổ chức mô mềm, do đó tạo ra vị trí tiếp nhận mạch máu nhiều hơn cho phép đặt túi khối lượng lớn hơn và cuối cùng, góp phần hơn nữa vào kết quả thành công hơn( Hình 12.2).
Các tác giả tin rằng giãn rộng tổ chức giúp gia tăng kết quả ghép mỡ theo bốn cách quan trọng sau:
- Khoảng mô mềm bị giãn rộng thể lớn hơn để ghép mỡ (ghép theo tỷ lệ vú).
- Giảm áp lực kẽ ở vú cho phép bơm mỡ được nhiều hơn.
- Xác định các bất thường dáng vú trước khi ghép mỡ, do đóhình dạng có thể chỉnh sửa thông qua đầu hút mỡ và kim cắt dải xơ.
- Cải thiện mạch máu và tân mạch dẫn đến tăng khả năng sống của mỡ ghép.
4.5 Ghép theo tỉ lệ khả năng
Khái niệm về ghép theo tỷ lệ khả năng là rất quan trọng để ghép mỡ thành công. Cách ghép theo tỉ lệ khả năng là giải quyết lượng mỡ ghép lý tưởng cho một nơi nhận đặc biệt cụ thể. Bằng cách tăng kích thước vùng nhận thông qua việc giãn rộng tổ chức vú trước, người ta có thể cung cấp khối lượng ghép mỡ hiệu quả hơn. Sự giãn rộng tổ chức vú trước cho phép tăng không gian nhu mô bằng một lượng mỡ phép lớn, chích vào nhu mô vú sẽ làm giảm hủy hoại tế bào mỡ ghép và tăng áp lực kẽ, do đó dẫn đến có thể tăng thể tích lớn hơn.
Dựa trên kinh nghiệm của các tác giả, ông ta đã kết luận rằng: xác định chính xác ghép lượng mỡ bao nhiêu là dựa vào sự giãn rộng tổ chức vú trước.
Với giãn rộng tổ chức vú trước, nhiều mỡ có thể được ghép vào không gian nhu mô và không phải tạo ra áp lực giãn nở từ bên trong. Không nên ghép mỡ để làm căng tổ chức như một cách dùng áp lực dương bên trong giãn nở sẽ có ảnh hưởng không tốt đến khả năng sống sót của mỡ. Chỉ cần đưa các mảnh ghép mỡ vào làm đầy hoặc giữ chỗ những khoảng không đã tạo ra do giãn rộng tổ chức trước.
Cuối cùng, giãn rộng tổ chức trước thúc đẩy sự hình thành mạch. Tương tự như các yếu tố cho sự sống sót của mảnh ghép da bao gồm sự thẩm thấu, sự kết nối tổ chức và sự hình thành mạch, các tế bào mỡ theo cùng một hình thức. Nếu không giãn rộng tổ chức trước, sẽ có áp lực gia tăng lên các tế bào mỡ, gây ngăn chặn sự sống sót bằng cách khuếch tán oxy và cuối cùng gây chết tế bào mỡ.
4.6 Four Four Ps, ghép khối lượng lớn chất mỡ: giãn rộng tổ chức trước, lấy mỡ, xử lí và ghép mỡ
Bệnh nhân được theo dõi chặt chẽ trong suốt thời gian giãn rộng tổ chức. Nếu bệnh nhân không giãn rộng được tổ chức hoặc không tuân thủ quy trình thì nên tiếp tục giãn rộng tổ chức và nên hoãn cuộc phẫu thuật. Cuối cùng, đạt được sự giãn rộng tổ chức vú là rất quan trọng để tăng kích thước vú thành công bằng LVFG. Một số bệnh nhân có thể tăng kích thước rất nhanh. Khi dùng dụng cụ giãn rộng tổ chức vú thì thời gian mang dụng cụ và áp lực hút âm là có thể điều chỉnh được. Sau khi giãn rộng hoàn tất, bệnh nhân đã sẵn sàng để phẫu thuật (Hình 12.3).
Hướng dẫn bệnh nhân mang dụng cụ giãn vú cho đến ngày phẫu thuật. Đánh dấu các điểm để tiêm mỡ vào vú. Đánh dấu những vùng co kéo để ghép mỡ. Dùng kim để cắt các dải xơ co kéo sau khi đã ghép mỡ. Chúng tôi mô tả quy trình hút mỡ tumescence thơm và cách cắt các dải xơ.
Có nhiều cách để lấy mỡ. Đã có nhiều nghiên cứu và nghiên cứu mô tả vị trí tốt nhất để lấy mỡ, kích thước ống hút tối ưu, áp suất âm chính xác và lực hút bao nhiêu để có thể lấy được mỡ.19,20 Mục tiêu quan trọng nhất trong lấy mỡ để ghép phải là một phương pháp an toàn và sẽ mang lại lượng mỡ có thể dự đoán hiệu quả.
Bệnh nhân nên được đánh dấu trên cơ thể để lấy mỡ theo kế hoạch. Thường phải có đủ mỡ, thậm chí từ một người gầy để ghép. Bệnh nhân gầy đòi hỏi phải lấy mỡ vừa phải từ nhiều vị trí, bao gồm bụng, lưng, sườn và đùi bằng cách sử dụng ống hút tumescence.
Trong thời gian qua, các lý thuyết liên quan đến xử lý mỡ đối với mỡ cấu trúc đã yêu cầu phải ly tâm tốc độ cao. Mục tiêu của việc ly tâm là cô đặc thêm tổ chức mỡ càng nhiều càng tốt và loại bỏ những chất lỏng dư thừa. Kết quả ly tâm sẽ gây chết 1 lượng tế bào mỡ đáng kể, loại bỏ hầu hết các yếu tố tái sinh tế bào và khả năng sống sót của tế bào mỡ là thấp. Hơn nữa, kỹ thuật này tương đối tốn thời gian và không hiệu quả.
Các nghiên cứu sâu hơn cho thấy rằng ly tâm vừa phải với quay thấp sẽ có khả năng mỡ sống sót tốt hơn và ghép mỡ với khối lượng lớn hơn. Kỹ thuật bao gồm rửa mỡ để tách máu, lidocaine và các mảnh vụn chết khác, với tuyên bố về khả năng sống của tế bào mỡ được cải thiện.
Các kỹ thuật lấy mỡ và xử lí mỡ trong tương lai có thể gồm tách nước, hút tumescence và sử dụng chất hoạt động bề mặt để tách mỡ.
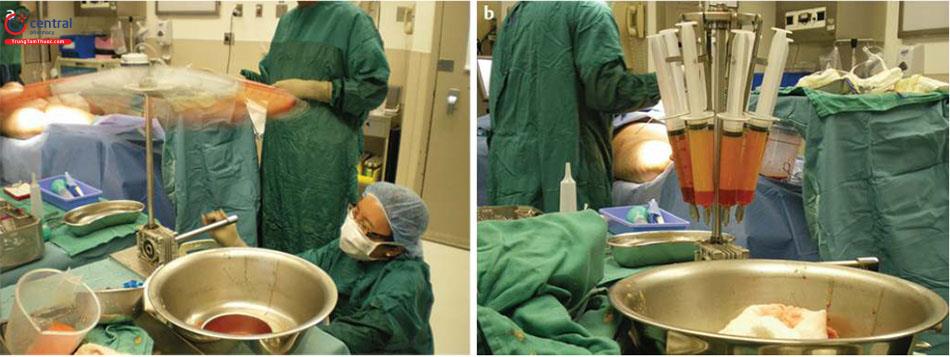
Chúng tôi thường sử dụng ống hút nhiều lỗ/ ống tiêm lớn / độ hút vừa phải
Lấy mỡ với canula nhiều lỗ kết nối với máy hút mỡ áp lực âm chuẩn ( Hình 12.4). Sau đó, mỡ được chuyển sang ống tiêm 60 ml, được đưa vào máy ly tâm vô trùng có lực thấp. Máy ly tâm quay trong 2 đến 3 phút, còn khoảng 20 đến 40 g mỡ ( Hình 12.5). Khoảng 15 đến 20% chất lỏng tinh thể bổ sung được loại bỏ. Kết quả là một mỡ cô đặc ít có độ đặc sệt và sẵn sàng để tiêm.
Ly tâm ít vòng quay dẫn đến mỡ tập trung thấp có thể dễ dàng tiêm vào vú khi đã giãn rộng trước. Về mặt lý thuyết điều này dẫn đến ít chấn thương, ít tiếp xúc không khí, lưu lượng tốt hơn, phân tán tăng, thời gian mổ ít hơn và giảm nhân lực cho cuộc mổ.
Mục tiêu của việc đưa hoặc tiêm mỡ phải phân chia được một cách chính xác mỡ trong tất cả các lớp của vú. Bác sĩ phẫu thuật cần đảm bảo tránh tiêm nhiều quá, ghép quá mức và ghép sai vị trí. Tiêm phù hợp đòi hỏi phải chú ý chặt chẽ đến ghép theo tỷ lệ khả năng và tránh các dấu hiệu tăng áp lực khoang. Các dấu hiệu nhận biết khác là thay đổi màu sắc da hoặc tiêm chưa đủ và khối lượng tiêm mong muốn. Bảo tồn mỡ ghép tối đa và ưu tiên tránh những hậu quả nghiêm trọng của việc ghép mỡ quá mức.

Chọn vị trí để chích mỡ là quan trọng. Bơm mỡ qua ống tiêm 60 ml được gắn vào ống cannula 16 inch, dài 15 cm (ống cannula Coleman; Hình 12.6). Tiêm xung quanh vú, vào những vị trí cần thiết mà đã đánh dấu trước. Kỹ thuật này đòi hỏi một chuyển động đều của tay, vừa đẩy cannuala, vừa đẩy mỡ từ syringe vào vú với 1 áp lực vừa phải, tránh tiêm tạo nốt sần lên da. Mỗi chuyển động của cannula phải ở dạng kiểu quạt tạo ra nhiều mặt phẳng để tăng kích thước vú ( Hình 12.7) ). Mỗi vị trí chích được sử dụng để đạt được hình dạng và nâng ngực tối ưu nhất. Nếu cần tiêm thêm dưới cơ để tăng kích thước vú, phương pháp qua đường nách có thể được sử dụng để cho phép đi vào mặt phẳng dưới cơ chính xác. Nhìn chung, phương pháp này đáng tin cậy và hiệu quả vì nó đơn giản, không gây chấn thương nhiều và ít tốn thời gian.

4.7 Nâng ngực kết hợp
Những bệnh nhân lý tưởng cho phẫu thuật nâng ngực bằng đặt túi là bệnh nhân có nhu mô vú mềm và hình dạng thẩm mỹ vú tuyệt vời. Ở những bệnh nhân này, việc đặt một bộ đặt túi ngực có nhiều hình dạng thường có thể mang lại kết quả tuyệt vời. Vấn đề là không phải tất cả bệnh nhân đều có mô mềm và thẩm mỹ vú thuận tốt để đặt túi. Thường thì những bệnh nhân đến để nâng ngực là những bệnh nhân thiếu nhu mô tuyến vú và gồm mô mềm của vú. Khi những bệnh nhân như vậy để đặt túi ngực, mặc dù lựa chọn đặt túi phù hợp và vị trí đặt túi hoàn hảo, kết quả có thể không thuận lợi do mô mềm bao phủ không tốt. Bệnh nhân thường có thể có bị 2 vú xa nhau nhiều và sự xuất hiện không tự nhiên của bộ ngực do tính chất không tự nhiên của túi ngực bên dưới chúng.
Phẫu thuật kết hợp giữa nâng ngực bằng đặt túi và ghép mỡ có nguồn gốc từ các trường hợp đặt sửa lại túi ngực trong đó mô mềm không đủ dẫn đến nhìn không tự nhiên. Ý tưởng xác định những bệnh nhân này tại thời điểm nâng ngực lần đầu đã dẫn đến khái niệm nâng ngực kết hợp lần đầu.
Những bệnh nhân lý tưởng cho phẫu thuật nâng ngực kết hợp lần đầu là bệnh nhân có nhu mô vú không đủ, nhỏ hơn 1 cm và mong muốn được đặt túi vú lớn hơn chân vú mô mềm của mình. Trong những trường hợp như vậy, bệnh nhân được hiển thị kết quả nâng ngực kết hợp tại thời điểm hội chẩn ban đầu và thực hiện lựa chọn có nên đặt túi ngực đơn thuần hay đặt túi ngực có ghép mỡ. Nếu bệnh nhân muốn được đặt túi ngực đơn thuần, do đó bệnh nhân nhận thức được rằng kết quả của mình có thể không tự nhiên như mong muốn, điều này sẽ tạo cơ hội cho phẫu thuật chỉnh sửa lại trong tương lai.
Sau đây, lần thứ 2 kỹ thuật ghép mỡ được sử dụng bởi bác sĩ cao cấp (D.A.V.V.), nhưng kỹ thuật tương tự được mô tả trước đó cũng có thể được sử dụng trong phẫu thuật nâng ngực kết hợp. Trong phẫu thuật nâng ngực kết hợp, túi được đặt theo kiểu thông thường hoặc thông qua đường mổ nếp lằn vú hoặc qua vết mổ ở nách. Đường nách thì vết mổ nằm xa vú hơn, phương pháp ghép mỡ sẽ cho phép che phủ mô mềm hiệu quả hơn. Trong trường hợp này, không nên chích mỡ qua đường vết mổ. Trong trường hợp sử dụng đường mổ nếp lằn vú, đóng vết mổ lại hoàn toàn trước khi ghép mỡ để tránh mỡ thoát ra khỏi qua vết mổ.Dùng cannula dài 40 cm để chích mỡ vào vú qua đường rạch da ở rốn, nằm cách xa vú. Điều này giúp loại bỏ các dấu kim dọc theo nếp lằn vú. Chích mỡ qua đường phổ biến này dẫn đến sẹo ở đầu kim và gây tăng sắc tố ở da type 2 và 3 theo Fitzpatrick, và đã được ghi nhận trong thực tế của chúng tôi.
Khối lượng mỡ ghép được chèn trên mô cấy ngực, thường xuyên tiếp cận với toàn bộ túi. Điều này là do mô ngực ít. Nếu muốn tăng độ dày từ 1 đến 2 cm trên toàn bộ mô cấy ngực, tăng bề mặt mỡ ghép với thể tích túi, theo phân tích hình học về thể tích ( Hình 12.8).
Chỉ định khác phù hợp để nâng ngực kết hợp là vú bất đối xứng, trong đó sự bất cân xứng được tạo thành không phải bởi kích thước túi mà bởi mỡ. Ngoài ra, nâng ngực kết hợp có lợi ở những bệnh nhân bị ngực hẹp, ghép mỡ ở phần dưới của vú sẽ tốt hơn để tăng khoảng cách từ núm vú đến nếp lằn vú.
Sử dụng hình ảnh ba chiều, duy trì thể tích dài hạn trong 1 năm có thể từ 50% -> 60% khối lượng mỡ đã ghép.
Nâng ngực kết hợp là tạo mặt phẳng mô mềm thực sự bởi vì bác sĩ phẫu thuật có thể lập kế hoạch kích thước túi ngực và kiểm soát các mô mềm. Chúng tôi xem xét các bệnh nhân đến văn phòng của chúng tôi với bộ ngực hoàn hảo và mô mềm tốt, điều này có thể chỉ chiếm một phần tư số bệnh nhân muốn nâng ngực. Điều này ngụ ý rằng 75% bệnh nhân có thể có kết quả tốt từ cả đặt túi và ghép mỡ. Nâng ngực kết hợp là một quy trình ghép mỡ ở vú mà thông qua lâm sàng tiềm năng nhất, vượt qua cả phẫu thuật nâng ngực bằng khối lượng lớn chỉ với mỡ.
Case lâm sàng
Trường hợp 1
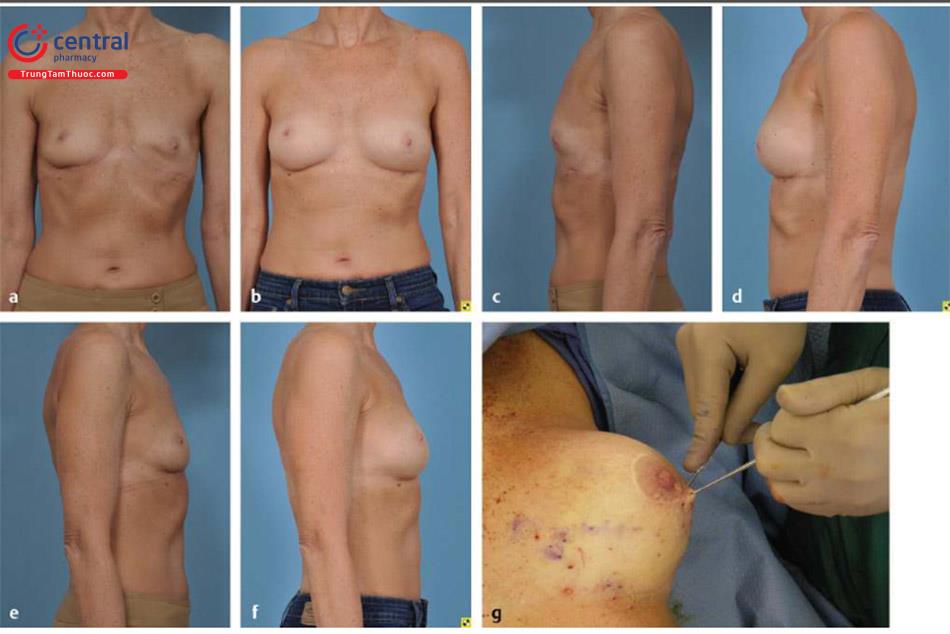
Nâng ngực LVFG ( Hình 12.9): Hầu hết bệnh nhân đều yêu cầu giãn rộng vú trước.
Chúng tôi thường giãn rộng cho bệnh nhân trong 3 tuần trước khi phẫu thuật. Hình ảnh ba chiều được sử dụng để ghi lại sự giãn rộng cũng như thúc đẩy bệnh nhân hoàn thành quy trình. Tăng kích thước thông thường và điển hình là khoảng 300 ml mỡ cho mỗi bên, với hy vọng rằng 66% thể tích sẽ còn giữ lại.
Trường hợp 2
2LVFG cho sự thất bại của đặt túi ngực ( Hình 12.10): Những bệnh nhân bị biến chứng nhiều lần do nâng ngực sẽ thích hợp mà không phẫu thuật thêm. Những bệnh nhân này thường bị nhiều vết tích sẹo và không đối xứng 2 bên rõ. Do đó, giải phóng các sẹo dính bằng kim và ghép mỡ trong lúc phẫu thuật là rất cần thiết. Giãn tổ chức vú trước cũng giúp xác định độ bám dính tốt hơn.
12.9.3 Trường hợp 3
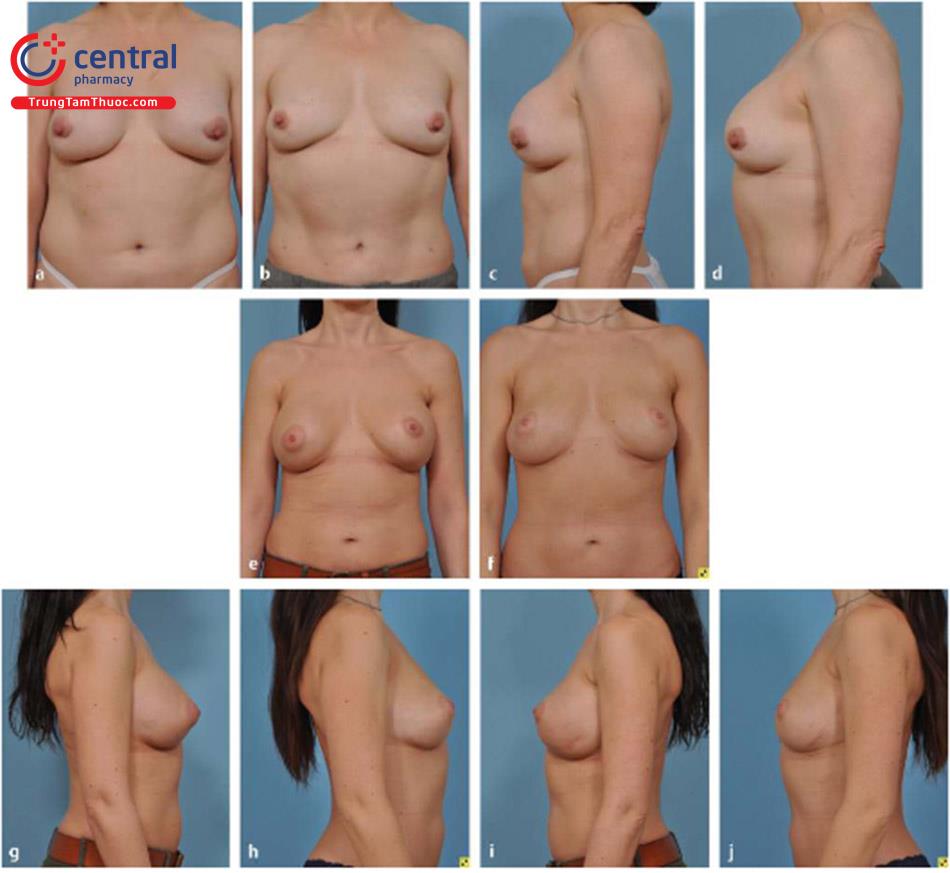
Thay túi ngực bằng ghép mỡ ( Hình 12.11): Thông thường, bệnh nhân không còn mong muốn đặt túi. Mong muốn loại bỏ túi ngực có thể do tuổi tác, thay đổi thói quen cơ thể, co thắt bao xơ tái phát, khó chịu hoặc lo lắng. Việc sử dụng LVFG cho những trường hợp này để loại túi ngực là kỹ thuật tuyệt vời để giữ lại được kích thước vú. Chúng tôi đã gọi quá trình này là đồng thời thay túi ngực bằng ghép mỡ, hoặc SIEF. Mục tiêu quan trọng để quản lý bệnh nhân trải qua SIEF là xác định tính toàn vẹn của túi, vị trí của túi so với cơ ngực và xử lý (bảo tồn) của bao xơ hiện tại sao cho không để mỡ tràn vào khoang túi.
Trường hợp 4
Phẫu thuật kết hợp ( Hình 12.12): Kỹ thuật cho phép bệnh nhân không có vú lý tưởng để thực hiện phẫu thuật nâng ngực. Điều này đặc biệt phù hợp cho bệnh nhân có độ che phủ mô mềm kém hoặc không đối xứng. Có thể chọn đặt túi thích hợp dựa trên kích thước và sau đó ghép mỡ để thêm độ che phủ mô mềm để đạt được kết quả tuyệt vời.
Có nhiều tranh cãi xung quanh LVFG vẫn tồn tại, nghiên cứu về lí thuyết, nghiên cứu lâm sàng và áp dụng rộng rãi đã khiến LVFG trở thành một phần quan trọng của bất kỳ các bác sĩ phẫu thuật tạo hình nào. Dường như nhiều mối quan tâm liên quan đến tự tan mỡ sau tiêm có thể được giảm đi bằng cách lấy cẩn thận, rửa mỡ đúng cách và chích vào vú thận trọng. Trong khi hoại tử mỡ, u nang dạng dầu và bất thường bờ nền vú có thể tránh hoàn toàn, sự chú ý đến chi tiết nên giảm thiểu các biến chứng này. Hiện tại, dựa trên X quang liên quan đến biến chứng từ LVFG như tự tan mỡ ghép thì vẫn tốt hơn nhiều so với co kéo bao xơ của đặt túi nâng ngực. LVFG dường như là một giải pháp tốt cho phụ nữ tìm kiếm nâng ngực kích thước trung bình mà không cần đặt túi. Đó còn là một giải pháp tuyệt vời cho những phụ nữ đã bị biến chứng từ đặt túi hoặc không còn mong muốn duy trì túi.
Cuối cùng, nâng ngực kết hợp, sử dụng đặt túi và ghép mỡ, mở rộng lựa chọn cho phụ nữ muốn nâng ngực.
5 Nâng ngực bằng kỹ thuật mặt phẳng kép
Nâng ngực bằng kỹ thuật mặt phẳng kép là một kỹ thuật linh hoạt cho phép được mô bao phủ mềm lâu dài tốt nhất trong nhiều loại vú nhất trong khi giảm thiểu những nguy cơ cho bệnh nhân và tối đa hóa kết quả của bệnh nhân. Sử dụng kỹ thuật này dễ dàng trong hầu hết tất cả các ca phẫu thuật nâng ngực, và quyết định bóc tách mặt phẳng chính xác là quyết định duy nhất trong phẫu thuật nâng ngực. Cuối cùng 10 năm, 99% các ca phẫu thuật nâng ngực được thực hiện bằng phương pháp nâng ngực kỹ thuật mặt phẳng kép. Dùng kỹ thuật này, dữ liệu kết quả khoa học đã không vượt trội so với bất kỳ mặt phẳng đặt túi nào khác. Đây là mặt phẳng đặt túi được khuyến nghị cho phần lớn các ca nâng ngực lần đầu. Cần lưu ý rằng phần lớn các ca có kết quả tốt trong phẫu thuật nâng ngực thì được bằng kỹ thuật mặt phẳng kép và dữ liệu tương tự với các mặt phẳng đặt túi khác không tồn tại.
Thuật ngữ nâng ngực bằng kỹ thuật mặt phẳng kép thường được nhắc đến trong phẫu thuật thẩm mỹ; tuy nhiên, có sự nhầm lẫn giữa các bác sĩ phẫu thuật liên quan đến ý nghĩa cụ thể của thuật ngữ này. nâng ngực bằng kỹ thuật mặt phẳng kép là có 1 phần túi dưới cơ ngực lớn và phần còn lại dưới tuyến vú, được mô tả lần đầu vào năm 2001. Mặc dù trước đó các bác sĩ phẫu thuật có thể đã sử dụng các kỹ thuật tương tự, nhưng các kỹ thuật này không được đặc trưng và xác định cụ thể trên lâm sàng.
Kỹ thuật nâng ngực mặt phẳng kép là một phần mặt phẳng đặt túi năm dưới cơ ngực lớn bao gồm các mục sau (Hình 7.1):
- Phân chia bên dưới của nơi bắt đầu bên dưới cơ ngực lớn.
- Không phân chia phần thân cơ ngực lớn dọc theo bờ xương ức.
- Mức độ khác nhau của nhu mô và bờ mặt cắt cơ ngực lớn để làm tối ưu hóa bề mặt / tính di động của tổ chức mô cấy ngực.
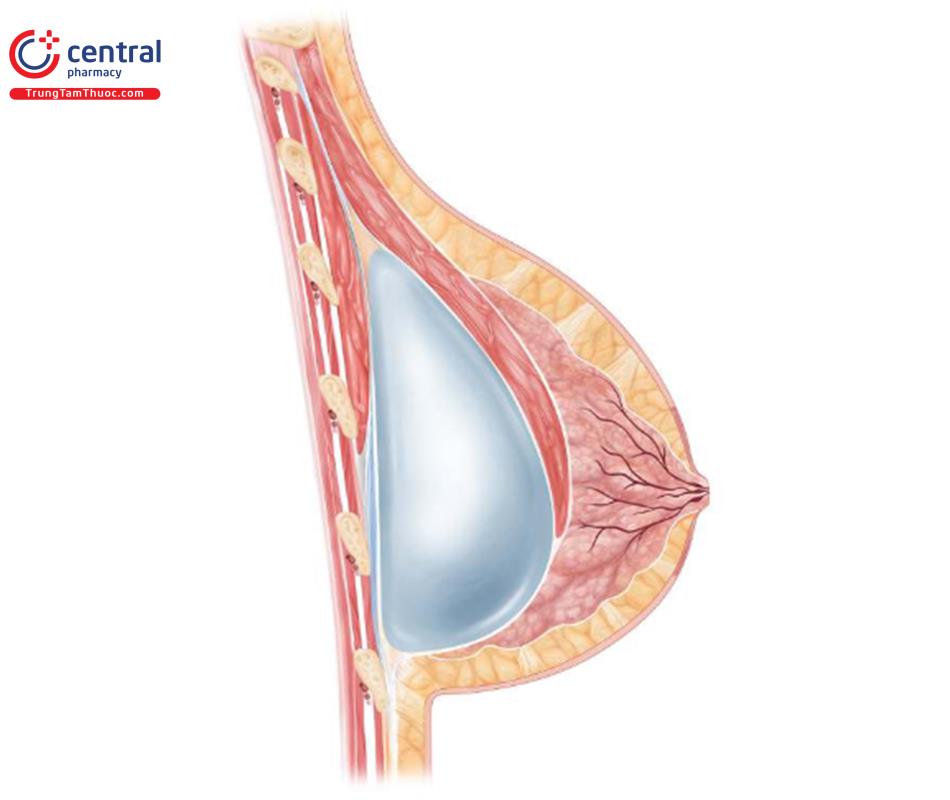
Thuật ngữ 2 mặt phẳng ngụ ý nói đến vị trí túi ngực: phần dưới ở dưới tuyến, phần trên và phần giữa ở dưới cơ ngực lớn.
Nhiều bác sĩ phẫu thuật thường phân chia nơi nguyên ủy phía dưới của cơ ngực lớn thành 2 mặt phẳng bóc tách, mặc dù chúng có thể chưa công nhận nó như vậy.
Mục tiêu của phương pháp nâng ngực kỹ thuật mặt phẳng kép là tối ưu hóa vùng mô mềm phủ trên túi, mà chúng ta biết từ các y văn luôn là ưu tiên cho phẫu thuật nâng ngực cơ bản. Tổ chức bao phủ túi ngực tốt không phải chỉ 1 thời gian ngắn sau phẫu thuật ( Vd: 6-12 tháng), mà phải suốt cuộc đời của bệnh nhân và cuối cùng xác định kết quả lâu dài của bất kỳ một kỹ thuật nâng ngực nào. Hơn nữa, kỹ thuật nâng ngực mặt phẳng kép cố gắng tạo nên sự ổn định lâu dài thậm ở những loại vú có chân rộng nhất, hơn nữa sẽ làm hạn chế những nhược điểm của kỹ thuật đặt túi dưới cơ ngực lớn cổ điển gây nên. (có nghĩa là túi dưới cơ ngực lớn mà không có bất kỳ sự phân chia nào; Hình 7.2).
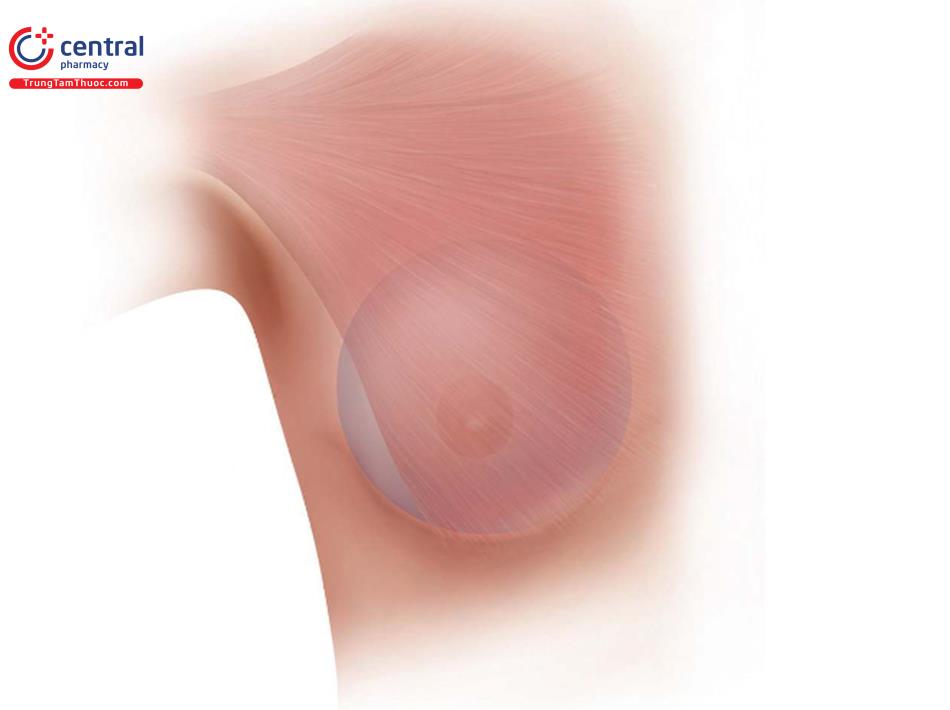
Khi xem xét ưu điểm và nhược điểm của phương pháp nâng ngực 2 mặt phẳng so với tất cả các kỹ thuật đặt túi khác, rõ ràng là có nhiều ưu điểm hơn so với nhược điểm của kỹ thuật này.
Nguy cơ và lợi ích của phương pháp nâng ngực mặt phẳng kép
Nguy cơ: Có khả năng tăng nguy cơ sờ thấy hoặc có thể nhìn thấy bờ túi ở phần dưới vú.Vú ít săng chắc như đặt dưới tuyến hoặc dưới cân cơ ngực (subglandular/sub-fascial SG/SF).
Lợi ích:
Kiểm soát hình dạng phần dưới của vú tốt hơn so với đặt dưới cơ ngực lớn và dưới cơ (subpectoral/ submuscular: SP / SM).
Khả năng hồi phục thì như phương pháp SG (với kỹ thuật phù hợp).
Khả năng ít nhìn thấy hay sờ thấy cạnh của túi ở phần trên của vú hơn với SG/SF bằng cách tạo mô bao phủ ở phần trên nhiều hơn.
Ít can thiệp vào tuyến vú hơn so với SG / SF.
Ít dịch chuyển ra bên ngoài hơn so với (SP / SM).Ít co thắt bao xơ hơn so với (SG).
Ít biến dạng do co kéo cơ ngực lớn hơn so với SP / SM.
Đầy ở giữa 2 khe vú tốt hơn (SP / SM).
Kiểm soát tốt đường mổ ở nếp lằn vú(IMF) tốt hơn so với (SP / SM).
Mô tả cơ bản về phương pháp nâng ngực 2 mặt phẳngphẳng chia kỹ thuật này thành ba loại khác nhau (Hình 7.3, Hình 7.4, Hình 7.5) .
- Loại I: chỉ cắt và chia ở phần nguyên ủy phía dưới cơ ngực lớn, không tách/chia cơ ngực lớn ra khỏi nhu mô tuyến vú.
- Loại II: Cắt phần nguyên ủy bên dưới cơ ngực lớn, như loại I, tách chỗ dính của cơ ngực lớn với tổ chức tuyến vú, cho phép xoay phần đầu của bờ dưới cơ ngực lớn tới phần bờ dưới của núm vú.
- Loại III: xoay phần đầu của bờ dưới cơ ngực lớn cho tới bờ trên của quần vú.
Thực tế khi làm trên lâm sàng là chiến lược phẫu thuật mà thực tế chắc chắn không tồn tại như quy trình của lí thuyết: thực tế, chúng có thể tồn tại nhiều mối quan hệ giải phẫu khác, ví dụ, kỹ thuật mặt phẳng kép 1.6 Tuy nhiên, các khái niệm vẫn còn sử dụng phương pháp nâng ngực mặt phẳng kép.
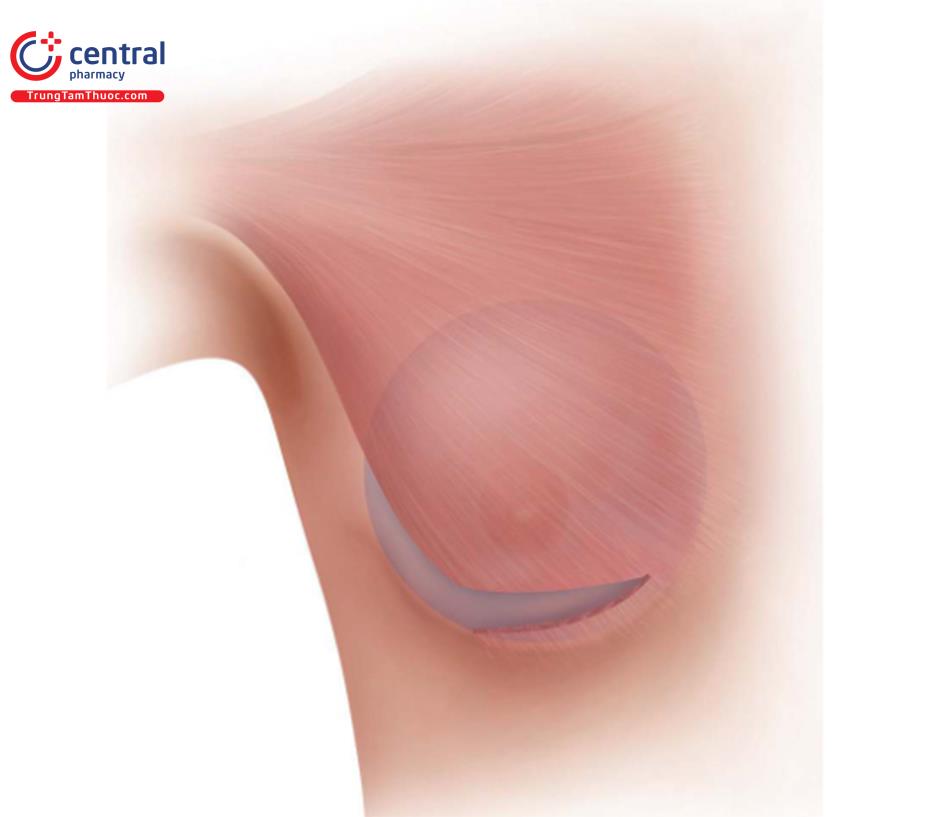
Chỉ định tốt nhất sử dụng kỹ thuật nâng ngực 2 mặt phẳng cho những bệnh nhân bị: nhu mô tuyến vú lỏng lẻo, vú sa trễ, phần dưới vú bị co ngắn hơn phần trên. ( Hình 7.6).
Ngoài ra, chủ yếu cho cuộc thảo luận này là chia tách phần dưới cơ ngực lớn tới bờ xương ức; tuy nhiên, toàn bộ phần thân bên trong của cơ ngực lớn vẫn còn để nguyên(Hình 7.7).
Điều này rất quan trọng bởi vì sự vô tình hoặc cố ý khi chúng ta cắt vào phần bên trong của cơ ngực lớn sẽ dẫn đến biến dạng hình dạng vú ở phần bờ trong của vú dọc theo bờ 2 bên xương ức, bao gồm sờ thấy túi, lộ túi, co kéo gây gợn túi, nổi u, co thắt, căng –giãn tổ chức tuyến vú.
Chống chỉ định với phương pháp nâng ngực kỹ thuật mặt phẳng kép bao gồm: bệnh nhân có mô tuyến vú cực mỏng ở phần dưới của vú, có thể xác định bằng cách véo tổ chức bên dưới vú nhỏ hơn 5 mm (xem Phần 3: Lập kế hoạch dựa trên mô). Ở những bệnh nhân này, lựa chọn tốt nhất vẫn là đặt túi dưới cơ ngực lớn cổ điển, với nhượt điểm thấy rõ là sự chuyển động lắc lư của vú, phần bên ngoài của vú cũng dễ sai lệch vị trí hơn, vị trí IMF, 2 vú xa nhau không tự nhiên và vị trí của vú có thể là không thể tiên đoán được sau mổ với mặt phẳng đặt túi này. Kỹ thuật đặt túi mặt phẳng kép cũng còn chống chỉ định cho những trường hợp tạo hình vú với mặt phẳng đặt túi nằm trên cơ ngực lớn.
Lưu ý, quyết định về mức độ phân chia mặt phẳng đặt túi chỉ được thực hiện trong lúc phẫn thuật bỡi phẫu thuật viên trong quá trình nâng ngực lần đầu. Điều quan trọng cần nhớ là nên sử dụng phân chia mặt phẳng tăng dần khi phẫu thuật và phần lớn nâng ngực lần đầu thì chỉ định cho kỹ thuật mặt phẳng kép I.
Bác sĩ phẫu thuật nên cẩn thận để tránh làm tổn thương nhiều tổ chức phần mềm vú khi dùng kỹ thuật mặt phẳng kép III. Một khi phần cơ ngực lơn đã di chuyển lên hết phần trên của quần vú, sẽ rất khó để có tìm được mô bao phủ cho phần dưới của túi ngực.
5.1 Kỹ thuật phẫu thuật
Gây mê toàn thân với thuốc giãn cơ có tác dụng ngắn được khuyến nghị để tạo thuận lợi cho phương pháp nâng ngực kỹ thuật mặt phẳng kép.
Các công cụ hỗ trợ cho việc bóc tách này là đèn mổ có ánh sáng tốt, retrac-tor có đèn ánh sáng, dụng cụ đẩy tổ chức tạo khoang túi, retractor có 2 đầu và máy đốt điện đơn cực chuyển chế độ trên tay cầm ( Hình 7.8).
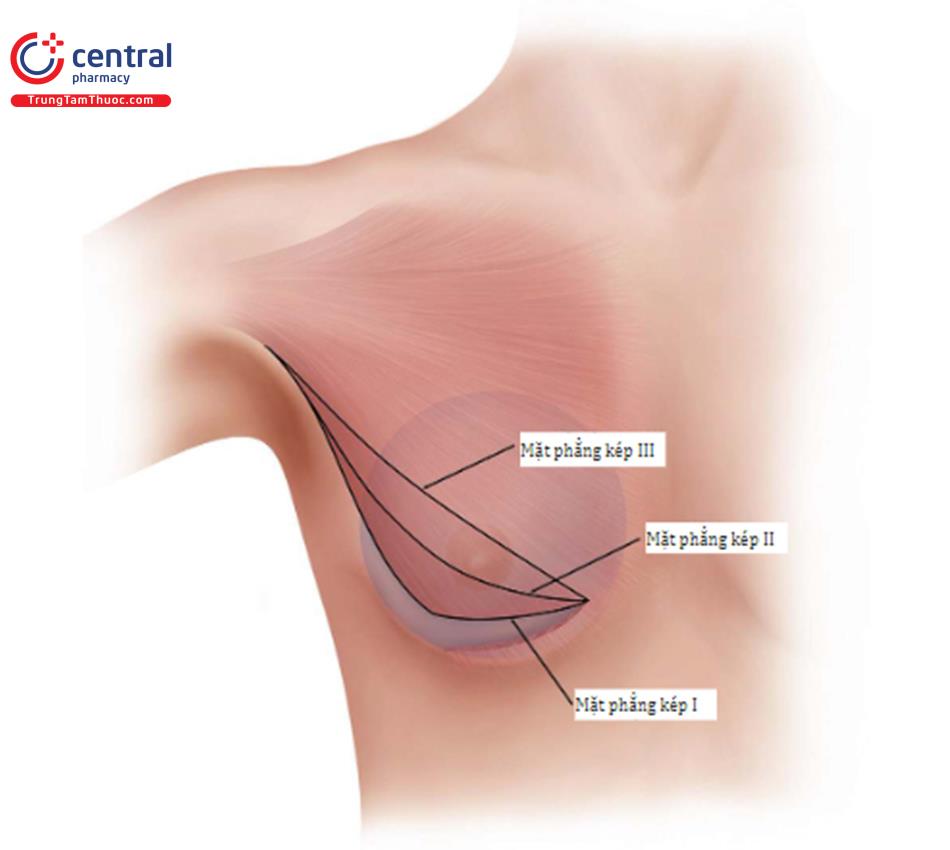
Không thể khác hơn, phương pháp nâng ngực mặt phẳng kép chủ yếu thông qua đường mổ nếp lằn vú và các dữ liệu cũng vậy. Cho đến khi dữ liệu tương đương áp dụng cho các đường mổ khác, đường mổ IMF vẫn được chứng minh rõ ràng nhất trong tất cả các ca nâng ngực.
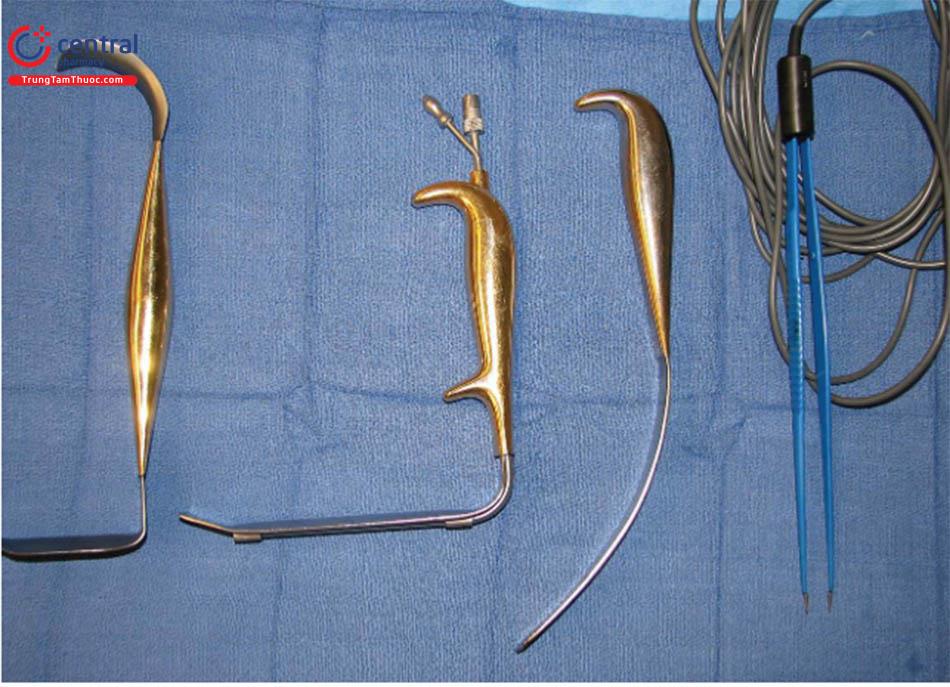
Tóm lại, chúng ta nhìn trực tiếp để mổ bóc tách tạo khoang túi với kỹ thuật 4 bước xâm lấn chính xác sử dụng cầm máu để loại bỏ chảy máu trong khoang túi. Phần đầu tiên của quá trình mổ là xác định nơi nguyên ủy của cơ ngực lớn ở phần dưới vú không cắt cơ ngực lớn đến phần trong của vú dọc theo xương ức. Bước thứ hai, thứ ba và thứ tư của quy trình sẽ xác định khoang túi còn lại theo một cách chính xác ( Hình 7.9)
Để nhu mô tổ chức phủ 1 cách tối đa lên túi phần trong của vú thì nên giữ nguyên vẹn phần chính của ngực lớn dọc theo xương ức. Mặc dù mong muốn là cắt cơ ngực lớn ở vị trí cao hơn của xương ức để cho khoảng cách 2 vú cho gần hơn, nhưng thực tế này dẫn đến nhiều vấn đề rắc rối về sau và không được khu-yến khích.Sau khi phẫu thuật tạo khoang túi ban đầu hoàn tất, bác sĩ phẫu thuật sẽ đặt một hoặc hai ngón tay qua vết mổ vào khoang dưới cơ ngực lớn và, dùng tay kéo nhất ra trước, nâng cơ ngực lớn và đặt nhu mô vú lên phần mở rộng dự kiến từ túi ngực được chọn ( Hình 7.10).
Sử dụng bàn tay không phổ biến, dùng 2 tay để ướm thử nhu mô vú và đánh giá mức độ nâng lên của nhu mô và sự lỏng lẻo theo chiều dọc. Khi vú bị chảy sệ tuyến vú nhiều hơn là da lỏng lẻo, bóc tách tối đa nhu mô tuyến vú là rất quan trọng để phòng ngừa biến dạng vú bóng đôi hoặc biến dạng vú kiểu thác nước (Hình 7.11). Đáng lưu ý, giới hạn của kỹ thuật nâng ngực mặt phẳng kép là khi da dư nhiều và độ lỏng của nhu mô lớn hơn phần có thể được mở rộng với túi ngực có kích thước hợp lý. Thường, thì phân loại vú sa trễ không giúp ích gì trong lâm sàng ở những trường hợp này. Trong một bài báo cáo gần đây, Lee và cộng sự đã nêu chi tiết về sơ đồ từng bước quyết định.
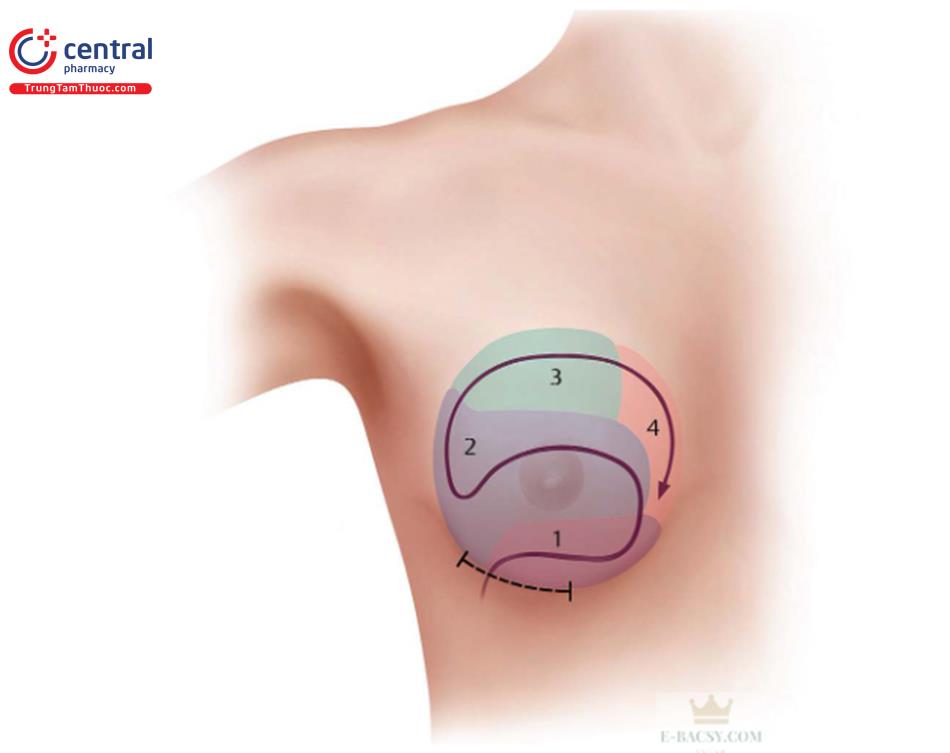
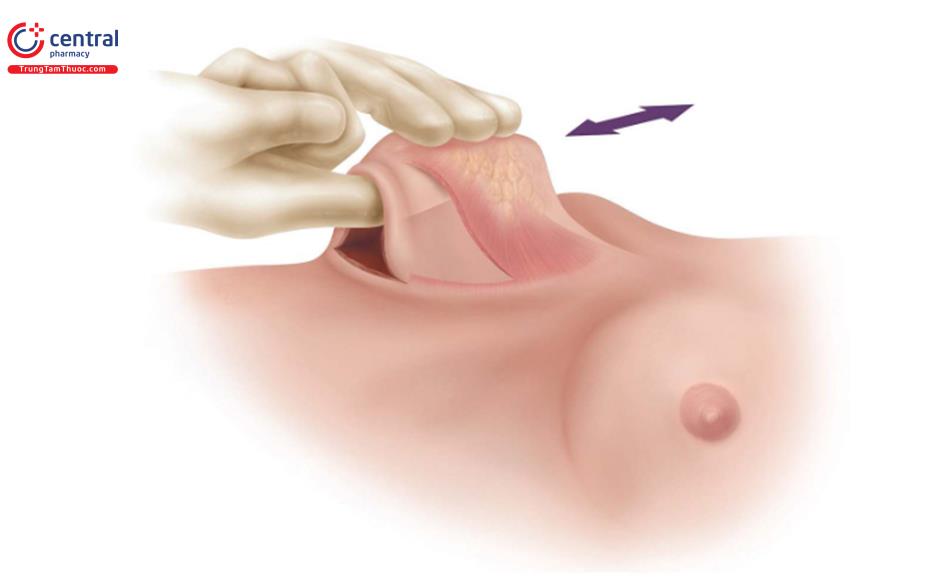
Giới hạn chính là SS< 4cm và khoảng cách từ núm vú đến ÌM căng tối đa (N: IMFmax str<10cm)
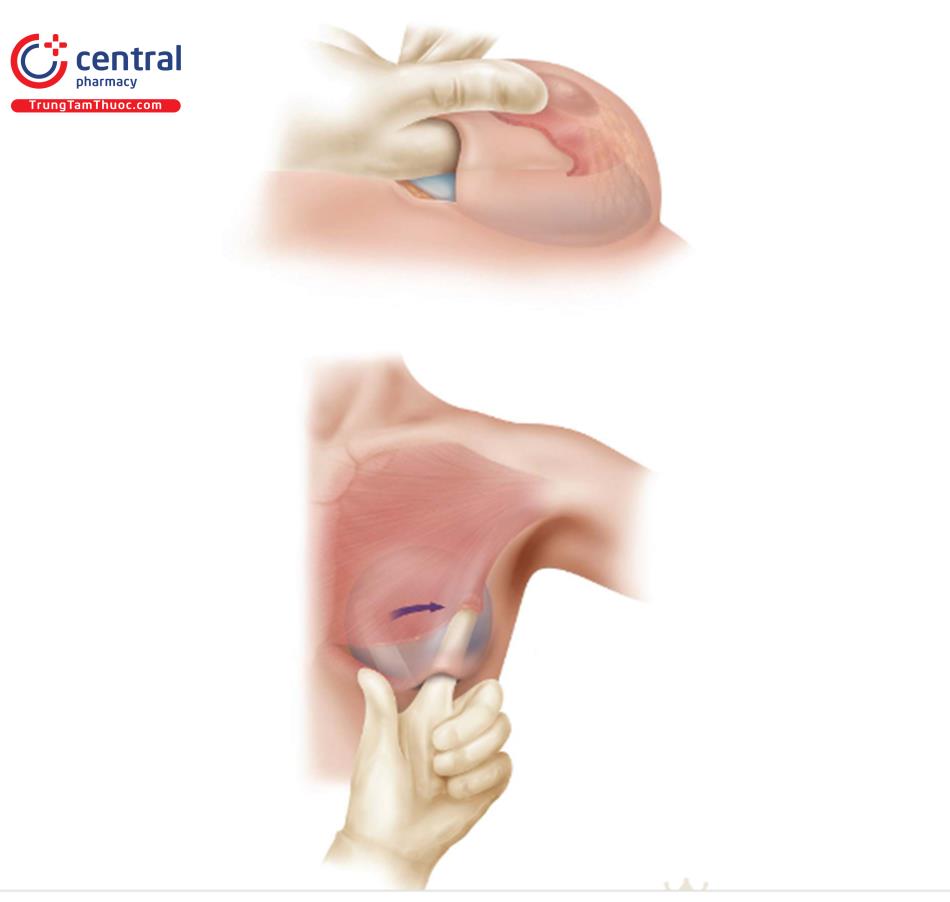
Ở những bệnh nhân có phần dưới của vú ít, điều quan trọng là phải bóc tách phần dưới sao cho đảm bảo chắc chắn là đã tối đa. Một khi bác sĩ phẫu thuật thực hiện thao tác này, nếu xét thấy giao diện trực tiếp tăng lên ở phần dưới của vú là mong muốn thì việc bóc tách được bắt đầu giữa nhu mô vú ở mặt trước cơ ngực lớn. Đây là sự phân chia gia tăng dần của các tổ chức tránh vú bị lỏng lẻo quá mức và bác sĩ phẫu thuật có thể liên tục dùng tay sờ nắn hai bên, xác định hiệu quả của giải phóng cạnh dưới của đầu co kéo/xoay cơ ngực lớn. Mục đích là để đạt được nhu mô tuyến vú- cơ- túi ngực mong muốn thích hợp với việc bóc tách tổ chức một cách tối thiểu nhất. Nói chung, không nên giải phóng bờ dưới cơ ngực lớn cao hơn bờ trên của quần vú, sau đó bất kỳ vùng phủ nào qua túi ngực có thể khó khăn hoặc không thể áp dụng được do lực co kéo qua phần bên trên túi ( Hình 7.6).
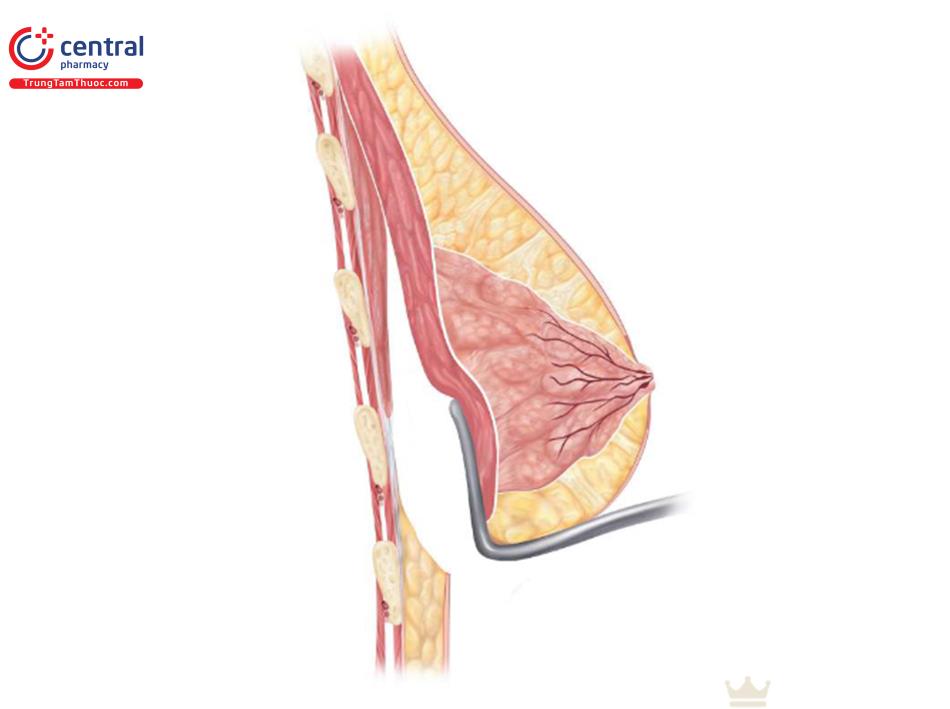
Sau khi hoàn thành tinh chỉnh 2 mặt phẳng, tưới rửa 3 loại kháng sinh cho khoang túi và túi ngực có thể có hoặc không betadine, và đặt túi ngực vào khoang túi, định hướng túi và kiểm tra lại. Điều quan trọng để đảm bảo rằng mô mềm đã phủ qua hoàn toàn qua túi, đặc biệt nên bóc tách tạo kỹ thuật mặt phẳng kép rộng hơn khích thước túi, vì trong một số trường hợp cạnh dưới của cơ ngực có thể tự gập lại (Hình 7.12).
Điều quan trọng nữa là khi đặt túi là dùng retractor 2 đầu đặt bên dưới của bờ dưới cơ ngực lớn, vì sự di động của túi đặt vào có thể tạo ra một lực cực mạnh để tương tác giữa cơ và nhu mô tuyến vú nếu tương tác này không được bảo vệ bỡi retractor (Hình 7.13).
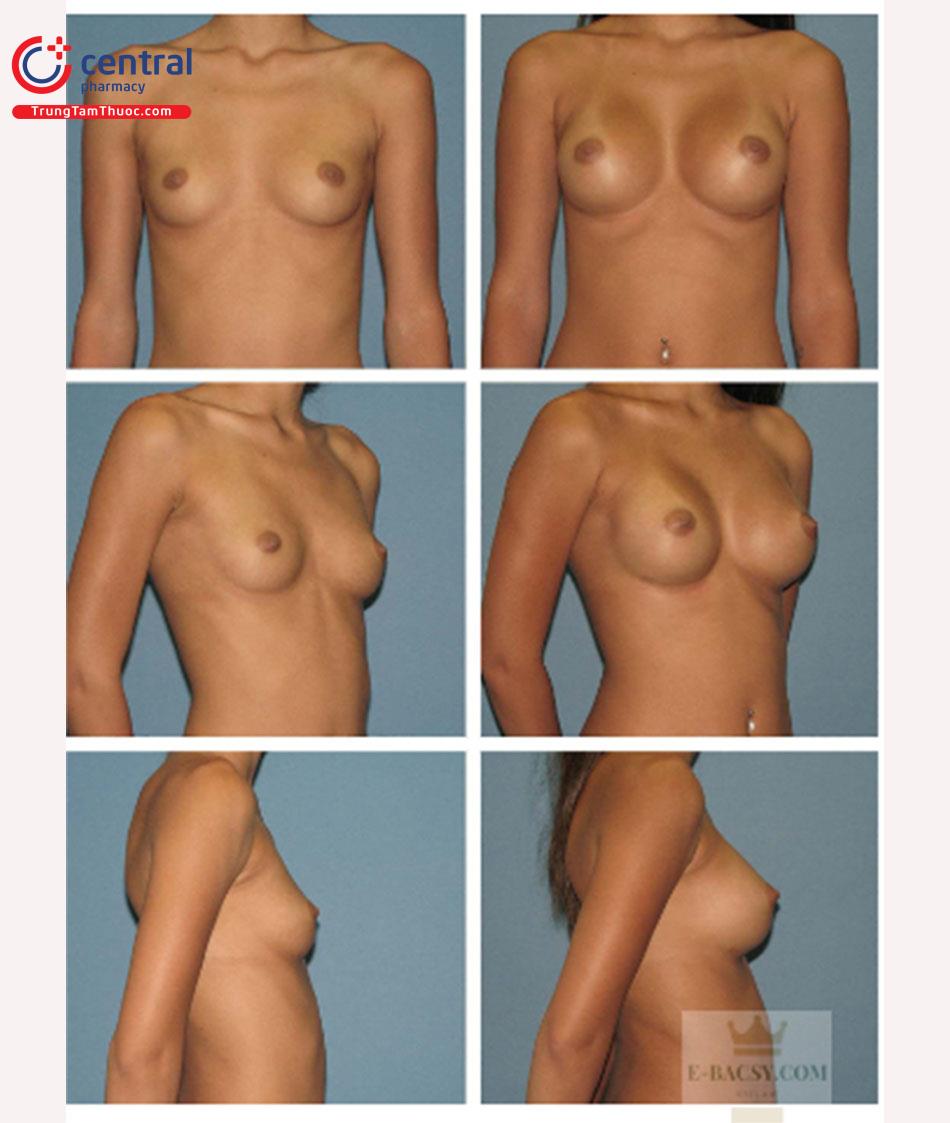
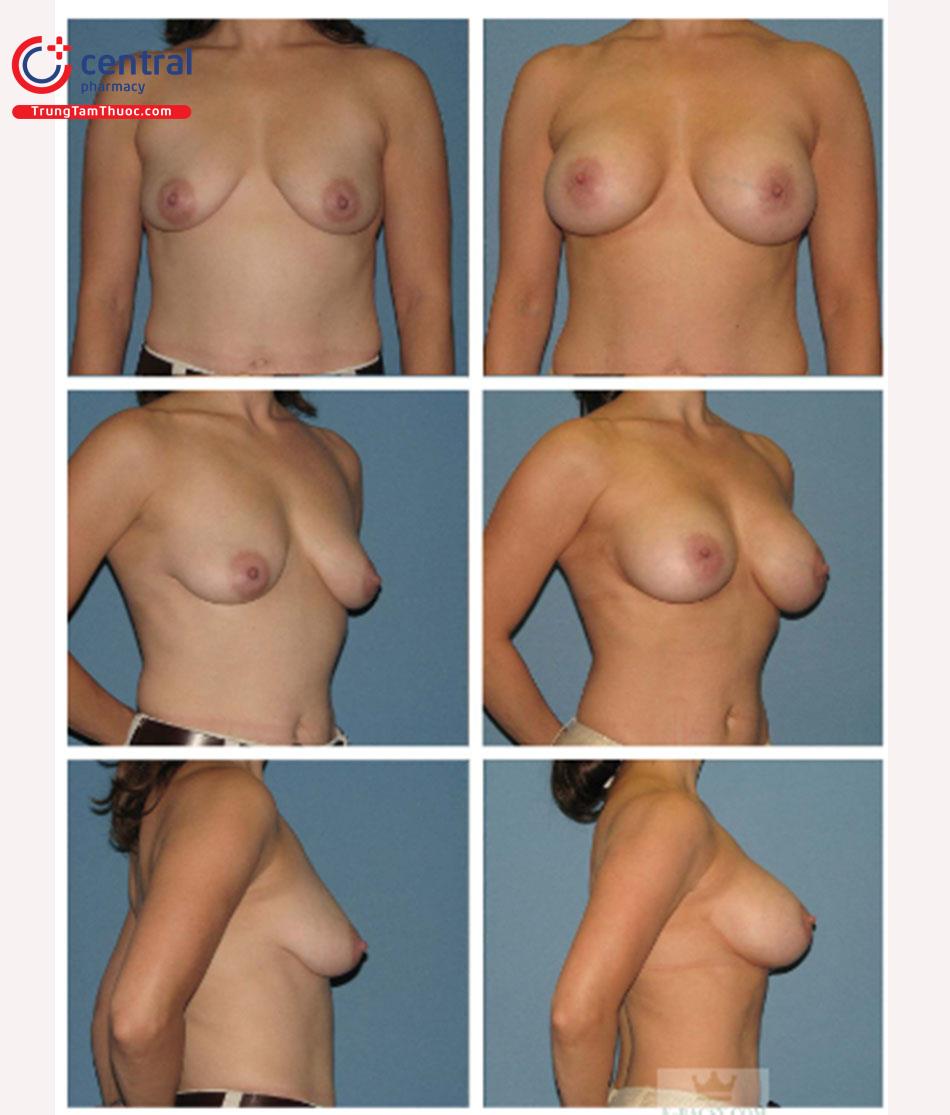
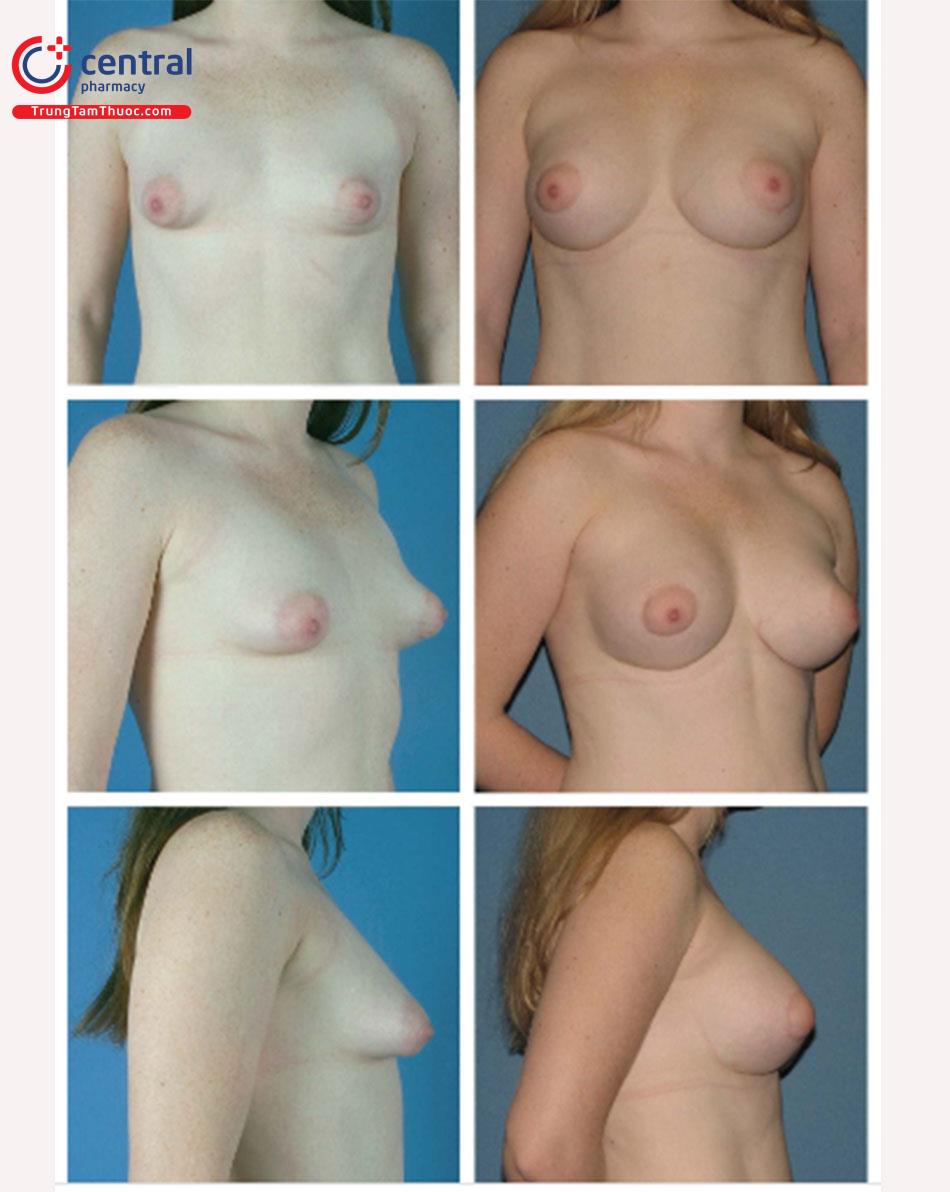
Một số bác sĩ phẫu thuật nhầm lẫn cho là bóc tách nhu mô tuyến vú và cắt cơ ngực lớn trước khi bóc tách tạo khoang dưới cơ ngực lớn; tuy nhiên, điều này không được khuyến khích vì chúng ta không biết phải giải phóng/bóc tách chính xác bao nhiêu cho đến khi chúng ta cảm nhận được bằng sờ 2 tay. Điều quan trọng là phải hiểu rằng là xoay cơ và co lại phần đầu cơ ngực hơn dự đoán dựa trên mức độ bóc tách hoặc một lượng nhỏ cơ ngực và tổ chức mô ngực tương tác với sự co lại của cơ ngực lớn hơn. Chính xác hơn và dễ dàng thực hiện điều này một cách chi tiết.
Khi xác nhận định hướng và phần mô mềm phủ qua túi, khâu vết mổ có thể được thực hiện theo thói quen thông thường của các bác sĩ phẫu thuật.
Hình minh họa trong Hình 7.14, Hình 7.15 và Hình 7,16. Ví dụ bệnh nhân có các loại vú khác nhau được sử dụng kỹ thuật nâng ngực mặt phẳng kép.
5.2 Kết luận
Tóm lại, nâng ngực kỹ thuật mặt phẳng kép là một kỹ thuật linh hoạt cao cho phép người ta tạo ra sự bao phủ mô mềm lâu dài một cách tối ưu nhất trong nhiều loại vú khác nhau, làm khi giảm những nhược điểm và tăng những ưu điểm cho bệnh nhân. Kỹ thuật này có thể ứng dụng dễ dàng trong hầu hết tất cả các ca phẫu thuật nâng ngực, và quyết định cho loại bóc tách kỹ thuật mặt phẳng kép chính xác loại nào là quyết định của phẫu thuật viên trong lúc mổ trong quá trình nâng ngực lần đầu. Trong 7 năm qua, 99% các ca nâng ngực được thực hiện trong thực tiễn của tác giả là dùng kỹ thuật mặt phẳng kép. Ngoại trừ các ca tạo hình ngực toàn bộ.Sử dụng kỹ thuật này, dữ liệu kết quả khoa học đã vượt trội so với bất kỳ dùng mặt phẳng đặt túi nào khác. Đây là mặt phẳng đặt túi được khuyến nghị cho phần lớn các ca nâng ngực lần đầu.

