Tổng quan về đặc điểm, chức năng của máu, sự tạo máu và các dòng tế bào

Trungtamthuoc.com - Máu là một mô liên kết dịch, thể tích khoảng 7% trọng lượng của cơ thể. Bài viết dưới đây sẽ mô tả đặc điểm, chức năng của máu, sự tạo máu và sinh lý các dòng tế bào
Trường Đại học Y Dược Thành phố Hồ Chí Minh, Module Huyết học
Chương I. KHÁI QUÁT HỆ TẠO MÁU, Bài 1: TỔNG QUAN VỀ MÁU, SỰ TẠO MÁU VÀ CÁC DÒNG TẾ BÀO, trang 1-33, Giáo trình HUYẾT HỌC CƠ SỞ
Tải bản PDF TẠI ĐÂY
CHỦ BIÊN
TS.BS. Suzanne Monivong Cheanh Beaupha (Thanh Thanh)
THAM GIA BIÊN SOẠN
ThS.BS. Lê Quốc Bảo
ThS.BS. Đinh Gia Khánh
ThS.BS. Quách Thanh Lâm
TS. Trần Thị Thanh Loan
TS.BS. Huỳnh Văn Mẫn
PGS.TS.BS. Huỳnh Nghĩa
ThS.BS. Nguyễn Vũ Hải Sơn
TS.BS. Nguyễn Quốc Thành
PGS.TS.BS. Mai Phương Thảo
ThS.BS. Lại Thị Thanh Thảo
BS. Nguyễn Bình Thư
PGS.TS.BS. Phan Thị Xinh
1 ĐẶC ĐIỂM VÀ CÁC CHỨC NĂNG CỦA MÁU
Máu là một mô liên kết dịch, thể tích khoảng 7% trọng lượng của cơ thể (5 lít máu ở người trưởng thành) bao gồm:
- Huyết tương (plasma): dung dịch treo của các tế bào máu, thể tích bình thường là 40 mL/kg, bao gồm nhiều chất quan trọng của cơ thể.
- Thành phần hữu hình:
+ Hồng cầu (RBC): 40 – 45% thể tích của máu, 30 mL/kg trọng lượng cơ thể
+ Bạch cầu (WBC) và tiểu cầu (PLT): 1 – 2% trọng lượng cơ thể.
Chức năng chính của máu là cung cấp các chất nuôi dưỡng và cấu tạo các tổ chức cũng như loại bỏ các chất thải trong quá trình chuyển hóa của cơ thể như khí carbonic và acid lactic. Máu cũng là phương tiện vận chuyển của các tế bào (cà tế bào có chức năng bào vệ cơ thể lẫn tế bào bệnh lý) và các chất khác nhau (các Amino acid, lipid, hormone) giữa các tổ chức và cơ quan trong cơ thể.
Các rối loạn về thành phần cấu tạo của máu hay ảnh hưởng đến sự tuần hoàn bình thường
của nó có thể dẫn đến rối loạn chức năng của nhiều cơ quan khác nhau.
1.1 Các thành phần của máu và chức năng
Máu gồm hai phần chính: các tế bào máu và huyết tương.

1.1.1 Các tế bào máu
- Hồng cầu: chiếm số lượng nhiều nhất, chứa huyết sắc tố (chất làm cho máu có màu đỏ). Hồng cầu làm nhiệm vụ vận chuyển khí oxy (O2) từ phổi đến các mô và nhận khí cacbonic (CO₂) từ các mô tới phổi để đào thải. Đời sống trung bình của hồng cầu là 120 ngày; hồng cầu già bị tiêu hủy chủ yếu ở lách và gan. Tùy xương sinh các hồng cầu mới để thay thế và duy trì lượng hồng cầu ổn định trong cơ thể.
- Bạch cầu: có chức năng bảo vệ cơ thể bằng cách phát hiện và tiêu diệt các “vật lạ" gây bệnh. Có nhiều loại bạch cầu khác nhau với đời sống từ một tuần đến vài tháng: có loại làm nhiệm vụ thực bào tức là “ăn” các “vật lạ”, có loại làm nhiệm vụ “nhớ” để nếu lần sau “vật lạ” này xâm nhập sẽ bị phát hiện nhanh chóng và cơ thể sinh ra một lượng lớn bạch cầu tiêu diệt chúng, có loại tiết ra các kháng thể lưu hành trong máu để bảo vệ cơ thể,... Bạch cầu được sinh ra tại tủy xương. Ngoài việc lưu hành trong máu là chính, có một lượng khá lớn bạch cầu cư trú ở các mô của cơ thể để làm nhiệm vụ bảo vệ.
- Tiểu cầu: là những mành tế bào rất nhỏ tham gia vào chức năng cầm máu bằng cách tạo các cục máu đông bịt các vết thương ở thành mạch máu. Ngoài ra, tiểu cầu còn làm cho thành mạch mềm mại, dẻo dai nhờ chức năng tiểu cầu làm “trẻ hóa” tế bào nội mạc. Đời sống của tiểu cầu khoáng 7 – 10 ngày. Cũng giống như hồng cầu và bạch cầu, tủy xương là nơi sinh ra tiểu cầu.
1.1.2 Huyết tương
Huyết tương (plasma) là một trong hai thành phần chính của mô máu, là dịch chứa các thành phần vô hình và hòa tan rất nhiều protein, hormone và các chất khác. Huyết tương có chức năng duy trì máu ở thể lỏng để lưu thông dễ dàng trong mạch máu. Tham gia vận chuyển các chất dinh dưỡng, các chất cần thiết và chất thải.
Huyết tương chứa 90% nước về thể tích, 10% còn lại là các chất tan như: protein huyết tương, các thành phần hữu cơ và muối vô cơ,...
Protein huyết tương chiếm khoảng 7% nhưng có chức năng rất quan trọng, dùng kỹ thuật điện di ta có thể tách huyết tương thành: albumin, globulin (alphal, alpha2, betal, beta2 và gamma), fibrinogen.
- Albumin (54%) là protein huyết tương quan trọng nhất của huyết tương, tham gia hai chức năng: (1) duy trì 70 – 80% áp lực thẩm thấu keo trong huyết tương, (2) đóng vai trò như protein mang của huyết tương liên kết vận chuyển các chất có phân tử nhỏ như bilirubin (sàn phẩm thải do thoái hóa heme của hemoglobin của hồng cầu, được loại bỏ bởi gan, nên xét nghiệm đo lượng bilirubin để đánh giá chức năng gan/chẩn đoán thiếu máu do tan huyết tăng bilirubin), acid béo, hormone steroid (hormone sinh dục nam và nữ, hormone tuyến vỏ thượng thận), các thuốc (penicilin) có trong máu.
Trong một số bệnh như suy dinh dưỡng nặng, bệnh gan, bệnh thận, nồng độ albumin huyết tương giảm, áp suất keo giảm làm cho dịch từ máu đi vào khoảng kẽ và gây phù (nên trong các trường hợp choáng do cô đặc máu do mất nước và chất điện giải như trong bỏng nặng có chỉ định truyền albumin).
- Globulin (38%) là loại protein bao gồm enzyme, kháng thể
+ Alphal-globulin chiếm 4%, bao gồm glucoprotein, một ít lipoprotein tỉ trọng cao (vận chuyển lipid), (vận chuyển mỡ đến các tế bào tạo năng lượng, màng tế bào, ngăn chặn lắng đọng cholesterol trong thành động mạch).
+ Alpha2-globulin chiếm 8%, bao gồm haptoglobin (gắn với hemoglobin tự do trong huyết tương khi có hiện tượng vỡ hồng cầu), erythropoietin (là hormone thiết yếu tạo hồng cầu từ mô dòng hồng cầu trong tủy xương).
+ Betal-globulin: chiếm 7%, beta2-globulin chiếm 4%: vận chuyển lipid. Các lipoprotein ti trọng thấp đóng vai trò lắng động cholesterol đóng vai trò trong các bệnh tim mạch.
+ Gamma-globulin: chiếm 17% chứa các protein miễn dịch (kháng thể) IgA, IgG, IgM, IgD, IgE. Trên 95% globulin miễn dịch thuộc loại G, A, M có vai trò bảo vệ cơ thể.
+ Tỉ lệ albumin/globulin (A/G): nồng độ protein huyết tương toàn phần (A+G) là hằng định. Tỉ lệ A/G bình thường là 1 - 1,5.
+ Tùy loại bệnh ảnh hưởng đến tỉ lệ:
• Tỉ lệ A/G thấp do sản xuất globulin quá mức như đa u tủy, bệnh tự miễn dịch, hoặc giàm lượng albumin như xơ gan, thận hư
• Tỉ lệ A/G cao cho thấy không sản xuất đủ nhu cầu của globulin miễn dịch có thể được nhìn thấy trong một số thiếu sót di truyền và trong một số bệnh bạch cầu.
- Fibrinogen: là yếu tố đông máu do gan sản xuất. Bình thường nó là một protein hòa tan trong huyết tương. Khi fibrinogen chuyển thành sợi fibrin không hòa tan, các sợi fibrin sẽ trùng hợp thành mạng lưới giam giữ các thành phần của máu, làm máu đông lại.
1.2 Những đặc tính của máu
1.2.1 Trọng lượng riêng
Máu chiếm khoảng 6 đến 8% trọng lượng cơ thể.
1.2.2 Tỉ trọng và độ nhớt của máu
- Ti trọng máu toàn phần lớn hơn nước. Ở người, tỉ trọng của máu bằng 1,050 - 1,060 (trong đó tỉ trọng của riêng huyết tương là 1,028 – 1,030; của riêng hồng cầu là 1,09 – 1,10). Tỉ trọng của máu nam cao hơn tỉ trọng của máu nữ (nam 1,057; nữ 1,050). Ti trọng của máu có thể thay đổi, phụ thuộc vào nồng độ protein và hồng cầu có trong máu; vào trạng thái cơ thể và tùy theo loài. Tỉ trọng của máu có thể tăng lên khi bị mất nước và giàm khi cơ thể bị mất máu.
- Độ nhớt (độ quánh) của máu lớn gấp 5 lần so với nước, thường dao động trong khoảng 4 – 5. Trong đó độ nhớt của huyết tương là 1,2 – 2. Độ quánh của máu phụ thuộc vào hàm lượng protein và Muối Khoáng trong huyết tương. Ở trẻ sơ sinh, độ nhớt của máu tăng khi cơ thể bị mất nước.
1.2.3 Áp suất thẩm thấu của máu (thầm áp)
- Áp suất thẩm thấu (ASTT) của máu phụ thuộc vào hai yếu tố chính là lượng khoáng hòa tan trong máu, khoảng 0,9 – 1,0% (gọi là áp suất thẩm thấu tinh thể) và lượng protein hòa tan trong huyết tương (gọi là áp suất keo, trị số khoảng 25 mmHg). Áp suất keo tuy nhỏ nhưng lại có vai trò quan trọng trong việc giữ và trao đổi nước giữa mao mạch và mô, do đó, nó quyết định sự phân phối nước cho cơ thể.
- Ở người, trong điều kiện bình thường, ASTT của máu toàn phần khoảng 7,6 – 8,1 atmosphere (atm). Sự ổn định ASTT máu có ý nghĩa sinh lý quan trọng, đám bào cho hồng cầu thực hiện chức năng sinh lý. Nếu ASTT của hồng cầu và huyết tương bằng nhau thì hồng cầu giữ nguyên hình dạng và kích thước. Trong dung dịch nhược trương, có ASTT thấp hơn ASTT của hồng cầu, nước sẽ thấm vào trong hồng cầu làm vỡ hồng cầu. Trong dung dịch ưu trương, có ASTT cao hơn ASTT của hồng cầu, nước trong hồng cầu sẽ thấm ra ngoài, hồng cầu bị teo lại và cũng bị hủy. Như vậy, trong cả hai trường hợp máu đều bị phá hủy. Đó là hiện tượng tiêu huyết. Hiện tượng tiêu huyết huyết còn xảy ra khi máu tiếp xúc với clorofooc, ether, cồn, tia cực tím, tia X, các chất phóng xạ, độc tố của vi trùng, giun sán, nọc nhện, ong, bọ cạp, rắn độc,...
1.2.4 Độ pH của máu
- Độ pH của máu dao động trong khoảng 7,35 – 7,39. Nó là chỉ số ổn định. Sự thay đổi nhiệt độ cơ thể không làm thay đổi pH của máu. Sự ổn định pH của máu đàm bảo cho sự hoạt động của hồng cầu và của các cơ quan ít bị biến đổi. Chỉ cần thay đổi pH ± 0,2 có thể gây rối loạn hoạt động cơ thể và có thể tử vong.
- Độ pH của máu phụ thuộc vào nồng độ ion H và ion OH, nghĩa là phụ thuộc vào sự cân bằng acid - base trong máu. Quá trình trao đổi chất luôn biến động liên tục, nên nồng độ ion H+ và ion OH cũng biến động. Nhưng pH của máu luôn ổn định, đó là nhờ hệ đệm trong máu.
1.2.5 Hệ đệm của máu
Hệ đệm của máu gồm nhiều đôi đệm. Mỗi đôi đệm do một acid yếu và một muối kiềm mạnh hoặc một muối mono acid và muối di acid tạo nên. Hệ đệm máu được hình thành ngay trong tháng đầu sau khi sinh. Nhờ hệ đệm mà độ pH trong máu luôn được ổn định. Tuy nhiên, khả năng đệm của máu cũng có một giới hạn nhất định. Nếu hàm lượng acid hoặc kiềm trong máu tăng quá cao sẽ làm rối loạn thăng bằng kiểm toan trong cơ thể.
Trong máu có nhiều đôi đệm, trong đó có ba hệ đệm quan trọng là hệ đệm bicarbonate, hệ đệm photphat, hệ đệm protein.
- Hệ đệm bicarbonate:
+ Hệ đệm bicarbonate chiếm khoảng 7 – 9% khả năng đệm của máu. Tham gia hệ đệm này gồm có acid carbonic với muối kiềm bicarbonate natri hay bicarbonate Kali. Nếu trong các sản phẩm của quá trình trao đổi chất chuyển vào máu chứa nhiều acid thì sẽ xảy ra phản ứng trung hòa các ion H+ bởi muối bicarbonate, acid carbonic thừa sẽ được phổi thông khí ra ngoài vì sự tăng nồng độ H* sẽ kích thích trung khu hô hấp, còn nếu trong máu chứa nhiều base thì sẽ xảy ra phản ứng trung hòa các ion OH bởi acid carbonic.
+ Công thức tổng quát:
H₂CO₃/B.HCO3 (trong đó B là ion Na+ hoặc ion K+)
+ Ví dụ: acid lactic được tạo ra trong quá trình đường phân đi vào máu, sẽ kết hợp với NaHCO3 để tạo thành lactatnatri và acid carbonic. Acid carbonic là một acid yếu sẽ được thải ra ngoài qua đường hô hấp:
Acid Lactic + NaHCO3 => lactat natri + H₂CO3; H₂CO3 => CO₂ + H₂O
- Hệ đệm photphat:
+ Hệ đệm photphat cũng hoạt động tương tự như hệ đệm bicacbonat nhưng tác dụng yếu hơn. Tham gia hệ đệm này gồm có muối photphat monoacid và muối photphat điacid. Nếu trong các sản phẩm của quá trình trao đổi chất chuyển vào máu chứa nhiều acid thì sẽ xảy ra phản ứng trung hòa các ion H+ bởi muối photphat điacid, còn nếu chứa nhiều base thì sẽ xảy ra phản ứng trung hòa các ion OH bởi muối photphat monoacid.
+ Công thức tổng quát:
B.H2PO4/B2.HPO4 (trong đó B là ion Na+ hoặc ion K+)
- Hệ đệm protein (P):
+ Hệ đệm protein gồm có các loại protein trong huyết tương và hemoglobin hoặc oxyhemoglobin trong hồng cầu. Đây là hệ đệm quan trọng nhất trong các hệ đệm của máu. Chiếm tới 1/6 hệ đệm của máu và chiếm 3/4 lượng acid carbonic của máu.
+ Công thức tổng quát:
H.P/B.P và H.Hb/B.Hb hay H.HbO2/B.HbO2 (trong đó B là ion Na+ hoặc ion K+)
+ Phản ứng được biểu thị bằng công thức tổng quát sau:
B.P + H₂CO3 => H.P + B.HCO3
+ Hệ đệm protein có hiệu quả nhất là huyết cầu tố hemoglobin (Hb) chứa trong hồng cầu. Hb có khả năng đệm gấp 10 lần các protein khác của huyết tương.
+ H₂CO3 trong máu tăng cao sẽ thấm vào hồng cầu và tranh cation của Hb, vốn là một acid rất yếu, nên biến thành bicarbonate: B.Hb + H₂CO₃ => H.НЬ + В.НСО3
+ Khả năng gắn với các cation của hemoglobin lớn gấp 3 lần so với protein huyết tương và lượng hemoglobin nhiều gấp hơn 3 lần protein huyết tương, nên hệ đệm hemoglobin lớn gấp 10 lần hệ đệm protein trong huyết tương.
1.3 Những chức năng chính của máu
1.3.1 Máu vận chuyển các phân tử và nhiệt từ nơi này đến nơi khác của cơ thể
Các chất dinh dưỡng như glucose, acid amin, acid béo, các chất điện giải và nước hấp thu từ ống tiêu hóa sẽ được máu cung cấp cho các mô khác. Khi máu qua phổi, máu sẽ lấy oxy và mang đến các mô, đồng thời carbon monocid, sản phẩm của hô hấp tế bào, sẽ được máu vận chuyển đến phổi và đào thải ra ngoài qua động tác hô hấp. Máu cũng vận chuyển hormone và các chất truyền tin từ nơi sản xuất đến các tế bào đích.
Quá trình chuyển hóa trong cơ thể sản xuất ra một lượng nhiệt rất lớn. Máu vận chuyển nhiệt từ các bộ phận sâu trong cơ thể đến da và đường hô hấp trên để nhiệt được khuếch tán ra ngoài.
1.3.2 Máu bảo vệ cơ thể chống lại các tác nhân lạ
Một số tế bào máu có khả năng thực bào. Chúng tiêu hóa và khử độc các chất lạ, chất độc và vi khuẩn. Một số tế bào có khả năng sinh kháng thể để trung hòa tác dụng độc hại của tác nhân lạ. Một số tế bào khác và protein huyết tương có vai trò trong quá trình cầm máu – một cơ chế bảo vệ quan trọng của cơ thể.
1.3.3 Máu góp phần duy trì sự hằng định của pH và áp lực thẩm thấu của dịch ngoại bào
Các hệ thống đệm trong máu chuyển các acid và base mạnh thành các acid và base yếu làm hạn chế đến mức tối thiểu những thay đổi rất lớn của pH trong quá trình chuyển hóa. Máu cũng vận chuyển các chất có tính acid và tính base đến các cơ quan bài tiết. Nhờ các hệ đệm này mà pH của dịch ngoại bào được duy trì hằng định trong khoảng từ 7,35 đến 7,45.
Các protein của huyết tương do không qua được thành mao mạch, tạo ra một áp suất thẩm thấu gọi là áp suất keo. Áp suất keo đóng vai trò quan trọng trong sự vận động của nước giữa máu và dịch kẽ, do đó, ảnh hưởng đến áp lực thẩm thấu của dịch ngoại bào.
2 SINH LÝ TẠO MÁU
Khác với các cơ quan khác trong cơ thể sau khi hình thành như não, tim, phổi, gan, thận,... cấu trúc gần như chỉ thay đổi rất ít trong suốt đời người, hệ tạo máu là một cơ quan có hoạt động rất mạnh, tích cực thay đổi, thích ứng, thích nghi liên tục trong cơ thể con người. Để bù đắp thay thế các tế bào cũ trong máu bị tiêu thụ mất qua sử dụng, như tiểu cầu; qua hoạt động thực bào, như bạch cầu; hay do già cỗi, như hồng cầu, hàng ngày mô máu sản xuất mới khoảng 6×10º tế bào/kg thể trọng. Ước tính có 100 hồng cầu và 108 – 10º bạch cầu được sinh ra mỗi giờ, ở người trưởng thành.
2.1 Hệ tạo máu
Hệ tạo máu được hình thành rất sớm trong phôi người; ngay từ tuần thứ 3 của phôi đã có xuất hiện hồng cầu, tập trung thành cụm gọi là đào tạo máu (blood islands) trong túi noãn hoàng (yolk sac); tuy nhiên, từ tuần thứ 9 trở đi thì gan đảm nhiệm khả năng tạo máu ấy đến tuần thứ 24, ở thời điểm này gan sản xuất đủ cơ bàn các thành phần hồng cầu, bạch cầu hạt, tiểu cầu và lymphocyte.
Song song với hoạt động tạo máu của gan, từ tuần thứ 10 của thai, tủy xương cũng bắt đầu tạo máu, các mạng lympho và tuyến ức (Thymus) cũng khởi sự tạo lymphocyte. Sau tuần 24 của thai, gan giảm dần khả năng tạo máu, nhường hoàn toàn hoạt động này cho tủy xương trong suốt đời sống của thai và sau sinh

Lách cũng tham gia tạo máu một thời gian, vào quý 2 của thai; tuy nhiên, sang quý 3, thời gian cuối của thai trước khi được sinh ra, lách cũng ngưng tạo máu. Đến khi ra đời, chỉ duy nhất tủy xương là nơi tạo máu trong điều kiện sinh lý bình thường.
Khi còn ở giai đoạn thai, tất cả các xương đều tạo máu. Phần tạo máu mạnh nhất ở các xương dài, như xương tứ chi, là ở các đầu xương; chính vì vậy, nếu muốn trích mẫu tủy xương để khảo sát tùy đồ ở sơ sinh thì có thể chọc kim ở mặt phẳng trước của đầu trên xương chày (tibia) hoặc xương gót.
Sau sinh, các xương dài giảm dần khả năng tạo máu, tủy xương hóa mỡ, đến khoảng 4-6 tháng tuổi, chỉ còn các xương dẹp, dọc trục giữa của cơ thể, như xương sọ, đốt sống, xương ức, xương sườn và xương chậu là tạo máu tiếp trong suốt cuộc đời của người.
2.2 Hành trình tạo máu
Hiện tượng tạo máu phát nguồn từ các tế bào gốc (stem cells) của các huyết cầu. Hành trình tạo ra các tế bào trưởng thành rất dài và được phân thành hai ngăn: ngăn chưa phân hóa theo dòng (non-committed compartment) và ngăn đã phân hóa thành từng dòng (committed compartment)
- Ngăn chưa phân hóa gồm các tế bào gốc toàn năng (totipotent); chúng phân bào và biệt hóa dần nhưng chưa phân định sẽ thành dòng tế bào nào.
- Ngăn đã phân hóa gồm các tế bào gốc đa năng (pluripotent) và đã bắt đầu có xu hướng phân chia thành từng dòng riêng rẽ. Sau khi tiến vào một hướng xác định dòng, các tế bào được phân thành hai bể chứa (pool): có hay không còn khả năng phân bào.
- Bể phân bào (mitotic pool) gồm các tế bào vừa phân bào vừa biệt hóa tiếp tới, ví dụ như dòng bạch cầu hạt, các nguyên tủy bào, tiền tủy bào và tủy bào có khả năng phân bào và biệt hóa tiếp, nhưng đến giai đoạn hậu tủy bào thì chỉ còn biệt hóa tiếp đến các giai đoạn trưởng thành cuối, mất khả năng phân bào đó là bể không phân bào (non-mitotic pool) gồm các tế bào đã được biệt hóa rõ và chỉ trưởng thành dần tiếp tới chứ không phân bào được nữa.
2.3 Các tế bào tham gia tạo máu
Tủy xương mang nhiều loại tế bào gốc tham gia tạo ra các thành phần của tủy.
- Tế bào gốc trung mô (mesenchyme) tạo ra mô đệm (stroma)
- Tế bào gốc của tạo cốt bào (osteoblast)
- Tế bào gốc hệ tạo máu HSC (hematopoietic stem cell): tế bào gốc tạo máu được nhận diện và clone-hóa thành công từ 1961, qua nuôi cấy trên môi trường lách, nên được đặt tên là CFU-S (Colony Forming Unit-spleen). Từ thành tựu này, y học đã có tiến bộ rất xa trong hiểu biết cặn kẽ về quá trình tạo máu và tạo mô lympho.
- Các tế bào gốc HSC toàn năng, còn gọi là hemocytoblast, rất ít khi phân bào, thường ở giai đoạn G, của chu kỳ tế bào, do vậy rất ít bị ảnh hưởng của tác nhân hóa chất hay xạ. Khi phân bào, chúng tự tạo ra tế bào giống chính mình, một phần trong số ấy biệt hóa tiếp tới thế hệ tế bào đa năng để biệt hóa thành từng dòng một.
Tế bào gốc tạo máu mang phân tử CD34 trên bề mặt nhờ đó có thể dùng làm dấu ấn (marker) để nhận diện. Hầu hết thời gian tồn tại các tế bào gốc CD34 chỉ nằm ở tủy xương, một số cực ít di chuyển ra máu ngoại biên, tỉ lệ này thấp tới mức không thể nhận diện được chúng bằng kỹ thuật hiển vi quang học thông thường; nhưng nhờ tính chất ấy, có thể huy động các tế bào gốc bằng kỹ thuật đặc biệt dùng vào mục đích điều trị ghép tế bào gốc. Cũng chính theo quy luật ấy, các tế bào ác tính của hệ máu, cả bệnh bạch huyết cấp lẫn bạch huyết mạn, phát sinh đầu tiên từ một vị điểm có thể di chuyển ra máu ngoại biên để phát tán nhanh chóng ra khắp toàn hệ thống tủy xương của cơ thể làm bệnh tiến triển nhanh và đến giai đoạn toàn phát, ở các thể bệnh điển hình, dù chọc tùy bất cứ ở vị trí nào cũng phát hiện được bệnh. Người ta nghiên cứu các tế bào tiền thân bằng nuôi cấy, nhờ đó đã clone-hóa được chúng và nhận diện khả năng biệt hóa của chúng. Do khả năng tạo khúm (colonies) người ta đặc tên là CFU (Colony Forming Units), ví dụ như CFU-E, CFU-GM, CFU-G,... Trong tủy, các tế bào tiền thân ấy định vị trong các “hốc” (niche) của tủy.
2.4 Hiện tượng “định cư" (homing)
Các tế bào gốc của hệ tạo máu không phải nằm yên cố định ở một nơi mà di chuyển liên tục, chúng rời các hốc ra máu ngoại biên và, mặc dù đi ngang qua tất cả các nơi trong cơ thể, chỉ lưu lại ở tủy xương nơi có môi trường sống phù hợp. Chính vì đặc tính này mà khi “ghép tủy” hay “ghép tế bào gốc”, số tế bào gốc ghép được tiêm vào máu chạy tự do nhưng sẽ chỉ nhận mô tủy xương làm “quê hương”, hiện tượng ấy là định cư, homing.
2.5 Các dấu ấn của sự biệt hóa
Các tế bào của hệ máu, trong hành trình biệt hóa của mình, mang một số phân tử đặc trưng trên màng tế bào hoặc trong tế bào chất hoặc trong nhân, đó là các cụm biệt hóa (CD, clusters of differentiation). Tính chất đặc trưng ấy lệ thuộc vào mỗi dòng tế bào và cấp độ biệt hóa của dòng tế bào ấy; thật vậy, trong toàn chiều dài của hành trình biệt hóa, một số CD xuất hiện, tồn tại một thời gian (dài hoặc ngắn) rồi sau đó biến mất. Dựa vào hiểu biết quy luật xuất hiện và mất đi đó của các CD, người ta dùng chúng để làm dấu ấn (markers) chỉ điểm nhận diện dòng và cấp độ biệt hóa của tế bào dòng ấy, áp dụng cho chẩn đoán, ly trích, hay làm đích (target) cho điều trị.
Có nhiều cách phân loại các dấu ấn, như cách phân loại theo siêu gia đình (superfamilies) dựa vào bàn chất hóa sinh miễn dịch (đó là một immunoglobulin, hay một cytokin receptor, hay một ligand, hay một lectin,...) hoặc cách phân loại theo dấu ấn ngoài màng tế bào của từng dòng tế bào như Bảng 1.1.
Bảng 1.1. Danh sách các dấu ấn thường được sử dụng trong thực tế chẩn đoán
Dấu ấn dòng lympho | ||
Dấu ấn tế bào B | Dấu ấn tế bào T | Dấu ấn tế bào NK |
CD5 CD24 CD10 CD25 CD19 CD40 CD20 CD79a CD21 CD79b CD22 CD103 CD23 | CD1 CD25 CD2 CD28 CD3 CD40L CD4 CD5 CD7 CD8
| CD16 CD56 CD57 CD94 |
Dấu ấn dòng tùy và đơn nhân | Dấu ấn dòng tiểu cầu |
CD10 CD33 CD13 CD34 CD14 CD15 CD16 CD24 | CD41 CD42a CD42b CD42c CD42d CD62f |
Các tế bào gốc phân bào và biệt hóa dần thành từng dòng của ba dòng huyết cầu theo sơ đồ (Hình 1.3).

2.6 Điều hòa tạo máu
Hiện tượng biệt hóa của các tế bào tạo máu và định hướng thành một dòng tế bào này hay dòng tế bào khác tùy theo nhu cầu của cơ thể, xuất phát từ một số cơ chế rất phức tạp chưa được hoàn toàn hiểu sáng tỏ. Trong hiện tượng điều hòa này, các hormone tăng trưởng đóng vai trò quan trọng nhất. Các phân tử này đã được nghiên cứu đến cấp độ gen, đã được clone-hóa thành công và sản xuất dạng tinh khiết từ năm 1983 và được xếp thành hai nhóm ở hai cực: đầu và cuối của quá trình biệt hóa của các tế bào hệ tạo máu.
Các yếu tố ở giai đoạn biệt hóa cuối:
+ Erythropoietin cho dòng hồng cầu
+ Thrombopoietin cho dòng tiểu cầu
+ GM-CSF cho dòng bạch cầu, G-CSF riêng cho dòng bạch cầu hạt và M-CSF cho riêng dòng đơn nhân (monocyte)
+ IL5 cho các bạch cầu eosinophil.
- Các yếu tố ở giai đoạn thật sớm của biệt hóa: chúng ta biết rất ít về quy trình điều hòa các tế bào gốc; SCF (Stem Cell Factor) hay Kit Ligand là yếu tố quan trọng nhất, một số interleukin như IL3, IL6 và chemokine như SDF1 huy động các tế bào gốc rời khỏi các hốc ra khoang tủy. Thật ra, các GM-CSF, G-CSF và thrombopoietin cũng có tác dụng lên các tế bào gốc, chính vì vậy trong quy trình huy động tế bào gốc ra máu ngoại biên chuẩn bị thu hoạch tế bào gốc cho mục tiêu ghép, người ta có thể dùng GM-CSF hoặc G-CSF.
Tác dụng trên của các yếu tố tăng trưởng lên các tế bào tiền thân là nhờ có các thụ thể (receptors) tương ứng với mỗi yếu tố tăng trưởng trên màng tế bào các tế bào trên; điều ấy có ý nghĩa quyết định. Hình như, ban đầu các tế bào gốc có nhiều loại thụ thể cùng lúc nên đáp ứng nhanh với các yếu tố tăng trưởng vốn rất đa dạng; trong quá trình biệt hóa tiếp theo, số loại thụ thể biến mất dần để chỉ còn cuối cùng giới hạn ở thụ thể đặc trưng của một dòng tế bào để định hướng cho phát triển riêng cho dòng đó. Người ta chứng minh tương tác của yếu tố tăng trưởng lên các thụ thể bằng cách ức chế gen mã hóa ra thụ thể thì hiện tượng biệt hóa bị ngưng trệ.
3 CÁC CƠ QUAN TẠO MÁU
3.1 Tủy xương
- Tùy xương là cơ quan tạo máu lớn nhất trong cơ thể người, hàng ngày tủy xương có thể sản xuất và đưa ra máu khoảng 2 – 5 tỉ hồng cầu, 1 tỉ bạch cầu cho 1 kg cân nặng của cơ thể. Mỡ chiếm khoảng 50% khoang tủy của người trưởng thành và thành phần này tăng dần theo tuổi. Tùy xương chịu trách nhiệm sản xuất và biệt hóa tất cả các tế bào đầu dòng của các dòng tế bào máu kể cả dòng lympho, tuy nhiên biệt hóa dòng lympho T lại là do tuyến ức.
Vi môi trường của tủy xương bao gồm ba thành phần:
+ Hệ mạch máu: động mạch máu tùy cung cấp bởi hai nguồn; động mạch dinh dưỡng và hệ mao mạch ngoại vi, đó là các kênh dẫn máu từ các động mạch trong các cơ bám xung quanh xương. Hệ tĩnh mạch gồm các xoang tủy là nơi chứa máu, cung cấp cho tuần hoàn qua tĩnh mạch trung tâm.
+ Tổ chức tạo máu, gồm hai nhóm tế bào chính: nhóm tế bào tạo máu (tùy đỏ) là các tế bào có khả năng phát triển, phân chia và biệt hóa thành các tế bào máu có chức năng riêng biệt; nhóm tế bào mỡ chiếm ½ khoang tủy (tùy vàng).
+ Các chất gian bào: được tiết ra từ các tế bào nền (stroma cell), cung cấp môi trường thích hợp giúp cho sự tăng sinh và biệt hóa các tế bào của tủy xương bao gồm các chất sau: fibronectin; laminin; collagen, proteoglycan,....
3.2 Lách
Lách là cơ quan thuộc hệ liên võng nội mô; có vai trò tạo máu trong thời kỳ bào thai, hạn chế và ngưng tạo máu ở thời kỳ sau khi được sinh ra.
- Lách có cấu trúc hai vùng: vùng đỏ chứa các tế bào mô liên kết, bạch cầu mono/đại thực bào, lympho B và xoang máu; vùng trắng chứa tế bào lympho T, các nang lympho và động mạch lách.
- Chức năng chính của lách:
+ Cơ quan miễn dịch hoạt hóa đại thực bào và tạo kháng thể chống nhiễm trùng
+ “Mồ chôn” của các tế bào trong lòng mạch như hồng cầu già, bạch cầu hạt, tiểu cầu bị nhạy cảm thông qua các thụ thể Fc của các đại thực bào và tiêu hủy các vi khuẩn.
3.3 Tuyến ức
- Cấu trúc của tuyến ức gồm hai thùy lớn, mỗi thùy được phân chia thành các phân thùy nhỏ, mỗi phân thùy gồm hai vùng: vùng vỏ và vùng tủy.
+ Vùng vỏ: chứa các tế bào lympho T chưa trưởng thành và đại thực bào, tại đây các tế bào lympho T được “huấn luyện”, trở thành tế bào trưởng thành và chúng di chuyển vùng tùy
+ Vùng tủy: chủ yếu tế bào lympho T được hoàn thiện cấu trúc và chức năng, chúng sẽ di chuyển đến các cơ quan khác hoặc tự chết tại chỗ.
- Chức năng của tuyến ức là nơi biệt hóa, trưởng thành các tế bào lympho T, huấn luyện
các tế bào này có khả năng nhận diện kháng nguyên và đáp ứng miễn dịch.
3.4 Hạch lympho
- Cấu trúc của hạch:
+ Trung tâm mầm (germical center): tập trung tế bào lympho B
+ Vùng cận vỏ (paracortical area) gồm các tế bào lympho T từ tuyến ức di chuyển đến hạch
+ Các xoang hạch chủ yếu là các đại thực bào có khả năng tiếp nhận kháng nguyên và chất lạ khác, chúng đóng vai trò trình diện kháng nguyên
+ Vùng lưới gồm các sợi liên kết của các tế bào gai (dencritic cell), các tế bào này cũng có chức năng trình diện kháng nguyên.
- Chức năng của hạch:
+ Tham gia tạo máu chủ yếu tế bào lympho
+ Tham gia đáp ứng miễn dịch đặc hiệu
+ Tham gia phản ứng viêm.
4 DÒNG HÒNG CẦU
4.1 Các giai đoạn phát triển và trưởng thành của hệ hồng cầu
Từ BFU-E là nhóm tế bào gốc định hướng dòng hồng cầu, dòng hồng cầu phát triển tiếp đến CFU-E, sau đó biệt hóa rõ thành:
- Tiền nguyên hồng cầu (proerythroblast)
- Nguyên hồng cầu ưa kiềm (erythroblast basophil), nhuộm xanh dương đậm
- Nguyên hồng cầu đa sắc (erythroblast polychromatophil), ở giai đoạn này nguyên hồng cầu bắt đầu tổng hợp hemoglobin nên khi nhuộm sẽ thấy màu hồng xen dần vào màu xanh
- Nguyên hồng cầu ưa acid (erythroblast acidophil), ở giai đoạn này hồng cầu nhân đã tổng hợp hemoglobin gần đầy đủ nên nhuộm màu hồng đỏ gần ngang với hồng cầu trưởng thành. Giai đoạn nguyên hồng cầu ưa acid là giai đoạn cuối cùng của hồng cầu nhân, còn nằm trong tủy xương trong tình huống bình thường. Trong một ít bệnh, các hồng cầu nhân này có thể xuất hiện ở máu ngoại vi, có thể nhuộm thấy dưới kính hiển vi quang học: tiêu huyết cấp, mất máu cấp, Thalassemia, lách to thể tủy, người bị cắt mất lách,...
- Hồng cầu lưới: sau khi hồng cầu xuất nhân ra mất, một ít sợi ADN còn sót lại có thể được nhuộm thấy, đó là giai đoạn hồng cầu lưới (reticulocyte).

Tổng thời gian cần để từ một proerythroblast biệt hóa đến hồng cầu lưới, tổng hợp đủ được hemoglobin là khoảng 7 ngày. Hồng cầu lưới ở trong tùy khoảng 24 giờ, sau đó ra máu ngoại biên khoảng 24 giờ nữa thì mất hoàn toàn các vết tích của nhân (ADN) biến thành hồng cầu trưởng thành. Thời gian tồn tại của hồng cầu lưới như vậy tổng cộng khoảng 48 giờ.
4.2 Hình dạng và cấu trúc của hồng cầu
- Hồng cầu không nhân: có hình dạng đĩa lõm ở hai mặt phẳng, với đường kính trung bình khoảng 7 – 8 µm, dày 2 µm, trung tâm 1 µm. Nhờ hình dạng này, hồng cầu tăng khả năng vận chuyển khí do tăng diện tích tiếp xúc, tốc độ khuếch tán khí và dễ dàng biến dạng khi qua mao mạch.
- Cấu trúc hồng cầu bao gồm hai thành phần chính và được nghiên cứu tới nhiều nhất, đó là màng hồng cầu và hemoglobin. Đây cũng là hai thành phần quan trọng nhất của hồng cầu. Màng hồng cầu là yếu tố mang nhiều kháng nguyên nhóm máu và tạo nên sức bền của hồng cầu. Hemoglobin là thành phần có tác dụng trong việc vận chuyển oxy và CO, trong máu.
Màng hồng cầu dày khoảng 10 nm. Cấu trúc màng hồng cầu gồm ba lớp:
4.2.1 Lớp ngoài của màng hồng cầu
Có ba thành phần chính của lớp ngoài hồng cầu là glycoprotein, glycolipid và acid sialic, lớp này có nhiều lỗ nhỏ có đường kính khoảng 3 – 4 Ả. Màng hồng cầu có tác dụng đưa ra ngoài các phân tử acid sialic tích điện âm để giúp cho các hồng cầu không bị dính vào nhau.
4.2.2 Lớp protein màng hồng cầu
Protein xuyên màng (protein mặt ngoài màng): band 3 và glycophorin là thành phần chính.
- Protein band 3: chiếm 25% protein màng, được mã hóa từ gen trên nhiễm sắc thể 17 với 911 acid amin, mỗi hồng cầu có khoảng 6 band 3, có quan hệ chặt chẽ với các protein bào tương (rìa trong) như spectrin, actin, ankyrin, Hb,...
- Glycophorin: là protein xuyên màng, có 4 type: A, B, C, D. Chiếm khoảng 2% tổng số protein màng. Glycophorin A, B, C thuộc nhóm polypeptid, chứa đựng khoảng 131 (A), 72 B),128 (C) acid amin. Glycophorin-A, B được tổng hợp bởi gen nằm trên nhiễm sắc thể số ( 4, còn glycophorin-C được tổng hợp bởi gen trên nhiễm sắc thể số 2, bàn chất là sialic acid giàu glycoprotein.
Các protein mặt trong của hồng cầu: các protein này lát bề mặt phía trong hồng cầu, gồm có:
- Spectrin: có khoảng 200.000 copy, kích thước 260.000 Dalton, gen mã hóa cho protein nằm trên nhiễm sắc thể số 1 (spectrin a) và số 14 (spectrin P).
- Actin: liên kết với spectrin, protein màng được mã hóa bởi gen nằm trên nhiễm sắc thể số 1, có khoảng 200.000 copy với 622 acid amin.
- Phức hợp liên kết giữa spectrin, actin, adducin và protein 4-1 khá chặt chẽ. Trong đó, adducin là protein điều hòa calci gọi là calmodulin, protein này góp phần làm cho liên kết spectrin-actin càng thêm chặt chẽ.
- Ankyrin (band 21) được tổng hợp bởi gen nằm trên nhiễm sắc thể số 8, dài 1.879 acid amin. Ankyrin liên kết spectrin a với protein band 3 xuyên màng.
4.2.3 Lớp lipid trên màng hồng cầu
Thành phần của lớp này bao gồm 65% Phospholipid, 25% là cholesterol và 10% còn lại là glycolipid. Lớp lipid trên màng hồng cầu giúp giữ nguyên hình dạng của hồng cầu.
4.2.4 Lớp trong cùng của màng hồng cầu
Lớp này bao gồm những sợi vi thể, những ống vi thể và những phân tử calmodulin, protein gắn hemoglobin. Các phân tử calmodulin ở trong lớp này có tác dụng điều hòa hoạt động của các enzyme ở màng.
4.2.5 Yếu tố khác trên màng hồng cầu
- Ngoài ra, trên màng hồng cầu còn có các phân tử glucose-6-phosphat dehydroge- nase (G6PD), anhydrase carbonic và glutation reductaza có vai trò đàm bào tính bền vững và tính thẩm thấu của màng hồng cầu và sự trao đổi của các chất qua màng hồng cầu.
- Màng của tế bào hồng cầu là một màng bán thấm đặc biệt, đó là màng lipoprotein có khả năng thẩm chọn lọc. Nó không cho các chất keo thẩm thấu qua (như là các protein, lipid). Các khí oxy, khí CO₂, nước, glucose, Urea và các ion âm có thể thấm qua được màng hồng cầu. Đối với các ion muối khoáng, tính thấm của màng hồng cầu cũng có sự khác nhau và không đồng đều: các ion bao gồm H+, OH-, HCO, và một số ion hữu cơ khác có thể thẩm qua dễ dàng màng hồng cầu, ngược lại các ion K+, Na+ thấm qua rất ít và chậm hoặc không thấm qua được (như Ca, Mg**).
- Màng hồng cầu có vai trò sinh lý trong việc quyết định các nhóm máu ở người do trên màng hồng cầu có một số kháng nguyên A, B và Rh.
4.2.6 Các kháng nguyên nhóm máu trên màng hồng cầu
Các kháng nguyên nhóm máu trên màng hồng cầu phần lớn thuộc nhóm carbohydrat. Tuy nhiên, có thể chia ba nhóm nhỏ:
- Các kháng nguyên nhóm máu trên màng hồng cầu thuộc nhóm carbohydrat gồm có nhóm máu hệ ABO, hệ Lewis, p, I.
- Các kháng nguyên nhóm máu trên màng hồng cầu thuộc nhóm protein gồm có Rh, MNS, Kell, Kidd, Lutheran, Duffy, Gerbich, Gromr, Xg,...
- Các kháng nguyên nhóm máu trên màng hồng cầu chưa rõ nguồn gốc: Dieg, Colton, Er. Hoạt động của màng hồng cầu cần sử dụng năng lượng, do đó, có khả năng tạo ra các gốc tự do gây tác hại cho hồng cầu bào quản.

+ Hemoglobin: là một trong hai thành phần chính cấu tạo nên màng hồng cầu, nó còn được gọi dưới cái tên là huyết sắc tố. Cấu trúc của hemoglobin là chromoprotein gồm hai thành phần chính là nhân heme và globin.
4.2.7 Cấu trúc phân tử của hemoglobin trong màng hồng cầu

- Heme là một sắc tố đỏ. Mỗi heme gồm một vòng porphyrin và một ion Fe** chính giữa. Một phân tử hemoglobin có bốn nhân heme, chiếm 5%.
- Globin là một protein gồm 4 chuỗi polypeptid giống nhau từng đôi một. Hemoglobin ở người bình thường là hemoglobin A gồm hai chuỗi a và hai chuỗi B.
- Nồng độ hemoglobin trong máu của người bình thường là: nam: 13,5 – 18 g/dL; nữ: 12 – 16 g/dL; trẻ em: 14-20 g/dL.
+ Chức năng của hemoglobin
- Vai trò của hemoglobin trong vận chuyển khi
+ Vai trò của hemoglobin trong việc vận chuyển khí oxy
Hồng cầu vận chuyển khí oxy từ phối đến các cơ quan và bộ phận trên cơ thể nhờ phản ứng sau:
Hb + O2 => HbO2 (Oxyhemoglobin)
Trong đó khí oxy được gắn một cách lỏng lẻo với các ion Fe**. Đây là phản ứng thuận nghịch, chiều phản ứng do sự phân áp của khí oxy quyết định. Trong phân tử hemoglobin, oxy không bị ion hóa mà nó được vận chuyển dưới dạng phân tử O₂. Hemoglobin O, có màu đỏ tươi đặc trưng của màu máu trong động mạch người.
Trường hợp con người hít phải không khí nhiều CO (carbon monoxide), hemoglobin sẽ có tác dụng là kết hợp CO để tạo ra carboxyhemoglobin theo phản ứng:
Hb + CO => НbСО
Ái lực của hemoglobin đối với CO gấp 210 lần đối với oxy, vì vậy một khi đã kết hợp với CO thì hemoglobin không còn khả năng vận chuyển oxy nữa. Dấu hiệu đầu tiên là da người bệnh chuyển màu đỏ sáng, bệnh nhân có thể rơi vào trạng thái kích thích, rồi buồn ngủ, sau đó hôn mê sâu và tử vong. Khí CO thường được sinh ra khi đốt cháy nhiên liệu không hoàn toàn. Có thể phòng tránh và điều trị bệnh nhân trong trường hợp này bằng cách đưa bệnh nhân ra khỏi môi trường nhiều CO, đồng thời cho bệnh nhân thở oxy phân áp cao để tái tạo lại oxyhemoglobin. Nếu môi trường bị ô nhiễm thì lượng CO trong không khí sẽ cao hơn bình thường, do đó, người ta dùng chỉ số CO trong không khí để đo lường mức độ ô nhiễm.
Trường hợp máu tiếp xúc với những thuốc hoặc hóa chất có tính oxy hóa, ion Fe*" trong nhân heme chuyển thành ion Fe*** và hemoglobin sẽ biến thành methemoglobin, lúc này nó không còn khả năng vận chuyển oxy nữa. Methemoglobin khi hiện diện trong máu nhiều sẽ gây triệu chứng xanh tím trên cơ thể người. Tình trạng này xảy ra khi bệnh nhân bị ngộ độc một số dẫn chất của anilin, sulfonamid, phenacetin, Nitroglycerin, nitrate trong thực phẩm,...
+ Vai trò của hemoglobin trong việc vận chuyển khí carbonic
Chức năng của hemoglobin trong hồng cầu không chỉ là đưa oxy đến khắp nơi trên cơ thể mà còn vận chuyển CO, từ các cơ quan về phối theo phản ứng sau:
Hb + CO2 => HbCO₂ (carbaminohemoglobin)
CO2 trên các bộ phận được gắn với nhóm NH2 của globin. Đây cũng là phản ứng thuận nghịch, chiều phản ứng do phân áp CO2 quyết định. HbCO, có màu đỏ thẫm, đặc trưng cho màu máu của tĩnh mạch. Chỉ khoảng 20% CO2 được vận chuyển dưới hình thức này, còn lại là do muối kiềm của huyết tương vận chuyển.

4.3 Chuyển hóa năng lượng của hồng cầu
Trong hồng cầu chứa rất nhiều protein, lớn nhất là hemoglobin, do vậy áp thẩm keo (oncotic) cao hơn huyết tương rất nhiều làm cho nước có khuynh hướng di chuyển dị chuyên tự nhiên vào nội bào hồng cầu và muối khoáng như natri ngoài máu cao hơn trong hồng cầu nhiều nên natri sẽ chạy vào trong hồng cầu kéo thêm một lượng nước theo vào; nên hồng cầu phải có năng lượng dưới dạng ATP, NADH và NADPH dạng khử, để duy trì hoạt động sinh lý, đồng thời bơm nước và natri ra ngoài, tránh bị trướng nước to và vỡ mất.
Có hai chu trình năng lượng cơ bàn trong hồng cầu:
- Chu trình Embden-Meyerhof, yếm khí, chuyển hóa Glucose (C6) cho ra 90% năng lượng cho hồng cầu. Enzyme quan trọng cho chu trình này là pyruvate kinase (PK).
- Chu trình pentose, hiếu khí, chuyển hóa pentose (C5). Enzyme quan trọng trong chu trình này là glucose-6-photphat dehydrogenase (G6PD). Mặc dù chu trình này cung cấp ít năng lượng hơn cho hồng cầu, nhưng nó rất quan trọng vì là con đường chuyển hóa duy nhất cho ra NADPH dạng khử cho tế bào hồng cầu.
Vì tính chất quan trọng đó nên ở người bệnh thiếu một trong hai enzyme trên, PK hay G6PD, hồng cầu sẽ thiếu các sản phẩm cho chuyển hóa oxy – hóa khử nên sẽ bị thiếu hụt năng lượng cần thiết cho các bơm chuyển natri và nước ra ngoài nên sẽ bị tiêu huyết.
4.4 Đời sống hồng cầu
Bằng các kỹ thuật đánh dấu phóng xạ, đời sống trung bình của hồng cầu được tính ra khoảng 120 ngày. Do hồng cầu không có nhân nên không tổng hợp được thêm protein; vào cuối đời sống của hồng cầu, các enzyme, trong hai chu trình chuyển hóa năng lượng kể trên, hao hụt dần, hoạt động tạo ra năng lượng giảm sút, các bơm natri và nước không còn hoạt động có hiệu quả nên hồng cầu bị căng to và vỡ. Đó là hiện tượng tiêu huyết sinh lý.

4.5 Điều hòa sản xuất hồng cầu
Điều hòa tạo hồng cầu do nhiều yếu tố tác động lên, quan trọng nhất là oxy – máu. Nếu oxy máu tăng cao thì lượng erythropoietin giảm, trái lại nếu oxy máu giảm, như do thiếu máu, thì erythropoietin được tiết ra nhiều hơn để tăng tạo hồng cầu. Hiện tượng cảm ứng với nồng độ oxy máu là nhờ một yếu tố chuyển ghi (transcription) HIF (Hypoxia-Induced Factor); yếu tố này gắn vào gen promoter của gen erythropoietin khi có hiện tượng thiếu oxy làm tăng sản xuất erythropoietin.

Erythropoietin (EPO) là một hormone chính trong điều hòa tạo hồng cầu do các nguyên bào sợi (fibroblast) gần các mao mạch quanh ống thận tiết ra, theo đó hiện tượng tạo hồng cầu được chia theo hai giai đoạn theo khả năng đáp ứng với kích thích bởi erythropoietin:
- Giai đoạn trước BFU-E, không nhạy với erythropoietin
- Giai đoạn từ BFU-E, chịu tác dụng kích thích của erythropoietin gây tăng phân bào.
Tác dụng của erythropoietin làm kích hoạt các tế bào tiền thân dòng hồng cầu, từ BFU-E trở đi, phân bào nhanh lên và biệt hóa nhanh tiếp tới proerythroblast. Ngoài ra, erythropoietin còn làm thúc đẩy nhanh quá trình tổng hợp hemoglobin trong các nguyên hồng cầu.
Ngoài erythropoietin ra, có một số hormone khác cũng có vai trò gây tăng tạo hồng cầu. Androgen giúp tăng tổng hợp erythropoietin nên tham gia tăng tạo hồng cầu. Hormone tăng trưởng GH và hormone tuyến giáp cũng có vai trò tích cực tăng sản xuất hồng cầu; chính vì vậy, suy các hormone trên cũng gây ra thiếu máu.
5 DÒNG BẠCH CẦU
Bạch cầu trong cơ thể giữ vai trò chống nhiễm trùng và miễn dịch bao gồm cả tế bào lẫn dịch thể.
5.1 Bạch cầu hạt sự hình thành và phát triển
Sau giai đoạn CFU-GM, tế bào tiền thân của nhóm GM (granulocyte-monocyte) tách đôi đi theo hai hướng riêng: dòng bạch cầu hạt và dòng bạch cầu đơn nhân.
Dòng bạch cầu hạt tiến tới tạo nguyên tùy bào (myeloblast), rồi tiền tủy bào (promyelocyte), rồi tùy bào (myelocyte). Đến giai đoạn này, các tùy bào biệt hóa rõ và mang hạt đặc trưng của bạch cầu hạt hoặc trung tính hoặc ưa eosin hoặc ưa kiềm và giữ nguyên đặc trưng ấy đến cuối hành trình biệt hóa; ở giai đoạn cuối này, nhân của chúng thắt lại thành nhiều múi nên được đặt tên là bạch cầu đa nhân; danh pháp này gây hiểu lầm là chúng có nhiều nhân, thực ra chỉ có một nhân chia làm nhiều múi.

5.2 Bạch cầu hạt đa nhân trung tính (neutrophil)
Ở người bình thường, đây là loại bạch cầu chiếm số lượng nhiều nhất và giữ vai trò chống nhiễm trùng quan trọng nhất. Phân tích hóa tế bào cho thấy tế bào chất bạch cầu hạt trung tính chứa nhiều lysozyme, phosphatase kiềm và peroxydase nhờ đó có khả năng thực bào rất mạnh.
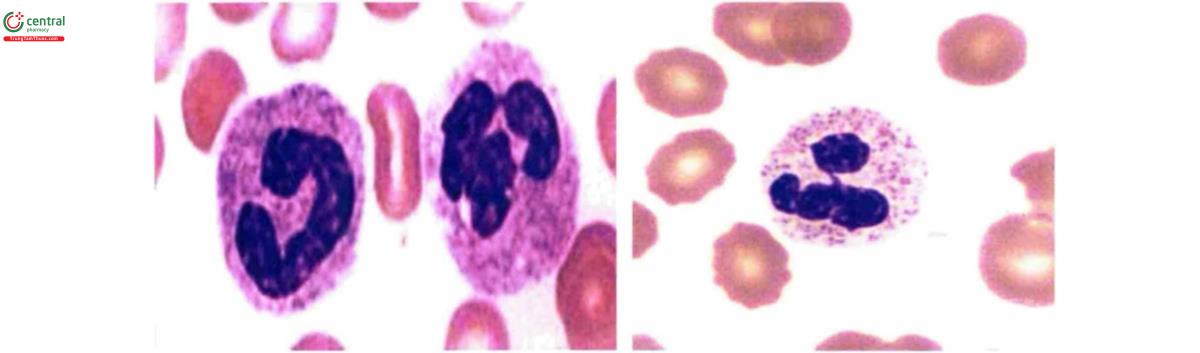
Điều hòa sản xuất bạch cầu trung tính được điều khiển bới nhiều cytokin khác nhau, quan trọng nhất là GM-CSF, G-CSF, IL-3 (hay multi-CSF) và stem cell factor (SCF, hay c-kit ligand). Bản thân các cytokin trên cũng do các hiện tượng viêm, nhiễm, stress,... tác động để được lympho T và tế bào mô đệm stroma tiết ra. GM-CSF và G-CSF có thể làm tăng phân bào tạo bạch cầu hạt lên gấp ba lần và G-CSF ở liều phổ thông 5 – 8 mcg/kg làm rút ngắn thời gian biệt hóa từ myelocyte – bạch cầu hạt trung tính từ 4 – 5 ngày xuống còn 1 ngày.
Ước tính mỗi ngày có khoảng 0,85 – 1,6×10/kg (cân nặng) bạch cầu hạt trung tính được sinh ra. Tổng khối bạch cầu hạt trung tính nằm ở ba ngăn: tủy, máu và mô.
Trong tủy xương: sau khi được sinh thành, bạch cầu hạt trung tính lưu lại trong tùy từ 0 – 120 giờ, nghĩa là có thể ở trong tủy nhiều ngày, nhưng nếu có nhu cầu huy động khẩn cấp ví dụ như có nhiễm trùng nặng, bạch cầu hạt trung tính có thể rời tùy để vào máu ngay lập tức.
Trong máu ngoại biên: bạch cầu hạt trung tính được phân thành hai nhóm, khoảng ½ lưu thông theo dòng tuần hoàn, gọi là bể lưu chuyển (circulating pool), ½ còn lại nằm lát dọc theo nội mạc thành mạch máu nhỏ và mao quản phế nang, gọi là bể nằm viền (marginated pool); bạch cầu của hai nhóm ấy có thể luân phiên đổi chỗ cho nhau. Số bạch cầu nằm dọc thành mạch có thể rời ra và đi vào lưu thông trong các trường hợp vận động mạnh, nhiễm trùng, đau đớn, stress, có adrenalin và/hoặc cortison tiết ra. Thời gian bạch cầu hạt trung tính lưu lại trong máu không lâu, chúng đi xuyên mạch (diapedesis) và vào mô; một khi đã vào mô, chúng không trở ngược ra máu nữa. Số bạch cầu rời máu, vào mô, không lệ thuộc vào thời gian “thâm niên” chúng lưu hành trong máu; một bạch cầu mới xuất ra khỏi tủy có thể tiến vào mô ngay lập tức nếu vùng lân cận chúng có xâm nhập vi khuẩn hay vật thể lạ; mô xung quanh vật thể lạ xâm nhập hay bàn thân vi khuẩn tiết ra một số hóa chất trung gian làm thu hút bạch cầu, nên bạch cầu sẽ tiến đến ngay, đó là hiện tượng hóa hướng động (chimiotactism). Do bạch cầu mới hay cũ đều có khả năng đi vào mô như nhau, nên không phân định được một bạch cầu trong máu sau bao nhiêu lâu sẽ vào mô; người ta ước lượng bằng cách đánh dấu phóng xạ một nhóm bạch cầu hạt trung tính và theo dõi động thái của chúng thì thấy thời gian bán biến mất, half-time, T½ = 6,7 giờ, ước lượng từ điều này cho thấy thời gian trung bình lưu lại trong máu của bạch cầu hạt trung tính khoảng nửa ngày.
Trong mô: bạch cầu hạt trung tính vào mô sẽ di chuyển theo kiểu amib (amoeboid) sau khi thực bào vi khuẩn hay vật thể lạ bạch cầu sẽ chết, hoặc nếu không có việc gì làm sẽ chết chương trình (apoptosis) và được đại thực bào (macrophage) quét sạch. Thời gian trong mô của bạch cầu hạt trung tính vào khoảng 24 – 48 giờ.
5.3 Bạch cầu ưa acid (eosinophil)
Con đường sản sinh bạch cầu ưa acid tương tự như của bạch cầu hạt trung tính, nhưng số lượng thấp hơn rõ. Bạch cầu ưa eosin có kích thước tương tự như bạch cầu hạt trung tính nhưng nhân thường chỉ có 2 múi thay vì 3 – 4 múi như bạch cầu hạt trung tính. Tế bào chất của chúng mang một loại hạt tinh thể đặc biệt hình cầu ăn màu eosin, chứa Lysozyme như của bạch cầu hạt trung tính.
Bạch cầu ưa eosin cũng di chuyển và thực bào được như bạch cầu hạt trung tính, chúng đi vào mô rất sớm, nhất là nếu có hiện tượng viêm, cũng bị thu hút theo cơ chế hóa hướng động.
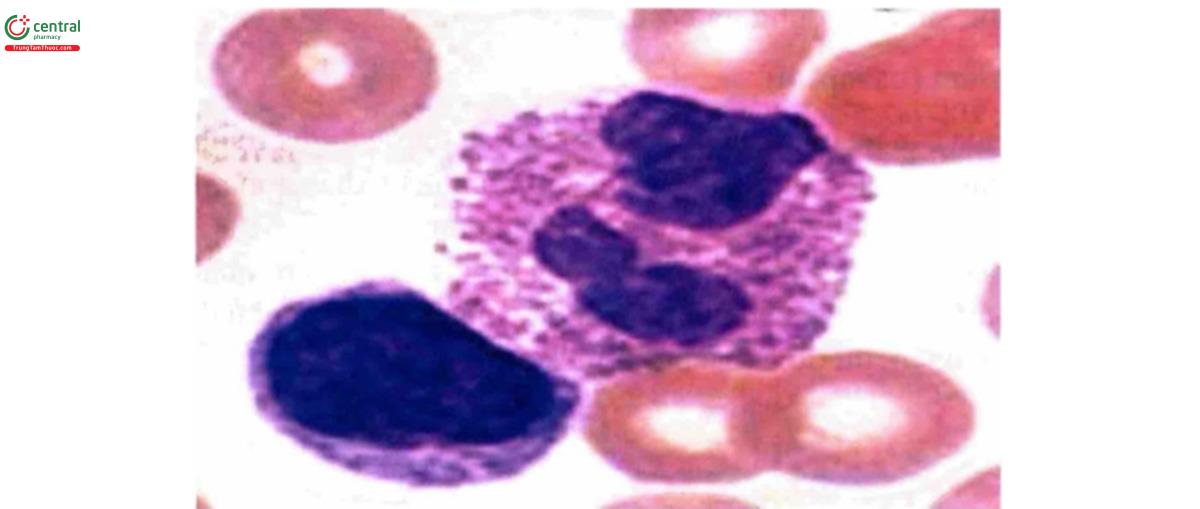
Chức năng của bạch cầu ưa eosin không rõ lắm, chỉ biết chúng tiến nhanh đến các vùng viêm và thực bào các phức hợp kháng nguyên – kháng thể; chúng mang một thụ thể có ái lực mạnh với IgE và tổng hợp ra nhiều cytokin tiền – viêm. Chúng được tăng sinh trong các trường hợp nhiễm ký sinh trùng và có chức năng tiêu hủy kén một số kí sinh trùng sau khi kháng thể bám lên, điều này làm bạch cầu ưa eosin cũng bị chết theo làm phóng xuất các enzyme bên trong bạch cầu ra môi trường mô xung quanh làm hư hoại mô và làm viêm nhiều lên thêm.
Đời sống và thời gian lưu hành của bạch cầu ưa eosin trong máu không được xác định rõ ràng, chỉ được ước lượng là rất ngắn. Do trữ lượng bạch cầu ưa eosin rất thấp, nên trong giai đoạn đầu của nhu cầu huy động bạch cầu ưa eosin, các bạch cầu ưa eosin di chuyển vào mô gần hết, do vậy số bạch cầu ưa eosin đếm được sẽ gần như không còn; chỉ sau một thời gian, như nhiễm kí sinh trùng kéo dài, tủy xương tăng sinh tạo bạch cầu ưa eosin thì lúc bấy giờ mới thấy tăng bạch cầu ưa eosin ngoạn mục.
Yếu tố điều hòa sản xuất chính của dòng bạch cầu ưa eosin là IL-5, cytokin do lympho T sản xuất ra, thúc đẩy quá trình biệt hóa, phân bào và trưởng thành ra bạch cầu ưa eosin. Ngoài ra, GM-CSF và IL-3 cũng gây tăng sản dòng bạch cầu ra eosin.
Số lượng bạch cầu ưa eosin: số lượng bạch cầu ưa eosin thấp, thậm chí bằng không (zéro), không có ý nghĩa bệnh lý. Trái lại, bạch cầu ưa eosin tăng cao là một dấu hiệu bệnh thực thể; được định nghĩa là tăng bạch cầu ưa eosin khi số bạch cầu ưa eosin vượt cao hơn 0,5 G/L:
- Các bệnh dị ứng: eczéma, hen suyễn, dị ứng thuốc,...
- Các bệnh da gây ngứa, viêm nút quanh động mạch
- Nhiễm ký sinh trùng, đặc biệt là giun: giun đũa, giun kim, hội chứng Loeffler, giun chi, giun móc, sán chó – mèo (Toxocara), sán heo – bò (Taenia)....
- Một số bệnh ác tính: Hodgkin, lymphoma, K gan – buồng trứng – phổi,...
- Hội chứng tăng sinh tùy dòng ua eosin.
5.4 Bạch cầu ưa kiềm (basophil)
Về hình thái, bạch cầu ưa kiềm có hình dạng và kích thước tương tự như bạch cầu đa nhân trung tính và bạch cầu ưa acid, nhưng tế bào chất nhuộm màu khác hơn rất nhiều. Các hạt của bạch cầu ưa kiềm nhuộm xanh đen khi dùng thuốc nhuộm Giemsa, MGG, Wright hay H&E; nhuộm ra màu đỏ nếu dùng phẩm toluidin. Do nhuộm màu trùng với nhân, nên khi nhìn trên phết lam máu hay tủy, thấy có tế bào nhuộm hạt dày màu xanh đen, phủ đầy tế bào, khó phân định được hình dạng nhân, thì đó là bạch cầu ưa kiềm.

Bạch cầu ưa kiềm chứa nhiều histamin, leukotrien và Heparin, mang một thụ thể có ái lực cao với IgE; chúng di chuyển nhanh vào mô khi có hiện tượng viêm. Chức năng bạch cầu ưa kiềm chưa được sáng tỏ, chỉ biết chúng có vai trò trong hiện tượng viêm – kể cả trường hợp mạn tính và viêm tại chỗ do nhiễm giun; chúng phóng thích leukotrien và hiệu chỉnh miễn dịch qua việc phóng xuất IL-4 và IL-13.
Số lượng bạch cầu ưa kiềm: tương tự như trường hợp bạch cầu ưa eosin, số lượng bạch cầu ưa kiềm thấp hay ngay cả bằng không (zéro) không có ý nghĩa bệnh lý. Trái lại, bạch cầu ưa kiềm tăng cao hơn 0,1 G/L phải đặt thành chẩn đoán:
- Hội chứng tăng sinh tủy bạch cầu ưa kiểm
- Tăng quá cao lipid máu
- Nhược giáp.
5.5 Tế bào bón (mast cell)
Tế bào bón (mast cell, mastocyte) là một bạch cầu tương cận với bạch cầu ưa kiềm (basophil) hay còn gọi là dưỡng bào về hình thái lẫn thành phần tế bào chất. Hai loại tế bào này có điểm chung là bắt nguồn từ tế bào gốc ở tủy xương, nhưng bạch cầu ưa kiềm và tế bào bón có điểm dị biệt về biệt hóa và động học:
- Bạch cầu ưa kiềm trưởng thành hoàn toàn trong tủy xương xong mới xuất ra máu ngoại vi, sau đó di chuyển vào mô; trong khi tế bào bón rời tủy xương khi chưa biệt hóa trưởng thành hoàn chỉnh, chỉ tiếp tục quy trình trưởng thành sau khi đến các mô. Đời sống của bạch cầu ưa kiềm chỉ vài ngày như các bạch cầu hạt khác, trong khi tế bào bón có đời sống dài hơn, nhiều tuần hay nhiều tháng.
- Bạch cầu ưa kiềm di chuyển trong máu và vào sâu trong các mô, trong khi các tế bào bón nằm ở các mô vùng rìa các nơi tiếp giáp với môi trường bên ngoài như lớp thượng bì, vòng theo mạch máu, dây thần kinh, phế nang.
Trong tế bào chất của tế bào bón chứa nhiều hóa chất trung gian như histamin, serotonin,... điều này giải thích vai trò của tế bào bón trong quá trình dị ứng và viêm. Thực vậy, bề mặt màng tế bào của tế bào bón có rất nhiều thụ thể của IgE, khi có hiện tượng phản ứng viêm, phản vệ,... IgE kết định lên thụ thể trên màng tế bào của tế bào bón gây phóng thích histamin và các hóa chất trung gian khác trong quá trình viêm, dị ứng,...
5.6 Bạch cầu đơn nhân (monocyte)
Bạch cầu đơn nhân là loại tế bào lớn nhất ở máu ngoại vi, kích thước 18 – 20 µm, nhân lớn, có khắc (nhưng không phải chia múi như bạch cầu đa nhân); tế bào chất có hạt bắt màu xanh da trời azur (azurophil). Hóa tế bào cho thấy chất liệu tế bào chất, trái với bạch cầu đa nhân trung tính, mang ít hoạt tính phosphatase kiềm và peroxydase, nhưng nhiều hoạt tính esterase.
Xuất xứ: bạch cầu đơn nhân có cùng xuất phát như bạch cầu hạt trung tính, từ CFU-GM tách thành hai hướng, thành tiền thân bạch cầu dòng hạt và tiền thân dòng đơn nhân (monocyte). Cũng chính vì cùng gốc như vậy mà bạch cầu đơn nhân có chức năng tương tự như bạch cầu hạt trung tính. Chúng được biệt hóa từ monoblast rất nhanh, chỉ cần khoảng 48 giờ, và rời khỏi tủy xương sớm, tồn tại trong máu dài hơn bạch cầu hạt trung tính, T½ đến 2 – 3 ngày.
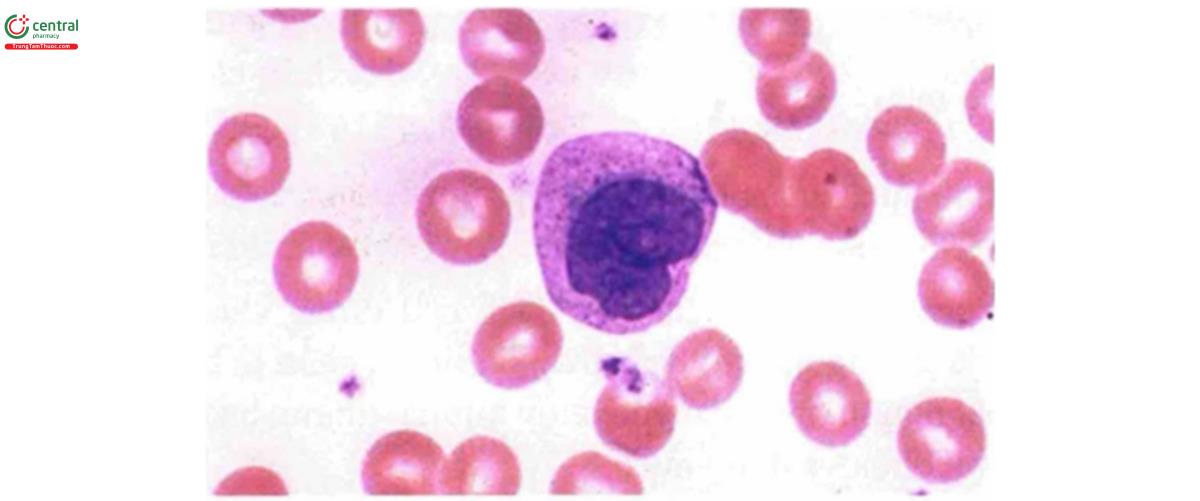
Chức năng: tương tự như bạch cầu hạt trung tính, chúng có khả năng thực bào nhờ các thể lysosom chứa hoạt chất gần giống như bạch cầu hạt trung tính. Sau khi vào mô, một nhóm bạch cầu đơn nhân thành đại thực bào, tồn tại nhiều tháng, có khả năng thực bào vi khuẩn rất mạnh, một nhóm khác thành tế bào nhánh (dendritic) làm nhiệm vụ dọn dẹp các cặn bã, các tế bào già và tham gia công đoạn đầu của hành trình đáp ứng miễn dịch là trình diện các kháng nguyên lạ lên lympho T.
Điều hòa sản xuất bạch cầu đơn nhân là nhờ GM-CSF, IL-3 và M-CSF (đặc hiệu hơn). Việc phân định để biệt hóa thành đại thực bào hay tế bào nhánh thì không được biết rõ.
Số lượng: số lượng bạch cầu đơn nhân thấp không có ý nghĩa quan trọng. Trái lại, số bạch cầu đơn nhân tăng cao là dấu hiệu đáng lưu ý. Được định nghĩa là tăng bạch cầu đơn nhân khi số đếm tuyệt đối bạch cầu đơn nhân vượt ngưỡng 1 G/L, có thể gặp trong các trường hợp:
- Nhiễm trùng, nhiễm virus
- Phản ứng viêm
- Phản ứng phục hồi sau giai đoạn suy tủy của điều trị hóa chất
- Bệnh ác tính dòng đơn nhân hay bạch huyết mạn dòng tủy – đơn nhân (CMML).
6 DÒNG TIỂU CẦU
Sau khi hình thành, CFU-GEMM tách thành CFU-GM tạo hệ bạch cầu dòng hạt, CFU-G và dòng đơn nhân CFU-Mo, một nhánh thành tế bào tiền thân dòng hồng cầu, BFU-E, nhánh cuối cùng là CFU-Mk thành tế bào tiền thân dòng mẫu tiểu cầu megakaryoblast.
Trong tùy, nguyên mẫu tiểu cầu tích lũy chất liệu di truyền theo phương thức nội phân bào (endomitose) từ 2N lên 4N,... 32N và 64N trong tế bào chất, song song đó là tế bào chất phình lớn kích thước lên. Đến khoảng 32N, mẫu tiểu cầu chứa rất nhiều hạt nên trong, nhuộm xanh tím với phẩm Giemsa hay Wright, đó là mẫu tiểu cầu sinh tiểu cầu (megakaryocyte thrombo- cytogene). Từ thời điểm này, chúng có thể vỡ ra phóng xuất các tiểu cầu.

Các tiểu cầu do vậy, thực chất là các mảnh vụn từ tế bào chất của mẫu tiểu cầu, kích thước khoảng 3 µm (1/3 đường kính hồng cầu) dày 1 µm. Do là phần vỡ ra của tế bào chất nên kích thước chúng không hoàn toàn đều nhau. Chúng chạy rời nhau và cách xa các thành mạch, không bao giờ bám vào. Tiểu cầu là loại tế bào không nhân, chứa rất nhiều chất tiết phục vụ cho hoạt động cầm máu đông máu.
Sự sinh tiểu cầu (thrombopoiesis) được điều hòa bởi thrombopoietin (TPO). Tương tự như erythropoietin, TPO cũng do gan và thận sản xuất ra. Hoạt động điều hòa sản xuất tiểu cầu chính là theo số thụ thể Mpl của tiểu cầu, tức là chính số lượng của tiểu cầu; khi số thụ thể Mpl hụt xuống sẽ kích hoạt sản xuất ra TPO. Một số yếu tố tăng trưởng khác cũng có vai trò tăng tạo tiểu cầu như IL-3, IL-6 nhưng mức độ thấp hơn.
Số lượng tiểu cầu bình thường dao động khoảng 150 G – 450 G/L. Được định nghĩa là giảm tiểu cầu nếu số đếm tiểu cầu < 150 G/L và tăng tiểu cầu nếu > 500 G/L.
Người ta dùng kỹ thuật đánh dấu phóng xạ với technetium hay indium để tính thời gian sống và nơi chết của tiểu cầu. Thời gian sống trung bình của tiểu cầu khoáng 7-10 ngày; sau thời gian tuần hoàn, tiểu cầu sẽ bị hủy ở gan và lách.
Thăm dò tạo tiểu cầu: tủy đồ và sinh thiết tủy giúp ước lượng số mẫu tiểu cầu. Bình thường số mẫu tiểu cầu là khoảng 1/10.000 tế bào tủy. Tuy nhiên, do số mẫu tiểu cầu phân bố không đồng đều trên mặt lam nên khó có thể đếm chính xác. Chỉ có thể ước lượng phòng chừng, bằng hai kỹ thuật trên, là có mẫu tiểu cầu, có nhiều hay ít.
Chức năng chính của tiểu cầu là tham gia quá trình cầm máu; ngoài ra, chúng có vai trò trong đáp ứng viêm bằng cách hoạt hóa các yếu tố hóa hướng động và bằng cách tiết các amine co mạch. Chúng cũng có khả năng thực bào các hạt từ nhỏ và vi khuẩn.
7 SINH LYMPHO VÀ MÔ LYMPHO
7.1 Cơ quan lympho
Cơ quan miễn dịch của cơ thể, được hình thành, phát triển và điều hòa không giống như các tế bào dòng tủy. Các hạch lympho xuất hiện rất sớm vào tuần thứ 5 của phôi, tế bào lympho xuất hiện ở lách vào tuần thứ 6 của phôi.
Tế bào gốc đa năng sau khi tiến đến giai đoạn phân định dòng tùy hay dòng lympho sẽ rẽ đôi, một nhánh tạo các tế bào gốc dòng tủy (bạch cầu hạt, bạch cầu đơn nhân, hồng cầu, tiểu cầu), nhánh còn lại đi theo hướng tạo tế bào gốc dòng lympho, biệt hóa thành lympho B, lympho T và NK. Tất cả sau đó di chuyển vào máu, thâm nhập vào các mô; trừ nhu mô não, tất cả các mô đều có lympho hiện diện, tất nhiên lympho trở lại tủy xương rất nhiều và đến các cơ quan lympho để được biệt hóa chín mùi ở đó, ví dụ lympho B sẽ tiếp tục biệt hóa đến tương bào (plasma cell), các tế bào tiền-T đến tuyến ức sẽ biệt hóa hoàn thiện thành lympho T.
Mô lympho được chia là hai nhóm: cơ quan lympho trung tâm và cơ quan lympho ngoại biên.
- Cơ quan lympho trung tâm: tuyến ức và tủy xương. Tuyến ức là cơ quan lympho duy nhất không có cấu trúc nang, xuất hiện rất sớm, vào tuần thứ 6 của phôi, sau sinh thì nhỏ lại dần, đến tuổi dậy thì thì thu nhỏ tối thiểu. Tuyến ức chia làm nhiều múi, phần vỏ chứa 85% tế bào ức non (thymocyte) lympho T mang dấu ấn CD4 và CD8; phần tùy chứa ít tế bào ức hơn, nhưng đều là tế bào lympho T trưởng thành mang CD3 và CD4 hoặc CD8. Các tế bào lympho trên sau đó trở ra máu và di chuyển đến các cơ quan lympho ngoại biên và trở lại tủy xương.
- Cơ quan lympho ngoại biên: cơ quan lympho ngoại biên gồm hạch, amygdal, lách, mảng Peyer ở màng ruột, mảng lympho dọc theo thành mạch máu, dọc theo cây phế quản phế nang, dọc theo ống và tuyến tiết sữa và ở mô dưới da,... mô lympho ở thành ruột, ruột thừa, dạ dày và amygdal được xếp là nhóm MALT (mô lympho kết hợp với niêm mạc, Mucosa-Associated Lymphoid Tissue).

Hạch là một trong các cơ quan lympho chính: không kể màng bao bên ngoài (capsule) thì hạch có ba khu vực: vùng vỏ (cortex), cận vò (paracortex) và vùng tủy (medulla).
- Vùng vỏ chứa nang, gồm hai loại, nang sơ cấp (primary) và nang thứ cấp (secondary)
+ Nang sơ cấp chứa lympho B ở trạng thái tĩnh, ở yên không hoạt động, nang thứ cấp thực ra là nang sơ cấp bị kích hoạt do một kháng nguyên lạ xâm nhập gây phản ứng miễn dịch hình thành lympho B nhớ (memory) ghi nhớ đặc điểm kháng nguyên đã từng tiếp xúc và tương bào, nơi sản xuất kháng thể tương ứng với kháng nguyên.
- Vùng cận vỏ chứa lympho T và tế bào nhánh (dendritic), cơ quan trình diện kháng nguyên lên lympho B
- Vùng tủy hạch không chứa tế bào gì đáng quan tâm

7.2 Tế bào lympho
- Tế bào lympho trong máu vào khoảng 1 – 4,5 G/L và trong các cơ quan lympho. Vượt ngưỡng 5 G/L được định nghĩa là có tăng lympho (lymphocytosis).
- Về hình thái học, trong máu ngoại vi có hai loại lympho: lympho nhỏ, kích thước 8 – 10 µm và lympho lớn, kích thước 11 – 12 µm; tuy nhiên, phân định về hình thái này không có ý nghĩa thực tiễn, vì tế bào lympho trưởng thành, cà lympho B lẫn lympho T, không có khác biệt gì nhau về mô tà tế bào học.
Trong các mô, lympho khi bị kích thích sẽ chuyển dạng thành nguyên bào lympho miễn dịch (immunoblast), tế bào có kích thước to hằn lên, tế bào chất rộng nhuộm kiểm đậm.
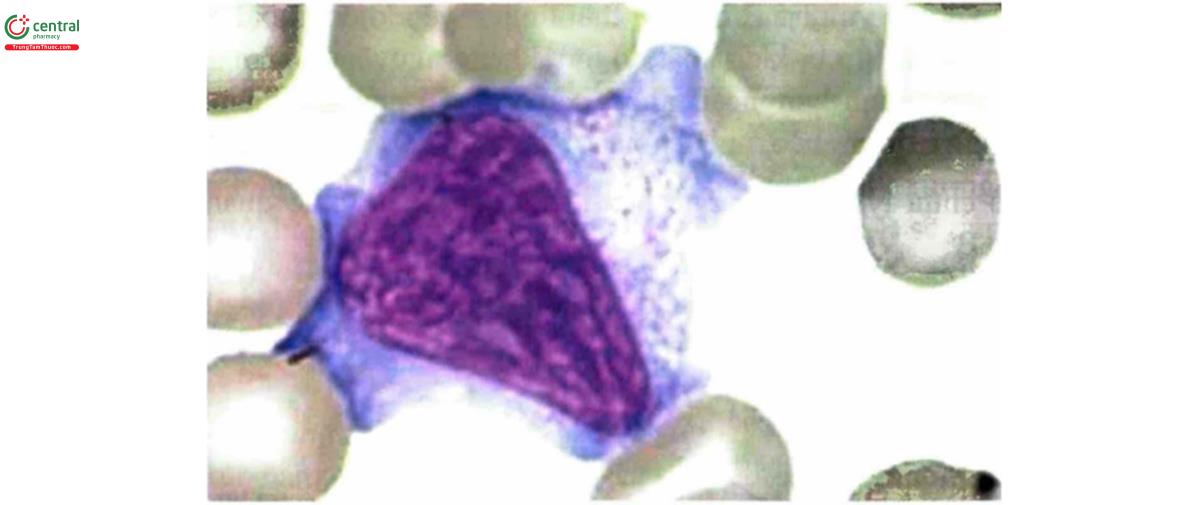
7.2.1 Lympho B
Các tế bào gốc lympho sẽ biệt hóa thành tiền B (pro-B) tiếp theo thành tế bào trước B (pre-B) biểu hiện lần lượt các CD19 rồi CD20. Đến giai đoạn lympho non (immature), lympho sẽ mang một IgM bề mặt, đến giai đoạn trưởng thành hoàn toàn sẽ mang cà IgM lẫn IgD. Chính tế bào này sẽ rời tủy xương để ra máu và đến các cơ quan ngoại biên. Khi tiếp xúc với kháng nguyên, sẽ biệt hóa thành lympho B nhớ (memory), CD38- CD20+, hoặc tương bào, CD38+ CD20, để tiết kháng thể.
Tương bào (plasma cell) là tế bào lympho B ở giai đoạn cuối của hành trình biệt hóa; kích thước lớn, nhân tròn nằm lệch hẳn về một bên, nhiễm sắc chất đậm xếp thành bó hình nan hoa bánh xe, tế bào chất kiềm có không bào mang tất cả các đặc điểm của tế bào tiết (secretory). Chúng tiết ra các immunoglobulin.
7.2.2 Lympho T
Các tế bào tiền thân của lympho T di chuyển đến tuyến ức và biệt hóa thành lympho T trưởng thành, trên bề mặt có một thụ thể đặc hiệu kháng nguyên, thụ thể T. Có hai loại: một thể loại đa số (90 – 95%) bao gồm các chuỗi a và ẞ và một thể loại thiểu số có các chuỗi y và 8. Các Taß lại có hai quần thể: quần thể CD3' CD4+ CD8", chiếm 2/3 các lympho T và quần thể CD3+ CD4-CD8+, 1/3 các lympho T. Quần thể CD4+ nhận diện các kháng nguyên kết hợp phân tử HLA class II; quần thể CD8" phản ứng với các kháng nguyên kết hợp HLA class I, nhóm này bao gồm các tế bào T độc tế bào (cytotoxic). Nhóm CD4+ liên hợp với lympho B để sản xuất kháng thể.
7.2.3 Lympho NK (natural killer)
Tế bào giết tự nhiên NK là loại lympho thứ ba, có hình thái chủ yếu là tế bào lympho lớn có hạt, nhuộm xanh azurophil CD3-CD16* CD56*, có khả năng tiết một số cytokin và hiệu lực độc tế bào trên các tế bào ung bướu và các tế bào bị nhiễm virus; hiệu lực này xảy ra tự nhiên trên các tế bào có biểu hiện HLA class I và các tế bào có phủ kháng thể vì CD16 là thụ thể của mành Fc của IgG.
Hoạt động của tế bào NK được điều hòa bởi tác dụng đối nghịch nhau của các thụ thể hoạt hóa (activating) và thụ thể ức chế (inhibitory receptors).
8 CÂU HỎI TỰ LƯỢNG GIÁ
1. Hồng cầu là những tế bào vận chuyển oxy hiệu quả. Trong những đặc điểm sau đây, yếu tố chính nào đóng góp vào công suất vận chuyển oxy đáng kể?
A. Các tế bào hồng cầu thiếu ti thể
B. Các tế bào hồng cầu không phân chia
C. Các tế bào hồng cầu là những đĩa lõm hai mặt
D. Các tế bào hồng cầu chứa myoglobin
E. Do màng hồng cầu mềm mại
2. Sau khi ly tâm, các thành phần máu đã được phân tách ra, thành phần của máu có chức năng miễn dịch?
A. Huyết tương
B. Lớp Buffy coat
C. Lớp hồng cầu
D. Hematocrit
E. Không có lớp nào cả
3. Chu trình chuyển hóa năng lượng của hồng cầu, chọn câu đúng
A. Chu trình Embden-Meyerhorf yếm khí, chuyển hóa glucose và enzyme quan trọng là pyruvate kinase
B. Chu trình Embden-Meyerhorf yếm khí, chuyển hóa glucose và enzyme quan trọng là Glucose-6-phosphat dehydrogenase
C. Chu trình pentose, hiếu khí, chuyển hóa pentose và enzyme quan trọng là glucose-6-phosphat dehydrogenase
D. Chu wình pentose, hiếu khí, chuyển hóa pentose và enzyme quan trọng là pyruvate kinase
E. Câu A và C đúng
4. Đặc điểm của bạch cầu ưa acid, chọn câu đúng
A. Thường có 3 – 4 múi như bạch cầu đa nhân trung tính
B. Tế bào chất có hạt tinh thể hình cầu bắt màu eosin C. Yếu tố điều hòa sản xuất chính là Interleukin 5
D. Câu B và C đúng
E. Tất cả đều đúng
5. Đặc điểm bạch cầu đa nhân trung tính, chọn câu sai
A. Tế bào chất chứa nhiều lysozyme, phosphat kiềm và peroxydase
B. Được điều hòa tăng sinh bởi GM-CSF; G-CSF; IL3 và SCF
C. Trong máu ngoại biên, tất cả các bạch cầu đa nhân trung tính đều lưu thông theo dòng tuần hoàn
D. Trong mô bạch cầu đa nhân trung tính di chuyển theo kiểu amib
E. Sau khi sinh ra bạch cầu đa nhân trung tính có thể lưu lại trong tủy xương nhiều ngày
6. Đặc điểm của tế bào bón, chọn câu đúng
A. Có điểm tương đồng bạch cầu ưa kiềm
B. Được biệt hóa từ tế bào gốc của tủy xương
C. Trong tế bào chất có chứa nhiều chất trung gian như histamin, serotonin
D. Bề mặt có nhiều thụ thể IgE
E. Tất cả đều đúng
7. Đặc điểm của dòng tiểu cầu, chọn câu sai
A. Nguyên mẫu tiểu cầu tích lũy chất liệu di truyền theo phương thức nội phân bào
B. Mẫu tiểu cầu chứa nhiều hạt, nhuộm xanh tím với giemsa
C. Tiểu cầu trưởng thành là những mành vụn từ tế bào chất của mẫu tiểu cầu
D. Sự sinh tiểu cầu được điều hòa chính bởi IL-6
E. Bình thường số lượng mẫu tiểu cầu khoàng 1/10.000 tế bào tủy
8. Cơ quan bạch huyết nào đóng vai trò là nơi T lymphocyt trở thành tế bào T miễn dịch?
A. Tuyến thymus
B. Tuyến giáp
C. Lách
D. Hạch dưới lưỡi
E. Gan
9. Tại sao tiểu cầu không hình thành nút chặn tiểu cầu tại các mạch máu không bị hư hỏng?
A. Tiểu cầu không hình thành nút chặn cho đến khi mạch máu bị hư hỏng.
B. Các tiểu cầu chỉ tiếp xúc với các sợi Collagen và yếu tố von Willebrand làm cho chúng trở nên dính và hình thành nút chặn tiểu cầu.
C. Nút tiểu cầu hình thành, nhưng sẽ được loại bỏ bởi đại thực bào.
D. Tiểu cầu không hình thành được nút chặn, chỉ có mẫu tiểu cầu có khả năng tạo nút
chặn
E. Do thiếu yếu tố co tiểu cầu
9 ĐÁP ÁN
1C 2A 3E 4D 5C 6E 7D 8A 9B
10 TÀI LIỆU THAM KHẢO
1. Andrew M, Paes B, Johnston M. Development of the hemostatic system in the neonate and young infant. Am J Pediatr Hematol Oncol 1990; 12:95-104.
2. Christensen RD. Hematopoiesis in the fetus and neonate. Pediatr Res 1989; 26:531-535.
3. Porter Pharr P, Ogawa M. Pluripotent stem cells. In: Golde DW, Takaku F, eds. Hematopoietic stem cells. New York: Marcel Dekker, 1985.
4. Robinson WA, Mangalik A. The kinetics and regulation of granulopoiesis. Semin Hematol 1975; 12:7-25.
5. Weiss L, et al. The blood cells and hematopoietic tissues, 2nd ed. New York: Elsevier, 1984.
6. Williams Hematology, 8th ed., 2010.
7. Wintrobe Hematology, 12th ed., 2009.
Bạn đọc có thể xem phần tiếp theo TẠI ĐÂY

